-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Komentář k Doporučeným postupům ESC/ ČKS
Akutní srdeční selhání
Comments on ESC/ CSC Guidelines
Acute heart failureAcute heart failure (AHF) refers to a rapid onset or worsening of symptoms and/or signs of heart failure (HF). It may present as a first occurrence (de novo) or, more frequently, as a consequence of acute decompensation of chronic HF, and may be caused by a primary cardiac dysfunction or precipitated by extrinsic factors. Clinical classification can be based on bedside physical examination in order to detect the presence of clinical symptoms/signs of congestion (wet vs. dry) and/ or peripheral hypoperfusion (cold vs. warm). The identification of acute etiology includes excluding of CHAMP (acute coronary syndrome, hypertension emergency, arrhythmia, acute mechanical case, pulmonary embolism). Natriuretic peptides (NPs) have high sensitivity, and normal levels in patients with suspected AHF makes the diagnosis unlikely (thresholds: BNP < 100 pg/mL, NT-proBNP < 300 pg/mL, MR-proANP < 120 pg/mL). However, elevated levels of NPs do not automatically confirm the diagnosis of AHF, as they may also be associated with a wide variety of other cardiac and non-cardiac causes. The management algorithm for patients with AHF is based on the clinical profile: diuretics, vasodilators, inotropes or vasopressors. Oral disease-modifying HF therapy should be continued on admission with AHF, except in the presence of haemodynamic instability, hyperkalaemia or severely impaired renal function. In these cases, the daily dosage of oral therapy may be reduced or temporarily suspended until the patient is stabilised. The patients should be examined by their general practitioner within one week of discharge and by the hospital cardiology team within two weeks of discharge.
Keywords:
acute heart failure – clinical profile – natriuretic peptides
Autoři: L. Špinarová
Působiště autorů: I. interní kardioangiologická klinika LF MU a FN u sv. Anny v Brně
Vyšlo v časopise: Kardiol Rev Int Med 2016, 18(4): 246-252
Souhrn
Termínem akutní srdeční selhání (ASS) se označuje rychlý rozvoj symptomů nebo zhoršení symptomů a/nebo známek SS. ASS se může rozvinout jako první projev (de novo) nebo, a to častěji, jako důsledek akutní dekompenzace chronického SS a může být způsobeno primární kardiální dysfunkcí nebo urychleno vnějšími faktory. Klinická klasifikace může být založena na fyzikálním vyšetření u lůžka s cílem zjistit případnou přítomnost klinických symptomů/známek městnání (mokrý vs. suchý z angl. wet vs. dry) a/nebo hypoperfuze končetin (studený vs. teplý z angl. cold vs. warm). Identifikace akutní etiologie zahrnuje vyloučení CHAMP (acute Coronary syndrome, Hypertenzní krize, Arytmie, akutní Mechanická příčina, Plicní embolie). Natriuretické peptidy (NP) jsou vysoce senzitivní a při jejich normálních hodnotách je u pacientů s podezřením na ASS tato diagnóza nepravděpodobná (prahové hodnoty: BNP < 100 pg/ml, NT-proBNP < 300 pg/ml, MR-proANP < 120 pg/ml). Zvýšené hodnoty NP nicméně diagnózu ASS nepotvrzují, protože mohou být spojeny s řadou dalších kardiálních i nekardiálních příčin. Léčebný algoritmus pacientů s ASS je založen na klinickém profilu: diuretika, vazodilatátory, pozitivně inotropní látky nebo vazopresory. Pokud již před přijetím pacient dostával léky modifikující chorobu (ACEI nebo betablokátory), má terapie pokračovat, vyjma případy hemodynamické nestability, hyperkalemie nebo těžké ledvinné nedostatečnosti. V těchto případech může být denní dávka redukována nebo dočasně i zastavena do té doby, než je pacient stabilizovaný. Do jednoho týdne od propuštění by měl pacienta zkontrolovat jeho praktický lékař a nemocniční „kardiotým“ do dvou týdnů od propuštění.
Klíčová slova:
akutní srdeční selhání – klinický profil – natriuretické peptidyAkutní srdeční selhání
Definice a klasifikace
Termínem akutní srdeční selhání (ASS) se označuje rychlý rozvoj symptomů nebo zhoršení symptomů a/nebo známek SS. ASS se může rozvinout jako první projev (de novo) nebo, a to častěji, jako důsledek akutní dekompenzace chronického SS a může být způsobeno primární kardiální dysfunkcí nebo urychleno vnějšími faktory jako jsou akutní koronární syndrom, tachy - či bradyarytmie, nadměrné zvýšení krevního tlaku, infekce (např. pneumonie, infekční endokarditida, sepse), nedodržování předepsaného příjmu soli/tekutin a užívání medikace, léky (např. NSAR, kortikosteroidy, negativně inotropní látky, kardiotoxická chemoterapeutika), zhoršení chronické obstrukční choroby bronchopulmonální, plicní embolie, operace a perioperační komplikace, zvýšená aktivita sympatiku, kardiomyopatie v souvislosti se stresem, metabolické/hormonální poruchy (např. dysfunkce štítné žlázy, diabetická ketóza, dysfunkce nadledvin, těhotenství a abnormality v souvislosti s peripartem), cerebrovaskulární příhoda, akutní mechanická příčina – ruptura myokardu komplikující akutní koronární syndrom (AKS – ruptura volné stěny, komorový septální defekt, akutní mitrální regurgitace), poranění hrudníku nebo intervence na srdci, akutní inkompetence nativní nebo umělé chlopně na podkladě endokarditidy či disekce nebo trombóza aorty.
ASS je klinický syndrom s nízkým minutovým výdejem, hypoperfuzí tkání, zvýšeným plicním tlakem v zaklínění a s městnáním v tkáních.
Nepříznivá spirála dalšího vývoje SS vede bez léčby do chronické fáze a nakonec ke smrti, a to bez ohledu na původní příčinu ASS. Podmínkou úspěšné léčby nemocného s ASS je reverzibilita poruchy myokardiální funkce. Toto je významné zejména u ASS v důsledku ischemie, stunningu nebo hibernace myokardu, kdy adekvátní léčba může zlepšit či normalizovat původně dysfunkční myokard.
Základem léčby je snaha o odstranění vyvolávající příčiny, je-li to možné (revaskularizace, chlopenní vady, punkce tamponády), a správná farmakoterapie spolu s preventivními opatřeními zabraňujícími dalším atakám.
Prognóza onemocnění je závažná. V registru AHEAD, který prospektivně sledoval pacienty s ASS, byla nemocniční mortalita 12,7 %. Pacienti s plicní embolizací, u kterých se současně objevilo akutní SS, měli 31% hospitalizační mortalitu, a pokud se ASS objevilo u akutního srdečního infarktu, byla mortalita 17 %. Nejzávažnějším projevem ASS je kardiogenní šok, jehož hospitalizační mortalita byla 64 %.
Jiř dříve byla v praxi užívána Foresterova klasifikace, která je založena na klinických projevech a hemodynamických parametrech (původně používaná u akutního infarktu myokardu (AIM)), vhodná především pro nově vzniklé ASS (obr. 1). Nyní se objevuje i v nových doporučeních.
Klinická klasifikace může být založena na fyzikálním vyšetření u lůžka s cílem zjistit případnou přítomnost klinických symptomů/známek městnání (mokrý vs. suchý z angl. wet vs. dry) a/nebo hypoperfuze končetin (studený vs. teplý z angl. cold vs. warm). Fyziologický stav tak odpovídá suchý a teplý, plicní edém vlhký a teplý, hypovolemický šok suchý a studený a kardiogenní šok s plicním edémem vlhký a studený (obr. 1).
Obr. 1. Foresterova klasifikace je založena na klinických projevech a hemodynamických parametrech. 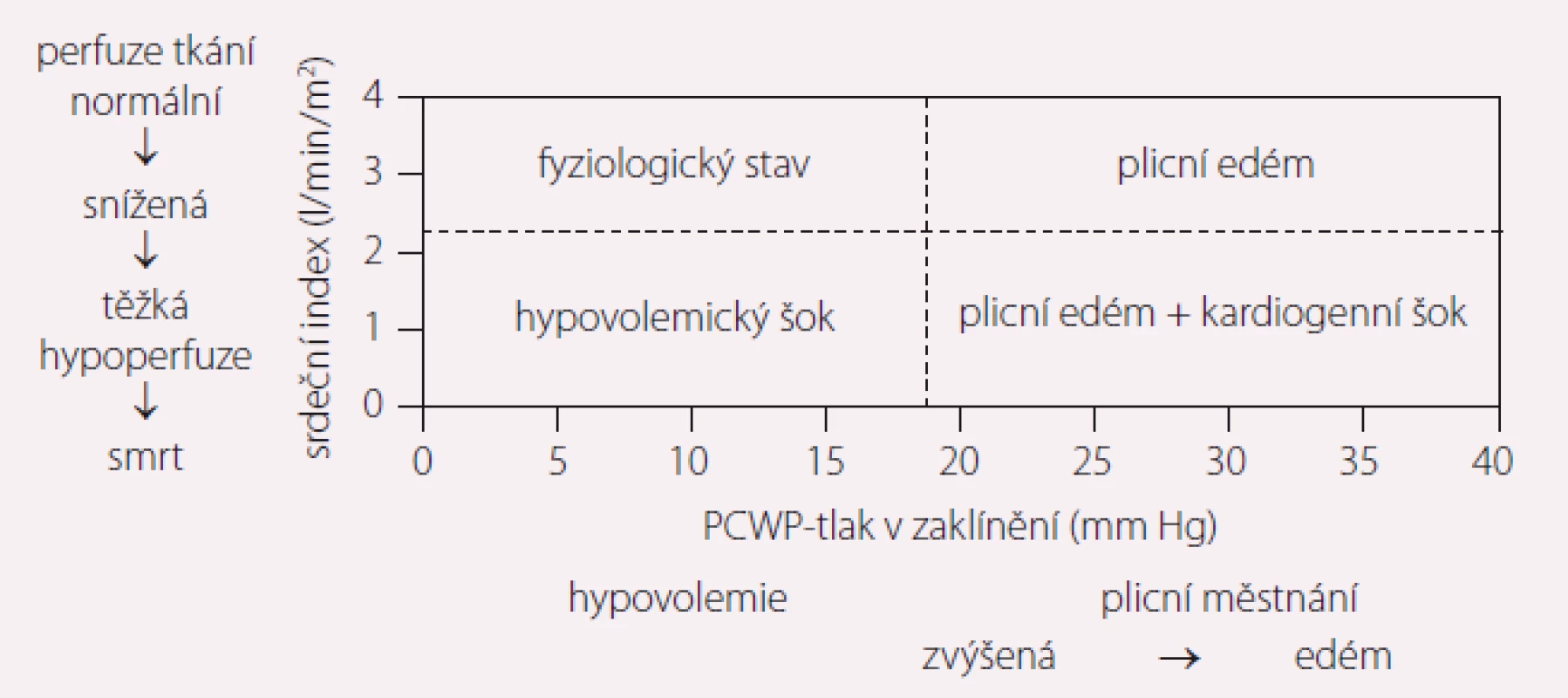
U pacientů s ASS se lze setkat buď se zachovaným (90–140 mm Hg), nebo zvýšeným (> 140 mm Hg; hypertenzní ASS) systolickým krevním tlakem (STK). Pouze u 5–8 % všech pacientů je přítomen nízký STK (tzn. < 90 mm Hg; hypotenzní ASS).
Diagnostické a počáteční prognostické vyšetření
Zahájení léčby je uvedeno na obr. 2. Natriuretické peptidy (NP) jsou vysoce senzitivní a při jejich normálních hodnotách je u pacientů s podezřením na ASS tato diagnóza nepravděpodobná (prahové hodnoty: BNP < 100 pg/ ml, NT-proBNP < 300 pg/ml, MR-proANP < 120 pg/ml). Zvýšené hodnoty NP nicméně diagnózu ASS nepotvrzují, protože mohou být spojeny s řadou dalších kardiálních i nekardiálních příčin. Rutinní invazivní hemodynamické vyšetření se v diagnostice ASS neindikuje. Doporučení pro provedení diagnostických vyšetření obsahuje tab. 1.
Obr. 2. První kroky v léčbě pacienta s ASS. 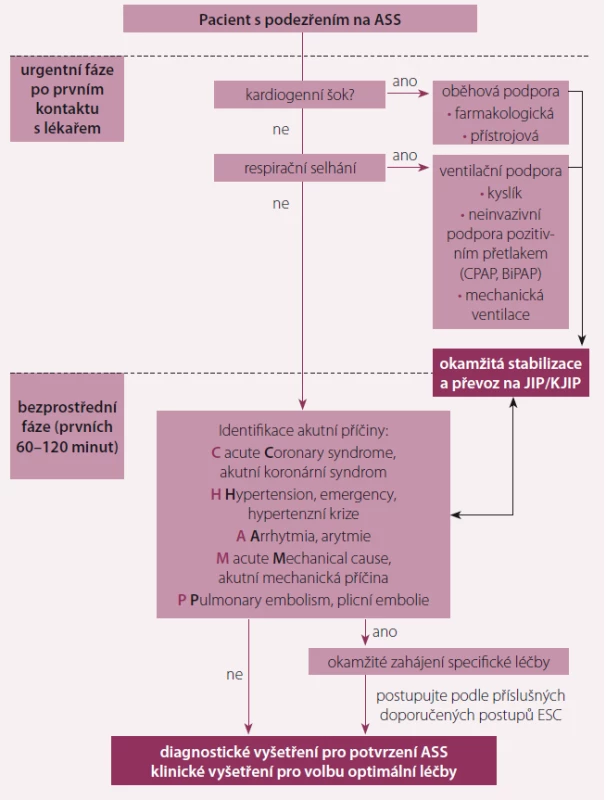
ASS – akutní srdeční selhání, CPAP, BiPAP – různé tipy mechanické ventilace, JIP – jednotka intenzivní péče, ESC – Evropská kardiologická společnost Tab. 1. Doporučení pro provedení diagnostických vyšetření. 
ASS – akutní srdeční selhání, BNP – natriuretický peptid typu B, BUN – dusík močoviny v krvi, EKG – elektrokardiogram, MR-proANP – mid-regional pro A-type natriuretic peptide, NT-proBNP – aminoterminální fragment natriuretického propeptidu typu B, TSH – štítnou žlázu stimulující hormon Léčba
U vysoce rizikových pacientů je nutno počáteční léčbu provádět ve vysoce specializovaném prostředí (JIP/ kardiologická JIP).
Mezi kritéria pro příjem na JIP/ kardiologickou JIP patří nutnost kterékoli z následujících situací:
- potřeba intubace (nebo již provedená intubace),
- známky/ symptomy hypoperfuze,
- saturace kyslíkem < 90 % (i přes inhalaci kyslíku),
- zapojení pomocných dýchacích svalů,
- dechová frekvence > 25/ min,
- srdeční rekvence < 40 nebo > 130 tepů/ min,
- STK < 90 mm Hg.
Algoritmus léčby pacientů s ASS na základě klinického profilu je uveden na obr. 3. Použití a dávkování inotropních látek a/ nebo vazopresorů lze nalézt v tab. 3 a 4.
Obr. 3. Léčba pacientů s ASS podle klinického profilu v časné fázi. 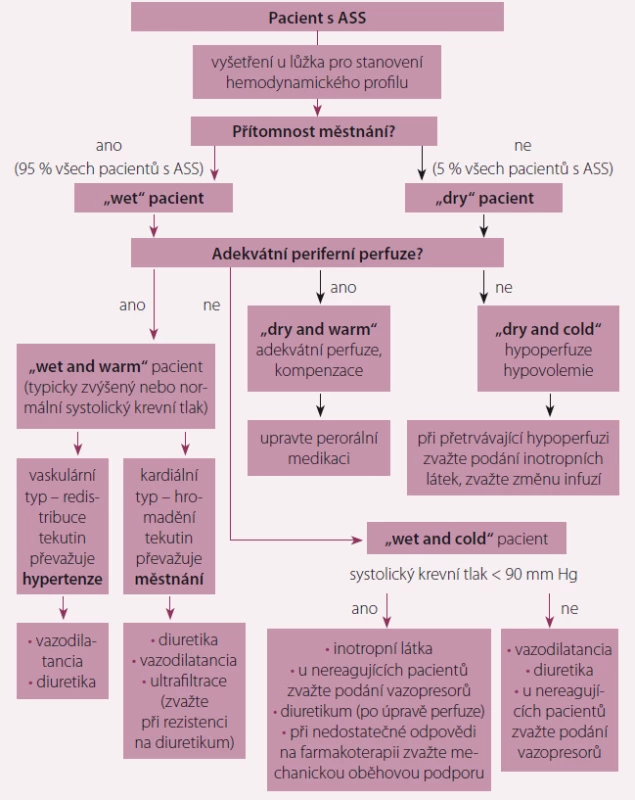
ASS – akutní srdeční selhání Tab. 2. Doporučení pro léčbu pacientů s ASS – farmakoterapie. 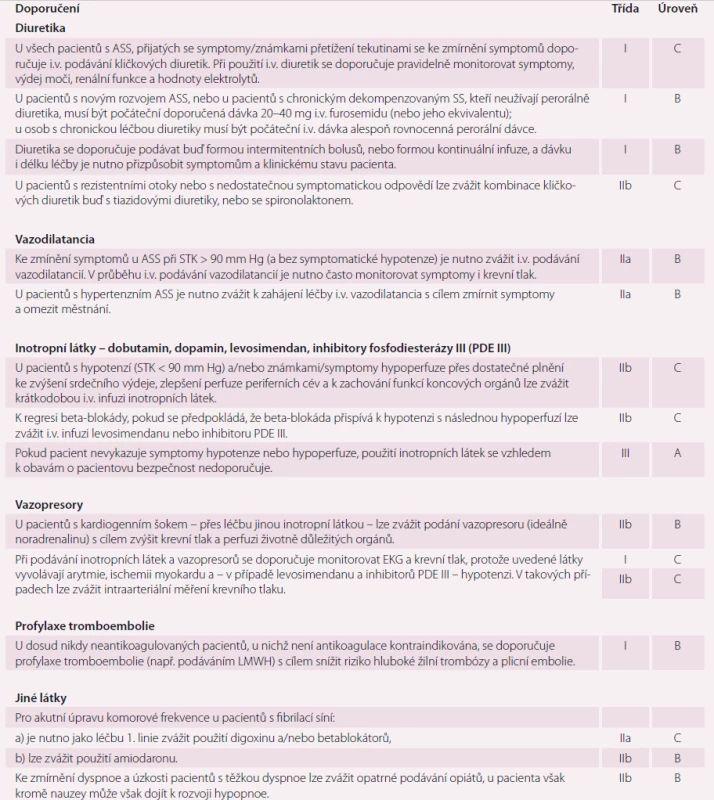
ASS – akutní srdeční selhání, EKG – elektrokardiogram, i.v. – intravenózní, LMWH (low molecular weight heparin) – nízkomolekulární heparin, STK – systolický krevní tlak. Tab. 3. Intravenózní vazodilatancia používaná k léčbě akutního srdečního selhání. 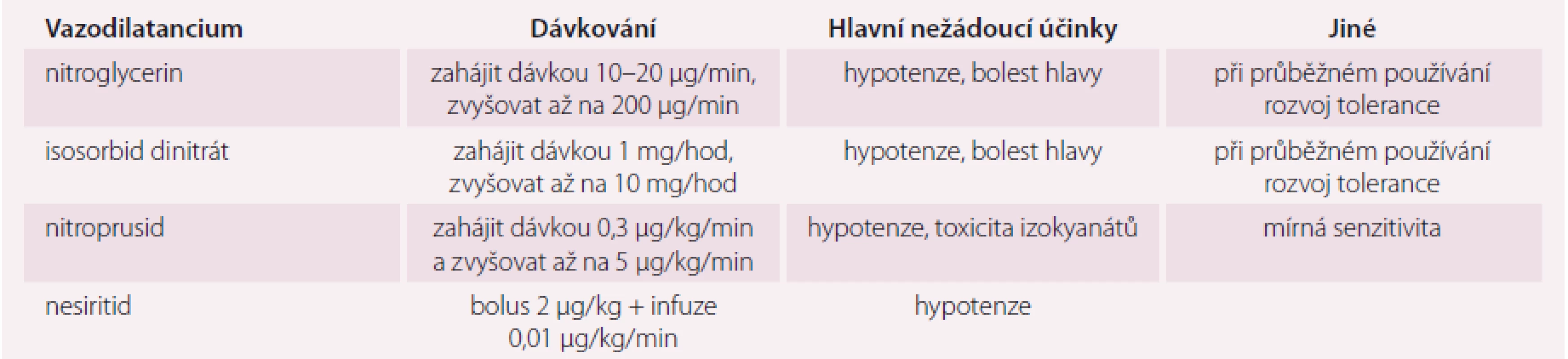
Tab. 4. Pozitivně inotropní látky a/nebo vazopresory používané k léčbě ASS. 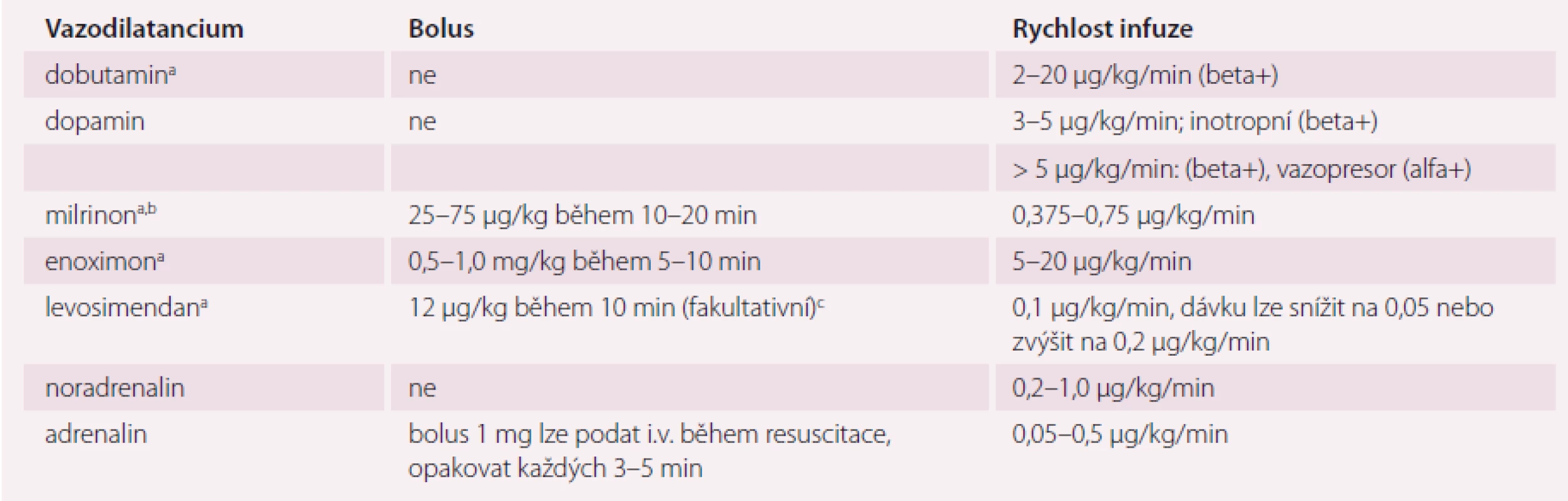
ASS – akutní srdeční selhání, i.v. – intravenózní, a rovněž vazodilatancium, b u akutně zhoršeného ischemického srdečního selhání ischemické etiologie se nedoporučuje, c u hypotenzních pacientů se bolus nedoporučuje Na potřebu zahájení náhrady renálních funkcí u pacientů s refrakterním objemovým přetížením mohou ukazovat následující kritéria: oligurie nereagující na infuzní podání tekutin, těžká hyperkalemie (K+ > 6,5 mmol/l), těžká acidemie (pH < 7,2), hodnota močoviny v séru > 25 mmol/l (150 mg/dl) a sérový kreatinin > 300 µmol/l (> 3,4 mg/dl). U pacientů s refrakterním městnáním nereagujícím na léčebné strategie založené na podávání diuretik lze zvážit použití ultrafiltrace – doporučení IIb, úroveň znalostí B.
U pacientů s refrakterním objemovým přetížením a s akutním poškozením ledvin je třeba zvážit náhradu renálních funkcí – doporučení IIa, úroveň znalostí C.
Léčba pacientů s kardiogenním šokem
Kardiogenní šok je definován jako hypotenze (STK < 90 mm Hg) i přes dostatečné plnění komor spolu se známkami hypoperfuze. Patogenetické scénáře se pohybují od terminálního chronického SS s nízkým výdejem po nově vzniklý kardiogenní šok (de novo), nejčastěji v důsledku IM s ST elevacemi (STEMI).
Noradrenalin se jako vazopresor doporučuje v případech, kdy průměrný arteriální tlak vyžaduje farmakologickou podporu. Nejčastěji používanou adrenergní inotropní látkou je dobutamin. V kombinaci s vazopresorem lze použít i levosimendan. Další možností jsou inhibitory PDE3, zvláště u pacientů bez ischemie.
V případě nedostatečné odpovědi je nicméně spíše než kombinování několika inotropních látek nutno zahájit přístrojovou léčbu. Doporučení pro léčbu pacientů s kardiogenním šokem ukazuje tab. 5.
Tab. 5. Doporučení pro léčbu pacientů s kardiogenním šokem. 
AKS – akutní koronární syndrom, EKG – elektrokardiogram, IABP (intra-aortic balloon pump) – intra-aortální balónková pumpa, JIP – jednotka intenzivní péče, STK – systolický krevní tlak. Perorální podávání léčiv na základě důkazů (ACEI a betablokátory)
Perorální podávání chorobu modifikujících léků u SS je nutno zahájit po příjmu pro ASS, pokud nejsou přítomny hemodynamická nestabilita, hyperkalemie nebo těžké postižení ledvinných funkcí. V těchto případech lze denní dávky perorálně podávaných léků snížit nebo dočasně přerušit do doby, dokud nedojde ke stabilizaci pacienta. Pokud již před přijetím pacient dostával léky modifikující chorobu (ACEI nebo betablokátory), je třeba v případě zhoršujícího se chronického SS v nepřítomnosti hemodynamické nestability nebo kontraindikací vynaložit maximální úsilí k dalšímu podávání těchto léků – třída znalostí I, úroveň důkazů C.
Monitorování klinického stavu pacientů hospitalizovaných pro akutní SS
Téma je shrnuto v tab. 6.
Tab. 6. Doporučení pro monitorování klinického stavu pacientů hospitalizovaných pro ASS. 
ASS – akutní srdeční selhání, i.v. – intravenózní Existují důkazy, že stanovení NP v plazmě v době příjmu do nemocnice může pomoci při plánování propuštění. Pacienti, jejichž koncentrace NP během hospitalizace klesají, vykazují nižší kardiovaskulární mortalitu i výskyt opětovných příjmů do šesti měsíců.
Kritéria pro propuštění z nemocnice a sledování ve vysoce rizikovém období
Do jednoho týdne od propuštění musí pacienta zkontrolovat jeho praktický lékař a nemocniční „kardiotým“ do dvou týdnů od propuštění.
Cíle léčby v různých stadiích ASS
Významným poznatkem je, že cíle léčby se u pacientů s ASS v různých stadiích léčby liší.
Bezprostředním cílem (urgentní příjem/JIP/koronární jednotka):
- zlepšit hemodynamiku a perfuzi orgánů,
- obnovit okysličování,
- zmírnit symptomy,
- omezit poškození srdce a ledvin,
- zabránit tromboembolizmu,
- omezit na minimum pobyt na JIP.
Střednědobé cíle (v nemocnici):
- zjistit etiologii a závažné komorbidity,
- titrovat léky pro úpravu symptomů a městnání,
- optimalizovat krevní tlak,
- zahájit a titrovat směrem vzhůru chorobu modifikující léky,
- zvážit – u vhodných pacientů – přístrojovou léčbu.
Léčba před propuštěním a dlouhodobá léčba zahrnuje:
- vypracování plánu péče:
- harmonogramu titrace směrem vzhůru a monitorování průběhu farmakoterapie,
- nutnosti a načasování kontroly účinnosti přístrojové léčby,
- určení osoby sledující pacienta a stanovení termínů;
- edukovat pacienta a zahájit vhodnou úpravu životosprávy,
- zabránit časné opětovné hospitalizaci,
- zmírnit symptomy, zlepšit kvalitu života a prodloužit přežití.
Mechanická oběhová podpora u ASS
K léčbě pacientů s ASS nebo s kardiogenním šokem lze použít krátkodobou mechanickou podporu oběhu vč. přístrojů pro mimotělní podporu životních funkcí (extracorporeal life support) a extrakorporální membránovou oxygenaci (extracorporeal membrane oxygenation – ECMO).
Rozhodování o ukončení mechanické podpory může být obtížné v případech, kdy u pacienta neexistuje žádná naděje na zotavení srdeční funkce a přitom pacient není vhodný pro dlouhodobější mechanickou podporu ani pro transplantaci srdce.
Doručeno do redakce: 9. 11. 2016
Přijato po recenzi: 14. 11. 2016
prof. MUDr. Lenka Špinarová, Ph.D., FESC
www.fnusa.cz
lenka.spinarova@fnusa.cz
Zdroje
1. Ponikowski P, Voors AA, Anker D et al. 2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure The Task Force for the diag-nosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC). Developed with the special contribution of the Heart Failure Association (HFA) of the ESC. Eur Heart J 2016; 37(27): 2129 – 2200. doi: 10.1093/eurheartj/ehw128.
2. Spinar J, Parenica J, Vítovec J et al. Baseline characteristics and hospital mortality in the Acute Heart Failure Databáze (AHEAD) Main registry. Crit Care 2011; 15(6): R291. doi: 10.1186/cc10584.
Štítky
Dětská kardiologie Interní lékařství Kardiochirurgie Kardiologie
Článek vyšel v časopiseKardiologická revue – Interní medicína
Nejčtenější tento týden
2016 Číslo 4- Riziko rozvoje závažné infekce po císařském řezu lze snížit provedením antiseptického výplachu vaginy
- Spolehlivý systém skórování jizev k hodnocení fotografií popálenin
- Intermitentní hladovění v prevenci a léčbě (nejen) civilizačních chorob
- Stárnutí populace: problém, či výzva pro české zdravotnictví a medicínu?
- Nedostatečné dávkování enoxaparinu je u pacientů po ortopedickém výkonu časté a zvyšuje riziko tromboembolické nemoci
-
Všechny články tohoto čísla
- Rok 2016 – rok srdečního selhání
-
Komentář k Doporučeným postupům ESC/ ČKS
Diagnostika srdečního selhání -
Komentář k Doporučeným postupům ESC/ ČKS
Farmakoterapie srdečního selhání -
Komentář k Doporučeným postupům ESC/ ČKS
Poruchy srdečního rytmu a přidružená onemocnění -
Komentář k Doporučeným postupům ESC/ ČKS
Akutní srdeční selhání - Dlouhodobé levokomorové srdeční podpory v léčbě srdečního selhání
- MikroRNA v kardiologii – přehled pro klinickou praxi
- Aplikace molekulární diagnostiky kardiomyopatií v pediatrické praxi
- Železo a ateroskleróza
- Léčba hypertenze starších nemocných
- Duální inhibice receptoru angiotenzinu a neprilysinu – revoluční princip léčby chronického srdečního selhání se sníženou ejekční frakcí levé komory
- Lipertance® – dva problémy, jedno řešení
- Co zaznělo na kongresu AHA 2016 v New Orleans
- Kongres International Society of Hypertension 2016 Soul
- Srdíčkáři zdolali Praděd
-
Z kongresu Evropské kardiologické společnosti
Léčba hypertenze – kombinace jako klíč k úspěchu - 10 let sitagliptinu – účinná léčba s minimem komplikací
- Apremilast – dlouhodobě bezpečný v léčbě psoriázy a psoriatické artritidy
- Kardiologická revue – Interní medicína
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Dlouhodobé levokomorové srdeční podpory v léčbě srdečního selhání
-
Komentář k Doporučeným postupům ESC/ ČKS
Diagnostika srdečního selhání - Léčba hypertenze starších nemocných
- Lipertance® – dva problémy, jedno řešení
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



