-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Novšie vírusové exantémy detského veku – komplexný pohľad na problematiku
Newer Childhood Viral Exanthemas – Overview
The author presents recent knowledge concerning selected childhood viral exanthematous diseases such as roseola infantum, pityriasis rosea, erythema infectiosum, asymmetric periflexural exanthema in children, hand-foot and mouth disease, Gianotti-Crosti syndrome and papular-purpuric gloves and socks syndrome. These infectious diseases are diagnosed on the ground of a proper interpretation of epidemiological situation, clinical picture and virological examination (serology with regard to the kinetics of virus neutralising antibody titre, isolation of a virus on tissue cultures and methods of molecular biology – PCR).
Key words:
selected childhood viral exanthemas – etiology – epidemiology – clinical picture
Autoři: K. Martinásková
Působiště autorů: Dermatovenerologické oddelenie, FNsP J. A. Reimana, Prešov
Vyšlo v časopise: Čes-slov Derm, 83, 2008, No. 4, p. 177-185
Kategorie: Souborné referáty (doškolování lékařů)
Souhrn
Autorka prezentuje nové poznatky o vybratých vírusových exantémových ochoreniach detského veku ako sú: roseola infantum, pityriasis rosea, erythema infectiosum, asymetrický periflexurálny, exantém u detí, hand, foot and mouth disease, Gianottiho-Crostiho syndróm a papular-purpuric gloves and socks syndróm. Uvedené infekčné ochorenia sa diagnostikujú na základe správnej interpretácie epidemiologickej situácie, klinického obrazu a virologických vyšetrení (sérologia s posúdením kinetiky titrov vírusneutralizujúcich protilátok, izolácie vírusu na tkanivových kultúrach a metodík molekulárnej biológie – PCR).
Kľúčové slová:
niektoré vírusové exantémy detského veku – etiológia – epidemiológia – klinický obrazÚVOD
Exantémové ochorenia kože, ktoré sú často sprevádzané aj enantémom slizníc patria v dermatológii medzi najčastejšie dermatologické choroby. Na ich etiopatogenéze sa podieľajú viaceré príčiny. Medzi najčastejšie z nich možno zaradiť lieky a vírusy. Z morfologickeho hľadiska, ako aj z hľadiska klinického obrazu sú si tieto ochorenia mimoriadne podobné až identické, a to aj napriek tomu, že na ich etiopatogenéze sa podielal úplne rozdielny agens.
Posúdenie vírusového exantému a jeho odlíšenie od exantémov iného pôvodu je niekedy veľmi ťažké aj pre atypický, resp. skreslený klinický obraz v dôsledku liečby, často neadekvátnej (podávanie glukokortikoidov, imunosupresív), alebo predchádzajúcej vakcinácie ako prevencie vírusovej infekcie. Treba si uvedomiť, že typický, knižne opísaný klinický obraz exantémového vírusového ochorenia možno v súčasnosti pozorovať len zriedkavo. Oveľa častejšie sa v klinickej praxi stretávame s už spomenutým atypickým priebehom ochorenia.
Osobitnú oblasť predstavujú vírusové infekcie u imunosuprimovaných pacientov. V imunodeficitnom organizme sa totiž vytvárajú vhodné podmienky na prežívanie a pasážovanie vírusov, výsledkom čoho je vznik ich mutácií a antigénnych zmien. Takto mutovaný vírus získava nové vlastnosti z hľadiska patogenity a rezistencie proti liečbe. Často dochádza aj k novým cestám prenosu, čo mení celú dosiaľ v danej problematike akceptovanú epidemiologickú situáciu. Vírusy doteraz pre človeka nepatogénne sa stávajú patogénnymi a vyvolávajú závažné, často životunebezpečné ochorenia s atypickým, dosiaľ nerozpoznaným klinickým obrazom.
Pri posudzovaní vírusových exantémových ochorení plnia dôležitú úlohu nové diagnostické metodiky na báze molekulárnej biológie. Zavedením týchto diagnostických metodík do klinickej praxe sa jednak skvalitnila diagnostika, identifikovali sa nové, dosiaľ neznáme vírusy. Zásluhou týchto diagnostických úspechov sa podarilo identifikovať viaceré nové typy vírusov (napr. HHV-6, HHV-7, HHV-8 a pod.) pri ochoreniach neznámej etiológie, ktoré boli až donedávna klasifikované len na základe presného opisu klinického obrazu.
Nepresná a povrchná anamnéza, neadekvátna interpretácia klinického obrazu, nesprávna diagnóza vírusového exantémového ochorenia, ako aj neznalosť problematiky majú za následok, že v klinickej praxi sa pomerne často stretávame s exantémovými ochoreniami vírusového pôvodu interpretovanými ako toxoalergický exantém liekovej etiológie. Takýchto pacientov potom do konca života nesprávne sprevádza zákaz užívania liekov, najčastejšie zo skupiny antibiotík, na ktoré v skutočnosti nie sú alergickí, čo v dospelosti často komplikuje a sťažuje liečbu závažných bakteriálnych infekcií (21, 22, 23).
Problematika vírusových exantémových ochorení je mimoriadne aktuálna v detskom veku. Pre detský vek sú totiž typické určité špecifiká detského organizmu. Ako príklad možno uviesť činnosť endokrinného, imunitného a gastrointestinálneho systému, expresiu iných génových skupín ako v dospelosti a častejší výskyt iných ochorení ako v dospelom veku. Pri vzniku vírusových exantémových ochorení u detí má veľmi dôležitú úlohu aj iné správanie detí v sociálnom priestore napr. pri detských hrách, čo má za následok inú epidemiologickú situáciu, ako aj množstvo iných faktorov než u dospelých. Aj z týchto dôvodov patria vírusové exantémové ochorenia u detí medzi najčastejšie ochorenia v detskom veku vôbec, čo napokon zvýrazňuje potrebu podrobnejšie sa venovať tejto problematike. Klasické infekčné exantémové ochorenia, ktoré boli doteraz dobre známe sú menej časté a pribúdajú vírusové exantémy s tzv. fakultatívnym výskytom. Nielen vďaka vakcinácii, ale aj vďaka antigénnemu zloženiu viriónov (22, 23).
Vznik vírusového exantému
Problematika vírusových exantémových ochorení u detí je rozsiahla, zaoberá sa množstvom rôznych vírusových agens, z ktorých mnohé vyvolávajú ochorenia typické len pre určité zemepisné pásma a veľké regióny.
Exantém je chorobnou zmenou na koži akútneho charakteru časovo ohraničený, spravidla symetrický a často generalizovaný. Obdobné zmeny na slizniciach sa nazývajú enantém. Akútny exantém u dieťaťa môže mať viac príčin. Môže sa jednať o exantém toxický, alebo alergický. V etiológii tohto typu exantému sú obyčajne alimentárne alebo liekové alergény. Z ďalších príčin zvažujeme vírusový, alebo baktériový pôvod exantému. Nesmieme zabúdať ani na postvakcinačné syndrómy, ktoré naväzujú na vakcináciu v určitých vekových obdobiach dieťaťa. V detskom veku sa stretávame aj s exantémom pri vrodených enzymopátiách, exantémom z nešpecifickej histaminoliberácie, ale aj s exantémom, ktorý je súčasťou začínajúcej dermatózy.
Mnohé vírusy vyvolávajúce predovšetkým systémové infekcie vstupujú do ľudského organizmu cez sliznice po inhalácii, ingesciou alebo po kontakte. Aj koža môže byť bránou vstupu viriónov. Produktívna infekcia závisí od množstva faktorov ovplyvňujúcich ľudský organizmus, predovšetkým od stavu imunitného systému. Dôležitú úlohu však plní aj genetická dispozícia jedinca, napríklad genetický (dosiaľ neznámy) defekt za určitých okolností môže byť príčinou ťažkej vírusovej infekcie. Veľmi dôležitá je aj celistvosť kože a slizníc. Porušenie celistvosti povrchu znamená poškodenie bariérových obranných mechanizmov (fisúry, ragády) a často znamená priamu inokuláciu viriónov do tkanív. Dôležitý je aj čas trvania intímneho kontaktu slizníc a kože s klinickými prejavmi produktívnej infekcie vyvolanej vírusom infikovaného jedinca. Počas vírusovej infekcie sú infikované bunky buď úplne zničené (lytický typ infekcie), alebo prechodne poškodené (27).
Typ infikovanej bunky závisí od tropizmu vírusu. Po dotyku povrchu bunky v mieste receptorov nasleduje vstup viriónu do bunky pinocytózou alebo fagocytózou, kde vírusová kapsida sa existujúcimi bunkovými enzýmami poškodzuje za uvoľnenia nukleovej kyseliny vírusu. Nasleduje rôzne prebiehajúce štádium prepisu génov genómu vírusu závislé od charakteru a typu vírusu.
Čas potrebný na vytvorenie nových partikúl vírusov sa meria v hodinách a počty nových viriónov pripadajúcich na jednu infikovanú bunku sa rátajú na tisíce. Virióny sa môžu prenášať z bunky do bunky, alebo diseminovane virémiou krvným riečiskom za vzniku exantému (tab. 1). Vznik vírusového exantému rôzneho typu možno vysvetliť viacerými spôsobmi. Virióny prenikajú z krvného riečiska pri niektorých vírusoch (togavírus, poxvírus) do endotelu sľučiek dermálnych kapilár, kde sa replikujú a v dôsledku Arthusovej reakcie, dochádza ku vzniku infarktov dermis s následnými hemorágiami. Väčšina vírusov reaguje s cirkulujúcimi protilátkami a následne senzibilizuje lymfocyty za tvorby cytokínov, čo je základom inflamácie. Zápalové zmeny dermis klinicky manifestujúce sa ako makuly a papuly často vznikajú v dôsledku tvorby cirkulujúcich imunokomplexov skladajúcich sa z vírusových antigénov a protilátok, ktoré sa lokalizujú na stenách dermálnych ciev (typické pre parvovírusy). Vo väčšine RNA-vírusov v mieste lézií kože nedochádza k replikácii vírusu, ide len o miestnu reakciu na vírusové partikuly vstupujúce do týchto miest. Niektoré RNA-vírusy sú na druhej strane schopné aktívne vstupovať do metabolizmu epidermálnych buniek, na krátky čas sa v nich replikovať a v dôsledku ich cytolýzy tvoriť vezikulózne lézie kože. Tvorba vezikúl je najčastejším prejavom DNA-vírusov, kde vznikajú v dôsledku poškodenia epidermálnych buniek následkom replikácie vírusu (27).
Tab. 1. Prehĺad vírusových exantémov (voĺne spracované podĺa Sterlinga, 27) 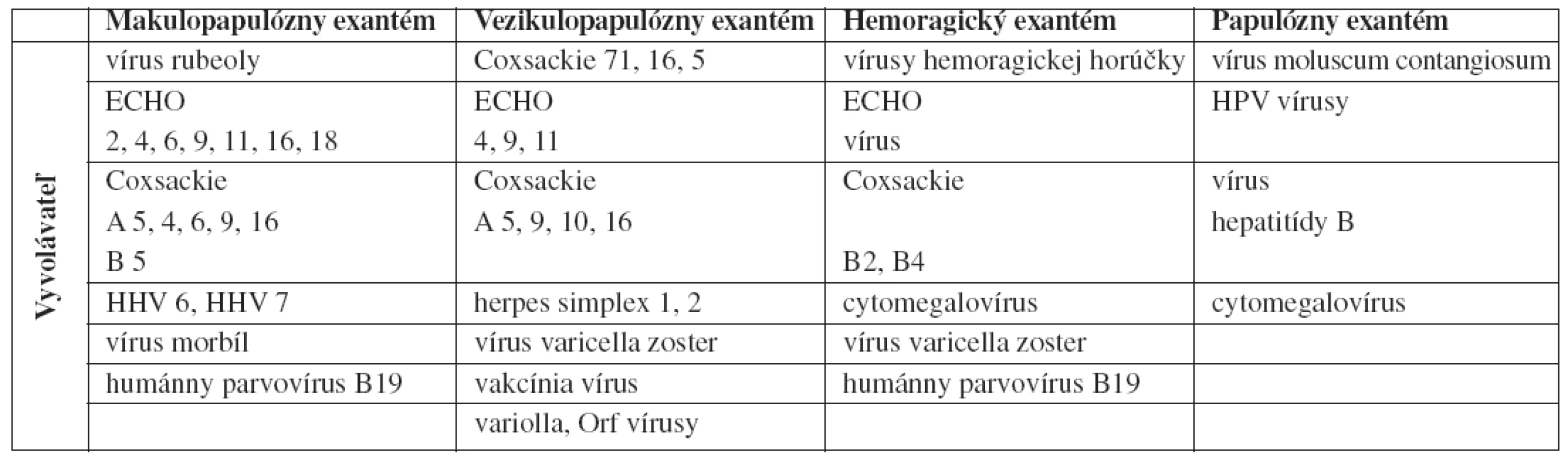
V dôsledku všetkých imunologických procesov, ktoré prebiehajú v mieste dermálnej vírusovej infekcie, vznikajú miestne špecifické antivírusové protilátky s ochranným vplyvom pred disemináciou vírusovej infekcie. Potom dochádza k antivírusovému účinku v dôsledku celulárnej imunity.
Včasná a správna diagnostika exantémového ochorenia je nevyhnutným predpokladom úspešnej liečby (3). Aj keď liečba infekčných exantémov je prevažne symptomatická, v niektorých prípadoch, zvlášť u imunosuprimovaných osôb, je možné podávať nielen virostatiká, imunomodulanciá, ale aj špecifické ľudské hyperimúnne globulíny s vyšším obsahom antivírusových protilátok. Základom diagnostiky infekčného vírusového exantémového ochorenia je anamnéza, epidemiologická anamnéza, zistenie zdroja nákazy, možnosti prenosu (priamy kontakt, vzdušná cesta a pod.), sezonalita, pravdepodobná inkubačná doba a hodnotenie klinického obrazu spolu s dostupnými laboratórnymi vyšetreniami (21). V odhalení etiologického agens sa využívajú mikroskopické, kultivačné (tkanivové kultúry), serologické (Elisa, Western-blot a iné) ako aj molekulárne diagnostické metódy (PCR).
Aj keď väčšina exantémových ochorení u detí má benígny priebeh, ich diferenciálna diagnostika je zvlášť dôležitá, lebo včasná manifestácia niektorých potenciálne fatálne prebiehajúcich ochorení má často primárne kožné prejavy (3).
Napriek narastajúcemu spektru možných vyšetrovacích metodík, dôkladná anamnéza, dôsledné fyzikálne vyšetrenie, pozorovanie klinického priebehu ochorenia zostáva základným diagnostickým postupom infekčného exantémového ochorenia (3).
Roseola infantum – exanthema subitum (HHV-6, HHV-7 etiológie)
Primárna infekcia HHV-6 a HHV-7 môže byť asymptomatická, klinicky sa môže prejavovať rozeolou ako roseola infantum (exanthema subitum) a môže sa spájať s bližšie nešpecifikovaným febrilným ochorením u dojčiat a malých detí (14). Klinicky manifestné ochorenie sa prejavuje len u jedného z troch infikovaných (14).
Po 10-dňovom inkubačnom čase nasleduje predovšetkým u detí do troch rokov trojdňové obdobie vysokých teplôt (do 40 °C), najčastejšie bez kožných prejavov ochorenia. Exantém sa objavuje po poklese teploty, na krku a hrudníku, neskôr na ramenách, tvári zjavuje viac-menej diskrétny makulopapulózny exantém ružovej farby veľkosti mince, ktorý môže zriedkavo prejsť do vezikúl. Exantém sprevádza lymfadenitída lymfatického systému okcipitálnej oblasti a krku. Exantém po 1−2 dňoch ustupuje bez deskvamácie a bez prechodných pigmentácií.
Komplikácie ochorenia, ako sú febrilné kŕče, postihnutie centrálneho nervového systému vo forme encefalitídy s možnosťou izolácie HHV-6 z cerebrospinálneho likvoru, ďalej hepatitída, resp. vznik radikálnych zmien hematologického obrazu, sa pozorujú zriedkavo. Často sa však zisťuje leukopénia a relatívna lymfopénia. U imunodeficitných pacientov často dochádza k reaktivácii HHV-6 s multiorgánovým vírusovým postihnutím (encefalitída, pneumonitída, hepatitída s pozitívnou izoláciou HHV-6 z postihnutých tkanív). Subtyp HHV-6A sa dokonca pokladá za kofaktor progresie HIV-infekcie (18). V súvislosti s reaktiváciou HHV-6 sa hovorí aj o liekmi (alopurinol, sulfasalazín) vyvolanom hypersenzitívnom syndróme, ktorý vyúsťuje až do exfoliatívnej dermatitídy (28). Watanabe a kol. (29) s využitím senzitívnej modifikovanej PCR detegovali HHV-6 aj HHV-7 z lézií kože, zo séra a slín väčšiny pacientov s pityriasis rosea, nie však od zdravých jedincov.
Okrem HIV-infekcie sa infekcia HHV-6 môže niekedy dávať do súvislosti so sclerosis multiplex, syndroma Guillain-Barré, lymfoproliferatívnymi ochoreniami, pityriasis rosea a Kikuchiho-Hashimotovým ochorením.
Rovnako ako HHV-6 aj pri HHV-7 sa pozoruje reaktivácia infekcie u imunosuprimovaných jedincov s následným multiorgánovým postihnutím (16).
Pityriasis rosea
Ochorenie je celosvetovo rozšírené, rovnako postihuje jedincov obidvoch pohlaví, najčastejšie vo veku 10–35 rokov. Bol zaznamenaný sezónny výskyt pityriasis rosea s prevalenciou v zimných mesiacoch, ako aj štatisticky signifikantný nárast počtu prípadov v určitých obdobiach, keď sa súčasne pozoruje aj zvýšený výskyt vírusových infekčných ochorení predovšetkým respiračného systému. Ako sme už uviedli v predchádzajúcej časti, najnovší výskum favorizuje ako etiologického agensa HHV-6 a HHV-7. Okrem vírusovej etiológie sa uvažuje aj o liekových etiologických súvislostiach pityriasis rosea napr. s arzénom, bizmutom, zlatom, metronidazolom, barbiturátmi, ketotifenom a inými liekmi (27).
Pityriasis rosea prebieha takmer u každého pacienta pod konštantným klinickým obrazom. Prodromálne symptómy ochorenia okrem malátnosti a bolesti hlavy s miernou intenzitou absentujú.
Prvým klinickým prejavom ochorenia je vznik takmer vždy len jedného iniciálneho primárneho ložiska lokalizovaného najčastejšie na hornej časti trupu, teda na ramene, hrudníku alebo na krku, ale aj na stehne, iba zriedkavo na tvári, vo vlasatej časti hlavy a na genitále. Primárne ložisko je okrúhle až oválne, má jasnočervenú farbu, je ostro ohraničené, s preliačeným centrom, ktoré sa pityriaziformne olupuje, pričom okrajové časti môžu mať šupinatý golierik. Ložisko rýchlo progreduje do veľkosti 2–7 cm alebo viac.
Počas jedného až dvoch týdňov dochádza k atakom vzniku typického symetrického exantému pityriasis rosea s predilekčnou lokalizáciou na trupe až po šiju a na hornej tretine horných a dolných končatín, ktorý je usporiadaný vždy v pozdĺžnej osi okolo línií štiepiteľnosti kože. Distálne časti končatín, krk a tvár spravidla nie sú postihnuté. Kožné lézie sú oválne, majú tvar medailónu rozdielnej veľkosti, ale vždy sú menšie ako primárne ložisko, sú ostro ohraničené, svetločervené, v centre môžu mať aj pseudoatrofický vzhľad cigaretového papiera. Ložiská sa predovšetkým na periférii typicky golierikovito alebo pityriaziformne olupujú. V štádiu generalizácie prejavov ochorenia rovnako ako v štádiu vzniku primárneho ložiska okrem mierneho zväčšenia krčných lymfatických uzlín, počas subfebrilít a malátnosti absentuje subjektívna symptomatológia pityriasis rosea. Ložiská, ktoré niekedy slabo svrbia, ustupujú počas 3–6 týždňov, niekedy však môžu perzistovať aj dva mesiace (6, 27).
V intervale mesiacov až rokov sa približne u 2 % pacientov pozorujú ďalšie ataky pityriasis rosea (4).
U detí sa môže nezriedka vyskytovať atypická klinická symptomatológia s postihnutím tváre, kapilícia, predlaktí, nôh a stupají. Ložiská môžu byť difúzne červené, olupujú sa a sú pokryté drobnými vezikulami. V uvedených miestach sa u detí tvoria aj papulózne, papulovezikulózne, vezikulózne až pustulózne a urtikariálne prejavy, niekedy imponujúce ako erythema exsudativum multiforme.
Erythema infectiosum
Pre erythema infectiosum je charakteristický detský vek. Za vyvolávateľa sa pokladá parvovírus B19.
Pre ochorenie je typický rýchlo sa vyvíjajúci papulózny exantém na lícach ako po plesnutí dlaňou. Kožné lézie v krátkom čase konfluujú, na dotyk sú horúce. V priebehu 2–4 dní sa zjavuje stredneškvrnitý až veľkoškvrnitý exantém s nepravidelnými okrajmi so sýtym lemom aj na končatinách, spočiatku proximálne. Exantém ďalej progreduje na distálne časti rúk a nôh a hrudník (obr. 1, 2). Postihnuté môžu byť aj dlane a stupaje, kde sa môžu tvoriť petechie. Dermatologickú symptomatológiu ochorenia často dokresľuje tmavočervený makulózny enantém bukálnej sliznice a slizníc genitálu. Sprievodná symptomatológia prodromálneho štádia, ako sú bolesti hlavy a malátnosť, je mierna, spravidla však úplne absentuje. Tak ako lézie rýchlo progredujú, v nasledujúcich 10 dňoch pomerne rýchlo aj ustupujú. Typické je zhoršovanie výsevu pri fyzickej námahe pri teple, po kúpeli, vplyvom solárnej expozície a niekedy aj po podaní antihistaminík a steroidov. Exantém trvá 10–14 dní, môže sa vyskytovať aj v malých kolektívoch, má sezónny charakter s výskytom na jar a na jeseň.
Obr. 1. Erythema infectiosum, 9-ročný chlapec (parvovírus B19) 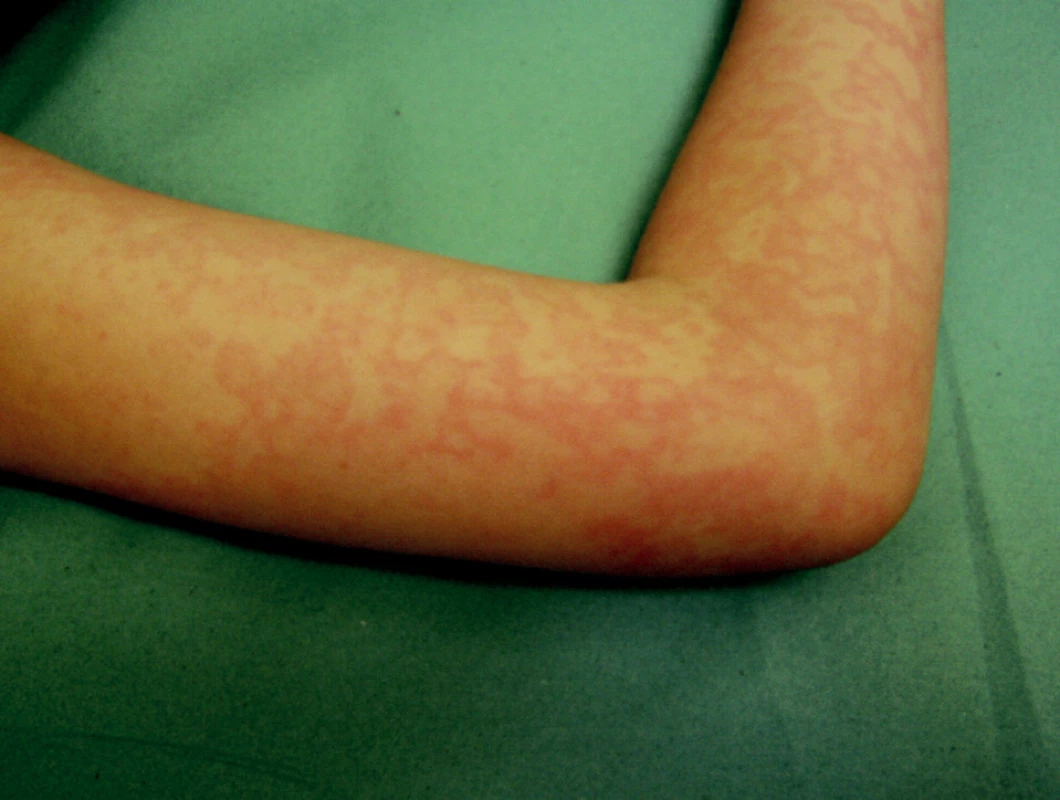
Obr. 2. Erythema infectiosum, 9-ročný chlapec (parvovírus B19) 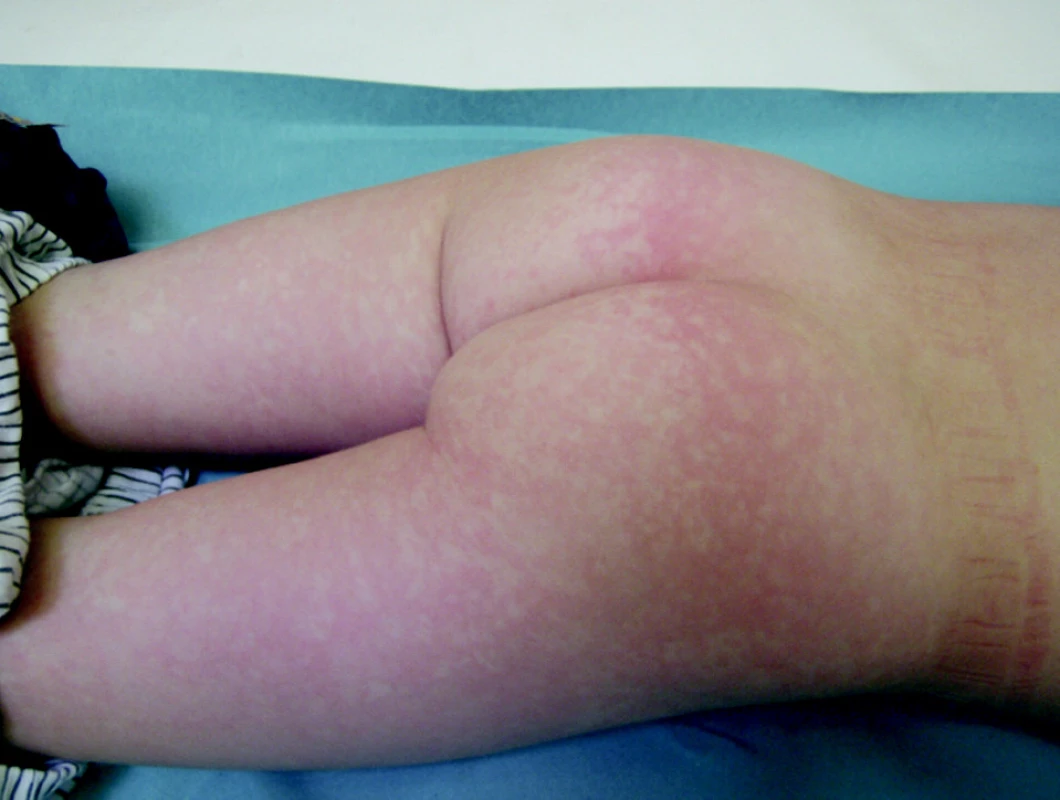
V periférnom krvnom obraze vo včasnej fáze ochorenia sa pozoruje relatívna leukocytóza s lymfopéniou, prípadne eozinofília.
Ako komplikácie ochorenia sa opisujú reumatoidná artritída, ale aj systémový lupus erythematodes (19).
„Papular-purpuric gloves and socks syndrome“ (papulárne-purpurický syndróm s léziami imitujúcimi rukavice a ponožky)
Napriek tomu, že vo viacerých prípadoch tohto syndrómu sa vyvolávateľa nepodarilo identifikovať, do súvislosti s ochorením (ako možný spúšťací faktor) sa najčastejšie dáva parvovírus B19, vírus morbíl, vírus hepatitídy B a cytomegalovírus (2).
Akútna akrálna dermatitída rúk, zápästí, lakťov a nôh (obr. 3, 4) sa vyskytuje predovšetkým u dospelých. Syndróm ako prví opísali Harmes so svojimi spolupracovníkmi v roku 1990 (12). Koža je inflamovaná, edematózna s purpurou a tvorbou papúl. Dermatologickú symptomatológiu často sprevádza katarálny zápal ústnej dutiny s ulceráciami. Ochorenie, ktoré trvá približne dva týždne, v prvých dňoch sprevádza malátnosť a teploty.
Obr. 3. Gloves and socks syndrome, 17-ročný chlapec (parvovírus B19) 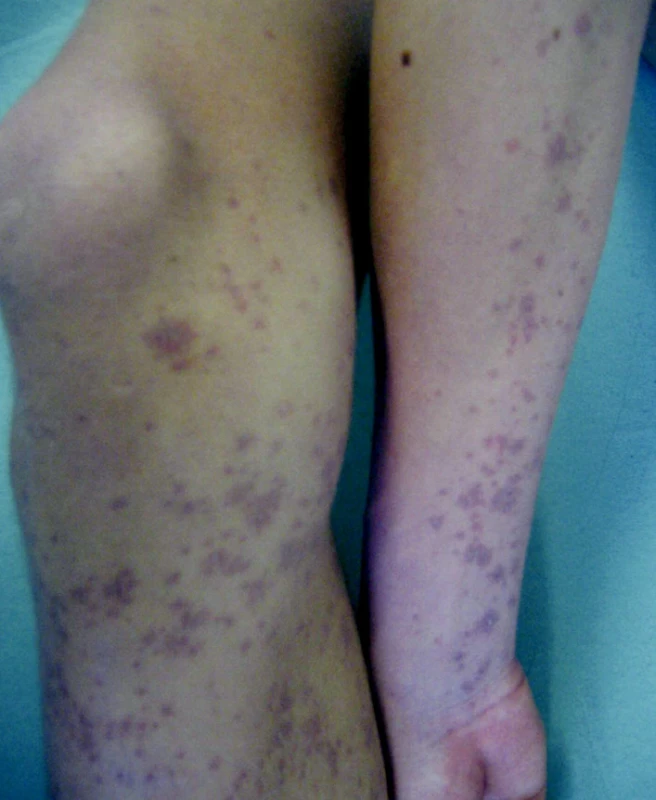
Obr. 4. Gloves and socks syndrome, 17-ročný chlapec (parvovírus B19) 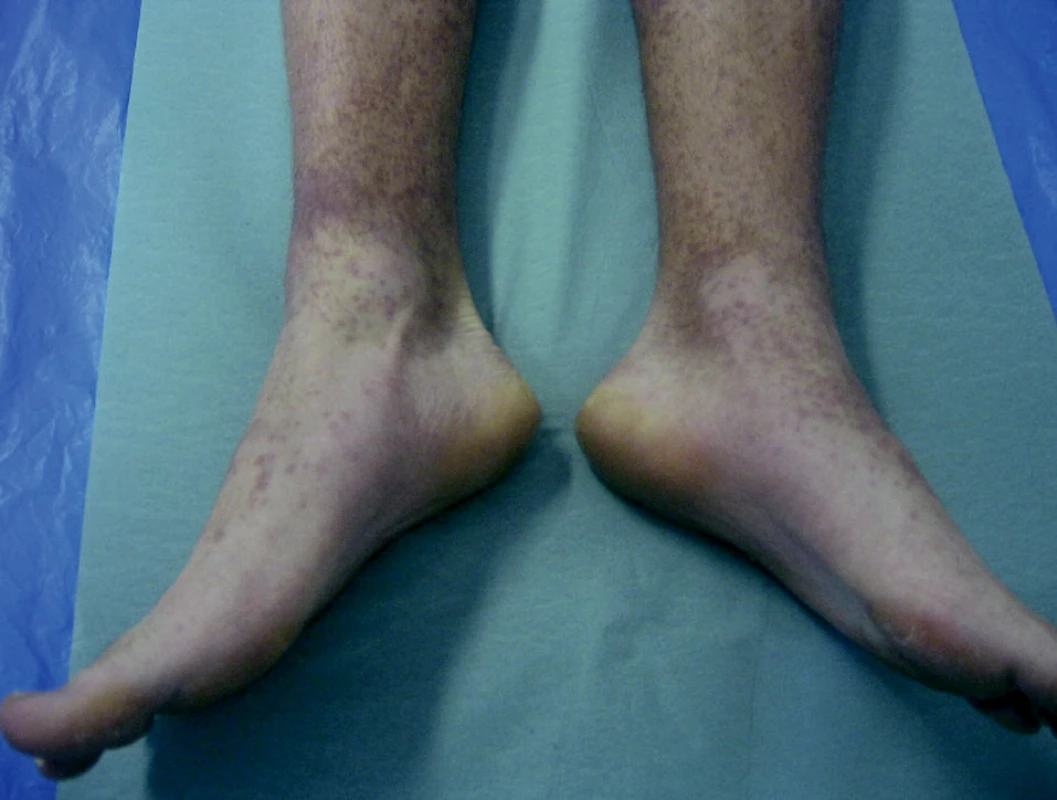
Asymetrický periflexurálny exantém u detí (APEC)
Unilaterálny laterotorakálny exantém (ULE) opísali Bodemer a Prost (5) u 18 detí žijúcich v blízkosti Paríža. V priebehu roka bola táto diagnóza preklasifikovaná na asymetrický periflexurálny exantém detí (APEC). Podobné ochorenie ako nový lokálny erytém u detí uvádza Brunner a kol. (7). Z uvedeného vyplýva, že táto klinická jednotka prešla z terminologického hľadiska, až po súčasný APEC určitým vývojom, a teda nie je raritným ochorením.
Diskutuje sa o multifaktorovej etiológii ochorenia. Hoci infekčný pôvod ochorenia nebol dosiaľ jednoznačne potvrdený, vo vzťahu k APEC sa uvažuje o týchto agensoch: parvovírus B19, EBV, CMV, HSV, HHV-6, HHV-7, HHV-8, pikornavírus, adenovírus, enterovírus, vírus hepatitídy B, borélie, vírusy Coxsackie, riketsie, mykoplazmy a pod. (20). Opísaný však bol aj výskyt APEC u dieťata s akútnou lymfoblastickou leukémiou (10). Predpokladá sa, že ochorenie je rozšírené po celom svete, má familiárny výskyt a postihuje predovšetkým dojčatá a deti v predškolskom veku.
Klinický obraz ochorenia sa vyvíja pomaly, progreduje postupne niekoľko dní až tri týždne. Kožné prejavy sú variabilné. Asymetricky, na jednej polovici tela, najčastejšie na vnútornej strane ramena, v ingvíne, na vnútornej strane stehna a na laterálnej strane hrudníka sa spočiatku tvoria skupiny ružových papúl s vyblednutým periférnym lemom, ďalej viac-menej ostro ohraničené ložiská ekzémového charakteru, urtikariálne, vezikulózne a purpurické ložiská postupne zasahujúce veľké plochy a nadobúdajúce anulárny charakter, v okolí s intaktnou kožou (obr. 5, 6). Lézie nezriedka svrbia.
Obr. 5. Gloves and socks syndrome, 17-ročný chlapec (parvovírus B19) 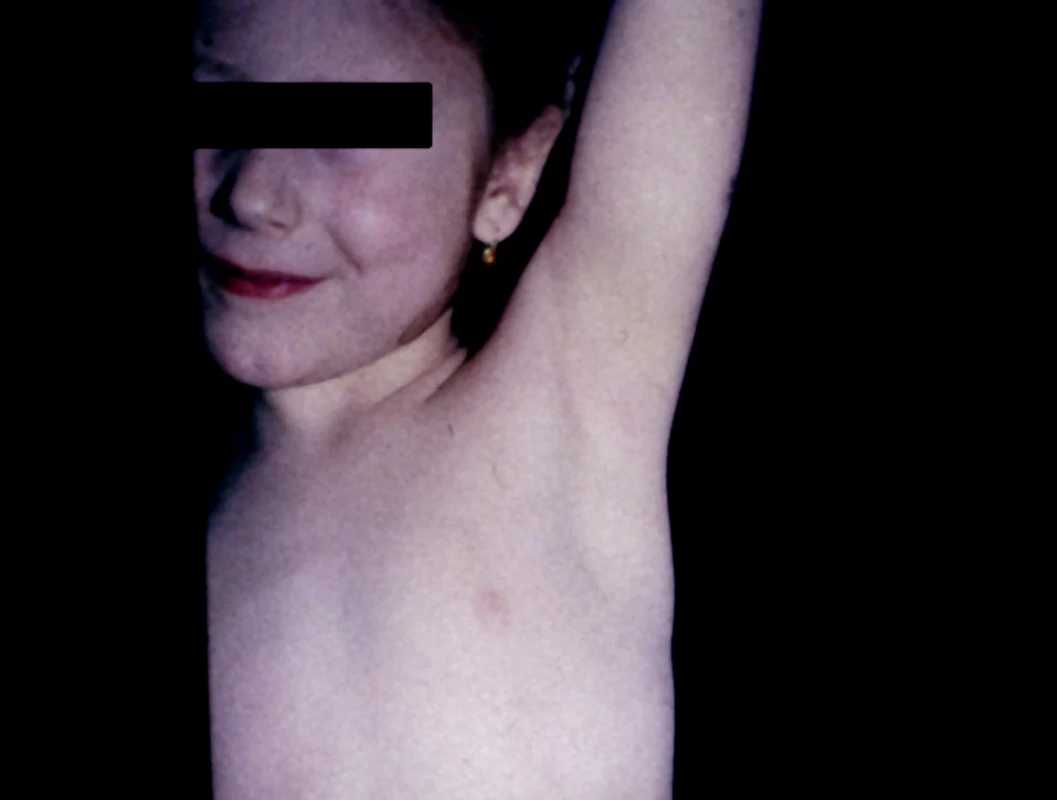
Obr. 6. APEC syndrome, 5-ročné dievča (Mycoplasma pneumoniae) 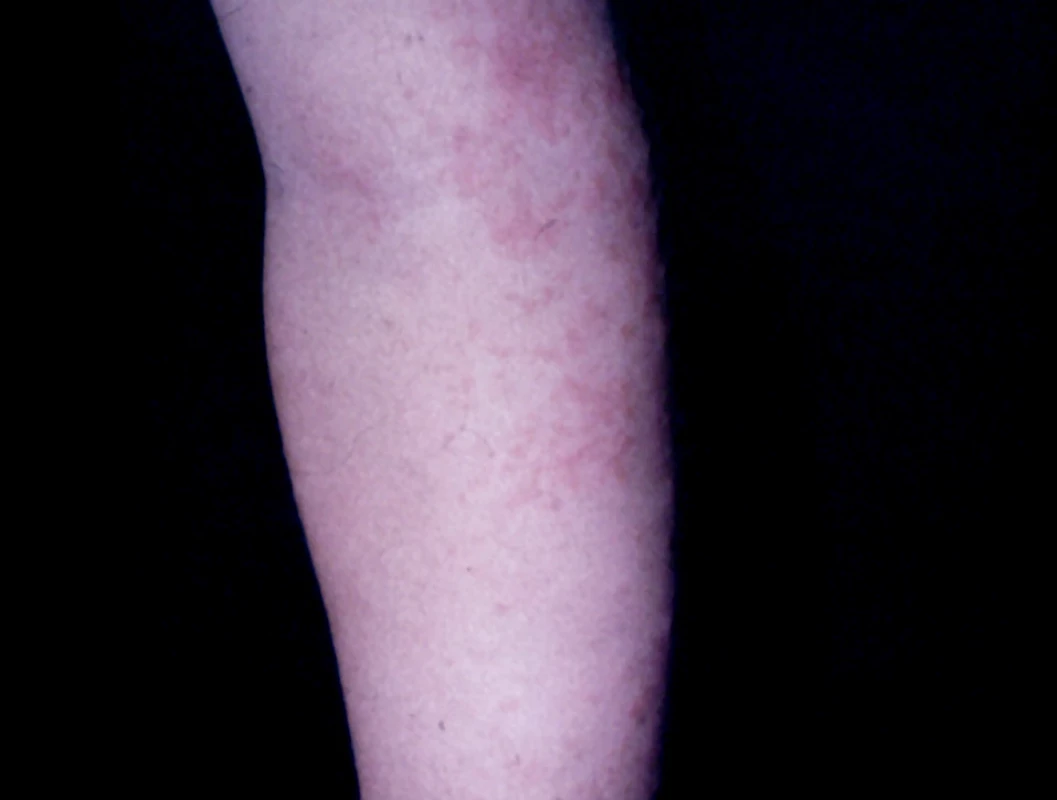
V druhej fáze vývoja klinického obrazu ochorenia kožné lézie diseminujú aj na kontralaterálnu stranu tela pacienta, ale zachovávajú si asymetriu. Zriedkavo postihujú aj tvár, ruky a nohy. Enantém nebol dosiaľ opísaný.
Ochorenie môže byť sprevádzané miernou gastrointestinálnou symptomatológiou, katarálnou faryngitídou a regionálnou lymfadenitídou so subfebrilitami.
Približne po 4 týždňoch trvania ochorenia ložiská v centre postupne blednú, získavajú sivastú farbu a začínajú regredovať. V priebehu 6 týždňov kožné prejavy postupne úplne miznú a zanechávajú suchú kožu v mieste pôvodnej erupcie (20).
V akútnom štádiu erupcie kožných lézií APEC sa v periférnom krvnom obraze môže pozorovať leukocytóza a lymfocytóza, ale bez atypických lymfocytov. Nedochádza ani k zvýšeniu hodnôt zápalových parametrov a ani ku vzostupu parametrov hepatálnych testov.
Hand, foot and mouth disease (ochorenie ruka, noha a ústa)
Syndróm hand, foot and mouth disease (HFMD) sa pokladá za vysoko kontagiózne infekčné ochorenie vyvolané enterovírusmi, najčastejšie vírusmi Coxsackie. Ochorenie sa primárne vyskytuje predovšetkým u malých detí v letných mesiacoch s klinickým obrazom vezikulóznej stomatitídy a s tvorbou skalených vezikúl na dlaniach a stupajach (9).
Od pacientov s HFMD boli počas epidémií postupne izolované tieto vírusy: vírus Coxsackie A (CAV) – typ 4 , 5, 6, 7, 9, 10, 16, 24 (21), vírus Coxsackie B (CBV) – typ 1, 2, 3, 4, 5 aj B 6 (21), humánny enterovírus (HEV) typ 71, ako aj HEV 71 spolu s rinovírusom, HEV 71 spolu s echovírusom (EV 25), HEV 71 spolu s cytomegalovírusom (CMV), ďalej boli samostatne izolované EV 18, CMV, ako aj vírus herpes simplex 1 (9, 13). Vírus bol izolovaný zo sterov nazofaryngu, aj priamo z ulcerácií ústnej dutiny, z výterov z rekta, zo stolice, z moču, zo séra, z cerebrospinálneho likvoru, ale aj z tkanív jednotlivých orgánov ako pľúca, pankreas, črevá, myokard, mozog, mozgový kmeň, pons, miecha a pod.
Ako HFMD ochorenie klasifikoval Alsop (1). Podobné epidémie s miernym priebehom vyvolané vírusom Coxsackie A 16 boli v nasledujúcich rokoch opísané v Kalifornii, na Hawaji a v Birminghame (1). Všetky epidémie prebehli pod klinickým obrazom miernej vírusovej infekcie s makulopapulóznym až vezikulóznym exantémom rúk a nôh a s ulceráciami v orofaryngu. Teploty trvajúce len niekoľko dní mali iba 2 % pacientov.
V roku 1974 Schmidt a kol. (26) ako prví opísali HFMD s ťažkým priebehom s postihnutím CNS (s meningoencefalitídou a „polio-like” paralytickým ochorením) vyvolané enterovírusmi E 71. Potom boli opísané epidémie HFMD s podobne závažnými komplikáciami v Austrálii (15), v Japonsku (11) ako aj v Európe. V poslednom období sú v rámci epidémií HFMD so stovkami infikovaných pacientov opisované prípady s letálnym koncom v krajinách východnej Ázie (8). Najčastejšou príčinou smrti týchto detí mladších ako 4 roky je vírusová encefalitída a meningoencefalitída, intersticiálna pneumónia a myokarditída. Ako sme už uviedli, najčastejšie bývajú postihnuté deti predškolského veku s miernou prevahou dievčat proti chlapcom s indexom 1,5–2,5 : 1 (18). Ojedinele bývajú postihnutí aj dospelí, predovšetkým pacienti imunosuprimovaní napr. chemoterapiou (25) alebo pacienti HIV-pozitívni.
Predpokladaný je prenos enterovírusovej infekcie cestou orofekálneho kontaktu a cez respiračný trakt nazofaryngálnym sekrétom alebo sekrétom respiračného systému, predovšetkým v miestach detských centier (13).
V krajinách východnej Ázie sa do roku 1997 prípady HFMD vyvolané ľudským enterovírusom HEV 71 vyskytovali záchvatovito v atakoch (8, 17). Počty atakov infekcie v uvedených regiónoch pravdepodobne záviseli od výskytu vnímavej populácie, hygienických návykov a sociálnych faktorov. Ako sa vírus zjavil, tak v krátkom časovom slede aj zmizol. Počet prípadov infekcie však prudko vzrástol po roku 2000. Väčšina chorých mala dobrý imunologický profil, predpokladalo sa, že postupne s časom došlo k zmenám vírusových faktorov, ako je virulencia, tropizmus vírusov, ako aj k vzniku nových faktorov ovplyvňujúcich výskyt ochorenia. Predpokladá sa, že práve genetické faktory enterovírusu HEV 71 môžu byť dôležité v prípade letálneho konca pacientov s HFMD (24).
V poslednom období sa predpokladá, že v patogenéze predovšetkým závažných a životunebezpečných foriem HFMD alebo foriem ochorení s letálnym koncom plní dôležitú úlohu koincidencia dvoch vírusových infekcií súčasne. V tomto zmysle sa za najdôležitejšiu pokladá koincidencia humánneho enterovírusu HEV 71 a podtriedy B adenovírusu (8) a to aj napriek tomu, že v mnohých prípadoch HFMD s ťažkým priebehom ochorenia bol izolovaný len jeden typ vírusu. Zaujímavá však môže byť koincidencia aj iných typov vírusov, pretože v roku 1997 zomrelo jedno dieťa s HFMD na myokarditídu vyvolanú HEV 71 a súčasne aj CAV 16.
Podľa Braun-Falca a kol. (6) možno klasickú HFMD opísať ako infekčné ochorenie, pri ktorom po inkubačnom čase 3–5 dní po začiatočných bolestiach hrdla sa vytvárajú v hltane, na podnebí, jazyku a na gingívach pľuzgieriky, ktoré rýchlo erodujú. Súčasne alebo krátko potom sa ku klinickému obrazu ochorenia pripájajú belavé ploché pľuzgieriky na červenej spodine, lokalizované na dlaniach, prstoch rúk a nôh (obr. 7, 8, 9), ďalej na stupajach a zriedkavo aj na tele, predovšetkým na gluteách. Celkový stav pacientov nie je pri tejto forme HFMD alterovaný. Približne 2 % pacientov majú zvýšenú teplotu. Priebeh ochorenia je bez komplikácií, kožné a sliznicové zmeny sa vyhoja v priebehu 7–10 dní.
Obr. 7. Hand, foot and mouth disease, 5-ročné dievča (enterovírusový exantém) 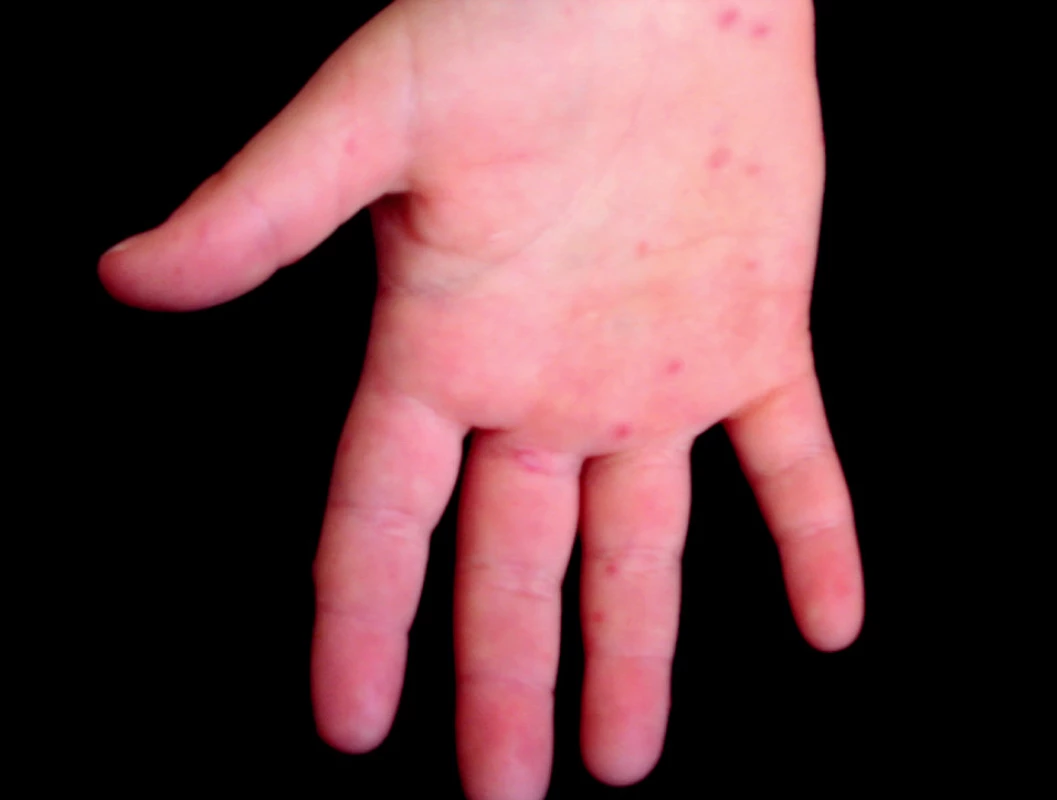
Obr. 8. Hand, foot and mouth disease, 5-ročné dievča (enterovírusový exantém) 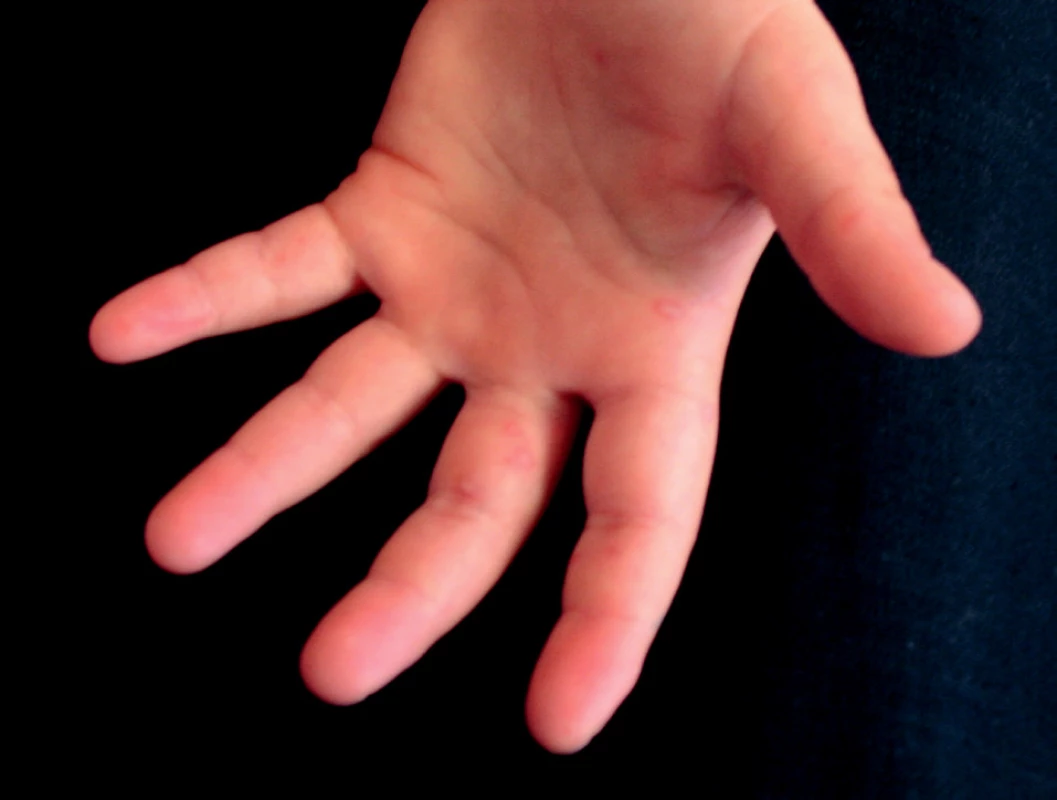
Obr. 9. Hand, foot and mouth disease, 5-ročné dievča (enterovírusový exantém) 
Atypická forma HFMD sa prejavuje tou istou klinickou syptomatológiou ako klasická HFMD, ale ulcerácie v ústnej dutine môžu absentovať. Na druhej strane možno pri atypickej HFMD pozorovať v ústnej dutine prejavy herpangíny s ulceráciami, no bez klinicky manifestnej dermatologickej syptomatológie ochorenia. V prípadoch s ťažkým priebehom až letálnym koncom sa za kritické obdobie pokladá 3.–4. deň trvania klinickej symptomatológie. Za prognosticky nepriaznivé sa považuje absentovanie ulcerácií ústnej dutiny, s výskytom makulopapulózneho alebo vezikulózneho exantému rúk a nôh, vracanie a zvýšená sedimentácia erytrocytov, niekedy aj leukocytóza a hyperglykémia. Vracanie je dôležitým príznakom upozorňujúcim na postihnutie centrálneho nervového systému vo forme rozvíjajúcej sa intrakraniálnej hypertenzie v dôsledku encefalitídy zadného mozgu, osobitne ponsu. Veľmi závažná je aj symptomatológia kardiopulmonálneho zlyhania vznikajúca pri intersticiálnej pneumonitíde a myokarditíde.
Pri obidvoch formách HFMD sa môžu pozorovať aj rozsiahle zmeny na nechtoch vo forme rozsiahlej nechtovej dystrofie. Podobné zmeny vznikajú aj následkom poškodenia nechtového matrixu pri systémových ochoreniach alebo v dôsledku dlhodobej expozície organizmu liekom. Najčastejšie ide o priečne ryhovanie nechtovej platničky (Beanove línie) až s kompletným tieňovaním celého nechta (onychomadesis; 9).
Gianottiho-Crostiho syndróm
Pre Gianottiho-Crostiho syndróm je charakteristický priamy vzťah k vírusovej infekcii. V etiologickej súvislosti so vznikom syndrómu sa uvádzajú tieto vírusy: najčastejšie vírus hepatitídy B (HBV) a EBV, menej často vírus Coxsackie A16, B4, B5, CMV, echovírus 7, 9, poliovírus, vírus parainfluenzy, parvovírus B19, HIV (27) a iné.
Ochorenie najčastejšie postihuje deti vo veku od 6 mesiacov až 2 rokov. Môže sa však vyskytovať aj u dospelých.
V priebehu 3–4 dní dochádza k erupcii svrbiacich asymetrických, najskôr nevýrazných červených papúl veľkosti 5–10 mm v priemere, spočiatku lokalizovaných na stehnách a gluteách, neskôr na extenzorových častiach ramien a napokon na tvári (obr. 10, 11).
Obr. 10. Gianotti-Crosti syndrome, 4-ročné dievča 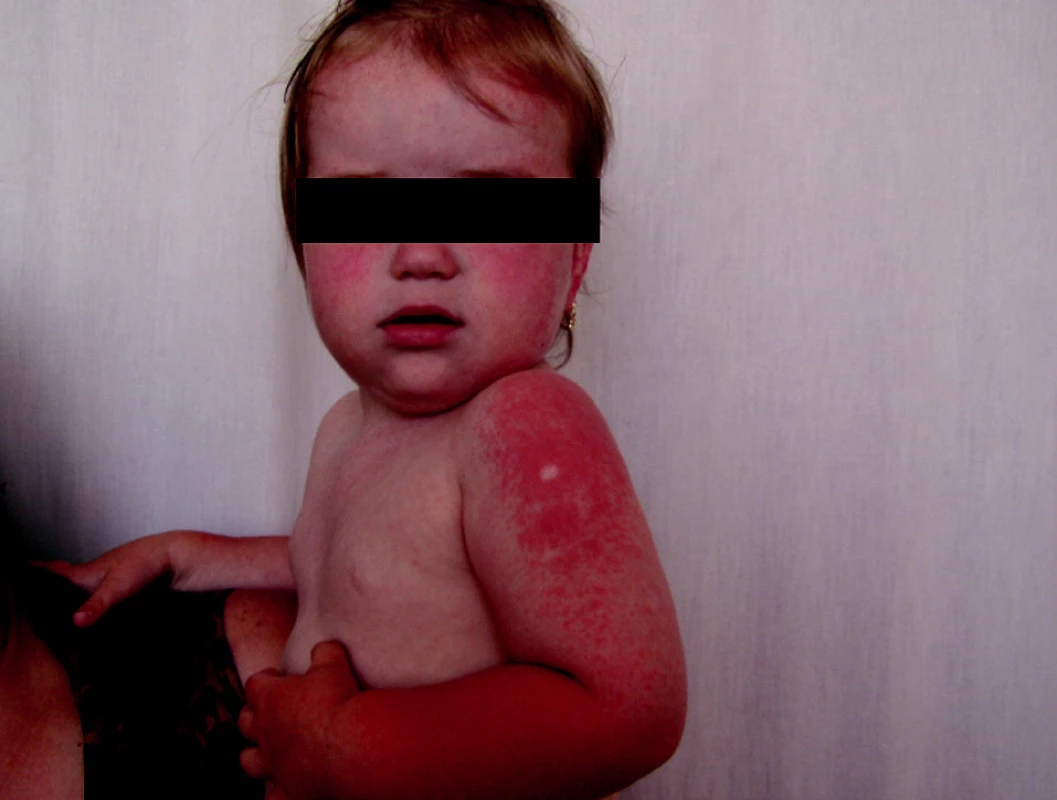
Obr. 11. Gianotti-Crosti syndrome, 4-ročné dievča 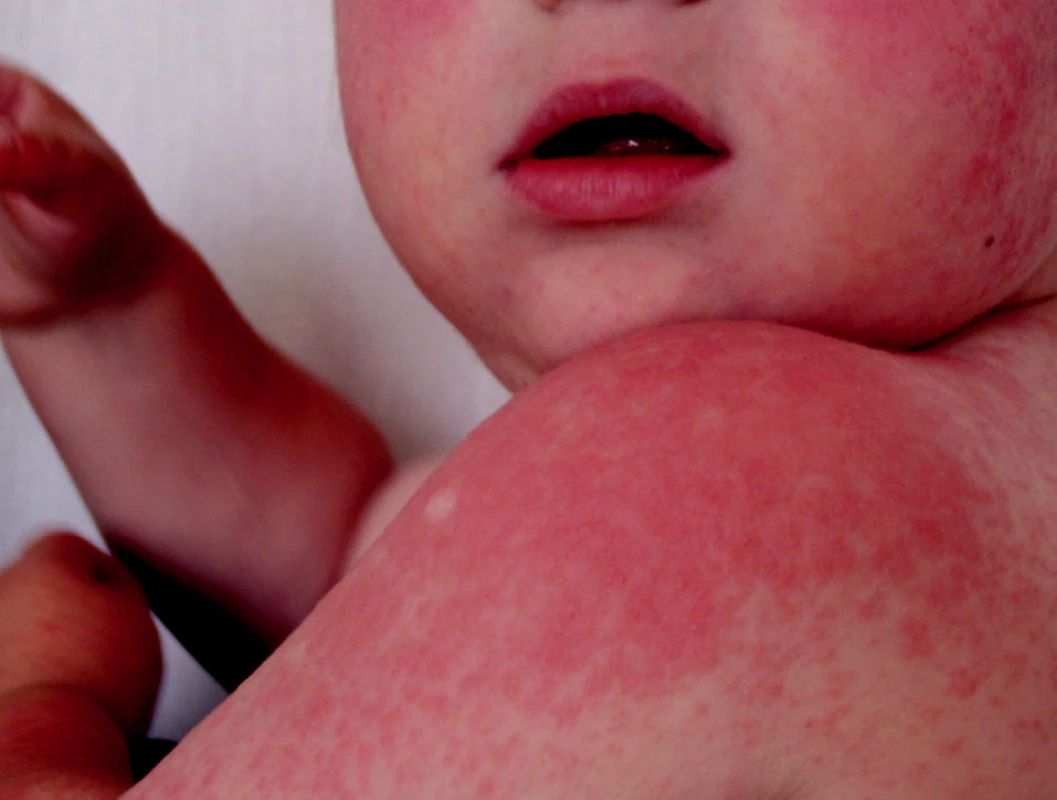
Postupne s časom pribúda inflamácia s vezikuláciou lézií až vznikom purpury. Exantém ustupuje v priebehu 2 až 8 týždňov, pričom v pôvodných miestach lézií može pretrvávať mierna deskvamácia.
V periférnom krvnom obraze pacientov s Gianottiho-Crostiho syndrómom možno najčastejšie pozorovať leukopéniu s lymfocytózou. Syndróm sprevádzajú subfebrility, malátnosť a častá generalizovaná lymfadenitída, predovšetkým axilárnych a ingvinálnych lymfatických uzlín.
Záver
Uvedený literárny prehľad podľa jednotlivých skupín ochorení je dôležitý pre osvojenie si klinického obrazu a naväzujúcich vyšetrovacích aj diagnostických postupov u detí. Dôležitým poznatkom v rámci literárneho prehľadu je zistenie, že v etiopatogenéze pri množstve nových exantémových ochorení vírusový exantém môže byť spôsobený aj viacerými vyvolávateľmi (21, 22, 23). Práve tieto exantémy sú komplikované aj závažnými, život ohrozujúcimi komplikáciami (enterovírusové a súčasne adenovírusové ochorenia).
Došlo do redakce: 30. 6. 2008
Prim. MUDr. Klára Martinásková
Dermatovenerologické oddelenie FNsP J.A. Reimana
Hollého 14
080 00 Prešov
SR
E-mail: kaja.martin@post.sk
Zdroje
1. ALSOP, J., FLEWETT, TH., FOSTER, JR. Hand-foot-and-mouth disease in Birmingham in 1959. Br Med J, 1960, 2, p. 1708–1711.
2. BAGOT, M., REVIS, J., HAMES, M. Papular-purpuric „gloves and socks“ syndrome a primary infection with parvovirus B19. J Am Acad Dermatol, 1991, 125, p. 341.
3. BARTOŠOVÁ, D. Dětské infekční nemoci. Praha, Galén, 2003, 2, p.84.
4. BJOMBERG, A., HELLGREN, L. Pityriasis rosea. A statistical, clinical and laboratory investigation of 826 patients and matched healthy control. Acta Derm Venereol Suppl (Stockh.), 1962, 50, p. 1–68.
5. BODEMER, C., de PROST, Y. Unilateral laterothoracic exanthem in children: a new disease? J Am Acad Dermatol, 1992, 27, p. 693–696.
6. BRAUN-FALCO, O., PLEWIG, G., WOLFF, H. Dermatológia a venerológia. 1. Slov. a čes. vyd., Martin, Vydavateľstvo Osveta, 2001, 1475 s.
7. BRUNNER, MJ., RUBIN, L., DUNLOP, F. A new papular erythema of childhood. Arch Dermatol, 1962, 85, p. 539–540.
8. CARDOSA, MJ., KRISHNAN, S., TIO, PH., PERERA, D., WONGO, SC. Isolation of subgenus B adenovirus during a fatal outbreak of enterovirus 71-associated hand, foot, and mouth disease in Sibu, Sarawak. Lancet, 1999, 354, p. 987–991.
9. CLEMENTZ, GC., MANCINI, AJ. Nail matrix arrest following hand-foot-mouth disease. A report of five children. Pediatr Dermatol, 2000, 17, p. 7–11.
10. FORT, DW., GEER, KE. Unilateral laterothoracic exanthem in a child with acute lymphoblastic leukemia. Pediatr Dermatol, 1998, 15, p. 51–52.
11. HAGIVARA, A., TAGAYA, I., YONEYAMA, T. Epidemic of hand, foot, and mouth disease associated with enterovirus 71 infection. Intervirol, 1978, 9, p. 60 - 63.
12. HARMES, M., FELDMANN, R., SAURAT, JH. Papular-purpuric „gloves and socks“ syndrome. J Am Acad Dermatol, 1990, 23, p. 850–854.
13. CHAN, KP., GOH, KT., CHONG, ChY., TEO, ES., LAU, G., LING, AE. Epidemic hand, foot, and mouth disease caused by human Enterovirus 71. Singapore Emerg Infect Dis, 2003, 9, p. 78–85.
14. CHIU, SS., CHEUNG, CY., TSE, CY., PEIRIS, M. Early diagnosis of primary human herpesvirus 6 infection in childhood: serology, polymerase chain reaction, and virus load. J Infect Dis, 1998, 178, p. 1250–1256.
15. KENNETT, ML., BIRCHI, CJ., LEWIS, FA. Enterovirus type 71 infection in Melbourne. Bull WHO, 1974, 51, p. 609.
16. KNOX, KK., CARRIGAN, DR. Disseminated active HHV-6 infections in patients with AIDS. Lancet, 1994, 343, p. 577–578.
17. LUM, LC., WONG, KT., LAM, SK., CHUA, KB., GOH, AY. Neurogenic pulmonary oedema and enterovirus 71 encephalomyelitis. Lancet, 1998, 352, p. 1391.
18. LUSSO, P., GALLO, RC. Human herpesvirus 6 in AIDS. Immunol Today, 1995, 16, p. 67–71.
19. MAGRO, CM., DAWOOD, MR., CROWSON AN. The cutaneous manifestations of human parvovirus B19 infection. Hum Pathol, 2000, 31, p. 488-497.
20. MANCINI, AJ., BODEMER, CH. Viral infections. p. 1059–1092. In. Schachner L., Hansen R.C.: Pediatric Dermatology. 3rd. Ed., Edinburgh, Mosby comp., 2003, 1340p.
21. MARTINÁSKOVÁ, K., DOLIAK, M., PETROVIČOVÁ, A., ŠEFČOVIČOVÁ, L. An epidemia outbreak of enteroviral skin eruptions in childhood. Dermatol Mon Skin, 1990, 176, p. 262-263.
22. MARTINÁSKOVÁ, K. Virus exanthematous infections of the child age. Eur. J Pediatr Dermatol, 2008, 18(Suppl.2), p.23-24.
23. MARTINÁSKOVÁ, K. Infekčné parvovírusové exantémy detí. Dermatológia pre Prax. 2008, 2, p. 12-14.
24. MCMINN, P., LINDSAY, K., PERERA, D., CHAN, HM., CHAN, KP., CARDOSA, MJ. Phylogenetic analysis of enterovirus 71 strains isolated during linked epidemics in Malaysia, Singapore and Western Australia. J Virol, 2001, 75, p. 7732–7738.
25. OSAWA, M., UMEMOTO, N., TAJIMA, N., SUGAWARA, H., NISHIDA, J., KAKURAI, M., TODA., S, DEMITSU, T. Atypical varicella mimicking hand-foot-and-mouth disease in an adult patient with malignant lymphoma during chemotherapy. Br J Dermatol, 2004, 151, p.254–256.
26. SCHMIDT, NJ., LENNETTE, EH., HO, HH. An apparently new enterovirus isolated from patients with disease of the central nervous system. J Infect Dis, 1974, 129, p. 304–309.
27. STERLING, JC. Virus Infections. s. 25. 1–25. 83 In. Burns T., Breathnach S., Cox N., Griffiths Ch. Rook’s Textbook of Dermatology. 7th Ed., Blackwell Science, Victoria – Australia, 2004, 78.1 p.
28. SUZUKI, Y., INAGI, R., AONO, T., YAMANISHI, K., SHIOHARA, T. Human herpesvirus 6 infection as a risk factor for the development of severe drug-induced hypersensitivity syndrome. Arch Dermatol, 1998, 134, p. 1108-1012.
29. WATANABE, T. Pityriasis rosea (PR) is associated with reactivation of both human herpesvirus (HHV)-7 and -6 in blood. J Invest Dermatol, 2000, 114, p. 784.
Štítky
Dermatologie Dětská dermatologie
Článek Na staronové témaČlánek Odborné akce v r. 2008
Článek vyšel v časopiseČesko-slovenská dermatologie
Nejčtenější tento týden
2008 Číslo 4- Takrolimus v terapii atopické dermatitidy a analýza jeho nákladové efektivity ve srovnání s kortikosteroidní léčbou
- Daivobet gel – lékový profil
- Psoriáza a kouření – vzájemně se potencující rizika?
-
Všechny články tohoto čísla
- Na staronové téma
- Novšie vírusové exantémy detského veku – komplexný pohľad na problematiku
- Doškoľovanie lekárov – kontrolný test
- Soubor pacientů s diagnózou primárního lymfedému sledovaných v Lymfologickém centru Dermatovenerologické kliniky UK 2. LF a FN Na Bulovce v letech 2000–2006
- Novinky v léčbě psoriázy biologiky a standardními systémovými léky
- Kazuistický prípad pacienta s blastickým NK-bunkovým lymfómom, syn. CD4+/CD56+ hematodermická neoplázia, syn. včasná plazmocytoidná leukémia/lymfóm z dendritických buniek
- Klinický prípad: Stopkatá polypoidná lézia na stehne
- 14. Pražské dermatologické sympozium 13.–14. 6. 2008
- Česká dermatologie na přelomu 19. a 20. století
- Zápis ze zasedání Redakční rady Česko-slovenské dermatologie konané 5. 6. 2008
- Zpráva z 9. kongresu Evropské společnosti pro dětskou dermatologii (ESPD)
- Zpráva o Evropské akademii dermatovenerologie u příležitosti 5. jarního sympozia EADV
- Odborné akce v r. 2008
- Česko-slovenská dermatologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Novšie vírusové exantémy detského veku – komplexný pohľad na problematiku
- Kazuistický prípad pacienta s blastickým NK-bunkovým lymfómom, syn. CD4+/CD56+ hematodermická neoplázia, syn. včasná plazmocytoidná leukémia/lymfóm z dendritických buniek
- Klinický prípad: Stopkatá polypoidná lézia na stehne
- Novinky v léčbě psoriázy biologiky a standardními systémovými léky
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



