-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Předčasný odtok plodové vody a Ureaplasma urealyticum
Preterm Premature Rupture of Membranes and Ureaplasma urealyticum
Objective:
The purpose of this study was to evaluate the prevalence of the maternal lower genital tract colonization by Ureaplasma urealiticum and Mycoplasma hominis in patiens with preterm premature rupture of the membranes.Design:
Retrospective study.Setting:
Department of Obstetrics and Gynecology Medical Faculty Charles University Hradec Králové.Methods:
We studied 150 women between 24 and 34 weeks of gestation with preterm premature rupture of the membranes. These patients were divided into 2 groups. In group 1 swabs were obtained for genital mycoplasmas. In both groups 1 and 2 were obtained standard swabs for aerobic and anaerobic cultivation. Control group 3 were women with normal pregnancy.Results:
Ureaplasma urealyticum was detected in 96% (72/75) of the patients with PPROM between 24 and 34 weeks of gestation and in 32% (24/75) of the patiens of the control group (normal pregnancy).Conclusion:
The maternal lower genital tract colonization by Ureaplasma urealyticum might be associated with preterm premature rupture of the membranes and chorioamniitis.Key words:
Ureaplasma urealyticum, chorioamniitis, preterm premature rupture of the membranes.
Autoři: M. Kacerovský; L. Boudyš
Působiště autorů: Porodnická a gynekologická klinika LF v Hradci Králové, UK Praha a FN Hradec Králové, přednosta doc. MUDr. J. Tošner, CSc.
Vyšlo v časopise: Ceska Gynekol 2008; 73(3): 154-159
Souhrn
Cíl studie:
Cílem studie je zjistit kolonizaci dolního genitálního traktu Ureaplasma urealyticum u pacientek s předčasným odtokem plodové vody mezi 24. až 34. týdnem gestace.Typ studie:
Retrospektivní studie.Název a sídlo pracoviště:
Lékařská fakulta Hradec Králové, Univerzita Karlova Praha. Porodnická a gynekologická klinika FN Hradec KrálovéMetodika:
U 150 pacientek s předčasným odtokem plodové vody mezi 24. až 34. týdnem gravidity byly provedeny standardní odběry z hrdla na anaerobní a aerobní kultivaci. U poloviny z nich byly provedeny i odběry na genitální mykoplazmata. Kontrolní skupinu tvoří pacientky s fyziologickým průběhem gravidity.Výsledky:
Ureaplasma urealyticum byla zjištěna u 96 % (72/75) pacientek s předčasným odtokem plodové vody mezi 24. až 34. týdnem gestace a u 32 % (24/75) těhotných s fyziologickým průběhem gravidity.Závěr:
Kolonizace dolního genitálního traktu Ureaplasma urealyticum může být spojena s předčasným odtokem plodové vody a chorioamniitidou.Klíčová slova:
Ureaplasma urealyticum, předčasný odtok plodové vody, chorioamniitida.ÚVOD
Předčasný porod je stále závažným problémem, mající dopad nejen medicínský, ale i rodinný, sociální a ekonomický. Jeho frekvence se v posledních letech příliš nemění a stále se pohybuje kolem 6 %. Předčasný odtok plodové vody, definovaný jako porušení integrity plodových obalů s odtokem plodové vody předcházející minimálně 2 hodiny nástupu děložní činnosti, komplikuje zhruba 4-7 % všech porodů a je přímo spojen s nižším gestačním stářím plodů i vzestupem perinatální a maternální morbidity. Přestože existuje vztah mezi předčasným odtokem plodové vody, infekcí, cervikální inkompetencí a nízkým socioekonomickým statusem rodičky, je jeho přesná etiologie nejasná. Široce akceptovaným klíčem k objasnění sledu událostí vedoucích k iniciaci porodu je zvýšení biosyntézy prostaglandinů.
Předčasný porod po předčasném odtoku plodové vody (PPROM - preterm premature rupture of the membranes) je signifikantně spojen se zvýšenou koncentrací prostaglandinů v plodové vodě. Příčinou této elevace je nejspíše infekce [20]. Mikrobiální invaze do dutiny děložní je nalezena ve zhruba 30 % případů pacientek s PPROM [19]. Genitální mykoplazmata patří mezi nejčastější mikroorganismy, jež jsou izolovány z placenty, plodových obalů a plodové vody u těhotných žen s histologicky verifikovanou chorioamniitidou [11]. Tyto mikroorganismy jsou také nalézány intraamniálně při předčasných porodech a při předčasném odtoku plodové vody [23]. Ve většině těchto případů však běžná anaerobní a aerobní kultivace nepřináší odpověď na otázku, jaké infekční agens je zodpovědné za tento patologický stav.
Cílem práce je zjistit výskyt genitálních mykoplazmat u pacientek s PPROM a zmapovat vztah mezi vstupní hodnotou zánětlivých markerů (CRP) a histologickými nálezy na placentě a plodových obalech.
SOUBOR PACIENTEK A METODIKA
Do studie byly zařazeny těhotné ženy v gestačním týdnu 23+1 až 33+6 přijaté v období od března 2004 do ledna 2007 s předčasným odtokem plodové vody (PPROM). Vyloučeny byly pacientky s vícečetným těhotenstvím. Při přijetí byl proveden odběr krevního vzorku na stanovení hodnoty zánětlivých markerů (CRP, Leu) a standardní výtěry z pochvy na aerobní a anaerobní kultivaci. U části z nich byly provedeny odběry z pochvy a hrdla na přítomnost genitálních mykoplazmat (Ureaplasma urealyticum a Mykoplasma hominis). PPROM byl diagnostikován klinickým vyšetření, ultrazvukovým vyšetřením, Temešváryho činidlem či PROM testem.
Těhotné byly rozděleny do dvou skupin. Do jedné byly zařazeny pacientky, u nichž byla odebrána kultivace na genitální mykoplazmata (skupina 1), do druhé těhotné, u nichž tato kultivace odebrána nebyla (skupina 2). Kontrolní vzorek tvořily pacientky s fyziologicky probíhajícím těhotenstvím, u nichž byl mezi 24. – 30. týdnem těhotenství proveden výtěr na genitální mykoplazmata (skupina 3).
Všem těhotným s PPROM byla podána antibiotická terapie (Ampicilin 1g po 6 hodinách i.v + Gentamycin 240 mg i.v., nebo v případě alergie na penicilinovou řadu Zinacef 0.75 mg po 8 hod i.v., event. Dalacin 600 mg po 8 hod i.v.) Terapie byla ukončena porodem, event. trvala maximálně 7 dní (Gentamycinem 5 dní). Gravidita byla ukončena vždy při pozitivní kultivaci streptokoka skupiny B (GBS) z pochvy, známkách distresu, infekce plodu nebo matky. V ostatních případech byla podána intravenózní tokolýza betamimetiky (Gynipral) po dobu indukce plicní zralosti plodu (Dexona 8 mg po 12 hod i.m. 4x, event. Diprofos 14 mg po 24 hod i.m 2x). Pokud nedošlo k porodu, byl indukován v gestačním stáří plodu mezi 32. a 34. týdnem za 48 hodin po odtoku plodové vody. V gestační týdnu mezi 28. a 32. týdnem za 72 hodin po odtoku. Pouze před 28. týdnem byl zvolen při negativitě zánětlivých markerů expektativní postup. Denně byla prováděna kontrola zánětlivých markerů.
Statistika
Statistické analýza výsledků byla provedena pomocí Fischerova exaktního testu při použití 5% hladiny významnosti.
Stanovení genitálních mykoplazmat
Vzorek byl odebrán z pochvy a děložního hrdla razantním stěrem (vysoká afinita mykoplazmat k membránám slizničních buněk). Tampon byl následně umístěn do roztoku Mykoplasma R1 (Biomérieux, Lyon, Francie) a transportován (nejpozději do 5 hodin) do laboratoře (uskladněním v teplotě mezi 2-8 st.C je možno čas prodloužit na 48 hodin). V laboratoři byl k diagnostice použit kompletní set pro diagnostiku urogenitálních mykoplazmat Mycoplasma IST 2 (Biomérieux, Lyon, Francie). Set kombinuje selektivní kultivační bujón se stripem obsahujícím 22 testů. Pokud je kultivace pozitivní, specifické substráty a indikátor (fenolová červeň) přítomné v bujonu (močovina pro Ureaplasma urealyticum a arginin pro Mycoplasma hominis) změní barvu v důsledku vzrůstu pH. Kombinace tří antibiotik a jednoho antimykotika poskytuje selektivitu a zajišťuje, že žádná kontaminující flóra přítomná ve vzorku neovlivní test. Zároveň je u vzorku testována citlivost na tyto ATB: Doxycyklin, Josamycin, Ofloxacin, Erytromycin, Tetracyklin, Ciprofloxacin, Azitromycin, Klarytromycin, Pristinamycin. První odečet na pozitivitu je proveden za 24 hodin, druhý odečet za 48 hodin. Jako negativní však může být vzorek označen až po 48 hodinách.
Diagnostika amniitidy, chorioamniitidy a funisitidy
Chorioamniitida byla histologicky definována jako přítomnost akutních zánětlivých změn v choriové plotně placenty. Funisitidou byla označena přítomnost neutrofilní infiltrace ve stěně pupečníkových cév nebo Whartonském rosolu. Amniitida definována jako přítomnost akutních zánětlivých změn v plodových obalech.
VÝSLEDKY
V období od března 2004 až ledna 2007 jsme analyzovali 150 pacientek s PPROM mezi 24. až 34. týdnem gravidity.
Kolonizace pochvy a cervixu Ureaplasma urealyticum
Ve skupině 1 byla Ureaplasma urealyticum prokázána v 68 % případů (51/75), současný výskyt Ureaplasma urealyticum a Mykoplasma hominis v 28 % případů (21/75), nepřítomnost genitálních mykoplazmat byl pouze ve 4 % (3/75). Ve skupině 3 se Ureaplasma urealyticum vyskytovala v 17 % (13/75), současný výskyt Ureaplasma urealyticum a Mykoplasma hominis byl v 15 % (11/75) a genitální mykoplazmata nebyla prokázána v 68% (51/75). Ureaplasma byla tedy zjištěna u 96 % pacientek s PPROM, ale také u 32 % fyziologicky probíhajících gravidit – viz tabulku 1. Mezi oběma skupinami byl zjištěn signifikantní rozdíl (p < 0,0001).
Tab. 1. Kolonizace cervixu a pochvy genitálními mykoplazmaty (p < 0,0001) 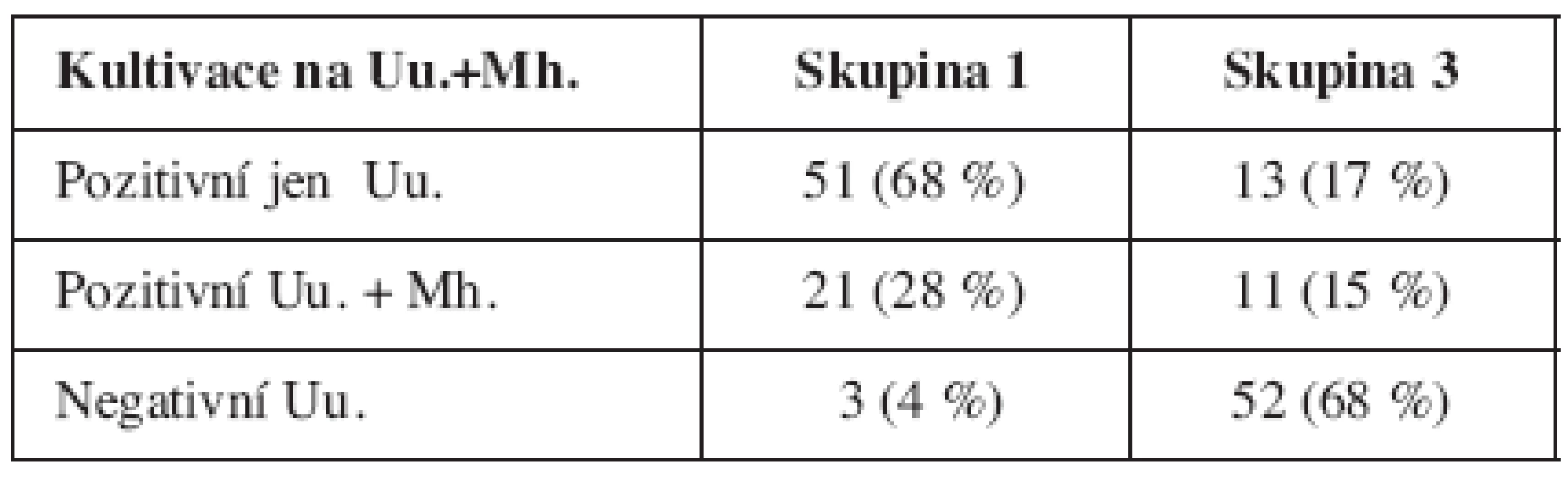
Vstupní hodnota CRP u pacientek s PPROM
Výsledky C-reaktivního proteinu byly rozděleny do 3skupin: negativní (0-5 mg/l), mírně pozitivní (6 19 mg/l) a pozitivní (20 a více mg/l). U skupiny 1 bylo negativní CRP v 56 % (42/75), mírně pozitivní v 10 % (8/75) a pozitivní v 34 % (25/75).Ve skupině 2 bylo negativní CRP v 47 % (35/75), mírně pozitivní v 19 % (14/75) a pozitivní v 34 % (26/75) - viz tabulku 2. Mezi oběma skupinami nebyl zjištěn signifikantní rozdíl (p = 0,317).
Tab. 2. Vstupní hodnoty CRP pacientek s PPROM (p = 0,317) 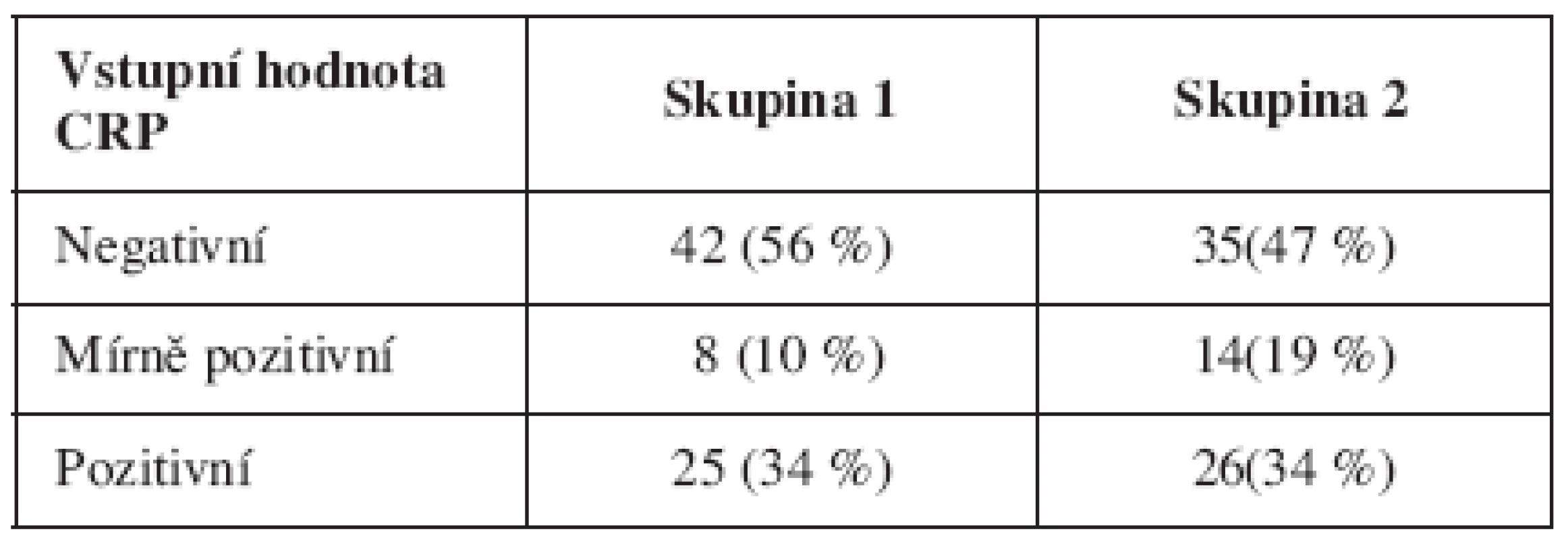
Vztah vstupní hodnoty CRP a histologického nálezu pacientek s PPROM
Pro vyšetření vztahu vstupní hodnoty CRP a histologického nálezu na placentě, plodových obalech a pupečníku byly využity nálezy všech pacientek s PPROM (skupina 1 + skupina 2). U pacientek s negativním CRP nebyly prokázané zánětlivé změny v 25 % (37/150), chorioamniitida byla v 7 % (11/150) a funisitida v 13 % (19/150). U těhotných žen s pozitivním CRP nebyl nalezen zánět v 10 % (15/150), chorioamniitida byla přítomna v 11 % (17/150) a funisitida také v 11% (17/150) (tab. 3).
Tab. 3. Vztah vstupní hodnoty CRP a histologického nálezu u pacientek s PPROM (p< 0,0138) 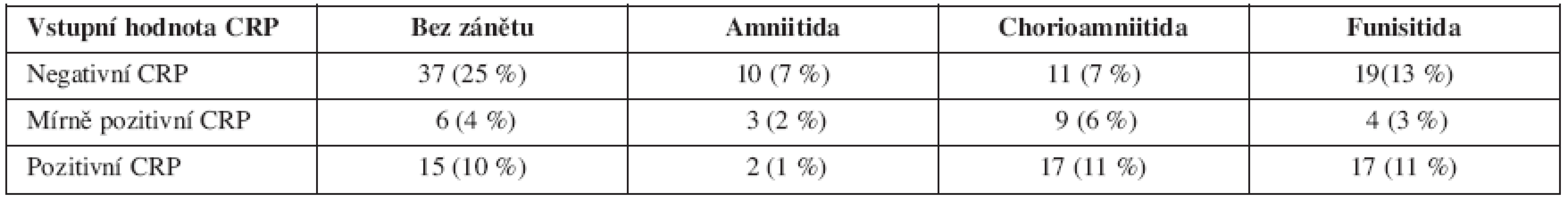
Statisticky byl nalezen signifikantní rozdíl (p < 0,0138).
Histologické nálezy u pacientek s PPROM a pozitivní Ureaplasma urealyticum
U 33 % (25/72) pacientek s pozitivní Ureaplasma urealyticum a PPROM byla popsána chorioamniitida. Funisitida byla přítomna u 27 % (20/72); viz tab. 4. Statisticky byl nalezen signifikantní rozdíl (p < 0,0047).
Tab. 4. Vztah pozitivity Uu. u pacientek s PPROM a histologického nálezu (p < 0,0047) 
Vztah histologických nálezů a výsledků standardní kultivace u pacientek s PPROM
Výsledky standardní anaerobní a aerobní kultivace nepřinesly nijak překvapivé výsledky. Jen potvrdily jeden z důvodů vzniku této práce. Jednoznačně převažovala běžná flóra a lactobacilus; viz. tab. 5. Statisticky byl nalezen signifikantní rozdíl (p < 0,000139).
Tab. 5. Vztah výsledků standardní kultivace u pacientek s PPROM a histologického nálezu (p < 0,000139) 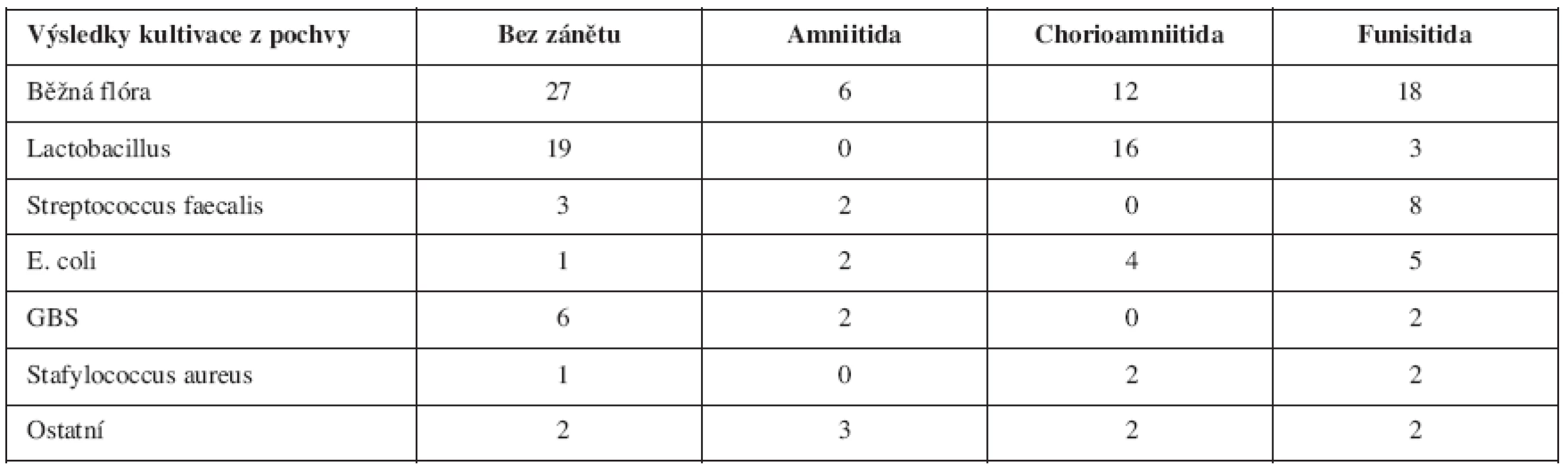
DISKUSE
Ureaplasma urealyticum (Uu.) a Mykoplasma hominis (Mh.) patří mezi mikroorganismy často izolované z placenty, plodových obalů a plodové vody u těhotných žen s klinickou a histologicky verifikovanou chorioamniitidou [11]. Jsou také často nalézány intraamniálně u předčasných porodů a předčasného odtoku plodové vody [23]. Jejich intraamniální výskyt je spojen se vzestupem produkce široké skály cytokinů, matrix metaloproteináz a prostaglandinů, což je zřejmě stav vedoucí k předčasnému porodu, či PPROM [10]. Na rozdíl od prací, jež sledovaly výskyt ureaplazmat v placentární tkáni u pacientek jen s předčasným vaginálním porodem (nelze zde zcela jednoznačně vyloučit kontaminaci během porodu), Witt ve své práci zjišťoval přítomnost Uu. v plodové vodě odebrané během předčasného porodu císařským řezem. Prokázal výskyt Uu. v plodové vodě u 44 % předčasných porodů [24]. Ureaplasma bývá izolována z pochvy a hrdla až u 40-80 % žen (v závislosti na geografické poloze [7]) a je také běžnou součástí vaginální flóry těhotných. Některé práce udávají až v 57 % [14]. Kolonizace dolního genitálního traktu Uu. během druhého trimestru se pohybuje až kolem 35 %. Tyto ženy však mají 2krát vyšší riziko předčasného porodu a 3krát vyšší riziko PPROM než ženy s negativní kolonizací [9, 12]. Mnoho studií však nenalezlo vztah mezi kolonizací dolního genitálního ústrojí a špatnými perinatálními výsledky. V kontrastu s tím je pozitivita Uu. v plodových obalech či plodové vodě, která bývá spojena s histologicky verifikovanou chorioamniitidou, předčasným porodem a špatnými perinatálními výsledky. Pozitivní kultivace bývá zejména u předčasných porodů v nízkých gestačních týdnech [2]. Mikrobiální invaze Uu. intraamniálně bývá až u jedné poloviny pacientek s předčasným porodem a předčasným odtokem plodové vody. Spolu s kolonizací dýchacích cest předčasně narozených dětí vede k chronickým plicním onemocněním, pneumoniím, postižení bílé hmoty mozkové, dětské mozkové obrně či smrti plodu [19]. Infekce Uu. bývá také příčinou rozvoje endometritidy po císařských řezech [27]. Moss ve své experimentální práci sledoval u ovcí efekt intraamniální infekce Ureaplasma parvum 3 a 6 před termínem a v termínu porodu. Ta byla příčinou histologické chorioamniitidy, ne však předčasného porodu. Plicní epitel ovčích plodů byl kolonizován při expozici v průběhu gravidity, ale i před termínem porodu [15]. Goldenberg ve své recentní „Alabama preterm birth“ studii zjistil přítomnost ureaplazmat v pupečníkové krvi 23,4 % dětí narozených mezi 23. – 32. týdnem těhotenství. Častější pozitivní nález byl u dětí žen tmavé pleti a u dětí žen mladších 20 let. Děti s přítomností Uu. v pupečníkové krvi měly častěji FIRS a bronchopulmonální dysplazie, nebyl naopak potvrzen vyšší výskyt intraventrikulárních hemoragií či úmrtí [3].
Uu. má různé biovary s rozdílným patogenním potenciálem. Biovar 1 zahrnuje sérotypy 1, 3, 6,14, biovar 2 zahrnuje sérotypy 2, 4, 5, 7, 13. Existují studie potvrzující špatné perinatální výsledky jen v souvislosti se sérotypy biovaru 2. Kim demonstroval rozdílnost biovarů Uu. v plodové vodě a následně rozdílnou intraamniální zánětlivou odpověď se zcela odlišnými perinatálními výsledky [8]. Jiné studie však tyto rozdíly nepotvrzují. Mitsunary nepotvrdil rozdíl mezi biovary Uu. z cervixu a incidencí předčasného porodu [14]. Intenzita vaginální kolonizace Uu. je také dalším důležitým momentem. Vysoká intenzita vaginální kolonizace Uu. je nezávislým rizikovým faktorem klinické chorioamniitidy, naopak nízká vaginální kolonizace s sebou žádné riziko komplikací nenese [15]. Vysoká kolonizace Uu. je tedy nutná pro vznik možné ascendentní infekce. Jedním z potenciálních mechanismů působení genitálních mykoplazmat jako příčiny PPROM je zvýšení koncentrace matrix metaloproteináz v plodové vodě a plodových obalech. Dochází k vzestupu produkce proinflamatorních cytokinů v oblasti feto-maternálního rozhraní. Infekce Uu. je spojena se zvýšením koncentrace TNFα v plodové vodě. Tyto cytokiny stimulují produkci metaloproteináz (zejména MMP-9, MMP-2) amniem a choriem. TNFα a další proinflamatorní cytokiny mohou tak vést k porušení plodových obalů mnoha cestami, ale především deregulací produkce matrix-metalloproteináz (MMP). Tvoří ji více než 20členná skupina, kterou lze rozdělit do podskupin na podkladě základů jejich substrátů (stromalyzin, gelatinázy, kolagenózy a jiné). MMP-9 je konkrétně důležitá při zrání plodových membrán a hrdla během porodu. MMP-2 je zvýšená při předčasném odtoku plodové vody Genitální mykoplazmata mohou zatím nejasným způsobem zvýšit produkci MMP-9 a MMP-2 ve tkáních [18]. V případech PPROM s infekcí je nalézána elevace cytokinů (IL-1ß, IL-6, TNFα, IFN, EGF) v plodové vodě a asi polovina z nich je zvýšená i v krvi matky. V případech PPROM bez infekce nejsou nalézány v mateřském séru relevantní změny a v plodové vodě je zvýšena hladina jen 2/3 z nich
Zvýšení cytokinů v plodové vodě u PPROM s infekcí je zřejmě přípravným krokem k následné iniciaci porodu a také cenný test diagnostiky chorioamniitidy [20]. Cytokiny, patřící mezi glykoproteiny, ovlivňují aktivaci imunitních buněk, koordinují produkci a sekreci protilátek a dalších cytokinů. Dále také stimulují děložní kontrakce produkcí prostaglandinů a jsou snad také příčinou předčasného zrání děložního hrdla a PPROM stimulací metaloproteináz. Yoon amniocentézou odebranou plodovou vodu vyšetřil pomocí PCR techniky na přítomnost Uu. u 257 pacientek s předčasným poroden bez porušení integrity plodových obalů [22]. Pacientky s pozitivním výsledkem PCR (6 %) měly významně kratší medián intervalu amniocentéza - porod, vyšší hladinu IL-6 a leukocytů v plodové vody oproti těhotným s negativním výsledkem. Novorozenci těchto matek měly také vyšší neonatální morbiditu [22].
Interleukin 6 (IL-6) je proinflamatorní marker předčasného porodu, jehož hladina bývá zvýšena v plodové vodě, cervikálním hlenu a pupečníkové krvi při mikrobiální invazi do amniové dutiny a syndromu fetální zánětlivé odpovědi (FIRS). Interleukin 10( IL-10) naopak je cytokinovým inhibitorem a je normální komponentou plodové vody. V in vitro modelech je dokumentován jeho možný potenciálně terapeutický efekt na předčasný porod důsledkem inhibice produkce proinflamatorních cytokinů [5]. Menon potvrdil korelaci zvýšené hladiny IL-6 v plodové vodě a předčasného porodu. Vztah mezi předčasným porodem a hladinou IL-10 nebyl nalezen. Zajímavé je zjištění rasově specifického zvýšení hladiny IL-6 a předčasného porodu. Zvýšené koncentrace IL-6 v plodové byly u těhotných bílé pleti, ne však u tmavé pleti. Naopak hladina IL-10 byla signifikantně nižší u těhotných tmavé pleti ve srovnání s těhotnými bílé pleti. Vzestup IL-10 u těhotných bílé pleti je zřejmě mechanismem regulace zánětu, naopak u těhotných tmavé pleti je tato kompenzace neadekvátní [13].
Ureaplasma urealyticum také stimuluje humánní makrofágy ke zvýšené expresi solubilní intercelulární adhezivní molekuly-1 (sICAM-1) na buněčných površích. Intrauterinní infekce způsobená Uu. je spojena s vzestupem hladiny sICAM-1 v plodové vodě, což také může vést k předčasnému porodu. Cut off level svědčící pro pozitivitu sICAM-1 je 1290 ng/ml [6].
Vogel se ve své studii pokusil definovat validitu biomarkerů sloužících k predikci předčasného porodu [20]. Ke stanovení významnosti markerů byl použit poměr senzitivity a falešné pozitivity (LR+). Domnívá se, že biomarkery s LR+ méně 5 mají jen malý klinický význam při predikci předčasného porodu. Naopak silné biomarkery jsou ty s LR+ více než 10 (viz tab. 6) [21]. C - reaktivní protein (CRP) podle této studie nemá jako biomarker bohužel příliš velký přínos. (LR+ 6.3 u symptomatických těhotných a jen LR+ 1.3 u asymptomatických těhotných žen). Dalším dobře známým markerem, v našich podmínkách bohužel jen z literatury, je fetální fibronektin působící jako tzv. „buněčné lepidlo“. Po 20. týdnu gravidity je možná jeho detekce v cervikovaginálním sekretu. A to v důsledku odtékání plodové vody skrze mikroruptury v plodových obalech, či disrupce choriodeciduálního povrchu a příčinou také může být okultní intrauterinní infekce. Fetální fibronektin je sice velmi silným markerem perinatální infekce a jeho zvýšení je spojeno s 15násobným rizikem chorioamniitidy, leč jeho klinické využití je limitováno nemožností použití v následujících situacích – PROM, krvácení, pohlavní styk v předcházejících 24 hodinách, cerkláž a preeklampsie [21]. Antibiotická terapie erytromycinem těhotných s pozitivní cervikálním nálezem Uu. ve 30. týdnu těhotenství nepřinesla žádné příznivé výsledky ve smyslu redukce PPROM, předčasného porodu či nízké porodní váhy novorozenců. Podíl na tom mělo to, že erytromycin je méně efektivní proti Uu., a proto selhává při snaze o eradikaci Uu. z dolního genitálního traktu během těhotenství. Také neproniká efektivně do amniové dutiny, a nemůže tak eradikovat Uu. v plodové vodě. Význam má v neposlední řadě fakt, že léčba byla zahájena až v 30. týdnu gravidity, což je zřejmě pozdě (některé práce popisují záchyt Uu. v plodové vodě už kolem 16. týdne gravidity) [4, 16].Vzhledem k vysokému podílu genitálních mykoplazmat u pacientek s PPROM a nespecificitě výsledků standardní kultivace, je jistě vhodné podat jako antibiotikum první volby antibiotikum s účinností na genitální mykoplazmata. To v našich podmínkách představuje azithromycin.
Tab. 6. Vybrané biomarkery a predikce předčasného porodu u žen se symptomy předčasného porodu [ 21] ![Vybrané biomarkery a predikce předčasného porodu u žen se symptomy předčasného porodu [ 21]](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image/534258f23dd7049064835ab33d55913a.png)
ZÁVĚR
Kultivace na Ureaplasma urealyticum byla pozitivní u 96 % pacientek s PPROM mezi 24. a 34. týdnem gravidity. V kontrolní skupině pacientek byla pozitivní kultivace na Uu. v 32 %, což je ve shodě literárními údaji. Ve výsledcích standardní kultivace z pochvy a hrdla u pacientek s PPROM převažoval nález běžné flóry a lactobacilu, a proto lze předpokládat, že rutinně podávaná antibiotická léčba antibiotiky nebude účinná. Vstupní hodnoty CRP nekorelují s histologickými nálezy na placentě a plodových obalech jak by se očekávalo. K tomu přispívají subklinicky probíhající intraamniální zánětlivé procesy. Proto u pacientek s PPROM je nezbytné včas zahájit ATB terapii se zaměřením na genitální mykoplazmata.
MUDr. Marian Kacerovský
Porodnická a gynekologická klinika FN
Sokolská 581
500 05 Hradec Králové
Zdroje
1. Abele-Horn, M., Scholz, M., Wolff, C., Kolben, M. High density vaginal Ureaplasma urealyticum colonization as a risk factor for chorioamniitis and preterm delivery. Acta Obstet Gynecol Scand, 2000, 79, p. 73-978.
2. Carey, JC., Blackwelder, WC., Nugent, RP. Antepartum cultures for Ureaplasma urealyticum are not usefull in predicting pregnancy outcome. Am J Obstet Gynecol, 1991, 164, p. 728-733.
3. Goldenberg, RL., Anders, WW., Goepfert, AR. The Alabama Preterm Birth Study: Umbilical cord blood Ureaplasma urealyticum and Mycoplasma hominis cultures in very preterm newborn infants. Am J Obstet Gynecol, 2008, 198, p. 43e1-43e5.
4. Eschenbach, DA., Nugent, RP., Rao, AV. A randomized placebo controlled trial of erytromycin for the treatment of Ureaplasma urealyticum to prevent premature delivery. Am J Obstet Gynecol, 1991, 164, p. 734-740.
5. Fortunato, SJ., Menon, J., Swan, K., et al. Interleukin 10 inhibition of interleukin 6 in human amniochorion membran: transcriptional regulativ. Am J Obstet Gynecol, 1996, 175, p. 1057-1065.
6. Hadar, A., Ytzhaki, OR., Shani-Shrem, N. Amniotic fluid intercellular adhesion molekule 1 is a marker for Ureaplasma infection in women with preterm labor. Am J Obstet. Gynecol, 2006, 195, p. 1601-1606.
7. Horowitz, S., Horowitz, M., Mazor, M., et al. Ureaplasma urealyticum cervical colonization as a marker for pregnancy complications. Int J Gynecol Obstet, 1995, 48, p. 15-19.
8. Kim, M., Kim, G., Romero, R., et al. Biovar density of Ureaplasma Urealyticum in amniotic fluid. Distribution, intrauterinne inflamatory response and pregnancy outcomes. J Perinat Med, 2003, 31, p. 146-152.
9. Klein, LL., Gibbs, R. Use of microbial cultures and antibiotik in the prevention of infection –associated preterm birth. Am J Obstet Gynecol, 2004, 190, p. 1493-1502.
10. Li, YH., Brauner, A., Jonsson, B. Ureaplasma Urealyticum induced production of proinflamatory cytokines by macrophages. Pediatr Res, 2000, 48, p. 919-924.
11. Maher, CF., Haran, MV., Farrell, DJ. Ureaplasma Urealyticum chorioamniitis. Aust NZ J Obstet Gynecol, 1999, 34, p. 477-479.
12. McDonald, HM., O@Loughlin, JA., Jolley, P. Prenatal microbiological risk factor associated with preterm birth. Br J Obstet Gynecol, 1992, 99, p. 190-195.
13. Menon, R., Camargo, C., Thorsen, P., et al. Amniotic fluid interleukin-6 increase is an indicator of spontaneous preterm birth in white but not black Americans. Am J Obstet Gynecol, 2008, 198, p. 77e1-77e7.
14. Mitsunari, M., Yoshida, S., Horie, S., et al. Cervical Ureaplasma urealyticum colonization might be associated with increased incidence of preterm delivery in pregnant women without prophlogistic microorganisms on routine examination. J Obstet Gynecol Res, 2001, 31, p. 16-22.
15. Moss, TJM., Knox, CL., Kallapus, SG., et al. Experimental amniotic fluid infection in sheep: effects of Ureaplasma parvum serovars 3 and 6 on preterm or term fetal sheep. Am J Obstet Gynecol, 2008, 198, p. 122e1-122e8.
16. Ogasawa, KK., Goodwin, TM. The efficacy of prophylactic erytromycin in preventing vertical transmission of Ureaplasma urealyticum. Am J Perinatol, 197, 14, p. 770-775.
17. Paul, VK., Gupta, U., Singh, S., et al. Association of genital mycoplasma colonization with low birth weight. Int J Gynecol Obstet, 1998, 63, p. 109-114.
18. Peltier, M., Barney, MB., Brown, MB. Effect of experimental genital mycoplasmosis on production of matrix metalloproteinases in membranes and amniotic fluid of Sprague-Dawley rats. Am J Reprod Immunol, 2007, 57, p. 116-121.
19. Shim, SS., Romero, R., Hong, JS., et al. Clinical signifikance of intraamniotic inflamation in patiens with preterm prematur rupture of membranes. Am J Obstet Gynecol, 2004, 191, p. 1339-1345.
20. Shobokshi, A., Shaarawy, M. Maternal serum and amniotic fluid cytokines in patiens with preterm premature rupture of membranes with and without intruterinne infection. Int J Gynecol Obstet, 2002, 99, p. 209-215.
21. Vogel, I., Thorsen, P., Curry, A., et al. Biomarkers for prediction of preterm delivery. Acta Obstet Gynecol Scand, 2005, 84, p. 516-525.
22. Yoon, HH., Romero, R., Lim, JH., et al. The clinical signifikance of detecting Ureaplasma urealyticum by the polymerase chain reaction in the amniotic fluid of patiens with preterm labor. Am J Obstet Gynecol, 2000, 183, p. 1130-1137.
23. Watts, DH, Krohn, MA., Hillier, S., et al. The association of amniotic fluid infection with gestation age and neonatal outcome among women in preterm labor. Obstet Gynecol, 1992, 79, p. 351-357.
24. Witt, A., Berger, A., Gruber, J., et al. Increased intrauterine frequency of Ureaplasma urealyticum in women with preterm labor and preterm premature of the membranes and subsequent cesarean delivery. Am. J. Obstet. Gynecol., 2005,193, p. 1663-1669.
Štítky
Dětská gynekologie Gynekologie a porodnictví Reprodukční medicína
Článek vyšel v časopiseČeská gynekologie
Nejčtenější tento týden
2008 Číslo 3- Aktuální doporučení pro diagnostiku von Willebrandovy choroby
- Postabortivní syndrom – symptomy, dopady a možnosti léčby
- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Fexofenadin – nesedativní a imunomodulační antihistaminikum v léčbě alergických projevů
- Hořčík v gynekologické praxi: Proč zůstává často podceňovaným prvkem?
-
Všechny články tohoto čísla
- Význam PET v radioterapii karcinomu děložního hrdla – výsledky pilotní studie
- Chemorezistence/chemosenzitivita ovariálního karcinomu – kazuistika
- Pokroky v léčbě karcinomu děložního hrdla – 3D plánování HDR brachyterapie pomocí CT/MR
- Neinvazivní detekce gonozomálních DNA sekvencí v plazmě gravidních žen s využitím kapilární elektroforézy
- Předčasný odtok plodové vody a Ureaplasma urealyticum
- Možnosti screeningu Downova syndromu v České republice
- Přežívání dětí narozených s vrozenou vadou v průběhu 1. roku života
- Prenatální diagnostika vybraných typů vrozených vad v České republice: 1994 - 2006
- Rekurentní vulvovaginální kandidóza – současný stav problematiky a léčebné možnosti
- Současné poznatky o etiopatogenezi děložních myomů
- Sklerozující stromální tumor – vzácný gonadostromální nádor ovaria
- Poporodní netraumatická zlomenina křížové kosti: kazuistika a biomechanické poznámky
- Česká gynekologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Předčasný odtok plodové vody a Ureaplasma urealyticum
- Poporodní netraumatická zlomenina křížové kosti: kazuistika a biomechanické poznámky
- Sklerozující stromální tumor – vzácný gonadostromální nádor ovaria
- Rekurentní vulvovaginální kandidóza – současný stav problematiky a léčebné možnosti
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



