-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Ztrátová poranění obličeje
Facial loss injuries
Facial loss injuries present a significant surgical challenge, often requiring not only the expertise of a plastic surgery specialist but also interdisciplinary collaboration. Special attention is given to acral structures, such as the nose, lips, and auricles. This article details each step in the reconstruction of these areas, including the use of flap plastics and microsurgical techniques. Emphasis is placed on the specifics of treating animal-induced injuries, with an overview of infection prevention and treatment strategies. The article also includes a list of replantation centers in the Czech Republic that provide care in cases of loss injuries requiring it.
The aim is to offer a comprehensive overview of current trends and practical approaches for surgeons encountering these complex cases in outpatient practice.
Keywords:
nasal reconstruction – facial loss injuries – lip reconstruction – ear reconstruction – animal-related facial injuries
Autoři: M. Soukup 1
; Ondřej Troup 1,2
; Vlastimil Woznica 1,2
; A. Skalický 1
; Inka Třešková 1,2
Působiště autorů: Oddělení plastické chirurgie, FN Plzeň 1; LF UK v Plzni 2
Vyšlo v časopise: Rozhl. Chir., 2025, roč. 104, č. 11, s. 476-486.
Kategorie: Souhrnné sdělení
doi: https://doi.org/10.48095/ccrvch2025476Souhrn
Ztrátová poranění obličeje představují vážný chirurgický problém, který často vyžaduje nejen zásah specialisty v plastické chirurgii, ale i mezioborovou spolupráci. Zvláštní pozornost je věnována zejména akrálním strukturám, jako jsou nos, rty a ušní boltce. Tento článek popisuje jednotlivé kroky rekonstrukce těchto oblastí, vč. využití lalokových plastik a mikrochirurgických technik. Zvláštní důraz je kladen na specifika léčby poranění způsobených zvířaty, vč. prevence a léčby infekcí. Součástí článku je také přehled replantačních center v České republice, která poskytují péči v případech ztrátových poranění vyžadujících replantaci.
Cílem je poskytnout přehled o současných trendech a praktických postupech pro chirurgy, kteří se s těmito situacemi setkávají v ambulantní praxi.
Klíčová slova:
ztrátová poranění obličeje – rekonstrukce nosu – rekonstrukce rtů – rekonstrukce ¬ušního boltce – poranění zvířetem v obličeji
Úvod
Ztrátová poranění obličeje představují závažný chirurgický problém, který často vyžaduje zásah lékaře se specializací v plastické chirurgii, ale i mezioborovou spolupráci. Úspěšná rekonstrukce těchto poranění potřebuje individuální přístup, který závisí na rozsahu, typu a lokalizaci defektu. Tento článek se zaměřuje na ztrátová poranění nosu, rtů a ušních boltců, která představují značnou estetickou i funkční výzvu. Kromě technik rekonstrukce jsou diskutovány i aspekty poranění způsobených kousnutím zvířetem, což zahrnuje prevenci infekcí a specifické chirurgické přístupy. Cílem tohoto přehledu je představit nejmodernější postupy, které vedou k optimální obnově jak estetických, tak funkčních vlastností obličeje.
Příčiny
Nejčastější příčiny ztrátových poranění obličeje zahrnují širokou škálu traumatických událostí. Jednou z hlavních příčin jsou dopravní nehody, které jsou zodpovědné za významné procento případů, zejména u mladších pacientů. Podle studií tvoří dopravní nehody přibližně 60–65 % všech případů maxilofaciálních zranění, což zahrnuje jak zlomeniny obličejových kostí, tak poranění měkkých tkání [1]. Další příčinou jsou násilné útoky, které způsobují přibližně 15 % těchto zranění. Třetí kategorií jsou pády, které tvoří kolem 10–12 % případů, zejména u starších osob. Mezi další příčiny patří kousnutí zvířetem, zejména psy, která vedou ke ztrátám tkáně a vysokému riziku infekce, a také pracovní úrazy a sportovní úrazy, které tvoří menší procento případů, ale mohou mít vážné následky [1].
Prvotní ošetření a stabilizace pacienta
Přítomnost devitalizovaných tkání v ráně výrazně zpomaluje hojení. Odumřelá tkáň je navíc vhodným místem pro bakteriální kolonizaci a rozvoj infekce. Při ztrátových poraněních obličeje se jeví jako zásadní debridement rány. Jeho správné provedení je klíčové pro minimalizaci rizika infekcí, zlepšení hojení a optimalizaci kosmetických výsledků. Před samotným debridementem je nezbytné zhodnotit základní životní funkce pacienta (ABC pravidlo) a zajistit jejich stabilizaci [2]. Poté by měl chirurg/traumatolog nejprve posoudit rozsah poranění a skutečnost, zda nejsou přítomna další zranění, která mohou vyžadovat okamžitou pozornost (např. fraktury lebky, poškození dýchacích cest, cévních struktur nebo nervů). Při prvotním ošetření ztrátových poranění menšího rozsahu si vystačíme s lokální anestezií, u rozsáhlých ztrát a u dětí je indikována celková anestezie. Před ošetřením rány provedeme stěr na kultivaci a poté ránu důkladně opláchneme roztokem s antiseptiky. Po oplachu aplikujeme dezinfekční prostředek a mechanicky očistíme od fragmentů tkání a nečistot. Veškerá nekrotická tkáň by měla být odstraněna. To zahrnuje zhmožděnou kůži, podkoží a svalové tkáně, které nemají vitalitu [3]. Následuje určení rozsahu vzniklého defektu a rozhodnutí o uzávěru. Pokud je rána čistá a bez známek infekce, provede ošetřující lékař primární suturu ran tam, kde je to možné, za účelem minimalizace ztráty tkáně a zlepšení estetického výsledku. Pokud však existuje riziko infekce nebo je rána příliš znečištěná, případně způsobena zvířetem, je vhodnější ji ponechat otevřenou a suturu o týden odložit. Na defekty a rány ponechané v hojení per. sec. intentionem. se aplikuje sterilní krycí vrstva, která bude chránit ránu před kontaminací a umožní odtok exsudátu. Podání antibiotické profylaxe je doporučeno u hlubokých a silně znečištěných ran, otevřených zlomenin, ran vzniklých kousnutím anebo starších 18 hod [4]. Svoje specifika nesou poranění způsobená kousnutím, o kterých pojednává samostatná kapitola. Vždy zkontrolujeme TAT profylaxi [5]. V následujících kapitolách budou probrána jednotlivá specifika ztrátových poranění, zejména akrálních oblastí obličeje.
Ztrátová poranění nosu
Nos patří mezi nejvýraznější struktury obličeje a jeho ztrátová poranění představují závažný problém jak z estetického, tak z funkčního hlediska. Ztrátové defekty nosu mohou být rozděleny na několik typů podle jejich rozsahu, hloubky a postižení různých tkání nosu, vč. kůže, chrupavky a kostí. Moderní techniky jsou založeny na komplexní rekonstrukci všech vrstev nosu, zvláště pak na rekonstrukci vnitřní výstelky, a to nejčastěji laloky ze septa nosu, popř. volnými laloky. Tato poranění vyžadují precizní a mnohdy vícefázové chirurgické rekonstrukce, které musí brát v úvahu jak funkci nosu (zejména dýchání), tak estetický výsledek [6].
Na zevním nosu rozdělujeme devět estetických podjednotek. Tři nepárové: špička, dorzum a kolumela a tři párové: nosní křídla, boční stěny a „soft triangles“ (měkké trojúhelníky, obr. 1). Pokud defekt zahrnuje více než 50 % velikosti estetické podjednotky nosu, pak bychom měli zvážit náhradu celé podjednotky [7]. To platí zejména při rekonstrukci špičky nosu a nosních křídel. Pro defekty v oblasti dorza a bočních stěn není nutno hranice podjednotek striktně dodržovat.
Obr. 1. Fig. 1. 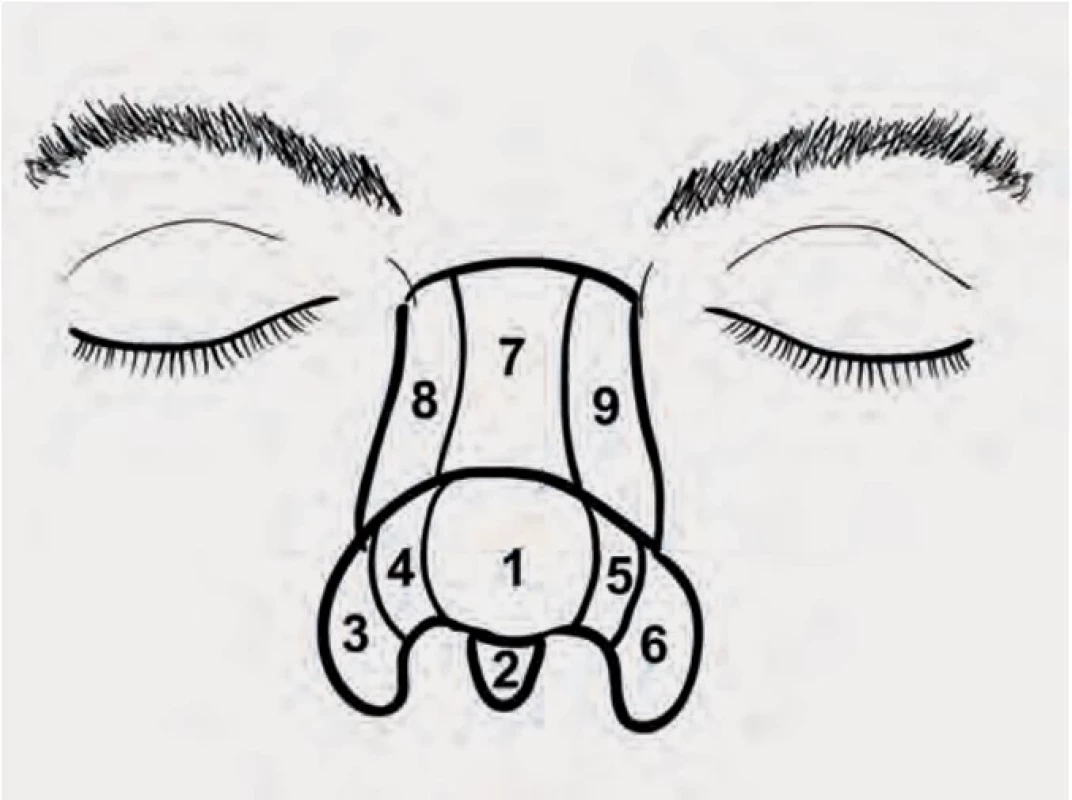
Estetické podjednotky nosu.
Aesthetic subunits of the nose.Typy defektů nosu
Povrchové defekty
Zahrnují menší ztráty kůže, bez poškození hlubších struktur nosu, jako je chrupavka nebo kost. Při rekonstrukci kožního krytu potupujeme podle rekonstrukčního žebříku se zohledněním topických vlastností defektu [8]. Postupujeme od nejjednodušších technik k nejsložitějším. V indikovaných případech můžeme přeskočit k náročnější rekonstrukční operaci z důvodu dosažení ideálního estetického a funkčního výsledku.
Hojení per secundam intentionem trvá delší dobu, ale bývá spojeno s lepším kosmetickým výsledkem než kožní štěp, a to v případě povrchové ztráty při nemožnosti primárního uzávěru. Indikováno je v oblastech nosního dorza a boční stěny. V oblasti apexu nosu, nosních křídel a měkkých trojúhelníků může naopak sekundární hojení vést k jizevnaté deformitě [9].
Primární suturou lze vyřešit drobné defekty, většinou do 1 cm dle elasticity kůže. Defekty menší než 1 cm v průměru nosního dorza a laterálních stěn lze uzavřít po podminování okrajů defektu a odstranění přebytečných nadbytků kůže (obr. 2) [9].
Obr. 2. Fig. 2. 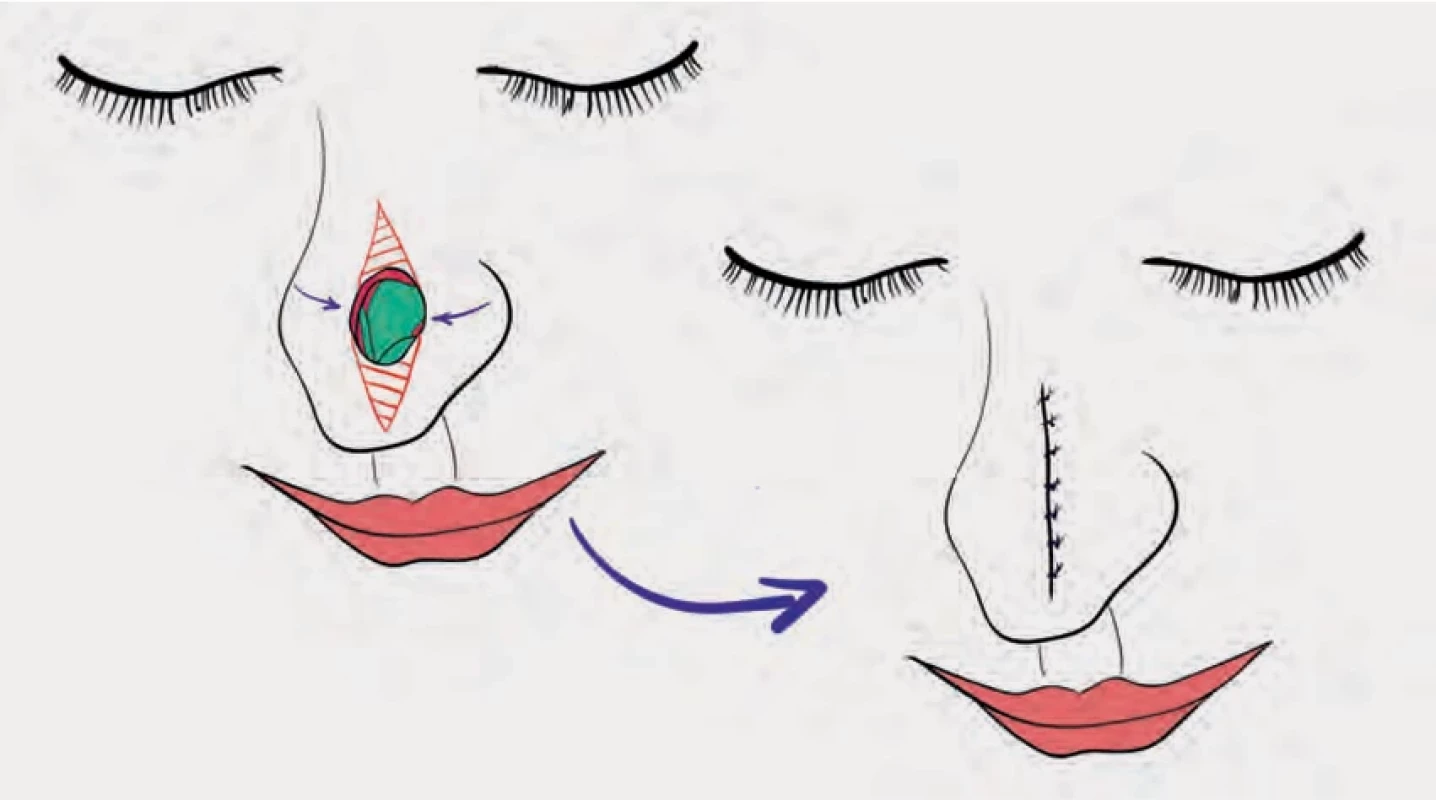
Primární sutura.
Primary suture.Obr. 3. Fig. 3. 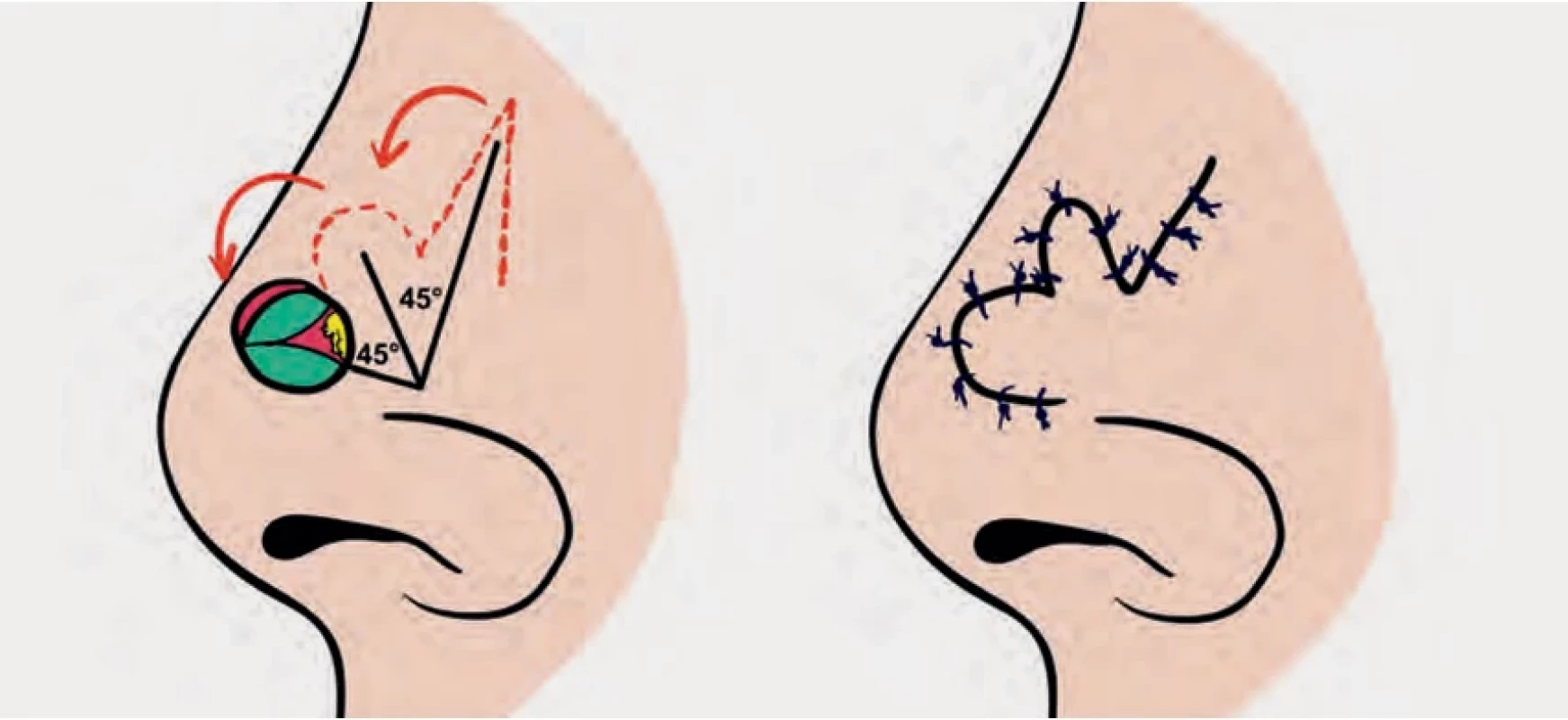
Bilobární lalok.
Bilobed flap.Kožní štěpy dosahují nejlepšího estetického výsledku v horních dvou třetinách nosu, a to v plné síle odebrané obvykle z preaurikulární, postaurikulární, supraklavikulární, nasolabiální oblasti a z čela při vlasové hranici. Dermoepidermální štěpy se pro chabý kosmetický výsledek v rekonstrukci nosu používají omezeně [10]. K neovaskularizaci dochází 3.–7. den po transplantaci, kdy štěp dostává růžový kolorit. Je vhodné po tuto dobu ponechat bolus [11]. Na defekty v dolní třetině nosu je lepší využití místního nebo vzdáleného laloku.
Místní laloky, živené subdermálním plexem, ponechávají kvalitu kůže, jsou silnější a dle typu laloku jsou vhodné pro defekty do 1,5 cm. Při větších defektech už dochází k distorzi okolních tkání nosu [12]. K uzávěru povrchových defektů dle jejich lokalizace využíváme např. nazolabialní lalok, bilobární lalok (obr. 2 a 3), V-Y posun, dorzální nazální sesun (obr. 4) nebo laterální transpoziční lalok (obr. 5).
Obr. 4. Fig. 4. 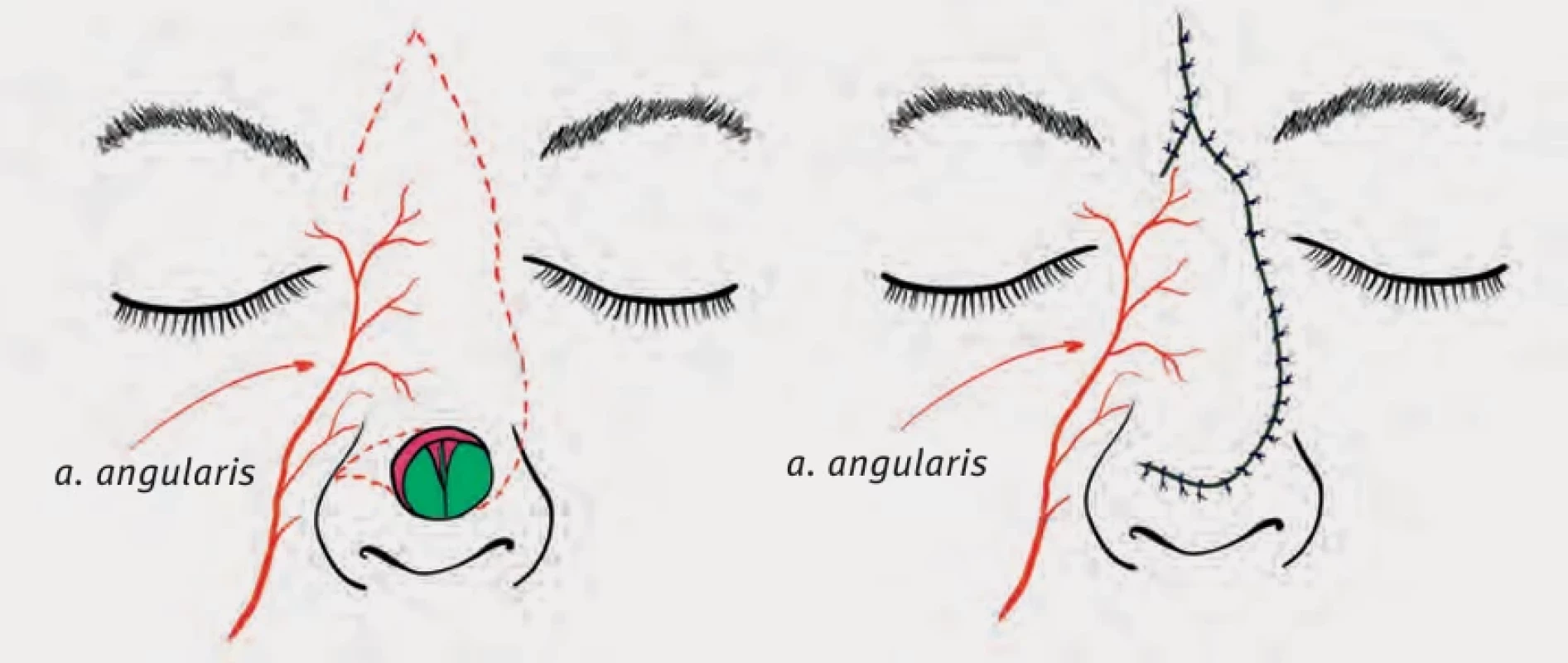
Dorzální nazální sesun.
Dorsal nasal advancement.Obr. 5. Fig. 5. 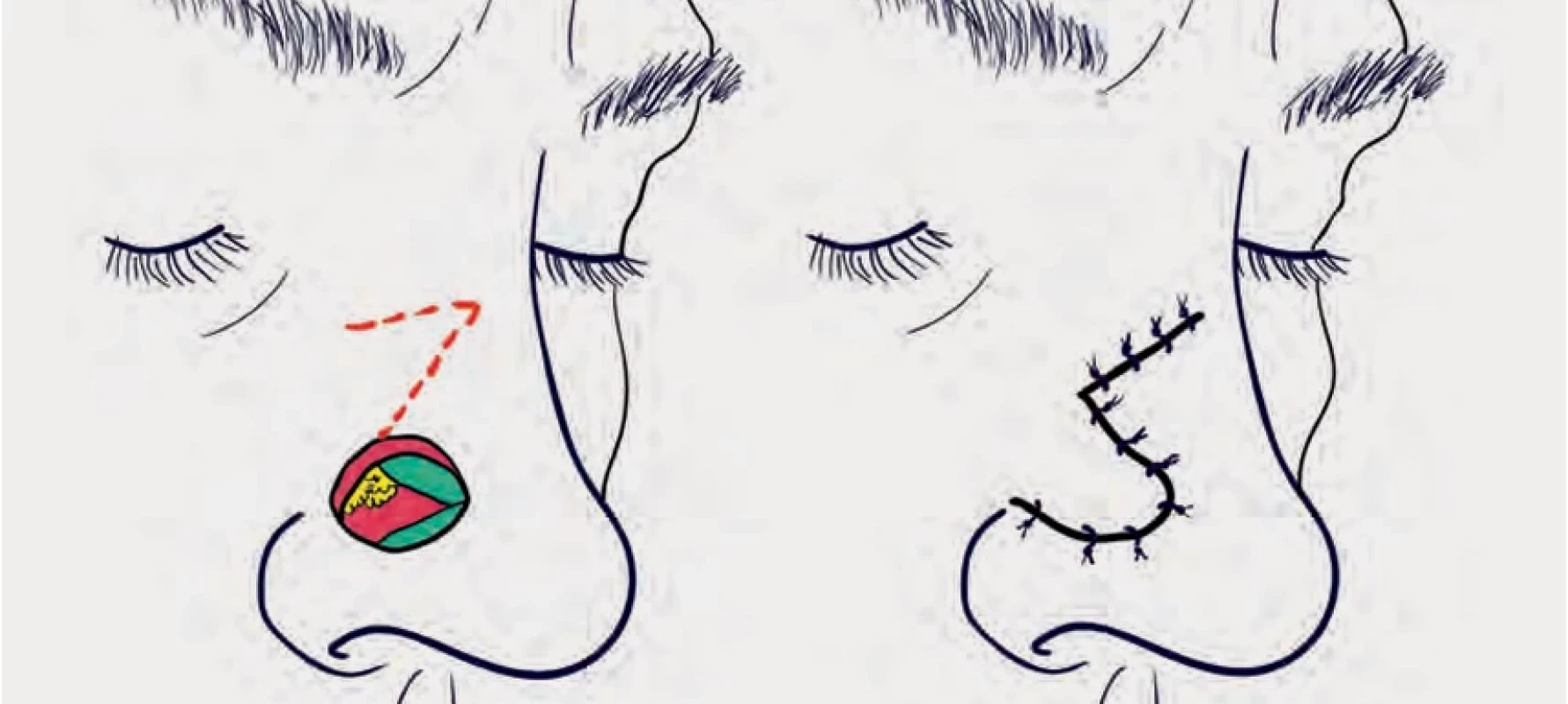
Laterální transpoziční lalok.
Lateral transpositional flap.Středně velké defekty
Tyto defekty mohou zahrnovat nejen ztrátu kůže, ale i chrupavčité opory nosu, což vyžaduje kombinaci rekonstrukčních postupů. V těchto případech se často využívají kombinace lokálních laloků pro obnovu měkkých tkání a chrupavčitých štěpů, které jsou nejčastěji odebírány z ušního boltce, nosního septa nebo žeber [13].
Komplexní defekty nosu
Tyto defekty zahrnují všechna poranění, kde došlo ke ztrátě všech vrstev nosu – kůže, opěrných struktur a slizniční vrstvy až po subtotální či totální amputaci nosu. Rekonstrukce komplexních defektů obvykle vyžaduje víceetapové zákroky. Základem je rekonstrukce vnitřní výstelky. K rekonstrukci této spodní vrstvy používáme nejčastěji laloky septální, popřípadě volné s provedením mikrochirurgických anastomóz. Dále rekonstrukce opěrné vrstvy nosu, která je v případě komplexního defektu nezbytná a brání vzniku jizevnaté retrakce a zhroucení celé rekonstrukce a riziku vzniku obstrukce nosního vchodu, a tím i funkční poruše nosu. K vytvoření tohoto lešení využíváme nejčastěji chrupavčité štěpy z nosní přepážky, žebra a konchy. Tento přístup umožňuje obnovu trojrozměrné struktury nosu [14]. V moderní rekonstrukční chirurgii nosu lze při rozsáhlých defektech využít specializované techniky, jako je prelaminace a prefabrikace, které umožňují předem připravit tkáňový komplex s vlastním cévním zásobením. Prelaminace je postup, při kterém se chrupavčitý štěp (z ucha nebo žebra) vloží pod kůži v dárcovské oblasti (nejčastěji na čele), kde získá nové prokrvení. Prefabrikace pak spočívá v implantaci cévního svazku do dárcovské tkáně (např. do podkoží na paži), čímž se vytvoří plně neovaskularizovaný lalok. V další fázi se do takto připravené a prokrvené tkáně vkládají chrupavčité nebo kostěné štěpy a po několika týdnech se celý prefabrikovaný lalok přenese na místo nosu. Cílem prefabrikace je vytvořit tkáňový „balíček“ na míru, který má přesně definovanou vnitřní strukturu a dostatečné prokrvení. V rekonstrukci kožního krytu bývá nejlepším řešením třífázová rekonstrukce paramediálním čelním lalokem, vhledem k jeho ideální kvalitě barvy a textuře [15].
Uzávěry drobných povrchových defektů obličeje patří do základních chirurgických technik a jsou snadno zvládnutelné v lokální anestezii na zákrokovém ambulantním sále. Rekonstrukce středně velkých a komplexních defektů vyžadují naplánování vhodné techniky a výběru laloků, a to individuálně, na míru pacientovi a měly by spadat do rukou plastického chirurga.
Replantace nosu
Replantace nosu je vysoce specializovaný postup, který se uplatňuje v případech, kdy dojde k úplnému oddělení nosu od obličeje. V případech ostrých traumatických amputací nosu by měla být jeho replantace přinejmenším zvážena [16]. Tento postup se provádí pouze ve vysoce vybavených centrech mikrochirurgie a vyžaduje okamžitý a komplexní přístup [17].
Podmínky pro úspěšnou replantaci
Oddělená část nosu musí být rychle konzervována s cílem konverze teplé ischemie na studenou s maximem doby trvání 6 hod. Amputát nesmí mrznout, oschnout ani přijít do kontaktu s ledem a musí být co nejdříve dopraven do mikrochirurgického centra [18]. Amputát zakonzervujeme tak, že ho zabalíme do vlhkého sterilního krytí a vložíme do mikrotenového sáčku případně latexové rukavice a neprodyšně uzavřeme, vše pak umístíme do nádoby s ledovou tříští při optimální teplotě 4 °C (pitná voda a led v poměru 2 : 1) [19]. K úspěšné replantaci je nezbytné správné napojení cév pomocí mikrochirurgických technik, aby se zajistilo dostatečné prokrvení rekonstruované části nosu [20]. Pro zajištění tepenného zásobení nosu využíváme anastomózu kolumelární větve horní labiální arterie, anastomóza a. lateralis nasi, a. dorsalis nasi nebo na angulární arterii [21].
Úspěšnost replantace
Úspěšnost replantace závisí na mnoha faktorech, vč. doby od poranění, rozsahu poškození a zkušeností chirurgického týmu.
V České republice je několik replantačních center, která jsou schopna provádět tento typ náročných rekonstrukcí, např. Fakultní nemocnice Královské Vinohrady, Fakultní nemocnice Brno, Fakultní nemocnice Ostrava a Nemocnice České Budějovice a.s.
Replantace nosu, ať už částečná, či úplná, je výjimečný postup, který může významně zlepšit kvalitu života pacienta a obnovit nejen estetiku, ale i funkci nosu.
Ztrátová poranění rtů
Rekonstrukce rtů je jednou z nejnáročnějších oblastí obličejové rekonstrukční chirurgie. Rty jsou centrálním prvkem dolní části obličeje, který se podílí na estetice, výrazové mimice a funkčních aktivitách, jako je artikulace, příjem potravy a polykání. Cílem chirurgické rekonstrukce rtů při ztrátových poranění je obnovení jejich přirozeného vzhledu, zajištění funkčního uzávěru ústního otvoru a zároveň minimalizace rizika vzniku viditelných jizev. V této části se zaměřujeme na jednotlivé přístupy rekonstrukce rtů, rozdělení defektů podle rozsahu a použití rekonstrukčního žebříku, který je klíčovým nástrojem pro volbu vhodné metody rekonstrukce. Rty jsou anatomicky složitou strukturou složenou z několika vrstev: kůže, svalové tkáně a sliznice. Hlavním svalem rtů je musculus orbicularis oris, kruhový sval zodpovědný za svěračovou funkci úst [22]. Tento sval nejenže umožňuje jejich uzávěr, ale je také klíčový pro mnoho expresivních pohybů, jako jsou úsměv, mluvení, žvýkání nebo polibky. Kromě motorických funkcí mají rty také významné senzorické vlastnosti, vč. vnímání dotyku, bolesti a teploty. Tyto funkce je důležité při rekonstrukci zachovat, protože jejich absence může vést k významnému snížení kvality života pacienta. Vermilion – červená část rtů – tvoří významnou estetickou i funkční část rtů. Je tvořen modifikovanou sliznicí, která je přizpůsobena pro vnější expozici a hraje klíčovou roli při uzavírání úst. Důležitou částí je také tzv. mukokutánní linie, která odděluje vermilion od kůže rtů a představuje důležitý orientační bod při chirurgických rekonstrukcích [23].
Rty jsou zásobovány hlavně horními a dolními labiálními tepnami, které jsou větvemi arteria facialis. V případě rekonstrukce rtů je důležité zachovat tyto cévní struktury, protože zajišťují krevní zásobení tkání potřebných pro hojení. Zároveň je třeba dbát na zachování nervových struktur, které zajišťují senzorickou funkci rtů, a zejména chránit větve lícního nervu zodpovědného za motorickou inervaci mimických svalů.
Rozbor postupu při rekonstrukci rtů
Při rekonstrukci rtů by měl chirurg nejprve zhodnotit rozsah poškození a klasifikovat defekt dle jeho hloubky a šířky.
Povrchové kožní defekty
Tyto defekty zahrnují vnější vrstvu kůže rtů, přičemž sval a sliznice zůstávají nepoškozené. Většinou si vystačíme s primárním uzávěrem nebo s menší transplantací kůže.
Defekty omezující se na vermilion
Tyto defekty nezasahují hlouběji do svalové tkáně a jsou omezené pouze na červenou část rtů. Rekonstrukce je zaměřena na zachování nebo obnovení vermilionkutánní hranice, obvykle s použitím místních laloků nebo menších úprav z přilehlé tkáně vermilionu. Aby nedošlo k nesourodosti způsobené deformací tkáně, jsou regionální nervové blokády (např. infraorbitální blokáda) preferovány před přímým infiltračním znecitlivěním. Zarovnání této hranice je nezbytné při jakémkoliv zákroku na rtech.
Komplexní defekty rtů
Jedná se o nejzávažnější typy defektů, které postihují kůži, svalovou vrstvu a sliznici, a dělíme je na: malé defekty, které zahrnují méně než jednu třetinu délky rtu a u nichž lze při rekonstrukci obvykle využít místní tkáň z okolí části rtu pomocí primárního uzávěru, klínovité excize nebo malých rotačních laloků, středně velké defekty, které zahrnují více než třetinu rtu a vyžadují složitější rekonstrukci, vč. možnosti použít tkáň z opačné strany rtu (např. Abbeho lalok) nebo lalok ze sousední tkáně tváře, subtotální defekty, které postihují více než dvě třetiny rtu, ale stále zůstává část neporušená, a defekty totální, kdy je postižena celá délka rtu. V těchto případech jsou využívány pokročilé rekonstrukční techniky, kdy donorská tkáň může být získána z tváře nebo vzdálených částí těla [24,25].
Defekty postihující ústní koutek
Rekonstrukce defektů ústního koutku je obzvláště náročná, protože ústní koutek představuje klíčovou anatomickou a funkční strukturu. Při rekonstrukci je nutné dbát na zachování symetrie a udržení kontinuity orbikulárního svalu.
Rekonstrukční žebřík: metodika postupu
Rekonstrukční žebřík je koncept, který pomáhá chirurgovi zvolit nejjednodušší a zároveň nejefektivnější metodu rekonstrukce podle typu a rozsahu defektu. Postupujeme od méně invazivních metod k těm složitějším.
Primární uzávěr a lokální laloky
Primární uzávěr a lokální laloky jsou preferovány pro uzávěr povrchových a menších defektů nepřesahujících jednu třetinu šířky rtu, protože nabízejí dobré výsledky při zachování přirozených rysů a linií obličeje. Zde je klíčové přesné přiblížení okrajů defektu, adaptace orbikulárního svalu a zachování vermilionových linií [26]. Umístění uzávěru podél linií přirozeného napětí kůže snižuje nápadnost jizev, což zdůrazňuje estetiku a minimalizaci zjizvení.
Klínovitá excize a přeměna na defekty plné tloušťky
Klínovitá excize a přeměna na defekty plné tloušťky se doporučuje u defektů kolem hranice vermilionu, což poskytuje esteticky lepší výsledky a zabraňuje zůstatku nadbytečné tkáně, která by mohla deformovat vzhled rtu.
Kožní štěpy
Kožní štěpy nejsou pro povrchové defekty zpravidla nutné, protože okolní měkká tkáň umožňuje uzávěr rány primárně. U větších defektů v centrální oblasti rtu (filtrální rýha) však štěp plné tloušťky pomáhá minimalizovat kontrakci a udržet přirozený vzhled [27].
Posunové a transpoziční laloky
Posunové a transpoziční laloky (např. nazolabiální a V-Y posunový lalok) nabízí nejlepší shodu z hlediska tloušťky, barvy a textury, což je zásadní pro přirozený vzhled rtu a zachování symetrie obličeje. Nazolabiální lalok je upřednostňován při rekonstrukci horního rtu u mužů, ale je nutné zvážit směr růstu vousů, aby se předešlo nepřirozenému vzhledu [27].
Lip-switch laloky
Lip-switch laloky, jako je Abbeho lalok (obr. 6) a Estlanderův lalok (obr. 7), jsou ideální pro rekonstrukci středně velkých defektů, protože zajišťují obnovu kůže, svalů i sliznice pomocí tkáně z opačného rtu. Abbeho lalok je dvoufázová metoda, u níž lze lalok plné tloušťky až jedné třetiny donorového rtu použít k rekonstrukci až dvou třetin přijímajícího rtu. Lalok je otočen o 180° na své stopce (labiální tepně) a zůstává po dobu přibližně 3 týdnů, po níž se stopka v druhé fázi rozdělí. Tyto postupy přinášejí lepší výsledky než jiné techniky a pomáhají zachovat estetiku, např. filtrální sloupce a kontury rtu. Pro laterální defekty dolního rtu je reverzní Abbeho lalok efektivní metodou, zatímco střední část horního rtu by nikdy neměla být použita jako donorová tkáň, protože filtrální sloupce a důlek jsou nenahraditelné. Estlanderův lalok je efektivní metodou pro rekonstrukci laterálních defektů dolního rtu s postižením ústního koutku [28].
Obr. 6. Fig. 6. 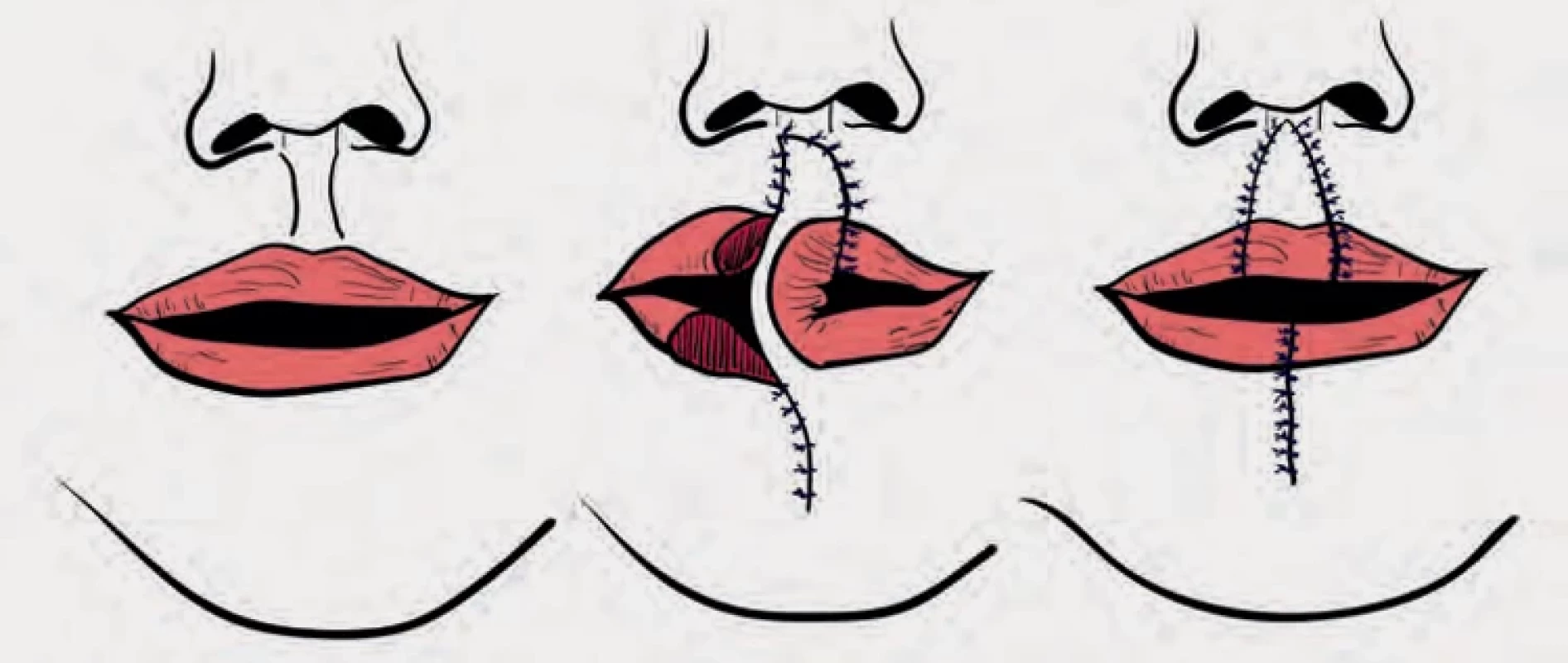
Abbeho lalok.
Abbe flap.Obr. 7. Fig. 7. 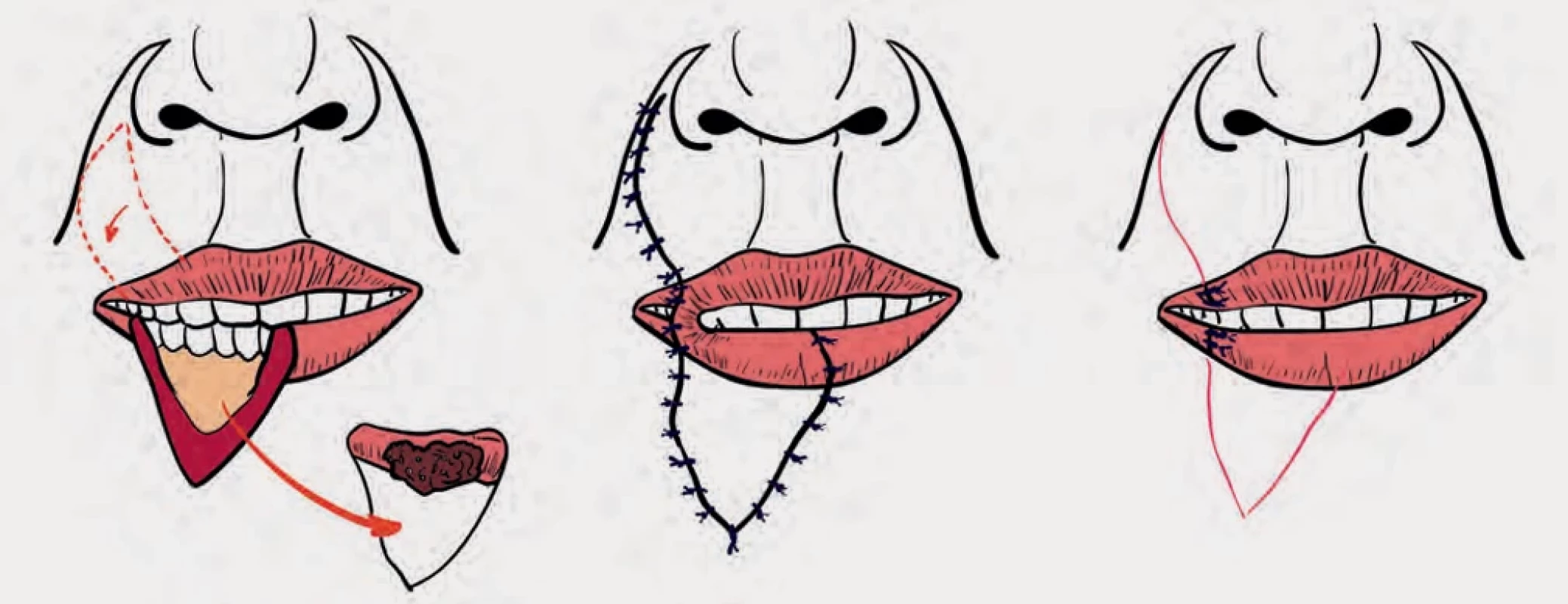
Estlanderův lalok.
Estlander flap.Gilliesův „vějířovitý“ lalok
Gilliesův „vějířovitý“ lalok (the Gillies fan flap; obr. 8) je modifikací techniky křížového laloku, která rotuje tkáň kolem ústního koutku podobně jako Estlanderův lalok, ale zahrnuje také další tkáň z nazolabiální oblasti. Tento lalok má čtyřúhelníkový tvar a řez se rozšiřuje od spodního okraje defektu laterálně kolem koutku do melolabiálního záhybu. Při velkých defektech, které dosahují až 80 % šířky rtu, bývá často potřeba bilaterálních laloků; avšak nežádoucími důsledky rekonstrukce tak rozsáhlých defektů mohou být významná mikrostonie a omezená funkčnost ústního otvoru kvůli denervaci svalu orbicularis oris [27].
Obr. 8. Fig. 8. 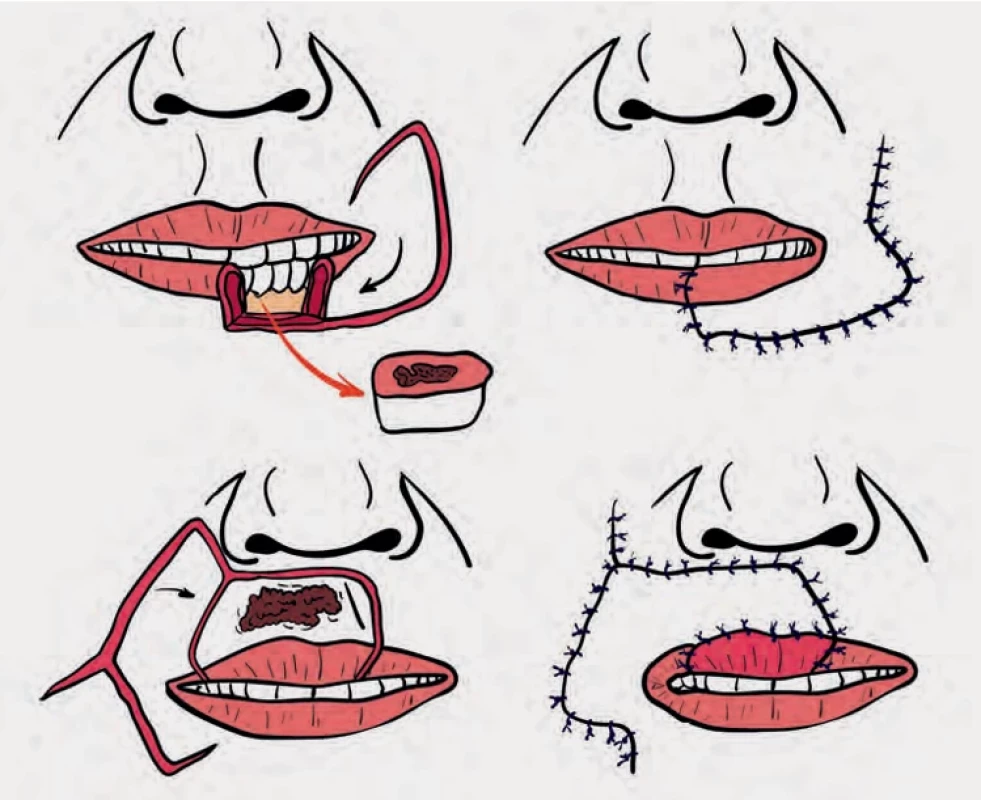
Gilliesův vějířovitý lalok.
The Gillies fan flap.Karapandzićův lalok
Karapandzićův lalok (obr. 9) muskulokutánní posuvný lalok, který je vhodný pro rozsáhlé centrální defekty až do 80 % šířky rtu, což z něj činí cennou možnost rekonstrukce u velkých poškození. I přes výhody však může způsobit tupý vzhled ústních koutků a mikrostonii, což zdůrazňuje potřebu pečlivého plánování u větších defektů. U Karapandzićova laloku jsou však řezy omezeny na kůži a podkoží, přičemž neurovaskulární svazky jsou pečlivě preparovány a zachovány, aby se udržela funkce svalů a citlivost rtů [29].
Obr. 9. Fig. 9. 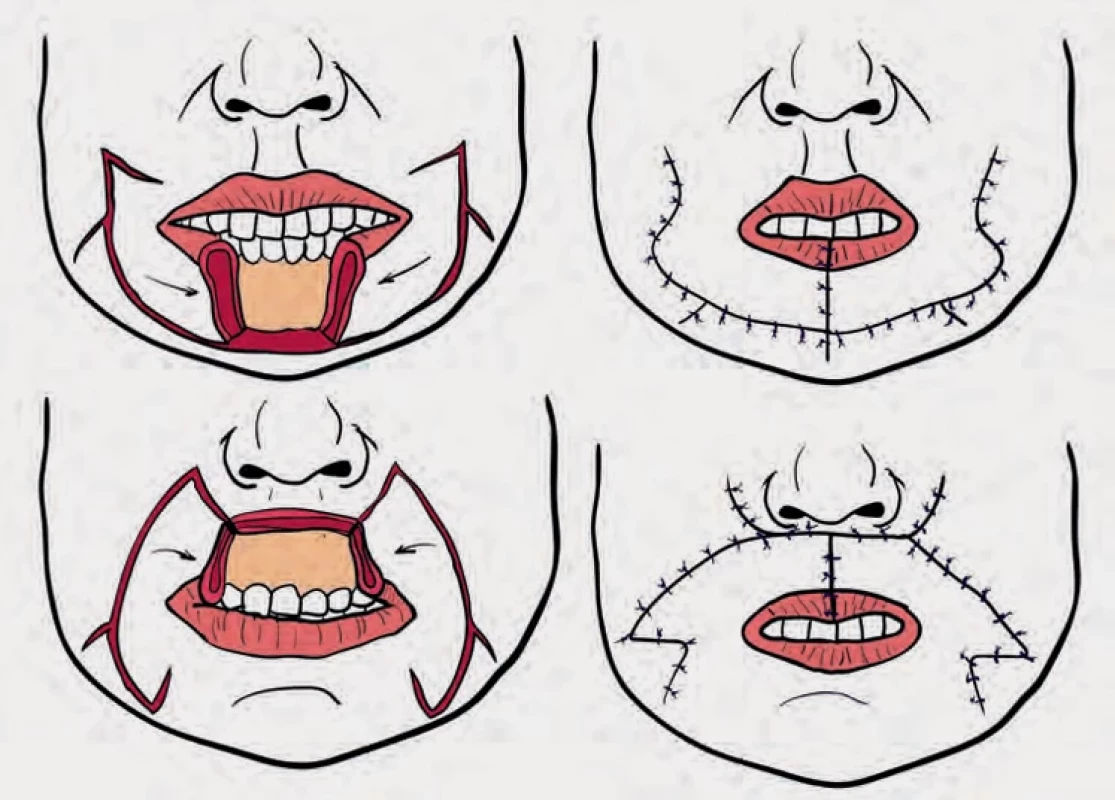
Karapandzićův lalok.
Karapandzic flap.Volné laloky
Nejběžnějším volným lalokem pro totální nebo téměř totální defekty dolního rtu je volný lalok z předloktí založený na radiální tepně. Tento lalok poskytuje tenkou, pružnou, bezchlupou kůži s přiměřenou barevnou shodou. Často je do laloku začleněna šlacha palmaris longus a připojena buď k modiolusu, nebo ukotvena na malarské prominence jako závěs pro udržení funkce úst. Tento lalok může být citlivý pomocí koaptace laterálního kožního nervu předloktí s nervem mentalis nebo dolním alveolárním nervem. Další možností pro mikrochirurgickou rekonstrukci je volný lalok svalu gracilis [30,31].
Rekonstrukce rtů po ztrátových poraněních představuje technicky i esteticky náročný úkol, který vyžaduje detailní zhodnocení rozsahu defektu a strategické využití různých rekonstrukčních metod. Klíčové je přitom zachování funkcí rtů, jako je mimika, artikulace a senzorické vlastnosti, které významně ovlivňují kvalitu života. Po prvotním ošetření a stabilizaci pacienta by si měl chirurg osvojit principy primárního uzávěru s ohledem na anatomické jednotky rtů a důrazem na mukokutánní linii, kde je nutná přesná adaptace jednotlivých struktur. Stejně tak rekonstrukce pomocí klínovité excize, kožního štěpu, posunových a transpozičních laloků jsou lehce proveditelné v lokální anestezii v ambulantních podmínkách. Rekonstrukce složitějších defektů rtů představuje výzvu pro rekonstrukční plastické chirurgy, kteří musí brát v úvahu nejen estetické, ale i funkční aspekty této důležité části obličeje. Při plánování rekonstrukce je důležité postupovat podle rekonstrukčního žebříku a volit nejméně invazivní techniku s ohledem na potřeby pacienta.
Ztrátová poranění ušních boltců
Ušní boltce hrají klíčovou roli nejen z estetického hlediska, ale i pro funkci sluchového systému, neboť pomáhají směrovat zvuk do zvukovodů. Ztrátová poranění ušních boltců jsou častá při traumatech, jako jsou dopravní nehody, fyzická napadení, popáleniny nebo kousnutí zvířetem. Rekonstrukce ušního boltce je velmi náročná kvůli jeho složité trojrozměrné struktuře a tenké vrstvě kůže, která pokrývá chrupavčitou kostru [32]. Důležitým faktorem při těchto rekonstrukcích je nejen obnovení tvaru a velikosti boltce a symetrie, ale i zajištění dlouhodobé stability a zachování jeho přirozeného vzhledu. Tato kapitola se zaměří na principy rekonstrukce ušního boltce, typy defektů, jejich klasifikaci a popíše využití tzv. rekonstrukčního žebříku.
Defekty ušního boltce lze rozdělit na dva hlavní typy: defekty zahrnující pouze kožní kryt s neporušenou chrupavkou a defekty plné tloušťky, které zahrnují jak kůži, tak chrupavku. Při rekonstrukci malých kožních defektů v oblasti okraje boltce, jako je helix, je často možné provést primární uzávěr rány. Někdy je nutné odstranění malého množství chrupavky, aby se předešlo deformacím [9].
Postup při řešení defektů
Primární sutura a kožní štěp
Defekty na laterální (vnější) straně boltce, která je méně pružná, obvykle vyžadují kožní transplantaci, zvláště pokud je chrupavka neporušená a pokrytá perichondriem. Pro transplantaci kůže je vhodné použít kůži z protilehlé retroaurikulární oblasti nebo preaurikulární [9]. U defektů, které zahrnují jak kůži, tak chrupavku, je nutné zhodnotit, zda je chrupavka klíčová pro tvar ucha. Pokud perichondrium chybí, což znamená, že chrupavka nemá dostatečné cévní zásobení, je možné ji odstranit, pokud není nezbytná pro udržení tvaru boltce. Alternativně lze vytvořit „okénka“ v chrupavce, což umožní kontakt transplantované kůže s cévně zásobeným podkladem na mediální (vnitřní) straně boltce [9]. Pokud takovýto výkon nemá naději, je nejlepší vypreparovat chrupavku i s perichondriem a zašít ji do podkožní kapsy, nejlépe retroaurikulárně. Chrupavka následně poslouží plastické rekonstrukci.
Klínovitá excize a kompozitní štěp
Menší defekty než 1,5 cm v oblasti helixu a antihelixu jsou nejlépe ošetřeny konverzí na klínovitou excizi, která vede k minimálnímu zjizvení a uchování tvaru boltce, rána je poté uzavřena primárně a výsledkem je minimálně viditelná jizva (obr. 10). Středně velké defekty od 1,5 do 2 cm lze léčit kompozitními transplantáty z opačného ucha, případně lze takto i našít amputát zpět do defektu, pokud není výrazně zhmožděn [33]. Kompozitní štěp je důležité šetrně chladit, abychom zlepšili šanci k přihojení. Taková transplantace obvykle zahrnuje jak kůži, tak chrupavku, čímž se zachová struktura a funkce boltce [17].
Obr. 10. Fig. 10. 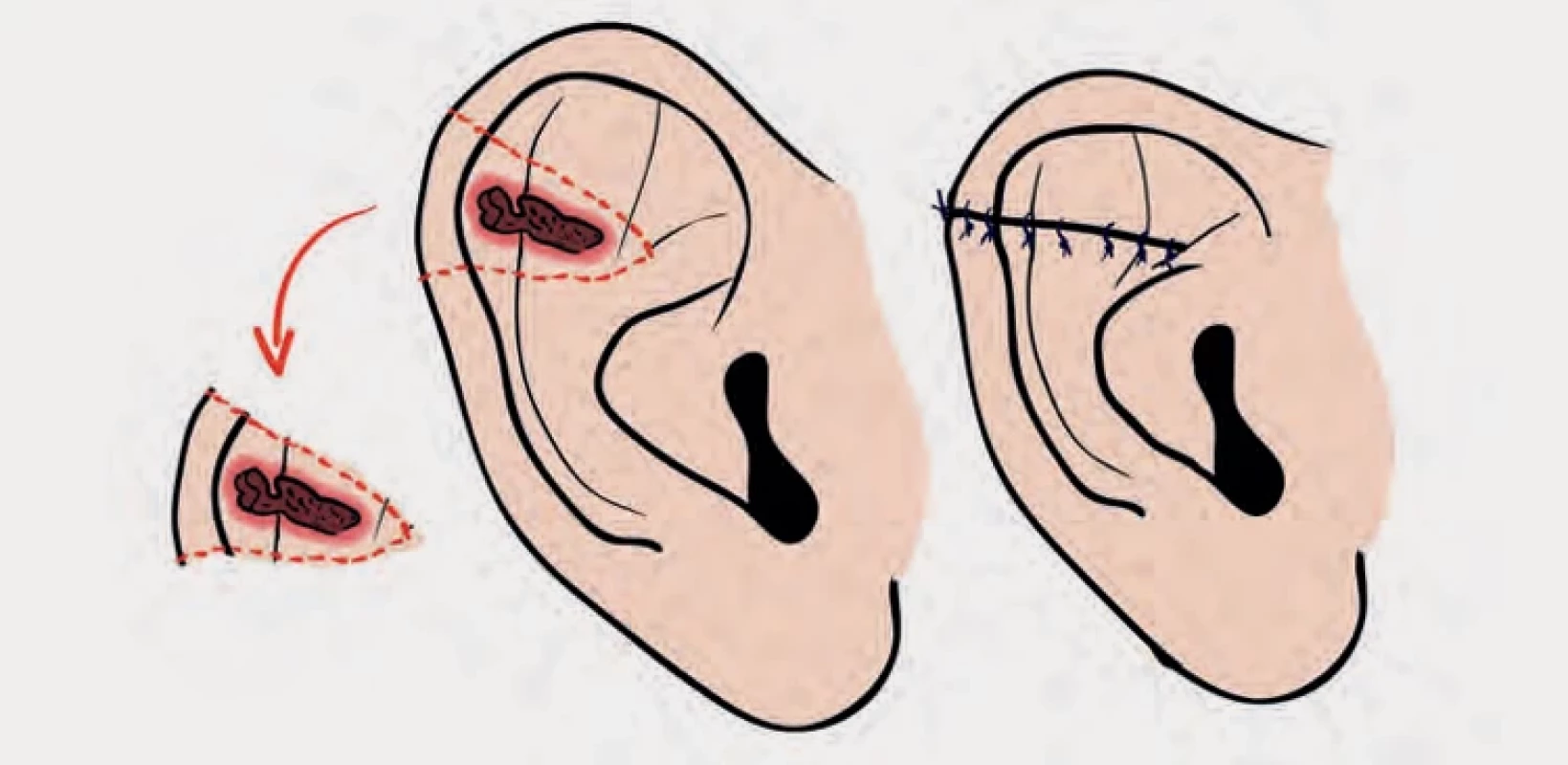
Klínovitá excize boltce.
Wedge excision of the auricle.Replantace
V případě, že se jedná o úplnou ztrátu ušního boltce vč. chrupavčitého skeletu, většinou v případě ostré amputace, je možné se ve specializovaném centru pokusit o replantaci.
Protetické náhrady
V případech, kdy není možná rekonstrukce boltce vlastními tkáněmi, se mohou využít protetické náhrady, které jsou esteticky velmi efektivní. Tyto náhrady mohou být vyrobeny z materiálů, které se co nejvíce podobají přirozené tkáni, a jsou připevněny k lebce pomocí implantátů [34].
Závěr
Drobné defekty boltce do 1,5 cm můžeme jednoduše ošetřit primární suturou, kožním štěpem, popřípadě klínovitou excizí v ambulantních podmínkách v lokální anestezii. Komplexní defekty jsou největší výzvou, protože vyžadují rekonstrukci chrupavky a kůže, často s použitím štěpů a volných laloků a spadají do péče plastických chirurgů.
Poranění zvířetem v obličeji
Poranění obličeje způsobená kousnutím zvířetem, zejména psy, představují zvláštní výzvu, protože jsou často kontaminována bakteriemi a nesou vysoké riziko infekce. Nejčastější bakteriální kontaminanty jsou Pasteurella multocida, Staphylococcus aureus a Streptococcus spp [35]. Riziko infekce je významně vyšší, pokud nejsou rány správně ošetřeny. Proto je zásadní provést důkladné vyčištění rány, které zahrnuje odstranění cizorodých látek a devitalizovaných tkání. Kromě lokální péče je třeba zvážit nasazení širokospektrálních antibiotik, aby se předešlo rozvoji infekce.
Poranění obličeje zvířetem s následnou infekcí místní nebo celkovou spadá do kategorie zoonóz. V České republice se nejčastěji můžeme setkat s kousnutím psem a poškrábání kočkou. Při ztrátových poraněních obličeje dochází k násilné porušení integrity kožního krytu, důležité bariéry s následným průnikem mikrobů. Jedná se zejména o bakterie zvířecí dutiny ústní (aerobní, anaerobní), kožní flóru poraněného a bakterie z okolního prostředí [36]. V ráně následně dochází k jejich pomnožení (s případným uvolněním toxinů) a rozvoji lokálního zánětu za účasti imunitního systému hostitele. V případě nedostatečné imunitní odpovědi může dojít k hematogenní diseminaci původců za vzniku bakteriemie, sepse nebo orgánových manifestací.
Postup při poranění zvířetem
1. Již bezprostředně po poranění je nutno ránu očistit a ošetřit. Povrchové rány omyjeme mýdlem, opláchneme 3% roztokem hydrogen peroxidu a dezinfikujeme. Po řádné dezinfekci lze užít framykoinový zásyp. Další ošetření by mělo být provedeno ve zdravotnickém zařízení.
2. Klinické vyšetření by mělo být provedeno chirurgem/traumatologem co nejdříve po vzniku poranění. Důležitá je i podrobná anamnéza se zaměřením na okolnosti vzniku poranění, druh a chování zvířete a geografickou lokalizaci, kde k poranění došlo. Vlastní vyšetření by mělo pečlivě zhodnotit lokalizaci, rozsah a hloubku poranění, zjistit, zda nedošlo k poranění hlubokých nervově-cévních struktur, jaké je krevní zásobení lokality po poranění, zda je přítomen a jak velký je otok, zda se jedná o rozdrcení kosti či svalu („crush“ poranění).
3. Následné ošetření rány zahrnuje odběr biologického materiálu, důkladnou irigaci a chirurgickou toaletu rány v lokální anestezii (u větších poranění či u dětí do 12 let v celkové anestezii). Po odstranění devitalizovaných tkání a cizorodého materiálu je v případě obličejových ran při adekvátním vyčištění zpravidla možné provést primární suturu, protože díky velmi dobrému cévnímu zásobení není riziko infekce zvýšené. Odložený uzávěr (3–7 dní) je vyhrazen pouze pro rány s masivní devitalizací, výraznou kontaminací, známkami infekce nebo u pacientů s imunosupresí.
4. Před vlastním ošetřením je potřeba rozhodnout, zda je nutné RTG postižené oblasti, aplikace TAT, nebo dokonce antirabická profylaxe (po konzultaci antirabického centra), zda je nutná hospitalizace, antibiotická profylaxe nebo léčba (při inveterovaných infekcích). Po ošetření ohlásíme událost hygienické službě.
5. Ambulantního pacienta je potřeba pozvat nejpozději do 48 hod na první kontrolu.
Za jakých okolností se poranění hospitalizují?
Hospitalizace se doporučuje vždy u osob se ztrátovým poraněním na hlavě způsobeným zvířetem, dále pak osobám s imunodeficitem a závažnými chronickými onemocněními, v případě horečky nad 38 °C či se známkami sepse, osobám s rozsáhlým nebo lacerovaným či „crush“ poraněním, při známkách tendosynovitidy, artritidy nebo osteomyelitidy.
Indikace antibiotik
Správné užití antibiotik v rámci prevence při pokousání zvířetem je stále kontroverzní téma. Cílem antibiotické profylaxe je pokrytí anaerobů a patogenů z rodu Staphylococcus, Streptococcus a Pasteurella. Mezi indikace k podání širokospektré antibiotické profylaxe patří poranění starší 8 hod, středně těžká až těžká poranění nebo kousnutí kočkou. Dále je indikace i pokousání u pacientů s diabetem, po splenektomii, u imunokompromitovaných pacientů či pokud dojde k poranění v oblasti obličeje nebo ruky [37]. Perorální užití Amoxiklavu poskytne dostatečné pokrytí aerobních bakterií z rodu Streptococcus, Staphylococcus a Pasteurella. Amoxiklav pokrývá částečně i anaerobní bakterie, jako je Prevotella a Porphyromonas [38].
Závěr
Se ztrátovým poraněním obličeje, a to zejména jeho akrálních částí, se setkává řada ambulantních chirurgů a lékařů urgentního příjmu. Správná diagnostická rozvaha a aplikace rekonstrukčních postupů je důležitá pro dosažení dobrého funkčního a estetického výsledku. Jako klíčové se jeví prvotní ošetření pacienta a určení rozsahu poranění, na základě kterého jsme schopni již v lokální anestezii provézt ošetření defektu dle rekonstrukčního žebříku. V případě rozsáhlých poranění a za předpokladu několikastupňových rekonstrukcí je vhodné konzultovat nález s plastických chirurgem. Moderní přístupy, vč. využití lalokových plastik a mikrochirurgie, umožňují obnovu i rozsáhlých defektů s vysokou mírou úspěšnosti. Pozornost je třeba věnovat specifickým případům, jako jsou poranění způsobená zvířetem, a dbát na prevenci infekcí. Stejně důležitá jako léčba je i primární prevence těchto poranění, např. prostřednictvím edukace pacientů o bezpečném chování ke zvířatům, zejména u dětí, ale i dospělých. Je potřeba poukázat na fakt, že k většině poranění v dospělém věku způsobených pokousáním psem dochází při intoxikaci postižené osoby návykovou látkou. Replantační centra hrají nezastupitelnou roli při záchraně oddělených tkání. Chirurgové by měli být obeznámeni s moderními technikami a postupy, aby pro své pacienty zajistili optimální výsledky.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise, s výjimkou kongresových abstrakt a doporučených postupů.
Zdroje
1. Manodh P, Prabhu Shankar D, Pradeep D et al. Incidence and patterns of maxillofacial trauma – a retrospective analysis of 3611 patients – an update. Oral Maxillofac Surg 2016; 20(4): 377–383. doi: 10.1007/s10006-016-0576-z.
2. Perry M, Dancey A, Mireskandari K et al. Emergency care in facial trauma – a maxillofacial and ophthalmic perspective. Injury 2005; 36(8): 875–896. doi: 10.1016/j.injury.2004.09.018.
3. Cho DY, Willborg BE, Lu GN. Management of traumatic soft tissue injuries of the face. Semin Plast Surg 2021; 35(4): 229–237. doi: 10.1055/s-0041-1735814.
4. Moran GJ, Talan DA, Abrahamian FM. Antimicrobial prophylaxis for wounds and procedures in the emergency department. Infect Dis Clin North Am 2008; 22(1): 117–143. doi: 10.1016/j.idc.2007.12.002.
5. Singer AJ, Dagum AB. Current management of acute cutaneous wounds. N Engl J Med 2008; 359(10): 1037–1046. doi: 10.1056/NEJMra0707253.
6. Menick FJ. Nasal reconstruction. Plast Reconstr Surg 2010; 125(4): 138e–150e. doi: 10.1097/PRS.0b013e3181d0ae2b.
7. Rohrich RJ, Griffin JR, Ansari M et al. Nasal reconstruction – beyond aesthetic subunits: a 15-year review of 1334 cases: Discussion. Plast Reconstr Surg 2004; 114(6): 1417–1419. doi: 10.1097/01.PRS.0000138597.89944.92.
8. Thorne C, Chung KC, Gosain A et al. Grabb and Smith’s plastic surgery. 7th ed. Philadelphia. Wolters Kluwer/Lippincott Williams & Wilkins Health 2014.
9. Baker SR. Local flaps in facial reconstruction. 4th ed. Elsevier 2021.
10. Meyers S, Rohrer T, Grande D. Use of dermal grafts in reconstructing deep nasal defects and shaping the ala nasi. Dermatol Surg 2001; 27(3): 300–305.
11. Humphreys TR, Goldberg LH, Wiemer DR. Repair of defects of the nasal ala. Dermatol Surg 1997; 23(5): 335–351. doi: 10.1111/j.1524-4725.1997.tb00059.x.
12. Zoltán J, Takácsi-Nagy K. Atlas of skin repair. Berlin: Karger 1984.
13. Khan TU, Rahat S, Khan ZA et al. Etiology and pattern of maxillofacial trauma. PLoS One 2022; 17(9): e0275515. doi: 10.1371/journal.pone.0275515.
14. Menick FJ. Nasal reconstruction: forehead flap. Plast Reconstr Surg 2004; 113(6): 100e. doi: 10.1097/01.PRS.0000117382.57120.23.
15. Dvořák Z, Novák P, Výška T et al. A-01 reconstruction of defects with forehead flap. Acta Chir Plast 2006; 57(3–4): 46–48.
16. Niazi Z, Lee TC, Eadie P et al. Successful replantation of nose by microsurgical technique, and review of literature. Br J Plast Surg 1990; 43(5): 617–620. doi: 10.1016/0007-1226(90)90131-i.
17. Stupka I, Dvorak Z, Vesely J et al. Reconstruction of a nose bitten and eaten by a dog: a ten-year follow-up of a bitten-off nose replantation performed on an eleven-year-old boy. Ann Plast Surg 2015; 75(6): 585–587. doi: 10.1097/SAP.0000000000000643.
18. Wilhelmi BJ, Lee WP, Pagenstert GI et al. Replantation in the mutilated hand. Hand Clin 2003; 19(1): 89–120. doi: 10.1016/s0749-0712(02)00137-3.
19. Ono S, Chung KC. Efficiency in digital and hand replantation. Clin Plast Surg 2019; 46(3): 359–370. doi: 10.1016/j.cps.2019.03.002.
20. Arslan ED, Solakoglu AG, Komut E et al. Assessment of maxillofacial trauma in emergency department. World J Emerg Surg 2014; 9(1): 13. doi: 10.1186/1749-7922-9-13.
21. MacArthur FJ, McGarry GW. The arterial supply of the nasal cavity. Eur Arch Otorhinolaryngol 2017; 274(2): 809–815. doi: 10.1007/s00405-016-4281-1.
22. Sanniec KJ, Carboy JA, Thornton JF. Simplifying lip reconstruction: an algorithmic approach. Semin Plast Surg 2018; 32(2): 69–74. doi: 10.1055/s-0038-1645882.
23. Weinberg T, Solish M, Fayez I et al. Surface anatomy of the lip for the dermatologist. J Cutan Med Surg 2014; 18(3): 200–202. doi: 10.2310/7750.2013.13134.
24. Hauben DJ. Victor von Bruns (1812–1883) and his contributions to plastic and reconstructive surgery. Plast Reconstr Surg 1985; 75(1): 120–127. doi: 10.1097/00006534-198501000-00029.
25. Webster RC, Coffey RJ, Kelleher RE. Total and partial reconstruction of the lower lip with innervated musclebearing flaps. Plast Reconstr Surg Transplant Bull 1960; 25 : 360–371. doi: 10.1097/00006534-196004000-00007.
26. Braun TL, Maricevich RS. Soft tissue management in facial trauma. Semin Plast Surg 2017; 31(2): 73–79. doi: 10.1055/s-0037-1601381.
27. Thorne CH, Bartlett SP, Beasley RW et al. Grabb and Smith’s plastic surgery. 8th ed. Philadelphia: Wolters Kluwer 2019.
28. Webster JP. Crescentic peri-alar cheek excision for upper lip flap advancement with a short history of upper lip repair. Plast Reconstr Surg (1946) 1955; 16(6): 434–464. doi: 10.1097/00006534-195512000-00003.
29. Jabaley ME, Clement RL, Orcutt TW. Myocutaneous flaps in lip reconstruction. Applications of the Karapandzic principle. Plast Reconstr Surg 1977; 59(5): 680–688. doi: 10.1097/00006534-197705000-00010.
30. Sadove RC, Luce EA, McGrath PC. Reconstruction of the lower lip and chin with the composite radial forearm-palmaris longus free flap. Plast Reconstr Surg 1991; 88(2): 209–214. doi: 10.1097/00006534-199108000-00005.
31. Jeng SF, Kuo YR, Wei FC et al. Total lower lip reconstruction with a composite radial forearm-palmaris longus tendon flap: a clinical series. Plast Reconstr Surg 2004; 113(1): 19–23. doi: 10.1097/01.PRS.0000090722.16689.9A.
32. Greywoode JD, Pribitkin EA, Krein H. Management of auricular hematoma and the cauliflower ear. Facial Plast Surg 2010; 26(6): 451–455. doi: 10.1055/s-0030-1267719.
33. Brent B. Reconstruction of traumatic ear deformities. Clin Plast Surg 1978; 5(3): 437–445.
34. Wang RR, Andres CJ. Hemifacial microsomia and treatment options for auricular replacement: a review of the literature. J Prosthet Dent 1999; 82(2): 197–204. doi: 10.1016/s0022-3913(99)70156-3.
35. Rothe K, Tsokos M, Handrick W. Animal and human bite wounds. Dtsch Arztebl Int 2015; 112(25): 433–443. doi: 10.3238/arztebl.2015.0433.
36. Septelici D, Carbone G, Cipri A et al. Management strategies for common animal bites in pediatrics: a narrative review on the latest progress. Microorganisms 2024; 12(5): 924. doi: 10.3390/microorganisms12050924.
37. Aziz H, Rhee P, Pandit V et al. The current concepts in management of animal (dog, cat, snake, scorpion) and human bite wounds. J Trauma Acute Care Surg 2015; 78(3): 641–648. doi: 10.1097/TA.0000000000000531.
38. Bula-Rudas FJ, Olcott JL. Human and animal bites. Pediatr Rev 2018; 39(10): 490–500. doi: 10.1542/pir.2017-0212.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek Kurz Basic Laparoscopy
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2025 Číslo 11- Riziko rozvoje závažné infekce po císařském řezu lze snížit provedením antiseptického výplachu vaginy
- Spolehlivý systém skórování jizev k hodnocení fotografií popálenin
- Nedostatečné dávkování enoxaparinu je u pacientů po ortopedickém výkonu časté a zvyšuje riziko tromboembolické nemoci
- Spasmolytický účinek metamizolu
- Bezpečnostní profil metamizolu – systematický přehled
-
Všechny články tohoto čísla
- Klidný advent a pohodové Vánoce
- Kurz Basic Laparoscopy
- VI. interaktivní sonografický kurz pro chirurgy a praktický trénink
- Kurz Basic Anastomotic Techniques
- Ztrátová poranění obličeje
- Lokální antibiotická profylaxe při rekonstrukci prsu prsními implantáty
- Předoperační hladina parathormonu jako prediktor velikosti adenomu příštítného tělíska u operací pro primární hyperparatyreózu
- Pravostranná hemikolektomie s kompletní mezokolickou excizí a modifikovanou D3 lymfadenektomií – pilotní studie
- Bilioumbilikální fistula jako raritní příčina omfalitidy
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Pravostranná hemikolektomie s kompletní mezokolickou excizí a modifikovanou D3 lymfadenektomií – pilotní studie
- Ztrátová poranění obličeje
- Lokální antibiotická profylaxe při rekonstrukci prsu prsními implantáty
- Předoperační hladina parathormonu jako prediktor velikosti adenomu příštítného tělíska u operací pro primární hyperparatyreózu
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



