-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Skákavý prst v dětském věku
Paediatric trigger finger
The restriction of thumb extension or less frequently, of digits extension in children is caused by the profundus flexor tendon local thickening, contrary to a similar affection in adults. This situation is often incorrectly considered to be a finger trauma or its consequence. We can see the spontaneous resolution of some paediatric trigger fingers and it brings forward controversial approaches to treatment possibilities – from “wait and see” to physiotherapy, splinting, minimal invasive percutaneous tendon release to surgical open release. We present a three-year-old patient treated by open surgical release after a one-year period of no improvement. This case report is supplemented with an overview of literature.
Keywords:
paediatric trigger finger – aetiology – surgical therapy
Autoři: M. Homza; P. Dráč
Působiště autorů: Primář: doc. MUDr. Igor Čižmář, PhD. ; Traumatologické oddělení FN Olomouc
Vyšlo v časopise: Prakt. Lék. 2014; 94(1): 38-40
Kategorie: Kazuistika
Souhrn
Omezení extenze palce nebo méně častěji tříčlánkového prstu u dětí vzniká, na rozdíl od podobné afekce v dospělém věku, na podkladě lokálního zesílení šlachy hlubokého flexoru. Stav je často mylně přičítán poranění prstu nebo jeho následkům. U části dětí mohou obtíže vymizet spontánně během několika měsíců až let, proto jsou názory na způsob léčby kontroverzní – od prostého sledování, přes fyzioterapii a dlahování, miniinvazivní perkutánní uvolnění šlachy až ke klasickému operačnímu výkonu. Zde prezentujeme 3letého pacienta, u kterého bylo po ročním sledování provedeno pro přetrvávající obtíže chirurgické ošetření. Kazuistika je doplněna přehledem literárních poznatků.
Klíčová slova:
dětský skákavý prst – etiologie – chirurgická léčbaÚvod
Skákavý (lupavý) prst popsal u dospělých pacientů poprvé v roce 1850 Notta (7). Příčinou obtíží je zánětlivé zúžení šlachové pochvy flexorů prstu v místě zesílení prvním šlachovým poutkem. Správné označení pro toto onemocnění je tendovaginitis stenosans. U dospělých postihuje především ženy ve středním věku a nejčastěji je postižen 1. nebo 4. prst (7). Obtíže se projevují většinou bolestí při flexi a extenzi postiženého prstu a palpační citlivostí při tlaku v místě šlachového poutka A1, tedy ve výši metakarpofalangeálního (MCP) kloubu. Plynulý pohyb prstu může být narušen přeskočením, které je někdy doprovázeno i slyšitelným akustickým fenoménem („lupnutím“), což vysvětluje uváděné vžité názvy této nozologické jednotky.
U dospělých je toto onemocnění relativně časté a dobře známé – v letech 2000–2009 bylo o něm ve světovém odborném písemnictví publikováno 239 sdělení (10) a navíc jsou dospělí pacienti schopni své obtíže velmi dobře popsat. Diagnózu proto většinou stanoví praktický lékař a odešle pacienta k ošetření na pracoviště chirurgie ruky nebo plastické chirurgie.
Skákavý prst však může být diagnostikován i u malých dětí. Na rozdíl od dospělé populace je jeho výskyt relativně vzácný. Tato skutečnost, spolu s omezenou možností odběru anamnézy a definováním subjektivních obtíží vede často k jeho přehlédnutí nebo se stav hodnotí jako poúrazová změna. Cílem tohoto sdělení je seznámit širší odbornou veřejnost s diagnostikou a léčbou tohoto onemocnění v dětském věku.
VLASTNÍ POZOROVÁNÍ
V únoru 2012 byl k vyšetření na naší ambulanci matkou přiveden 3letý chlapec pro nemožnost extenze palce levé ruky. Jeho matka uvedla, že si před 3 týdny přivřel levou ruku do branky u plotu a výše zmíněné obtíže dávala do souvislosti s pravě s prodělaným úrazem. Při klinickém vyšetření byl palec a celá levá ruka bez otoku a dítě ji aktivně používalo při hře. Palpačně bylo hmatné zduření v podkoží proximálně od MCP kloubu palce. Dítě palec plně flektovalo aktivně i pasivně. V klidové poloze byl palec v semiflexi MCP a interfalangeálního (IP) kloubu (obr. 1). Aktivně dítě extenzi neprovedlo, pasivně se extenze docílilo až manipulací a byla provázena hmatným přeskočením v oblasti poutka A1. Provedené RTG vyšetření neprokázalo poranění skeletu (obr. 2).
Obr. 1. Předoperační vyšetření – palec v semiflexi interfalangeálního kloubu 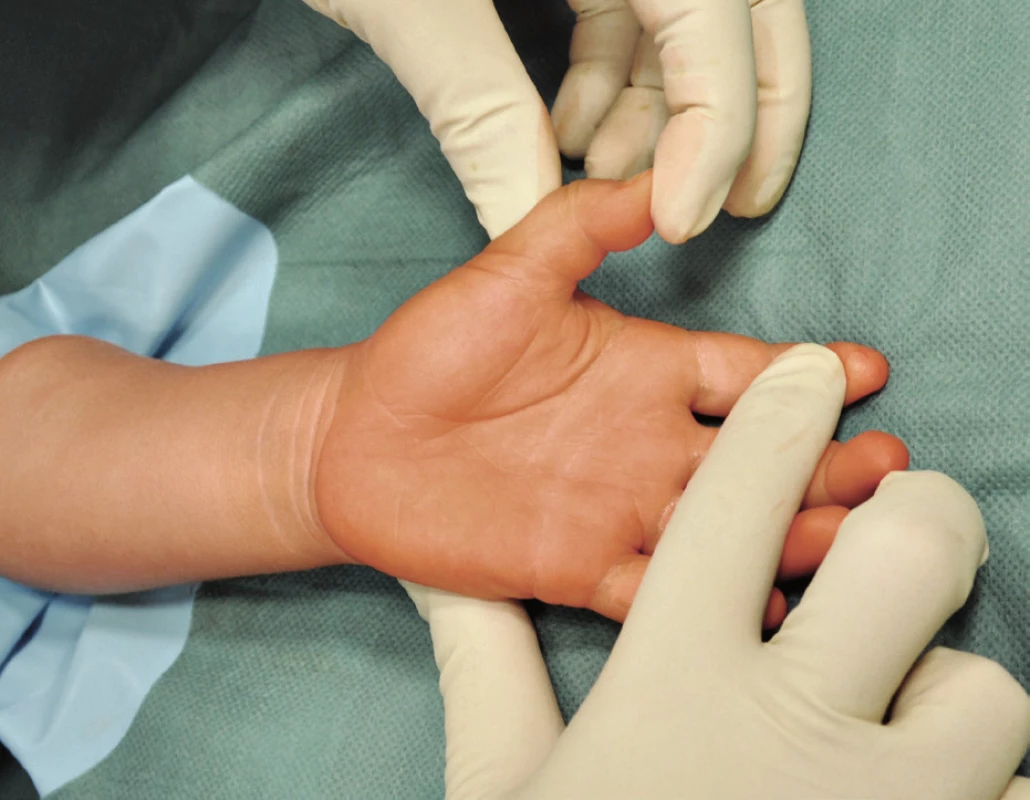
Obr. 2. Rentgenové vyšetření palce – bez známek poranění skeletu 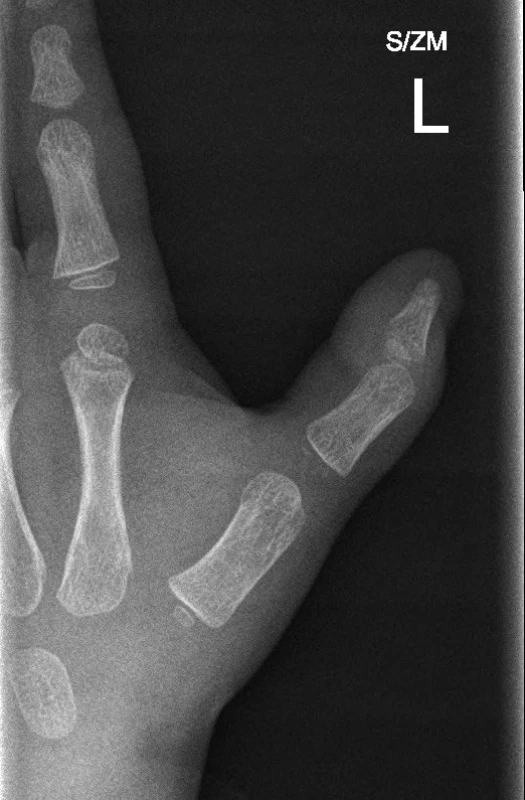
Dítě bylo odesláno k asistované fyzioterapii a dlahování palce. Při kontrolním vyšetření za 3 měsíce byl klinický nález obdobný. Rodiče preferovali pokračovaní ve fyzioterapii a dlahování, a proto bylo zvažované uvolnění flexoru palce odloženo. Vzhledem k trvajícímu stavu i po roce od primárního vyšetření bylo dítě indikováno k chirurgickému ošetření, s čímž oba rodiče souhlasili.
Operační výkon byl proveden v krátké celkové anestezii na masce bez intubace dítěte. Kožní řez o délce 15 mm jsme provedli v základní ohybové rýze palce, a identifikovali šlachovou pochvu dlouhého flexoru palce zesílenou v oblasti prvního šlachového poutka a oba nervově cévní svazky. Proximálně od šlachy bylo hmatatelné i viditelné zduření šlachy – tzv. Nottův uzel. Po podélném protětí šlachového poutka (obr. 3) bylo ihned možno palec plně flektovat i extendovat. Po proplachu jsme ránu uzavřeli kožními stehy a překryli malým množstvím gázy. Končetina nebyla fixována.
Obr. 3. Protětí šlachového poutka A1 – pinzeta retrahuje ulnární část poutka 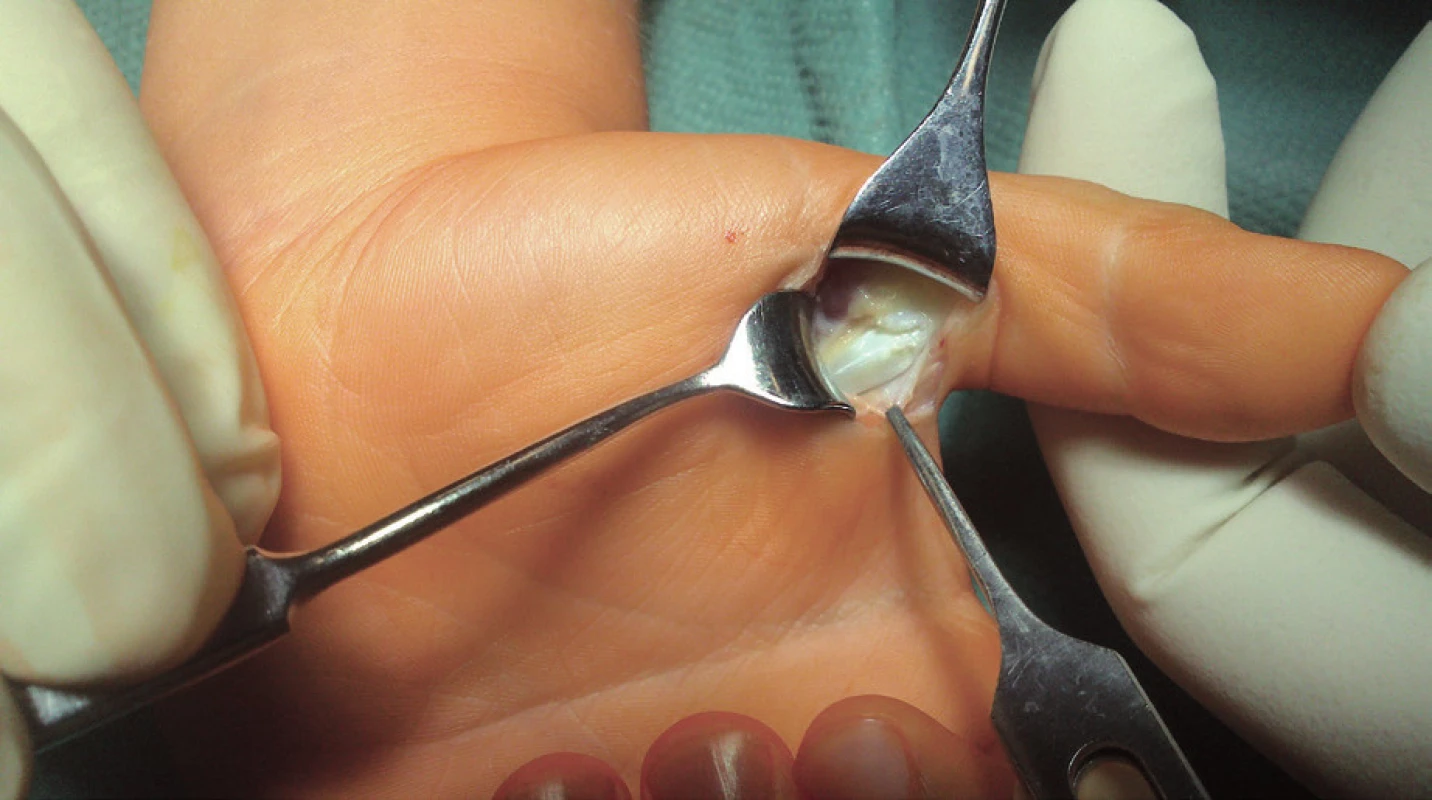
Při převazu rány i při kontrolním vyšetření za týden od operace, kdy byly odstraněny kožní stehy, byla možná plná pasivní extenze palce v MCP i IP skloubení a dítě bylo odesláno k řízené fyzioterapii. Při kontrole za 4 týdny od operace byl nález na palci dítěte zcela fyziologický včetně plného rozsahu hybnosti aktivně i pasivně. Sledování dítěte bylo ukončeno (obr. 4).
Obr. 4. Kontrolní klinické vyšetření – dítě schopno plné aktivní extenze palce 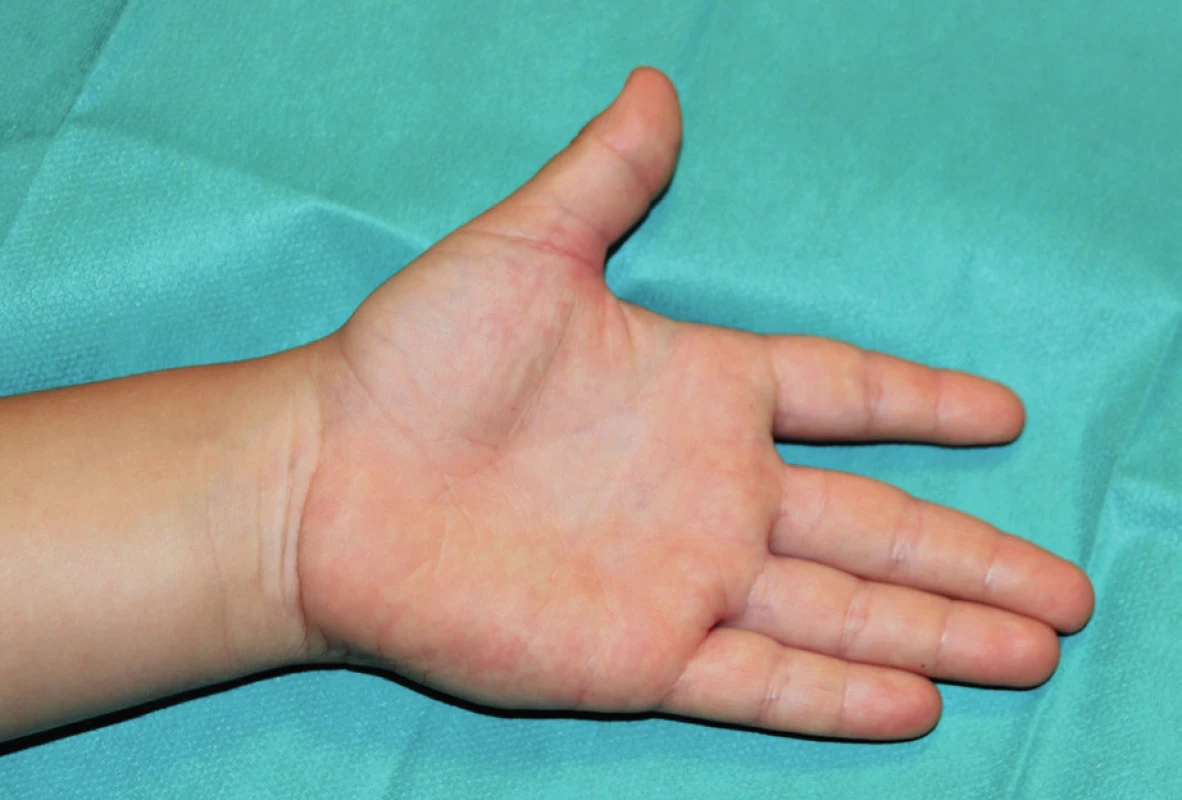
DISKUZE
Četnost výskytu skákavého prstu v dětském věku není známá. Japonská studie z roku 2006 (4) uvádí prevalenci 3/1000 u dětí ve věku 1 roku. Skákavý prst je zjištěn nejčastěji u dětí ve věku 1–4 let a palec bývá postižen asi 10krát častěji než ostatní prsty (2, 5, 8). Na rozdíl od obdobného postižení u dospělé populace se zde nejčastěji jedná o lokální zesílení šlachy flexoru (tzv. Nottův uzel) nikoliv o zánětlivé zúžení šlachové pochvy (2). Flekční deformity si nejčastěji všimne matka a dítě je k vyšetření přivedeno často s podezřením na zlomeninu prstu nebo poúrazovou změnu (8) – tak tomu bylo i v našem případě. Diagnostika je založena na klinickém vyšetření prstu, který je v semiflekčním postavení, dítě jej aktivně flektuje, ale aktivní i pasivní extenze je výrazně omezena nebo nemožná. Palpačně je možné identifikovat zduření v podkoží proximálně od metakarpofalangeálního (MCP) kloubu příslušného prstu (nejčastěji palce). Typický akustický fenomén při převedení prstu do extenze je spíše výjimkou (9).
Spektrum léčebných doporučení s ohledem na literární zdroje je velmi široké. Od prostého sledování, přes fyzioterapii a dlahovací techniky až po perkutánní uvolnění nebo klasický chirurgický výkon. Prospektivní studie Baeka a spolupracovníků (1) sledovala vývoj skákavých palců u 71 dětí ve věku od 1 měsíce do 4,5 roku. U více než 60 % z nich došlo za průměrnou dobu sledování 4 let k úplné spontánní úpravě stavu s plnou aktivní i pasivní extenzí palce. To výrazně pozměnilo náhled na průběh tohoto onemocnění, neboť předtím byla často citována práce Dinhama a Meggita z roku 1974 (3), která ukázala, že spontánní úprava skákavého prstu je u dětí starších 6 měsíců relativně vzácná. Lee a spolupracovníci (6) aplikovali u 31 dětí ve věku 0–4 let na 12 týdnů dlahu v extenzi MCP a hyperextenzi IP kloubu palce a u 22 z nich pak pozoroval snížení obtíží nebo úplné vyléčení. Objevují se i práce popisující perkutánní uvolnění flexoru palce pomocí jehly v lokální nebo celkové anestezii (11). Zde je však nutné upozornit na vysoké riziko poranění přilehlých nervově-cévních svazků, a proto tento způsob léčby nedoporučujeme.
Chirurgické ošetření s kožním řezem nad poutkem A1 a jeho protětím vede v případě postižení palce k vymizení obtíží. Vzhledem k věku pacienta a velikosti jednotlivých struktur je vhodná krátká celková anestezie a použití lupových brýlí (5). Odsunutí chirurgického řešení do věku 3 let dítěte není nikterak škodlivé (nevede ke vzniku trvalé kontraktury nebo omezení hybnosti prstu) (9). Proto se u mladších dětí doporučuje observace ať již prostá nebo s dlahováním. Nedojde-li ke spontánní úpravě, je indikováno chirurgické ošetření (5, 8).
Kozin (5) a Wolfe (12) a Cardon (2) nicméně upozorňují na skutečnost, že na rozdíl od palce, nemusí u ostatních prstů vést uvolnění poutka A1 u dětských pacientů k plné úpravě. Příčinou bývá abnormální vztah obou flexorových šlach v oblasti jejich křížení, zduření obou šlach nebo zesílení poutek A2 či A3. Proto zde musí být chirurg připraven na rozsáhlejší výkon, například současné uvolnění poutka A3, resp. excizi úponů povrchového flexoru.
ZÁVĚR
Dětský lupavý prst má rozdílnou etiologii od obdobné nozologické jednotky v dospělém věku. Frekvence postižení palce výrazně převyšuje postižení ostatních prstů. Flekční kontraktura je často nesprávně přičítána předchozímu poranění. Protože u části dětí může dojít ke spontánní úpravě a odložení chirurgického řešení do věku 3 let dítěte nevede k trvalým následkům, je doporučena pouhá observace dítěte. Pokud nedojde (v řádech měsíců) ke spontánní úpravě, je indikováno chirurgické ošetření. V případě postižení tříčlánkových prstů nelze vyloučit nutnost rozsáhlejšího chirurgického výkonu.
ADRESA PRO KORESPONDENCI:
MUDr. Miroslav Homza
Traumatologické oddělení FN
I. P. Pavlova 6. 775 20 Olomouc
e-mail: miroslav.homza@fnol.cz
Zdroje
1. Baek GH, Kim JH, Chung MS, et al. The natural history of pediatric trigger thumb. J Bone Joint Surg Am 2008; 90(5): 980–985.
2. Cardon LJ, Ezaki M, Carter PR. Trigger finger in children. J Hand Surg Am 1999; 24(6): 1156–1161.
3. Dinham JM, Meggit BF. Trigger thumbs in children. A review of the natural history and indications for treatment in 105 patients. J Bone Joint Surg Br 1974; 56(1): 153–155.
4. Kikuchi N, Ogino T. Incidence and development of trigger thumb in children. J Hand Surg Am 2006; 31(4): 541–543.
5. Kozin SH. Deformities of the thumb. In Green DP, Hotchkiss RN, Pederson WC, Wolfe PW. Green’s operative Hand Surgery. Philadelphia: Elsevier, Churchill Livingstone 2005; 1445–1448.
6. Lee ZL, Chang CH, Yang, WY, et al. Extension splint for trigger thumb in children. J Pediatric Orthop 2006; 26(6): 785–787.
7. Maňák P. Čtení (nejen) o ruce. Olomouc: Univerzita Palackého v Olomouci 2008; 95–98.
8. Nietosvaara Y. Pediatric trigger digit. In Gilbert A, Romanowski L, Czarnecki P. FESSH 2009 Instructional course book. Poznaň: Fundacja Uniwersytetu Medycznego 2009; 153–155.
9. Slakey JE, Hennrikus WL. Acquired thumb flexion contracture in children: Congenital trigger thumb. J Bone Joint Surg Br 1996; 78(3): 481–483.
10. Szabo Z. Trigger finger. In Gilbert A, Romanowski L, Czarnecki P. FESSH 2009 Instructional course book. Poznaň: Fundacja Uniwersytetu Medycznego 2009; 115–118.
11. Wang HC, Lin GT. Retrospective study of open versus percutaneous surgery for trigger thumb in children. Plast Reconst Surg 2005; 115(7): 1963–1970.
12. Wolfe SW. Tenosynovitis. In Green DP, Hotchkiss RN, Pederson WC, Wolfe SW. Green’s operative Hand Surgery. Philadelphia: Elsevier, Churchill Livingstone 2005; 2137–2158.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek vyšel v časopisePraktický lékař
Nejčtenější tento týden
2014 Číslo 1- Na inkontinenční pomůcky nově dosáhne více pacientů
- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Pacient se bude cítit komfortně pouze při správně zvolené absorpční pomůcce
- Úloha praktického lékaře v péči o inkontinentní pacienty
- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
-
Všechny články tohoto čísla
- Imunoglobulinová substituční léčba u nemocných s primárními imunodeficity
- Je obezita rizikovým faktorem vybraných nádorových onemocnění?
- Problémy se zjišťováním kvality života seniorů
- Koncepce oboru všeobecné praktické lékařství
- Prozánětové složky nutrice jako jedna z příčin rostoucí incidence chronických nesdělných nemocí?
- Skákavý prst v dětském věku
- Solitární metastáza karcinomu prostaty do varlete manifestující se 10 let po radikální léčbě
- Neurolog Josef Kohout
- Albert Schweitzer, nemocnice v Lambaréné a varhany v Praze
- Zlatá pamětní medaile ČLS JEP prof. MUDr. Janu Kvasničkovi, DrSc.
- Jubilanti
- Odborná společnost praktických dětských lékařů ČLS JEP
- Praktický lékař
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Skákavý prst v dětském věku
- Problémy se zjišťováním kvality života seniorů
- Jubilanti
- Imunoglobulinová substituční léčba u nemocných s primárními imunodeficity
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



