-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Metabolický syndróm a kardiometabolické komorbidity psoriázy
The metabolic syndrome and cardiometabolic comorbidities of psoriasis
Chronic plaque psoriasis is a chronic erythematosquamous disease which affects 2–3 % of the population. In the etiopathogenesis of moderate to severe psoriasis a large amount of proinflammatory cytokines (TNF alpha, IL6, IL17, IL20, IL23) is produced which then affect other organs and results in chronic systemic inflammation. Moderate to severe psoriasis is more frequently associated with cardiometabolic comorbidities the most significant of which is the metabolic syndrome. Etiopathogenesis of psoriasis is linked to that of the metabolic syndrome. The diseases have a common genetic basis and produce mutually stimulating cytokines. The whole cycle of proinflammatory cytokines contributes to a higher cardiovascular risk, mainly in young patients with severe disorders. Early commencement of systemic and biological treatment of psoriasis, education and rigorous evaluation of patients’ comorbidities can prevent development of the metabolic syndrome and increased cardiovascular risk.
Key words:
biological treatment – cardiovascular risk – metabolic syndrome – psoriasis
Autoři: Karolína Vorčáková; Tatiana Péčová; Juraj Péč
Působiště autorů: Dermatovenerologická klinika LF UK v Martine
Vyšlo v časopise: Forum Diab 2016; 5(1): 50-54
Kategorie: Hlavná téma
Souhrn
Chronická ložisková psoriáza je chronické erytématoskvamózne ochorenie, ktoré postihuje 2–3 % populácie. V etiopatogenéze stredne ťažkej až ťažkej formy psoriázy dochádza ku vzniku veľkého množstva prozápalových cytokínov (TNFα, IL6, IL17, IL20, IL23), ktoré následne ovplyvňujú ostatné orgány a vedú k chronickému systémovému zápalu. Stredne ťažká až ťažká psoriáza je asociovaná s tzv. kardiometabolickými komorbiditami, z ktorých najvýznamnejší je metabolický syndróm. Etiopatogenéza psoriázy je prepojená s patogenézou metabolického syndrómu. Ochorenia majú spoločný genetický základ a produkujú navzájom stimulujúce cytokíny. Celý kolobeh prozápalových cytokínov má vplyv na zvýšenie kardiovaskulárneho rizika a to najmä u mladých pacientov so závažnými formami ochorenia. Skoré zahájenie systémovej a biologickej liečby psoriázy, edukácia a prísne sledovanie komorbidít pacienta môžu zabrániť v rozvoji metabolického syndrómu a zvýšeného kardiovaskulárneho rizika.
Kľúčové slová:
biologická liečba – kardiovaskulárne riziko – metabolický syndróm – psoriázaÚvod
Chronická ložisková psoriáza je chronické erytématoskvamózne ochorenie, ktoré postihuje 2–3 % populácie. Psoriáza sa donedávna klasifikovala ako chronický zápalový proces kože u celkovo zdravého pacienta, ak netrpel psoriatickou artritídou. Dnes sú závažné formy psoriázy považované za systémové zápalové ochorenie [1]. V priebehu etiopatogenézy psoriázy vzniká veľké množstvo prozápalových cytokínov mediovaných TH1 a TH17 lymfocytmi, ktoré sa šíria krvným riečiskom do celého tela. Množstvo prozápalových cytokínov závisí od závažnosti ochorenia. Najzávažnejšie formy ochorenia sú dlhotrvajúca a neliečená stredne ťažká až ťažká forma psoriázy. Chronický priebeh ochorenia a dlhodobá sekrécia zápalových cytokínov vytvára v tele chronický prozápalový stav. Pacienti s ťažkými formami ochorenia majú 50% zvýšené riziko mortality, čo znamená skrátenie života o 5 rokov [2]. Psoriáza a jej vzťah ku kardiovaskulárnym ochoreniam boli opísané už v roku 1978, keď McDonald a Calabresi (1978) [3] publikovali štúdiu v skupine hospitalizovaných pacientov, na základe ktorej sa dokázala asociácia psoriázy a porúch arteriovenózneho systému. Závažné formy psoriázy majú preukázateľný vplyv na celý organizmus mechanizmom chronického zápalu, ako aj prostredníctvom asociovaných ochorení, ktoré sú klasifikované do viacerých skupín. Prvú skupinu tvoria imunologicky mediované ochorenia (morbus Crohn, ankylozujúca spondylitída, ulcerózna kolitída a iné), druhú kardiometabolické komorbidity, tretia skupina sú malignity a posledná skupina sú psychiatrické komorbidity. Najvýznamnejšia a najsledovanejšia kardiometabolická komorbidita je metabolický syndróm.
Metabolický syndróm a psoriáza
Metabolický syndróm (MS) sa definuje ako nenáhodný spoločný výskyt porúch metabolizmu cukrov súvisiacich s inzulínovou rezistenciou (IR), centrálnou obezitou, dyslipidémiou, spojenou so zvýšenými hladinami triacylglicerolov (TG) a so znížením hladiny lipoproteínov s vyššou denzitou (HDL), artériovou hypertenziou a ďalšími faktormi, ktoré sa podieľajú na zvýšenom riziku ischemickej choroby srdca a diabetu 2. typu [4]. Na definovanie metabolického syndrómu sa používajú 3 klasifikácie, ktoré sa však líšia len minimálne. My uvádzame klasifikáciu podľa Internacional Diabetes Federation.
Modifikované kritériá pre metabolický syndróm podľa IDF
(Internacional Diabetes Federation) pre európsku populáciu [5]
- základné kritérium (abdominálna obezita: obvod pása > 94 cm muži / > 80 cm ženy + pozitivita 2 zo 4 kritérií
- glykémia nalačno > 5,6 mmol/l alebo predtým diagnostikovaný diabetes mellitus 2. typu (DM2T)
- hypertriacylglycerolémia > 1,7 mmol/l
- znížená hladina HDL-cholesterolu < 1,0 mmol/l muži, < 1,3 mmol/l ženy
- zvýšené hodnoty TK > 130/85
Asociácia metabolického syndrómu a psoriázy bola popísaná vo viacerých prácach. Súborná metaanalýza 12 štúdií, kde sa zúčastnilo 1,4 miliónov ľudí a 41 853 pacientov so psoriázou potvrdila takmer 2-násobne zvýšené riziko u pacientov so psoriázou v porovnaní s kontrolnými skupinami (OR 2,26; 95% Cl 1,70–3,01) [6]. Langan et al potvrdil asociáciu závažnosti psoriázy a metabolického syndrómu [7]. Zatiaľ čo mierne formy ochorenia boli asociované v 22 % s MS, u stredne ťažkých foriem bola 56% asociácia s MS a 98 % pacientov s ťažkými formami psoriázy mali MS.
Obezita a psoriáza
Tukové tkanivo je endokrinne a imunitne aktívny orgán, ktorý produkuje prozápalové cytokíny (TNFα, IL1, IL6,IL8), ktoré zohrávajú dôležitú úlohu aj v etiopatogenéze psoriázy. To môže viesť ku zhoršeniu psoriázy u obéznych pacientov (obr. 1). Dlhodobou otázkou je, čo je príčinou a čo následkom – obezita, alebo psoriáza [8]. Dôležitá je samotná spoločná genetická predispozícia pre psoriázu a metabolický syndróm. Pre spomínané ochorenia boli popísané spoločné lokusy (PSORS 2–4, CDKAL1, ApoE4) [9]. Obezita má vplyv na vznik ďalších komorbidít. Patogenéza obezity a metabolického syndrómu je spojená s produkciou veľkého množstva adiponektínov. Najsledovanejšími sú leptín a adiponektín. Leptín zohráva dôležitú úlohu pri zápalových procesoch: stimuluje prozápalové cytokíny, proliferáciu keratinocytov a angiogenézu. Jeho hlavná metabolická aktivita je navodenie pocitu sýtosti v hypotalame. Plazmatické hladiny leptínu korelujú so zásobami tuku v organizme. Hladiny leptínu sa nachádzajú vo zvýšenej miere u pacientov so psoriázou, čo môže viesť ku obezite a aktivovať psoriatický zápalový proces [10]. Druhý dôležitý adiponektín je významný svojím protizápalovým účinkom. Zníženie jeho hladín sa spája s možným rozvojom DM2T pri metabolickom syndróme. Znížené hladiny adiponektínu boli dokázané aj u pacientov so psoriázou [10]
Obr. 1. Systémový vplyv psoriatických prozápalových cytokínov. Upravené podľa [8] ![Systémový vplyv psoriatických prozápalových cytokínov. Upravené podľa [8]](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image/d283665c4e09e2f8ddd57ec9c2d22da6.png)
Z klinického hľadiska je dôležité sledovanie obezity a najmä abdominálnej obezity u pacientov so stredne ťažkou až ťažkou formou psoriázy. Ako uvádzame v grafe 1 a v grafe 2 abdominálna obezita sa vyskytuje u 64,2 % pacientov so stredne ťažkou až ťažkou psoriázou. V porovnaní so slovenskou populáciou, v ktorej sa obezita vyskytuje u 13,9 %, u pacientov so stredne ťažkou psoriázou sa vyskytuje až u 35,9 % pacientov [8]. Vzťah obezity a psoriázy sa potvrdil už aj u pediatrických pacientov [11].
Graf 1, graf 2: Výskyt abdominálnej obezity (podľa IDF – international diabetes federation) a obezity v skupine 92 stredne ťažkých až ťažkých psoriatikov [8] ![Graf 1, graf 2: Výskyt abdominálnej obezity (podľa IDF – international diabetes federation) a obezity v skupine 92 stredne ťažkých až ťažkých psoriatikov [8]](https://pl-master.mdcdn.cz/media/image/4baaeb5274f1acbf56eb05161abd78a5.png?version=1537793829)
Inzulínová rezistencia, diabetes a psoriáza
Predpokladá sa, že inzulínová rezistencia tvorí základ patogenézy metabolického syndrómu. Zvýšené koncentrácie voľných mastných kyselín u obéznych pacientov znížia schopnosť resorbcie glukózy do svalového tkaniva a do pečene, čo vedie ku vzniku inzulínovej rezistencie. Kombinácia vysokých hladín mastných kyselín a inzulínovej rezistencie zapríčiňuje nadbytočnú produkciu proinflamačných cytokínov a protrombotických faktorov v tukovom tkanive a v pečeni zahrňujúcich TNFα, IL6, CRP a fibrinogén [12]. Inzulínová rezistencia bola prítomná aj u neobéznych pacientov so psoriázou a korelovala so závažnosťou ochorenia. Viaceré práce potvrdzujú zvýšené riziko DM2T u pacientov so psoriázou [10].
Dyslipidémia
So psoriázou boli asociované zvýšené hodnoty TG, vysoké LDL, VLDL, lipoproteín A a znížené hladiny HDL, apolipoproteínu B a apoproteínu B. Celý tento lipidový status má tendenciu k progresii aterogenity a je základom pre vznik artériovej hypertenzie, súvisí s ukladaním tuku v pečeni a s inzulínovou rezistenciou.
Nealkoholická steatóza pečene a psoriáza
Nealkoholické steatóza pečene (nonalcoholic fatty liver disease – NAFLD) je hepatálnou manifestáciou metabolického syndrómu. Ukladanie tuku v pečeni môže viesť ku samotnej steatóze a k vzniku nealkoholickej steatózy pečene alebo steatofibróze. V minulosti sa steatóza pečene u psoriatikov pripisovala zvýšenej konzumácii alkoholu. Štúdie na základe biopsií pečene a presných údajov pacientov o požívaní alkoholu ukázali, že vo väčšine prípadov sa jednalo o nealkoholickú steatohepatitídu. Gisondi et al dokázali signifikantne vyššiu prevalenciu NAFLD u psoriatikov ako v bežnej populácii v pomere 47 % vs 28 % [13]. Zvýšená konzumácia alkoholu a užívanie niektorých liekov, napr. metotrexátu, môže viesť ku zvýšenému riziku vzniku steatofibrózy, cirhózy pečene až k hepatálnemu karcinómu [14].
Endoteliálna dysfunkcia a protrombotický stav
Mechanizmus pôsobenia zápalových markerov na tkanivá v organizme a následná väzba na aktiváciu psoriázy sa nazýva psoriatický pochod, ktorý je veľmi podobný s ostatnými chronickými zápalovými ochoreniami. Metabolický syndróm, fajčenie, hypertenzia a diabetes vedú k zvýšeniu kardiovaskulárneho rizika, k endoteliálnej dysfunkcii a k ateroskleróze [14]. Objektivizovanie endoteliálnej dysfunkcie sa dá realizovať samotným vyšetrením endoteliálnej dysfunkcie, pri ktorej endotel mení vaskulárny tonus pôsobením viacerých vazoaktívnych substancií vrátane NO (nitric oxide) v odozve na mechanický stres. Endoteliálna dysfunkcia sa považuje za včasný marker aterosklerózy. Yiu et al publikovali prácu, v ktorej bola dokázaná asociácia poruchy endoteliálnej dysfunkcie u pacientov so psoriázou, ktorá odzrkadľovala aktívny systémový zápal v organizme. Naopak u pacientov s miernymi formami ochorenia sa zmeny endotelu nepotvrdili [15,16]. Ako predispozičný faktor sa ukazuje aj dĺžka trvania psoriázy.
Liečba psoriázy a metabolický syndróm
Metabolický syndróm môže mať vplyv na priebeh, ale aj na liečbu psoriázy. Pred samotným zahájením liečby by sme mali pacienta informovať a snažiť sa redukovať komorbidity spolu so zmenou životného štýlu. Obezita zhoršuje psoriázu a rovnako obézni pacienti horšie odpovedajú na klasickú systémovú liečbu, ako aj na biologickú liečbu, ktorá vo väčšine prípadov nie je závislá od hmotnosti pacienta. Obezita je rizikovým faktorom hepatálnej toxicity počas liečby metotrexátom a renálnej toxicity pri cyklosporíne. Gisondi vo svojom prehľadnom článku upozorňuje na fakt, že u pacientov s chronickou ložiskovou psoriázou prispieva zníženie hmotnosti pacienta a nízkokalorická diéta k lepšiemu účinku cyklosporínu aj v nízkych dávkach [14].
Systémová liečba na jednej strane zlepšuje klinický obraz ochorenia, redukuje systémový zápal, zlepšuje funkciu endotelu, na druhej strane prispieva k vzniku komorbidít [17]. U pacientov liečených cyklosporínom bolo dokázané zvýšené riziko hypertenzie a DM2T, bola dokázaná asociácia rozvoja hypercholesterolémie a hypertriglyceridémie. Liečba metotrexátom bola asociovaná so zvýšenými hodnotami AST a ALT [14]. Posledným zástupcom klasickej systémovej liečby psoriázy je acitretín, ktorý môže zvyšovať hladiny trialcylglycerololu a cholesterolu, preto je u veľkého množstva psoriatikov kontraindikovaný. Liečba komorbidít je rovnako limitovaná. Súbežné podávanie cyklosporínu a statínov sa neodporúča, ich vzájomná interakcia môže vyvolať rabdomyolýzu. V liečbe hypertenzie u pacientov so psoriázou by sa nemali podávať ACE-inhibítory a betablokátory, pretože môžu zhoršovať priebeh psoriázy.
V posledných rokoch príchodom biologickej liečby do dermatológie došlo k revolučným prevratom v liečbe chronickej ložiskovej psoriázy (obr. 2). Na Slovensku sú toho času registrované 3 preparáty zo skupiny anti-TNFα (adalimumab, etanercept, infliximab), antagonista IL12/23 ustekinumab a antagonista IL17 sekukinumab. Biologická liečba sa stala efektívnou alternatívou aj u pacientov s kardiometabolickými komorbiditami. Preto sú biologiká liekom voľby u psoriatických pacientov s hepatopatiou, hypertenziou, dyslipidémiou pri dodržiavaní všetkých bezpečnostných kritérií. V rámci platných odporúčaní je biologická liečba kontraindikovaná u pacientov s NYHA III–IV. Jedným z možných negatívnych faktorov je dlhodobo diskutované nárast telesnej hmotnosti pacientov pri biologickej liečbe. V klinickej praxi sa s týmto problémom nestretávame veľmi často. Literárne údaje sú kontroverzné a pre veľmi malé sledované súbory ich nemôžeme považovať za smerodajné.
Obr. 2. Pacient s metabolickým syndrómom s ťažkou formou psoriázy pred liečbou a po 3 mesiacoch liečby preparátom skupiny anti-TNFα – adalimumabom 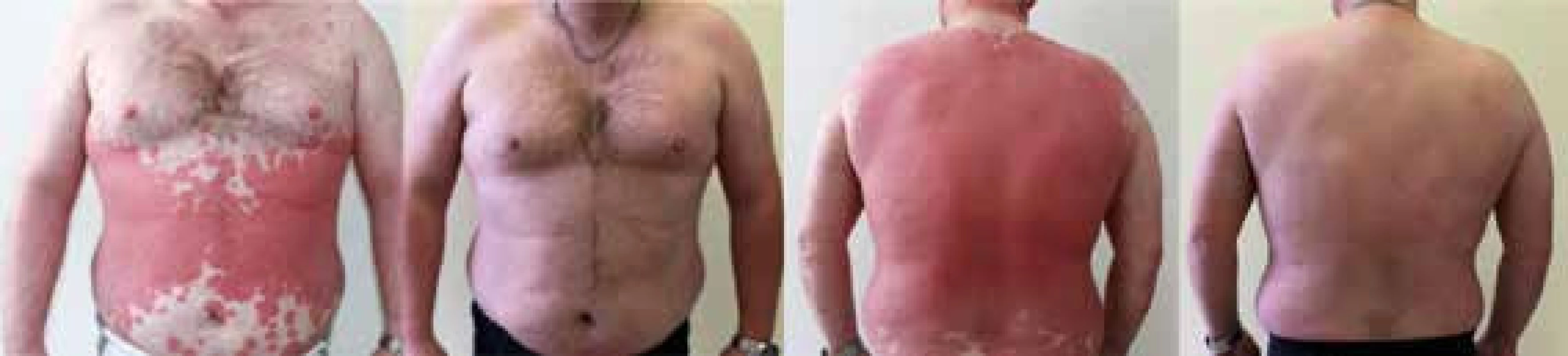
Prísne sa však sleduje výskyt kardiovaskulárnych (KV) príhod, jednak zo strany bezpečnosti biologickej liečby a jednak zo strany možného zníženia kardiometabolických komorbidít na anti-TNFα liečbe. Greenberg et al vyhodnocovali výskyt KV-príhod u pacientov na anti-TNFα liečbe v porovnaní s bežnou liečbou (DMARD – antireumatické lieky modifikujúce ochorenie) reumatoidnej artritídy. Počas štúdie sa nepotvrdili smrteľné prípady infarktu myokardu, tranzitórneho ischemického ataku, náhlej cievnej mozgovej príhody a iných KV-príčin smrti. Štúdia potvrdila nižšie KV-riziko anti-TNFα liečby oproti DMARDs u pacientov s reumatoidnou artritídou [18].
Národná psoriatická organizácia (National Psoriasis Foundation – NPF) vydala publikáciu, ktorá je literárnym prehľadom vyhodnotenia KV-rizika u pacientov so psoriázou vo vzťahu ku liečbe psoriázy. Záver práce uvádza, že u pacientov so stredne ťažkou až ťažkou psoriázou lieky ako metotrexát a anti-TNFα liečba môžu znižovať riziko KV-príhod [19]. Všetky práce však upozorňujú na to, že na jednoznačné stanovisko vplyvu anti-TNFα liečby na KV-riziko sú potrebné ďalšie štúdie a dlhodobé sledovanie. NPF však vydala aj odporúčania, ako by sa mal sledovať pacient s metabolickým syndrómom a psoriázou. Sledovať by sa mal pulz, tlak krvi, index telesnej hmotnosti (BMI), obvod pása každé 2 roky a hladiny glukózy nalačno, lipidový profil vrátane HDL-cholesterolu a celkového cholesterolu každé 2 roky u rizikových pacientov a každých 5 rokov u všetkých psoriatikov [9].
Záver
Stredne ťažká až ťažká chronická ložisková psoriáza je závažné chronické zápalové ochorenie ovplyvňujúce celý organizmus tvorbou prozápalových cytokínov. Tento systémový zápal je úzko prepojený s metabolickým syndrómom a následne zvyšuje kardiovaskulárne riziko. Najviac ohrozenou skupinou sú mladí pacienti so závažnými formami ochorenia. Skoré zahájenie systémovej liečby psoriázy môže redukovať výskyt kardiometabolických komorbidít. Naopak obezita a metabolický syndróm aktivujú svojimi prozápalovými cytokínmi keratinocyty, a tým majú vplyv na priebeh ochorenia. Klasická systémová liečba je u pacientov s kardiometabolickými komorbiditami často kontraindikovaná pre jej nežiaduce účinky. Moderná biologická liečba sa ukazuje ako bezpečnejšia a účinnejšia modalita liečby chronickej ložiskovej psoriázy. Dôležitou súčasťou liečby psoriázy je zmena životného štýlu pacienta, redukcia hmotnosti a pravidelná fyzická aktivita, ale aj eliminácia spúšťacích faktorov ako sú fokálne infekcie, fajčenie a stres.
Doručené do redakcie 31. 1. 2016
Prijaté po recenzii 15. 2. 2016
MUDr. Karolína Vorčáková, PhD.
karolina.vorcakova@gmail.com
Dermatovenerologická klinika LF UK v Martine a UN Martin
www.unm.sk
Zdroje
1. Lotti T, Hercogová J, Prignano F. The concept of psoriatic disease: cancutaneous psoriasis any longer beseparated by the systemic comorbidities? Dermatol Ther 2010; 23(2): 119–122.
2. Abuabara K, Azfar RS, Shin DB et al. Cause-specific mortality in patients with severe psoriasis: a population-based cohort study in the U.K. Br J Dermatol 2010; 163(3): 586–592.
3. Mc Donald CJ, Calabresi P. Psoriasis and occlusive vasculardisease. In Br J Dermatol 1978; 99(5): 469–475.
4. Galajda P, Mokáň M. Problematika etiopatogenézy a diagnostiky metabolického syndrómu. Diabetes a obezita 2004; 4(7): 39–49.
5. Alberti KG, Zimmet P, Shaw J (IDF Epidemiology Task Force Consensus Group). The metabolic syndrome a new worldwide definition. Lancet 2005; 366(9491): 1059–1062.
6. Armstrong AW, Harskamp CT, Armstrong EJ. Psoriasis and metabolic syndrome: a systematic review and meta-analysis of observational studies. J Am Acad Dermatol 2013; 68(4): 654–662.
7. Langan SM, Seminara NM, Shin DB et al. Prevalence of metabolic syndrome in patients with psoriasis: a population-based study in the United Kingdom. J Invest Dermatol 2012; 132(3 Pt 1): 556–562.
8. Martinásková K Jr. Chronická ložisková psoriáza, jej vzťah ku komorbiditám a HLA-Cw6 u pacientov liečených antagonistami TNF-alfa (adalimumabom a etanerceptom). Dizertačná práca. Univerzita Komenského v Bratislave: Martin 2012.
9. Sales R, Torres T. Psoriasis and metabolic syndrome. Acta Dermatovenerol Croat 2014; 22(3): 169–174.
10. Voiculescu VM, Lupu M, Papagheorghe L et al. Psoriasis and Metabolic Syndrome--scientific evidence and therapeutic implications. J Med Life 2014; 7(4): 468–471.
11. Paller AS, Mercy K, Kwasny MJ et al. Association of pediatric psoriasis severity with excess and central adiposity: an international cross-sectional study. JAMA Dermatol 2013; 149(2):166–176.
12. Eckel RH, Grundy SM., Zimmet PZ. The metabolic syndrome. Lancet 2005; 365(9468): 1415–1428.
13. Gisondi P, Targher G, Zoppini G et al. Non-alcoholic fatty liver disease in patients with chronic plaque psoriasis. J Hepatol 2009; 51(4): 758–764.
14. Gisondi P. Cardio-metabolic comorbidities of psoriasis. Clin Dermatol 2013; 2(2): 116–119. Dostupné z WWW: <http://www.clinicaldermatology.eu/materiale_cic/697_1_2/6022_cardio/article.htm>.
15. Yiu KH, Yeung CK, Chan HT et al. Increased arterial stiffness in patients with psoriasis is associated with active systemic inflammation. Br J Dermatol 2011; 164(3): 514–520.
16. Jensen PR, Zachariae C, Hansen P et al. Normal endothelial function in patients with mild-to-moderate psoriasis: a case-control study. Acta Derm Venereol 2011; 91(5): 516–520.
17. Boehncke S, Fichtlscherer S, Salgo R et al. Systemic therapy of plaque-type psoriasis ameliorates endothelial cell function: results of a prospective longitudinal pilot trial. Arch Dermatol Res 2011; 303(6): 381–388.
18. Greenberg JD, Kremer JM, Curtis JR et al. Tumor necrosis factor antagonist use and associated risk reduction of cardiovascular events among patients with rheumatoid arthritis. Ann Rheum Dis 2011; 70(4): 576–582.
19. Hugh J, Van Voorhees AS, Nijhawan RI et al. 2014. From the Medical Board of the National Psoriasis Foundation: The risk of cardiovascular disease in individuals with psoriasis and the potential impact of current therapies. J Am Acad Dermatol 2014; 70(1):168–177.
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek vyšel v časopiseForum Diabetologicum
Nejčtenější tento týden
2016 Číslo 1- Přínos perorálního semaglutidu pro pacienty s DM 2. typu v ordinaci praktického lékaře
- Prognostický význam hladiny natriuretických peptidů při léčbě empagliflozinem
- Levothyroxin a zaměnitelnost přípravků s jeho obsahem
- Romosozumab zlepšuje kostní mikroarchitekturu u postmenopauzálních žen s osteoporózou
- S MUDr. Janem Rosou o problematice osteoporózy u revmatologických pacientů: Kdy začít s osteoanaboliky a jak minimalizovat selhání léčby?
-
Všechny články tohoto čísla
- Prehľad diétnych odporúčaní používaných pre manažment obezity
- Nové skupiny antidiabetík: inhibítory DPP4 a inhibítory SGLT2 pri liečbe obézneho diabetika 2. typu
- GLP1-analógy – vhodná terapeutická voľba u obéznych pacientov s diabetes mellitus 2. typu
- Nové medikamenty v liečbe obezity: ich dostupnosť pre klinickú prax
- Diabetes a obezita
- Metabolické zmeny po bariatrických/metabolických operáciách
- Diabezita a syndróm spánkového apnoe
- Nealkoholová tuková choroba pečene – závažná komorbidita diabezity
- Metabolický syndróm a kardiometabolické komorbidity psoriázy
- Novinky z kongresu American Heart Assotiation 2015 zamerané na diabetológiu
-
Cvičenie a metabolizmus: výskum a translácia do praxe
Správa zo sympózia Exercise Metabolism – Cell Metabolism Symposia - Je metabolicky zdravá obezita přechodným stavem?
- Autodidaktický test
- Forum Diabetologicum
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Nové medikamenty v liečbe obezity: ich dostupnosť pre klinickú prax
- GLP1-analógy – vhodná terapeutická voľba u obéznych pacientov s diabetes mellitus 2. typu
- Metabolické zmeny po bariatrických/metabolických operáciách
- Nealkoholová tuková choroba pečene – závažná komorbidita diabezity
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



