-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Interdisciplinárny prístup k pacientke s akútnou lymfoblastovou leukémiou
An interdisciplinary approach to a patient with acute lymphoblastic leukemia
The review aimed to present multidisciplinary approach to the patients with acute lymphoblastic leukemia. The case report demonstrate the diversity of clinical and radiographic manifestations of the disease and the need of cooperation between different specialists by treatment. Early recognition of skeletal abnormalities is essential to prevent long-term skeletal sequelae and diminished quality of life observed in patients with leukemia.
Keywords:
osteoporosis – acute lymphoblastic leukemia – pediatric population
Autoři: Janečková Paulína; Liščak Boris; Kokavec Milan
Působiště autorů: Ortopedická klinika LF UK a Národného ústavu detských chorôb v Bratislave
Vyšlo v časopise: Clinical Osteology 2018; 23(4): 181-184
Kategorie: Kazuistika
Souhrn
Cieľom článku je prezentovať multidisciplinárny prístup u pacientov s akútnou lymfoblastovou leukémiou. Na uvedenej kazuistike je demonštrovaná rôznorodosť klinických a röntgenologických známok tohto ochorenia a nutnosť spolupráce rôznych špecializácii pri liečbe. Skoré rozpoznanie abnormalít skeletu je nevyhnutné pre včasnú diagnostiku, prevenciu dlhodobých následkov a zníženie kvality života pacientov s leukémiou.
Klíčová slova:
akútna lymfoblastová leukémia – osteoporóza – pediatrická populácia
Úvod
Leukémie sú najčastejšie malígne ochorenia detí a predstavujú asi tretinu všetkých nádorov detského veku. Akútna lymfoblastová leukémia (ALL) tvorí 80 % leukémií u detí, je teda najčastejší typ leukémie u detí. Vyskytuje sa najmä vo veku 1 až 5 rokov, častejšie u chlapcov ako u dievčat (1,3 : 1). Leukémia postihuje kostnú dreň, ktorá je infiltrovaná leukemickými blastami. Normálna krvotvorba je tak narušená. Blasty môžu putovať do periférnej krvi, a tak malígne infiltrovať ktorýkoľvek orgán tela, najmä pečeň, slezinu a lymfatické uzliny. Hlavné klinické príznaky, ktoré privedú dieťa v sprievode rodičov na ortopedické vyšetrenie, sú bolesti a krívanie. Najčastejšia lokalizácia opuchu a bolesti je na metafýze v okolí kolena, členka a zápästia. K ďalším klinickým príznakom ALL patria nešpecifické príznaky, ako je malátnosť, teploty, únava, bledosť, nechutenstvo, chudnutie, ktoré pripomínajú vírusový infekt. Insuficiencia kostnej drene vedie k anémii, krvácavým stavom (trombocytopénia) a ťažkej infekcii (neutropénia). Symptómy zo strany CNS (bolesti hlavy, zvracanie, obrny periférnych nervov) sú spôsobené postihnutím meningov (meningeosis leucaemica). Gastrointestinálne ťažkosti ako bolesti brucha, nevoľnosť, kŕče, bývajú zapríčinené hepatosplenomegáliou a lymfadenopatiou. Prostredníctvom zobrazovacích vyšetrení je možné vyjadriť podozrenie na lokalizovanú alebo generalizovanú osteoporózu. Pri dlhšom trvaní ochorenia môžu byť prítomné zmeny na skelete, ako sú osteolytické ložiská, kortikálne defekty, periostálne reakcie a osteoskleróza. Chorí s akútnou lymfoblastovou leukémiou (ALL) sú náchylnejší na vznik kompresívnych fraktúr stavcov a iných patologických zlomenín. Pri onkologickej liečbe sa na radiograme skeletu vyskytujú horizontálne línie tzv. Looserove zóny prestavby. V diferenciálnej diagnostike z hľadiska ortopéda treba myslieť na osteomyelitídu, juvenilnú idiopatickú artritídu a septickú artritídu.
Kazuistika
Od roku 2017 je na ambulancii Ortopedickej kliniky LF UK a Národného ústavu detských chorôb (NÚDCH) v Bratislave sledované 3-ročné dievča. Prvýkrát navštívila ambulanciu spolu s rodičmi vo februári, a to pre týždeň trvajúce ťažkosti s chôdzou. Na začiatku problémov bola vyšetrená na pediatrii, kde podstúpila liečbu Nurofenom vo forme sirupu pre deti, avšak bez akéhokoľvek efektu. Naopak ťažkosti s chôdzou sa podľa rodičov stupňovali. Pacientka bola afebrilná, za posledných 6 týždňov neprekonala žiadne ochorenie a v dokumentácii nebol anamnestický údaj o úraze. V klinickom obraze dominovala chôdza so šetrením pravej dolnej končatiny, obmedzenie flexie v pravom bedrovom kĺbe, inak bola hybnosť končatiny v norme, roll-test negatívny, s ľavým bedrovým kĺbom nemala chorá žiadne ťažkosti, lymfatické uzliny v ingvinách neboli zväčšené, dolné končatiny neboli opuchnuté, oblasť lumbálnej chrbtice bola palpačne nebolestivá. Laboratórne testy ako aj neurologické vyšetrenie z rajónu boli v norme. U pacientky sa realizovalo ultrasonografické vyšetrenie (USG) bedrových kĺbov, so záverom synovitis coxae vpravo s minimálnym množstvom tekutiny v bedrovom kĺbe. Na röntgenovej snímke (RTG) bedrových kĺbov boli kĺbové štrbiny symetrické, obraz nevykazoval známky ochorenia morbus Légg-Calvé-Perthes ani traumatické zmeny, lumbálna lordóza bola napriamená, inak sa javil skelet chrbtice bez patologických zmien. Klinický obraz bol hodnotený ako koxitída pravého bedrového kĺbu s odporučením kľudového režimu, obmedzenia chôdze, užívania Nurofenu (sirup pre deti) 3-krát 6 ml po dobu 1 týždňa a následnej kontroly. Stav dieťaťa sa po týždni liečby nezlepšil, pridal sa údaj o jednorazovom pomočení sa. Pri kontrole bolo realizovaná kontrolná USG, podľa nej pretrvávala synovitída pravého bedrového kĺbu, už bez výpotku ale stále s rozšírením mäkkých častí kĺbneho púzdra. Dievča bolo akútne prijaté na Ortopedickú kliniku LF UK a NÚDCH za účelom diferenciálnej diagnostiky, s plánom ďalších vyšetrení, ako USG brucha, retroperitonea, obličiek, laboratórnych odberov a MRI L-S chrbtice. Počas hospitalizácie bolo realizované USG brušných orgánov, obličiek a odvodových močových ciest. Na USG bola zistená hepatosplenomegália, akcesórna slezina, malé množstvo anechogénnej voľnej tekutiny v dutine brušnej, meteorizmus a zahustený obsah v črevných kľučkách v pravom hypogastriu. Z neurologického hľadiska nevykazovala známky centrálnej topickej lézie, lateralizácie a periférnej miešnej lézie. V krvnom obraze bola leukocytóza, trombocytopénia, anémia a v diferenciálnom krvnom obraze bolo prítomných 47 % patologických blastov. Imunofenotypizáciou periférnej krvi sa našlo 50 % patologických buniek s expresiou znakov CD10+, CD19+, HLA-DR+, CD34+, CD20-, blasty boli negatívne pre T-líniové znaky CD7, CD3, CD4, CD8, myeloidné znaky CD64, CD13, CD33, CD14, CD117. Tento imunofenotyp svedčal pre B akútnu lymfoblastovú leukémiu. Po obdržaní laboratórnych výsledkov bolo realizované onkologické konzílium so záverom akútnej hemoblastózy a bol realizovaný preklad na Kliniku detskej hematológie a onkológie LF UK a NÚDCH za účelom bližšej diagnostiky a terapie. Pacientke bola koncom februára 2017 diagnostikovaná akútna lymfoblastová leukémia (ALL) a zahájená liečba chemoterapiou V marci 2017 sa realizovalo CT hrudníka s nálezom drobných infiltrátov oboch pľúcnych polí, vľavo v oblasti pľúcneho hilu, charakteru zápalových zmien, bez pleurálneho výpotku obojstranne. Z ortopedického hľadiska nás zaujala prítomnosť patologickej konfigurácie tiel stavcov Th1-Th10, sterna a obraz kompresívnych zmien pri výraznej osteoporóze. V máji 2017 utrpela pacientka fraktúru colli femoris vľavo, liečená bola konzervatívne, sadrovou imobilizáciou. V októbri 2017 na RTG (obr. 1) a v januári 2018 na MRI chrbtice, bola prítomná spinálna osteoporóza s dekonfiguráciou tiel stavcov Th-L chrbtice staršieho charakteru, bez edému a čerstvých kompresívnych fraktúr. Liečba spočívala v aplikácii ortézy trupu. V marci 2018 uplynul rok od začatia onkologickej liečby, dieťa pomaly začínalo chodiť. Kontroly boli realizované pravidelne v 4–6 mesačných intervaloch na ambulancii Ortopedickej kliniky LFUK a NÚDCH, pacientka absolvovala rehabilitáciu za účelom nácviku chôdze a normálnych pohybových aktivít. V auguste 2018 bola realizovaná kontrolná MRI chrbtice s rovnakým záverom ako v januári 2018 až na progresiu signálových zmien v zmysle tukovej prestavby. V decembri 2018 dieťa spadlo na ľavý bedrový kĺb, rodičia pád nevideli. Následne bolo vyšetrené na ambulancii Ortopedickej kliniky LFUK a NÚDCH pre krívanie a bolesti obidvoch dolných končatín v lokalite bedrových a kolenných kĺbov. Intrarotácia pravého bedrového kĺbu bola výrazne bolestivá, vľavo bola intrarotácia nebolestivá, flexia bola plná voľná obojstranne. Hybnosť kolenných kĺbov bola plná, ale palpačne boli bolestivé distálne femory obojstranne. RTG kolenných kĺbov (obr. 2) odhalilo uzuráciu mediálnej časti distálneho femoru vľavo a početné horizontálne línie na oboch distálnych femoroch, proximálnych tíbiách a fibulách (tzv. Looserove zóny prestavby). USG bedrových kĺbov nevykazovalo známky synovitídy. Pre bolesti distálnych femorov a ložiskové zmeny mediálnej časti distálneho femoru vľavo sme pacientku prijali na Ortopedickú kliniku LFUK a NÚDCH za účelom CT-vyšetrenia oboch distálnych femorov a proximálnych tíbií. Na CT-obraze (obr. 3, 4) bolo prítomné osteolytické ložisko mediálnej hrany distálnej diametafýzy ľavého femoru, bez periostálnej reakcie, bez patologickej extraoseálnej mäkkotkanivovej štruktúry v okolí. Okrem toho boli popísané zvýšené hodnoty HU (Hounsfield Unit) v oblasti dreňovej dutiny distálneho femoru vľavo, osteoporóza skeletu, v diferenciálnej diagnostike postihnutie pri základnom ochorení a liečbe – ALL. U pacientky bolo odporučené doplnenie endokrinologického vyšetrenia, vrátane vyšetrenia metabolizmu kostí (kalciémia, kalciúria, fosfatémia, parathormón, hladina vitamínu D, hodnota osteokalcínu, P1NP - N-terminálny propeptid prokolagénu typu I, ß-CTx - C-terminálny telopeptid kolagénu typu I) a denzitometrie.
Obr. 1. RTG chrbtice v laterálnej projekcii – dekonfigurácia tiel stavcov Th-L oblasti 
Obr. 2. Ulcerácia mediálnej časti distálneho femoru vľavo a početné horizontálne línie na oboch distálnych femoroch, proximálnych tíbiách a fibulách (Looserove zóny prestavby) 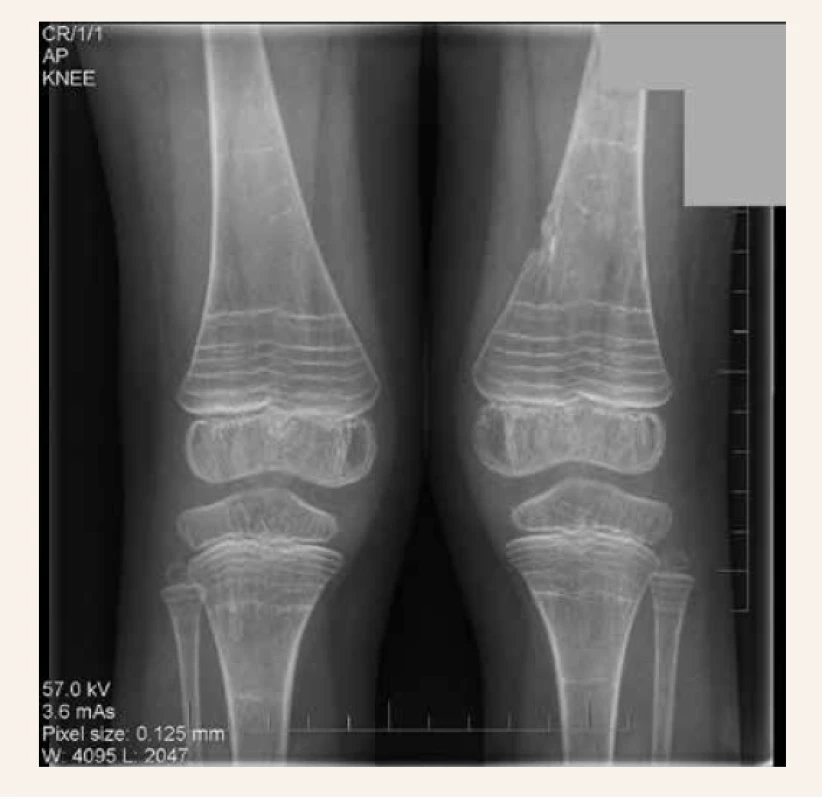
Obr. 3. Osteolytické ložisko mediálnej hrany distálnej diametafýzy ľavého femoru 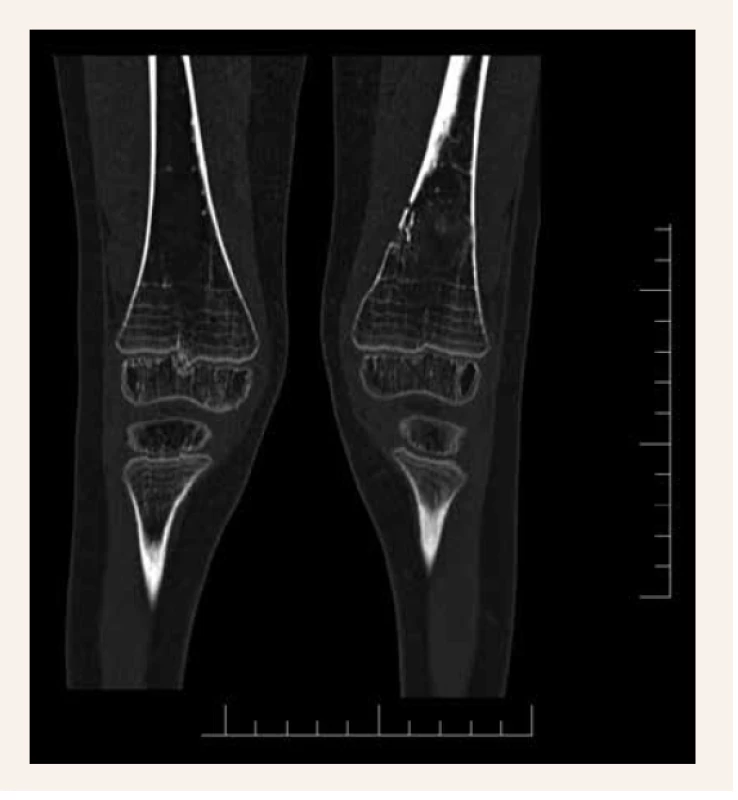
Diskusia
V stanovení diagnózy ALL je dôležitý klinický obraz, laboratórne vyšetrenia (krvný obraz, diferenciálny krvný obraz, zápalové parametre a biochémia), trepanobiopsia (náter kostnej drene, cytogenetika, imunológia), zobrazovacie vyšetrenia (RTG skeletu, hrudníka, CT a scintigrafia). Pacient s ALL si vyžaduje multidisciplinárny prístup, a teda spoluprácu onkológa, ortopéda, endokrinológa, pediatra a psychológa. K nežiaducim účinkom dlhodobej liečby ALL na skelet patrí možnosť vzniku kostných nekróz, sekundárnej osteoporózy a porúch rastu. Zmeny na kostiach zachytené na radiograme u detí s ALL mávajú rôzny obraz. Môže byť zobrazená difúzna osteopénia, osteoskleróza, osteolýza alebo periostóza. Typickým nálezom na RTG bývajú metafýzové rádiolucentné línie. Osteoporóza a ostatné zmeny skeletu u chorých s ALL môžu byť prítomné už počas prvotnej diagnostiky ochorenia, počas trvania ochorenia alebo až po liečbe. Kvalita života u pediatrických pacientov s ALL je obzvlášť ohrozená, pretože sú postihnutí v dobe, v ktorej prebieha rast skeletu a dynamický rozvoj kostnej hmoty. V prevencii osteoporózy je kľúčová suplementácia vitamínu D, kalcia, magnézia a pravidelná fyzická aktivita. Dôležité je vyšetrenie metabolizmu kosti a skoré rozpoznanie manifestácie ochorenia na pohybovom aparáte. Neskoré stanovenie diagnózy ALL má nepriaznivý vplyv na prognózu. Celková prognóza prežitia je okolo 80 %, samozrejme v závislosti od priebehu ochorenia, prognostických faktorov a recidív.
Záver
Lekárom prvého kontaktu pri prvotnej klinickej manifestácii leukémie spravidla nebýva onkológ. Preto je v rámci diferenciálnej diagnostiky dôležité, aby aj pediater alebo ortopéd myslel na túto diagnózu. Liečba ALL je veľmi náročná a vyžaduje komplexnú multidisciplinárnu starostlivosť o chorého. V závislosti od prognostických faktorov (vek, pohlavie, genetika, odpoveď na liečbu) sa odvíja úspešnosť liečby a kvalita života pacienta. Skoré rozpoznanie poškodenia skeletu a intervencia v súvislosti s optimalizáciou mineralizácie kostí sú nevyhnutné z hľadiska prevencie dlhodobých následkov na pohybový aparát dieťaťa s leukémiou. Všetci pediatrickí pacienti, ktorí sa vyliečili, by mali byť ďalej sledovaní z hľadiska možnosti recidívy ochorenia a výskytu chronických nežiaducich účinkov liečby, ako je osteoporóza a osteopénia v dospelom veku.
prof. MUDr. Milan Kokavec, PhD.
Received | Doručeno do redakce | Doručené do redakcie 16. 11. 2018
Accepted | Přijato po recenzi | Prijaté po recenzii 3. 12. 2018
Zdroje
- Haddy TB, Mosher RB, Reaman GH. Osteoporosis in Survivors of Acute Lymphoblastic Leukemia. Oncologist 2001; 6(3):278–285.
- Boccuzzi E, Ferro VA, Cinicola B. Uncommon Presentation of Childhood Leukemia in Emergency Department: The Usefulness of an Early Multidisciplinary Approach. Pediatr Emerg Care 2018. Dostupné z DOI: <http://doi: 10.1097/PEC.0000000000001694>.
- Salim H, Ariawati K, Suryawan WB. Osteoporosis resulting from acute lymphoblastic leukemia in a 7-year-old boy: a case report. Published 2014; 8 : 168. Dostupné z DOI: <http://doi: 10.1186/1752–1947–8-168>.
- Mostoufi-Moab S, Halton J. Bone Morbidity in Childhood Leukemia: Epidemiology, Mechanisms, Diagnosis, and Treatment. Curr Osteoporos Rep. 2014; 12(3): 300–312. Dostupné z DOI: <http://doi: 10.1007/s11914–014–0222–3>.
- 5 Cohan N, Sarikhani S Moslemi S et al. Initial Presentation of Acute Lymphoblastic Leukemia with Osteoporosis and Multiple Spontaneous Bone Fractures. Iranian Red Crescent Medical Journal 2011; 13(1): 52–54.
- Kokavec M (ed) et al. Vybrané kapitoly z detskej ortopédie. Osveta, Martin 2003. ISBN: 8080631395.
- Muntau AC. Pediatrie. Grada Publishing, Praha 2014. ISBN: 978–80–247–4588–6.
- Lemay V, Caru M, Samoilenko M et al. Prevention of Long-term Adverse Health Outcomes with Cardiorespiratory Fitness and Physical Activity in Childhood Acute Lymphoblastic Leukemia Survivors. J Pediatr Hematol Oncol 2019. Dostupné z DOI: <http://doi: 10.1097/MPH.0000000000001426>.
Štítky
Biochemie Dětská gynekologie Dětská radiologie Dětská revmatologie Endokrinologie Gynekologie a porodnictví Interní lékařství Ortopedie Praktické lékařství pro dospělé Radiodiagnostika Rehabilitační a fyzikální medicína Revmatologie Traumatologie Osteologie
Článek vyšel v časopiseClinical Osteology
Nejčtenější tento týden
2018 Číslo 4- Aktuální doporučení pro diagnostiku von Willebrandovy choroby
- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Postabortivní syndrom – symptomy, dopady a možnosti léčby
- Na inkontinenční pomůcky nově dosáhne více pacientů
-
Všechny články tohoto čísla
- 18-mesačná liečba teriparatidom zlepšuje u pacientov s glukokortikoidmi indukovanou osteoporózou hodnoty hustoty kostného minerálu a trabekulárne kostné skóre: výsledky prospektívneho sledovania (register OSTEO.sk)
- Osteoporóza a zlomeniny u roztroušené sklerózy: patogeneze, rizikové faktory, možnosti léčby a prevence
- Incidencia zlomenín femoru na Slovensku v rokoch 2000–2016
- Miesto a postavenie vitamínu D v liečbe sekundárnej osteoporózy u onkologických pacientov
- Klinický význam komponentov systému RANK/RANKL/OPG u reumatoidnej artritídy
- Interdisciplinárny prístup k pacientke s akútnou lymfoblastovou leukémiou
- Clinical Osteology
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Klinický význam komponentov systému RANK/RANKL/OPG u reumatoidnej artritídy
- Interdisciplinárny prístup k pacientke s akútnou lymfoblastovou leukémiou
- Incidencia zlomenín femoru na Slovensku v rokoch 2000–2016
- Osteoporóza a zlomeniny u roztroušené sklerózy: patogeneze, rizikové faktory, možnosti léčby a prevence
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání