-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
EN BLOC RESEKCIA VAZOPROLIFERATÍVNEHO TUMORU SIETNICE POMOCOU 23G VITREKTÓMIE. KAZUISTIKA
EN BLOC RESECTION OF RETINAL VASOPROLIFERATIVE TUMOR USING 23G VITRECTOMY. A CASE REPORT
Purpose: Retinal vasoproliferative tumor is one of the benign vascular tumors which in advanced stages leads to exudative retinal detachment with the formation of epiretinal and subretinal membranes. In such advanced stages, one of the therapeutic options is pars plana vitrectomy. This article presents the case of a patient on whom was performed 23-gauge pars plana phacovitrectomy with en bloc resection of the tumor followed by histological confirmation.
Case report: A 70-year-old patient with a one-year history of unilateral loss of vision in his left eye was admitted to our clinic for examination in February 2018. At admission, the best corrected visual acuity in the right eye was 1.0, and in the left eye was light perception. Based on the clinical picture, sonographic examination of the eye, and fluorescein angiography, the patient was diagnosed with a retinal vasoproliferative tumor. Due to the advanced stage of disease, we proceeded with surgical intervention. We performed 23-gauge phacovitrectomy with a bloc resection of the tumor. Subsequent histological examination confirmed the presence of the presumed tumor. The follow-up exam a few months later showed a completely attached retina with silicone oil tamponade, without exudative retinopathy. However, the best corrected visual acuity improved only slightly to the ability to count fingers at one meter.
Conclusion: Pars plana vitrectomy with en bloc resection of retinal vasoproliferative tumor is one of the therapeutic modalities in advanced stages.
Keywords:
retinal vasoproliferative tumor – pars plana vitrektomy – en bloc resection – exudative retinal detachment
Autoři: F. Forgáč 1,3; M. Sekerešová 2; M. Černák 3
Působiště autorů: Očná klinika Fakultná nemocnica Nitra 1; Ústav patológie Fakultná nemocnica Nitra 2; Excimer – Očné laserové centrum, Školiace pracovisko Slovenskej, zdravotníckej univerzity v Bratislave v oblasti refrakčnej, (excimerovej) chirurgie 3
Vyšlo v časopise: Čes. a slov. Oftal., 78, 2022, No. 4, p. 206-213
Kategorie: Kazuistika
doi: https://doi.org/10.31348/2022/22Souhrn
Cieľ: Vazoproliferatívny tumor sietnice patrí medzi benígne vaskulárne tumory, ktoré v pokročilom štádiu vedú k exsudatívnemu odlúpeniu sietnice s tvorbou epiretinálnych a subretinálnych membrán. V takto pokročilých štádiách je jednou z terapeutických možností pars plana vitrektómia. V článku prezentujeme prípad pacienta, u ktorého sme vykonali 23G pars plana fakovitrektómiu s en bloc resekciou tumoru s následným histologickým potvrdením.
Kazuistika: 70 ročný pacient s ročnou anamnézou jednostranného poklesu zraku na ľavom oku bol prijatý vo februári 2018 na Očnú kliniku Fakultnej nemocnice v Nitre za účelom vyšetrenia. Pri príjme bola najlepšie korigovaná centrálna zraková ostrosť na pravom oku 1,0 a na ľavom oku bol sporný svetlocit. Na základe klinického obrazu, sonografického vyšetrenia oka a fluoresceínovej angiografii sme stav uzatvorili ako vazoproliferatívny tumor sietnice. Vzhľadom k pokročilosti nálezu sme pristúpili k chirurgickej intervencii. Vykonali sme 23G fakovitrektómiu s en bloc resekciou tumoru. Následné histologické vyšetrenie potvrdilo prítomnosť predpokladaného tumoru. Aj niekoľko mesiacov po operácii bola sietnica kompletne priložená pod silikónovým olejom, bez exsudatívneho nadvihnutia, avšak najlepšie korigovaná centrálna zraková ostrosť sa zlepšila len mierne na úroveň počítania prstov na 1 meter.
Záver: Pars plana vitrektómia s en bloc resekciou je jednou z terapeutických modalít liečby pokročilých štádií vazoproliferatívneho tumoru sietnice.
Klíčová slova:
pars plana vitrektómia – vazoproliferatívny tumor sietnice – en bloc resekcia – exsudatívne odlúpenie sietnice
ÚVOD
V roku 1983 Shields a kol. popísali neobvyklý vaskularizovaný tumor sietnice vytvárajúci exsudatívnu retinopatiu a pomenovaný bol ako získaný retinálny hemangióm („presumed acquired nonfamilial retinal haemangioma“). Neskôr sa zistilo, že vaskularizované masy nepostihujú iba samotnú sietnicu, ale aj retinálny pigmentový epitel a cievovku, a preto bol názov upravený na vazoproliferatívny tumor očného fundu [1].
Vazoproliferatívny tumor sietnice (VPTS) patrí medzi benígne nádory oka. Vyskytuje sa prevažne u zdravých ľudí medzi 40–60 rokom života [2]. VPTS delíme na primárny (idiopatický) a sekundárny, ktorý vzniká pri iných očných ochoreniach (napr. pigmentovej dystrofii sietnice, pars planitíde, kosáčikovitej retinopatii, Coatsovej chorobe, retinopatii nedonosencov, toxoplazme, toxokare, po operáciách pre odlúpenie sietnice). Primárny typ VPTS predstavuje 53–80 % všetkých prípadov [3]. Pomer mužov a žien je 1 : 1. Väčšina pacientov vyhľadá pomoc oftalmológa pre pokles zrakovej ostrosti, plávajúce opacity, fotopsie, metamorfopsie alebo je nález VPTS zistený náhodne počas rutinného očného vyšetrenia.
Klinický obraz primárneho VPTS je charakterizovaný prítomnosťou solitárnej intraretinálnej vaskulárnej masy v periférii sietnice. Najčastejšia lokalita je inferotemporálna (42 %) a dolná (21 %) časť sietnice medzi ekvátorom a ora serrata [1]. Bilaterálny výskyt a mnohopočetné lézie na jednom oku sú typickejšie pre sekundárny VPTS. Shields vo svojej práci udáva výskyt mnohopočetných tumorov pri primárnom VPTS v 6 % a pri sekundárnom v 41 % [4].
V oftalmoskopickom obraze má VPTS červenú až oranžovú farbu, v okolí tumoru sa môžu vyskytovať tvrdé exsudáty, subretinálna tekutina, subretinálne alebo intraretinálne hemorágie, hemoftalmus, cystoidný makulárny edém, epiretinálne a subretinálne membrány, exsudatívne nadvihnutie sietnice, hypertrofia retinálneho pigmentového epitelu [5].
Medzi doplňujúce vyšetrovacie metódy pri VPTS, okrem oftalmoskopického vyšetrenia, patria ultrasonografické vyšetrenie (USG), optická koherentná tomografia (OCT), fluoresceínová angiografia (FAG).
USG vyšetrením môžeme zachytiť solídny tumor so strednou až vysokou vnútornou reflektivitou s chýbajúcim choroidálnym zatienením. Pomocou USG vieme odmerať veľkosť samotného tumoru a sledovať jeho zmenu ako reakciu na liečbu [4].
FAG vyšetrenie má len limitujúcu výpovednú hodnotu, nakoľko sa VPTS nachádza v periférii sietnice a je ťažko zachytiť úvodné fázy plnenia ciev. Ak sa to podarí, možno vidieť skoré plnenie tumoru v arteriálnej fáze s postupne sa zvyšujúcou hyperflorescenciou a presakovaním (leakage) v neskorých fázach [6].
OCT vyšetrením, podobne ako pri fluoresceínovej angiografii, sa málokedy podarí zachytiť samotný tumor, ale nám umožňuje zistiť sekundárne zmeny sietnice v zmysle cystoidného makulárneho edému alebo tvorbu epiretinálnych membrán [6].
KAZUISTIKA
70 ročný muž bol prijatý v marci 2018 na Očnú kliniku Fakultnej nemocnice v Nitre pre exsudatívne odlúpenie sietnice na ľavom oku (ĽO). Subjektívne udával asi rok trvajúci výrazný pokles zraku na ĽO. Pri príjme bola najlepšie korigovaná centrálna zraková ostrosť (NKCZO) na pravom oku (PO) 1,0 na ĽO bol sporný svetlocit. Vnútroočný tlak (VOT) na PO bol 20 mmHg na ĽO 17 mmHg. Pri biomikroskopickom vyšetrení bol obojstranne predný segment pokojný, optické médiá číre, bez uveálneho dráždenia, prítomná bola incipientná kortikonukleárna katarakta. Fundoskopicky sme zistili na ĽO abláciu zadnej sklovcovej membrány, sietnica bola vo všetkých kvadrantoch vrátane makuly exsudatívne nadvihnutá, v makule boli prítomné tvrdé exsudáty, v hornej periférii bol subretinálny fibrózny pruh a v dolnom temporálnom kvadrante bola rozsiahla subretinálna hemorágia, na ktorej prednom okraji k č.5, medzi ekvátorom a ora serrata, sa nachádzal červený vaskularizovaný tumor. Prívodné a odvodné cievy (feeder vessels) boli mierne tortuóznejšie a dilatovanejšie (Obrázok 1). Nález na očnom pozadí PO bol fyziologický. Pacient sa celkovo neliečil na žiadne ochorenia a neužíval chronickú medikáciu.
Obr. 1. Exsudatívne nadvihnutá sietnica ĽO s tvrdými exsudátmi (A, C), subretinálnym fibróznym pruhom (B) a tumorom sietnice – čierne šípky (D) 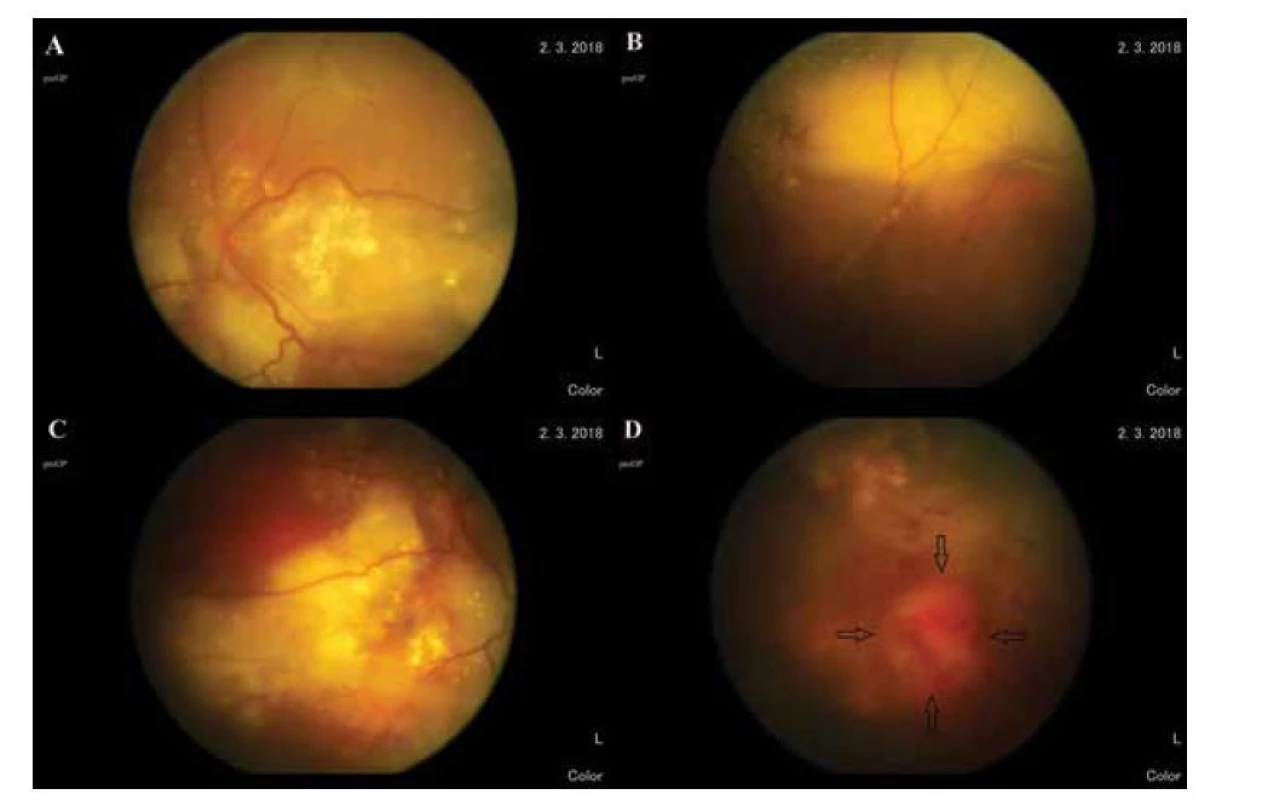
USG vyšetrenie (Eyecubed, Ellex, Australia) bulbu ĽO, B sken, odhalil plošné exsudatívne nadvihnutie sietnice s tumoróznym útvarom v dolnom temporálnom kvadrante s bázou 7,26 mm a výškou 2,07 mm (Obrázok 2 A).
Obr. 2. USG vyšetrenie ĽO (B sken). Tumor sietnice veľkosti 7,26 x 2,07 mm s exudatívnym nadvihnutím sietnice (A), OCT vyšetrenie ĽO, prítomná ERM s nadvihnutou neurosenzorickou sietnicou (B–D) 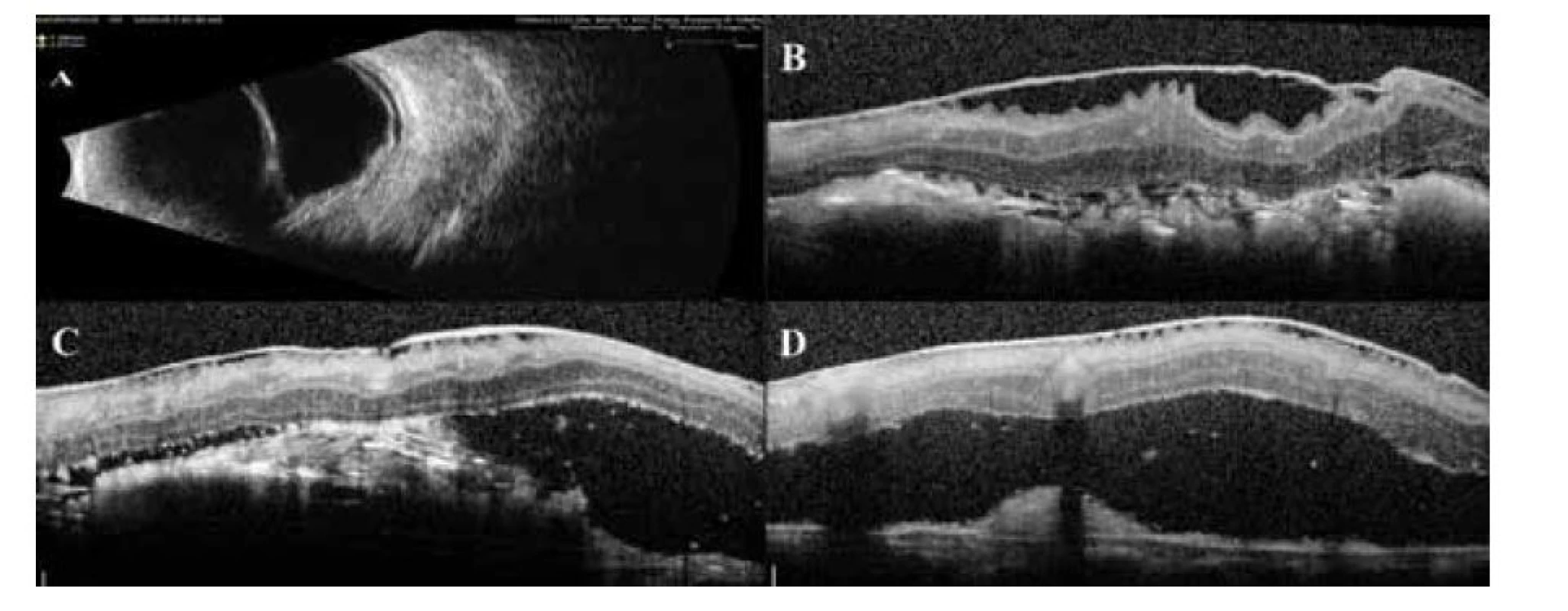
OCT vyšetrením (Spectralis, Heidelberg Engeneering, Nemecko) sme zachytili prítomnosť epiretinálnej membrány (ERM) s nadvihnutím neurosenzorickej sietnice aj s makulou (Obrázok 2 B-D).
FAG vyšetrením (Canon CX-1, Digital hybrid retinal camera, USA) sa nepodarilo zachytiť úvodné arteriálne fázy plnenia tumoru, vzhľadom k jeho výrazne periférnej lokalizácii. V stredných fázach angiografie vidno aneuryzmy a retinálne teleangiektézie s postupne narastajúcou hyperfluorescenciou. V neskorých fázach je prítomné presakovanie (leakage) farbiva v oblasti foveálnej avaskulárnej zóny a v okolí VPTS, ako aj prifarbovanie (staining) samotného tumoru (Obrázok 3).
Obr. 3. FAG vyšetrenie ĽO. (A) Skorá arteriovenózna fáza, vény sa začínajú laminárne plniť, (B) teleangiektatické hyperfluorescencie v oblasti tumoru, (C) presakovanie fluoresceínu vo foveálnej avaskulárnej zóne, (D) presakovaniu (leakage) a prifarbovaniu (staining) fluoresceínu v okolí tumoru 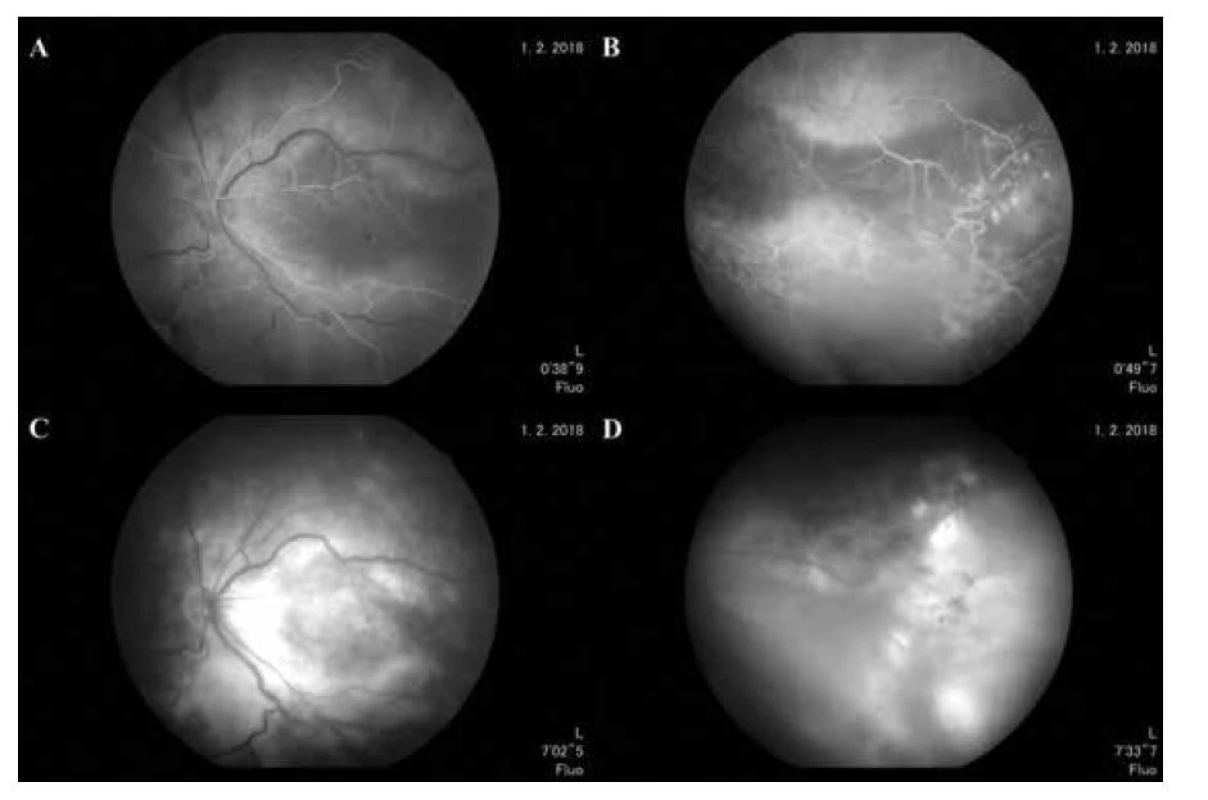
Pre výrazne pokročilý nález s prítomnosťou hrubej ERM a exsudatívne nadvihnutou celou sietnicou vrátane makuly sme pristúpili k chirurgickému riešeniu. Vykonali sme 23G fakovitrektomiu s pílingom epiretinálnej membrány a en bloc resekciou tumoru. Po zavedení 23G trokárov sme fakoemulzifikovali šošovku bez implantácie umelej vnútroočnej šošovky. Po vytvorení otvoru v zhrubnutej zadnej sklovcovej membráne začala vytekať do žlta opaleskujúca tekutina z retrohyaloidného priestoru. Následne sme pristúpili k pílingu výrazne adherujúcej a hrubej ERM nad samotným tumorom a pokračovali sme pílingom takmer z celého povrchu sietnice. Po cirkulárnej baráži endodiatermiou a endolaserkoaguláciou v okolí tumoru sme postupne uvoľnili tumor od spodiny a po jeho mobilizácii sme vykonali en bloc resekciu aj s časťou priľahlej sietnice pomocou vitrektomu a horizontálnych nožníc. Po vytvorení zadnej kapsulektómie sme tumor extrahovali cez pupilu a rohovkový rez von z oka. Operáciu sme ukončili tamponádou silikónovým olejom po predchádzajúcej iridektómii k č.6 a oko sme ponechali afakické (Obrázok 4).
Obr. 4. Snímky z operácie. (A) Začínajúci píling ERM nad tumorom – čierne šípky, (B) pokračujúci píling ERM, (C) extrakcia tumoru cez zadnú kaspulektómiu a rohovkový rez, (D) tumor s časťou priľahlej sietnice 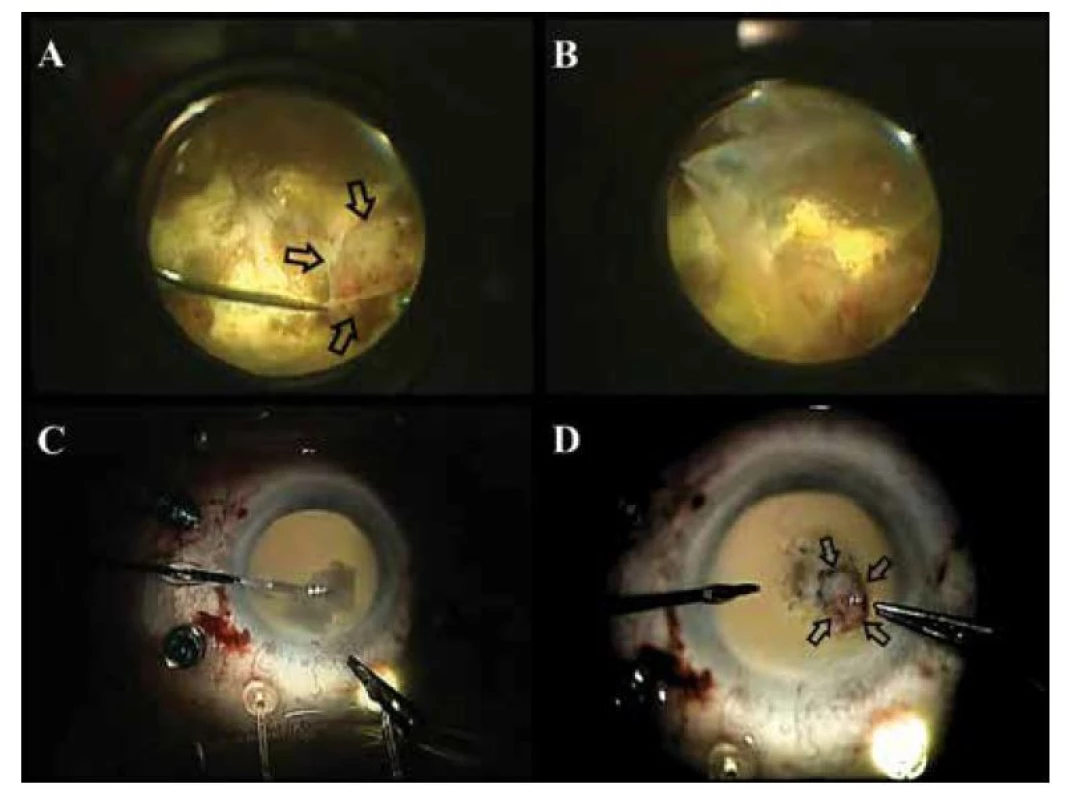
Histologické vyšetrenie potvrdilo prítomnosť reaktívnej proliferácie gliálnych buniek s melanínovým pigmentom so sekundárnou vazoproliferáciou (Obrázok 5). Preto sa v súčasnosti, na základe histologických nálezov, odporúča používať pre VPTS názov „reaktívna retinálna glioangióza“ [7].
Obr. 5. Histologický nález, imunohistochemické farbenie s hematoxylínom – eozínom, zväčšenie 20x (A), s protilátkou CD 34, zväčšenie 10x (B), s protilátkou S-100, zväčšenie 10x (C), s protilátkou GFAP (gliálny fibrilárny proteín), zväčšenie 10x (D), červené šípky – vazoproliferácie, modré šípky – hyalinizovaná stróma, zelené šípky – reaktívna proliferácia gliálnych buniek s melanínovým pigmentom 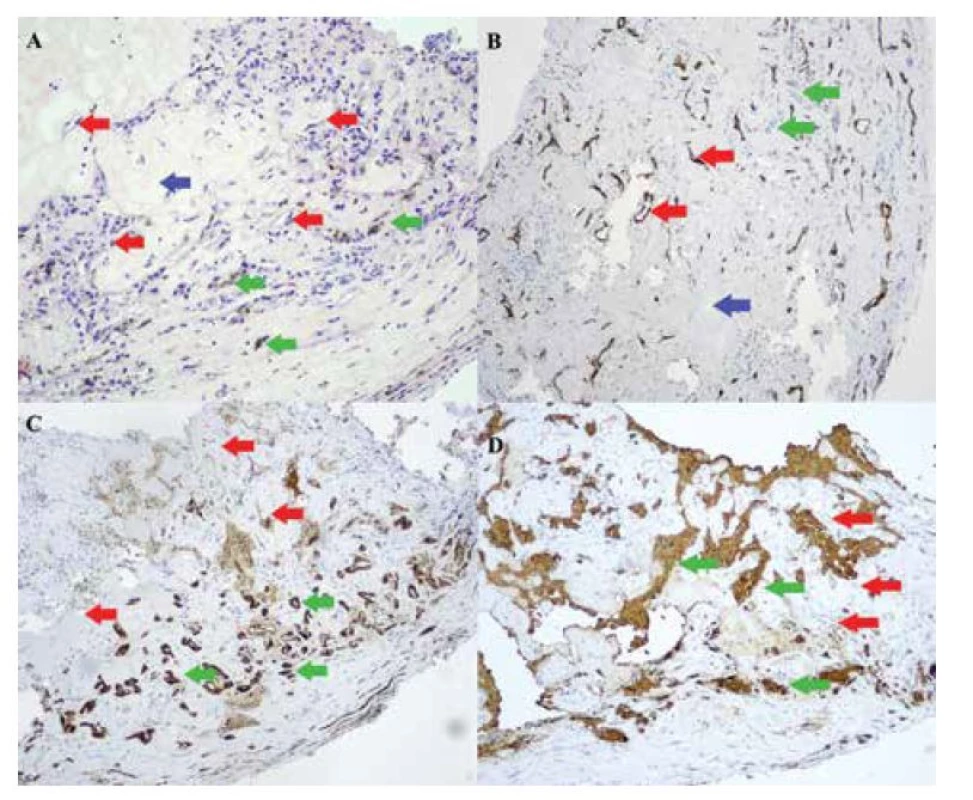
V pooperačnom sledovaní došlo k výraznému zlepšeniu lokálneho nálezu, sietnica bola kompletne priložená, bez známok exsudatívneho nadvihnutia. Postupne sa resorbovali subretinálne hemorágie, v makule pretrvávali tvrdé exsudáty, v okolí retinektomie po resekcii tumoru došlo k fibróznym zmenám. NKCZO na ĽO sa zlepšila len mierne na úroveň počítania prstov na 1 meter. Postupne sa zlepšujúci lokálny sietnicový nález na ĽO je zdokumentovaný 2 dni, 3 mesiace a 7 mesiacov po operácii v porovnaní s predoperačným nálezom (Obrázky 6–9).
Obr. 6. Makula. (A) pred operáciou, (B) 2 dni po operácii, (C) 3 mesiace po operácii, (D) 7 mesiacov po operácii 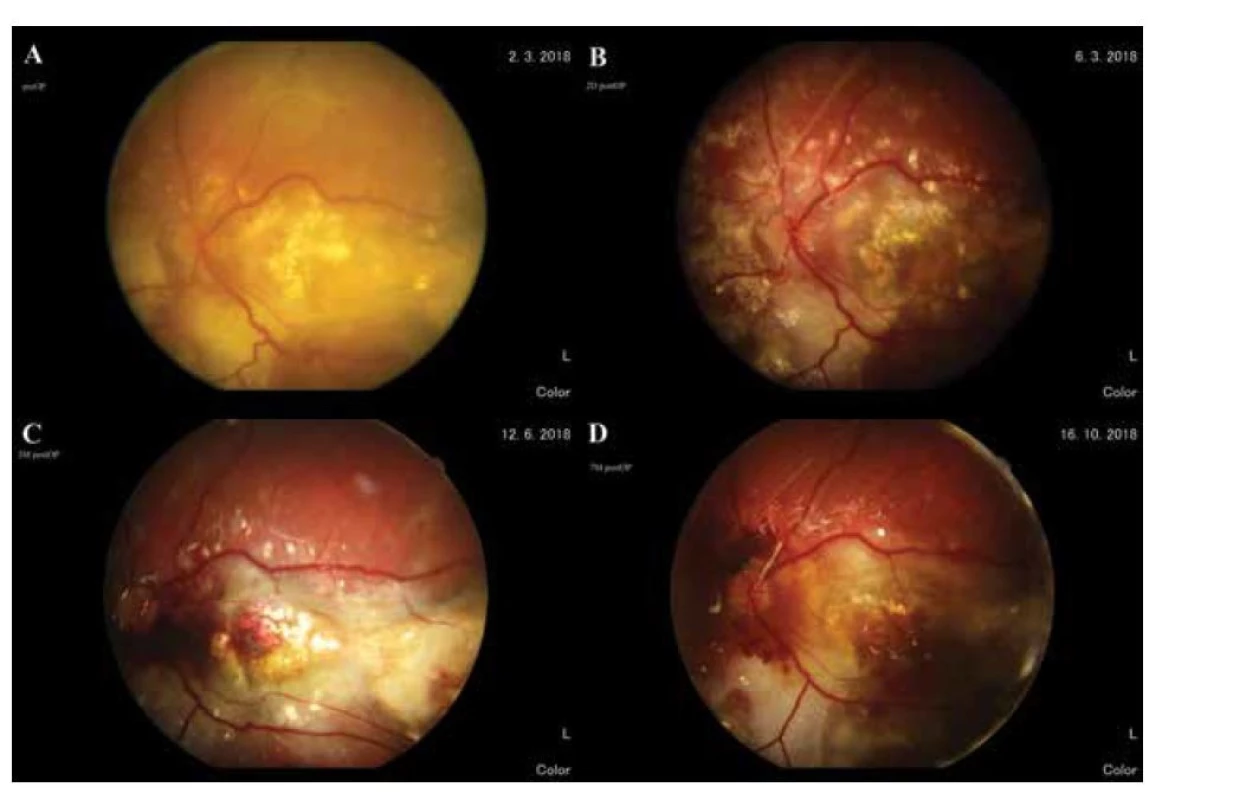
Obr. 7. Horná periféria sietnice so subretinálnym fibróznym pruhom. (A) pred operáciou, (B) 2 dni po operácii, (C) 3 mesiace po operácii, (D) 7 mesiacov po operácii 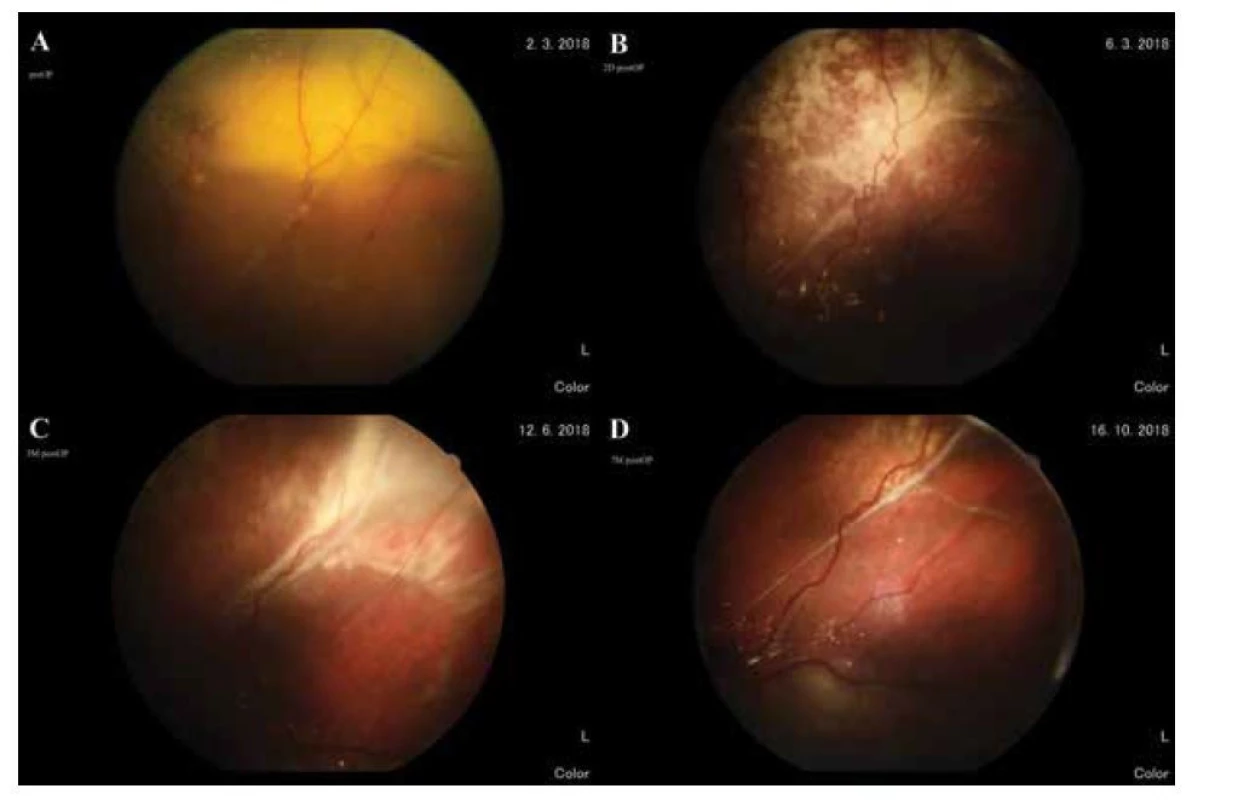
Obr. 8. Nazálna periféria sietnice. (A) pred operáciou, (B) 2 dni po operácii, (C) 3 mesiace po operácii, (D) 7 mesiacov po operácii 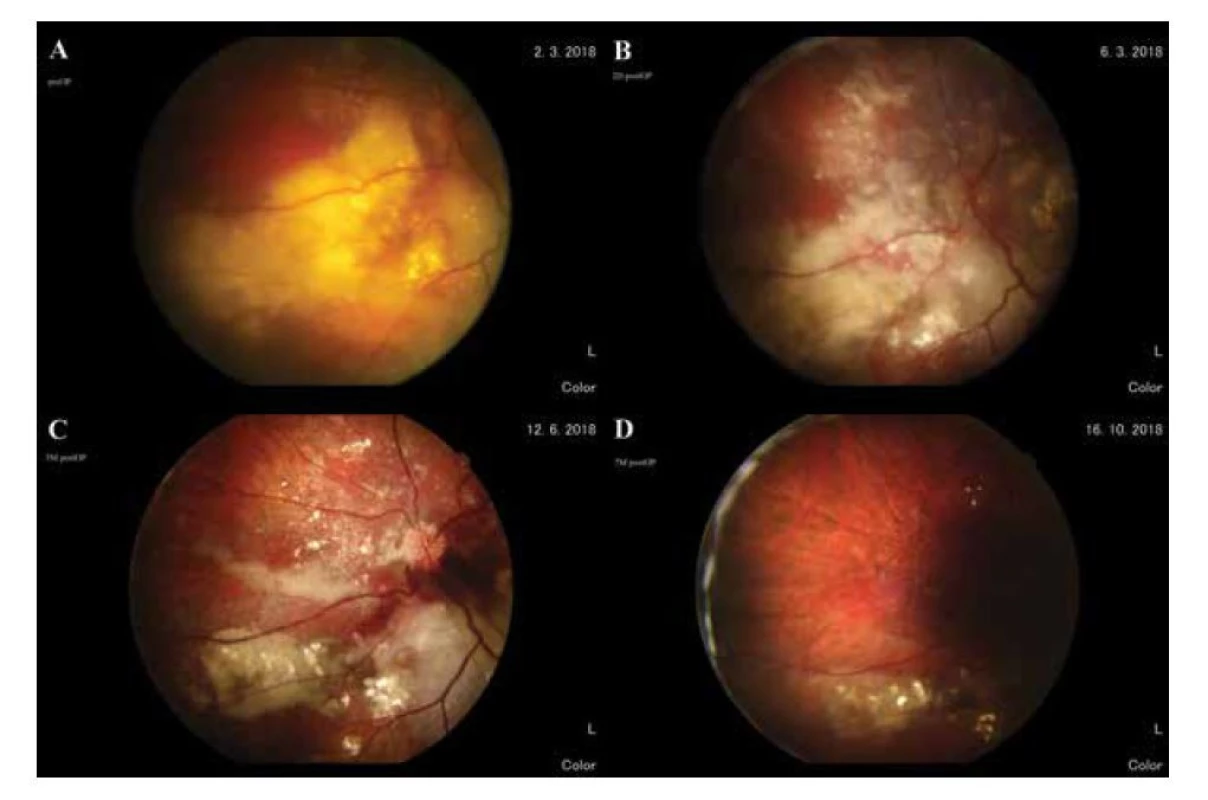
Obr. 9. Dolná temporálna periféria sietnice. (A) pred operáciou – tumor (čierne šípky), (B) 2 dni po operácii (okraje retinektómie ošetrené endolaserom a kryoretinopexiou), (C) 3 mesiace po operácii, (D) 7 mesiacov po operácii 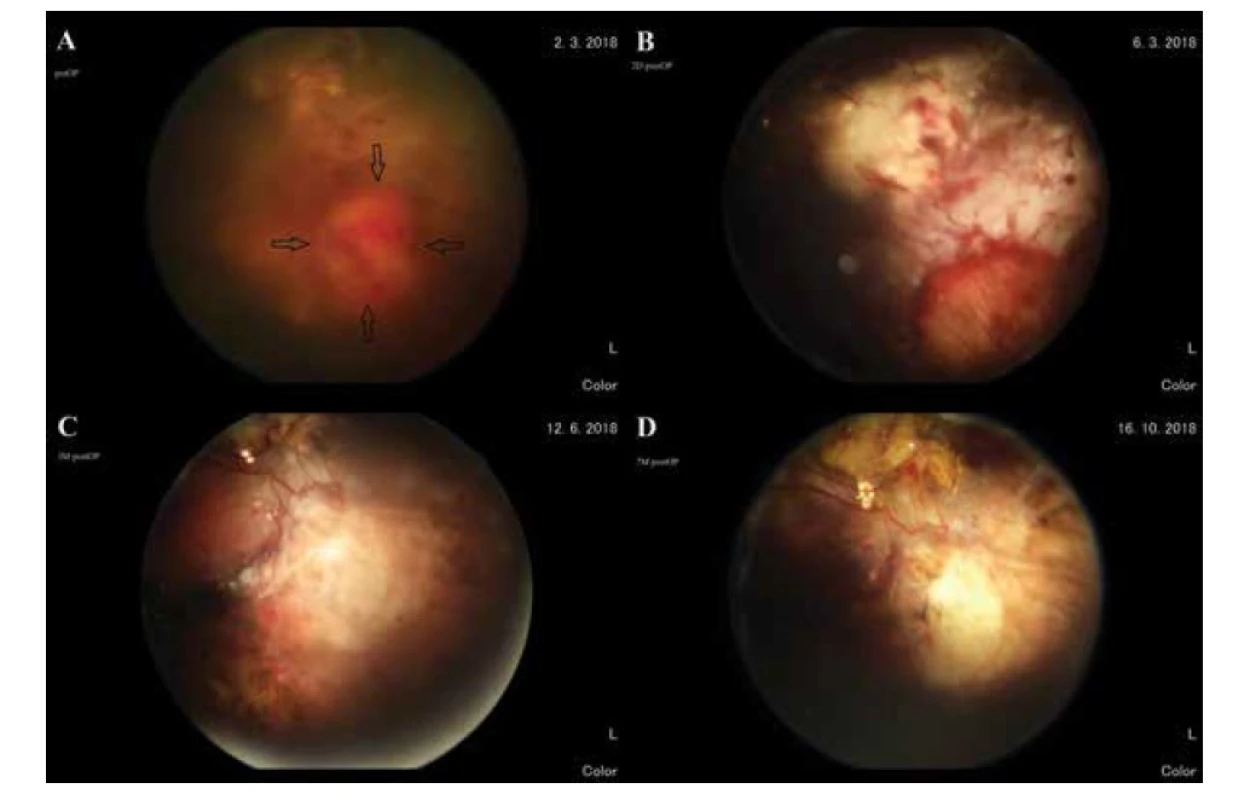
DISKUSIA
V súčasnosti neexistuje jednoznačná schéma na liečbu VPTS. Bolo popísaných množstvo liečebných modalít, od observácie až po chirurgickú intervenciu. Väčšina bola založená na sledovaní kazuistík jedného pacienta alebo malého súboru pacientov. Zatiaľ najväčší súbor pacientov prezentovali Shields a kol., ktorí ako kritérium pre sledovanie alebo liečbu zvolili prítomnosť subretinálnej tekutiny, epiretinálnych membrán a exsudátov v blízkosti makuly. Na základe týchto kritérií 51 % očí vyžadovalo liečbu [1].
Kryoterapia patrí medzi najčastejšie liečebné metódy. Nakoľko je VPTS lokalizovaný väčšinou v periférii, môže byť kryopexia vykonaná transkonjunktiválne pod kontrolou zraku použitím binokulárneho indirektného oftalmoskopu. Odporúča sa v jednom sedení vykonať cyklus 2–3 zmrazení a rozmrazení nad celým tumorom (freeze-thaw technique). Na dosiahnutie kompletnej involúcie tumoru je väčšinou potrebných viac sedení [8]. Medzi vedľajšie účinky kryoliečby patrí perzistujúci edém makuly, amócia sietnica spôsobená trhlinou na okraji jazvy po kryopexii.
Laserová fotokoagulácia sa používa skôr pri menších tumoroch. Pri väčších má len limitujúci efekt a dopĺňa inú liečebnú metódu [4].
Fotodynamická liečba je efektívnou metódou pri liečbe retinálnych a choroidálnych vaskulárnych tumorov [9]. O úspešnom vykonaní tejto liečebnej metódy pri VPTS referoval Blasi a kol. pri tumoroch s priemernou predoperačnou hrúbkou 2,96 mm. Pooperačne došlo k zmenšeniu tumoru na 1,32 mm, ku kompletnej resorbcii exsudátov v makule bez presakovanie farbiva pri FAG vyšetrení [10]. Hlavnou nevýhodou tejto metódy je jej ťažké technické prevedenie vzhľadom k periférnej lokalizácii tumoru.
Brachyterapia sa používa pri hrubších VPTS (viac ako 2,5 mm) spojených s exsudatívnym nadvihnutím sietnice. Pri takto veľkých tumorov by musela byť použitá agresívna kryoterapia, ktorá by mohla viesť k výraznej zápalovej reakcii, deštrukcii okolitého tkaniva, hemoftalmu a zvýšenej tvorbe subretinálnej tekutiny. Preto sa pre dosiahnutie remisie takto veľkých tumorov používa rutenium106 alebo jód125 [11]. Pomocou brachyterapie sa dosiahla regresia tumoru v 97 % prípadov [12]. Medzi komplikácie spojené s brachyterapiou patrí radiačná retinopatia, neuropatia zrakového nervu, katarakta, neovaskulárny glaukóm, syndróm suchého oka.
Intravitreálna aplikácia antirastových faktorov alebo kortikosteroidov sa používa len ako doplnková liečba k inej deštrukčnej modalite (napr. kryoterapii), ak je príčinou poklesu zrakovej ostrosti makulárny edém [13].
Chirurgická resekcia tumoru bola popísaná buď ako lokálna transklerálna resekcia stredne veľkých tumorov s výrazným exsudatívnym nadvihnutím sietnice [6] alebo ako pars plana vitrektómia kombinovaná s endokryoterapiou a endolaserom [4] alebo transvitreálna resekcia tumoru s exsudatívnymi zmenami v makule, ktoré nereagovali na kryoterapiu ani brachyterapiu. V týchto prípadoch sa použila štandardná 20G pars plana vitrektómia, pri ktorej sa po ablácii zadnej sklovcovej mebrány, pílingu epiretinálnych membrán a endodiatermii ciev tumoru, vykonala endoresekcia pomocou vitrektomu [14]. Podobný chirurgický postup pomocou 20G pars plana vitrektómie zvolil aj Yeh a kol., kedy tumoru extrahoval po jeho 360° laserovej baráži cez zväčšenú sklerotómiu v hornom temporálnom kvadrante [15].
Podľa dostupných zdrojov bola popísaná chirurgická resekcia tumoru zatiaľ len pomocou 20G pars plana vitrektómie.
V našom prípade sme sa pre výrazne pokročilý nález s exsudatívnym nadvihnutím celej sietnice aj s makulou a prítomnosť ERM rozhodli pre 23G fakovitrektómiu, pomocou ktorej sa nám podarilo vykonať en bloc resekciu tumoru a celý ho extrahovať cez rohovkový rez v afakickom oku. V druhom sedení sme plánovali evakuáciu silikónového oleja s eventuálnou implantáciou umelej vnútroočnej šošovky, ale k ďalším plánovaným kontrolám sa pacient nedostavil.
ZÁVER
Vykonaním 23G pars plana vitrektómie s en bloc resekciou VPTS sme dosiahli u nášho pacienta zlepšenie a stabilizáciu anatomických pomerov na sietnici bez ďalšej exsudatívnej aktivity. NKCZO na ĽO sa zmenila zo sporného svetlocitu na úroveň počítania prstov na 1 m.
Predpokladáme, že v prípade včasnej diagnostiky ochorenia a skoršej intervencie, by sme mohli u pacientov dosiahnuť nielen dobrý anatomický, ale aj funkčný efekt použitím menej invazívnych postupov.
Autori práce týmto prehlasujú, že vznik aj téma odborného článku a jeho zverejnenie nie je v rozpore záujmov, nie je podporené žiadnou farmaceutickou firmou a nebola zadaná inému časopisu ani inde vytlačená, s výnimkou kongresových abstraktov a doporučených postupov.
Do redakce doručeno dne: 28. 10. 2021
Přijato k publikaci dne: 8. 3. 2022
MUDr. František Forgáč
Očná klinika FN Nitra
Špitálska 6
949 01 Nitra
Email: forgac_fero@centrum.sk
Zdroje
1. Shields CL, Kaliki S, Al-Dahmash S et al. Retinal Vasoproliferative Tumors, Comparative Clinical Features of Primary vs Secondary Tumors in 334 Cases. JAMA Ophthalmol. 2013; 131(3):328-334.
2. Heimann H, Bornfeld N, Vij O et al. Vasoproliferative tumours of the retina. Br J Ophthalmol. 2000; 84(10):1162-1169.
3. Marback EF, Guerra RL, De Oliveira Maia OJ, Marback RL. Retinal vasoproliferative tumor. Arq Bras Oftalmol. 2013; 76(3):201-203.
4. Shields CL, Shields JA, Barrett J, De Potter P. Vasoproliferative tumors of the ocular fundus. Classification and clinical manifestations in 103 patients. Arch Ophthalmol. 1995; 113(5):615-623.
5. Makdoumi K, Crafoord S. Vasoproliferative retinal tumours in a Swedish population. Acta Ophthalmol. 2011; 89(1):91-94.
6. Rennie IG. Retinal vasoproliferative tumours. Eye (Lond). 2010; 24(3):468-471.
7. Irvine F, O´Donnel N, Kemp E, Lee WR. Retinal Vasoproliferative Tumors, Surgical Management and Histlogical Findings. Arch Ophthalmol. 2000; 118(4):563-569.
8. Smith J, Steel D. The Surgical Management of Vasoproliferative Tumours. Ophthalmologica. 2011; 226(1):42-45.
9. Boixadera A, García-Arumí J, Martínez-Castillo V et al. Prospective clinical trial evaluating the efficacy of photodynamic therapy for symptomatic circumscribed choroidal hemangioma. Ophthalmology. 2009; 116(5):100-105.
10. Blasi MA, Scupola A, Tiberti AC, Sasso P, Balestrazzi E. Photodynamic therapy for vasoproliferative retinal tumors. Retina. 2006; 26(4):404-409.
11. Anastassiou G, Bornfeld N, Schueler AO et al. Ruthenium-106 plaque brachytherapy for symptomatic vasoproliferative tumours of the retina. Br J Ophthalmol. 2006; 90(4):447-450.
12. Cohen VM, Shields CL, Demirci H, Shields JA. Iodine I 125 plaque radiotherapy for vasoproliferative tumors of the retina in 30 eyes. Arch Ophthalmol. 2008; 126(9):1245-1251.
13. Kenawy N, Groenwald C, Damato B. Treatment of a vasoproliferative tumour with ntravitreal bevacizumab (Avastin). Eye (Lond). 2007; 21(6):893-894.
14. Gibran SK. Trans-vitreal endoresection for vasoproliferative retinal tumours. Clinical & Experimental Ophthalmology. 2008; 36(8):712-716.
15. Yeh S, Wilson DJ. Pars Plana Vitrectomy and Endoresection of a Retinal Vasoproliferative Tumor. Arch Ophthalmol. 2010; 128(9):1196 - 1199.
Štítky
Oftalmologie
Článek vyšel v časopiseČeská a slovenská oftalmologie
Nejčtenější tento týden
2022 Číslo 4- Selektivní laserová trabekuloplastika nesnižuje nitroční tlak více než argonová laserová trabekuloplastika
- Progresi glaukomu je třeba hodnotit strukturálními i funkčními parametry
- Ztráta centrálního vidění po filtrujících operacích glaukomu
- Od PGF-2 alfa-isopropyl esteru k latanoprostu: přehled vývoje Xalatanu
- Compliance u pacientů s glaukomem
-
Všechny články tohoto čísla
- VITAMÍN D A OFTALMOPATIE. PREHĽAD
- ENDOPHTHALMITIS IN OPHTHALMOLOGICAL REFERRAL CENTRE IN COLOMBIA: AETIOLOGY AND MICROBIAL RESISTANCE
- ÚČINEK RANIBIZUMABU A AFLIBERCEPTU NA SERÓZNÍ ABLACI RETINÁLNÍHO PIGMENTOVÉHO EPITELU, SUBRETINÁLNÍ A INTRARETINÁLNÍ TEKUTINU PŘI VĚKEM PODMÍNĚNÉ MAKULÁRNÍ DEGENERACI
- DETERMINATION OF FACTORS ASSOCIATED WITH LONG-TERM ENDOTHELIAL LOSS AND REFRACTIVE RESULT IN PATIENTS WITH ARTISAN PHAKIC LENS
- KOINCIDENCE IDIOPATICKÉ INTRAKRANIÁLNÍ HYPERTENZE A LEBEROVY HEREDITÁRNÍ OPTICKÉ NEUROPATIE. KAZUISTIKA
- EN BLOC RESEKCIA VAZOPROLIFERATÍVNEHO TUMORU SIETNICE POMOCOU 23G VITREKTÓMIE. KAZUISTIKA
- Česká a slovenská oftalmologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- EN BLOC RESEKCIA VAZOPROLIFERATÍVNEHO TUMORU SIETNICE POMOCOU 23G VITREKTÓMIE. KAZUISTIKA
- VITAMÍN D A OFTALMOPATIE. PREHĽAD
- KOINCIDENCE IDIOPATICKÉ INTRAKRANIÁLNÍ HYPERTENZE A LEBEROVY HEREDITÁRNÍ OPTICKÉ NEUROPATIE. KAZUISTIKA
- ÚČINEK RANIBIZUMABU A AFLIBERCEPTU NA SERÓZNÍ ABLACI RETINÁLNÍHO PIGMENTOVÉHO EPITELU, SUBRETINÁLNÍ A INTRARETINÁLNÍ TEKUTINU PŘI VĚKEM PODMÍNĚNÉ MAKULÁRNÍ DEGENERACI
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání




