-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Funkční výsledky kryochirurgických operací při rhegmatogenním odchlípení sítnice včetně makuly naše zkušenosti
Functional Results of Cryosurgical Procedures in Rhegmatogenous Retinal Detachment Including Macula Region – Our Experience
Aim:
Aim of this study is to evaluate retrospectively functional results of cryosurgical treatment of uncomplicated, idiopathic rhegmatogenous retinal detachment including macula region in phakic patients operated on at the Department of Ophthalmology, Faculty Hospital, Palacký University, Olomouc, Czech Republic, E.U., during the period 2002 –2013, and to evaluate the significance of the macula detachment duration for the final visual acuity.Methods:
In the study group were included 56 eyes of 56 patients operated in the years 2003 – 2012 at the Department of Ophthalmology, Faculty Hospital, Palacký University, Olomouc. All patients were phakic and in all of them, the retinal detachment including the macula region was diagnosed. The mean follow-up period of the patients was 8,75 months. The initial and final visual acuity testing were performed. Comparing the initial and final visual acuity we rated the level of the visual acuity change. The result was stated as improved, if the visual acuity improved by 1 or more lines on the ETDRS chart. The result was rated as stabilized, if the visual acuity remained the same or it changed by 1 line of the ETDRS chart only. The result was evaluated as worsened, if the visual acuity decreased by 1 or more lines of the ETDRS chart. In the followed-up group, the authors compared visual acuity levels in patients with the macula detachment duration ≤ 10 days and ≥ 11 days. For the statistical evaluation of achieved results, the Mann – Whitney U test was used.Results:
The visual acuity improved in 49 (87 %), did not changed in 5 (9 %) and worsened in 2 (4 %) patients. The patients with macula detachment duration ≤ 10 days achieved statistically significant better visual acuity than patients with macula detachment duration ≥ 11 days.Conclusion:
Patients with macula detachment duration ≤ 10 days have better prognosis for functional result than patients with macula detachment duration ≥ 11 days.Key words:
rhegmatogenous retinal detachment, visual acuity
Autoři: O. Chrapek; M. Šín; B. Jirková; J. Jarkovský
; J. Řehák
Působiště autorů: Oční klinika FN a LF UP, OlomoucI. P. Pavlova 6, Olomouc, 775 1; Institut biostatistiky a analýz Masarykovy univerzity, Brno 2
Vyšlo v časopise: Čes. a slov. Oftal., 69, 2013, No. 5, p. 202-206
Kategorie: Původní práce
Souhrn
Cíl práce:
Cílem tohoto sdělení je retrospektivně zhodnotit funkční výsledky kryochirurgické léčby nekomplikovaného, idiopatického, rhegmatogenního odchlípení sítnice včetně makuly u fakických pacientů, kteří byli na Oční klinice FN a LF UP v Olomouci operováni v letech 2003 až 2012. Zhodnotit význam délky doby odchlípení makuly pro výslednou zrakovou ostrost.Metody:
Do hodnoceného souboru bylo zařazeno 56 očí 56 pacientů operovaných v letech 2003 až 2012 na Oční klinice FN a LF UP v Olomouci. Všichni pacienti byli fakičtí a bylo u nich diagnostikováno odchlípení sítnice včetně makuly. Pacienti byli v průměru sledováni 8,75 měsíce. U pacientů bylo provedeno vyšetření vstupní a výsledné zrakové ostrosti. Porovnáním vstupní a výsledné zrakové ostrosti jsme vyhodnotili míru změny zrakové ostrosti. Stav jsme hodnotili jako zlepšený, pokud se zraková ostrost pacienta zlepšila o více než 1 řádek ETDRS optotypu. Stav jsme hodnotili jako stabilizovaný, pokud se zraková ostrost nezměnila, nebo se změnila o jeden řádek ETDRS optotypu. Stav jsme hodnotili jako zhoršený, pokud se zraková ostrost zhoršila o více než 1 řádek ETDRS optotypu. U sledovaného souboru jsme srovnávali úrovně zrakové ostrosti pacientů s dobou odchlípení makuly ≤ 10 dnů a 11 dnů. Pro statistické zpracování dosažených výsledků byl použit Mann-Whitney U test.Výsledky:
Zraková ostrost se zlepšila u 49 (87 %), nezměnila u 5 (9 %) a zhoršila u 2 (4 %) pacientů. Pacienti s dobou odchlípení makuly ≤ 10 dnů dosáhli statisticky signifikantně lepší zrakové ostrosti než pacienti s dobou odchlípení makuly 11 dnů.Závěr:
Pacienti s dobou odchlípení makuly ≤ 10 dnů mají vyšší naději na lepší funkční výsledek, než pacienti s dobou odchlípení makuly 11 dnů.Klíčová slova:
rhegmatogenní odchlípení sítnice, zraková ostrostÚvod
Odchlípení sítnice je oddělení jejího neurosenzorického a pigmentového listu. Nejčastěji se setkáváme s rhegmatogenním odchlípením sítnice, kdy je přítomna trhlina neurosenzorického listu, přes kterou proniká tekutina do subretinálního prostoru a odděluje jej od pigmentového listu. Bez léčby vede tato patologie až k úplné ztrátě zrakových funkcí oka. Klíčové pro řešení rhegmatogenního odchlípení sítnice s lepšími anatomickými i funkčními výsledky se postupně staly operační techniky zaváděné do praxe v druhé polovině dvacátého století. V padesátých letech dvacátého století referoval Schepens o použití kryochirurgických technik s použitím episklerálně fixovaných cerklážních pásků a plomb [20, 21]. Na začátku sedmdesátých let dvacátého století představil nejdříve Machemer pars plana vitrektomii [16] a v roce 1986 Hilton a Grizzard pneumatickou retinopexi [12] jako vhodné techniky pro řešení odchlípení sítnice.
Ale ani přes nástup nových operačních technik nebylo vždy dosaženo ideálního výsledku. Postupně se ukázalo, že horší pooperační výsledky souvisí s některými předoperačními faktory, jako je špatná předoperační zraková ostrost (ZO), vyšší věk pacienta, odchlípení makuly, bulózní odchlípení makuly, dlouhá doba odchlípení makuly [1, 5, 6, 7, 8, 9, 14, 15, 18, 19, 22, 23, 24, 25].
Cílem tohoto sdělení je retrospektivně zhodnotit funkční výsledky kryochirurgické léčby nekomplikovaného, idiopatického, rhegmatogenního odchlípení sítnice včetně makuly u fakických pacientů, kteří byli na Oční klinice FN a LF UP v Olomouci operováni v letech 2003 až 2012. Zhodnotit význam délky doby odchlípení makuly pro výslednou ZO.
Soubor a metodika
Do hodnoceného souboru byli zařazeni pacienti s nekomplikovaným, idiopatickým, rhegmatogenním odchlípením sítnice. V anamnéze pacientů byl přípustný údaj tupého poranění oka. Příčinou odchlípení sítnice byla jedna preekvatoriální retinální trhlina, dvě preekvatoriální trhliny kdekoliv v periferii sítnice, či tři sousedící preekvatoriální trhliny, kdy všechny tři byly rozmístěny v rozsahu jednoho kvadrantu (90 obvodových stupňů). Všichni pacienti měli vlastní čočku, transparentnost čočky a všech optických médií byla bezproblémová a umožňovala spolehlivou vizualizaci zadního segmentu oka.
Podstatou chirurgického ošetření rhegmatogenního odchlípení sítnice pacientů souboru byla transsklerální kryokoagulace okrajů retinálních trhlin pod kontrolou indirektního oftalmoskopu a následně episklerální fixace cerklážního pásku, akcentací cerkláže, radiálních či paralimbálních plomb, případně jejich vzájemná kombinace na základě peroperačního rozhodnutí chirurga. V případě, že byl stav komplikován vysokým bulózním odchlípením sítnice, které peroperačně znemožňovalo lokalizaci retinální trhliny, kryokoagulaci retinální trhliny, případně kontakt retinální trhliny s valem cerkláže, akcentace či plomby, byla prováděna transsklerálně punkce subretinálního prostoru a exodrenáž subretinální tekutiny. V případě, že byla po provedené exodrenáži subretinální tekutiny diagnostikována hypotonie bulbu, mohl být, na základě peroperačního rozhodnutí chirurga, intravitreálně, formou injekce, insuflován plyn.
Do hodnoceného souboru nebyli zařazeni pacienti, u nichž byla před operací diagnostikována proliferativní vitreoretinopatie (PVR) stupně C1 a horší. Vyloučeni byli pacienti, kteří prodělali pronikající oční poranění, byli po komplikované i nekomplikované operaci šedého zákalu (artefakičtí, afakičtí), pacienti, u nichž se při předoperačním vyšetření nepodařilo identifikovat žádnou retinální trhlinu, měli velkou trhlinu s přeloženým posteriorním okrajem, pacienti s postekvatoriální sítnicovou trhlinou a ti, u nichž byla amoce sítnice spojena s přítomností preekvatoriálních tří a více trhlin rozmístěných ve dvou a více kvadrantech. Vyloučeni byli pacienti, u nichž nedostatečná transparentnost optických médií (edém rohovky, katarakta, hemoftalmus, nedostatečná mydriáza a podobně) znemožňovaly spolehlivou přehlednost zadního segmentu oka. Vyloučeni byli pacienti s jiným makulárním či sítnicovým onemocněním, které mohlo mít vliv na úroveň ZO. Vyloučeni byli pacienti, u nichž byl po kryokoagulačním ošetření retinální trhliny a našití cerklážního pásku či plomby insuflován do sklivce plyn bez předchozí exodrenáže subretinální tekutiny.
V průběhu hodnocených 10 let se na provedených a hodnocených operacích podílelo 6 vitreoretinálních chirurgů. Hodnoceny jsou všechny operace, bez ohledu na délku praxe a míru erudice jednotlivých operatérů.
U každého pacienta byla hodnocena vstupní (předoperační) a výsledná (pooperační) nejlépe korigovaná ZO. Hodnocení bylo prováděno na Snellenově optotypu nebo na ETDRS optotypu (Early Treatment Diabetic Retinopathy Study). K vzájemnému sladění hodnot ZO získané na rozdílných optotypových tabulích byla použita přepočtová tabulka [tab. 1].
Tab. 1. Přepočtová tabulka zrakové ostrosti 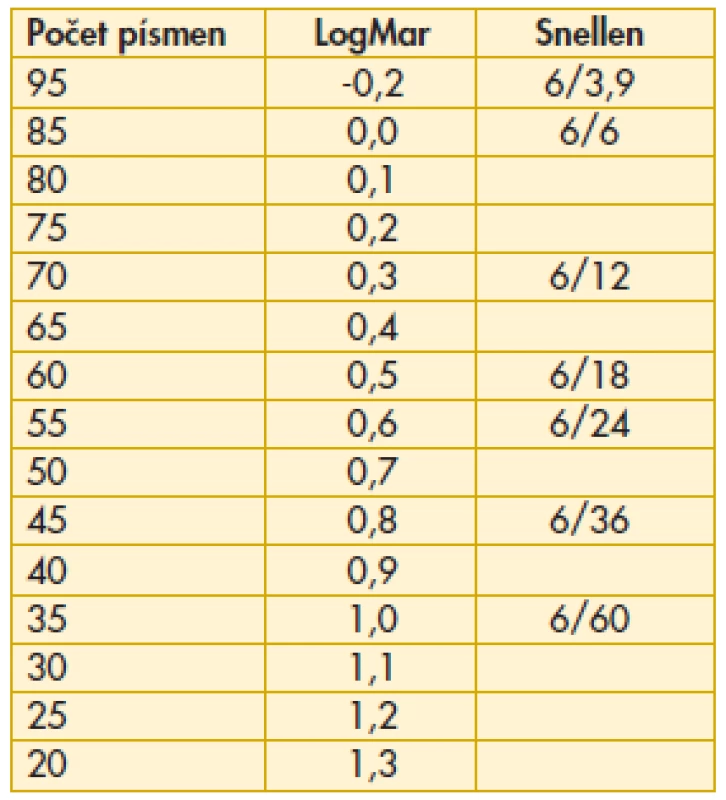
Jako výslednou ZO pacienta jsme hodnotili tu nejlepší ZO, která byla v období, po které byl sledován, zaznamenána. Doba sledování každého pacienta byla proměnlivá. Nejkratší doba sledování byla 1 měsíc, nejdelší 40 měsíců. Průměrná doba sledování pacienta souboru byla 8,75 měsíce.
Porovnáním vstupní a výsledné ZO jsme vyhodnotili míru její změny. Stav jsme hodnotili jako zlepšený, pokud se ZO pacienta zlepšila o více než 1 řádek ETDRS optotypu. Stav jsme hodnotili jako stabilizovaný, pokud se ZO nezměnila, nebo se změnila o jeden řádek ETDRS optotypu. Stav jsme hodnotili jako zhoršený, pokud se ZO zhoršila o více než 1 řádek ETDRS optotypu.
U sledovaného souboru jsme srovnávali úrovně ZO pacientů s dobou odchlípení makuly ≤ 10 dnů a ≥ 11 dnů. Pro statistické zpracování dosažených výsledků byl použit Mann-Whitney U test. Statisticky byly zpracovány hodnoty ZO vyjádřené počtem písmen ETDRS optotypové tabule.
V letech 2003 až 2012 jsme operovali 120 očí, 120 pacientů. Všichni pacienti byli operováni v celkové anestezii. U 58 pacientů byla odchlípená sítnice, ale makula byla přiložena, u 62 pacientů byla odchlípená sítnice i makula. V naší práci hodnotíme funkční výsledky u pacientů, u nichž byla před operací makula odchlípena a k jejímu opětovnému přiložení stačila jediná operace. Jedná se o 22 (39 %) mužů, 34 (61 %) žen průměrného věku 54 let, kdy nejstaršímu pacientovi souboru bylo v době operace 77 let a nejmladšímu 16 let. 33 krát (59 %) bylo postiženo oko pravé, 23 krát (41 %) oko levé.
Výsledky
Dosažené úrovně vstupní a výsledné ZO jednotlivých pacientů souboru jsou uvedeny v tabulce [tab. 2a, 2b, 2c].
Tab. 2. a) Vstupní a výsledná zraková ostrost pacientů s dobou odchlípení makuly 10 dnů a 11 dnů operovaných v letech 2003–2005 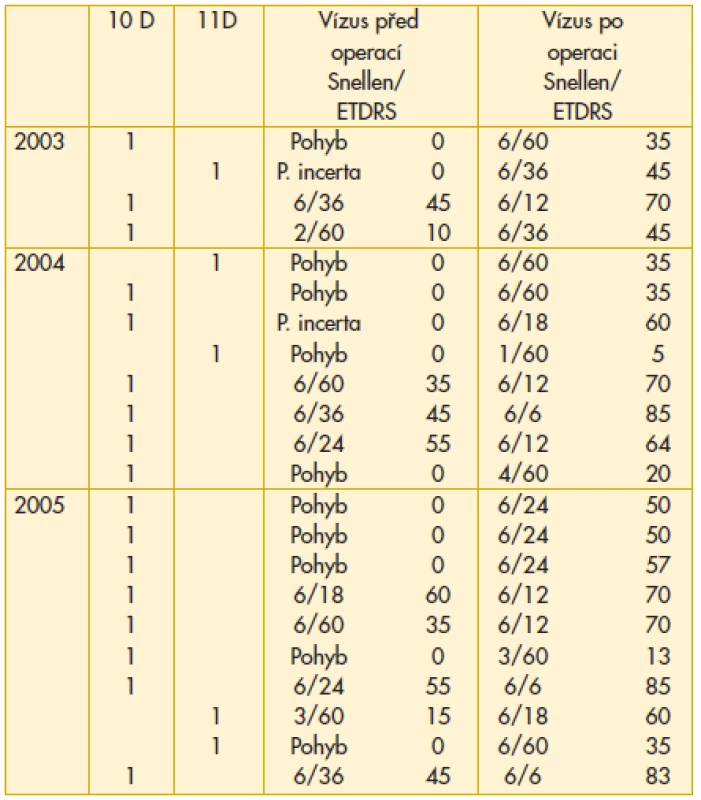
Tab. 2b Vstupní a výsledná zraková ostrost pacientů s dobou odchlípení makuly 10 dnů a 11 dnů operovaných v letech 2006–2008 
Tab. 2c Vstupní a výsledná zraková ostrost pacientů s dobou odchlípení makuly ≤ 10 dnů a ≥ 11 dnů operovaných v letech 2009–2012 
ZO se zlepšila u 49 (87 %), nezměnila u 5 (9 %) a zhoršila u 2 (4 %) pacientů. Úrovně ZO pacientů v období před a po operaci a míru jejich změny znázorňuje graf 1.
Graf 1. Vyjádření počtu pacientů a jejich zrakové ostrosti v období před a po operaci. Vysvětlivky: OP = operace 
V subanalýze jsme pacienty souboru rozdělili na skupinu A s 37 pacienty, u nichž byla délka doby odchlípení makuly ≤ 10 dnů a skupinu B s 19 pacienty, s dobou odchlípení makuly ≥ 11 dnů. Průměrná vstupní ZO pacientů skupiny A byla 23 písmen ETDRS (SD ± 24), medián 15 (0; 70), skupiny B 11 písmen ETDRS (SD ± 16), medián 0 (0; 45). Rozdíl mezi úrovní vstupní ZO skupiny A a B nebyl statisticky signifikantní (p = 0,084). Průměrná výsledná ZO pacientů skupiny A byla 59 písmen ETDRS (SD ± 18), medián 62 (13; 85), skupiny B 32 písmen ETDRS (SD ± 17), medián 35 (5; 60). Rozdíl mezi úrovní výsledné ZO pacientů skupiny A a B byl statisticky signifikantní (p < 0,001).
V průměru se ZO pacientů ve skupině A zlepšila o 36 písmen ETDRS (SD ± 18), medián 35 (3; 79), ve skupině B o 21 písmen ETDRS (SD ± 24), medián 25 (-40; 54). Rozdíl v míře zlepšení ZO mezi skupinou A a B byl statisticky signifikantní (p = 0,030).
Diskuse
Větší počet prací se u očí s nekomplikovaným, rhegmatogenním odchlípením sítnice zabývá dopadem délky odchlípení makuly na výslednou ZO po kryochirurgické operaci. Různé práce pak definují dobu odchlípení makuly v délce 1 týden [7, 15], 2 týdny [17], 1 měsíc [3, 6, 23], 2 měsíce [4, 9, 10, 14, 18] a 6 měsíců [13] jako interval, po jehož uplynutí se anatomické i funkční výsledky kryochirurgických operací zhoršují [2].
V jedné ze stěžejních prací Burton popsal progresivní úbytek ZO po kryochirurgickém výkonu počínaje pátým dnem odchlípení makuly. Pozoroval úbytek jednoho řádku Snellenova optotypu až do 27 dne trvání odchlípení makuly a následně popsal ztrátu jednoho řádku Snellenova optotypu každých dalších 10–11 dnů ochlípení makuly, a to až do 71 dne, kdy ZO poklesla na 20/200, kterážto hodnota odpovídala průměrné výsledné ZO jeho souboru [2].
Ross a Kozy ve své prospektivní práci hodnotili výslednou ZO po kryochirurgických operacích u pacientů s rhegmatogenním odchlípením sítnice s dobou odchlípení makuly 7 a méně dní. Neprokázali statisticky signifikantní rozdíl v dosažených úrovních výsledné ZO u očí, které byly operovány kdykoliv během prvního týdne odchlípení makuly [19]. Většina očí, která byla hodnocena v těchto studiích pro odchlípení makuly při rhegmatogenním odchlípení sítnice, měla špatnou předoperační ZO, i když v každém souboru byly i oči s plošným odchlípením makuly a relativně dobrou ZO. Hassan hodnotil 94 pacientů s primárním, nekomplikovaným odchlípením sítnice s odchlípením makuly a předoperační ZO 20/200 a horší. Po provedené kryochirurgické operaci dosáhlo výsledné ZO 20/40 a lepší 71 % očí s délkou odchlípení makuly ≤ 10 dnů, 27 % očí s dobou odchlípení makuly ≥ 11 dnů až 6 týdnů a 14 % očí s dobou odchlípení makuly delší než 6 týdnů. Oči s dobou odchlípení makuly ≤ 10 dnů dosáhly po kryochirurgické operaci průměrné výsledné ZO 20/41, 20/121 byla-li doba odchlípení makuly 11 dnů až 6 týdnů a 20/178 byla-li doba odchlípení makuly delší než 6 týdnů [11]. V našem souboru dosáhlo výsledné ZO 6/12 a lepší 49 % očí s délkou odchlípení makuly ≤ 10 dnů, ale 0 % očí s dobou odchlípení makuly ≥ 11 dnů. Oči s dobou odchlípení makuly ≤ 10 dnů dosáhly po kryochirurgické operaci průměrné výsledné ZO 6/18, oči s dobou odchlípení makuly ≥ 11 dnů dosáhly po kryochirurgické operaci průměrné výsledné ZO 6/60.
Závěr
Pacienti s nekomplikovaným, idiopatickým, rhegmatogenním odchlípením sítnice včetně makuly mají statisticky signifikantně vyšší naději na lepší funkční výsledek, je-li doba odchlípení makuly ≤ 10 dnů, než ti, u nichž je doba odchlípení makuly ≥ 11 dnů.
Do redakce doručeno dne 21. 10. 2013
Do tisku přijato dne 20. 12. 2013
MUDr. Oldřich Chrapek, Ph.D.
Oční klinika FN a LF UP v Olomouci
I. P. Pavlova 6
775 20 Olomouc
e-mail: olchrapek@gmail.com
Zdroje
1. Burton, T.C.: Preoperative factors influencing anatomic success rates following retinal detachment surgery. Trans Am Acad Ophthalmol Otolaryngol, 83; 1977 : 499–505.
2. Burton, T.C.: Recovery of visual acuity after retinal detachment involving the macula. Trans Am Ophthalmol Soc, 80; 1982 : 475–497.
3. Charamis, J., Theodossiadis, G.: Visual results after treatment of rhegmatogenous retinal detachment. Isr J Med Sci, 8; 1972 : 1439–1442.
4. Cleary, P.E., Leaver, P.K.: Macular abnormalities in the reattached retina. Br J Ophthalmol, 62; 1978 : 595–603.
5. Cowley, M., Conway, B.P., Campochiaro, P.A. et al.: Clinical risk factors for proliferative vitreoretinopathy. Arch Ophthalmol, 107; 1989 : 1147–1151.
6. Davidorf, F.H., Havener, W.H., Lang, J.R.: Macular vision following retinal detachment surgery. Ophthalmic Surg, 6; 1975 : 74–81.
7. Davies, E.W.G.: Factors affecting recovery of visual acuity following detachment of the retina. Trans Ophthalmol Soc UK, 92; 1972 : 335–344.
8. Grizzard, W.S., Hilton, G.F., Hammer, M.E. et al.: A multivariate analysis of anatomic success of retinal detachments treated with scleral buckling. Graefes Arch Clin Exp Ophthalmol, 232; 1994 : 1–7.
9. Grupposo, S.S.: Visual acuity following surgery for retina detachment. Arch Ophthalmol 93; 1975 : 327–330.
10. Gundry, M.F., Davies, E.W.G.: Recovery of visual acuity after retinal detachment surgery. Am J Ophthalmol, 77; 1974 : 310–314.
11. Hassan, T.S., Sarrafizadeh, R., Ruby, A.J. et al.: The Effect of Duration of Macular Detachment on Results after the Scleral Buckle Repair of Primary, Macula-off Retinal Detachments. Ophthalmology, 109; 2002 : 146–152.
12. Hilton, G.F., Grizzard, W.S.: Pneumatic retinopexy. A two-step outpatient operation without conjunctival incision. Ophthalmology 93; 1986 : 626 – 641.
13. Hughes, W.F. Jr.: Evaluation of results of retinal detachment surgery. Trans Am Acad Ophthalmol Otolaryngol, 56; 1952 : 439–448.
14. Jay, B.: The functional cure of retinal detachments. Trans Ophthalmol Soc UK, 85; 1965 : 101–110.
15. Kreissig, I.: Prognosis of return of macular function after retina reattachment. Mod Probl Ophthalmol, 18; 1977 : 415–429.
16. Machemer, R., Parel, J.M., Buettner, H.: A new concept for vitreous surgery. I. Instrumentation. Am J Ophthalmol, 73; 1972 : 1–7.
17. Marquez, F.M.: Functional results of retinal detachment surgery. Mod Probl Ophthalmol 20; 1979 : 330–332.
18. Norton, E.W.D.: Retinal detachment in aphakia. Trans Am Ophthalmol Soc, 61; 1963 : 770–789.
19. Ross, W.H., Kozy, D.W.: Visual recovery in macula-off rhegmatogenous retinal detachments. Ophthalmology 105; 1998 : 2149–2153.
20. Schepens, C.L.: Progress in detachment surgery. Trans Am Acad Ophthalmol Otolaryngol, 55; 1951 : 607–615.
21. Schepens, C.L., Okanuta, I.D., Brockhurst, R.J.: The scleral buckling procedures. I. Surgical techniques and management. AMA Arch Ophthalmol, 58; 1957 : 797 – 811.
22. Sharma, T., Challa, J.K., Ravishankar, K.V. et al.: Scleral buckling for retinal detachment. Predictors for anatomic failure. Retina, 14; 1994 : 338–343.
23. Tani, P., Robertson, D.M., Langworthy, A.: Prognosis for central vision and anatomic reattachment in rhegmatogenous retina detachment with macula detached. Am J Ophthalmol, 92; 1981 : 611–620.
24. Tani, P., Robertson, D.M., Langworthy, A.: Rhegmatogenous retina detachment without macular involvement treated with scleral buckling. Am J Ophthalmol, 90; 1980 : 503–508.
25. Wilkinson, C.P.: Visual results following scleral buckling for retinal detachments sparing the macula. Retina, 1; 1981 : 113–116.
Štítky
Oftalmologie
Článek vyšel v časopiseČeská a slovenská oftalmologie
Nejčtenější tento týden
2013 Číslo 5- Selektivní laserová trabekuloplastika nesnižuje nitroční tlak více než argonová laserová trabekuloplastika
- Progresi glaukomu je třeba hodnotit strukturálními i funkčními parametry
- Ztráta centrálního vidění po filtrujících operacích glaukomu
- Od PGF-2 alfa-isopropyl esteru k latanoprostu: přehled vývoje Xalatanu
- Compliance u pacientů s glaukomem
-
Všechny články tohoto čísla
- Dlouhodobé výsledky u nepenetrujících operací glaukomu
- Řešení dekompenzovaného sekundárního glaukomu pomocí antiglaukomového implantátu ExPRESS
- Funkční výsledky kryochirurgických operací při rhegmatogenním odchlípení sítnice včetně makuly naše zkušenosti
- Vzťah morfologických a funkčných zmien u detí s dystrofickým ochorením sietnice
- Vývoj počtu endotelových buněk rohovky po provedení femtosekundovým laserem asistované operace katarakty ve srovnání s klasickou fakoemulzifikací
- Konzervativní možnosti řešení diplopie u pacientů s endokrinní orbitopatií
- Česká a slovenská oftalmologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Konzervativní možnosti řešení diplopie u pacientů s endokrinní orbitopatií
- Řešení dekompenzovaného sekundárního glaukomu pomocí antiglaukomového implantátu ExPRESS
- Vzťah morfologických a funkčných zmien u detí s dystrofickým ochorením sietnice
- Vývoj počtu endotelových buněk rohovky po provedení femtosekundovým laserem asistované operace katarakty ve srovnání s klasickou fakoemulzifikací
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



