-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Kam míří technologie v diabetologii?
Autoři: George Grunberger
Působiště autorů: Grunberger Diabetes Institute, Bloomfield Hills, Michigan, USA
Vyšlo v časopise: Čas. Lék. čes. 2017; 156: 298-302
Kategorie: Přehledové články
Souhrn
Přístup k diabetikům vyžadujícím intenzivní inzulinovou léčbu se dramaticky změnil. Místo vyšetřování moči a glykemie v žilní krvi osobní glykemické senzory, místo aplikace inzulinu víckrát denně kontinuální podkožní podávání pomocí stále složitějších inzulinových pump. Integrace kontinuálního monitorování glykemií s inzulinovými pumpami před námi otevírá novou dobu, kdy jsou chytré inzulinové pumpy schopny automatizovat aplikaci inzulinu, zabezpečit stabilnější kompenzaci diabetu a současně omezit hypoglykemie. Tento přehled v krátkosti shrnuje výsledky zásadních výzkumných prací a dokládá možnosti těchto technologií. Diskutuje výběr vhodných nemocných a možné problémy při zavádění technologií v diabetologii do každodenní klinické praxe. Závěrem podává přehled integrovaných systémů v probíhajících i plánovaných klinických studiích.
Klíčová slova:
technologie v diabetologii, inzulinové pumpy, kontinuální monitorování glykemií, automatizované podávání inzulinu, edukaceÚVOD
Závratná rychlost, kterou se vyvíjejí technologie v diabetologii, nás staví před otázku: Kam nás vedou? Přinese tento pokrok výhody pro nemocné s diabetem a zlepší péči, kterou jim poskytujeme? Pokud ano, jak a kdy? A může být přínosem pro každého diabetika? Pokud se nové postupy mohutně rozšíří, kdo naučí kliniky i nemocné s těmito technologiemi zacházet? A kdo zaplatí náročnou edukaci a samotnou techniku? Jaká fakta budou zapotřebí, aby přesvědčila plátce (zdravotní pojišťovny, vládu, zaměstnavatele a pacienty samotné)? Právem si můžeme klást řadu takových otázek, než se zabereme hlouběji do problematiky. A přitom je správné se zamýšlet i nad tím, že to snad přinese možnost být náročnější při stanovování cílů kompenzace našich nemocných. Je možné doufat, že takové úsilí povede k prevenci nebo oddálení obávaných a drahých chronických komplikací diabetu. Ty jsou tím, co nás všechny – více než hyperglykemie – příliš zatěžuje jak ohledně kvality a délky života, tak nákladů.
KOMPENZACE DIABETU INZULINOVÝMI PUMPAMI
Schopnost dokonaleji v reálném čase sledovat měnící se koncentrace glukózy a také na ně lépe reagovat přináší možnost bezpečně zlepšovat kompenzaci diabetu. Zařízení pro kontinuální monitorování glykemií (CGM) zobrazují měnící se hodnoty glykemií a umožňují nemocným reagovat na ně v čase, kdy k nim dochází. V praxi však nemocní nemusejí chápat a interpretovat údaje, které vidí, a správně na ně reagovat. To představuje zásadní úkol na cestě k zavedení inzulinových pump a CGM do léčebné praxe pro pacienty jak s prvním, tak druhým typem diabetu. Přijímání těchto technologií je pomalé: CGM používá asi 15 % diabetiků 1. typu (DM1) a ještě méně nemocných s diabetem 2. typu (DM2) (1).
Studie STAR3 ukázala před 5 lety lepší kompenzaci diabetu při použití kombinace nepřetržité podkožní inzulinové infuze (CSII) pumpou a CGM (tzv. sensor-augmented pump) u diabetiků 1. typu (2). Tento systém zahrnoval funkci nastavení prahu pro pozastavení podávání inzulinu, což mohlo zvýšit účinnost i frekvenci používání CGM u dospělých i dětských pacientů.
Novější přístroje (jako již dostupný MiniMed 640G s predikcí pozastavení podávání inzulinu při nízké glykemii nebo MiniMed 670G s možností hybridního uzavřeného okruhu) jsou pro pacienty ještě bezpečnější, neboť mohou pozastavit podání inzulinu ještě před nástupem hypoglykemie (4). Podle metaanalýzy 10 studií, publikované v roce 2012, lze dosáhnout používáním CGM nižších koncentrací glykovaného hemoglobinu (HbA1c) než selfmonitoringem glykemií, stejně jako se dosahuje lepších výsledků použitím pump podporovaných senzory než intenzifikovaným inzulinovým režimem (IIR) v kombinaci se selfmonitoringem, a to bez vyššího rizika hypoglykemie (5). Konsenzus ze stejného roku (6) doporučil zvážit používání CGM u dětí a adolescentů s DM1, zvláště u nemocných, kteří:
- provádějí časté měření glykemie,
- mají opakované či závažné hypoglykemie,
- nevnímají přicházející hypoglykemii (zejména malé děti),
- zažívají noční hypoglykemie,
- mají velké výkyvy glykemií, bez ohledu na hodnoty HbA1c,
- jsou nedostatečně kompenzovaní při hodnotách HbA1c mimo cílové rozmezí,
- udržují glykemie ve stanoveném rozmezí, mají HbA1c < 70 mmol/mol a přejí si udržet takovou kompenzaci při omezení rizika hypogykemií.
Americká asociace klinických endokrinologů (AACE) doporučuje zvážit CGM u všech nemocných, aplikujících inzulin bez ohledu na typ diabetu, pokud měli či mají riziko hypoglykemie (7). Používání inzulinové pumpy je samozřejmě individuální volbou pacienta, ale mělo by být zváženo u nemocných s DM1 i DM2 v intenzifikovaném inzulinovém režimu (tedy u těch diabetiků, kteří již aplikují inzulin alespoň 4× denně a měří si glykemii glukometrem 4× denně) (8). Integrace CGM a IIR má být zvážena u pacientů léčených CSII nebo vhodných pro zahájení CSII.
Na trhu v USA jsou již některá zařízení, integrující inzulinové infuzní pumpy a CGM:
- integrované systémy Medtronic/MiniMed (inzulinové pumpy MiniMed 630G a 670G, MiniMed 530G se senzorem Enlite, MiniMed paradigm® REAL-Time Revel™) a k nim vhodné CGM senzory (iPRO, zahrnující profesionální CGM senzor iPRO2, Enlite a Guardian® Sensor 3) (9);
- inzulinová pumpa Tandem’s t:slim X2 integrovaná s CGM senzorem Dexcom (buď G4® Platinum nebo G5® Mobile) (10);
- systém Animas® Vibe® integrovaný s CGM senzorem Dexcom (G4® Platinum CGM) (11).
Pumpy Medtronic/MiniMed od typu 530G výše mohou být integrovány s funkcí pozastavení, která automaticky zastaví podávání inzulinu až na 2 hodiny, pokud glykemie klesne pod prahovou hodnotu a pacient nereaguje na upozornění či alarm. MiniMed 670G je hybridní uzavřený systém, který automaticky spojuje CGM a aplikaci inzulinu pumpou s cílem udržovat glykemii na hodnotě 6,7 mmol/l během noci a mezi jídly. Nepoužívá neměnnou bazální dávku; „mozek“ uvnitř pumpy řídí podávání inzulinových bolusů podle potřeby, aby byla udržena nastavená glykemie. Pacienti však musejí stále před jídlem zadávat množství cukrů (sacharidů), aby byl podán přiměřený preprandiální bolus (9). Současné výsledky ukazují, že uzavřený okruh CGM a inzulinové pumpy zlepšuje kompenzaci diabetu (12, 13).
Osobní CGM by mělo být ideálně zvažováno pro všechny nemocné s DM1, zvláště pro pacienty se závažnými hypoglykemiemi v anamnéze, bez vnímání přicházející hypoglykemie a při potřebě korigovat hyperglykemie v případech, kdy nejsou dosahovány cílové hodnoty (7, 14–17). Používání a délka používání CGM jsou nižší u pediatrických pacientů (18, 19). Přínos CGM pro pacienty s DM2 dosud nebyl v takové míře zkoumán (20, 21).
Kromě diabetiků 2. typu s intenzifikovanou inzulinovou léčbou by bylo možné zvážit použití CGM i u nemocných s bazálním inzulinem nebo při léčbě sulfonylureovými přípravky a zvláště u těch, kteří si nejsou vědomi hypoglykemií, v pokročilém věku, žijících osaměle nebo s pokročilým postižením ledvin, tedy všech více ohrožených. V těchto případech je nutné individuální posouzení s ohledem na dostupné informace.
CGM není vhodné pro nemocné s malým rizikem hypoglykemií (při úpravě režimu bez medikace nebo při předepisování léčivých přípravků bez rizika hypoglykemie). Podstatné je, že CGM poskytuje potřebné informace pro úpravu dávkování inzulinu a slouží jako edukační pomůcka ženám s gestačním diabetem (22, 23).
JE TŘEBA OPATRNOSTI
Jakkoli technologie CGM poskytuje výhodu lepšího sledování glykemií a bezpečnějšího podávání inzulinu, má také svá omezení, zejména proměnlivou přesnost v prvních hodinách používání, fenomén zpoždění (lag phenomenon) při rychlých změnách glykemie a větší absolutní relativní rozdíl v hypoglykemickém rozmezí (17, 24–26). Přesnost se však rychle zlepšuje. Před 10 lety měl systém Dexcom STS (s 3denní výdrží) hodnotu MARD (mean absolute relative difference) 26 %, zatímco u současného senzoru G5 Mobile (7denní) je to kolem 9 %. Pro srovnání: norma ISO 2013 vyžaduje pro monitorování glykemií z kapilární krve, aby 95 % laboratorních výsledků bylo v rozmezí ± 0,83 mmol/l pro glykemie < 5,6 mmol/l a ± 20 % při koncentracích ≥ 5,6 mmol/l.
Pokroky v kontinuálním monitorování glykemií a v technologii pump umožnily komplexnější používání těchto přístrojů. Někteří pacienti těžko rozumí pro ně nepochopitelným hyper - a hypoglykemiím nebo nečekaným hlášením či alarmům CGM a pump. To také představuje pro lékaře a další zdravotníky diagnostické a terapeutické problémy. Takové situace mohou v nemocných, kteří nebyli pečlivě vybráni pro používání CGM a CSII nebo přiměřeně edukováni, vyvolávat vážné obavy o vlastní bezpečnost (8). Pečlivý výběr pacientů a přiměřená edukace a zkušenosti s používáním zařízení jsou tedy zásadní.
Některá provázející onemocnění mohou zvyšovat rizika spojená s inzulinovou léčbou, ať již kontinuální infuzí nebo v intenzifikovaném režimu. V první řadě je to chronické selhání ledvin, ale kromě toho i pacientův duševní stav (v důsledku deprese, kognitivní dysfunkce nebo nadměrné sedace), který může ovlivnit schopnost bezpečně používat inzulinovou pumpu (8).
VYHLEDÁNÍ VHODNÝCH KANDIDÁTŮ
Vhodnými kandidáty pro léčbu pumpou mohou být:
- nemocní s DM, kteří nedosahují glykemických cílů přes dodržování četných aplikací inzulinu, a to zvláště:
- s nepředvídatelnými a značnými výkyvy glykemií (vč. recidivující diabetické ketoacidózy),
- s četnými těžkými hypoglykemiemi a/nebo hypoglykemiemi bez varování,
- s významným fenoménem svítání (dawn phenomenon), s extrémní citlivostí k inzulinu;
- zvláštní populace nemocných s DM (období před početím, těhotenství, děti, adolescenti a výkonní sportovci);
- diabetici 1. typu, kteří věří, že jim CSII pomůže dosáhnout a udržet glykemické cíle
- vybraní diabetici 2. typu vyžadující inzulin, kteří splňují některé nebo všechny následující body:
- pozitivní C-peptid při nedostatečné kompenzaci přes maximální bazální a bolusové dávky,
- významný dawn fenomén,
- nepravidelný životní styl (časté dlouhé cestování, práce na směny, nepředvídatelný časový harmonogram),
- těžká inzulinová rezistence;
- vybraní pacienti s jinými typy diabetu (např. po pankreatektomii) (8).
Dobrými kandidáty pro léčbu pumpou nejsou nemocní, kteří nejsou schopni nebo nechtějí aplikovat inzulin vícekrát denně, měřit si často glykemii glukometrem, počítat sacharidy, nemají motivaci pro důslednou kompenzaci diabetu nebo v minulosti nedodržovali režimová a další opatření, mají vážné psychické problémy v anamnéze, případně mají závažné výhrady nebo nerealistická očekávání ohledně léčby pumpou (8).
Všichni nemocní, kteří připadají v úvahu pro CSII, jsou z definice i kandidáty CGM. To je doporučeno pro všechny diabetiky léčené inzulinem bez ohledu na typ diabetu, stejně tak pro nemocné bez příznaků nástupu hypoglykemie a s rizikem hypoglykemie (staří nemocní, s poškozením ledvin, sportovci) (7).
Používání CGM s integrovanou pumpou vyžaduje aktivní přístup nemocného. Musí si být vědom nároků systému a musí být schopen je zvládnout, provádět selfmonitoring, reagovat na získané údaje a udržovat časté kontakty se zdravotnickým týmem (8). Je potřebná intenzivní edukace a pacient musí absolvovat potřebný zácvik. Podpora rodiny, zvláště u dětských pacientů, je pro úspěch zásadní. Je potřeba pečlivě zvážit zvýšenou zátěž nemocných a jejich rodin stejně jako zdravotně ekonomické a etické dopady, což nemusí být ideální pro všechny pacienty (27, 28).
ŠKOLENÍ LÉKAŘŮ A EDUKACE PACIENTŮ
Optimální využití technologií CSII a CGM závisí na tom, jak lékaři i pacienti porozumí získávání a vyhodnocování informací a jak aktivně a smysluplně poté budou s těmito daty pracovat. Pouhé monitorování a zaznamenávání hodnot glykemií bez představy jak na data reagovat nevede k nejlepším výsledkům.
Všichni uživatelé CGM musejí být proškoleni tak, aby porozuměli zavádění senzorů, kalibraci a interpretaci údajů v reálném čase. Dětští pacienti a ti, kdo o ně pečují, mohou k úspěšnému zvládání této technologie vyžadovat další detailní nácvik a také častější sledování (25). Zavedení standardizované zprávy (datového výstupu) pro všechny systémy pro kontinuální monitorování glukózy (CGM), které umožňují stažení a analýzu dat, usnadňuje hlubší porozumění těmto datům a dovoluje jak pacientům, tak lékařům být si mnohem jistější ve využívání těchto údajů v denním životě. Širší přijetí CGM v klinických podmínkách (7) může naopak vést ke zlepšené kompenzaci a tím k nižšímu riziku akutních i chronických diabetických komplikací.
Pacienti také musejí být poučeni o významu hlášení a alarmů pump, o potřebě rezervních pomůcek pro případ selhání pumpy nebo infuzních setů, o úpravě nastavení pumpy a o postupech při různých naléhavých situacích. Nezbytné jsou opakující se edukace i trénink, a kdykoli nemocný změní přístroj nebo přejde na vyšší model, je třeba provést nová školení a nácviky (8).
INTEGRACE INFUZNÍCH PUMP A CGM
Studie s kombinací pumpy a senzoru shodně ukázaly zlepšení v klinických výstupech zahrnujících vyšší podíl uživatelů dosahujících glykemické cíle, kratší dobu k dosažení cílových hodnot, nižší výskyt hypo - i hyperglykemií a nižší výskyt nočních hypoglykemií (2, 4, 13, 29, 31–33). Lze očekávat, že integrovaná zařízení CSII/CGM ve srovnání s IIR díky zlepšené kompenzaci a snížení hypoglykemií prodlouží diabetikům život a oddálí diabetické komplikace u pacientů s DM1 (31, 34).
Pokrok v propojení infuzních pump a technologií CGM v současnosti vyústil v plně automatickou aplikaci inzulinu. Výsledky randomizované zkřížené studie ukázaly, že tato strategie zlepšila kompenzaci diabetiků v domácím prostředí (29). Metaanalýza prokázala, že všechny systémy pro automatizované podávání inzulinu („umělá slinivka“) zlepšují kompenzaci diabetikům 1. typu v ambulantní péči (30), z čehož lze usuzovat, že tento přístup bude čím dál důležitější v běžné praxi. Navíc podle randomizované zkřížené studie bihormonální (inzulin a glukagon) „bionický pankreas“ zlepšil glykemie a snížil výskyt hypoglykemií nad úroveň konvenční léčby inzulinovou pumpou u dětí s DM1 (33).
Přehled registrů a databází, srovnávajících dva novější přístroje s IIR nebo CSII plus buď selfmonitoring, nebo CGM ukázal, že jak integrovaný, tak samostatný systém byly efektivní v udržení kompenzace a omezení hypoglykemií. V současnosti mohou být integrované systémy méně nákladově efektivní, zatímco samostatné systémy jsou na počátku méně nákladné, nezdají se však být méně účinné (35).
Systémy pro automatické dávkování inzulinu jednoznačně prokazují zlepšenou kompenzaci. Systematická zpracování studií jednotně ukazují zlepšenou kompenzaci v ambulantních podmínkách (30). Randomizovaná zkřížená studie srovnávající systém s uzavřeným okruhem a pumpu s podporou senzoru a funkcí pozastavení při nízké glykemii ukázala, že oba systémy jsou účinné, bez statisticky významného rozdílu v primárním výsledku (čas v cílovém rozmezí) pro celou skupinu. U dospělých však používání systému s uzavřeným okruhem prodloužilo čas v cílovém rozmezí, zkrátilo čas nad i pod cílem a snížilo glykemickou variabilitu. Dále zvýšilo spokojenost s léčbou (32).
Ekonomické hodnocení ukázalo zvýšené náklady při použití integrované technologie CSII a CGM, ale se zlepšením kvality života a délky dožití stejně jako snížením počtu komplikací. Analýzy z Velké Británie, Švédska a Francie svědčí pro srovnatelnou nákladovou efektivitu pro funkci pozastavení podávání inzulinu s CSII plus selfmonitoring u nemocných s DM1 (36–38), ačkoli podobná srovnávací analýza dosud není v USA dostupná.
Ideální způsob spojení CSII a CGM v klinických podmínkách je stále předmětem výzkumu. Výsledky randomizované studie naznačují, že používání CGM před zahájením CSII může zlepšit kompenzaci diabetu a spokojenost pacientů s DM1 používajících pumpu se senzorem (39). Rozhodujícím faktorem úspěšné kompenzace pomocí CGM je však pacientova schopnost rozumět údajům, které dostává, a v reálném čase na ně reagovat. Současné výzkumy ukazují rozdíly v přístupu pacientů k úpravám inzulinoterapie. Nicméně uživatelé CGM se při dávkování inzulinu spoléhají na šipky změny na svých přístrojích (40).
Integrace inzulinových pump a CGM je rychle se rozvíjející oblast s opakovanými vylepšeními stávajících systémů a novými systémy přichystanými ke vstupu do soutěže (tab. 1). Čas ukáže, který produkt, pokud vůbec nějaký, bude schopen předložit údaje dostatečné kvality přesvědčivé pro úřady, kliniky a konečně i pro pacienty ochotné vynaložit čas a peníze. Hlavní cíle na tomto poli technologií jsou automatizovat co možná největší počet procesů a současně přesvědčit spotřebitele, že používání přinese významné zlepšení kvality jejich života.
Tab. 1. Přehled automatických systémů pro podávání inzulinu ve vývoji (podle: https://diatribe.org/automated-insulin-delivery) 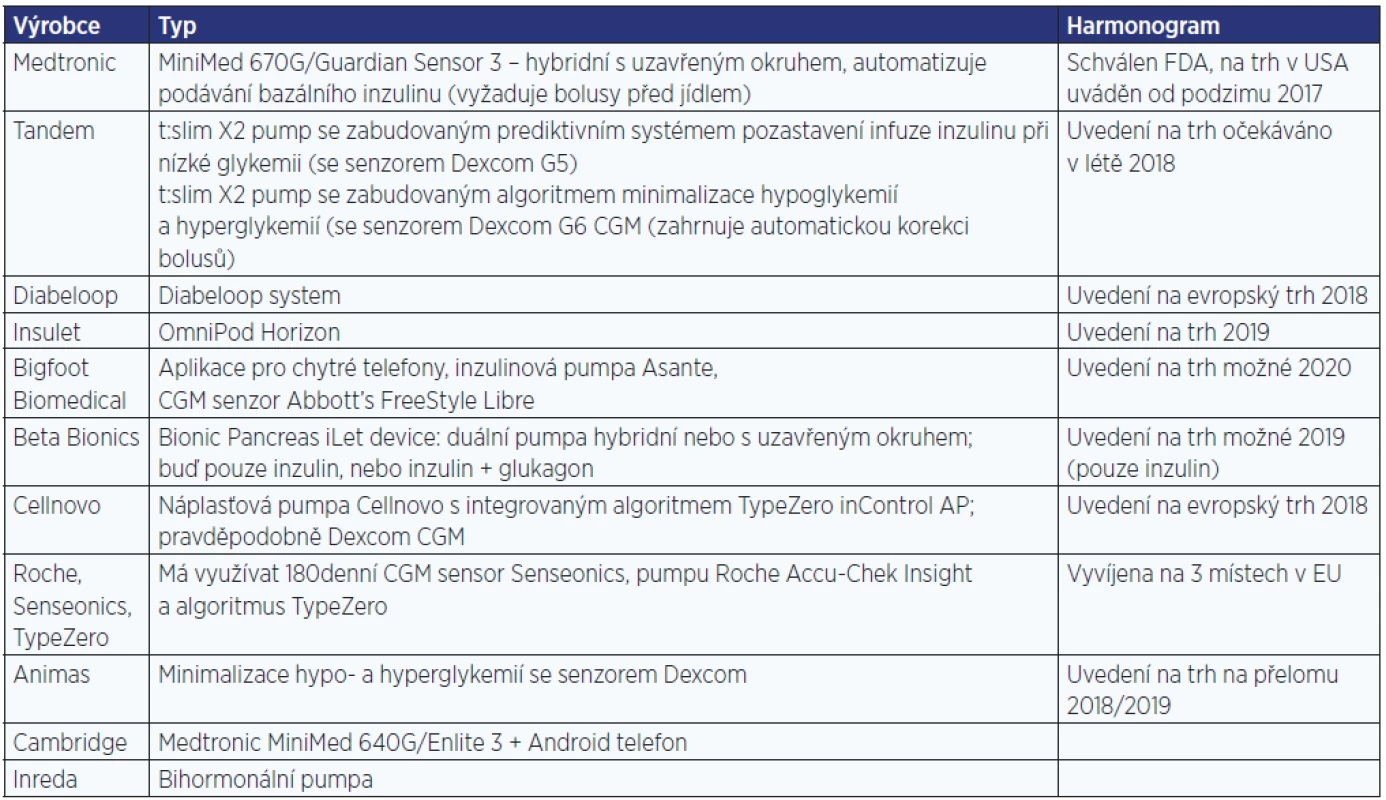
Seznam zkratek
HbA1c glykovaný hemoglobin
CGM kontinuální monitorování glykemií (continuous glucose monitoring)
CSII nepřetržitá podkožní inzulinová infuze (continuous subcutaneous insulin infusion)
DM1 diabetes mellitus 1. typu
DM2 diabetes mellitus 2. typu
IIR intenzifikovaný inzulinový režim
STAR3 Sensor-Augmented Pump Therapy for A1c Reduction phase 3 trial
přeložil MUDr. Petr Sucharda, CSc.
George Grunberger
Grunberger Diabetes Institute, Bloomfield Hills, Michigan, USA
e-mail: grunberger@gdi-pc.com
Zdroje
betes healthcare professionals’ products. Dostupné na: http://professional.medtronicdiabetes.com/products/
10. Tandem Diabetes Care. Products. Dostupné na: www.tandemdiabetes.com/products
11. Animas. The Animas®Vibe® Insulin Pump & CGM System. Dostupné na: www.animas.com/diabetes-insulin-pump-and-blood-glucose-meter/animas-vibe-insulin-pump
12. Rodbard D. Continuous glucose monitoring: a review of recent studies demonstrating improved glycemic outcomes. Diabetes Technol Ther 2017; 19(S3): S25–S37.
13. Haidar A, Legault L, Messier V et al. Comparison of dual-hormone artificial pancreas, single-hormone artificial pancreas, and conventional insulin pump therapy for glycaemic control in patients with type 1 diabetes: an open-label randomised controlled crossover trial. Lancet Diabetes Endocrinol 2015; 3 : 17–26.
14. American Diabetes Association. Standards of Medical Care in Diabetes – 2015. Diabetes Care 2015; 38(Suppl. 1): S1–S94.
15. Klonoff DC, Buckingham B, Christiansen JS et al. Continuous glucose monitoring: an Endocrine Society Clinical Practice Guideline. J Clin Endocrinol Metab 2011; 96 : 2968–2979.
16. Handelsman Y, Bloomgarden ZT, Grunberger G et al. American Association of Clinical Endocrinologists and American College of Endocrinology – clinical practice guidelines for developing a diabetes mellitus comprehensive care plan – 2015. Endocr Pract 2015; 21(Suppl. 1): 1–87.
17. Joslin Diabetes Center, Joslin Clinic. Clinical guideline for adults with diabetes. 2014. Dostupné na: www. joslin.org/docs/Adult_guideline_-update_thru_10-23 - 14_2.pdf
18. Sperling M, Tamborlane W, Battelino T et al. Diabetes mellitus. In: Sperling ME (ed.). Pediatric Endocrinology (4th ed.). Saunders Elsevier, Philadelphia, 2014 : 846–900.
19. Niedel S, Traynor M, Tamborlane WV et al. Developing parent expertise: a framework to guide parental care following diagnosis of Type 1 diabetes in a young child. J Health Serv Res Policy 2013; 18 : 70–76.
20. Vigersky RA, Fonda SJ, Chellappa M et al. Short - and long-term effects of real-time continuous glucose monitoring in patients with type 2 diabetes. Diabetes Care 2012; 35 : 32–38.
21. Tildesley HD, Wright AM, Chan JH et al. A comparison of internet monitoring with continuous glucose monitoring in insulin-requiring type 2 diabetes mellitus. Can J Diabetes 2013; 37 : 305–308.
22. Secher AL, Ringholm L, Andersen HU et al. The effect of real-time continuous glucose monitoring in pregnant women with diabetes: a randomized controlled trial. Diabetes Care 2013; 36 : 1877–1883.
23. Yu F, Lv L, Liang Z et al. Continuous glucose monitoring effects on maternal glycemic control and pregnancy outcomes in patients with gestational diabetes mellitus: a prospective cohort study. J Clin Endocrinol Metab 2014; 99 : 4674–4682.
24. Davey RJ, Low C, Jones TW, Fournier PA. Contribution of an intrinsic lag of continuous glucose monitoring systems to differences in measured and actual glucose concentrations changing at variable rates in vitro. J Diabetes Sci Technol 2010; 4 : 1393–1399.
25. Bailey TS, Grunberger G, Bode BW et al. American Association of Clinical Endocrinologists and American College of Endocrinology 2016 outpatient glucose monitoring consensus statement. Endocr Pract 2016; 22 : 231–261.
26. Kovatchev BP, Patek SD, Ortiz EA, Breton MD. Assessing sensor accuracy for non-adjunct use of continuous glucose monitoring. Diabetes Technol Ther 2015; 17 : 177–186.
27. Acerini C. The rise of technology in diabetes care. Not all that is new is necessarily better. Pediatr Diabetes 2016; 17 : 168–173.
28. Barnard K, Crabtree V, Adolfsson P et al. Impact of type 1 diabetes technology on family members/significant others of people with diabetes. J Diabetes Sci Technol 2016; 10 : 824–830.
29. Forlenza GP, Deshpande S, Ly TT et al. Application of zone model predictive control artificial pancreas during extended use of infusion set and sensor: a randomized crossover-controlled home-use trial. Diabetes Care 2017; 40 : 1096–1102.
30. Weisman A, Bai JW, Cardinez M et al. Effect of artificial pancreas systems on glycaemic control in patients with type 1 diabetes: a systematic review and meta-analysis of outpatient randomised controlled trials. Lancet Diabetes Endocrinol 2017; 5 : 501–512.
31. Gu W, Liu Y, Chen Y et al. Multicentre randomized controlled trial with sensor-augmented pump vs multiple daily injections in hospitalized patients with type 2 diabetes in China: time to reach target glucose. Diabetes Metab 2017; 43 : 359–363.
32. Sharifi A, De Bock MI, Jayawardene D et al. Glycemia, treatment satisfaction, cognition, and sleep quality in adults and adolescents with type 1 diabetes when using a closed-loop system overnight versus sensor-augmented pump with low-glucose suspend function: a randomized crossover study. Diabetes Technol Ther 2016; 18 : 772–783.
33. Russell SJ, Hillard MA, Balliro C et al. Day and night glycaemic control with a bionic pancreas versus conventional insulin pump therapy in preadolescent children with type 1 diabetes: a randomised crossover trial. Lancet Diabetes Endocrinol 2016; 4 : 233–243.
34. Gomez AM, Alfonso-Cristancho R, Orozco JJ et al. Clinical and economic benefits of integrated pump/CGM technology therapy in patients with type 1 diabetes in Colombia. Endocrinol Nutr 2016; 63 : 466–474.
35. Riemsma R, Corro Ramos I, Birnie R et al. Integrated sensor-augmented pump therapy systems (the MiniMed® ParadigmTM Veo system and the VibeTM and G4® PLATINUM CGM (continuous glucose monitoring) system) for managing blood glucose levels in type 1 diabetes: a systematic review and economic evaluation. Health Technol Assess 2016; 20: v-xxxi, 1–251.
36. Roze S, Smith-Palmer J, Valentine WJ et al. Long-term health economic benefits of sensor augmented pump therapy vs continuous subcutaneous insulin infusion alone in type 1 diabetes: a U.K. perspective. J Med Econ 2016; 19 : 236–242.
37. Roze S, Saunders R, Brandt AS et al. Health-economic analysis of real-time continuous glucose monitoring in people with type 1 diabetes. Diabetes Med 2015; 32 : 618–626.
38. Roze S, Smith-Palmer J, Valentine W et al. Cost-effectiveness of sensor-augmented pump therapy with low glucose suspend versus standard insulin pump therapy in two different patient populations with type 1 diabetes in France. Diabetes Technol Ther 2016; 18 : 75–84.
39. Moreno-Fernandez J, Gómez FJ, Gálvez Moreno MA, Castaño JP. Clinical efficacy of two different methods to initiate sensor-augmented insulin pumps: a randomized controlled trial. J Diabetes Res 2016; 2016 : 4171789.
40. Pettus J, Edelman SV. Differences in use of glucose rate of change (ROC) arrows to adjust insulin therapy among individuals with type 1 and type 2 diabetes who use continuous glucose monitoring (CGM). J Diabetes Sci Technol 2016; 10 : 1087–1093.
Štítky
Adiktologie Alergologie a imunologie Anesteziologie a resuscitace Angiologie Audiologie a foniatrie Biochemie Dermatologie Dětská dermatologie Dětská gastroenterologie Dětská gynekologie Dětská chirurgie Dětská kardiologie Dětská nefrologie Dětská neurologie Dětská onkologie Dětská otorinolaryngologie Dětská pneumologie Dětská psychiatrie Dětská radiologie Dětská revmatologie Dětská urologie Diabetologie Endokrinologie Farmacie Farmakologie Fyzioterapie Gastroenterologie a hepatologie Genetika Geriatrie a gerontologie Gynekologie a porodnictví Hematologie a transfuzní lékařství Hygiena a epidemiologie Hyperbarická medicína Chirurgie cévní Chirurgie hrudní Chirurgie plastická Chirurgie všeobecná Infekční lékařství Intenzivní medicína Kardiochirurgie Kardiologie Logopedie Mikrobiologie Nefrologie Neonatologie Neurochirurgie Neurologie Nukleární medicína Nutriční terapeut Obezitologie Oftalmologie Onkologie Ortodoncie Ortopedie Otorinolaryngologie Patologie Pediatrie Pneumologie a ftizeologie Popáleninová medicína Posudkové lékařství Praktické lékařství pro děti a dorost Protetika Psychologie Radiodiagnostika Radioterapie Rehabilitační a fyzikální medicína Reprodukční medicína Revmatologie Sestra Sexuologie Soudní lékařství Stomatologie Tělovýchovné lékařství Toxikologie Traumatologie Urgentní medicína Urologie Laboratoř Domácí péče Foniatrie Algeziologie Zdravotnictví Dentální hygienistka Student medicíny
Článek ÚvodemČlánek Kam směřuje diabetologie?
Článek vyšel v časopiseČasopis lékařů českých
Nejčtenější tento týden
- Psilocybin je v Česku od 1. ledna 2026 schválený. Co to znamená v praxi?
- Alergie na antibiotika u žen s infekcemi močových cest − poznatky z průřezové studie z USA
- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
-
Všechny články tohoto čísla
- Úvodem
- Kam směřuje diabetologie?
- Kam míří technologie v diabetologii?
- Hyperlipoproteinemie a (nejen) ateroskleróza: střípky z historie i současnosti
- Glykemická variabilita a mikrovaskulární komplikace diabetu
- Nové směřování chirurgické léčby obezity a některých metabolických onemocnění
- Postavení farmakoterapie v současné péči o obézní
- Incidence diabetu z pohledu dávek systému sociálního zabezpečení
- Tzv. protikuřácký zákon a poskytovatelé zdravotních služeb
- Biomarkery v onkologii: nové horizonty a výzvy v diagnostice a léčbě onkologických onemocnění ISOBM – 44. kongres Mezinárodní společnosti pro onkologii a biomarkery
- Nobelovy ceny za fyziologii a lékařství v letech 1940–1960
- Životní výročí prof. MUDr. Štěpána Svačiny, DrSc., MBA
- Doc. MUDr. Radana Neuwirtová, CSc., se dožívá 90 let
- K 85. narozeninám docenta Milana Macka sr.
- 80 let prof. MUDr. Petra Broulíka, DrSc.
- 80 let profesora Petra Goetze
- Ocenění ČLS JEP pro členy Společnosti pro epidemiologii a mikrobiologii ČLS JEP u příležitosti konání KMINE 2017
- Dvorana slávy slovenské medicíny
- PŘEDNÁŠKOVÉ VEČERY SPOLKU ČESKÝCH LÉKAŘŮ V PRAZE (LISTOPAD – PROSINEC 2017)
- Časopis lékařů českých
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Kam míří technologie v diabetologii?
- K 85. narozeninám docenta Milana Macka sr.
- Nové směřování chirurgické léčby obezity a některých metabolických onemocnění
- Glykemická variabilita a mikrovaskulární komplikace diabetu
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



