-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
18. pracovní dny dětské gastroenterologie a výživy hotel Zámek Hrubá Skála, 4. 10. – 6. 10. 2007 Vybraná abstrakta přednášek (v abecedním pořadí)
Vyšlo v časopise: Čes-slov Pediat 2008; 63 (1): 47-51.
Kategorie: Krátká sdělení
Klinické a laboratorní projevy nutričního deficitu vitaminu B12 u kojených dětí
Adamovičová M., Honzík T., Magner M., Jahnová H.2, Hrubá E.2, Štastná S.2, Zeman J.
Klinika dětského a dorostového lékařství UK 1. LF a VFN, Praha1
Ústav dědičných metabolických poruch UK 1. LF a VFN, Praha2
Deficit vitaminu B12 (kobalaminu) u kojenců má příznaky neurologické (zpomalení vývoje, regres, apatie, kóma, atrofie mozku, zpomalení růstu hlavy, někdy třes, chorea, epilepsie), hematologické (makrocytární anémie) a celkové (neprospívání, nechutenství). Je provázen elevací kyseliny metylmalonové v moči (U-MMA) a homocysteinu v plazmě (P-HCY). Při pozdní léčbě hrozí trvalé postižení kognitivních funkcí. Deficit je nutriční – děti jsou plně kojeny matkami, které mají nedostatek vitaminu B12.
Metodika: Hodnotíme klinické a laboratorní projevy a příčinu deficitu u matek.
Výsledky: Dvacet sedm kojenců, 14 chlapců a 13 dívek, vyšetřených v letech 2003–2007. U všech dětí byla nízká hladina kobalaminu, zvýšení U-MMA a P-HCY, úprava při substituci. 16 kojenců mělo mírný deficit – kobalamin dítě/matka 177/325 ∝g/l (197–866), U-MMA 101 mg/g kreatininu (<15), P-HCY 15,6 ∝mol/l (<12), diagnóza ve 4 měsících – většinou „náhodná“ při nálezu v metabolickém screeningu. Jedenáct kojenců mělo těžký deficit, kobalamin dítě/matka – 67/135 ∝g/l, UMMA 1220 mg/g kreatininu, P-HCY 97,6 ∝mol/l, diagnóza v 8,4 měsících. Psychomotorická retardace 10/11, apatie a regres 8/11, hypotonie 11/11, neprospívání 7/11, chorea 2/11, epilepsie 1/11, elevace aminotransferáz 9/11, zpomalení růstu hlavy – u všech 8 pacientů, u kterých máme dostatek údajů. Makrocytární anémie 11/11. U 2 kojenců z vegetariánských rodin byla diagnóza stanovena díky zachycení makrocytární anémie při akutním infektu. Příčina deficitu u matky: porucha vstřebávání 8/11, vegetariánství 3/11.
Závěr: Vyšetření hladiny vitaminu B12 by mělo patřit do 1. série vyšetření kojených dětí u: neprospívání, nechutenství, hepatopatie, hypotonie, apatie, zpomalení či regresu vývoje, zpomalení růstu hlavy, třesu, chorey, makrocytární anémie, vegetariánství matky. Prognóza závisí na včasnosti léčby.
Práce vznikla s podporou projektu VZ 65415 a MSM 0021620849.
KOJENÍ VE DRUHÉM PŮLROCE ŽIVOTA DÍTĚTE
Bajerová K.1,2, Bajer M.2, Hrstková H.2
Ordinace PLDD, Vyškov1
I. dětská interní klinika LF MU a FN Brno2
Cíl: Stanovení délky podání mateřského mléka jako součásti smíšené kojenecké stravy, tj. ve druhém půlroce života dítěte; srovnání trendů v pětiletých intervalech v praxi PLDD.
Metodika: V letech 1985, 1990, 1995 a 2000 byly zjištěny počty (procenta) dětí s mateřským mlékem ve stravě na konci každého měsíce ve druhém půlroce života dítěte. Statistickým zpracováním dat bylo verifikováno, zda mezi jednotlivými ročníky existuje statisticky významný nárůst počtů dětí kojených v průběhu druhého půlroku života, event. i déle. Zdrojem dat byla zdravotní dokumentace vedená PLDD.
Soubor: Celkem 529 dětí, v roce 1985 – 132, v roce 1990 – 113, v roce 1995 – 113, v roce 2000 – 151 dětí. Všechny děti byly narozené v termínu a normotrofické.
Výsledky: Průměrná délka přítomnosti mateřského mléka ve stravě v uvedeném souboru:
1985 : 3,08 měsíce ± 2,61
1990 : 4,01 měsíce ± 2,71
1995 : 3,89 měsíce ± 3,89
2000 : 7,78 měsíce ± 6,64
U 353 dětí souboru bylo kojení ukončeno před 6. měsícem věku.
Tab. 1. V tabulce jsou uvedeny počty (procenta) dětí s mateřským mlékem ve stravě na konci každého měsíce druhého půlroku života. 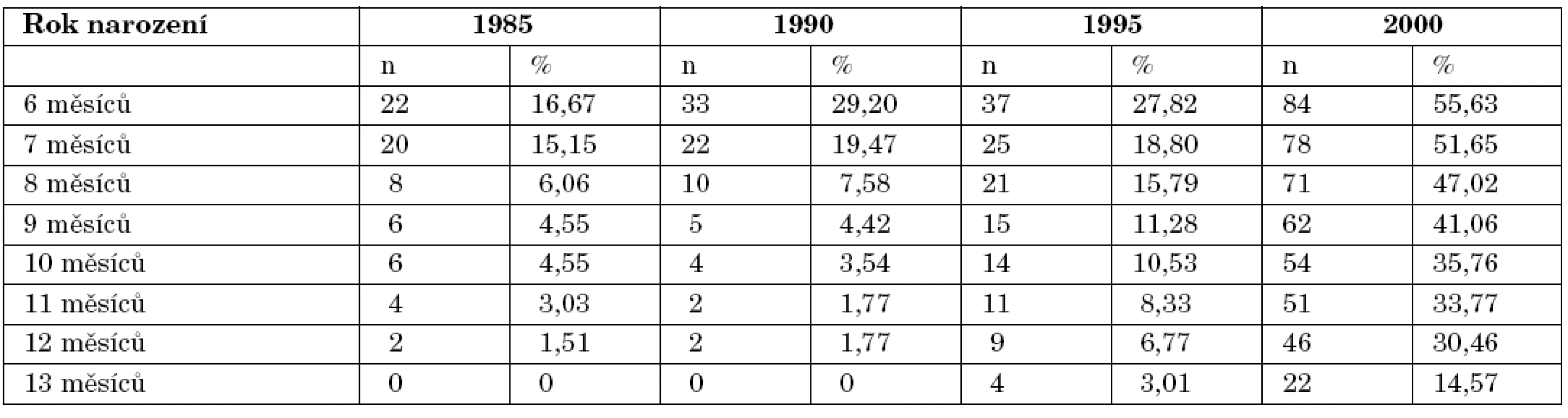
Srovnání dvou po sobě následujících ročníků: 1985 a 1990: p = 0,193, 1990 a 1995: p = 0,136, 1995 a 2000: p = 0,027 Závěr: Od roku 1985 postupně docházelo k prodlužování doby, po niž bylo mateřské mléko součástí stravy dětí ve věku do 1 roku.
Statisticky významný rozdíl v délce podání mateřského mléka ve druhém půlroce života dítěte byl nalezen mezi lety 1995 a 2000. Na konci prvního roku života mělo mateřské mléko ve stravě 30,46 % dětí narozených v roce 2000, z toho 14,57 % bylo kojeno ještě po ukončeném 1. roce života.
STANOVENÍ CYTOKINŮ A CHEMOKINŮ V MATEŘSKÉM MLÉCE ALERGICKÝCH A NEALERGICKÝCH MATEK
Durilová M.1, Flajšmanová K.1, Hladíková Z.3, Štechová K.1, Fišárková B.2, Štádlerová G.1, Nevoral J.1
Pediatrická klinika FN Motol, Praha1
Gynekologicko-porodnická klinika FN Motol, Praha2
Provozně ekonomická fakulta, Česká zemědělská univerzita, Praha3
Cíl: Cílem naší studie je analýza cytokinového a chemokinového spektra a stanovení jeho rozdílů v kolostru a mateřském mléce alergických a nealergických matek.
Metody: Vzorky mateřského mléka od 106 matek byly odebrány 4. den po porodu a v 1., 3., 6. a 12. měsíci života dítěte. Do studie zatím vstoupilo 27 matek s alergickým onemocněním v osobní anamnéze a 79 matek bez alergické anamnézy. Použitím proteinové array bylo semikvantitativně analyzováno 23 cytokinů a chemokinů, některé z nich byly následně kvantifikované metodou ELISA (IL-4, IL-5, IL-6, IL-10, IL-13, IFN-gama, MCP-1, TGF-beta1, TGF-beta2 a EGF).
Výsledky: V mateřském mléce nealergických matek byla metodou proteinové array zjištěna přítomnost těchto cytokinů a chemokinů: GRO, IL-8, MCP-1, MCP-2, TGF-beta2, zatímco v mateřském mléce alergických matek: IFN-gama, GRO, IL-8, MCP-1, TGF-beta2.
Ve věku 3 měsíců života dítěte byla pozorována signifikantně vyšší koncentrace IFN-gama v mateřském mléce alergických matek (p = 0,016) v porovnání s mlékem nealergických matek.
Ve skupině alergických matek byl pozorován signifikantní nárůst (p = 0,028) koncentrace TGF-beta1 v mléce od 1. do 3. měsíce, zatímco jeho koncentrace v nealergické skupině mírně poklesla. Pozorovaný rozdíl ve změně hladiny koncentrace mezi oběma skupinami je statisticky významný (p = 0,028).
Metodou ELISA byla hodnocena přítomnost EGF (epidermální růstový faktor) v kolostru a v mateřském mléce v 6. měsíci věku dítěte. Byly detekované vysoké koncentrace v kolostru s významným poklesem hodnot ve zralém mléce ve skupině alergických (p = 0,011) i nealergických matek (p = 0,004).
Významný pokles (p = 0,005) byl zaznamenán v koncentraci MCP-1 v mateřském mléce nealergických matek ve 3. měsíci v porovnání se vzorkem v 1. měsíci věku dítěte.
Ve skupině alergických i nealergických matek koncentrace TGF-beta2 pozitivně korelovala s koncentrací IL-6 (r = 0,9; r = 0,75 resp.), MCP-1 (r = 0,835; r = 0,585 resp.) a ve skupině alergických matek i s IL-13 (r = 0,707) a IFN-gama (r = 0,808).
Závěr: Spektrum cytokinů a chemokinů mateřského mléka se liší u alergických a nealergických matek. Jejich biologický význam v mateřském mléce však není zcela znám. Proteinová array a metoda ELISA jsou vhodnými metodami pro sledování cytokinů a chemokinů v mateřském mléce. Dalším cílem bude rozšíření počtu subjektů ve skupinách, stanovení koncentrace cytokinů v jednotlivých vzorcích a korelace s výskytem alergického onemocnění u sledovaných dětí.
Tento projekt byl podpořen grantem IGA MZ ČR NR 8310-5 a VZ FNM 00064203/6903.
Epidemiologická studie intolerance kravského mléka
Fabianová J.1, Frühauf P.1,2
Klinika dětského a dorostového lékařství UK 1. LF a VFN, Praha1
Katedra pediatrie IPVZ, Praha2
Úvod: Pojem alergie na bílkovinu kravského mléka (ABKM) je chápán jako imunologicky podmíněná reakce na některou z bílkovin kravského mléka. Diagnosticky bohužel neexistuje imunologický test, který by jednoznačně určil diagnózu ABKM. Zlatým standardem je zhodnocení eliminace kravského mléka z výživy s ústupem symptomů a následná reexpozice s opětnou manifestací ABKM. Celosvětová incidence ABKM je podle prospektivních studií, s provedeným reexpozičním testem, 1,9–2,5 % u dětí mladších tří let. V ČR nebyla zatím provedena žádná prospektivní studie zabývající se danou problematikou. V letech 1999/2000 byla realizována dotazníková retrospektivní studie s výslednou incidencí 0,26 % ABKM v kojeneckém věku.
Cíle: Zjistit incidenci ABKM formou prospektivní studie potvrzenou reexpozicí a popsat klinické projevy ABKM. Sledování rovněž dovolilo zhodnotit způsob výživy sledovaných.
Metodika: Soubor byl získán na neonatologickém oddělení Gynekologicko-porodnické kliniky UK 1. LF a VFN. Do studie byly zařazené donošené děti narozené od 02/2004 do 11/2004. Při propuštění z porodnice byl zajištěný telefonický kontakt na matky a nabídnutá možnost vyšetření dítěte při potížích. Studie byla realizovaná formou řízeného telefonického interview s matkou ve 3., 6., 12. a 18. měsíci věku dítěte. Soubor tvořilo 750 dětí, z toho 339 dívek a 411 chlapců.
Výsledky a závěry: Bylo diagnostikováno 16 dětí s ABKM, tj. 2,2 % sledovaného souboru, což odpovídá literárním údajům z evropských států. U 7 dětí se ABKM manifestovala po podání mléčné formule nebo mléčného příkrmu (orální alergický syndrom, urtika, Quinckeho edém s dyspnoí, průjem 2x, atopická dermatitida, laryngeální stridor s kašlem), u 9 dětí se ABKM rozvíjela pozvolněji při kojení s dobrou odezvou na bezmléčnou dietu matky (kojenecká kolika, rýma a zahlenění, atopická dermatitida 7x). Do 6 měsíců věku bylo plně kojeno 65 % dětí , což je výrazně vyšší číslo, než udávají celostátní statistiky. Zavádění nemléčných příkrmů před 6. měsícem bylo málo obvyklé. 0,1 % dětí dostalo lepek do 3. měsíce, 11,3 % do 6. měsíce, 88,5 % do 12. měsíce, ojediněle až kolem 18. měsíce věku.
Korelace H2 laktózového dechového testu & aktivity laktázy ve sliznici tenkého střeva
Frühauf P.1,2, †Lojda Z.3, Julišová I.4, Adamcová M.1
Klinika dětského a dorostového lékařství UK 1. LF a VFN, Praha1
Katedra pediatrie IPVZ, Praha2
Laboratoř pro histochemii a histopatologii UK 1. LF, Praha3
Biolab s.r.o., Praha4
Soubor: Bylo vyšetřeno 75 probandů (5 R + 3 M – 18 R + 5 M), 28 mělo enterobiopsii kapslí sondou z duodenojejuna, 47 flexibilní endoskopii s biopsií z postpapilárního duodena.
Indikací k vyšetření bylo: somatické neprospívání 42 dětí (56 %), recidivující bolesti břicha 23 (30,7 %) a chronický průjem 10 probandů (13,3 %).
Metodika: Sliznice tenkého střeva u probandů byla bez mikroskopického nálezu atrofie nebo zánětu, IEL v normě. Průkaz aktivity laktázy po inkubaci se substrátem 5-bromo-4-chloro-3-indoxyl a-D-fucopyranoside (Lojda, 1979), procento aktivity laktázy odpovídá délce pozitivního lemu v preparátu – škála hodnocení: 95–100 % = normální, 70–90 % = mírné snížení, 40–60 % = středně těžké snížení, 10–30 % = těžký defekt, <10 % = alaktázie.
Dechový test byl prováděn ráno nalačno po podání laktózy 2 g/kg max. 50 g v 10–20% roztoku – monitorace H2 ve vydechovaném vzduchu v čase: 0 a dále 30 – 60 – 90 – 120 minut, při stoupající hladině H2 i 150 a 180 minut po podání testačního roztoku (bez ATB léčby min. 4 týdny, večer před vyšetřením bez masa a rýže).
Jako projev laktózové intolerance bylo hodnoceno zvýšení o 20 ppm proti výchozí hodnotě nalačno. Dechový test a biopsie ≤1 měsíc. 44 histochemií – Laboratoř pro histochemii UK 1. LF, 33 – Biolab.
Výsledky: Histochemické vyšetření z duodenojejunálního přechodu má 100% specificitu, senzitivitu vůči dechovému testu.
Korelace histochemického vyšetření postpapilárního duodena a dechového testu je malá, nelze najít optimální „cut-off“ pro laktázu s přijatelnou senzitivitou i specificitou.
Dechový test dává lepší informace o toleranci laktózy než histochemické stanovení laktázy ve vzorku postpapilárního duodena a informaci srovnatelnou s histochemickým vyšetřením duodenojejuna.
Pacienti s pozitivním dechovým testem měli tyto klinické projevy laktózové intolerance:18 (64,3 %) recidivující bolesti břicha, 8 (27,6 %) chronický průjem, 3 (10,3 %) neprospívání.
Genetická asociace Crohnovy choroby v české populaci: vysoká frekvence 1007fs varianty v genu CARD15 a silný vliv této varianty na věk v době diagnózy
Hradský O.1, Leníček M.2, Dušátková P.1, Bronský J.1, Nevoral J.1, Valtrová V.1, Kotalová R.1, Szitányi P.1, Petro R.4, Bortlík M.3, Vitek L.2, Lukáš M.3, Cinek O.1
Pediatrická klinika FN Motol, UK 2. LF, Praha1
Ústav klinické biochemie a laboratorní diagnostiky, UK 1. LF, Praha2
IV. interní klinika, Všeobecná fakultní nemocnice, UK 1. LF, Praha3
Nemocnice s poliklinikou Karviná – Ráj4
Crohnova choroba (CD) představuje jednu z hlavních forem zánětlivých střevních onemocnění. Pouze tři varianty (1007fs, p.G809R, p.R702W) v CARD15 genu byly několikrát potvrzeny jako asociované s Crohnovou chorobou v dospělé i v dětské populaci. Asociace ostatních kandidátních genů je stále kontroverzní. Cílem naší studie bylo najít a kvantifikovat asociaci kandidátních variant v genech CARD15, TNFA a PTPN22 u českých pacientů s Crohnovou chorobou a najít rozdíl mezi podskupinou těchto pacientů diagnostikovanou v dětském a dospělém věku.
Porovnali jsme genotypické, fenotypické a alelické frekvence mezi 345 pacienty (136 diagnostikovaných v dětském a 209 pacientů diagnostikovaných v dospělém věku) a 501 nepříbuznými kontrolami. Nejsilnější asociaci CD jsme nalezli s variantou 1007fs (OR = 4,6, 95%CI 3,0–7,0), dále s p.G908R (OR = 2,9, 95% CI 1,5–5,7) a p.R702W (OR = 1,7, 95% CI 1,0–2,9). S dalšími variantami v CARD15 genu (p.P268S, p.V955I p.N289S), stejně jako s minoritní variantou p.R620W v genu PTPN22 a minoritní variantou g.-308G>A v genu TNFA jsme asociaci nenašli. Frekvence nosičů 1007fs se výrazně lišila mezi pacienty diagnostikovanými v dětském a dospělém věku (42 % vs. 25 %). Nalezli jsme neobvykle vysokou frekvenci minoritní varianty 1007fs v genu CARD15 a dále jsme ukázali silný vliv této varianty na věk v době nástupu CD.
Tato práce byla podpořena výzkumným záměrem Ministerstva zdravotnictví ČR (00064203), interním grantem Fakultní nemocnice Motol, grantem Univerzity Karlovy (GAUK 7660/2007) a grantem Ministerstva školství, mládeže a tělovýchovy ČR (2B06155).
Využití scintigrafie pomocí 99mTc-HMPAO značených leukocytů při sledování dětí a mladistvých s IBD
Chroustová D.1, Volf V.2, Kleisner I.1, Doubravská M.3
Klinika nukleární medicíny FN Královské Vinohrady a UK 3. LF, Praha1
Klinika dětí a dorostu FN Královské Vinohrady a UK 3. LF, Praha2
Přínos scintigrafie pomocí 99mTc-HMPAO značených leukocytů v diagnostice nespecifických střevních zánětů (Inflammatory Bowel Disease – IBD) je všeobecně dobře znám. V posledních 10 letech byl zaznamenán stoupající trend výskytu IBD u dětí.
Cílem práce bylo stanovit úlohu této metody i při sledování dětí s IBD.
Soubor pacientů a metodika: Do souboru bylo vybráno 40 pacientů (23 chlapců a 17 dívek, ve věku 5 až 18 let, průměrný věk byl 13,4 roků) s patologickým nálezem na scintigrafii pomocí 99mTc-HMPAO značených leukocytů. 22 pacientů bylo vyšetřeno opakovaně (2–4x) v intervalu od 3 měsíců do 5 let po prvním vyšetření. Celkem bylo provedeno 66 scintigrafických vyšetření. U všech byla diagnóza potvrzena histologicky buď jako Crohnova choroba, nebo ulcerózní kolitida. U všech pacientů byla použita metodika značení leukocytů in vitro pomocí přípravku (Leuco-Scint Medi-Radiopharma Budapest) s modifikací pro dětský věk. Časné scintigrafické obrazy břicha byly provedeny za 30–40 minut po aplikaci značených leukocytů, SPECT (Single Photon Emission Computed Tomography) břicha za 1,5 hodiny a celotělová scintigrafie za 3 hodiny po aplikaci značených leukocytů. Při hodnocení intenzity a rozsahu postižení byla použita semikvantitativní analýza podle Cheow at al. Podle ní byli pacienti rozděleni do 3 skupin: 1. skupina byla s nízkým skóre uptake 0–3; 2. skupina se středním skóre uptake 4–6; 3. skupina s vysokým skóre uptake 7–9.
Výsledky:
- Při hodnocení časných scintigrafických obrazů břicha bylo 22 nálezů ve skupině 1, 33 nálezů ve skupině 2 a 11 případů ve skupině 3.
- Při hodnocení pozdních celotělových obrazů bylo 10 nálezů ve skupině 1, 32 nálezů ve skupině 2, 24 nálezů ve skupině 3.
- Na pozdních obrazech bylo zjištěno stejné nebo vyšší skóre uptake v porovnání s časnými obrazy.
- Při monitorování choroby u 22 pacientů s IBD byla u 10 dětí zaznamenána regrese, 8 dětí mělo nález bez podstatných změn, u 4 pacientů byl zachycen relaps choroby.
Závěr: Na základě našich zkušeností s touto neinvazivní technikou se domníváme, že scintigrafie hraje důležitou úlohu i při sledování pacientů s IBD. Scintigrafie pomocí 99mTc-HMPAO značených leukocytů přináší užitečné informace o stadiu choroby a doplňuje klinické příznaky a laboratorní nálezy.
Vplyv bezlepkovej diéty na metabolizmus železa
Krajčírová M., Zlocha J.
2. detská klinika, DFNsP a LFUK, Bratislava
Úvod: Sideropenická anémia rezistentná na perorálnu liečbu železom je často jediným klinickým prejavom celiakálnej choroby.
Cieľ práce: Efekt liečby deficitu železa bezlepkovou diétou.
Metódy: Efekt bezlepkovej diétoterapie na úpravu koncentrácie sérového železa pri sideropénii sme hodnotili vo skupine 72 detí (43 dievčat a 29 chlapcov) s celiakálnou chorobou s priemerným vekom 6,03 ± 4,59 rokov. Pacienti dostávali ako jedinú liečbu bezlepkovú diétu. Kontrolnú skupinu tvorilo 17 pacientov (9 dievčat a 8 chlapcov) s priemerným vekom 6,24 ± 5,91 roka bez celiakálnej choroby. Títo pacienti boli poukázaní do nemocnice pre železodeficitnú anémiu bez organickej príčiny a boli liečení terapeutickými dávkami Maltoferu. Pacienti boli kontrolovaní za 3 mesiace pri podávaní terapeutickej dávky substitúcie železa eventuálne podávania bezlepkovej diéty.
Výsledky: Štatistickou analýzou pomocou všeobecného lineárneho modelu porovnávania priebehu koncentrácie železa nie je rozdielny rast koncentrácie sérového železa medzi pacientami s celiakálnou chorobou, ktorí boli liečení iba bezlepkovou diétou, a kontrolnou skupinou pacientov so sideropéniou liečených perorálnymi preparátmi železa. U pacientov s celiakiou a sideropéniou bez liečby perorálnymi preparátmi železa pri porovnávaní hladín hemoglobínu pri diagnostike a pri monitorovaní pacienta počas diétoterapie štatisticky významne stúpajú hladiny hemoglobínu i bez substitúcie železom za 6 mesiacov, p <0,001, ale hlavne za 12 mesiacov, p = 0,006. U pacientov s celiakálnou chorobou a sideropéniou a pacientov so sideropéniou bez celiakálnej choroby neboli štatisticky významné rozdiely v priemerných hodnotách distribučnej šírky erytrocytu (RDW) v %.
Závery: Liečbou celiakálnej choroby zostáva prísna celoživotná bezlepková diéta. Potvrdili sme, že pri sideropénii nie potrebná substitúcia perorálnymi preparátmi železa, dochádza k úprave hladiny sérového železa, podobne ako pri liečbe sideropénie preparátmi železa, iba dodržiavaním bezlepkovej diéty.
MR enteroklýza a entergrafie u pacientů do 18 let věku
Lisý J.1, Krotká I.1, Kynčl M.1, Nevoral J.2, Kotalová R.2, Bronský J.2
Klinika zobrazovacích metod UK 2. LF a FN Motol, Praha1
Pediatrická klinika UK 2. LF a FN Motol, Praha2
Úvod: Autoři demonstrují zkušenosti s technikou MR enteroklýzy, její přednosti a nevýhody oproti konveční enteroklýze.
Materiál a metoda: Bylo vyšetřeno 37 pacientů (16 chlapců: 21 dívek) s prokázanou Crohnovou chorobou či podezřením na ni ve věku 13–18 let. MR byla prováděná po aplikaci Metylcelulózy duodenální sondou u 9 pacientů (3 chlapci, 6 dívek). Další skupina 28 pacientů (13 chlapců, 15 dívek) byla vyšetřena po per os podání roztoku 2% Manitolu. V obou případech byly použité sekvence sB-TFE, 3D/IR-TSE, T1/TFE, bezprostředně za 5 min po aplikaci Gadolinia v T1/TFE.
Výsledky: Autoři porovnávají 2 různé přístupy k technice vyšetření MR – po aplikaci Metylcelulózy duodenální sondou a po per os podání 2% roztoku Manitolu. Srovnávají výhody a nevýhody MR vyšetření oproti konvenční rtg enteroklýze. MR prokáže přítomnost a rozsah chronického postižení kliček tenkého střeva – zesílení jejich stěny, umožňuje sledovat aktivitu zánětlivého postižení, přítomnost extraluminálních komplikací (píštěle, abscesy). Senzitivita detekce změn slizničních je oproti konvenční rtg enteroklýze či endoskopii nižší. MR vyšetření s p.o. podáním roztoku Manitolu je pro pacienta méně zatěžující než vyšetření po aplikaci duodenální sondy, jeho cena je však vyšší.
Závěr: MR enterografie poskytuje některé dodatečné údaje ve srovnání s konvenční. Je na zvážení, zda by neměla být zahrnuta do rutinního vyšetřovacího protokolu u pacientů s Crohnovým onemocněním a jinými zánětlivými chorobami tenkého střeva.
Práce byla podpořena grantem VZ FNM č. 64 203, dílčím projektem č. 6028.
Štítky
Neonatologie Pediatrie Praktické lékařství pro děti a dorost
Článek vyšel v časopiseČesko-slovenská pediatrie
Nejčtenější tento týden
2008 Číslo 1- Aktuální doporučení pro diagnostiku von Willebrandovy choroby
- Fexofenadin – nesedativní a imunomodulační antihistaminikum v léčbě alergických projevů
- Efektivita kartáčku Sonicare For Kids u dětí předškolního věku
- Aktuální možnosti léčby HAE v dětském věku
-
Všechny články tohoto čísla
- Aspirovaná cizí tělesa u dětí
- Juvenilná myelomonocytová leukémia asociovaná s neurofibromatózou a komplikovaná hemofagocytovým syndrómom
- Transkutánna bilirubinometria u nedonosených novorodencov
- Akútna renálna insuficiencia u novorodenca ako iniciálny príznak poruchy metabolizmu purínov
- Rázštepy nervovej trubice – súčasné pohľady na etiopatogenézu a možnosti prevencie kyselinou listovou
- 18. pracovní dny dětské gastroenterologie a výživy hotel Zámek Hrubá Skála, 4. 10. – 6. 10. 2007 Vybraná abstrakta přednášek (v abecedním pořadí)
- Role hydrolyzátů v pediatrii Abstrakta přednášek presympozia Nestlé18. pracovní dny dětské gastroenterologie a výživy, Hrubá Skála
- Dedičné poruchy glykozylácie 39. stretnutie Európskej metabolickej skupiny, Varšava, 1.–3. jún 2007
- Správné odpovědi na kontrolní otázky k doškolovacímu článku Pohunek P.: Časné projevy obstrukce dýchacích cest v dětském věku (č. 10/2007)
- Časná diagnostika Aspergerova syndromu a její specifické aspekty
- Česko-slovenská pediatrie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Aspirovaná cizí tělesa u dětí
- Časná diagnostika Aspergerova syndromu a její specifické aspekty
- Rázštepy nervovej trubice – súčasné pohľady na etiopatogenézu a možnosti prevencie kyselinou listovou
- Transkutánna bilirubinometria u nedonosených novorodencov
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



