-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Guidelines pro léčbu močové inkontinence
2. část
Autoři: M. G. Lucas (chair); D. Bedretdinova (guidelines Associate); L. C. Berghmans; J. L. H. R. Bosch; F. C. Burkhard; F. Cruz; A. K. Nambiar; C. G. Nilsson; A. Tubaro; R. S. Pickard
Vyšlo v časopise: Urol List 2015; 13(3): 52-82
Kategorie: Guidelines
*(chair)
**(guidelines associate)
©European Association of Urology 2015Obsah
4. LÉČBA ONEMOCNĚNÍ – POKRAČOVÁNÍ 55
- 4.2. Farmakoterapie 55
- 4.2.1 Antimuskarinika 55
- 4.2.1.1 Otázka 55
- 4.2.1.2 Důkazy 55
- Darifenacin 55
- Transkutánní aplikace oxybutyninu 55
- 4.2.2 Srovnání antimuskarinik 56
- 4.2.2.1 Otázka 56
- 4.2.2.2 Důkazy 56
- 4.2.3 Antimuskarinika vs. nemedikamentózní léčba 57
- 4.2.3.1 Otázka 57
- 4.2.3.2 Důkazy 57
- 4.2.3.3 Doporučení pro léčbu antimuskariniky 57
- 4.2.4 Antimuskarinika – adherence a perzistence 57
- 4.2.4.1 Otázka 57
- 4.2.4.2 Důkazy 57
- 4.2.5 Antimuskarinika, starší pacienti a kognitivní funkce 58
- 4.2.5.1 Otázka 58
- 4.2.5.2 Důkazy 58
- 4.2.5.2.1 Oxybutynin 58
- 4.2.5.2.2 Solifenacin 58
- 4.2.5.2.3 Tolterodin 58
- 4.2.5.2.4 Darifenacin 58
- 4.2.5.2.5 Trospium chlorid 58
- 4.2.5.2.6 Fesoterodin 58
- 4.2.5.2.7 Duloxetin u starších pacientů 59
- 4.2.5.2.8 Mirabegron 59
- 4.2.5.2.9 Zobecňování důkazů na obecnou populaci starších pacientů 59
- 4.2.5.2.10 Kumulace anticholinergního účinku 59
- 4.2.5.2.11 Otázka 59
- 4.2.5.2.12 Důkazy 59
- 4.2.5.2.13 Další doporučení pro aplikaci antimuskarinik u starších pacientů 59
- 4.2.6 Mirabegron 59
- 4.2.7 Medikamentózní léčba stresové močové inkontinence 60
- 4.2.7.1 Otázky 60
- 4.2.7.2 Důkazy 60
- 4.2.8 Estrogeny 61
- 4.2.8.1 Otázky 61
- 4.2.8.2 Důkazy 61
- 4.2.9 Desmopresin 62
- 4.2.9.1 Otázky 62
- 4.2.9.2 Důkazy 62
- 4.2.9.2.1 Zlepšení inkontinence 62
- 4.2.9.2.2 Monitorování hyponatremie 62
- 4.2.10 Medikamentózní léčba smíšené močové inkontinence 62
- 4.2.10.1 Otázka 62
- 4.2.10.2 Důkazy 62
- Tolterodin 62
- Duloxetin62
- 4.3 Operační léčba 62
- 4.3.1 Ženy s nekomplikovanou SUI 63
- 4.3.1.1 Suburetrální páska 63
- 4.3.1.1.1 Otázka 63
- 4.3.1.1.2 Důkazy 63
- Implantace suburetrální pásky vs. kolposuspenze 63
- Transobturatorní způsob aplikace vs. retropubický způsob aplikace 63
- Zavedení pásky ve směru přes kůži do vaginy vs. z vaginy do kůže 63
- 4.3.1.2 Adjustabilita 63
- 4.3.1.2.1 Otázky 63
- 4.3.1.2.2 Důkazy 63
- 4.3.1.3 Pásky implantované z jediné incize 64
- 4.3.1.3.1 Otázky 64
- 4.3.1.3.2 Důkazy 64
- Zobecnění výsledků léčby na populaci dospělých pacientek trpících SUI 64
- Sexuální funkce po implantaci suburetrální pásky 65
- Operační léčba SUI u starší populace 65
- 4.3.1.4 Otevřená a laparoskopická operace SUI 65
- 4.3.1.4.1 Otázka 65
- 4.3.1.4.2 Důkazy 65
- Otevřená kolposuspenze 65
- Anteriorní kolporafie (přední poševní plastika) 65
- Implantace autologního fasciálního slingu 66
- Laparoskopická kolposuspenze 66
- 4.3.1.5 Injekční léčba 66
- 4.3.1.5.1 Otázka 66
- 4.3.1.5.2 Důkazy 66
- Srovnání s otevřenou operací 67
- 4.3.2 Komplikovaná stresová močová inkontinence u žen 67
- 4.3.2.1 Kolposuspenze nebo páska po neúspěšné operaci 67
- 4.3.2.1.1 Otázka 67
- 4.3.2.1.2 Důkazy 67
- 4.3.2.2 Zevní kompresivní zařízení 67
- 4.3.2.2.1 Otázky 68
- 4.3.2.2.2 Důkazy 68
- Umělý močový svěrač 68
- Adjustabilní kompresivní zařízení 68
- 4.3.3 Ženy, které trpí současně stresovou močovou inkontinencí i prolapsem pánevních orgánů 69
- 4.3.3.1 Otázky 69
- 4.3.3.2 Důkazy 69
- 1. Umožňuje kombinovaná operace prolapsu pánevních orgánů a SUI u pacientek s prolapsem snížit incidenci pooperační UI ve srovnání s provedením operace pouze z důvodu prolapsu? 69
- 2. Prolaps pánevních orgánů u kontinentních žen 70
- 3. Ženy se současně se vyskytujícím prolapsem pánevních orgánů a skrytou stresovou inkontinencí 70
- 4. Ženy se současně se vyskytujícím prolapsem pánevních orgánů a OAB 70
- 5. Stresový test s redukcí prolapsu 70
- 4.3.4 Divertikl močové trubice 70
- 1. Jaký je nejvhodnější diagnostický test u žen s klinickým podezřením na přítomnost divertiklu močové trubice? 71
- 2. Jaká je relativní úspěšnost dostupných operačních možností léčby u žen s obtěžujícím divertiklem močové trubice? 71
- 4.3.4.1 Operační léčba 71
- 4.3.5 SUI u mužů 71
- 4.3.5.1 Injekční léčba u mužů 71
- 4.3.5.1.1 Otázka 71
- 4.3.5.1.2 Důkazy 71
- 4.3.5.2 Fixní mužská suburetrální páska 71
- 4.3.5.2.1 Otázka 71
- 4.3.5.2.2 Důkazy 71
- 4.3.5.3 Adjustabilní suburetrální páska u mužů 72
- 4.3.5.3.1 Otázka 72
- 4.3.5.3.2 Důkazy 72
- Systém Remeex® 72
- Systém Argus® 72
- 4.3.5.4 Kompresivní zařízení u mužů 72
- 4.3.5.4.1 Otázka 72
- 4.3.5.4.2 Důkazy 73
- Umělý močový svěrač 73
- Non-cirkumferenciální kompresivní zařízení (ProAct®) 73
- 4.3.6 Operační léčba refrakterní hyperaktivity detruzoru 74
- 4.3.6.1 Injekční aplikace botulotoxinu A do stěny močového měchýře 74
- 4.3.6.1.1 Otázka 74
- 4.3.6.1.2 Důkazy 74
- 4.3.6.2 Stimulace sakrálních nervů (neuromodulace) 74
- 4.3.6.2.1 Otázka 74
- 4.3.6.2.2 Důkazy 75
- 4.3.6.3 Cystoplastika/derivace moči 75
- 4.3.6.3.1 Augmentační cystoplastika 75
- 4.3.6.3.2 Myektomie detruzoru (autoaugmentace močového měchýře) 76
- 4.3.6.3.3 Derivace moči 76
- 4.3.7 Operační léčba u pacientů se smíšenou močovou inkontinencí 76
- 4.3.7.1 Otázka 76
- 4.3.7.2 Důkazy 76
- Transvaginální obturatorní páska 76
- 4.3.8 Operační řešení močové inkontinence u starších pacientů 77
- 4.3.9 Literatura 77
4. LÉČBA ONEMOCNĚNÍ – POKRAČOVÁNÍ
4.2. Farmakoterapie
4.2.1 Antimuskarinika
Antimuskarinové (anticholinergní) preparáty představují v současné době významný pilíř léčby urgentní močové inkontinence (UUI). Jednotlivé preparáty se liší svým farmakologickým profilem (např. afinita k muskarinovému receptoru) a mechanizmem účinku, farmakokinetickými vlastnostmi (např. rozpustnost v tucích a poločas rozpadu) a svou formou.
Vyléčení i zlepšení močové inkontinence (UI) lze velmi obtížně hodnotit, protože neexistuje standardní definice pro zlepšení UI a kritérium vyléčení nelze užívat jako primární výsledný ukazatel. Systematické přehledy uvádějí, že celkový účinek antimuskarinik je obvykle malý, ale výraznější než placebo. Nejčastějším nežádoucím účinkem této léčby je sucho v ústech, pacienti však mohou pozorovat také zácpu, rozostřené vidění, únavu a kognitivní poruchy.
Za prototyp pro léčbu UUI se považuje oxybutynin ve formě s okamžitým uvolňováním (immediate release – IR). Oxybutinin s IR nabízí možnost flexibilní úpravy dávky, vč. off-label podávání v případě potřeby (on-demand). Užívání preparátů ve formě s IR je vzhledem k rozdílné farmakokinetice spojeno s větším rizikem nežádoucích účinků než u preparátů s prodlouženým uvolňováním (extended release – ER). Alternativní možnosti aplikace zahrnují transdermální systém a v případě oxybutyninu i gel.
4.2.1.1 Otázka
Dosahuje léčba antimuskariniky u dospělých pacientů s UUI lepšího výsledku s ohledem na zlepšení nebo vyléčení onemocnění než placebo?
4.2.1.2 Důkazy
Pro účely této kapitoly bylo hodnoceno pět systematických přehledů srovnávajících jednotlivá antimuskarinika s placebem [1–5] a studie publikované po uveřejnění těchto přehledů až do září 2013. Většina studií zahrnovala pacienty ve věku průměrně 55–60 let. Do různých studií byly zařazeny subjekty obou pohlaví, výsledky však nelze generalizovat napříč pohlavími. K dispozici jsou pouze krátkodobé výsledky týkající se míry zlepšení nebo vyléčení UUI. Hodnocené důkazy konzistentně prokazují klinicky signifikantní míru krátkodobého vyléčení a zlepšení UUI při farmakoterapii vs. placebo.
Vyléčení UI bylo považováno za nejvýznamnější výsledný ukazatel. Míra ukončení léčby nejlépe reprezentovala riziko výskytu nežádoucích účinků, přestože tato skutečnost neodpovídá skutečné klinické praxi. Tab. 2 uvádí přehled údajů z nejnovějšího systematického přehledu [1]. Ve všech případech, kdy došlo k vyléčení UI, vykazovala farmakoterapie větší efekt než placebo, absolutní rozsah účinku je však malý.
Souhrn důkazů k části 4.2.1.2 
UUI – urgentní močová inkontinence Tab. 1. Přehled míry vyléčení a přerušení léčby pomocí antimuskarinik z randomizovaných kontrolovaných studií, které uvádějí tyto parametry [1]. ![Přehled míry vyléčení a přerušení léčby pomocí antimuskarinik z randomizovaných kontrolovaných studií, které uvádějí tyto parametry [1].](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image/8c3522531c23c75642136949ba1628fe.jpg)
UI – močová inkontinence, IR – okamžité uvolňování, NNT – počet pacientů, které je nutné léčit (number needed to treat) Darifenacin
Míra vyléčení onemocnění při léčbě darifenacinem nebyla zahrnuta do AHRQ (Agency for Healthcare Research and Quality) přehledu. Míra kontinence se pohybovala v rozmezí 29–33 % při léčbě darifenacinem a 17–18 % v placebo skupině [1].
Transkutánní aplikace oxybutyninu
Při transdermální aplikaci oxybutyninu byl prokázán významný pokles počtu epizod inkontinence a počtu močení během dne vs. placebo a jiná perorální léčba, inkontinence však nebyla zahrnuta mezi výsledné ukazatele [1].
Lokální aplikace oxybutyninu ve formě gelu dosahovala výraznějšího zlepšení UUI než placebo, u většího procenta pacientů došlo k vyléčení onemocnění [1].
4.2.2 Srovnání antimuskarinik
Výsledky studií, které přímo srovnávají účinnost a nežádoucí účinky různých antimuskarinik, jsou užitečné pro skutečnou klinickou praxi.
4.2.2.1 Otázka
Nabízí některý preparát ze skupiny antimuskarinik pacientům s UUI větší šanci na vyléčení nebo zlepšení UUI a/nebo výraznější zlepšení kvality života (QoL) a/nebo je spojen s menším rizikem nežádoucích účinků než ostatní antimuskarinika?
4.2.2.2 Důkazy
Autoři měli k dispozici více než 40 randomizovaných kontrolovaných studií (randomized controlled trial – RCT) a pět systematických přehledů [1,2,4–7]. Téměř všechny primární studie byly sponzorovány farmaceutickými společnostmi. Protokol experimentální větve (na rozdíl od srovnávací větve) často zahrnoval postupné zvyšování dávky. Obecně lze říci, že studie byly navrženy za účelem schválení registrace preparátu. Zahrnují pouze krátký cyklus léčby (12 týdnů) a primární výsledný ukazatel v podobě změny symptomů hyperaktivního močového měchýře (overactive bladder – OAB) a nikoli vyléčení nebo zlepšení UUI, tyto parametry byly obvykle hodnoceny jako sekundární výsledné ukazatele. Klinické využití těchto studií v praxi je diskutabilní. Většina studií měla průměrnou až podprůměrnou kvalitu [4]. AHRQ přehled z roku 2012 zahrnuje srovnání jednotlivých antimuskarinik (tab. 3).
Tab. 2. Srovnání jednotlivých antimuskarinik. 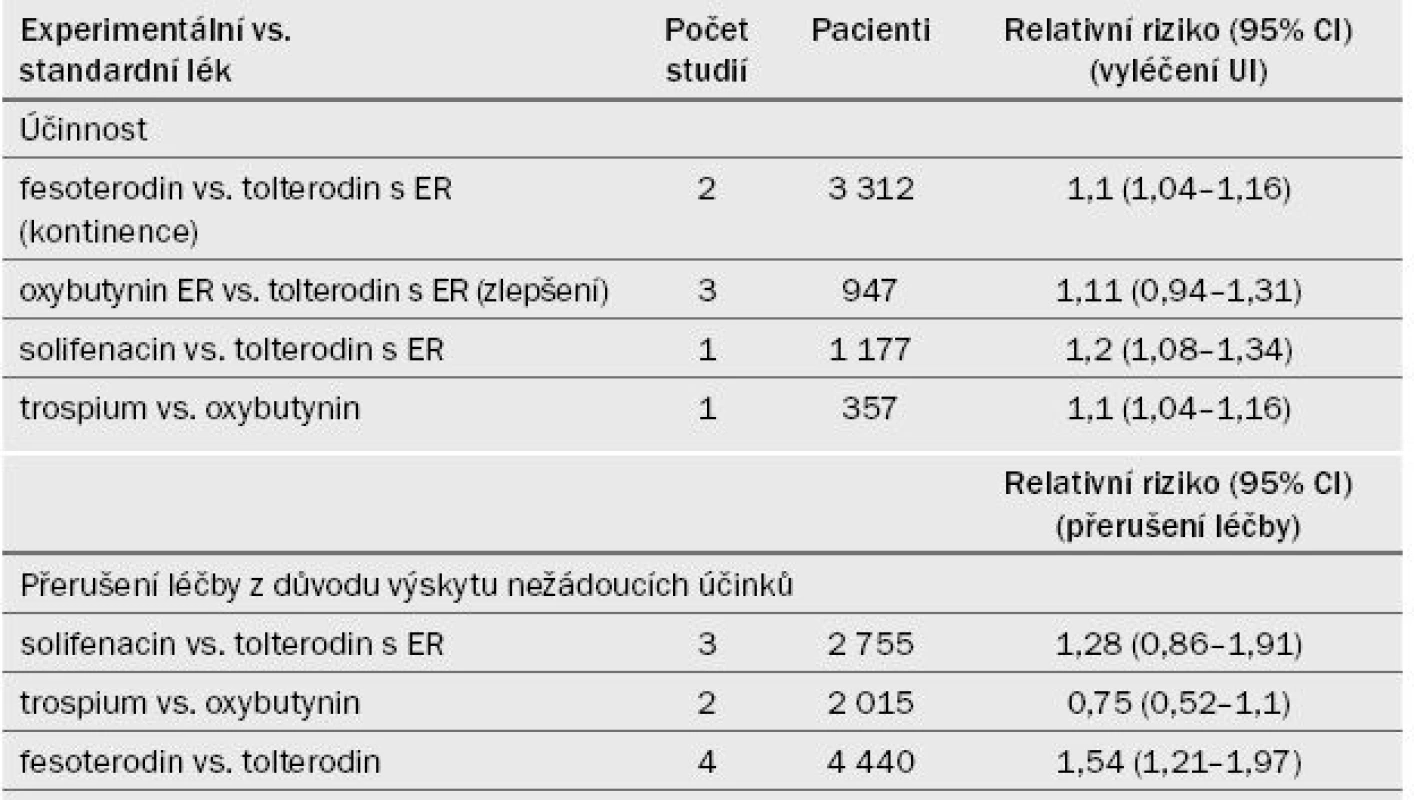
UI – močová inkontinence, ER – prodloužené uvolňování Převzato z [1]. Souhrn důkazů k části 4.2.2.2 
UUI – urgentní močová inkontinence, ER – prodloužené uvolňování; IR – okamžité uvolňování; QoL – kvalita života U žádného antimuskarinika nebylo zaznamenáno výraznější zlepšení QoL než u jiného preparátu z této skupiny [4]. Jako nejčastější nežádoucí účinek uváděli pacienti výskyt suchosti v ústech. Řada důkazů nasvědčuje tomu, že vyšší dávka kteréhokoli z preparátů obecně souvisí s vyšší mírou výskytu nežádoucích účinků. Podávání preparátů s krátkodobým účinkem v ER formě a preparátů s dlouhodobým účinkem bylo obecně spojeno s nižší mírou výskytu suchosti v ústech než u preparátů v IR formě [4,7]. Léčba pomocí oxybutyninu v IR formě byla spojena s vyšší mírou výskytu suchosti v ústech než léčba pomocí tolterodinu ve formě IR a trospia ve formě IR, ovšem s nižší mírou výskytu tohoto nežádoucího účinku než léčba darifenacinem při dávkování 15 mg denně [4,7]. Celkově byla u oxybutyninu v ER formě zaznamenána vyšší míra suchosti v ústech než u tolterodinu ER, ačkoli incidence středně závažné formy tohoto nežádoucího účinku byla srovnatelná. Transdermální aplikace oxybutyninu byla spojena s menším výskytem suchosti v ústech než léčba pomocí oxybutyninu ve formě IR i tolterodinu ve formě ER, při transdermální aplikaci však větší počet pacientů léčbu přerušil z důvodu nežádoucí kožní reakce [4]. Léčba pomocí solifenacinu při dávkování 10 mg denně je spojena s častějším výskytem suchosti v ústech než aplikace tolterodinu ve formě ER [4]. Léčba pomocí fesoterodinu při dávkování 8 mg denně je spojena s častějším výskytem suchosti v ústech než léčba pomocí tolterodinu při dávkování 4 mg denně [8,9]. Bez ohledu na výskyt suchosti v ústech byla u všech preparátů zaznamenána srovnatelná míra přerušení léčby (v případě, že byly k dispozici studie testující eskalaci dávky poskytující důkazy pro optimální dávkování, bylo užito toto dávkování).
4.2.3 Antimuskarinika vs. nemedikamentózní léčba
Volba mezi medikamentózní a nemedikamentózní léčbou UUI představuje významné téma.
4.2.3.1 Otázka
Nabízí některý preparát ze skupiny antimuskarinik dospělým pacientům s UUI větší šanci na vyléčení nebo zlepšení UUI a/nebo výraznější zlepšení QoL a/nebo je spojen s menší pravděpodobností výskytu nežádoucích účinků než nemedikamentózní léčba?
4.2.3.2 Důkazy
Autoři měli k dispozici více než 100 RCT a kvalitních přehledů [4–6,10–12]. Většina studií byla nezávislá.
Podle US HTA [6] mají studie průměrnou až podprůměrnou kvalitu. Hlavní cíl přehledu spočíval ve srovnání různých preparátů užívaných pro léčbu UUI. Jedna ze studií uvádí výrazně větší redukci počtu příhod inkontinence při užití behaviorálních technik než při léčbě oxybutyninem. Rovněž pacienti uváděli větší spokojenost s behaviorální terapií než s medikamentózní léčbou. Jedna RCT zaznamenala výrazně větší efekt sakrální neuromodulace ve srovnání s medikamentózní léčbou [13]. U mužů s predominantními jímacími LUTS nebyl zaznamenán žádný rozdíl mezi léčbou oxybutyninem a behaviorální terapií [14]. Kombinace behaviorální terapie a solifenacinu u žen s OAB nepřinesla žádné další zlepšení kontinence [15].
Dvě malé RCT [16,17] uvádějí u pacientů léčených pomocí transkutánní elektrické stimulace nervu a T-PTNS srovnatelné zlepšení subjektivních parametrů. Pouze u pacientů léčených pomocí oxybutyninu došlo k významnému zlepšení objektivních urodynamických parametrů (kapacity močového měchýře). U této skupiny pacientů byl rovněž zaznamenán častější výskyt nežádoucích účinků. Studie, která srovnává účinek tolterodinu ve formě ER s transvaginální/anální elektrickou stimulací, neprokázala žádný rozdíl s ohledem na vliv léčby na UI [18]. Jedna malá RCT uvádí, že kombinace tolterodinu ve formě ER s P-PTNS nevede ke zlepšení UI ani QoL [19].
Souhrn důkazů k části 4.2.3.2 
UUI – urgentní močová inkontinence, PFMT – posilování svaloviny pánevního dna 4.2.3.3 Doporučení pro léčbu antimuskariniky
4.2.3.3 Doporučení pro léčbu antimuskariniky 
UUI – urgentní močová inkontinence, IR – okamžité uvolňování, ER – prodloužené uvolňování 4.2.4 Antimuskarinika – adherence a perzistence
Většina studií, které testují účinek antimuskarinik, má velmi krátké trvání (12 týdnů). Předpokládá se, že pacienti zařazení do klinických studií dodržují léčbu lépe než pacienti ve skutečné klinické praxi.
4.2.4.1 Otázka
Dodržují pacienti s UUI předepsanou léčbu antimuskariniky v klinické praxi?
4.2.4.2 Důkazy
Autoři hodnotili důkazy týkající se této problematiky [20]. Dvě nejnovější otevřená rozšíření RCT, která testují fesoterodin při dávkování 8 mg, uvádějí po dvou letech 49–84% míru adherence [21,22]. Studie hodnotily zejména léčbu oxybutyninem a tolterodinem ve formě IR i ER. Po 12měsíční léčbě tolterodinem byla zaznamenána vysoká míra přerušení léčby (non-perzistence), obzvláště vysoká míra (68–95 %) byla zaznamenána u pacientů užívajících oxybutynin.
Údaje ze systému vojenského zdravotnictví (kdy pacienti obdrželi lék bezplatně) uvádějí medián doby do přerušení léčby v rozmezí < 30 až 50 dnů (max. 273 dnů) [23].
Údaje týkající se adherence/perzistence získané z otevřených rozšíření studií jsou diskutabilní, protože pacienti jsou dostatečně motivováni k dodržování léčby. Do této kapitoly byla rovněž zařazena data z databází lékáren.
Několik RCT se pokoušelo identifikovat faktory související s vyšší/nižší mírou adherence i perzistence k léčbě pomocí antimuskarinik:
- nedostatečný účinek (41,3 %),
- výskyt nežádoucích účinků (22,4 %),
- cena léčby (18,7 %), vzhledem k tomu, že u pacientů, kteří dostali lék bezplatně, byla zaznamenána vyšší míra adherence [23].
Další důvody nedodržování léčebného režimu zahrnovaly:
- IR vs. ER formy léčiva,
- věk (nižší míra perzistence u mladších dospělých pacientů),
- nerealistická očekávání od léčby,
- pohlaví (vyšší míra adherence/perzistence u žen),
- etnikum (Afroameričané a příslušníci jiných menšin častěji přerušili nebo změnili léčbu).
Údaje týkající se adherence byly navíc ovlivněny zdrojem dat.
4.2.5 Antimuskarinika, starší pacienti a kognitivní funkce
Pouze malé množství studií hodnotí léčbu UI u starších pacientů. U starších pacientů se setkáváme s následujícími problémy: multifaktoriální etiologií UI, komorbiditami jako např. narušení kognitivní funkce vlivem současně užívaných léků a rizikem nežádoucích účinků.
Vliv antimuskarinik na kognitivní funkci byl podrobněji zkoumán.
4.2.5.1 Otázka
Jaké je srovnání účinku a rizika výskytu nežádoucích účinků (zejména vlivu léčby na kognitivní funkci) při léčbě antimuskariniky u starších mužů a žen, kteří trpí UUI?
4.2.5.2 Důkazy
Autoři měli k dispozici dva systematické přehledy [24,25]. Komunitní studie uvádějí vysokou míru incidence kognitivní dysfunkce [26]. Další systematické přehledy zahrnují data týkající se účinku a bezpečnosti léčby antimuskariniky u starších pacientů [1,4]. Systematický přehled z roku 2012 nedisponuje s ohledem na efekt antimuskarinik na kognitivní funkci průkaznými důkazy [27].
Kognitivní změny související s léčbou antimuskariniky zkoumá pouze minimum studií. Obecně lze říci, že studie nespecificky hodnotí nežádoucí účinky na CNS a neprokazují vliv léčby u specifických populací pacientů [28,29]. K dispozici jsou studie, které hodnotí efekt léčby antimuskariniky u starších pacientů s UUI [30] a u pacientů trpících demencí [31]. Žádná studie nehodnotí riziko kognitivní dysfunkce a jejího zhoršování během léčby antimuskariniky u rizikové skupiny pacientů.
4.2.5.2.1 Oxybutynin
Existují důkazy o tom, že léčba pomocí oxybutyninu ve formě IR může u dospělých pacientů způsobovat/zhoršovat kognitivní dysfunkci, ačkoli s ohledem na tuto problematiku nebylo dosaženo konsenzu [28,30,32–36]. Kombinace antimuskarinik a inhibitorů cholinesterázy může u starších pacientů s kognitivní dysfunkcí tento problém ještě zhoršovat [37].
4.2.5.2.2 Solifenacin
Léčba solifenacinem nezhoršuje podle jedné z analýz [38] kognitivní poruchu u starších pacientů. Při rozdělení pacientů podle věku nebyly mezi jednotlivými skupinami zaznamenány žádné rozdíly ve farmakokinetice solifenacinu, přestože u subjektů starších 80 let byl pozorován častější výskyt nežádoucích účinků. U zdravých starších dobrovolníků nebyl pozorován žádný vliv na kognitivní funkci [36]. V subanalýze větší studie bylo prokázáno, že aplikace 5–10 mg solifenacinu zlepšuje symptomy i QoL u pacientů ≥ 75 let, u kterých nezabrala léčba tolterodinem [39]. U pacientů starších 65 let s mírnou kognitivní poruchou nebyl pozorován žádný rozdíl v účinnosti solifenacinu v souvislosti s věkem. Ve srovnání s oxybutyninem ve formě IR byla léčba spojena s menším výskytem většiny nežádoucích účinků [35,40].
4.2.5.2.3 Tolterodin
V souvislosti s věkem nebyl prokázán žádný rozdíl v účinku ani výskytu nežádoucích účinků, ačkoli v populaci starších pacientů byla zaznamenána vyšší míra přerušení léčby u subjektů léčených pomocí tolterodinu i placeba [28]. Dvě RCT zahrnující populaci starších pacientů uvádí srovnatelný účinek a výskyt nežádoucích účinků jako u mladších pacientů [41–44]. Post-hoc analýza ukázala nepatrný vliv na kognitivní funkce. Nerandomizované srovnání uvádí méně častý výskyt deprese u pacientů léčených pomocí tolterodinu ve formě ER než při aplikaci oxybutyninu ve formě IR [45].
4.2.5.2.4 Darifenacin
Dvě RCT zahrnující populaci starších pacientů (jedna studie zahrnovala pacienty s UUI a druhá studie dobrovolníky) prokázaly ve srovnání s placebem účinnost darifenacinu bez rizika kognitivních změn (hodnoceno pomocí testování paměti) [46,47]. Jiná studie testující darifenacin a oxybutynin ve formě ER u starších subjektů uvádí srovnatelný účinek obou preparátů, léčba pomocí oxybutyninu ve formě ER však měla častější dopad na kognitivní funkci [30].
4.2.5.2.5 Trospium chlorid
Předpokládá se, že u zdravých jedinců trospium neprochází hematoencefalickou membránou. Dvě studie (EEG) zahrnující zdravé dobrovolníky neprokázaly žádné změny při podávání trospia, občasné změny při podávání tolterodinu a trvalé změny u pacientů, kteří užívali oxybutynin [48,49]. S ohledem na srovnání účinku a profilu nežádoucích účinků léčby pomocí trospia v různých věkových skupinách nemáme k dispozici žádné údaje. Podle některých důkazů však léčba pomocí trospia nezhoršuje u starších pacientů kognitivní funkci [31,50] a ve srovnání s placebem je účinná [51].
4.2.5.2.6 Fesoterodin
Nemáme k dispozici žádná data pro srovnání účinnosti a výskytu nežádoucích účinků při podávání fesoterodinu u starších vs. mladších pacientů. Analýza RCT testující efekt fesoterodinu potvrdila účinnost léčby u pacientů starších 75 let při aplikaci 8 mg, ale nikoli při aplikaci 4 mg [52]. U pacientů starších 75 let byla zaznamenána nižší míra adherence, studie však neuvádí vliv léčby na duševní stav pacientů [21,53,54]. U zdravých starších subjektů nebyl mezi fesoterodinem a placebem zaznamenán žádný rozdíl s ohledem na vliv léčby na kognitivní funkci [55].
4.2.5.2.7 Duloxetin u starších pacientů
Jedna RCT srovnává účinek duloxetinu a placeba u pacientek ve věku až 85 let, k dispozici však nejsou žádné výsledky, které by zohledňovaly stratifikaci pacientek podle věku.
4.2.5.2.8 Mirabegron
Dosud nebyla publikována žádná studie, která by hodnotila účinek mirabegronu u populace starších pacientů s UI.
4.2.5.2.9 Zobecňování důkazů na obecnou populaci starších pacientů
Není zcela jasné, do jaké míry lze údaje analýz a analýz podskupin z větších RCT zobecňovat na obecnou populaci starších pacientů. S ohledem na tuto problematiku může být přínosné hodnocení prevalence nežádoucích účinků léčby antimuskariniky v komunitních studiích [26].
Před zahájením léčby anticholinergiky u starších pacientů se doporučuje objektivní vyšetření a monitorování mentální funkce pacienta [56]. S ohledem na optimální nástroj pro hodnocení potenciálních kognitivních změn nebylo dosaženo konsenzu [37,52].
4.2.5.2.10 Kumulace anticholinergního účinku
Vzhledem k tomu, že řada preparátů vykazuje anticholinergní účinky, je třeba uvážit kumulativní efekt léčiv na kognitivní funkci [57].
4.2.5.2.11 Otázka
Jaký je vliv kumulace anticholinergního účinku (definováno pomocí škály ACB – anticholinergic cognitive burden scale) na kognitivní funkci starších pacientů, kteří trpí UI?
4.2.5.2.12 Důkazy
Dosud nebyly publikovány žádné studie, které by zahrnovaly výhradně starší pacienty s UI, k dispozici však máme data týkající se rizika v obecné populaci starších jedinců z observačních studií. Seznam léčiv s anticholinergním účinkem je k dispozici ze dvou zdrojů [57,58]. Dva systematické přehledy zahrnující převážně retrospektivní kohortové studie prokazují konzistentní souvislost mezi dlouhodobým užíváním anticholinergik a kognitivní dysfunkcí [59,60]. Longitudinální studie (2–4 roky) ukazují častější zhoršování kognitivní funkce u pacientů, kteří užívají anticholinergika v kombinaci s léky s možným anticholinergním účinkem [61,62].
Souhrn důkazů k části 4.2.5.2.12 
IR – okamžité uvolňování 4.2.5.2.13 Další doporučení pro aplikaci antimuskarinik u starších pacientů
4.2.5.2.13 Další doporučení pro aplikaci antimuskarinik u starších pacientů 
UI – močová inkontinence 4.2.6 Mirabegron
Mirabegron byl prvním klinicky dostupným agonistou β3-adrenergních receptorů, který je na trhu od roku 2013. β3-adrenergní receptory patří mezi predominantní β receptory exprimované buňkami hladké svaloviny detruzoru a předpokládá se, že jejich stimulace způsobuje relaxaci detruzoru.
Mirabegron byl testován ve studiích fáze II a III sponzorovaných farmaceutickými společnostmi. Dva systematické přehledy zahrnující všechny současné studie, které testují klinický účinek mirabegronu [63,64], uvádějí, že mirabegron při dávkování 25, 50 a 100 mg dosahuje významně větší redukce příhod inkontinence, urgence i frekvence mikce během 24 hod než placebo se srovnatelným výskytem nejčastějších nežádoucích účinků [63]. Míra kontinence se ve většině studií pohybuje v rozmezí 35–40 % u pacientů užívajících placebo a 43–50 % u pacientů užívajících mirabegron. Statisticky významné zlepšení se ve všech studiích týká pouze zlepšení symptomů, nikoli vyléčení UI. Redukce četnosti příhod úniku moči a počtu močení během 24 hod byla srovnatelná bez ohledu na to, zda pacienti již dříve užívali antimuskarinika, nebo nikoli.
Nejčastější nežádoucí účinky při léčbě mirabegronem zahrnují hypertenzi (7,3 %), nazofaryngitidu (3,4 %) a infekci močových cest (urinary tract infection – UTI) (3 %) [63].
Zlepšení účinku zaznamenané po 12 týdnech léčby v RCT testující účinek mirabegronu při dávkování 50/100 mg vs. tolterodinu ve formě ER při dávkování 4 mg přetrvalo ve všech skupinách i po 12 měsících. Studie uvádí následující míru kontinence po 12 měsících: 43 % při aplikaci 50 mg mirabegronu, 45 % při aplikaci 100 mg mirabegronu a 45 % při aplikaci 4 mg tolterodinu [65].
Při podávání dávky do 100 mg nebyl zaznamenán žádný případ prodloužení intervalu QTc na EKG [66] ani zvýšení nitroočního tlaku [67]. Mezi různými dávkami mirabegronu nebyl pozorován žádný významný rozdíl ve výskytu nežádoucích účinků [65].
Na základě hodnocení urodynamických parametrů u mužů s kombinovanou obstrukcí dolních cest močových (bladder outlet obstruction – BOO) a OAB bylo prokázáno, že léčba mirabegronem (50 nebo 100 mg) neměla nepříznivý vliv na urodynamické parametry (ve srovnání s placebem) [68].
Souhrn důkazů a doporučení k části 4.2.6 
UUI – urgentní močová inkontinence Po 12měsíční léčbě pomocí tolterodinu a mirabegronu byla v obou skupinách zaznamenána srovnatelná míra adherence (5,5 a 3,6 %), ačkoli míra incidence suchosti v ústech byla významně vyšší u pacientů léčených pomocí tolterodinu [65]. U pacientů, kteří užívali mirabegron, přímo korelovalo zlepšení objektivních cílových ukazatelů s klinicky významnými PROMs (OAB-q a PPBC) [69,70].
4.2.7 Medikamentózní léčba stresové močové inkontinence
Studie zkoumají efekt α-adrenoceptorů na zvýšení tlaku uzávěru močové trubice u žen jako potenciální mechanizmus léčby stresové močové inkontinence (SUI).
V Cochrane přehledu [71] bylo nalezeno 22 studií, které hodnotí léčbu predominantně SUI u žen pomocí adrenergních preparátů ve srovnání s placebem nebo posilováním svaloviny pánevního dna (PFMT). Jedenáct studií testuje účinek fenylpropanolaminu (tento přípravek byl v některých státech stažen z prodeje z důvodu vyššího rizika hemoragické mozkové cévní příhody). Přehled uvádí nepřesvědčivé důkazy o tom, že léčba vede k významnějšímu zlepšení symptomů SUI u žen než placebo. Studie srovnávající medikamentózní léčbu s PFMT uvádějí nekonzistentní výsledky. V letech 2007–2010 nebyly uveřejněny žádné nové studie. V současné době nejsou tyto léky registrovány pro léčbu UI.
Duloxetin inhibuje presynaptické zpětné vychytávání neurotransmiterů serotoninu (5-HT) a norepinefrinu (NE). Zvýšená koncentrace 5-HT a NE v synaptické štěrbině nervových buněk v sakrální části míchy podporuje stimulaci receptorů 5-HT a NE pudendálních motoneuronů, což vyvolá zvýšení klidového tonusu a kontrakční síly příčně pruhované svaloviny močové trubice.
Souhrn důkazů a doporučení k části 4.2.7 
* stupeň snížen na základě názoru odborníků 4.2.7.1 Otázky
Dosahuje léčba pomocí duloxetinu u dospělých pacientů lepšího výsledku s ohledem na zlepšení nebo vyléčení SUI a/nebo zlepšení QoL ve srovnání s žádnou léčbou?
Dosahuje léčba pomocí duloxetinu u dospělých pacientů lepšího výsledku s ohledem na zlepšení nebo vyléčení SUI a/nebo zlepšení QoL a/nebo je spojena s menším rizikem nežádoucích účinků než ostatní možnosti léčby?
4.2.7.2 Důkazy
Dva systematické přehledy (zahrnující 10 RCT) a jedna RCT hodnotí roli duloxetinu při léčbě ženské smíšené močové inkontinence (MUI) nebo SUI [5,71]. Pacienti obvykle užívali 80 mg duloxetinu denně po dobu 8–12 týdnů (v jedné ze studií byla povolena eskalace dávky až do 120 mg). Autoři jedné z RCT rozšířili interval sledování až na 36 týdnů a jako primární výsledný ukazatel užili skóre I-QoL (Incontinence Quality of Life).
Ve srovnání s placebem bylo při léčbě duloxetinem zaznamenáno zlepšení UI bez významného rozdílu mezi SUI a MUI. V jedné ze studií došlo k vyléčení UI přibližně u 10 % pacientek. Studie užívající skóre I-QoL jako primární cílový ukazatel nezaznamenala žádné zlepšení. Studie srovnávající 80 mg duloxetinu se samotným PFMT, PFMT + duloxetin a placebem [72] prokázala redukci inkontinence u pacientek léčených duloxetinem (vs. s PFMT nebo žádnou léčbou). Kombinovaná léčba vedla k celkově výraznějšímu zlepšení a zlepšení QoL než žádná léčba. Mezi PFMT a žádnou léčbou nebyl prokázán žádný signifikantní rozdíl.
Dvě otevřené studie s intervalem sledování ≥ 1 rok, které hodnotí dlouhodobý účinek duloxetinu u pacientek se SUI, uvádějí vysokou míru přerušení léčby [73,74].
Jiná studie hodnotí účinek duloxetinu při dávkování 80 mg denně (s možností titrace dávky do 120 mg denně) po dobu 12 týdnů u pacientek, které trpěly OAB, ovšem bez SUI [75]. Léčba duloxetinem vedla rovněž k významné redukci UUI.
Jiná studie [76] srovnává účinnost léčby pomocí PFMT + duloxetin vs. PFMT + placebo po dobu 16 týdnů, po níž následoval osmitýdenní cyklus PFMT u mužů, u nichž došlo ke vzniku inkontinence po prostatektomii. Ačkoli kombinace duloxetinu + PFMT významně zlepšila UI, efekt nepřetrval ani do konce studie, což nasvědčuje tomu, že duloxetin pouze urychluje léčbu, léčba však nezvyšuje podíl vyléčených pacientů.
Všechny krátkodobé studie uvádějí vysokou míru přerušení léčby v rozmezí přibližně 20–40 %, dlouhodobější studie dokonce 90% míru. Příčiny vysoké míry vysazení léčby zahrnovaly nedostatečnou účinnost léčby a vysokou míru incidence nežádoucích účinků jako nevolnost a zvracení (≥ 40 % pacientů), suchost v ústech, zácpa, závratě, nespavost, ospalost a únava.
4.2.8 Estrogeny
Estrogeny při léčbě UI lze podávat perorálně, transdermálně i vaginálně. Dostupné důkazy nasvědčují tomu, že na rozdíl od systémové léčby nezvyšuje vaginální aplikace estradiolu ani estriolu riziko tromboembolie, hypertrofie endometria ani karcinomu prsu [77–79]. Vaginální (lokální) léčba se užívá primárně pro léčbu vaginální atrofie u žen po menopauze.
4.2.8.1 Otázky
Vede perorální (systémová) léčba pomocí estrogenů u žen ke zlepšení nebo vyléčení UI ve srovnání s žádnou léčbou?
Vede vaginální (lokální) léčba pomocí estrogenu u žen ke zlepšení nebo vyléčení UI ve srovnání s žádnou léčbou nebo jinou formou aktivní léčby?
4.2.8.2 Důkazy
U pacientek se SUI neprokázala perorální aplikace konjugovaného ekvinního estrogenu, estradiolu ani estronu žádné zlepšení [80–82]. Dvě placebem kontrolované studie testující účinek subkutánní aplikace estradiolu nebo perorální aplikace estriolu neprokázaly žádné zlepšení UI [83].
Systémový přehled z databáze Cochrane z nedávné doby hodnotí lokální aplikaci estrogenu u žen po menopauze [77]. K dispozici je ještě aktuálnější přehled zabývající se využitím estrogenů při léčbě urogenitálních onemocnění [84]. Až do roku 2012 nebyla uveřejněna žádná další RCT. Cochrane přehled (datum vyhledávání: červen 2012) prokázal krátkodobé zlepšení symptomů UI při vaginální aplikaci estrogenu [77]. Autoři přehledu měli k dispozici malé studie nízké kvality, které srovnávaly vaginální aplikaci estrogenu s léčbou fenylpropanolaminem, PFMT, elektrickou stimulací a léčbou estrogenem v rámci doplňující léčby po operační korekci SUI. PFMT nabízela větší šanci na zlepšení než lokální léčba estrogeny, při srovnání ostatních modalit však nebyly zaznamenány žádné rozdíly. Jediná studie, která srovnává lokální aplikaci estrogenu s používáním pesaru, neprokázala žádný rozdíl v parametrech UI, ačkoli většina žen upřednostňovala vaginální kroužek. Jiná studie nezaznamenala v průběhu dvou let žádný výskyt nežádoucích účinků vaginální aplikace estradiolu u pacientek podstupujících léčbu vulvovaginální atrofie [85].
Vaginální estrogenní léčbu lze kombinovat s aplikací konjugovaného ekvinního estrogenu, estriolu nebo estradiolu pomocí pesaru, vaginálního kroužku nebo masti. V současné době neumožňují dostupné důkazy srovnávat různé typy estrogenu ani různé metody aplikace. Ideální délka léčby ani dlouhodobý účinek nejsou známy. RCT srovnávající účinek vaginálního kroužku s estradiolem s aplikací oxybutyninu ve formě ER neprokázala žádný rozdíl [86].
Souhrn důkazů a doporučení k části 4.2.8.2 
4.2.9 Desmopresin
Desmopresin je syntetický analog vazopresinu (rovněž označovaný jako antidiuretický hormon). Lék lze podávat perorálně, nazálně nebo injekčně. Desmopresin se nejčastěji užívá při léčbě diabetu insipidus a při podávání na noc rovněž při léčbě noční enurézy.
4.2.9.1 Otázky
Vede léčba pomocí desmopresinu u dospělých pacientů s UI ke zlepšení nebo vyléčení inkontinence a/nebo zlepšení QoL ve srovnání s žádnou léčbou?
Je léčba pomocí desmopresinu u dospělých pacientů s UI spojena s menším výskytem nežádoucích účinků ve srovnání jakoukoli jinou formou léčby?
4.2.9.2 Důkazy
4.2.9.2.1 Zlepšení inkontinence
Pouze malé množství studií zkoumá využití desmopresinu výhradně pro léčbu UI. Nebyl prokázán žádný efekt léku na noční inkontinenci. Ve dvou RCT srovnávajících desmopresin s placebem byla užita inkontinence během dne jako výsledný ukazatel. Během prvních 4 hod po podání léků bylo u žen zaznamenáno zmírnění inkontinence [87]. Dlouhodobé užívání desmopresinu vedlo ke zmírnění frekvence a urgence, u mužů i žen s OAB však léčba nevedla ke zlepšení UI [88]. Neexistují žádné důkazy s ohledem na míru vyléčení UI při léčbě desmopresinem ani srovnání desmopresinu s nemedikamentózními formami léčby u pacientů s UI.
4.2.9.2.2 Monitorování hyponatremie
Užívání desmopresinu je spojeno s rizikem vzniku hyponatremie (více informací viz EAU guidelines pro léčbu LUTS u mužů).
Souhrn důkazů a doporučení k části 4.2.9.2.2 
4.2.10 Medikamentózní léčba smíšené močové inkontinence
4.2.10.1 Otázka
Liší se výsledek medikamentózní léčby MUI od výsledku stejné léčby u pacientů s čistě stresovou nebo čistě urgentní komponentou UI?
4.2.10.2 Důkazy
Mnoho RCT zahrnuje pacientky se smíšenou inkontinencí s predominantními symptomy stresové inkontinence nebo urgentní inkontinence, k dispozici je však minimum dat pro srovnání smíšené inkontinence s inkontinencí s čistě stresovou nebo urgentní komponentou.
Souhrn důkazů a doporučení k části 4.2.10.2 
MUI – smíšená močová inkontinence Tolterodin
V RCT zahrnující 854 žen se MUI vedla léčba tolterodinem ve formě ER ke zlepšení urgentní, ale nikoli stresové inkontinence, což nasvědčuje tomu, že přítomnost stresové inkontinence nemá žádný vliv na účinek tolterodinu na urgentní komponentu [89]. Jiná studie (n = 1 380) uvádí srovnatelný efekt tolterodinu na redukci urgence a symptomů urgentní inkontinence bez ohledu na to, zda pacientky trpěly rovněž SUI [90]. Podobné výsledky byly zaznamenány při léčbě solifenacinem [91,92].
Duloxetin
Autoři RCT, která srovnává duloxetin vs. placebo u 588 pacientek, stratifikovali pacientky do tří skupin: inkontinence s převládající stresovou komponentou, urgentní komponentou nebo s vyváženou MUI. Léčba pomocí duloxetinu vedla ke zlepšení inkontinence a QoL ve všech skupinách [93].
Sekundární analýza příslušných subpopulací v jiné RCT (n = 553) uvádí srovnatelný účinek u pacientek se SUI i MUI léčených pomocí duloxetinu [94].
4.3 Operační léčba
V souladu s doporučeními NICE (UK National Institute for Healthcare and Clinical Excellence) [95] stanovili členové panelu následující kritéria, která musí splňovat centra a operatéři provádějící operační léčbu:
- operatér musí být odpovídajícím způsobem vyškolen,
- školení nesmí provádět lékař bez patřičné operační kvalifikace,
- u každého typu procedury musí operatér provádět dostatečný počet výkonů pro zachování své kvalifikace,
- operatér musí být schopen nabídnout alternativní operační řešení,
- operatér musí být schopen řešit komplikace operačního řešení,
- operatér musí zajistit dlouhodobé sledování v případě potřeby.
Operační řešení lze zvážit v následujících situacích:
- U žen s nekomplikovanou SUI, což znamená absenci anamnézy předchozí operace, absenci dysfunkce dolních močových cest (LUTD) neurogenního původu, absenci obtěžujícího prolapsu urogenitálních orgánů, a u pacientek, které nezvažují další těhotenství.
- U žen s komplikovanou SUI. Problematikou LUTD se zabývají EAU guidelines pro léčbu LUTD neurogenního původu [96].
- Do těchto guidelines byla zařazena rovněž problematika současně se vyskytujícího prolapsu urogenitálních orgánů s ohledem na léčbu inkontinence. Autoři však nekomentují samotnou léčbu prolapsu.
- U mužů se SUI, zejména u pacientů, u nichž došlo ke vzniku inkontinence po prostatektomii, kteří netrpí neurologickým onemocněním postihujícím dolní cesty močové.
- U pacientů s refrakterní DO inkontinencí.
Členové panelu se snaží zohledňovat i nejnovější techniky, pokud je považují za adekvátní, a zdůrazňují (kapitola 4.3.1.5.2), že nové technologie se v současné době užívají pouze v rámci výzkumného programu.
4.3.1 Ženy s nekomplikovanou SUI
4.3.1.1 Suburetrální páska
Dřívější klinické studie uvádějí následující požadavky na parametry suburetrální pásky: monofilamentózní, nevstřebatelný materiál (obvykle polypropylen) ve formě síťky o šířce 1–2 cm s poměrně velkými oky (makroporézní). Implantace suburetrální pásky představuje v současné době v Evropě nejčastější metodu operační léčby pro pacientky trpící SUI.
4.3.1.1.1 Otázka
Jaká je pravděpodobnost vyléčení SUI a výskyt nežádoucích účinků v horizontu jednoho roku v případě:
- implantace suburetrální syntetické pásky ve srovnání s kolposuspenzí podle Burche?
- užití jedné metody implantace suburetrální pásky ve srovnání s jinou metodou?
- užití jednoho směru implantace suburetrální pásky ve srovnání s jiným směrem?
4.3.1.1.2 Důkazy
Pro účely tohoto vydání guidelines byla provedena nová metaanalýza.
Implantace suburetrální pásky vs. kolposuspenze
Implantaci suburetrální pásky (retropubicky) s kolposuspenzí (otevřená a laparoskopická operace) srovnává 13 RCT (n = 1 037). Metaanalýza neprokázala žádný rozdíl v pacientkami udávané míře vyléčení 12 měsíců po výkonu [97–107]. Celková míra vyléčení udávaná pacientkami činila 75 %. Existují slabé důkazy o vyšší míře vyléčení uváděné klinickými lékaři 12 měsíců po implantaci suburetrální pásky (83 %) a kolposuspenzi (78 %) [100–107]. Při dlouhodobém sledování (až pět let) však nebyl zaznamenán žádný rozdíl v efektivitě léčby, velký podíl pacientů však nebyl k dispozici pro další sledování [99,108]. Výskyt mikční dysfunkce byl častější po kolposuspenzi (RR 0,34; 95% CI 0,16–0,7), zatímco k perforaci močového měchýře docházelo častěji po implantaci suburetrální pásky (15 vs. 9 % a 7 vs. 2 %, v tomto pořadí) [98,100,109–111].
Transobturatorní způsob aplikace vs. retropubický způsob aplikace
Metaanalýza provedená členy panelu EAU odhalila 34 RCT (5 786 žen), které srovnávají transobturatorní a retropubický způsob aplikace suburetrální pásky. S ohledem na míru vyléčení uváděnou pacientkami (77 %) a klinickými lékaři (85 %), 12 měsíců po výkonu nebyly zjištěny žádné rozdíly [112]. Mikční dysfunkce se vyskytovala méně často (4 %) po transobturatorním způsobu aplikace pásky než po retropubické aplikaci (7 %) stejně jako perforace močového měchýře (0,3 %) a uretrální perforace (5 %). Riziko vzniku de novo urgence činilo 6 % a riziko perforace vaginy 1,7 %. Výskyt chronické perineální bolesti 12 měsíců po výkonu uvádí 21 studií. Metaanalýza uvádí vyšší míru chronické perineální bolesti u žen, které podstoupily implantaci transobturatorní cestou (7 %), než retropubickou cestou (3 %).
Zavedení pásky ve směru přes kůži do vaginy vs. z vaginy do kůže
Systematický přehled Cochrane a metaanalýza ukazují, že zavedení pásky ve směru přes kůži do vaginy (shora dolů) bylo v případě užití retropubického způsobu méně účinné než zavedení pásky ve směru z vaginy do kůže (zdola nahoru) a rovněž souviselo s vyšší mírou výskytu mikční dysfunkce, perforace močového měchýře a eroze vaginy [113]. Jiný systematický přehled a metaanalýza ukazují, že při přímém srovnání byly při užití transobturatorního způsobu oba přístupy – přes kůži do vaginy (zvenku dovnitř) a z vaginy do kůže (zevnitř ven) – stejně účinné. Nepřímá srovnávací analýza však uvádí slabé důkazy pro vyšší míru výskytu mikční dysfunkce a poranění močového měchýře [114].
4.3.1.2 Adjustabilita
4.3.1.2.1 Otázky
Umožňuje implantace adjustabilní pásky u žen se SUI vyléčit onemocnění a zlepšit QoL, nebo je naopak spojena s nežádoucími účinky?
Jaká je účinnost implantace adjustabilní pásky ve srovnání s dalšími operačními metodami pro léčbu SUI?
4.3.1.2.2 Důkazy
Žádná RCT nehodnotí výsledek implantace adjustabilní pásky u žen se SUI. K dispozici máme velmi omezená data z kohortových studií, která hodnotí účinnost adjustabilní pásky, tyto studie však užívají odlišná kritéria pro zařazení do studií a různé definice pro hodnocení výsledku. Pouze malé množství studií zahrnuje dostatečný počet pacientů a disponuje dostatečně dlouhým intervalem sledování pro zajištění užitečných důkazů. Dostupné pásky mají odlišný design, což znesnadňuje stanovení obecných závěrů o tomto typu léčby.
4.3.1.3 Pásky implantované z jediné incize
4.3.1.3.1 Otázky
Může implantace pásky z jediné incize vést u pacientek se SUI k vyléčení inkontinence nebo zlepšení QoL nebo je léčba spojena s nežádoucími účinky?
Jaké je srovnání implantace pásky z jediné incize s jinými operačními metodami léčby SUI?
4.3.1.3.2 Důkazy
Ačkoli byla publikována řada studií, které hodnotí implantaci pásky z jediné incize, je třeba poznamenat, že jednotlivé pásky se liší svým technickým provedením, což může komplikovat stanovení obecných závěrů pro tuto léčebnou modalitu. Rovněž stojí za zmínku, že některé typy pásek byly staženy z prodeje (např. TVT Secur, Minitape), ačkoli některé současné metaanalýzy mohou zahrnovat údaje o léčbě s použitím tohoto typu pásky.
Existují důkazy, že implantace pásky z jediné incize je rychlejší a léčba je spojena s méně častým výskytem bolesti ve stehně, nebyl však zaznamenán žádný rozdíl ve výskytu chronické bolesti. Nemáme k dispozici dostatek důkazů, na jejichž základě by bylo možné prokázat existenci rozdílů mezi jednotlivými typy pásek implantovaných z jediné incize.
Nejnovější metaanalýza [115] a reanalýza Cochrane přehledu (po vyřazení dat týkajících se pásky TVT Secur) neprokázaly žádné rozdíly v účinnosti mezi páskami implantovanými z jediné incize a konvenčními suburetrálními páskami. Ne všechny typy pásek implantované z jediné incize byly hodnoceny v rámci RCT, může tedy být neuvážené předpokládat, že všechny typy pásek mají stejné technické parametry.
Souhrn důkazů k části 4.3.1.3.2 
UI – močová inkontinence, SUI – stresová močová inkontinence většina údajů pro implantaci slingu jedinou incizí pochází ze studií testujících tahuprostou vaginální pásku Secure (TVTS), a ačkoli se tato páska již nevyrábí, řada pacientek ji má implantovánu. Zobecnění výsledků léčby na populaci dospělých pacientek trpících SUI
Analýza populací zahrnutých do studií (zařazených do této metaanalýzy) nasvědčuje tomu, že výsledky lze zobecnit na populaci pacientek s převládající SUI, které netrpí klinicky závažnou LUTD. Dostupné důkazy však nejsou dostatečné pro volbu operační léčby u žen se MUI, závažným prolapsem pánevních orgánů nebo anamnézou předchozí operační léčby SUI. Výsledky metaanalýzy, kterou provedli členové panelu EAU [112], jsou konzistentní s výsledky systematického přehledu Cochrane [113] s tou výjimkou, že metaanalýza uvádí o něco vyšší objektivní míru vyléčení v případě užití retropubického způsobu zavedení (88 %) než v případě transobturatorního přístupu (84 %). Výstupy metaanalýzy EAU jsou konzistentní rovněž s dalším systematickým přehledem a metaanalýzou [116], rozdíly lze připisovat rozhodnutí členů panelu zohlednit pouze studie zahrnující min. 12měsíční sledování.
Sexuální funkce po implantaci suburetrální pásky
Systematický přehled uvádí, že nemáme k dispozici dostatek RCT, které by hodnotily dopad operační léčby inkontinence na sexuální funkci, autoři však zaznamenali snížení výskytu úniku moči během pohlavního styku [117]. Jedna RCT z nedávné doby [118] a kohortová studie [119] prokazují zlepšení sexuální aktivity po implantaci suburetrální pásky.
Operační léčba SUI u starší populace
Žádná RCT nesrovnává operační léčbu u mladších a starších pacientek, ačkoli některé subanalýzy RCT zahrnují srovnání skupin podle věku. Definice „starší populace“ se v jednotlivých studiích liší a autoři se nepokoušeli o definici tohoto termínu. Členové panelu se však pokusili identifikovat studie, ve kterých věkový rozdíl představoval významnou proměnnou.
RCT zahrnující 537 žen srovnávající retropubický a transobturatorní přístup ukazuje, že vyšší věk (nad 50 let) představoval nezávislý rizikový faktor pro neúspěch operace [120]. RCT, která hodnotí rizikové faktory pro selhání léčby pomocí tahuprosté vaginální pásky (TVT) a transobturatorní tahuprosté vaginální pásky (TVT-O) u 162 žen, prokázala, že věk představuje specifický rizikový faktor (OR 1,7 na dekádu) pro vznik recidivy po jednom roce [121]. Subanalýza souboru 655 žen po dvou letech sledování ukázala u starších žen větší pravděpodobnost pozitivního výsledku stresového testu (OR 3,7; 95% CI 1,7–7,97), menší pravděpodobnost objektivního i subjektivního zlepšení stresové i urgentní inkontinence a vyšší pravděpodobnost operační léčby SUI (OR 3,9; 95% CI 1,3–11,48). Nebyl zaznamenán žádný rozdíl v délce intervalu mezi operací a dosažením normální mikce [122].
Jiná RCT srovnávající okamžitou TVT s žádnou operací (odloženou TVT) u starších žen potvrdila účinnost operace s ohledem na zlepšení QoL a spokojenosti pacientek a vyšší míru výskytu komplikací [123].
Kohortová studie zahrnující 256 žen, které podstoupily implantaci transobturatorní pásky zevnitř ven, udává srovnatelnou účinnost léčby u mladších i starších žen, ale popisuje vyšší riziko vzniku de novo urgence u starších pacientek [124].
4.3.1.4 Otevřená a laparoskopická operace SUI
Za zlatý standard pro operační léčbu SUI se dříve považovala otevřená kolposuspenze. Tato technika rovněž sloužila jako referenční modalita pro srovnání s novějšími, méně invazivními operačními technikami v rámci RCT. Mezi tyto novější přístupy patří laparoskopické techniky, díky nimž lze kolposuspenzi provádět jako minimálně invazivní operaci.
Ačkoli by měly být výsledky otevřeného a laparoskopického přístupu hodnoceny v absolutních číslech, je důležité zohlednit rovněž všechny související komplikace, nežádoucí účinky a náklady na léčbu. Při hodnocení operační léčby SUI se užívají následující výsledné ukazatele:
- míra kontinence a počet epizod úniku moči,
- výskyt všeobecných komplikací a komplikací souvisejících s konkrétní technikou,
- všeobecná, specifická (týkající se UI) a související (týkající se sexuální a střevní funkce) s QoL.
4.3.1.4.1 Otázka
Jaká je účinnost otevřené a laparoskopické operace ve srovnání s dalšími chirurgickými technikami u žen se SUI s ohledem na možnost vyléčení nebo zlepšení inkontinence nebo QoL a riziko výskytu nežádoucích účinků?
4.3.1.4.2 Důkazy
Autoři měli k dispozici čtyři systematické přehledy, které se zabývají problematikou operační léčby SUI, zahrnující 46 RCT [96,125–127], žádná z RCT však nesrovnává operační léčbu s placebem.
Souhrn důkazů k části 4.3.1.4.2 
SUI – stresová močová inkontinence, UTI – infekce močových cest Otevřená kolposuspenze
Cochrane přehled [128] zahrnuje 46 studií (4 738 žen), které hodnotí léčbu pomocí otevřené kolposuspenze. Ve většině studií byla jako referenční modalita pro srovnání s experimentálními technikami užita otevřená kolposuspenze. Pro účely tohoto přehledu autoři zohlednili pouze absolutní efekt kolposuspenze, bez hodnocení všech srovnávacích údajů. Od publikace tohoto přehledu se neobjevily žádné další studie.
Během prvního roku byla u pacientek, které podstoupily otevřenou kolposuspenzi, zaznamenána přibližně 85–90% míra kontinence, míra opakovaného vzniku inkontinence činila 17 % do pěti let po operaci a 21 % více než pět let po operaci. Opakovaná operace pro léčbu UI byla nezbytná u 2 % pacientek. Pět let po kolposuspenzi byla zaznamenána vyšší míra výskytu enterokély/prolapsu klenby poševního/cervikálního prolapsu (42 %) a rektokély (49 %) než po implantaci TVT (23 % a 32 %, v tomto pořadí). Míra výskytu cystokély byla srovnatelná při užití kolposuspenze (37 %) i TVT (41 %).
Čtyři studie srovnávají kolposuspenzi podle Burche s operací podle Marshall Marchetti Krantze, jiná studie srovnává kolposuspenzi podle Burche s paravaginální plastikou.
Anteriorní kolporafie (přední poševní plastika)
Anteriorní kolporafie se v současné době považuje za zastaralou operační techniku pro léčbu UI. Deset studií z Cochrane přehledu [126] srovnává anteriorní kolporafii (385 žen) s kolposuspenzí (627 žen). U pacientek, které podstoupily anteriorní kolporafii, byla v průběhů sledování až pět let zaznamenána vyšší míra selhání s ohledem na UI a větší počet pacientek vyžadoval opakovanou operační léčbu inkontinence.
Implantace autologního fasciálního slingu
Cochrane přehled [126,129] uvádí 26 RCT, které zahrnují celkem 2 284 žen, které podstoupily implantaci autologního slingu ve srovnání s jinou operační technikou.
Sedm studií srovnává implantaci autologního slingu s kolposuspenzí. S výjimkou jedné vysoce kvalitní studie [130] se jednalo o studie nejrůznější kvality, vč. několika velmi malých studií s krátkým intervalem sledování. Metaanalýza prokázala rok po operaci srovnatelnou míru vyléčení onemocnění v případě implantace fasciálního slingu i kolposuspenze. Kolposuspenze byla spojena s nižším rizikem vzniku mikčních obtíží a UTI, ale vyšším rizikem perforace močového měchýře.
Srovnatelnou úspěšnost při implantaci autologního fasciálního slingu i suburetrální syntetické pásky uvádí 12 studií. Operace s užitím syntetického slingu však trvala kratší dobu a byla spojena s nižší mírou výskytu komplikací, vč. obtíží při močení. Šest studií, které srovnávají autologní fasciální sling s dalšími materiály, uvádí výsledky ve prospěch implantace tradičního autologního fasciálního slingu.
Laparoskopická kolposuspenze
Cochrane přehled [125] uvádí 22 RCT, z nichž 10 studií srovnává otevřenou a laparoskopickou kolposuspenzi, nebyly identifikovány žádné další studie. Ačkoli jsou tyto operace spojeny se srovnatelnou mírou subjektivního vyléčení, omezené důkazy nasvědčují tomu, že laparoskopická kolposuspenze dosahuje horších objektivních výsledků. Laparoskopická kolposuspenze je však spojena s menším rizikem vzniku komplikací a kratší hospitalizací.
Osm RCT srovnávajících laparoskopickou kolposuspenzi s implantací suburetrální pásky uvádí srovnatelné míry subjektivního vyléčení, míra objektivního vyléčení 18 měsíců po operaci však hovoří ve prospěch implantace suburetrální pásky. Obě techniky byly spojeny se srovnatelným výskytem komplikací, délka výkonu byla kratší při implantaci suburetrální pásky. Srovnáním kolposuspenze a implantace suburetrální pásky se zabývá kapitola 4.3.1.1.
4.3.1.5 Injekční léčba
4.3.1.5.1 Otázka
Vede injekční léčba speciální látky u žen se SUI k vyléčení inkontinence nebo zlepšení QoL nebo je spojena s výskytem nežádoucích účinků?
4.3.1.5.2 Důkazy
Autoři měli k dispozici dva Cochrane systematické přehledy [131,132] a jeden nezávislý systematický přehled [133] zahrnující 12 RCT nebo kvazi RCT, které testují injekční léčbu. Obecně měly studie pouze průměrnou kvalitu, malou velikost a řada z nich byla uveřejněna pouze ve formě abstrakt. Z důvodu širokého intervalu spolehlivosti nebylo možné provést metaanalýzu. Od této doby byly publikovány další dvě RCT [134,135].
Souhrn důkazů a doporučení k části 4.3.1.5.2 
SUI – stresová močová inkontinence *doporučení stanoveno na základě názoru odborníků O účinku konkrétní injekční léčby informuje řada případových studií. U všech testovaných přípravků bylo prokázáno krátkodobé zlepšení SUI. V roce 2006 NICE uveřejnil rozsáhlý přehled těchto případových studií [136], které přinesly pouze málo nových informací nad rámec důkazů z RCT. Byla uveřejněna pouze jediná placebem kontrolovaná RCT, která srovnává injekční aplikaci autologního tuku s aplikací fyziologického roztoku.
Srovnání s otevřenou operací
Dvě RCT srovnávají injekční aplikaci kolagenu s konvenční operační léčbou SUI (autologní sling vs. částice silikonu a kolagen vs. různé techniky). Studie uvádějí větší efekt a vyšší míru výskytu komplikací při otevřené operaci. Pro srovnání byla při injekční aplikaci kolagenu zaznamenána horší účinnost, ale srovnatelná míra spokojenosti pacientů a menší výskyt závažných komplikací [95,137].
Jiná studie uvádí vyšší riziko vzniku močové retence při periuretrální aplikaci injekce než při transuretrální aplikaci [138]. Současná malá RCT neprokázala rozdíl mezi aplikací kolagenu do oblasti lokalizované na úrovni střední části močové trubice nebo na úrovni hrdla močového měchýře [134].
4.3.2 Komplikovaná stresová močová inkontinence u žen
Tato kapitola se zabývá problematikou operační léčby u pacientek, které již podstoupily neúspěšnou operační léčbu SUI, a pacientek, které byly léčeny pomocí radioterapie, která zasáhla tkáně vaginy nebo močové trubice. LUTD neurologického původu se zabývají EAU guidelines pro léčbu LUTD neurogenního původu [96]. Toto vydání guidelines se zaměřuje rovněž na léčbu žen trpících prolapsem genitourinárních orgánů (viz kapitola 4.3.3).
4.3.2.1 Kolposuspenze nebo páska po neúspěšné operaci
Může se jednat o přetrvávající nebo recidivující SUI nebo vznik de novo UUI. V tomto případě je nezbytnou součástí diagnostiky pečlivé zhodnocení vč. urodynamického vyšetření.
4.3.2.1.1 Otázka
Jaká je úspěšnost různých typů operačních technik druhé volby u žen, u nichž selhala přechozí operační léčba SUI, s ohledem na vyléčení nebo zlepšení UI, zlepšení QoL nebo výskyt nežádoucích účinků?
4.3.2.1.2 Důkazy
Většina údajů pro léčbu SUI se týká primárních operací. Dokonce v případě uvedení operačních metod druhé volby nejsou obvykle výsledky uváděny odděleně. I v opačném případě je počet pacientů tak malý, že znemožňuje jakékoli smysluplné srovnání.
4th International Consultation on Incontinence zahrnuje přehled této problematiky [139], který sahá až do roku 2008. Toto téma hodnotí rovněž Ashok [140] a Lovatsis et al [141]. Členové panelu provedli aktuální přehled literatury.
Cochrane přehledy týkající se jednotlivých operačních technik nezahrnovaly samostatné hodnocení výsledků operační léčby druhé volby. Touto problematikou se zabývá aktuální protokol [142]. Byla nalezena pouze jediná RCT (pouze ve formě abstraktu) srovnávající TVT s laparoskopickou kolposuspenzí při léčbě pacientek s recidivující SUI. Tato malá studie uvádí v krátkodobém horizontu srovnatelnou míru vyléčení a výskytu nežádoucích účinků u obou operačních metod [111].
Post-hoc analýzy podskupin z kvalitních RCT, které srovnávají jednotlivé techniky, uvádějí rozporuplné důkazy s ohledem na relativní účinnost léčby [122,143–145]. Jedna velká nerandomizovaná komparativní série ukazuje, že míra vyléčení po více než dvou předchozích operacích činila 0 % pro otevřenou kolposuspenzi a 38 % pro užití fasciálního slingu [146].
Několik kohortových studií uvádí výsledky implantace TVT odděleně pro operaci první a druhé volby. Důkazy týkající se účinnosti implantace pásky retropubickým způsobem při operaci druhé volby jsou v rozporu s údaji jiných studií, které referují o stejných výsledcích po první a druhé operaci [147,148], zatímco jiné výzkumy ukazují horší výsledky pro operaci druhé volby [149,150]. Další protichůdné výsledky znesnadňují stanovení smysluplných závěrů.
Systematický přehled starších studií, které hodnotí léčbu SUI pomocí otevřené operace, ukazují, že dlouhodobé výsledky reoperací otevřenou kolposuspenzí jsou horší než výsledky operace s použitím autologního fasciálního slingu [151]. Po různých typech primárních operací byly publikovány úspěšné výsledky implantace suburetrální pásky. Při opakované implantaci TVT i operaci s „přitažením“ TVT se uvádějí dobré výsledky, údaje však pocházejí pouze z velmi malých případových studií.
Souhrn důkazů k části 4.3.2.1.2 
SUI – stresová močová inkontinence 4.3.2.2 Zevní kompresivní zařízení
Zevní kompresivní zařízení se stále hojně užívají při léčbě recidivující SUI po selhání předchozích operací a v případě, že předpokládáme, že převažuje selhání vnitřního svěračového mechanizmu, pro který je charakteristický velmi nízký leak point pressure nebo nízký uzavírací tlak v močové trubici. Tento nález by měl být potvrzen pomocí urodynamického vyšetření.
V současné době jsou k dispozici dvě intrakorporální zevní zařízení sloužící ke stlačení močové trubice – adjustabilní kompresivní zařízení (ACT) a umělý močový svěrač (AUS). Pomocí ultrazvukové nebo skiaskopické navigace se ACT v podobě dvou naplněných sférických balonků zavede na obě strany hrdla močového měchýře. Náplň obou balonků lze regulovat pomocí podkožně uloženého portu v oblasti labia majora. V nedávné době byl zaveden do klinické praxe adjustabilní AUS (Flowsecure). Přidaná hodnota tohoto zařízení spočívá v možnosti „podmíněné okluze“, která umožňuje reagovat na rychlé změny nitrobřišního tlaku.
Souhrn důkazů a doporučení k části 4.3.2.2.2 
SUI – stresová močová inkontinence, AUS – umělý močový svěrač, UI – močová inkontinence, ACT – adjustabilní kompresivní zařízení. 4.3.2.2.1 Otázky
- Umožňuje zavedení zevního kompresivního zařízení vyléčit inkontinenci a zlepšit QoL u žen se SUI nebo je spojeno s nežádoucími účinky?
- Jaké je srovnání zevního kompresivního zařízení s ostatními operačními metodami pro léčbu SUI?
4.3.2.2.2 Důkazy
Hlavní výhodou AUS ve srovnání s ostatními výkony užívanými pro léčbu inkontinence je skutečnost, že pacientům umožňuje močit normálním způsobem [152]. Nicméně byl prokázán výskyt nežádoucího účinku v podobě mikční dysfunkce, vzhledem k nedostatku informací o této komplikaci je však obtížné posoudit její skutečný význam. Vzhledem k významným rozdílům mezi jednotlivými zařízeními i mezi indikačními kritérii v jednotlivých publikovaných souborech nelze výsledky získané při užívání konkrétních zařízení zobecnit pro všeobecné použití adjustabilních zařízení. V nedávné době publikovaná zpráva uvádí standardizovanou terminologii užívanou pro záznam komplikací, které vznikají při implantaci těchto zařízení do oblasti pánevního dna [153].
Umělý močový svěrač
Předchozí přehled mechanických zařízení uvádí závěr, že nemáme k dispozici dostatek důkazů, které by podporovaly implantaci AUS u žen [154].
K dispozici máme několik případových studií, vč. čtyř souborů (n = 611), které zahrnují 45–215 pacientek s intervalem sledování v rozmezí jednoho měsíce až 25 let [155–158]. Hodnocení případových studií komplikuje zejména podíl žen s neurologickou dysfunkcí a žen, které podstoupily předchozí operační léčbu. U většiny pacientek došlo ke zlepšení stresové inkontinence, uvádí se 59–88% míra subjektivního vyléčení. Mezi nejčastější nežádoucí účinky patří mechanické selhání vyžadující revizi (až u 42 % pacientek po 10 letech) a explantaci (5,9–15 %). Retrospektivní soubor 215 pacientek s průměrnou dobou sledování šest let uvádí následující rizikové faktory pro selhání léčby: vyšší věk, přechozí kolposuspenzi podle Burche a ozáření oblasti pánve [158]. Další vysoce rizikové faktory pro explantaci zařízení zahrnovaly peroperační poranění močové trubice, měchýře nebo rekta [156].
V současné době byl nově zaveden do klinické praxe AUS s modifikovatelnou kapacitou, kterou lze upravovat pomocí samozatahovacího portu, zařízení je navíc schopno reagovat na náhlou zátěž. Soubor zahrnující 100 pacientek uvádí 28% míru explantace během čtyř let, zařízení bylo dále zdokonaleno a v současné době očekáváme aktualizované údaje [159]. První studie, které hodnotí laparoskopickou implantaci AUS, nezahrnují dodatečně velkou populaci pacientů ani dostatečně dlouhý interval sledování pro stanovení jakýchkoli závěrů [160,161].
Adjustabilní kompresivní zařízení
Existují čtyři případové studie (n = 349) s intervalem sledování 5–84 měsíců [162–165], které uvádějí míru objektivního vyléčení od 47 % až po 100% míru subjektivního vyléčení. U většiny pacientek však bylo pro dosažení kontinence nutné modifikovat objem balonku a u 21 % pacientek byla nutná explantace.
4.3.3 Ženy, které trpí současně stresovou močovou inkontinencí i prolapsem pánevních orgánů
Existuje jasná souvislost mezi prolapsem pánevních orgánů a SUI. Ačkoli problematika prolapsu není součástí těchto guidelines, dokument popisuje míru, jakou toto onemocnění ovlivňuje léčbu SUI za účelem hodnocení terapeutických možností u žen, které potřebují operační řešení prolapsu a současně trpí UI (symptomatickou inkontinencí nebo inkontinencí po léčbě prolapsu) a hodnocení role profylaktické antiinkontinenční operace u žen bez známek UI.
4.3.3.1 Otázky
- Umožňuje kombinovaná operace prolapsu pánevních orgánů a SUI u pacientek, které trpí oběma onemocněními, snížit incidenci pooperační UI ve srovnání s provedením operace z důvodu prolapsu?
- Umožňuje kombinovaná operace prolapsu pánevních orgánů a SUI u kontinentních pacientek snížit incidenci pooperační de novo vzniklé UI ve srovnání s provedením operace pouze z důvodu prolapsu?
- Umožňuje kombinovaná operace prolapsu pánevních orgánů a SUI u žen s prolapsem pánevních orgánů a skrytou SUI (která je zjevná pouze při stres testu prováděném při redukci prolapsu/urodynamickém vyšetření) snížit incidenci pooperační inkontinence ve srovnání s provedením operace pouze z důvodu prolapsu?
- Vede operace prolapsu pánevních orgánů u žen s prolapsem a OAB ke zlepšení symptomů OAB?
- Jakou spolehlivost, diagnostickou přesnost a prediktivní hodnotu nabízí u žen s prolapsem test spočívající v redukci prolapsu při identifikaci pacientek s rizikem vzniku de novo SUI po operaci prolapsu?
4.3.3.2 Důkazy
Cochrane přehled z roku 2013 zahrnuje 16 studií, které hodnotí funkci močového měchýře po operaci prolapsu pánevních orgánů [166]. Vznik subjektivní SUI uvádělo po opreraci prolapsu 434 z celkem 2 125 pacientek (20,4 %) v 16 studiích. De novo mikční dysfunkce byla zaznamenána u 109 z celkem 1 209 (9 %) pacientek v celkem 12 studiích.
- 1.Umožňuje kombinovaná operace prolapsu pánevních orgánů a SUI u pacientek s prolapsem snížit incidenci pooperační UI ve srovnání s provedením operace pouze z důvodu prolapsu?
Dvě kvalitní RCT hodnotí prevalenci pooperační SUI u žen, které podstoupily operační léčbu prolapsu (s operační korekcí inkontinence i bez ní). Obě studie zahrnovaly pacientky s prolapsem, které neuváděly symptomy SUI bez ohledu na objektivní nález.
Jedna studie srovnává abdominální sakrokolpopexi s/bez kolposuspenze podle Burche [167], druhá studie srovnává techniky vaginální korekce s/bez implantace suburetrální pásky [3]. V případě současné indikace výkonu pro léčbu inkontinence zaznamenaly obě studie 12 měsíců po operaci redukci SUI. Jedna ze studií uvádí vyšší incidenci nežádoucích účinků u pacientek podstupujících kombinovanou operaci [168]. Stejné výsledky uvádí Cochrane přehled i metaanalýza.
Dvě studie hodnotí výskyt pooperační SUI u pacientek, které tímto onemocněním trpěly již před operací. Borstad et al v rámci multicentrické studie randomizovali pacientky s prolapsem pánevních orgánů a SUI k implantaci TVT prováděné současně s korekcí prolapsu nebo tři měsíce po korekci prolapsu v případě, že stále přetrvávala SUI (n = 53). Rok po operaci nebyl mezi oběma skupinami zaznamenán žádný rozdíl s ohledem na míru kontinence, u 44 % žen, které nepodstoupily okamžitou implantaci TVT, nebylo provedení tohoto výkonu nutné a 29 % z nich bylo kontinentní [169].
Souhrn důkazů a doporučení k části 4.3.3.2 
UI – močová inkontinence, SUI – stresová močová inkontinence, OAB – hyperaktivní močový měchýř, POP – prolaps pánevních orgánů *doporučení stanoveno na základě názoru odborníků Costantini et al naopak při sledování žen s prolapsem pánevních orgánů a SUI, které byly randomizovány k abdominální korekci prolapsu s/bez kolposuspenze podle Burche (po uplynutí intervalu s mediánem 97 měsíců), zjistili, že dodatečná operační korekce SUI nevedla k lepšímu výsledku [170]. Naopak u většího procenta pacientek, které podstoupily kolposuspenzi podle Burche, došlo k de novo vzniku jímacích symptomů.
Závěrem lze říci, že je velmi obtížně zobecňovat výsledky studií, které užívají pro léčbu prolapsu a UI velmi odlišné operační techniky. Kombinovaná operace pravděpodobně umožňuje dosáhnout nižší míry pooperační SUI. Studie, které hodnotí implantaci suburetrální pásky, obecně uvádějí při srovnání s kombinovanou operací významnější rozdíly ve výsledcích týkajících se UI než studie testující jiné typy antiinkontinenčních výkonů. Nejdůležitější roli při volbě vhodné léčby hrají pravděpodobně individuální parametry. Je třeba vzít v úvahu, že ačkoli kombinovaná operace může zajistit kontinenci u více pacientek, riziko opakované operace (pakliže bude nezbytná) převáží potenciální benefit.
- 2.Prolaps pánevních orgánů u kontinentních žen
Cochrane přehled z roku 2013 zahrnuje šest studií, které ukazují < 12 měsíců po operaci 19% míru výskytu pooperační inkontinence u pacientek, které podstoupily kombinovanou operaci, a 32% míru u pacientek, které podstoupily pouze léčbu prolapsu. V této skupině 438 žen, které podstoupily současnou operační léčbu inkontinence a prolapsu, bylo u 62 (14 %) žen zabráněno vzniku de novo SUI (která by vznikla pouze po operaci prolapsu). Dříve uveřejněná RCT srovnávající operaci prolapsu s/bez kolposuspenze podle Burche u kontinentních pacientek, která byla aktualizována o údaje dlouhodobého sledování, ukazuje vyšší míru UI u žen léčených pomocí kolposuspenze [168].
- 3. Ženy se současně se vyskytujícím prolapsem pánevních orgánů a skrytou stresovou inkontinencí
Cochrane přehled z roku 2013 zahrnuje pět studií, které se zabývají touto problematikou. Celkově uvádějí tyto studie významně vyšší riziko pooperační SUI (uváděné pacientkami) pouze po operaci prolapsu než po kombinované operaci.
- 4. Ženy se současně se vyskytujícím prolapsem pánevních orgánů a OAB
K dispozici máme důkazy ze tří případových studií, které hodnotí pacientky se současně se vyskytujícím prolapsem pánevních orgánů a OAB s hodnocením symptom skóre inkontinence/OAB po operaci. Costantini et al hodnotili účinnost posteriorní plastiky na OAB/DO a uvádějí 70–75% míru zlepšení obou parametrů společně s 93% mírou úspěšné anatomické korekce [171]. Kummeling et al při hodnocení efektu modifikované laparoskopické sakrokolpopexe na urodynamické parametry uvádějí zlepšení, autoři nenalezli žádné důkazy podporující současné provedení profylaktické kolposuspenze [172]. Lee et al hodnotili roli předoperačního ultrazvukového vyšetření a BOOI při predikci symptomů OAB po anteriorní korekci prolapsu. Autoři zaznamenali významnou korelaci mezi nízkým předoperačním BOOI a pooperačním zlepšením symptomů OAB [173].
- 5. Stresový test s redukcí prolapsu
Údaje týkající se stresového testu s redukcí prolapsu jsou k dispozici ze studie CARE, která uvádí signifikantní rozdíly v urodynamické detekci stresové inkontinence při redukci prolapsu pomocí různých metod (od 6 % při užití pesaru až po 30 % při užití vaginálního spekula). Byla zaznamenána následující míra detekce: 16 % (manuální komprese), 20 % (pomocí tamponu) a 21 % (pomocí kleští) [174]. Duecy et al ve své studii diagnostikovali skrytou stresovou inkontinenci u přibližně třetiny pacientek při použití pesaru a přibližně u dvou třetin pacientek při manuální kompresi [175]. V další studii byla skrytá stresová inkontinence detekována u 19 % pacientek pomocí pesaru a nikoli pomocí urodynamického vyšetření, anamnézy nebo klinického vyšetření [176].
4.3.4 Divertikl močové trubice
Divertikl močové trubice je představován protruzí ve formě váčku, který je tvořen celou stěnou močové trubice nebo pouze vrstvou sliznice a nalézá se mezi periuretrální tkání a přední stěnou vaginy. Divertikl močové trubice může způsobovat vznik celé řady symptomů jako bolest, urgence, frekvence, recidivující UTI, vaginální výtok, dispareunie, mikční obtíže nebo UI.
- 1. Jaký je nejvhodnější diagnostický test u žen s klinickým podezřením na přítomnost divertiklu močové trubice?
Nejsou k dispozici žádné studie, které by hodnotily diagnostickou přesnost tohoto vyšetření. Případová studie zahrnující 27 pacientek uvádí, že endoluminální MR (vaginální nebo rektální) vykazuje lepší diagnostickou přesnost než videocystouretrografie [177]. Pathi et al v případové studii zahrnující 60 subjektů zaznamenali následující výsledky při užití MR: 100% senzitivitu, 83% specificitu, 92% pozitivní prediktivní hodnotu a 100% negativní prediktivní hodnotu [178]. Dwarkasing et al rovněž uvádějí 100% specificitu i senzitivitu při užití MR v souboru 60 pacientek [179]. Jiný soubor zahrnující 41 pacientek zaznamenal 25% diskrepanci mezi MR a operačními nálezy [180].
Souhrn důkazů a doporučení k části 4.3.4 
MR – magnetická rezonance, SUI – stresová močová inkontinence - 2. Jaká je relativní úspěšnost dostupných operačních možností léčby u žen s obtěžujícím divertiklem močové trubice?
4.3.4.1 Operační léčba
K dispozici nejsou žádné RCT. Nejčastější formou léčby v případových studiích je operační odstranění. Nicméně i při užití této modality může dojít k recidivě; Han et al uvádějí během jednoho roku 33% míru recidivy u pacientek s divertiklem ve tvaru písmene U a 60% míru u cirkumferenciálního divertiklu [181]. Ingber et al uvádějí 10,7% míru recidivy u 122 žen, které podstoupily divertikulektomii, s vyšším rizikem recidivy u pacientek s mnohočetnými nebo proximálně uloženými divertikly a pacientek po předchozí operaci v oblasti pánve [182]. SUI se může vyskytnout až u 20 % žen, které podstoupily divertikulektomii, tato SUI může vyžadovat další korekci [183–186]. Vznik de novo SUI je častější u pacientek s proximálně uloženými a většími divertikly (> 30 mm).
V divertiklech může dojít ke vzniku neoplazmatu (6 %), a to vč. invazivního adenokarcinomu [187].
4.3.5 SUI u mužů
4.3.5.1 Injekční léčba u mužů
Cíl injekční léčby spočívá ve zlepšení koaptace oblasti poškozeného svěrače. První výsledky však ukazují pouze omezenou účinnost této modality u mužů, u nichž došlo ke vzniku inkontinence po radikální prostatektomii [188,189].
4.3.5.1.1 Otázka
Vede injekční léčba speciální látky u mužů, u nichž došlo po prostatektomii ke vzniku inkontinence nebo SUI, k vyléčení inkontinence nebo zlepšení QoL nebo je léčba spojena s výskytem nežádoucích účinků?
4.3.5.1.2 Důkazy
Většina studií jsou případové studie s malým vzorkem pacientů. Malé kohortové studie testující různé látky uvádějí nedostatečný účinek [190,191]. Při užití hydrogelu polyakrylamidu bylo zaznamenáno malé zlepšení QoL, aniž by došlo k vyléčení UI [190]. Cochrane přehled týkající se operační léčby inkontinence u mužů po prostatektomii uvádí jednu studii, která splňovala vhodná zařazovací kritéria [192]. Prospektivní, randomizovaná studie srovnává AUS se silikonovými mikroimplantáty (Macroplastique™) u 45 pacientů. Kontinence bylo dosaženou u 82 % pacientů s implantovaným AUS a 46 % pacientů se silikonovými mikroimplantáty. U pacientů trpících závažnou inkontinencí byl zaznamenán výrazně horší výsledek při užití silikonových mikroimplantátů.
Souhrn důkazů k části 4.3.5.1.2 
QoL – kvalita života 4.3.5.2 Fixní mužská suburetrální páska
Spolu se zevními kompresivními zařízeními a injekční terapií se při léčbě inkontinence u mužů, k níž došlo v důsledku prostatektomie, užívá i mužská suburetrální páska. Páska se zavede pod močovou trubici a zafixuje pomocí retropubického nebo transobturatorního přístupu. Napětí je nastaveno během operace a nelze již po výkonu upravovat.
Pro obnovu kontinence pomocí pásky se v současné době nabízí dva postupy:
- obnova kontinence prostřednictvím komprese močové trubice (InVance®, ISTOP® TOMS, Argus®),
- obnova kontinence prostřednictvím repozice bulbu močové trubice (AdVance) [193].
AUS lze využít pro léčbu různě závažné inkontinence, zatímco implantace pásky se doporučuje pro léčbu mírné až středně závažné inkontinence. Definice mírné/středně závažné inkontinence však není jednoznačná. Ve většině studií bylo vyléčení onemocnění definováno jako potřeba žádné nebo pouze jediné bezpečnostní vložky během 24 hod. Někteří autoři užívají přísnější kritérium v podobě úniku < 2 g moči během 24hod pad testu [194].
4.3.5.2.1 Otázka
Vede implantace suburetrální pásky u mužů, u nichž došlo po prostatektomii ke vzniku SUI, k vyléčení inkontinence nebo zlepšení QoL nebo je implantace spojena s výskytem nežádoucích účinků?
4.3.5.2.2 Důkazy
K dispozici jsou tři aktuální přehledy, které se zabývají problematikou operační léčby inkontinence v důsledku prostatektomie [195–197]. Dále byla publikována řada nekontrolovaných případových studií, které popisují implantaci nejrůznějších typů pásek [198,199].
Byly uveřejněny výsledky implantace repoziční pásky (AdVance) po průměrné době sledování tři roky u 136 pacientů [200]. K dispozici jsou i starší údaje z dalších kohortových studií, které zahrnují více než 614 pacientů, kteří byli sledováni v průměru po dobu tří měsíců až tří let. Subjektivní míra vyléčení se pohybovala v rozmezí 8,6–73,7 %, (průměr 49,5 %). Radioterapie byla považována za negativní prognostický faktor [198]. Pooperační mikční dysfunkce se vyskytla u 5,7–1,3 % pacientů, výskyt eroze a chronické bolesti byl pouze ojedinělý (0–0,4 %) [194,200–202]. Celková míra selhání se pohybovala kolem 20 %.
Souhrn důkazů k části 4.3.5.2.2 
Dříve používané zařízení „InVance®“ bylo v některých zemích staženo z prodeje.
4.3.5.3 Adjustabilní suburetrální páska u mužů
Adjustabilní páska poskytuje možnost modifikovat tah (pásky) po výkonu. Pro léčbu mužské inkontinence jsou k dispozici tři hlavní systémy: Remeex®, Argus® a ATOMS.
4.3.5.3.1 Otázka
Vede implantace adjustabilní suburetrální pásky u mužů, u nichž došlo po prostatektomii ke vzniku SUI, k vyléčení nebo zlepšení inkontinence nebo zlepšení QoL nebo je implantace spojena s výskytem nežádoucích účinků?
4.3.5.3.2 Důkazy
K dispozici nejsou žádné RCT. Ve většině případů se jedná o prospektivní nebo retrospektivní případové studie s různě dlouhým intervalem sledování a odlišnými definicemi úspěšnosti léčby. Některé studie byly publikovány pouze ve formě abstrakt.
Souhrn důkazů k části 4.3.5.3.2 
SUI – stresová močová inkontinence Systém Remeex®
S ohledem na využití systému Remeex® byla publikována pouze dvě abstrakta s protichůdnými výsledky. Jedna ze studií, v níž bylo 19 pacientů sledováno po dobu téměř sedmi let, uvádí 70% míru úspěšnosti. Nebyl zaznamenán žádný případ explantace, infekce ani eroze. Ve druhé studii bylo 14 pacientů sledováno po dobu 25 měsíců. Pouze 36 % pacientů bylo s léčbou spokojeno a u řady pacientů bylo nutné provedení i opakovaných adjustací pásky. U 21 % pacientů došlo k mechanickému selhání zařízení [203].
Systém Argus®
Údaje týkající se využití systému Argus® jsou k dispozici pro celkem 404 mužů, pouze čtyři série však zahrnují více než 50 pacientů [204,205] a nejdelší interval sledování v těchto studiích činí 2,4 roku. Míra úspěšnosti se pohybuje v rozmezí 7–91,6 % (průměr 57,6 %), většinou se jedná o subjektivní vyléčení. Modifikace nastavení implantátu byla nutná ve 22,9–41,5 % případů [205]. K infekci zařízení došlo v 5,4–8 % případů [204]. Výskyt eroze se uvádí v rozmezí 5–10 % [206]. K perforaci močové trubice došlo u 2,7–16 % pacientů [204]. Bolest v místě implantace zařízení byla obvykle pouze přechodná, někteří pacienti uváděli rovněž chronickou bolest [204,206]. Tyto komplikace byly příčinou explantace zařízení v 10–15 % případů [205].
Systém ATOMS tvoří síťka s integrovaným adjustabilním polštářkem. Objem polštářku lze adjustovat pomocí titanového portu implantovaného do subkutánní tkáně v dolní části dutiny břišní. První výsledky ukazují 60,5% míru objektivního vyléčení a 23,7% míru zlepšení, devět pacientů vyžadovalo po operaci úpravu pásky [207,208].
4.3.5.4 Kompresivní zařízení u mužů
Zevní kompresivní zařízení lze rozdělit na dva typy: cirkumferenciální a non-cirkumferenciální kompresi lumen močové trubice [195]. Implantace AUS představuje standardní modalitu pro léčbu středně závažné až závažné SUI u mužů. Většina údajů týkajících se úspěšnosti implantace AUS a výskytu nežádoucích účinků pochází ze starších retrospektivních kohortových studií. RCT nebylo možné provést z důvodu absence referenční modality pro srovnání s AUS. Muži, kteří uvažují o implantaci AUS, by si měli být vědomi skutečnosti, že tato modalita není vhodná pro jedince, kteří nejsou způsobilí svěrač správně ovládat. Existuje několik známých komplikací souvisejících s implantací svěrače: mechanická porucha, konstrikce močové trubice způsobená fibrotickou tkání, eroze a infekce. Zařízení pro non-cirkumferenciální kompresi sestává ze dvou balonků umístěných v blízkosti místa vezikouretrální anastomózy. Balonky lze naplnit a objem pooperačně adjustovat prostřednictvím intraskrotálního portu.
4.3.5.4.1 Otázka
Vede užívání zevního kompresivního zařízení u mužů, u nichž došlo po prostatektomii ke vzniku SUI, k vyléčení nebo zlepšení inkontinence nebo zlepšení QoL nebo je léčba spojena s výskytem nežádoucích účinků?
4.3.5.4.2 Důkazy
Umělý močový svěrač
Ačkoli se implantace AUS v současné době považuje za standard pro léčbu SUI u mužů, k dispozici jsou pouze dva systematické přehledy [192,197] zahrnující poměrně omezené důkazy podprůměrné kvality, s výjimkou jedné RCT, která srovnává AUS s injekční léčbou [188]. Po implantaci AUS lze očekávat 80% míru kontinence, tato míra může být nižší u mužů, kteří dříve podstoupili ozařování pánevní oblasti [195].
Trigo Rocha et al uveřejnili prospektivní kohortovou studii zahrnující 40 pacientů, kteří byli sledováni po dobu 53 měsíců. Na základě všech urodynamických parametrů autoři prokázali, že pouze nízká compliance močového měchýře měla negativní vliv na výsledek [209]. Jiná retrospektivní studie neprokázala, že by urodynamické faktory měly negativní dopad na výsledek implantace AUS [210].
Souhrn důkazů a doporučení k části 4.3.5.4.2 
SUI – stresová močová inkontinence, AUS – umělý močový svěrač; ACT – umělé kompresivní zařízení. *termíny mírná a středně závažná inkontinence po prostatektomii nebyly definovány Při reoperaci lze užít transkorporální techniku, k dispozici však nejsou žádné důkazy prokazující úspěšnost tohoto přístupu [211]. Pro léčbu pacientů, kteří jsou i po implantaci 4cm manžety inkontinentní, byla použita technika implantace dvou manžet. Tato technika nevedla ke zlepšení kontroly UI, až použití manžety velikosti 3,5 cm eliminovalo potřebu použití druhé manžety [212,213]. Pacienti, kteří byli po implantaci AUS plně kontinentní, měli vysoké riziko eroze [214]. Jedna malá série uvádějící výsledky implantace AUS po selhání předchozí operace se zavedením pásky Advance neprokázala žádný rozdíl v účinnosti léčby mezi primární a sekundární implantací [215].
Non-cirkumferenciální kompresivní zařízení (ProAct®)
Při léčbě SUI u pacientů po prostatektomii byla testována implantace zařízení sestávajícího z balonků s adjustovatelným objemem umístěným zevně k proximální části bulbární močové trubice. Prospektivní kohortová studie (n = 128) uvádí „dobrý“ funkční výsledek u 68 % pacientů, v 18 % případů byla nutná explantace zařízení [216]. U skupiny pacientů, kteří podstoupili předchozí ozařování, uvádí studie pouze 46% míru úspěšnosti léčby a častější výskyt eroze močové trubice.
Kvazi randomizovaná studie srovnávající účinnost non-cirkumferenciálního kompresivního zařízení (ProAct®) a suburetrální pásky ukotvené do skeletu prokazuje srovnatelné zlepšení SUI (68 vs. 65 %) [217]. Jiná prospektivní série ukazuje častý výskyt nežádoucích účinků s vysokou mírou explantace 11–58 % [197,218–221]. Studie ve formě dotazníku odhalila, že 50 % pacientů stále významně obtěžovala přetrvávající inkontinence [222]. Další typy AUS jsou předmětem probíhajícího hodnocení před tím, než budou uvedeny na trh.
4.3.6 Operační léčba refrakterní hyperaktivity detruzoru
4.3.6.1 Injekční aplikace botulotoxinu A do stěny močového měchýře
Onabotulotoxin A (onabotA; BOTOX®) 100 U je rozpuštěn v 10 ml fyziologického roztoku a injekčně se aplikuje do 20 různých míst do stěny močového měchýře nad trigonem (0,5 ml na jedno místo). Tento postup byl v Evropě registrován pro léčbu OAB s přetrvávající nebo refrakterní UUI u dospělých pacientů obou pohlaví, ačkoli registrační studie zahrnovaly pouze malý podíl mužů [223,224]. Je třeba vést v patrnosti, že jiné dávky nebo formy botulotoxinu A, stejně jako léčba pomocí abobotulotoxinu A a incobotulotoxinu A, nebyly schváleny pro léčbu UUI. Dávkování užívané při léčbě pomocí onabotA nelze zobecňovat na ostatní typy botulotoxinu A. Při opakované aplikaci toxinu byl zaznamenán přetrvávající účinek, míra vysazení léčby však může být vysoká. Nejvýznamnější nežádoucí účinky při aplikaci 100 U onabotA v rámci registračních studií zahrnovaly UTI a větší objem postmikčního rezidua, což může vyžadovat čistou intermitentní katetrizaci [225].
4.3.6.1.1 Otázka
Dosahuje léčba pomocí onabotA u dospělých pacientů s ohledem na zlepšení nebo vyléčení UUI lepšího výsledku ve srovnání s žádnou léčbou?
4.3.6.1.2 Důkazy
Na základě výsledků studie testující vhodné dávkování, která stanovila 100 U onabotA jako ideální velikost dávky, byly publikovány dvě randomizované studie fáze III, v nichž bylo randomizováno (1 : 1) celkem 1 105 inkontinentních pacientů s OAB, u nichž léčba anticholinergiky nevedla k dostatečnému zlepšení symptomů, k injekční aplikaci onabotA (100 U) nebo fyziologického roztoku do stěny močového měchýře. Na počátku bylo zaznamenáno průměrně > 5 příhod UUI, 12 močení/den a malý objem postmikčního rezidua. Po 12 týdnech došlo u pacientů léčených pomocí onabotA k redukci příhod UUI na polovinu a počet močení/den se snížil o více než dva. Celkem 22,9 % pacientů léčených pomocí onabotA bylo plně kontinentních, ve skupině pacientů léčených pomocí fyziologického roztoku tato míra činila pouze 6,5 % [226].
Léčba pomocí onabotA vedla k významnému zlepšení QoL, což ukazuje > 60 % pozitivních odpovědí v dotazníku TBS ve 12. týdnu, což je dvojnásobek, než uváděli pacienti léčení pomocí fyziologického roztoku. Kohortové studie prokazují účinnost injekční aplikace onabotA u populace starších a „frail“ pacientů [227], ačkoli v této skupině může být zaznamenána nižší míra úspěšnosti a větší objem PVR (> 150 ml).
V nedávné době publikovaná RCT srovnávající injekci onabotA (100 U) se solifenacinem (s možností eskalace dávky nebo přechodu na trospium u pacientů užívajících solifenacin) prokázala srovnatelné zlepšení UUI v průběhu šesti měsíců léčby [228]. U pacientů léčených pomocí onabotA byla pravděpodobnost vyléčení UUI vyšší (27 vs. 13 %; p = 0,003), ale rovněž vyšší riziko výskytu močové retence v počátečních dvou měsících (5 vs. 0 %) a častější výskyt UTI (33 vs. 13 %). Pacienti léčení pomocí antimuskarinik uváděli častější výskyt suchosti v ústech.
Souhrn důkazů a doporučení k části 4.3.6.1.2 
UUI – urgentní močová inkontinence, QoL – kvalita života, UTI – infekce močových cest 4.3.6.2 Stimulace sakrálních nervů (neuromodulace)
V první fázi dvoudobé implantace se perkutánně pod skiaskopickou kontrolou zavedou elektrody do sakrálního otvoru podél sakrálních nervů, obvykle S3. V minulosti se užívala dočasná drátěná elektroda. V současné době se užívá pro delší testování permanentní hrotová elektroda. Pacienti, u nichž dojde k redukci vybraných symptomů UUI během testovací fáze, představují vhodné kandidáty pro plnou implantaci, vč. pulzního generátoru.
4.3.6.2.1 Otázka
Jaká je klinická účinnost neuromodulace sakrálních nervů u dospělých pacientů s refrakterní UUI ve srovnáními s dalšími terapeutickými modalitami?
4.3.6.2.2 Důkazy
Všechny randomizované studie vykazují následující limitaci: hodnotitelé ani pacienti nebyli zaslepeni s ohledem na přiřazení terapeutické modality a všechny zařazené subjekty musely reagovat na léčbu v rámci testovací fáze před randomizací. Cochrane přehled zahrnující publikace uveřejněné do března 2008 [229] zahrnuje tři RCT, které hodnotí stimulaci sakrálních nervů u pacientů s refrakterní UUI.
Jedna studie srovnává pacienty, kteří podstoupili okamžitou implantaci, s pacienty kontrolního souboru, kteří byli léčeni pomocí medikamentózní léčby a odložené implantace až za šest měsíců. U 50 % pacientů, kteří podstoupili okamžitou implantaci, došlo k > 90% zlepšení UUI za šest měsíců vs. 1,6% zlepšení v kontrolní skupině [13]. Druhá RCT studie [230] uvádí srovnatelné výsledky, pacienti byli zahrnuti i do předchozí studie [13]. Weil et al [230] prokázali, že efekt na obecnou QoL (hodnoceno pomocí SF-36) byl nejasný, protože mezi skupinami byl zaznamenán rozdíl pouze v jediné doméně z osmi.
Byly hodnoceny výsledky 17 případových studií zahrnujících pacienty s UUI, kteří podstoupili stimulaci sakrálních nervů (v počáteční fázi získávání zkušeností s touto metodou) [231]. Po době sledování v rozmezí 1–3 roky došlo přibližně u 50 % pacientů s UUI k > 90% redukci UI, u 25 % pacientů byla zaznamenána 50–90% míra zlepšení a u 25 % pacientů < 50% míra zlepšení. Dvě případové studie popisující výsledky neuromodulace sakrálních nervů s průměrným intervalem sledování alespoň čtyři roky [232,233] uvádějí přetrvávající úspěšnost (> 50% zlepšení původních symptomů) u přibližně 50 pacientů, kteří byli stále sledováni. Míra vyléčení UUI činila 15 % [233].
Souhrn důkazů a doporučení k části 4.3.6.2.2 
UUI – urgentní močová inkontinence Nežádoucí účinky po implantaci se vyskytovaly u 50 % pacientů, operační revize byla nezbytná u 33–41 % pacientů [232,233]. Subanalýza RCT srovnává výsledky léčby UUI u pacientů, kteří trpěli hyperaktivitou detruzoru před implantací, a pacientů bez této poruchy. V obou skupinách pacientů (s/bez urodynamicky prokázanou hyperaktivitou detruzoru) byly zaznamenány srovnatelné výsledky úspěšnosti léčby [234].
4.3.6.3 Cystoplastika/derivace moči
4.3.6.3.1 Augmentační cystoplastika
Při augmentační cystoplastice (označované rovněž jako „clam cystoplastika“) se detubularizovaný střevní segment vloží jako záplata do rozpolcené stěny močového měchýře. Nejčastěji se užívá segment distálního ilea, ačkoli lze použít jakýkoli střevní segment, pokud má jeho mezenterium dostatečnou délku. Jedna studie neprokázala žádný rozdíl mezi tím, zda byl rozpolcující řez stěny močového měchýře proveden v sagitální nebo koronální rovině [235,236].
Žádná RCT nesrovnává augmentaci močového měchýře s jinými modalitami léčby UUI. Augmentace močového měchýře se nejčastěji užívá při korekci hyperaktivity detruzoru neurogenního původu nebo léčbě měchýře o malé kapacitě a nízké complianci v důsledku fibrózy, tuberkulózy, ozáření nebo chronické infekce.
Největší studie, která hodnotí augmentaci močového měchýře, zahrnuje smíšenou populaci 51 žen s idiopatickou a neurogenní UUI [237]. Po průměrné době sledování 74,5 měsíce bylo pouze 53 % pacientek kontinentních a spokojených s výsledkem operace, u 25 % pacientek docházelo k občasnému úniku moči a u 18 % pacientek UUI přetrvala. Zdá se, že výsledky léčby u pacientek s idiopatickou hyperaktivitou detruzoru (58 %) byly méně uspokojivé než u pacientek s neurogenní UUI (90 %).
Výskyt nežádoucích účinků byl častý a je uveden v přehledu více než 267 pacientů sledovaných v rozmezí 5–17 let (61 z nich mělo non-neurogenní UUI) [238]. Mnoho pacientů musí navíc pro dosažení kompletního vyprázdnění močového měchýře provádět čistou intermitentní selfkatetrizaci (tab. 4).
Tab. 3. Komplikace vyskytující se při augmentaci močového měchýře. 
4.3.6.3.2 Myektomie detruzoru (autoaugmentace močového měchýře)
Cíl myektomie detruzoru spočívá ve zvětšení kapacity močového měchýře a snížení tlaku během jeho plnění provedením incize nebo excize části svaloviny detruzoru, což vede ke vzniku slizniční výdutě močového měchýře neboli pseudodivertiklu. Tato technika byla poprvé popsána jako alternativa augmentace močového měchýře u dětí [239]. Dvě případové studie [240,241] zahrnující dospělé pacienty s idiopatickou a neurogenní dysfunkcí močového měchýře uvádějí špatné dlouhodobé výsledky v důsledku fibrózy pseudodivertiklu. Tato technika se dnes téměř neužívá.
4.3.6.3.3 Derivace moči
Derivace moči představuje alternativu pro pacienty, kteří odmítnou podstoupit opakovanou operaci UI. Žádná studie však nehodnotí tuto techniku při léčbě non-neurogenní močové inkontinence [235].
Souhrn důkazů a doporučení k části 4.3.6.3.3 
UI – močová inkontinence 4.3.7 Operační léčba u pacientů se smíšenou močovou inkontinencí
4.3.7.1 Otázka
Liší se výsledek operační léčby u dospělých pacientů se MUI od výsledku stejného typu léčby u pacientů s čistě SUI nebo čistě UUI?
4.3.7.2 Důkazy
Řada RCT zahrnuje pacienty s čistě SUI, čistě UUI i pacienty se MUI. Pouze minimum studií však uvádí výsledky samostatně pro jednotlivé typy inkontinence.
Souhrn důkazů a doporučení k části 4.3.7.2 
MUI – smíšená močová inkontinence, SUI – stresová močová inkontinence *zvýšeno na základě konsenzu členů panelu Transvaginální obturatorní páska
RCT zahrnující 96 žen se MUI uvádí výraznější objektivní zlepšení u pacientek, které podstoupily implantaci transvaginální obturatorní pásky + operaci podle Ingelmana Sundberga, než u pacientek, které podstoupily pouze implantaci transvaginální obturatorní pásky [242].
Post-hoc analýza studie SISTER prokázala u žen, které podstoupily implantaci autologního fasciálního slingu nebo kolposuspenzi podle Burche, horší výsledky u těch pacientek, které trpěly před operací urgencí [122]. Podobný post-hoc přehled jiné RCT srovnávající transobturatorní a retropubickou implantaci suburetrální pásky prokázal větší pravděpodobnost selhání léčby u pacientek s urgencí větší intenzity [143]. Dřívější studie však prokázaly, že operační léčba dosahuje podobného výsledku bez ohledu na to, zda pacientka trpěla před operací urgencí, nebo nikoli (tato studie zahrnovala pouze minimum pacientek s urodynamicky prokázanou hyperaktivitou detruzoru).
Případové studie obvykle ukazují horší výsledky u pacientek se MUI než s čistě SUI. Případová studie zahrnující 192 žen, které podstoupily implantaci suburetrální pásky, ukazuje nižší míru celkové spokojenosti u žen se smíšenými symptomy a hyperaktivitou detruzoru při předoperačním urodynamickém vyšetření než u pacientek s čistě SUI a normálním urodynamickým vyšetřením (75 vs. 98 %) [243]. Srovnání dvou paralelních kohort pacientek, které podstoupily operační léčbu SUI, s/bez hyperaktivity detruzoru, uvádějí horší výsledky u žen se MUI [244].
V kohortě zahrnující 450 žen bylo prokázáno, že u pacientek se MUI s predominantně urgentními symptomy klesla míra úspěšnosti léčby na 52 % ve srovnání s 80% mírou u pacientek se MUI s predominantně stresovými symptomy [245]. Ve studii zahrnující 1 113 žen, které podstoupily implantaci transvaginální obturatorní pásky, byla zaznamenána stejná míra vyléčení SUI bez ohledu na to, zda se jednalo o MUI s predominantně urgentními symptomy nebo predominantně stresovými symptomy. U pacientek se MUI s predominantně stresovými symptomy byly zaznamenány významně lepší celkové výsledky než u žen s predominantně urgentními symptomy [246].
Výsledky léčby u pacientek s preexistující urgentní inkontinencí však zůstávají nejasné.
4.3.8 Operační řešení močové inkontinence u starších pacientů
Žádná RCT nesrovná operační léčbu u starších a mladších žen, subanalýzy některých RCT však zahrnují srovnání souborů starších a mladších pacientek.
RCT zahrnující 537 žen, která srovnává retropubickou a transobturatorní implantaci pásky, ukazuje u pacientek nad 50 let s každou další dekádou pokles míry vyléčení a zvýšení míry selhání léčby [247]. RCT, která hodnotí rizikové faktory pro selhání implantace TVT vs. TVT-O u 162 žen, ukazuje, že věk představuje specifický rizikový faktor (OR 1,7 na jednu dekádu) pro vznik recidivy během jednoho roku [121]. Subanalýza studie SISTER zahrnující 655 žen po dvou letech sledování ukázala u starších pacientek vyšší pravděpodobnost pozitivního výsledku stresového testu (OR 3,7; 95% CI 1,7–7,97), menší pravděpodobnost objektivního i subjektivního zlepšení stresové a UUI a vyšší riziko reoperace SUI (OR 3,9; 95% CI 1,3–11,48). Nebyly zjištěny žádné rozdíly v délce intervalu do obnovy normální mikce [122].
Jiná RCT srovnávající okamžitou a odloženou implantaci TVT u starších žen potvrdila signifikantní efekt u operovaných žen, celkově však byla zaznamenána vyšší míra komplikací, zejména perforace močového měchýře (22 %) a močové retence (13 %) [123].
Kohortová studie zahrnující 256 žen, které podstoupily implantaci TVT-O (zevnitř-ven), uvádí srovnatelnou úspěšnost léčby u starších i mladších žen, u starších pacientek však bylo zaznamenáno vyšší riziko vzniku de novo urgence [124].
Kohortové studie prokazují účinnost léčby pomocí onabotA u starších a frail starších pacientů [227,248], ačkoli srovnání jednotlivých skupin ukazuje nižší míru úspěšnosti a větší objem postmikčního rezidua (> 150 ml) u této populace pacientů.
Souhrn důkazů a doporučení k části 4.3.8 
SUI – stresová močová inkontinence, UI – močová inkontinence 4.3.9 Literatura
- Shamliyan T, Wyman J, Kane RL. Nonsurgical treatments for urinary incontinence in adult women: diagnosis and comparative effectiveness [Internet]. Rockville: Agency for Healthcare Research and Quality (US); 2012 Apr. Report No.: 11(12)-EHC074-EF. AHRQ Comparative Effectiveness Reviews.
- Chapple C, Khullar V, Gabriel Z et al. The effects of antimuscarinic treatments in overactive bladder: a systematic review and meta-analysis. Eur Urol 2005; 48(1): 5–26.
- Chapple CR, Khullar V, Gabriel Z et al. The effects of antimuscarinic treatments in overactive bladder: an update of a systematic review and meta-analysis. Eur Urol 2008; 54(3): 543–562. doi: 10.1016/j.eururo.2008.06.047.
- McDonagh MS, Selover D, Santa J et al. Drug class review: agents for overactive bladder. Final report Update 4. Portland: Oregon Health & Science University; 2009 Drug Class Reviews.
- Shamliyan TA, Kane RL, Wyman J et al. Systematic review: randomized, controlled trials of nonsurgical treatments for urinary incontinence in women. Ann Intern Med 2008; 148(6): 459–473.
- Hartmann KE, McPheeters ML, Biller DH et al. Treatment of overactive bladder in women. Evid Rep Technol Assess (Full Rep) 2009; 187 : 1–120.
- Novara G, Galfano A, Secco S et al. A systematic review and meta-analysis of randomized controlled trials with antimuscarinic drugs for overactive bladder. Eur Urol 2008; 54(4): 740–763. doi: 10.1016/j.eururo.2008.06.080.
- Chapple C, Van Kerrebroeck P, Tubaro A et al. Clinical efficacy, safety, and tolerability of once-daily fesoterodine in subjects with overactive bladder. Eur Urol 2007; 52(4): 1204–1212.
- Herschorn S, Swift S, Guan Z et al. Comparison of fesoterodine and tolterodine extended release for the treatment of overactive bladder: a head-to-head placebo-controlled trial. BJU Int 2010; 105(1): 58–66. doi: 10.1111/j.1464-410X.2009.09086.x.
- Goode PS, Burgio KL, Richter HE et al. Incontinence in older women. JAMA 2010; 303(21): 2172–2181. doi: 10.1001/jama.2010.749.
- Gormley EA, Lightner DJ, Burgio KL et al. Diagnosis and treatment of overactive bladder (non-neurogenic) in adults: AUA/SUFU guideline. J Urol 2012; 188 (Suppl 6): 2455–2463. doi: 10.1016/j.juro.2012.09.079.
- Rai B, Cody JD, Alhasso A et al. Anticholinergic drugs versus non-drug active therapies for non-neurogenic overactive bladder syndrome in adults. Cochrane Database Syst Rev 2012; 12: CD003193. doi: 10.1002/14651858.CD003193.pub4.
- Schmidt RA, Jonas U, Oleson KA et al. Sacral nerve stimulation for treatment of refractory urinary urge incontinence. Sacral Nerve Stimulation Study Group. J Urol 1999; 162(2): 352–357.
- Burgio KL, Goode PS, Johnson TM et al. Behavioral versus drug treatment for overactive bladder in men: the Male Overactive Bladder Treatment in Veterans (MOTIVE) Trial. J Am Geriatr Soc 2011; 59(12): 2209–2216. doi: 10.1111/j.1532-5415.2011.03724.x.
- Mattiasson A, Masala A, Morton R et al. Efficacy of simplified bladder training in patients with overactive bladder receiving a solifenacin flexible-dose regimen: results from a randomized study. BJU Int 2010; 105(8): 1126–1135. doi: 10.1111/j.1464-410X.2009.08910.x.
- Soomro NA, Khadra MH, Robson W et al. A crossover randomized trial of transcutaneous electrical nerve stimulation and oxybutynin in patients with detrusor instability. J Urol 2001; 166(1): 146–149.
- Svihra J, Kurca E, Luptak J et al. Neuromodulative treatment of overactive bladder – noninvasive tibial nerve stimulation. Bratisl Lek Listy 2002; 103(12): 480–483.
- Franzén K, Johansson JE, Lauridsen I et al. Electrical stimulation compared with tolterodine for treatment of urge/urge incontinence amongst women – a randomized controlled trial. Int Urogynecol J 2010; 21(12): 1517–1524. doi: 10.1007/s00192-010-1213-2.
- Sancaktar M, Ceyhan ST, Akyo I et al. The outcome of adding peripheral neuromodulation (Stoller afferent neurostimulation) to anti-muscarinic therapy in women with severe overactive bladder. Gynecol Endocrinol 2010; 26(10): 729–732. doi: 10.3109/09513591003649815.
- Veenboer PW, Bosch JL. Long-term adherence to antimuscarinic therapy in everyday practice: a systematic review. J Urol 2014; 191(4): 1003–1008. doi: 10.1016/j.juro.2013.10.046.
- Sand PK, Heesakkers J, Kraus SR et al. Long-term safety, tolerability and efficacy of fesoterodine in subjects with overactive bladder symptoms stratified by age: pooled analysis of two open-label extension studies. Drugs Aging 2012; 29(2): 119–131. doi: 10.2165/11597970-000000000-00000.
- Scarpero H, Sand PK, Kelleher CJ et al. Long-term safety, tolerability and efficacy of fesoterodine treatment in men and women with overactive bladder symptoms. Curr Med Res Opin 2011; 27(5): 921–930. doi: 10.1185/03007995.2011.559581.
- Sears CL, Lewis C, Noel K et al. Overactive bladder medication adherence when medication is free to patients. J Urol 2010; 183(3): 1077–1081. doi: 10.1016/j.juro.2009.11.026.
- DuBeau CE, Kuchel GA, Johnson T et al. Incontinence in the frail elderly: report from the 4th International Consultation on Incontinence. Neurourol Urodyn 2010; 29(1): 165–178. doi: 10.1002/nau.20842.
- Fink HA, Taylor BC, Tacklind JW et al. Treatment interventions in nursing home residents with urinary incontinence: a systematic review of randomized trials. Mayo Clin Proc 2008; 83(12): 1332–1343. doi: 10.1016/S0025-6196(11)60781-7.
- Ancelin ML, Artero S, Portet F et al. Non-degenerative mild cognitive impairment in elderly people and use of anticholinergic drugs: longitudinal cohort study. BMJ 2006; 332(7539): 455–459.
- Tannenbaum C, Paquette A, Hilmer S et al. A systematic review of amnestic and non-amnestic mild cognitive impairment induced by anticholinergic, antihistamine, GABAergic and opioid drugs. Drugs Aging 2012; 29(8): 639–658. doi: 10.2165/11633250-000000000-00000.
- Kessler TM, Bachmann LM, Minder C et al. Adverse event assessment of antimuscarinics for treating overactive bladder: a network meta-analytic approach. PLoS One 2011; 6(2): e16718. doi: 10.1371/journal.pone.0016718.
- Paquette A, Gou P, Tannenbaum C. Systematic review and meta-analysis: do clinical trials testing antimuscarinic agents for overactive bladder adequately measure central nervous system adverse events? J Am Geriatr Soc 2011; 59(7): 1332–1339. doi: 10.1111/j.1532-5415.2011.03473.x.
- Kay G, Crook T, Rekeda L et al. Differential effects of the antimuscarinic agents darifenacin and oxybutynin ER on memory in older subjects. Eur Urol 2006; 50(2): 317–326.
- Isik AT, Celik T, Bozoglu E et al. Trospium and cognition in patients with late onset Alzheimer disease. J Nutr Health Aging 2009; 13(8): 672–676.
- Lackner TE, Wyman JF, McCarthy TC et al. Randomized, placebo-controlled trial of the cognitive effect, safety, and tolerability of oral extended-release oxybutynin in cognitively impaired nursing home residents with urge urinary incontinence. J Am Geriatr Soc 2008; 56(5): 862–870. doi: 10.1111/j.1532-5415.2008.01680.x.
- Lackner TE, Wyman JF, McCarthy TC et al. Efficacy of oral extended-release oxybutynin in cognitively impaired older nursing home residents with urge urinary incontinence: a randomized placebo-controlled trial. J Am Med Dir Assoc 2011; 12(9): 639–647. doi: 10.1016/j.jamda.2010.05.003.
- Minassian VA, Ross S, Sumabat O et al. Randomized trial of oxybutynin extended versus immediate release for women aged 65 and older with overactive bladder: lessons learned from conducting a trial. J Obstet Gynaecol Can 2007; 29(9): 726–732.
- Wagg A, Dale M, Tretter R et al. Randomized, multicentre, placebo-controlled, double-blind crossover study investigating the effect of solifenacin and oxybutynin in elderly people with mild cognitive impairment: the SENIOR study. Eur Urol 2013; 64(1): 74–81. doi: 10.1016/j.eururo.2013.01.002.
- Wesnes KA, Edgar C, Tretter RN et al. Exploratory pilot study assessing the risk of cognitive impairment or sedation in the elderly following single doses of solifenacin 10 mg. Expert Opin Drug Saf 2009; 8(6): 615–626. doi: 10.1517/14740330903260790.
- Sink KM, Thomas J, Xu H et al. Dual use of bladder anticholinergics and cholinesterase inhibitors: long-term functional and cognitive outcomes. J Am Geriatr Soc 2008; 56(5): 847–853. doi: 10.1111/j.1532-5415.2008.01681.x.
- Wagg A, Wyndaele JJ, Sieber P. Efficacy and tolerability of solifenacin in elderly subjects with overactive bladder syndrome: a pooled analysis. Am J Geriatr Pharmacother 2006; 4(1): 14–24.
- Zinner N, Noe L, Rasouliyan L et al. Impact of solifenacin on quality of life, medical care use, work productivity, and health utility in the elderly: an exploratory subgroup analysis. Am J Geriatr Pharmacother 2009; 7(6): 373–382. doi: 10.1016/j.amjopharm.2009.11.004.
- Herschorn S, Pommerville P, Stothers L et al. Tolerability of solifenacin and oxybutynin immediate release in older (> 65 years) and younger (</= 65 years) patients with overactive bladder: sub-analysis from a Canadian, randomized, double-blind study. Curr Med Res Opin 2011; 27(2): 375–382. doi: 10.1185/03007995.2010.541433.
- Drutz HP, Apell RA, Geason D et al. Clinical efficacy and safety of tolterodine compared to oxybutynin and placebo in patients with overactive bladder. Int Urogynecol J Pelvic Floor Dysfunct 1999; 10(5): 283–289.
- Michel MC, Schneider T, Krege S et al. Does gender or age affect the efficacy and safety of tolterodine? J Urol 2002; 168(3): 1027–1031.
- Millard R, Tuttle J, Moore K et al. Clinical efficacy and safety of tolterodine compared to placebo in detrusor overactivity. J Urol 1999; 161(5): 1551–1555.
- Zinner NR, Mattiasson A, Stanton SL. Efficacy, safety, and tolerability of extended-release once-daily tolterodine treatment for overactive bladder in older versus younger patients. J Am Geriatr Soc 2002; 50(5): 799–807.
- Jumadilova Z, Varadharajan S, Girase P et al. Retrospective evaluation of outcomes in patients with overactive bladder receiving tolterodine versus oxybutynin. Am J Health Syst Pharm 2006; 63(23): 2357–2364.
- Chapple C, DuBeau C, Ebinger U et al. Darifenacin treatment of patients > or = 65 years with overactive bladder: results of a randomized, controlled, 12-week trial. Curr Med Res Opin 2007; 23(10): 2347–2358.
- Lipton RB, Kolodner K, Wesnes K. Assessment of cognitive function of the elderly population: effects of darifenacin. J Urol 2005; 173(2): 493–498.
- Pietzko A, Dimpfel W, Schwantes U et al. Influences of trospium chloride and oxybutynin on quantitative EEG in healthy volunteers. Eur J Clin Pharmacol 1994; 47(4): 337–343.
- Todorova A, Vonderheid-Guth B, Dimpfel W. Effects of tolterodine, trospium chloride, and oxybutynin on the central nervous system. J Clin Pharmacol 2001; 41(6): 636–644.
- Staskin DR, Rosenberg MT, Sand PK et al. Trospium chloride once-daily extended release is effective and well tolerated for the treatment of overactive bladder syndrome: an integrated analysis of two randomised, phase III trials. Int J Clin Pract 2009; 63(12): 1715–1723. doi: 10.1111/j.1742-1241.2009.02189.x.
- Sand PK, Johnson TM, Rovner ES et al. Trospium chloride once daily extended release is efficacious and tolerated in elderly subjects (aged ≥ 75 years) with overactive bladder syndrome. BJU Int 2011; 107(4): 612–620. doi: 10.1111/j.1464-410X.2010.09519.x.
- Wagg A, Khullar V, Michel MC et al. Long-term safety, tolerability and efficacy of flexible-dose fesoterodine in elderly patients with overactive bladder: open-label extension of the SOFIA trial. Neurourol Urodyn 2014; 33(1): 106–114. doi: 10.1002/nau.22383.
- DuBeau CE, Morrow JD, Kraus SR et al. Efficacy and tolerability of fesoterodine versus tolterodine in older and younger subjects with overactive bladder: a post hoc, pooled analysis from two placebo-controlled trials. Neurourol Urodyn 2012; 31(8): 1258–1265. doi: 10.1002/nau.22252.
- Kraus SR, Ruiz-Cerdá JL, Martire D et al. Efficacy and tolerability of fesoterodine in older and younger subjects with overactive bladder. Urology 2010; 76(6): 1350–1357. doi: 10.1016/j.urology.2010.03.097.
- Kay GG, Maruff P, Scholfield D et al. Evaluation of cognitive function in healthy older subjects treated with fesoterodine. Postgrad Med 2012; 124(3): 7–15. doi: 10.3810/pgm.2012.05.2543.
- Wagg A, Verdejo C, Molander U. Review of cognitive impairment with antimuscarinic agents in elderly patients with overactive bladder. Int J Clin Pract 2010; 64(9): 1279–1286. doi: 10.1111/j.1742-1241.2010.02449.x.
- American Geriatrics Society 2012 Beers Criteria Update Expert Panel. American Geriatrics Society updated Beers Criteria for potentially inappropriate medication use in older adults. J Am Geriatr Soc 2012; 60(4): 616–631. doi: 10.1111/j.1532-5415.2012.03923.x.
- Boustani M, Cambell NL, Munger S et al. Impact of anticholinergics on the aging brain: a review and practical application. Aging Health 2008; 4(3): 311–320.
- Cai X, et al. Long-term anticholinergic use and the aging brain. Alzheimers Dement 2013; 9(4): 377–385. doi: 10.1016/j.jalz.2012.02.005.
- Campbell N, Boustani M, Libil T et al. The cognitive impact of anticholinergics: a clinical review. Clin Interv Aging 2009; 4 : 225–233.
- Carriere I, Fourrier-Reglat A, Dartiques JF et al. Drugs with anticholinergic properties, cognitive decline, and dementia in an elderly general population: the 3-city study. Arch Intern Med 2009; 169(14): 1317–1324. doi: 10.1001/archinternmed.2009.229.
- Fox C, Richardson K, Maidment ID et al. Anticholinergic medication use and cognitive impairment in the older population: the medical research council cognitive function and ageing study. J Am Geriatr Soc 2011; 59(8): 1477–1483. doi: 10.1111/j.1532-5415.2011.03491.x.
- Chapple CR, Cardozo L, Nitti VW et al. Mirabegron in overactive bladder: a review of efficacy, safety and tolerability. Neurourol Urodyn 2014 ; 33(1): 17–30. doi: 10.1002/nau.22505.
- Cui Y, Zong H, Yang C et al. The efficacy and safety of mirabegron in treating OAB: a systematic review and metaanalysis of phase III trials. Int Urol Nephrol 2014; 46(1): 275–284. doi: 10.1007/s11255-013-0509-9.
- Chapple C, Kaplan SA, Mitcheson D et al. Randomized double-blind, active-controlled phase 3 study to assess 12-month safety and efficacy of mirabegron, a beta3-adrenoceptor agonist, in overactive bladder. Eur Urol 2013; 63(2): 296–305. doi: 10.1016/j.eururo.2012.10.048.
- Malik M, van Gelderen EM, Lee JH et al. Proarrhythmic safety of repeat doses of mirabegron in healthy subjects: a randomized, double-blind, placebo-, and active-controlled thorough QT study. Clin Pharmacol Ther 2012; 92(6): 696–706. doi: 10.1038/clpt.2012.181.
- Martin N. Randomized, double-blind, placebo-controlled study to assess the ocular safety of mirabegron in normotensive IOP research subjects. Eur Urol 2012; 11(2): e686–e688.
- Nitti VW, Rosenberg S, Mitcheson DH et al. Urodynamics and safety of the beta3-adrenoceptor agonist mirabegron in males with lower urinary tract symptoms and bladder outlet obstruction. J Urol 2013; 190(4): 1320–1327. doi: 10.1016/j.juro.2013.05.062.
- Castro Diaz D, Chapple C, Hakimi Z et al. Post hoc responder analyses of subjective and objective outcomes using pooled data from three randomised phase iii trials of mirabegron in patients with overactive bladder. Neurourol Urodyn 2013; 32(6): 928–929. Abstract.
- Kelleher C, et al. A post-HOC analysis of pooled data from 3 randomised phase 3 trials of mirabegron in patients with overactive bladder (OAB): Correlations between objective and subjective outcome measures. Int Urogynecol J 2013; 24 (Suppl 1): S119–S120. Abstract.
- Mariappan P, Alhasso A, Ballantyne Z et al. Duloxetine, a serotonin and noradrenaline reuptake inhibitor (SNRI) for the treatment of stress urinary incontinence: a systematic review. Eur Urol 2007; 51(1): 67–74.
- Ghoniem GM, Van Leeuwen JS, Elser DM et al. A randomized controlled trial of duloxetine alone, pelvic floor muscle training alone, combined treatment and no active treatment in women with stress urinary incontinence. J Urol 2005; 173(5): 1647–1653.
- Bump RC, Voss S, Beardsworth A et al. Long-term efficacy of duloxetine in women with stress urinary incontinence. BJU Int 2008; 102(2): 214–218. doi: 10.1111/j.1464-410X.2008.07577.x.
- Vella M, Duckett J, Basu M. Duloxetine 1 year on: the long-term outcome of a cohort of women prescribed duloxetine. Int Urogynecol J Pelvic Floor Dysfunct 2008; 19(7): 961–964. doi: 10.1007/s00192-008-0564-4.
- Steers WD, Herschorn S, Kreder KJ et al. Duloxetine compared with placebo for treating women with symptoms of overactive bladder. BJU Int 2007; 100(2): 337–345.
- Filocamo MT, Li Marzi V, Del Popolo G et al. Pharmacologic treatment in postprostatectomy stress urinary incontinence. Eur Urol 2007; 51(6): 1559–1564.
- Cody JD, Jacobs ML, Richardson K et al. Oestrogen therapy for urinary incontinence in post-menopausal women. Cochrane Database Syst Rev 2012; 10: CD001405. doi: 10.1002/14651858.CD001405.pub3.
- Lyytinen H, Pukkala E, Ylikorkala O. Breast cancer risk in postmenopausal women using estrogen-only therapy. Obstet Gynecol 2006; 108(6): 1354–1360.
- Yumru AE, Bozkurt M, Inci Coskun E et al. The use of local 17beta-oestradiol treatment for improving vaginal symptoms associated with post-menopausal oestrogen deficiency. J Int Med Res 2009; 37(1): 198–204.
- Fantl JA, Bump RC, Robinson D et al. Efficacy of estrogen supplementation in the treatment of urinary incontinence. The Continence Program for Women Research Group. Obstet Gynecol 1996; 88(5): 745–749.
- Jackson S, Shepherd A, Brookes S et al. The effect of oestrogen supplementation on post-menopausal urinary stress incontinence: a double-blind placebo-controlled trial. Br J Obstet Gynaecol 1999; 106(7): 711–718.
- Wilson PD, Faragher B, Butler B et al. Treatment with oral piperazine oestrone sulphate for genuine stress incontinence in postmenopausal women. Br J Obstet Gynaecol 1987; 94(6): 568–574.
- Cardozo L, Rekers H, Tapp A et al. Oestriol in the treatment of postmenopausal urgency: a multicentre study. Maturitas 1993 ; 18(1): 47–53.
- Robinson D, Cardozo L. Estrogens and the lower urinary tract. Neurourol Urodyn 2011; 30(5): 754–757. doi: 10.1002/nau.21106.
- Mettler L, Olsen PG. Long-term treatment of atrophic vaginitis with low-dose oestradiol vaginal tablets. Maturitas 1991; 14(1): 23–31.
- Nelken RS, Ozel BZ, Leegant AR et al. Randomized trial of estradiol vaginal ring versus oral oxybutynin for the treatment of overactive bladder. Menopause 2011; 18(9): 962–966.
- Lose G, Mattiasson A, Walter S et al. Clinical experiences with desmopressin for long-term treatment of nocturia. J Urol 2004; 172(3): 1021–1025.
- Robinson D, Cardozo L, Akeson M et al. Antidiuresis: a new concept in managing female daytime urinary incontinence. BJU Int 2004; 93(7): 996–1000.
- Khullar V, Hill S, Laval KU et al. Treatment of urge-predominant mixed urinary incontinence with tolterodine extended release: a randomized, placebo-controlled trial. Urology 2004; 64(2): 269–275.
- Kreder KJ Jr, Brubaker L, Mainprize T. Tolterodine is equally effective in patients with mixed incontinence and those with urge incontinence alone. BJU Int 2003; 92(4): 418–421.
- Kelleher C, Cardozo L, Kobashi K et al. Solifenacin: as effective in mixed urinary incontinence as in urge urinary incontinence. Int Urogynecol J Pelvic Floor Dysfunct 2006; 17(4): 382–388.
- Staskin DR, Te AE. Short - and long-term efficacy of solifenacin treatment in patients with symptoms of mixed urinary incontinence. BJU Int 2006; 97(6): 1256–1261.
- Bent AE, Gousse AE, Hendrix SL et al. Duloxetine compared with placebo for the treatment of women with mixed urinary incontinence. Neurourol Urodyn 2008; 27(3): 212–221.
- Bump RC, Norton PA, Zinner NR et al. Mixed urinary incontinence symptoms: urodynamic findings, incontinence severity, and treatment response. Obstet Gynecol 2003; 102(1): 76–83.
- NICE Guidance. Urinary incontinence in women: the management of urinary incontinence in women Clinical Guidelines CG171. [online]. Available from: https://www.nice.org.uk/guidance/cg171.
- Stohrer M, Blok B, Castro-Diaz D et al. EAU guidelines on neurogenic lower urinary tract dysfunction. Eur Urol 2009; 56(1): 81–88. doi: 10.1016/j.eururo.2009.04.028.
- Bai SW, Sohn WH, Chung DJ et al. Comparison of the efficacy of Burch colposuspension, pubovaginal sling, and tensionfree vaginal tape for stress urinary incontinence. Int J Gynaecol Obstet 2005; 91(3): 246–251.
- Foote AJ, Maughan V, Carne C. Laparoscopic colposuspension versus vaginal suburethral slingplasty: a randomized prospective trial. Aust N Z J Obstet Gynaecol 2006; 46(6): 517–520.
- Jelovsek JE, Barber MD, Karram MM et al. Randomized trial of laparoscopic Burch colposuspension versus tension-free vaginal tape: long-term follow up. BJOG 2008; 115(2): 219–225.
- Liapis A, Bakas P, Creatsas G. Burch colposuspension and tension-free vaginal tape in the management of stress urinary incontinence in women. Eur Urol 2002; 41(4): 469–473.
- Paraiso MF, Walters MD, Karram MM et al. Laparoscopic Burch colposuspension versus tension-free vaginal tape: a randomized trial. Obstet Gynecol 2004; 104(6): 1249–1258.
- Persson J, Teleman P, Etén-Bergguist C et al. Cost-analyzes based on a prospective, randomized study comparing laparoscopic colposuspension with a tension-free vaginal tape procedure. Acta Obstet Gynecol Scand 2002; 81(11): 1066–1073.
- Tellez Martinez-Fornes M, et al. A three year follow-up of a prospective open randomized trial to compare tension-free vaginal tape with Burch colposuspension for treatment of female stress urinary incontinence. Actas Urol Esp 2009; 33(10): 1088–1096.
- Ustun Y, Engin-Ustun Y, Gungor M et al. Tension-free vaginal tape compared with laparoscopic Burch urethropexy. J Am Assoc Gynecol Laparosc 2003; 10(3): 386–389.
- Valpas A, Kivela A, Penttinen J et al. Tension-free vaginal tape and laparoscopic mesh colposuspension for stress urinary incontinence. Obstet Gynecol 2004; 104(1): 42–49.
- Wang AC, Chen MC. Comparison of tension-free vaginal taping versus modified Burch colposuspension on urethral obstruction: a randomized controlled trial. Neurourol Urodyn 2003; 22(3): 185–190.
- Ward K, Hilton P, United Kingdom and Ireland Tension-free Vaginal Tape Trial Group. Prospective multicentre randomised trial of tension-free vaginal tape and colposuspension as primary treatment for stress incontinence. BMJ 2002; 325(7355): 67.
- Ward KL, Hilton P, UK and Ireland TVT Trial Group. A prospective multicenter randomized trial of tension-free vaginal tape and colposuspension for primary urodynamic stress incontinence: two-year follow-up. Am J Obstet Gynecol 2004; 190(2): 324–331.
- Drahorádová P, Mašata J, Martan A et al. Comparative development of quality of life between TVT and Burch colposuspension. Joint meeting of the International Continence Society and the International UroGynecological Association, 34rd Annual Meeting, Paris, France, 25th–27th August 2004. Neurourol Urodyn 2004; 23(5/6): 387–616. Abstract 278.
- El-Barky E, El-Shazly A, El-Wahab OA et al. Tension free vaginal tape versus Burch colposuspension for treatment of female stress urinary incontinence. Int Urol Nephrol 2005; 37(2): 277–281.
- Maher C, Qatawneh A, Baessler K et al. Laparoscopic colposuspension or tension-free vaginal tape for recurrent stress urinary incontinence and/or intrinsic sphincter deficiency-a randomised controlled trial. Joint meeting of the International Continence Society and the International UroGynecological Association, 34rd Annual Meeting, Paris, France, 25th–27th August 2004. Neurourol Urodyn 2004; 23(5/6): 433. [online]. Available from: http://www.ics.org/Abstracts/Publish/42/000025.pdf.
- Lucas MG, Bosch RJ, Burkhard FC et al. EAU guidelines on surgical treatment of urinary incontinence. Eur Urol 2012; 62(6): 1118–1129. doi: 10.1016/j.eururo.2012.09.023.
- Ogah J, Cody JD, Rogerson L. Minimally invasive synthetic suburethral sling operations for stress urinary incontinence in women. Cochrane Database Syst Rev 2009; 4: CD006375. doi: 10.1002/14651858.CD006375.pub2.
- Latthe PM, Singh P, Foon R et al. Two routes of transobturator tape procedures in stress urinary incontinence: a meta-analysis with direct and indirect comparison of randomized trials. BJU Int 2010; 106(1): 68–76. doi: 10.1111/j.1464-410X.2009.09051.x.
- Mostafa A, Lim CP, Hopper L et al. Single-incision mini-slings versus standard midurethral slings in surgical management of female stress urinary incontinence: an updated systematic review and metaanalysis of effectiveness and complications. Eur Urol 2014; 65(2): 402–427. doi: 10.1016/j.eururo.2013.08.032.
- Novara G, Artibani W, Barber MD et al. Updated systematic review and meta-analysis of the comparative data on colposuspensions, pubovaginal slings, and midurethral tapes in the surgical treatment of female stress urinary incontinence. Eur Urol 2010; 58(2): 218–238. doi: 10.1016/j.eururo.2010.04.022.
- Jha S, Ammenbal M, Metwally M. Impact of incontinence surgery on sexual function: a systematic review and meta-analysis. J Sex Med 2012; 9(1): 34–43.
- De Souza A, Dwyer PL, Rosamilia A et al. Sexual function following retropubic TVT and transobturator Monarc sling in women with intrinsic sphincter deficiency: a multicentre prospective study. Int Urogynecol J 2012; 23(2): 153–158. doi: 10.1007/s00192-011-1461-9.
- Filocamo MT, Serati M, Frumenzio E et al. The impact of mid-urethral slings for the treatment of urodynamic stress incontinence on female sexual function: a multicenter prospective study. J Sex Med 2011; 8(7): 2002–2008. doi: 10.1111/j.1743-6109.2011.02278.x.
- Rechberger T, Futyma K, Jankiewicz K et al. Body mass index does not influence the outcome of anti-incontinence surgery among women whereas menopausal status and ageing do: a randomised trial. Int Urogynecol J 2010; 21(7): 801–806. doi: 10.1007/s00192-010-1116-2.
- Barber MD, Kleeman S, Karram MM et al. Risk factors associated with failure 1 year after retropubic or transobturator midurethral slings. Am J Obstet Gynecol 2008; 199(6): 666.e1–666.e7. doi: 10.1016/j.ajog.2008.07.050.
- Richter HE, Diokno A, Kneton K et al. Predictors of treatment failure 24 months after surgery for stress urinary incontinence. J Urol 2008; 179(3): 1024–1030. doi: 10.1016/j.juro.2007.10.074.
- Campeau L, Tu LM? Lemieux MC et al. A multicenter, prospective, randomized clinical trial comparing tension-free vaginal tape surgery and no treatment for the management of stress urinary incontinence in elderly women. Neurourol Urodyn 2007; 26(7): 990–994.
- Groutz A, Cohen A, Gold R et al. The safety and efficacy of the “inside-out” trans-obturator TVT in elderly versus younger stress-incontinent women: a prospective study of 353 consecutive patients. Neurourol Urodyn 2011; 30(3): 380–383. doi: 10.1002/nau.20976.
- Dean N, Ellis G, Wilson PD et al. Laparoscopic colposuspension for urinary incontinence in women. Cochrane Database Syst Rev 2006; 19(3): CD002239.
- Glazener CM, Cooper K. Anterior vaginal repair for urinary incontinence in women. Cochrane Database Syst Rev 2001; 1: CD001755.
- Lapitan MC, Cody JD, Grant A. Open retropubic colposuspension for urinary incontinence in women: a short version Cochrane review. Neurourol Urodyn 2009; 28(6): 472–480. doi: 10.1002/nau.20780.
- Lapitan MC, Cody JD, Grant A. Open retropubic colposuspension for urinary incontinence in women. Cochrane Database Syst Rev 2009; 4: CD002912.
- Rehman H, Bezerra CC, Bruschini H et al. Traditional suburethral sling operations for urinary incontinence in women. Cochrane Database Syst Rev 2011; 1:CD001754.
- Albo ME, Richter HE, Brubaker L et al. Burch colposuspension versus fascial sling to reduce urinary stress incontinence. N Engl J Med 2007; 356(21): 2143–2155.
- Keegan PE, Atiemo K, Cody J et al. Periurethral injection therapy for urinary incontinence in women. Cochrane Database Syst Rev 2007; 3: CD003881.
- Kirchin V, Page T, Keegan PE et al. Urethral injection therapy for urinary incontinence in women. Cochrane Database Syst Rev 2012; 2: CD003881. doi: 10.1002/14651858.CD003881.pub3.
- Ghoniem GM. Systematic review of polydimethylsiloxane injection: Short and long term durability outcomes for female stress urinary incontinence. Abstract.
- Kuhn A, Stadlmayr W, Lengsfeld D et al. Where should bulking agents for female urodynamic stress incontinence be injected? Int Urogynecol J Pelvic Floor Dysfunct 2008; 19(6): 817–821.
- Lightner D, Calvosa C, Andersen R et al. A new injectable bulking agent for treatment of stress urinary incontinence: results of a multicenter, randomized, controlled, double-blind study of Durasphere. Urology 2001; 58(1): 12–15.
- NICE Guidance. Urinary incontinence: the management of urinary incontinence in women. Clinical guidelines CG40 National Institute for Health and Clinical Excellence. [online]. Available from: http://www.nice.org.uk/guidance/CG40.
- Carr LK, Robert M, Kultgen PL et al. Autologous muscle derived cell therapy for stress urinary incontinence: a prospective, dose ranging study. J Urol 2013; 189(2): 595–601. doi: 10.1016/j.juro.2012.09.028.
- Maher CF, O’Reilly BA, Dwyer PL et al. Pubovaginal sling versus transurethral Macroplastique for stress urinary incontinence and intrinsic sphincter deficiency: a prospective randomized controlled trial. BJOG 2005; 112(6): 797–801.
- Abrams P, Cardozo L, Khoury S et al. 4th International Consultation on Incontinence 2009; Plymouth: Health Publication Ltd 2009.
- Ashok K, Wang A. Recurrent urinary stress incontinence: an overview. J Obstet Gynaecol Res 2010; 36(3): 467–473. doi: 10.1111/j.1447-0756.2010.01232.x.
- Lovatsis D, Easton W, Wilkie D et al. Guidelines for the evaluation and treatment of recurrent urinary incontinence following pelvic floor surgery. J Obstet Gynaecol Can 2010; 32(9): 893–904.
- Bakali E, Buckley BS, Hilton P et al. Treatment of recurrent stress urinary incontinence after failed minimally invasive synthetic suburethral tape surgery in women. Cochrane Database Syst Rev 2013; 2: CD009407. doi: 10.1002/14651858.CD009407.pub2.
- Richter HE, Litman HJ, Lukacz ES et al. Demographic and clinical predictors of treatment failure one year after midurethral sling surgery. Obstet Gynecol 2011; 117(4): 913–921. doi: 10.1097/AOG.0b013e31820f3892.
- Abdel-Fattah M, Ramsay I, Pringle S et al. Evaluation of transobturator tension-free vaginal tapes in management of women with recurrent stress urinary incontinence. Urology 2011; 77(5): 1070–1075. doi: 10.1016/j.urology.2011.01.016.
- Richter HE, et al. Baseline predictors of one year treatment failure of retropubic and transobturator midurethral sling procedures for stress urinary incontinence. Female Pelvic Med Reconstr Surg 2010; 16 (Suppl 2): S62. Abstract.
- Amaye-Obu FA, Drutz HP. Surgical management of recurrent stress urinary incontinence: a 12-year experience. Am J Obstet Gynecol 1999; 181(6): 1296–1307.
- Rardin CR, Kohli N, Rosenblatt PL et al. Tension-free vaginal tape: outcomes among women with primary versus recurrent stress urinary incontinence. Obstet Gynecol 2002; 100(1): 893–897.
- Rezapour M, Ulmsten U. Tension-Free vaginal tape (TVT) in women with mixed urinary incontinence – a long-term follow-up. Int Urogynecol J Pelvic Floor Dysfunct 2001; 12 (Suppl 2): S15–S18.
- Lee KS, Doo CK, Han DH et al. Outcomes following repeat mid urethral synthetic sling after failure of the initial sling procedure: rediscovery of the tension-free vaginal tape procedure. J Urol 2007; 178(1): 1370–1374.
- Stav K, Dwyer PL, Rosamilia A et al. Repeat synthetic mid urethral sling procedure for women with recurrent stress urinary incontinence. J Urol 2010; 183(1): 241–246. doi: 10.1016/j.juro.2009.08.111.
- Jarvis GJ. Surgery for genuine stress incontinence. Br J Obstet Gynaecol 1994 101(5): 371–374.
- Lipp A, Shaw C, Glavind K. Mechanical devices for urinary incontinence in women. Cochrane Database Syst Rev 2011; 7: CD001756. doi: 10.1002/14651858.CD001756.pub5.
- Haylen BT, Freeman RM, Swift SE et al. An International Urogynecological Association (IUGA)//International Continence Society (ICS) joint terminology and classification of the complications related directly to the insertion of prostheses (meshes, implants, tapes) and grafts in female pelvic floor surgery. Neurourol Urodyn 2011; 30(1): 2–12. doi: 10.1002/nau.21036.
- Shaikh S, Ong EK, Glavind K et al. Mechanical devices for urinary incontinence in women. Cochrane Database Syst Rev 2006; 3: CD001756.
- Chung E, Cartmill RA. 25-year experience in the outcome of artificial urinary sphincter in the treatment of female urinary incontinence. BJU Int 2010; 106(11): 1664–1667. doi: 10.1111/j.1464-410X.2010.09419.x.
- Costa P, Mottet N, Rabut B et al. The use of an artificial urinary sphincter in women with type III incontinence and a negative Marshall test. J Urol 2001; 165(4): 1172–1176.
- Heitz M, Olianas R, Schreiter F. Therapy of female urinary incontinence with the AMS 800 artificial sphincter. Indications, outcome, complications and risk factors. Urologe A 1997; 36(5): 426–431.
- Vayleux B, Riqaud J, Luyckx F et al. Female urinary incontinence and artificial urinary sphincter: study of efficacy and risk factors for failure and complications. Eur Urol 2011; 59(6): 1048–1053. doi: 10.1016/j.eururo.2011.03.006.
- Alonso RD et al. Four years experience with the flowsecure artificial urinary sphincter. Problems and solutions 2011; 30(6): 1145–1146.
- Mandron E, Bryckaert PE, Papatsoris AG. Laparoscopic artificial urinary sphincter implantation for female genuine stress urinary incontinence: technique and 4-year experience in 25 patients. BJU Int 2010; 106(8): 1194–1198. doi: 10.1111/j.1464-410X.2010.09206.x.
- Roupret M, Misrai V, Vaessen C et al. Laparoscopic approach for artificial urinary sphincter implantation in women with intrinsic sphincter deficiency incontinence: a single-centre preliminary experience. Eur Urol 2010; 57(3): 499–504. doi: 10.1016/j.eururo.2009.03.045.
- Aboseif SR, Franke EI, Nash SD et al. The adjustable continence therapy system for recurrent female stress urinary incontinence: 1-year results of the North America Clinical Study Group. J Urol 2009; 181(5): 2187–2191. doi: 10.1016/j.juro.2009.01.039.
- Aboseif SR, Sassani P, Franke EI et al. Treatment of moderate to severe female stress urinary incontinence with the adjustable continence therapy (ACT) device after failed surgical repair. World J Urol 2011; 29(2): 249–253. doi: 10.1007/s00345-010-0589-4.
- Kocjancic E, Crivello S, Ranzoni S et al. Adjustable continence therapy for severe intrinsic sphincter deficiency and recurrent female stress urinary incontinence: long-term experience. J Urol 2010; 184(3): 1017–1021. doi: 10.1016/j.juro.2010.05.024.
- Wachter J, Henning A, Roehlich M et al. Adjustable continence therapy for female urinary incontinence: a minimally invasive option for difficult cases. Urol Int 2008; 81(2): 160–166. doi: 10.1159/000144054.
- Maher C, Vaz-Carniero A, Costa J. Surgical management of pelvic organ prolapse in women. Cochrane Database Syst Rev 2013; 4: CD004014.
- Brubaker L, Nygaard I, Richter HE et al. Two--year outcomes after sacrocolpopexy with and without Burch to prevent stress urinary incontinence. Obstet Gynecol 2008; 112(1): 49–55. doi: 10.1097/AOG.0b013e3181778d2a.
- Wei JT, Nygaard I, Richter HE et al. A midurethral sling to reduce incontinence after vaginal prolapse repair. N Engl J Med 2012; 366(25): 2358–2367. doi: 10.1056/NEJMoa1111967.
- Borstad E, Abdelnoor M, Staff AC et al. Surgical strategies for women with pelvic organ prolapse and urinary stress incontinence. Int Urogynecol J 2010; 21(2): 179–186. doi: 10.1007/s00192-009-1007-6.
- Costantini E, Lazzeri M, Bini V et al. Pelvic organ prolapse repair with and without prophylactic concomitant Burch colposuspension in continent women: a randomized, controlled trial with 8-year follow-up. J Urol 2011; 185(6): 2236–2240. doi: 10.1016/j.juro.2011.01.078.
- Costantini E, Lazzeri M, Zucchi A et al. Urgency, detrusor overactivity and posterior vault prolapse in women who underwent pelvic organ prolapse repair. Urol Int 2013; 90(2): 168–173. doi: 10.1159/000345944.
- Kummeling MTM, et al. Sequential urodynamic assessment before and after laparoscopic sacrocolpopexy. Acta Obstet Gynecol Scand 2013; 92(2): 172–177. doi: 10.1111/aogs.12045.
- Lee DM, Ryu YW, Lee YT et al. A predictive factor in overactive bladder symptoms improvement after combined anterior vaginal wall prolapse repair: a pilot study. Korean J Urol 2012; 53(6): 405–409. doi: 10.4111/kju.2012.53.6.405.
- Visco AG, Brubaker L, Nygaard I et al. The role of preoperative urodynamic testing in stress-continent women undergoing sacrocolpopexy: the Colpopexy and Urinary Reduction Efforts (CARE) randomized surgical trial. Int Urogynecol J Pelvic Floor Dysfunct 2008; 19(5): 607–614. doi: 10.1007/s00192-007-0498-2.
- Duecy EE, Pulvino JQ, McNanley AR et al. Urodynamic prediction of occult stress urinary incontinence before vaginal surgery for advanced pelvic organ prolapse: evaluation of postoperative outcomes. Female Pelvic Med Reconstr Surg 2010; 16(4): 215–217. doi: 10.1097/SPV.0b013e3181e4f11e.
- Chughtai B, Spettel S, Kurman J et al. Ambulatory pessary trial unmasks occult stress urinary incontinence. Obstet Gynecol Int 2012; 2012 : 392027. doi: 10.1155/2012/392027.
- Blander DS, Rovner ES, Schnall MD et al. Endoluminal magnetic resonance imaging in the evaluation of urethral diverticula in women. Urology 2001; 57(4): 660–665.
- Pathi SD, Rahn DD, Sailors JL et al. Utility of clinical parameters, cystourethroscopy, and magnetic resonance imaging in the preoperative diagnosis of urethral diverticula. Int Urogynecol J 2013; 24(2): 319–323. doi: 10.1007/s00192-012-1841-9.
- Dwarkasing RS, Dinkelaar W, Hop WC et al. MRI evaluation of urethral diverticula and differential diagnosis in symptomatic women. AJR Am J Roentgenol 2011; 197(3): 676–682. doi: 10.2214/AJR.10.6144.
- Chung DE, Purohit RS, Girshman J et al. Urethral diverticulae in women: Discrepancies between MRI and surgical findings. J Urol 2010; 183(6): 2265–2269. doi: 10.1016/j.juro.2010.02.016.
- Han DH, Jeong YS, Choo MS et al. Outcomes of surgery of female urethral diverticula classified using magnetic resonance imaging. Eur Urol 2007; 51(6): 1664–1670.
- Ingber MS, Firoozi F, Vasavada SP et al. Surgically corrected urethral diverticula: Long-term voiding dysfunction and reoperation rates. Urology 2011; 77(1): 65–69. doi: 10.1016/j.urology.2010.06.004.
- Lee UJ, Goldman H, Moore C et al. Rate of de novo stress urinary incontinence after urethal diverticulum repair. Urology 2008; 71(5): 849–853. doi: 10.1016/j.urology.2007.11.138.
- Ljungqvist L, Peeker R, Fall M. Female urethral diverticulum: 26-year follow-up of a large series. J Urol 2007; 177(1): 219–224.
- Migliari R, Pistolesi D, D’Urso L et al. Recurrent pseudodiverticula of female urethra: five-year experience. Urology 2009; 73(6): 1218–1222. doi: 10.1016/j.urology.2008.07.040.
- Stav K, Dwyer PL, Rosamilia A et al. Urinary symptoms before and after female urethral diverticulectomy – can we predict de novo stress urinary incontinence? J Urol 2008; 180(5): 2088–2090. doi: 10.1016/j.juro.2008.07.049.
- Thomas AA, Rackley RR, Lee U et al. Urethral Diverticula in 90 female patients: a study with emphasis on neoplastic alterations. J Urol 2008; 180(6): 2463–2467. doi: 10.1016/j.juro.2008.08.040.
- Imamoglu MA, Tuygun C, Bakirtas H et al. The comparison of artificial urinary sphincter implantation and endourethral macroplastique injection for the treatment of postprostatectomy incontinence. Eur Urol 2005; 47(2): 209–213.
- Secin FP, Martínez-Salamanca JI, Eilber KS. Limited efficacy of permanent injectable agents in the treatment of stress urinary incontinence after radical prostatectomy. Arch Esp Urol 2005; 58(5): 431–436.
- Mantovani F et al. Bulkamide hydrogel: Limits of a new bulking agent in the mini-invasive therapy of incontinence after prostatectomy. 34th Congress SIUD, 17–19 2010, Verona, Italy. Neurourol Urodyn 2010; 29 (Suppl 2): 95.
- Werther M, Seibold J, Amend B et al. Stress urinary incontinence after radical prostatectomy: long term effects of endoscopic injection with dextranomer/hylauronic acid copolymer. Neurourol Urodyn 2009; 28(7): 567–935. Abstract 643. [online]. Available from: http://www.icsoffice.org/Abstracts/Publish/47/000643.pdf.
- Silva LA, Andriolo RB, Atallah AN et al. Surgery for stress urinary incontinence due to presumed sphincter deficiency after prostate surgery. Cochrane Database Syst Rev 2011; 4: CD008306. doi: 10.1002/14651858.CD008306.pub2.
- Zeif HJ et al. The male sling for post-radical prostatectomy urinary incontinence: urethral compression versus urethral relocation or what is next? Br J Med Surg Urol 2010; 3(4): 134–143. [online]. Available from: http://www.sciencedirect.com/science/article/pii/S1875974210000248.
- Cornel EB, Elzevier HW, Putter H. Can advance transobturator sling suspension cure male urinary postoperative stress incontinence? J Urol 2010; 183(4): 1459–1463. doi: 10.1016/j.juro.2009.12.013.
- Abrams P, Andersson KE, Birder L et al. Fourth International Consultation on Incontinence Recommendations of the International Scientific Committee: evaluation and treatment of urinary incontinence, pelvic organ prolapse, and fecal incontinence. Neurourol Urodyn 2010; 29(1): 213–240. doi: 10.1002/nau.20870.
- Bauer RM, Gozzi C, Hübner W et al. Contemporary management of postprostatectomy incontinence. Eur Urol 2011; 59(6): 985–996. doi: 10.1016/j.eururo.2011.03.020.
- Herschorn S, Bruschini H, Comiter C et al. Surgical treatment of stress incontinence in men. Neurourol Urodyn 2010; 29(1): 179–190. doi: 10.1002/nau.20844.
- Bauer RM, Soljanik I, Füllhase C et al. Results of the AdVance transobturator male sling after radical prostatectomy and adjuvant radiotherapy. Urology 2011; 77(2): 474–479. doi: 10.1016/j.urology.2010.07.541.
- Bauer RM, Soljanik I, Füllhase C et al. Mid-term results for the retroluminar transobturator sling suspension for stress urinary incontinence after prostatectomy. BJU Int 2011; 108(1): 94–98. doi: 10.1111/j.1464-410X.2010.09729.x.
- Cornu JN, Sebe P, Ciofu C et al. Mid-term evaluation of the transobturator male sling for post-prostatectomy incontinence: focus on prognostic factors. BJU Int 2011; 108(2): 236–240. doi: 10.1111/j.1464-410X.2010.09765.x.
- Gill BC, Swartz MA, Klein JB et al. Patient perceived effectiveness of a new male sling as treatment for post-prostatectomy incontinence. J Urol 2010; 183(1): 247–252. doi: 10.1016/j.juro.2009.08.159.
- Rehder P, Mitterberčger MJ, Pichler R et al. The 1 year outcome of the transobturator retroluminal repositioning sling in the treatment of male stress urinary incontinence. BJU Int 2010; 106(11): 1668–1672. doi: 10.1111/j.1464-410X.2010.09400.x.
- Kim JH. Long term follow-up of readjustable urethral sling procedure (Remeex System) for male stress urinary incontinence. (Abstract 11) Society for Urodynamics and Female Urology, 2011 Winter Meeting, March 1–5, 2011, Arizona Biltmore Hotel, Phoenix, Arizona. Neurourology Urodyn 2011; 30(2): 204–279. doi: 10.1002/nau.21058.
- Bochove-Overgaauw DM, Schrier BP. An adjustable sling for the treatment of all degrees of male stress urinary incontinence: Retrospective evaluation of efficacy and complications after a minimal followup of 14 months. J Urol 2011; 185(4): 1363–1368. doi: 10.1016/j.juro.2010.11.075.
- Hubner WA, Gallistl H, Rutkowski M et al. Adjustable bulbourethral male sling: Experience after 101 cases of moderate-tosevere male stress urinary incontinence. BJU Int 2011; 107(5): 777–782. doi: 10.1111/j.1464-410X.2010.09619.x.
- Dalpiaz O, Knopf HJ, Orth S et al. Mid-term complications after placement of the male adjustable suburethral sling: a single center experience. J Urol 2011; 186(2): 604–609. doi: 10.1016/j.juro.2011.03.131.
- Hoda MR, Primus G, Fischereder K et al. Early results of a European multicentre experience with a new self-anchoring adjustable transobturator system for treatment of stress urinary incontinence in men. BJU Int 2013; 111(2): 296–303. doi: 10.1111/j.1464-410X.2012.11482.x.
- Seweryn J, Bauer W, Ponhlzer A et al. Initial experience and results with a new adjustable transobturator male system for the treatment of stress urinary incontinence. J Urol 2012; 187(3): 956–961. doi: 10.1016/j.juro.2011.10.138.
- Trigo Rocha F, Gomes CM, Mitre AI et al. A prospective study evaluating the efficacy of the artificial sphincter AMS 800 for the treatment of postradical prostatectomy urinary incontinence and the correlation between preoperative urodynamic and surgical outcomes. Urology 2008; 71(1): 85–89. doi: 10.1016/j.urology.2007.09.009.
- Lai HH, Hsu EI, Boone TB et al. Urodynamic testing in evaluation of postradical prostatectomy incontinence before artificial urinary sphincter implantation. Urology 2009; 73(6): 1264–1269. doi: 10.1016/j.urology.2008.10.037.
- Aaronson DS, Elliott SP, McAninch JW. Transcorporal artificial urinary sphincter placement for incontinence in high-risk patients after treatment of prostate cancer. Urology 2008; 72(4): 825–827. doi: 10.1016/j.urology.2008.06.065.
- Hudak SJ, Morey AF. Impact of 3.5 cm artificial urinary sphincter cuff on primary and revision surgery for male stress urinary incontinence. J Urol 2011; 186(5): 1962–1966. doi: 10.1016/j.juro.2011.06.062.
- O’Connor RC, Lyon MB, Guralnick ML et al. Long-term follow-up of single versus double cuff artificial urinary sphincter insertion for the treatment of severe postprostatectomy stress urinary incontinence. Urology 2008; 71(1): 90–93. doi: 10.1016/j.urology.2007.08.017.
- Smith P et al. Hypercontinence and cuff erosion after artificial urinary sphincter insertion: a comparison of cuff sizes and placement techniques. American Urological Association 2011. Abstract 1348.
- Lentz A, Peterson AC, Webster GD. Outcomes following artificial sphincter implantation after prior unsuccessful advance male sling. J Urol 2012; 187(6): 2149–2453. doi: 10.1016/j.juro.2012.01.119.
- Roupret M, Misral V, Gosseine PN et al. Management of stress urinary incontinence following prostate surgery with minimally invasive adjustable continence balloon implants: functional results from a single center prospective study. J Urol 2011; 186(1): 198–203. doi: 10.1016/j.juro.2011.03.016.
- Crivellaro S, Singla A, Aggarwal N et al. Adjustable continence therapy (ProACT) and bone anchored male sling: Comparison of two new treatments of post prostatectomy incontinence. Int J Urol 2008; 15(10): 910–914. doi: 10.1111/j.1442-2042.2008.02161.x.
- Gilling PJ, Bell DF, Wilson LC et al. An adjustable continence therapy device for treating incontinence after prostatectomy: a minimum 2-year follow-up. BJU Int 2008; 102(10): 1426–1430; discussion 1430–1431. doi: 10.1111/j.1464-410X.2008.07816.x.
- Gregori A, Romano` AL, Scieri F et al. Transrectal ultrasound-guided implantation of adjustable continence therapy (ProACT): surgical technique and clinical results after a mean follow-up of 2 years. Eur Urol 2010 Mar; 57(3): 430–436. doi: 10.1016/j.eururo.2009.11.031.
- Hübner WA, Schlarp OM. Treatment of incontinence after prostatectomy using a new minimally invasive device: adjustable continence therapy. BJU Int 2005; 96(4): 587–594.
- Martens FM, Lampe MI, Heesakkers JP. ProACT for stress urinary incontinence after radical prostatectomy. Urol Int 2009; 82(4): 394–398. doi: 10.1159/000218526.
- Kjaer L, Fode M, No/rgaard N et al. Adjustable continence balloons: clinical results of a new minimally invasive treatment for male urinary incontinence. Scand J Urol Nephrol 2012; 2012 46(3): 196–200. doi: 10.3109/00365599.2012.660986.
- Duthie JB, Vincent M, Herbison GP et al. Botulinum toxin injections for adults with overactive bladder syndrome. Cochrane Database Syst Rev 2011; (12): CD005493. doi: 10.1002/14651858.CD005493.pub3.
- Mangera A, Andersson KE, Apostolidis A et al. Contemporary management of lower urinary tract disease with botulinum toxin A: a systematic review of botox (onabotulinumtoxinA) and dysport (abobotulinumtoxinA). Eur Urol 2011; 60(4): 784–795. doi: 10.1016/j.eururo.2011.07.001.
- Chapple C, Sievert KD, MacDiarmid S et al. OnabotulinumtoxinA 100 U significantly improves all idiopathic overactive bladder symptoms and quality of life in patients with overactive bladder and urinary incontinence: a randomised, double-blind, placebo-controlled trial. Eur Urol 2013; 64(2): 249–256. doi: 10.1016/j.eururo.2013.04.001.
- Nitti VW, Dmochowski R, Herschorn S et al. OnabotulinumtoxinA for the treatment of patients with overactive bladder and urinary incontinence: results of a phase 3, randomized, placebo controlled trial. J Urol 2013; 189(6): 2186–2193. doi: 10.1016/j.juro.2012.12.022.
- White WM, Pickens RB, Doggweiler R et al. Short-term efficacy of botulinum toxin a for refractory overactive bladder in the elderly population. J Urol 2008; 180(6): 2522–2526. doi: 10.1016/j.juro.2008.08.030.
- Visco AG, Brubaker L, Richter HE et al. Anticholinergic therapy vs. onabotulinumtoxina for urgency urinary incontinence. N Engl J Med 2012; 367(19): 1803–1813. doi: 10.1056/NEJMoa1208872.
- Herbison GP, Arnold EP. Sacral neuromodulation with implanted devices for urinary storage and voiding dysfunction in adults. Cochrane Database Syst Rev 2009; (2): CD004202. doi: 10.1002/14651858.CD004202.pub2.
- Weil EH, Ruiz-Cerdá JL, Eerdmans PH et al. Sacral root neuromodulation in the treatment of refractory urinary urge incontinence: a prospective randomized clinical trial. Eur Urol 2000; 37(2): 161–171.
- Brazzelli M, Murray A, Fraser C. Efficacy and safety of sacral nerve stimulation for urinary urge incontinence: a systematic review. J Urol 2006; 175(3 Pt 1): 835–841.
- Groen J, Blok BF, Bosch JL. Sacral neuromodulation as treatment for refractory idiopathic urge urinary incontinence: 5-year results of a longitudinal study in 60 women. J Urol 2011; 186(3): 954–949. doi: 10.1016/j.juro.2011.04.059.
- van Kerrebroeck PE, van Voskuilen AC, Heesakkers JP et al. Results of sacral neuromodulation therapy for urinary voiding dysfunction: outcomes of a prospective, worldwide clinical study. J Urol 2007; 178(5): 2029–2034.
- Groenendijk PM, Lycklama `a Nyeholt AA, Heesakkers JP et al. Urodynamic evaluation of sacral neuromodulation for urge urinary incontinence. BJU Int 2008; 101(3): 325–329.
- Cody June D, Nabi G, Dublin N et al. Urinary diversion and bladder reconstruction/replacement using intestinal segments for intractable incontinence or following cystectomy. Cochrane Database Syst Rev 2012; 2: CD003306. doi: 10.1002/14651858.CD003306.pub2.
- Kockelbergh RC, Tan JB, Bates CP et al. Clam enterocystoplasty in general urological practice. Br J Urol 1991; 68(1): 38–41.
- Awad SA, Al-Zahrani HM, Gajewski JB et al. Long-term results and complications of augmentation ileocystoplasty for idiopathic urge incontinence in women. Br J Urol 1998; 81(4): 569–573.
- Greenwell TJ, Venn SN, Mundy AR et al. Augmentation cystoplasty. BJU Int 2001; 88(6): 511–525.
- Cartwright PC, Snow BW. Bladder autoaugmentation: partial detrusor excision to augment the bladder without use of bowel. J Urol 1989; 142(4): 1050–1053.
- Leng WW, Blalock HJ, Fredriksson WH et al. Enterocystoplasty or detrusor myectomy? Comparison of indications and outcomes for bladder augmentation. J Urol 1999; 161(3): 758–763.
- ter Meulen PH, Heesakkers JP, Janknegt RA. A study on the feasibility of vesicomyotomy in patients with motor urge incontinence. Eur Urol 1997; 32(2): 166–169.
- Juang CM, Yu KJ, Chou P et al. Efficacy analysis of trans-obturator tension-free vaginal tape (TVT-O) plus modified Ingelman-Sundberg procedure versus TVT-O alone in the treatment of mixed urinary incontinence: a randomized study. Eur Urol 2007; 51(6): 1671–1678; discussion 1679.
- Kuo HC. Effect of detrusor function on the therapeutic outcome of a suburethral sling procedure using a polypropylene sling for stress urinary incontinence in women. Scand J Urol Nephrol 2007; 41(2): 138–143.
- Colombo M, Zanetta G, Vitobello D et al. The Burch colposuspension for women with and without detrusor overactivity. Br J Obstet Gynaecol 1996; 103(3): 255–260.
- Kulseng-Hanssen S, Husby H, Schiotz HA. The tension free vaginal tape operation for women with mixed incontinence: do preoperative variables predict the outcome? Neurourol Urodyn 2007; 26(1): 115–121; discussion 122.
- Kulseng-Hanssen S, Husby H, Schio/tz HA et al. Follow-up of TVT operations in 1,113 women with mixed urinary incontinence at 7 and 38 months. Int Urogynecol J Pelvic Floor Dysfunct 2008; 19(3): 391–396.
- Rechberger T, Futyma K, Jankiewicz k et al. The clinical effectiveness of retropubic (IVS-02) and transobturator (IVS-04) midurethral slings: randomized trial. Eur Urol 2009; 56(1): 24–30. doi: 10.1016/j.eururo.2009.02.038.
- Liao CH, Kuo HC. Increased risk of large post-void residual urine and decreased long-term success rate after intravesical onabotulinumtoxinA injection for refractory idiopathic detrusor overactivity. J Urol 2013; 189(5): 1804–1910. doi: 10.1016/j.juro.2012.11.089.
Štítky
Dětská urologie Urologie
Článek vyšel v časopiseUrologické listy
Nejčtenější tento týden
2015 Číslo 3- Na inkontinenční pomůcky nově dosáhne více pacientů
- Úloha praktického lékaře v péči o inkontinentní pacienty
- Zápach při inkontinenci je častou obavou pacientů
- Pacient se bude cítit komfortně pouze při správně zvolené absorpční pomůcce
- Nedostatečné dávkování enoxaparinu je u pacientů po ortopedickém výkonu časté a zvyšuje riziko tromboembolické nemoci
-
Všechny články tohoto čísla
- Současné možnosti řešení neurogenního močového měchýře u dospělých pacientů – přehled
- Selektivní modulátory estrogenních receptorů a léčba mužského hypoandrogenizmu – systematická analýza
- Technologie „The Rezūm™ System“ v léčbě BPH – klinické výsledky střednědobého sledování
- Editorial
- Sexuální funkce po transuretrální resekci prostaty
- Fokální léčba lokalizovaného karcinomu prostaty
-
Pokroky v léčbě kastračně rezistentního karcinomu prostaty
Zpráva ze satelitního sympozia uspořádaného za podpory společnosti Astellas v rámci kongresu ČUS - Karcinom prostaty – diagnóza s multidisciplinárním přístupem k léčbě aneb bez spolupráce to nejde
-
BPH: Why? The real story…
Zpráva ze satelitního sympozia uspořádaného v roce 2015 za podpory společnosti Berlin-Chemie/Menarini -
Guidelines pro léčbu močové inkontinence
2. část - Léčba non-neurogenního hyperaktivního močového měchýře – přehled guidelines Americké urologické asociace a Society of Urodynamics, Female Pelvic Medicine & Urogenital Reconstruction
- Urologické listy
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Selektivní modulátory estrogenních receptorů a léčba mužského hypoandrogenizmu – systematická analýza
- Současné možnosti řešení neurogenního močového měchýře u dospělých pacientů – přehled
- Technologie „The Rezūm™ System“ v léčbě BPH – klinické výsledky střednědobého sledování
- Sexuální funkce po transuretrální resekci prostaty
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání




