-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
PERI-IMPLANTITÍDA: NECHIRURGICKÁ TERAPIA
PERI-IMPLANTITIS: NON-SURGICAL TREATMENT
Introduction: The aim of this article is to present and summarize the non-surgical treatment options in management of peri-implant diseases and compare the effectiveness of the treatment with/without adjunctive use of antibiotics.
Methods: A search was conducted in the PubMed - MEDLINE, Scopus, Embase, and Google Scholar databases, and available repositories, followed by a hand search. The relevant clinical studies, reviews, and consensuses about the non-surgical peri-implant therapy published between 1990–2022 in English language were included.
Conclusion: Based on the available information, it can be said that there is a great diversity in the treatment of dental implants affected by peri-implantitis. Studies testing different therapeutic protocols are rare and highly heterogeneous. Stabilization of peri-implant disease after the treatment without systemic or local antibiotics is possible, but the reduction of probing depth around the dental implant using only the non-surgical therapy is still insufficient. Non-surgical treatment is therefore successful particularly in solving the peri-implant mucositis and also as a conditioning before surgical therapy.
Keywords:
photodynamic therapy – conservative therapy – antibiotics – laser – peri-implantitis – non-surgical therapy – scaling – air-flow
Autoři: M. Štefanatný 1,2; M. Starosta 3; R. Žižka 2; J. Štefanatná 1
Působiště autorů: Blanc Dental Studio, Žilina, Slovenská republika 1; Klinika zubního lékařství, Lékařská fakulta Univerzity Palackého v Olomouci, a Fakultní nemocnice Olomouc 2; Stomatologická klinika, Univerzita Karlova, 1. lékařská fakulta, a Všeobecná fakultní nemocnice v Praze 3
Vyšlo v časopise: Česká stomatologie / Praktické zubní lékařství, ročník 123, 2023, 3, s. 77-85
Kategorie: Přehledový článek
doi: https://doi.org/10.51479/cspzl.2023.007Souhrn
Úvod a cieľ: Cieľom článku je predstaviť a zhrnúť nechirurgické možnosti ošetrenia ochorení peri-implantátových tkanív a porovnať efektivitu ošetrenia s podpornou antibiotickou terapiou alebo bez nej.
Materiál a metodika: Prebehlo vyhľadanie odborných článkov publikovaných v databázach PubMed-MEDLINE, Scopus, Embase a Google Scholar nasledované ručným dohľadaním. Do analýzy boli zavzaté klinické štúdie, prehľadové články a konsenzuálne články ohľadom nechirurgickej terapie (NCHT) ochorení peri-implantátových tkanív, publikované v anglickom jazyku v rozmedzí rokov 1990–2022.
Záver: Na základe dostupných informácií sa dá povedať, že existuje veľká rôznorodosť v spôsobe liečby dentálnych implantátov (DI) postihnutých peri-implantitídou. Štúdie venujúce sa testovaniu rôznych terapeutických protokolov sú vzácne a značne heterogénne. Stabilizácia peri-implantitídy po liečbe bez systémovej, respektíve lokálnej podpornej antibiotickej terapie je možná, avšak redukcia hĺbky sondáže v okolí DI len pomocou NCHT je stále nedostatočná. NCHT je úspešná najmä v riešení peri-implantátovej mukozitídy a taktiež ako príprava pred plánovanou terapiou chirurgickou.
Klíčová slova:
antibiotiká – laser – peri-implantitída – nechirurgická terapia – konzervatívna terapia – scaling – fotodynamická terapia – air-flow
ÚVOD
Peri-implantitída je patologický stav vyskytujúci sa v tkanivách okolo dentálneho implantátu (DI). Charakteristické sú pre ňu zápalové zmeny v mäkkých tkanivách okolo DI v kombinácii s krvácaním po sondovaní a/alebo supuráciou, rastúca hĺbka sondáže v porovnaní s meraniami získanými po umiestnení suprakonštrukcie a progresívna strata kosti po odovzdaní protetickej rekonštrukcie v porovnaní s iniciálnym stavom [1, 2]. Prevalencia peri-implantitídy na úrovni pacienta sa pohybuje od 18 do 33 % [3–8].
Prítomnosť orálneho biofilmu výrazne ovplyvňuje vznik a priebeh ochorení postihujúcich tkanivá v okolí DI [9–12]. Jeho adherencia ku špeciálne upravovaným povrchom DI je vysoká. Kľúčovým faktorom opvlyvňujúcim úspešnosť terapie peri-implantátových ochorení je efektivita v odstraňovaní biofilmu z povrchu DI a protetických komponentov.
Cieľom nášho článku je predstaviť a zhrnúť nechirurgické možnosti ošetrenia ochorení peri-implantátových tkanív a porovnať efektivitu ošetrenia s podpornou antibiotickou terapiou alebo bez podpornej antibiotickej terapie.
MATERIÁL A METODIKA
Za účelom zaistenia podkladov pre tento naratívny prehľadový článok prebehlo systematické vyhľadanie relevantných článkov z troch elektronických databáz: Scopus (https://www.scopus.com/home.uri), PubMed (https://pubmed.ncbi.nlm.nih.gov/) a Embase (https://www.embase.com/). Zohľadnili sme iba klinické štúdie, prehľadové články a konsenzuálne články publikované v anglickom jazyku, a to od roku 1990 do roku 2022. Vyhľadanie prebehlo (M. Š.) s využitím kľúčových slov: (periimplantitis OR peri-implantitis OR mucositis) AND (non-surgical therapy OR scaling OR antimicrobial OR anti-bacterial OR antibiotic OR laser OR conservative therapy OR nonsurgical OR antiseptic OR photodynamic therapy OR air polishing OR sonic OR ultrasonic). Za účelom vyhľadania publikácií z konferencií a inej „šedej literatúry“ prebehlo vyhľadanie cez Google Scholar. Taktiež boli ručne prehľadané zoznamy citácií už vyhľadaných článkov a konsenzov, a to k dátumu 31. 1. 2023. Názvy a abstrakty potenciálnych referencií boli manuálne preskúmané, aby sa vylúčili irelevantné publikácie. Autormi bola posúdená kvalita článkov, priliehavosť ich obsahu a prínos do review.
NECHIRURGICKÁ LIEČBA
Nechirurgická terapia (NCHT) peri-implantitídy ukazuje v literatúre často protichodné výsledky [13–16]. Je to najmä z dôvodu náročnosti prístupu k povrchu DI po resorpcii okolitej kosti. Z tohto dôvodu sa skúmajú rôzne liečebné prístupy. Súhrnne môžeme nechirurgickú terapiu rozdeliť na [17]:
1. Mechanické odstraňovanie biofilmu
2. Prídavnú lokálnu terapiu (antiseptiká a lokálne antibiotiká)
3. Využitie mikroabrazív v pieskovačoch (air-polishing devices)
4. Terapiu laserom a fotodynamickú terapiu
5. Modifikáciu protetických komponentov
6. Systémové antibiotiká a chemoterapeutiká
Všetky vyššie spomenuté postupy dokázali byť úspešné v terapii peri-implantátovej mukozitídy, ktorá sa považuje za prekurzora peri - implantitídy. Treba však dodať, že žiadna z nich nie je samostatne natoľko účinná, že by viedla k úplnej stabilizácii peri-implantátových tkanív. Ako hlavný cieľ ošetrenia môžeme považovať nadobudnutie zdravých, aj keď redukovaných peri-implantátových tkanív, teda tkanív v okolí DI bez klinických známok zápalu [18].
INDIKÁCIE
V porovnaní s chirurgickou terapiou má tá nechirurgická jednoznačnú výhodu v nižšej invazivite, a z tohto dôvodu je pacientmi aj lepšie prijímaná. Na druhej strane treba podotknúť, že pri NCHT bojujeme s nižším prehľadom v pracovnom poli a tiež s technickými možnosťami mechanickej alebo chemickej dekontaminácie povrchu DI. Indikácie NCHT môžeme zhrnúť do týchto bodov:
1. Stredne závažné intraosseálne defekty
2. Horizontálne defekty spojené s výrazným opuchom suprakrestálnych tkanív
3. Pred-chirurgická terapia
4. Pacienti odmietajúci sňatie protetickej práce
5. Rizikoví pacienti z pohľadu chirurgickej terapie (napr. fajčiari > 10 cigariet denne)
6. Mierna alebo stredne závažná peri-implantitída v estetickej zóne
DEKONTAMINÁCIA POVRCHU DENTÁLNEHO IMPLANTÁTU
Na trhu je dostupných mnoho rôznych povrchov DI a objavujú sa stále nové komerčné modifikácie [19–22]. Podľa posledných výskumov však nie je dostatok dôkazov o tom, že by mal povrch DI vplyv na vznik peri-implantitídy [23]. Drsné povrchy však majú vyššiu afinitu k akumulácii biofilmu a sú ťažšie čistiteľné. Preto sa predpokladá, že keď už sú raz vystavené prostrediu dutiny ústnej, drsné povrchy sú náchylnejšie na rozvoj a progresiu peri-implantitídy ako povrchy hladké alebo stredne drsné [24, 25].
Ďalší dôležitý parameter ovplyvňujúci možnosti dekontaminácie povrchu je výška a rozostup závitov DI (obr. 1). Rozostup závitu (P) je vzdialenosť medzi rovnoľahlými bokmi susedných závitov meraná v smere osi závitu. Výška závitu (H) je vzdialenosť medzi chrbtom a dnom závitu v rovine osového rezu v smere kolmom na os závitu. So zmenšujúcou sa hodnotou P a rastúcou hodnotou H rastie aj náročnosť dekontaminácie povrchu DI. Jednoduchšie stabilizujeme ochorenie v okolí DI s hladkým povrchom a nízkymi závitmi s väčšími rozostupmi medzi nimi. Povrchy závitov orientované apikálne tvoria totiž oblasť s najväčším množstvom reziduálneho biofilmu a to bez ohľadu na spôsob terapie [26].
Obr. 1. Dizajn závitov DI.
P – rozostup závitu
H – výška závitu
Fig. 1 Dental implant thread design
P – thread pitch
H – thread depth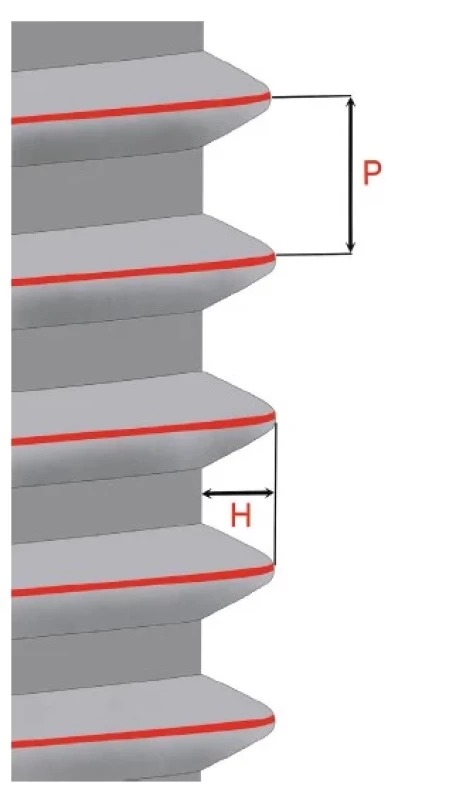
Autor/author: MDDr. Jana Štefanatná. MECHANICKÁ DEKONTAMINÁCIA
Dekontamináciu povrchu DI môžeme robiť buď ručne pomocou kyriet, alebo pomocou ultrazvukových prístrojov. Kyrety sa používajú najčastejšie plastové, titánové, polytetrafluoretylénové (PTFE) alebo karbónové. Najefektívnejšie z nich sú kyrety titánové, pretože majú podobnú tvrdosť ako povrch DI a pri inštrumentácii nedochádza k jeho narušeniu [27]. Z tohto dôvodu sa neodporúča používanie kyriet z nehrdzavejúcej ocele, lebo tá je naopak tvrdšia ako titan a pri ich použití môže dôjsť k poškodeniu povrchu DI [28]. Ostatné typy kyriet (plastové, PTFE, karbónové) sú v porovnaní s titanom mäkšie a efektivita odstraňovania biofilmu pri ich použití je veľmi nízka.
Podobne aj ultrazvukové koncovky môžeme mať z rôznych materiálov. Najčastejšie používaná je takzvaná PEEK (polyether ether ketone) koncovka. Cha a kol. však ukázali, že po jej použití sa môžu do okolitých tkanív dostávať čiastočky tohto materiálu [29].
V porovnaní ručného a ultrazvukového odstraňovania biofilmu z povrchu DI neboli nájdené výrazné rozdiely a obe metódy sú podobne efektívne [30].
CHEMICKÁ DEKONTAMINÁCIA
Podľa metaanalýzy, ktorú robil Faggion, je mechanické čistenie samotné najmenej efektívne pri dekontaminácii povrchu DI [14]. Ak chceme zvýšiť jeho účinnosť, je namieste ju kombinovať s lokálnou dekontamináciou chemickou. Za týmto účelom bolo skúšaných mnoho chemických látok (chlorhexidín, H2O2, kyselina citrónová alebo lokálne antibiotiká). Z nich vyšla ako najúčinnejšia forma aplikácia lokálne použiteľných kapslí antibiotík alebo chlorhexidínu (CHX) [31–33]. Ako lokálne antibiotikum sa v parodontológii najčastejšie využíva tetracyklín (minocyklín, doxycyklín), vďaka jeho širokospektrálnemu účinku na gramnegatívne aj grampozitívne baktérie [34–36]. Ako negatívum ich častého používania sa však začína objavovať rezistencia subgingiválnych baktérií na tento typ antibiotík [37].
MIKROABRAZÍVA
Subgingiválne pieskovače boli vyvinuté na efektívne odstraňovanie bakteriálneho biofilmu z povrchu zubov alebo DI. Slúžia ako alternatíva ku kyretám alebo ultrazvuku. V porovnaní so supragingiválnymi pieskovačmi by mali pracovať s nižším tlakom a mali by mať bočné vývody, aby nedošlo k emfyzému mäkkých tkanív (obr. 2). Výhodou ich použitia je nízka miera poškodenia povrchu DI [38]. Treba však podotknúť, že táto vlastnosť sa líši v závislosti na type použitého prášku. Zatiaľ čo efektivita čistenia povrchu zostáva pri rôznych práškoch podobná, tvrdé prášky, ako napríklad uhličitan sodný, majú tendenciu poškodiť povrch viac ako glycín alebo erythritol [39].
Obr. 2. Porovnanie koncoviek Airflow (a) a Perioflow (b).
Na koncovke Perioflow je viditeľná kalibrovaná tryska slúžiaca na subgingiválnu aplikáciu mikroabrazívnych častíc.
Fig. 2 Comparison of Airflow (a) and Perioflow (b) handpieces.
A calibrated nozzle is visible on the perioflow tip, it is used for subgingival application of microabrasive particles.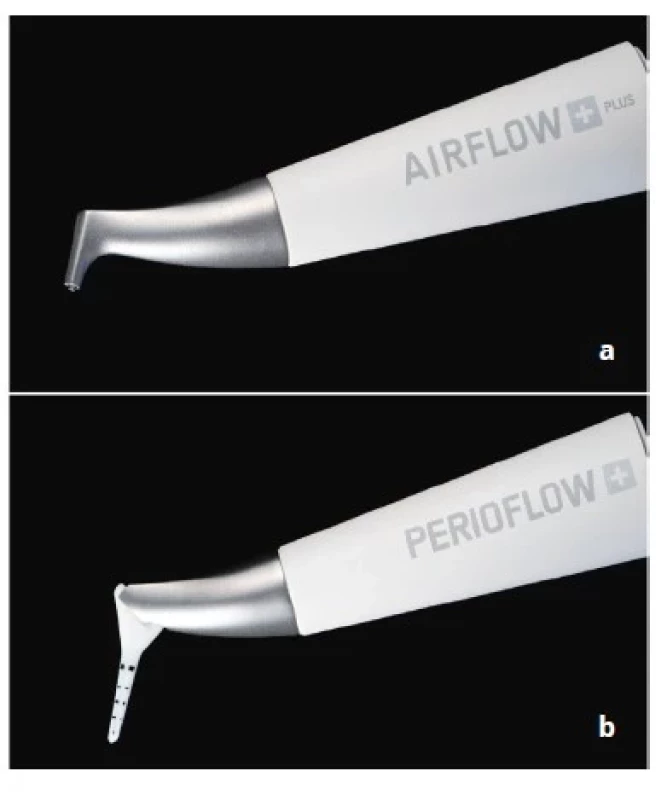
Autor/author: MDDr. Michal Štefanatný. Sahm a kol. porovnávali efektivitu ošetrenia povrchu DI pieskovačom a glycínovým práškom a ošetrenie karbónovými kyretami s lokálnou submukóznou aplikáciou 1% chlorhexidínového gélu. Výsledky v redukcii parodontálnej sondáže (angl. probing depth, PD) boli podobné, avšak po použití pieskovača došlo k výraznejšej redukcii krvácania po sondáži (angl. bleeding on probing, BOP) [40].
Schwarz a kol. len potvrdili efektivitu pieskovača v porovnaní s mechanickým ošetrením pri ošetrení peri-implantitíd [41]. Ako však dodali, zriedkakedy došlo k úplnému vyriešeniu ochorenia len s pomocou NCHT.
LASER
V súčasnosti existuje veľké množstvo publikovaných klinických štúdií a kazuistík, ktoré hodnotia použitie rôznych typov laserov v parodontálnej terapii [42]. Očakáva sa, že tieto postupy budú účinné nielen pri odstraňovaní biofilmu, ale budú tiež pôsobiť biostimulačne na okolité tkanivá [43]. Je dokázané, že najmä diódové lasery nepoškodzujú povrch DI [44, 45]. A to platí aj v prípade zirkónových implantátov [46].
Ako samostatná terapeutická metóda sa pri riešení peri-implantitíd ukázali s podobnými výsledkami ako perioflow [47, 48]. Klinické výsledky v rámci redukcie PD a BOP sú priaznivé najmä v krátkodobom horizonte (6–12 mesiacov) po použití laserov [47, 49]. Z dlhodobého hľadiska je ich efektivita stále sporná [50–52]. Úspešne sa lasery požívajú ako doplnková terapia k mechanickému ošetreniu povrchu DI [53, 54]. Vládne však veľká heterogenita v type laserov, použití vlnových dĺžok a terapeutických protokolov [55–57].
FOTODYNAMICKÁ TERAPIA
Fotodynamická terapia (angl. photodynamic therapy, PDT) je forma fototerapie zahŕňajúca svetlo a fotosenzibilizačnú chemickú látku, ktorá sa používa v spojení s molekulárnym kyslíkom na vyvolanie bunkovej smrti [58]. Látka sa nanesie na povrch zuba alebo implantátu pokrytého baktériami. Aktiváciou fotosenzibilizátora sa energia zo svetla prenesie na molekulárny kyslík, čo vyvolá cytotoxický účinok na bunky [59].
Dörtbudak a kol. vo svojej štúdii uvádzajú, že aplikácia toluidínovej modrej a následná aktivácia pomocou diódového lasera, viedla k významnému zníženiu A. actinomycetemcomitans, P. gingivalis a P. intermedia [60].
PDT ako doplnková terapia ošetrenia peri-implantitídy sa často porovnáva s použitím lokálnych antibiotík a ako sa ukazuje, žiadna z týchto metód nie je signifikantne lepšia od druhej [54, 61, 62]. Aj preto sa takmer výhradne používa v kombinácii s mechanickým čistením povrchu DI.
MODIFIKÁCIA PROTETICKÝCH KOMPONENTOV
Podstatnú rolu pri vzniku ochorení peri-implantačných tkanív hrajú samotné suprakonštrukcie nesené DI. Nesprávne zhotovené protetické komponenty môžu vytvárať retenčné miesta pre tvorbu biofilmu a v kombinácii s tvarmi zabraňujúcimi prístup hygienickým pomôckam, pomáhajú k rýchlej progresii ochorenia (obr. 3). Serino a Ström ukázali, že až 74 % DI postihnutých periimplantitídou neumožňovalo prístup správnej orálnej hygienie [63].
Obr. 3. Nesprávne zhotovená korunka na DI v pozícii 35 neumožňujúca prístup pomôckam dentálnej hygieny.
a – intraorálny pohľad
b – rtg snímka
Fig. 3 Improper single-tooth implant restoration.
a – intraoral view
b – X-ray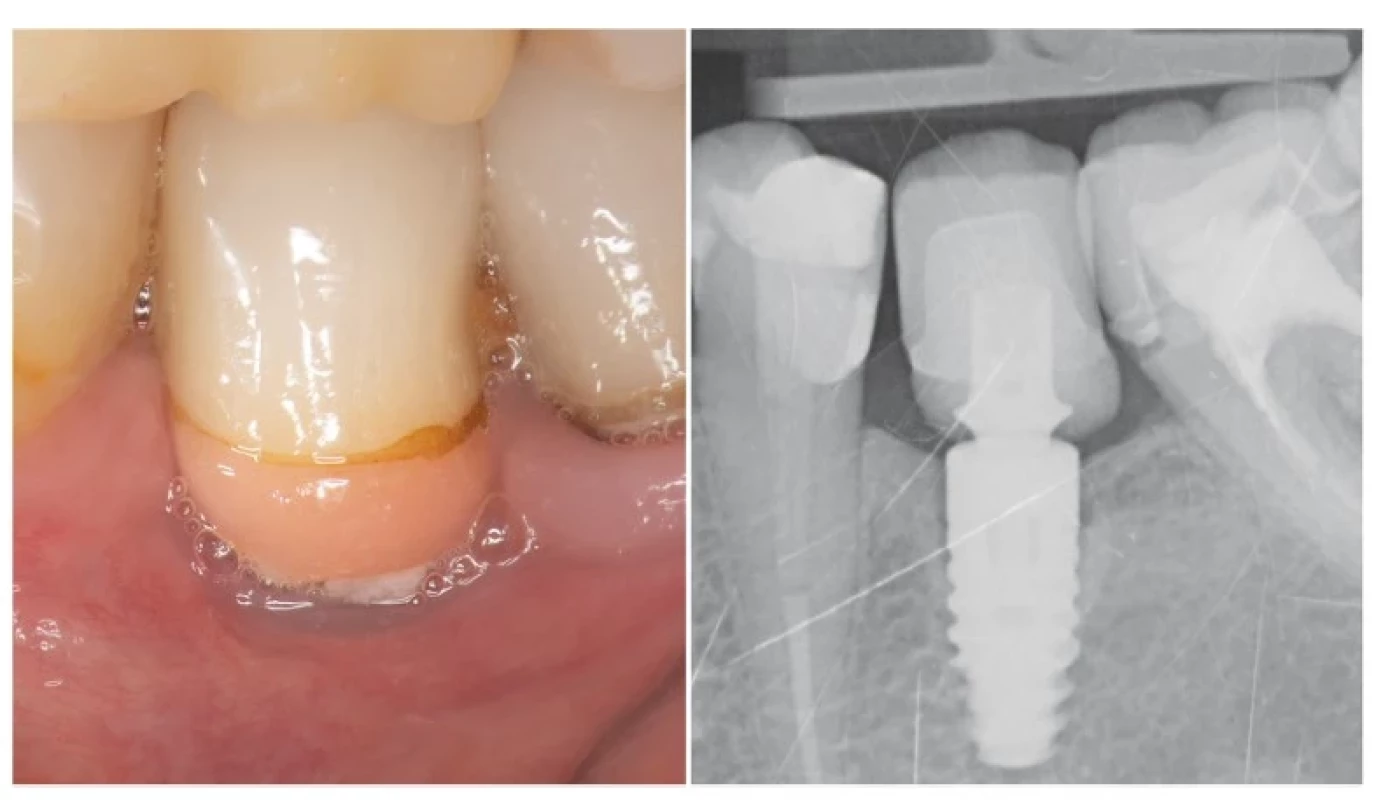
Autor/author: MDDr. Michal Štefanatný. Často prehliadaný nedostatok je chýbajúci bod kontaktu na korunkách nesených DI. V retrospektívnej štúdii, ktorá sledovala až 174 sólo protetických rekonštrukcií nesených DI v horizonte od troch mesiacov do jedenástich rokov, sa zistilo, že až v 52,8 % chýbal minimálne jeden bod kontaktu [64]. To následne vedie k retencii potravy v medzizubnom priestore, a zvyšuje tak nároky na správnu hygienu okolo DI.
V prípade, že sa vyššie uvedené nedostatky na protetických komponentoch v rámci terapie upravia, môže to viesť k zlepšeniu klinických hodnôt a stabilizácii ochorenia [65, 66].
PODPORNÁ TERAPIA
Systémové podanie antibiotík
V súčasnej dobe stúpajúcich rezistencií na antibiotiká je svetový trend v obmedzovaní ich užívania v medicíne pochopiteľný [67]. Stomatologické odbory tieto trendy kopírujú a je namieste prehodnotiť indikačné kritériá podávania antibiotík v zubo-lekárskej praxi [68, 69].
Pri ošetrení ochorení parodontu bolo dokázané, že NCHT výrazne znižuje populáciu periopatogénov [70, 71]. A. actinomycetemcomitans je však obzvlášť odolný voči mechanickému čisteniu a po takomto ošetrení sa môže podiel A. actinomycetemcomitans v celkovej mikroflóre naopak zvýšiť [72, 73].
Už v roku 1992 Mombelli a Lang ukázali, že systémové antibiotiká sú účinné pri redukcii PD u DI s diagnostikovanou peri-implantitídou [74]. Odvtedy bolo publikovaných mnoho štúdií s obdobnými výsledkami (tab. 1). Blanco a kol. vo svojej randomizovanej, placebom kontrolovanej klinickej štúdii ukázali benefit systémového užitia metronidazolu v dávke 500 mg každých osem hodín po dobu siedmich dní od NCHT. Biofilm bol mechanicky odstraňovaný iba ultrazvukovým prístrojom. Po 12 mesiacoch došlo v testovanej skupine k signifikantnej redukcii PD (2,53 vs. 1,02 mm) a menej výraznej strate attachmentu (angl. clinical attachment loss, CAL) (2,14 vs. 0,53 mm) v porovnaní s placebom [75].
Tab. 1. Nechirurgická terapia peri-implantitídy s použitím systémových antibiotík.
Tab. 1 Non-surgical peri-implant therapy with systemic antibiotics.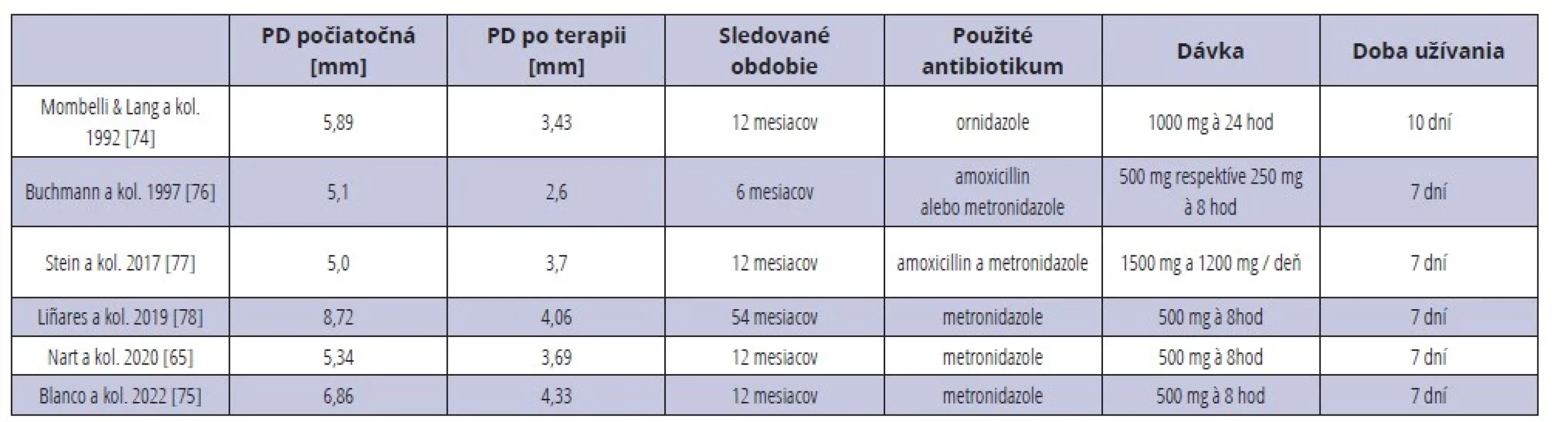
PD – probing depth (hĺbka sondáže) Výsledky z Bayesovej metaanalýzy ukázali, že odstraňovanie biofilmu v spojení s antibiotikami dosiahlo najväčšie dodatočné zníženie PD v porovnaní s mechanickým čistením samotným [14] (obr. 4).
Obr. 4. Grafické znázornenie zníženia hĺbky sondáže v porovnaní rôznych dvojíc NCHT.
Fig. 4 Chart showing probing pocket depth reduction on comparison of two different non-surgical treatments.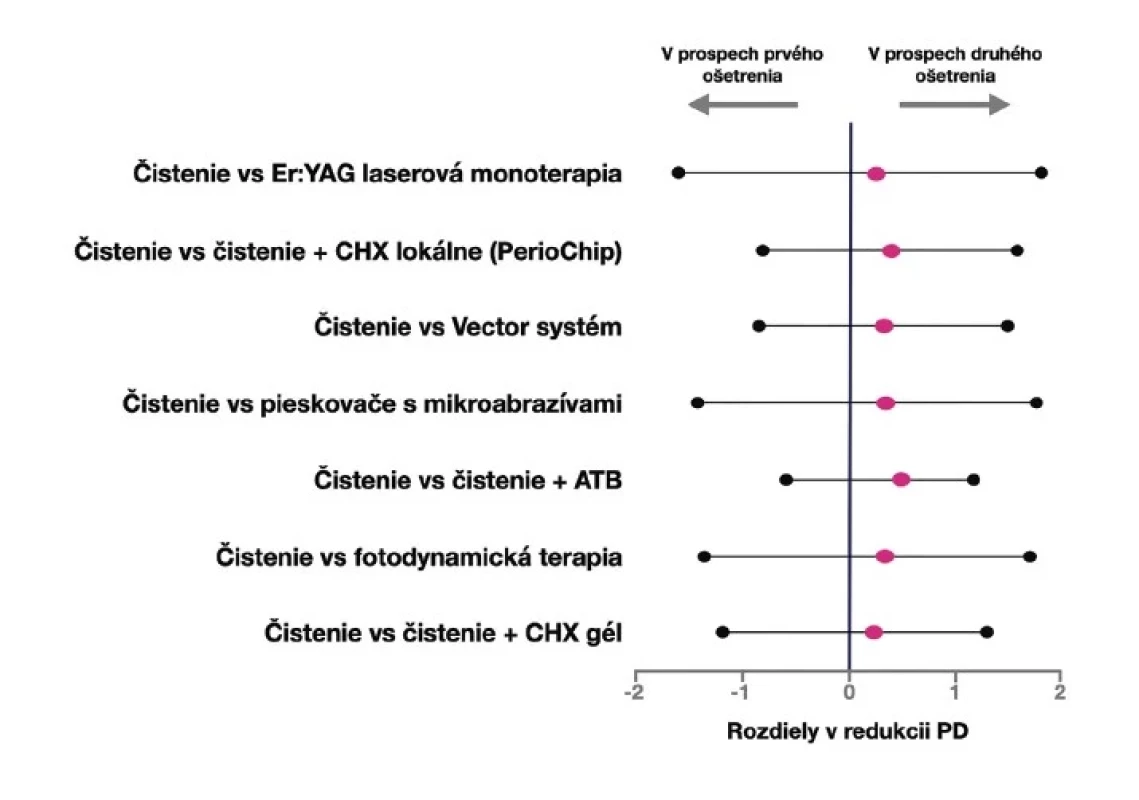
Autor/author: MDDr. Michal Štefanatný (upravené podľa / adapted from Faggion [14]). Aj napriek tomu, že niektoré z periopatogénov vykazujú vysokú mieru rezistencie voči špecifickým antibiotikám [69, 79], Ardila a kol. vo svojej prehľadovej štúdii poukázali na nízky výskyt mikrobiálnej rezistencie jedincov s peri-implantitídou na kombináciu amoxicilín-metronidazol [37].
Výplachy chlorehexidínom
Výplachy dutiny ústnej s CHX o rôznych koncentráciách sa s obľubou používajú ako podporná terapia pri liečbe parodontitídy. Pri jeho dlhodobom užívaní boli dokázané signifikantne lepšie výsledky v redukcii PD, BOP a zisku CAL [80–82].
V prípade DI sú však benefity dlhodobého užívania CHX stále sporné. Crespi a kol. ako jedni z mála ukázali účinnosť CHX v NCHT peri - implantitídy, bolo to však vo forme gélu a v lokálnej aplikácii spolu s tetracyklínovým antibiotikom [83]. Výsledky väčšiny štúdií skôr dokazujú, že NCHT ochorení peri-implantátových tkanív, doplnená o výplachy dutiny ústnej s CHX, nevykazuje signifikantne lepšie výsledky v porovnaní s NCHT bez CHX [27, 84–86].
Tak ako zhrnuli Liu a kol. vo svojej metaanalýze, vzhľadom na veľké rozdiely v metodológii medzi štúdiami nie je možné vyvodiť jednoznačné závery o úlohe CHX v NCHT peri-implantitídy [87].
ZÁVER
Na základe dostupných informácií sa dá povedať, že existuje veľká rôznorodosť v spôsobe liečby DI postihnutých peri-implantitídou, najmä v porovnaní s manažmentom liečby parodontitídy. Štúdie venujúce sa testovaniu rôznych terapeutických protokolov sú vzácne a značne heterogénne. To bráni vypracovaniu jasných odporúčaní a vedie k používaniu empirických terapeutických postupov. Subgingiválne pieskovače alebo lasery sa ukázali ako najviac efektívne a pri ich použití dochádza k najmenším povrchovým zmenám DI.
Stabilizácia peri-implantitídy po liečbe bez systémovej, respektíve lokálnej podpornej antibiotickej terapie je možná. Pri použití terapeutických postupov v kombinácii so systémovými antibiotikami by však lekári mali brať do úvahy rezistenciu baktérií, preukázanú pri liečbe pacientov s peri-implantitídou, a jej dôsledky pre verejné zdravie.
Väčšina autorov však prišla k záveru, že redukcia PD v okolí DI len pomocou NCHT je nedostatočná (tab. 2). Čím je ochorenie tkanív v okolí DI skôr diagnostikované, tým väčšia je šanca na jeho úspešnú stabilizáciu. NCHT je úspešná najmä v riešení peri-implantátovej mukozitídy a taktiež ako príprava pred plánovanou terapiou chirurgickou.
Tab. 2. Nechirurgická terapia peri-implantitídy, závery viacerých štúdií.
Tab. 2 Non-surgical peri-implant therapy, results of multiple studies.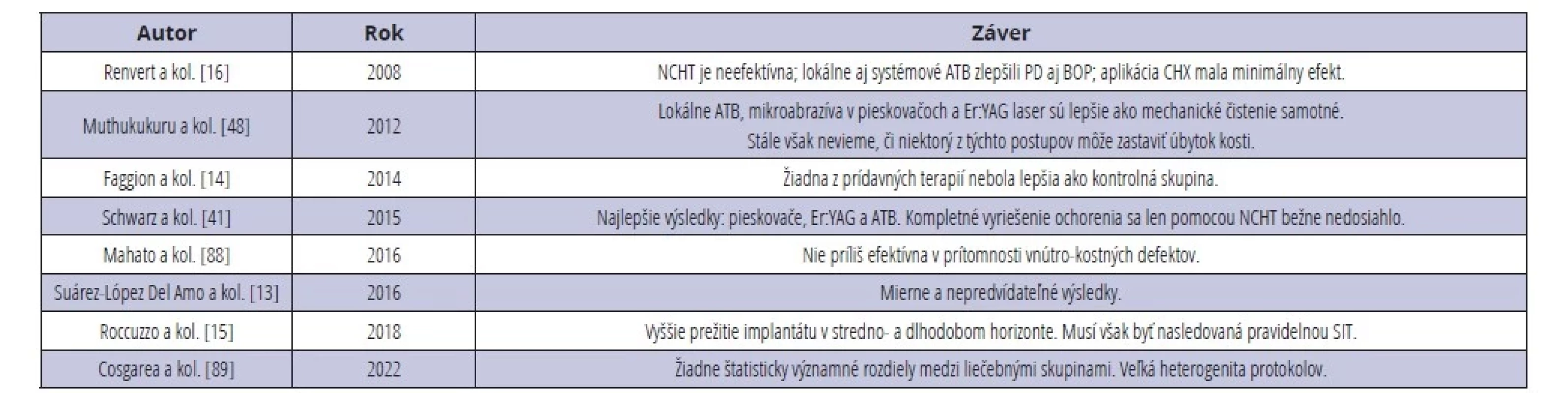
NCHT – ne-chirurgická terapia (non-surgical therapy)
ATB – antibiotiká (antibiotics)
PD – hĺbka sondáže (probing depth)
BoP – krvácanie po sondáži (bleeding on probing)
CHX – chlorhexidín (chlorhexidine)
SIT – podporná peri-implantátová liečba (supportive implant therapy)MDDr. Michal Štefanatný
Blanc Dental Studio
Obchodná 8985
010 08 Žilina
Slovenská republika
e-mail: michal.stefanatny@gmail.com
Zdroje
1. Berglundh T, Armitage G, Araujo MG, Avila-Ortiz G, Blanco J, Camargo PM, et al. Peri-implant diseases and conditions: Consensus report of workgroup 4 of the 2017 World Workshop on the Classification of Periodontal and Peri-Implant Diseases and Conditions. J Periodontol. 2018; 89(S1): 313–318.
2. Renvert S, Persson GR, Pirih FQ, Camargo PM. Peri-implant health, peri-implant mucositis, and peri-implantitis: Case definitions and diagnostic considerations. J Periodontol. 2018; 89(S1): 304–312.
3. Atieh MA, Alsabeeha NHM, Faggion Jr. CM, Duncan WJ. The frequency of peri-implant diseases: a systematic review and meta-analysis. J Periodontol. 2013; 84(11): 1586–1598.
4. Derks J, Tomasi C. Peri-implant health and disease. A systematic review of current epidemiology. J Clin Periodontol. 2015; 42(S16): 158–171.
5. Lee CT, Huang YW, Zhu L, Weltman R. Prevalences of peri-implantitis and peri-implant mucositis: systematic review and meta-analysis. J Dent. 2017; 62(1): 1–12.
6. Doornewaard R, Jacquet W, Cosyn J, De Bruyn H. How do peri-implant biologic parameters correspond with implant survival and peri-implantitis? A critical review. Clin Oral Implants Res. 2018; 29(S18): 100–123.
7. Hashim D, Cionca N, Combescure C, Mombelli A. The diagnosis of peri-implantitis: A systematic review on the predictive value of bleeding on probing. Clin Oral Implants Res. 2018; 29(S16): 276–293.
8. Rodrigo D, Sanz-Sánchez I, Figuero E, Llodrá JC, Bravo M, Caffesse RG, et al. Prevalence and risk indicators of peri-implant diseases in Spain. J Clin Periodontol. 2018; 45(12): 1510–1520.
9. Heitz-Mayfield LJA, Salvi GE. Peri-implant mucositis. J Clin Periodontol. 2018; 45(S20): 237–245.
10. Schwarz F, Derks J, Monje A, Wang HL. Peri-implantitis. J Periodontol. 2018; 89(S1): 267–290.
11. Konstantinidis IK, Kotsakis GA, Gerdes S, Walter MH. Cross-sectional study on the prevalence and risk indicators of peri-implant diseases. Eur J Oral Implantol. 2015; 8(1): 75–88.
12. de Araújo Nobre M, Mano Azul A, Rocha E, Maló P. Risk factors of peri-implant pathology. Eur J Oral Sci. 2015;123(3): 131–139.
13. Suárez-López Del Amo F, Yu SH, Wang HL. Non-surgical therapy for peri-implant diseases: a systematic review. J Oral Maxillofac Res. 2016; 7(3): e13.
14. Faggion CMJ, Listl S, Frühauf N, Chang HJ, Tu YK. A systematic review and Bayesian network meta-analysis of randomized clinical trials on non-surgical treatments for peri-implantitis. J Clin Periodontol. 2014; 41(10): 1015–1025.
15. Roccuzzo M, Layton DM, Roccuzzo A, Heitz-Mayfield LJ. Clinical outcomes of peri-implantitis treatment and supportive care: A systematic review. Clin Oral Implants Res. 2018; 29(S1): 331–350.
16. Renvert S, Roos-Jansåker AM, Claffey N. Non-surgical treatment of peri-implant mucositis and peri-implantitis: a literature review. J Clin Periodontol. 2008; 35(S8): 305–315.
17. Lin GH, Nart J, Blasi Gonzalo. Non-surgical treatment for peri-implantitis. In: Monje A, Wang HL. Unfolding periimplantitis. První vydání. Barcelona: Quintessence Publishing España; 2022, 522–547.
18. Araujo MG, Lindhe J. Peri-implant health. J Periodontol. 2018; 89(S1): 249–256.
19. Padial-Molina M, Galindo-Moreno P, Avila-Ortiz G. Biomimetic ceramics in implant dentistry. Minerva Biotecnol. 2009; 21(3): 173–186.
20. Padial-Molina M, Galindo-Moreno P, Fernández-Barbero JE, O’Valle F, Jódar-Reyes AB, Ortega-Vinuesa JL, et al. Role of wettability and nanoroughness on interactions between osteoblast and modified silicon surfaces. Acta Biomater. 2011; 7(2): 771–778.
21. Coelho PG, Granjeiro JM, Romanos GE, Suzuki M, Silva NRF, Cardaropoli G, et al. Basic research methods and current trends of dental implant surfaces. J Biomed Mater Res B Appl Biomater. 2009; 88(2): 579–596.
22. Le Guéhennec L, Soueidan A, Layrolle P, Amouriq Y. Surface treatments of titanium dental implants for rapid osseointegration. Dent Mater. 2007; 23(7): 844–854.
23. Renvert S, Polyzois I, Claffey N. How do implant surface characteristics influence peri-implant disease? J Clin Periodontol. 2011; 38(S1): 214–222.
24. Albouy JP, Abrahamsson I, Persson LG, Berglundh T. Spontaneous progression of peri-implantitis at different types of implants. An experimental study in dogs. I. Clinical and radiographic observations. Clin Oral Implants Res. 2008; 19(10): 997–1002.
25. Teughels W, Van Assche N, Sliepen I, Quirynen M. Effect of material characteristics and/or surface topography on biofilm development. Clin Oral Implants Res. 2006; 17(S2): 68–81.
26. Steiger-Ronay V, Merlini A, Wiedemeier DB, Schmidlin PR, Attin T, Sahrmann P. Location of unaccessible implant surface areas during debridement in simulated peri-implantitis therapy. BMC Oral Health. 2017; 17(1): 137.
27. Heitz-Mayfield LJA, Salvi GE, Botticelli D, Mombelli A, Faddy M, Lang NP. Anti-infective treatment of peri-implant mucositis: a randomised controlled clinical trial. Clin Oral Implants Res. 2011; 22(3): 237–241.
28. Fox SC, Moriarty JD, Kusy RP. The effects of scaling a titanium implant surface with metal and plastic instruments: an in vitro study. J Periodontol. 1990; 61(8): 485–490.
29. Cha JK, Paeng K, Jung UW, Choi SH, Sanz M, Sanz-Martín I. The effect of five mechanical instrumentation protocols on implant surface topography and roughness: A scanning electron microscope and confocal laser scanning microscope analysis. Clin Oral Implants Res. 2019; 30(6): 578–587.
30. Renvert S, Samuelsson E, Lindahl C, Persson GR. Mechanical non-surgical treatment of peri-implantitis: a double-blind randomized longitudinal clinical study. I: clinical results. J Clin Periodontol. 2009; 36(7): 604–609.
31. Renvert S, Lessem J, Dahlén G, Lindahl C, Svensson M. Topical minocycline microspheres versus topical chlorhexidine gel as an adjunct to mechanical debridement of incipient peri-implant infections: a randomized clinical trial. J Clin Periodontol. 2006; 33(5): 362–369.
32. Renvert S, Lessem J, Dahlén G, Renvert H, Lindahl C. Mechanical and repeated antimicrobial therapy using a local drug delivery system in the treatment of peri-implantitis: a randomized clinical trial. J Periodontol. 2008; 79(5): 836–844.
33. Machtei EE, Frankenthal S, Levi G, Elimelech R, Shoshani E, Rosenfeld O, et al. Treatment of peri-implantitis using multiple applications of chlorhexidine chips: a double-blind, randomized multi-centre clinical trial. J Clin Periodontol. 2012; 39(12): 1198–1205.
34. Herrera D, Matesanz P, Bascones-Martínez A, Sanz M. Local and systemic antimicrobial therapy in periodontics. J Evid Based Dent Pract. 2012; 12(S3): 50–60.
35. Paquette D, Oringer R, Lessem J, Offenbacher S, Genco R, Persson GR, et al. Locally delivered minocycline microspheres for the treatment of periodontitis in smokers. J Clin Periodontol. 2003; 30(9): 787–794.
36. Büchter A, Meyer U, Kruse-Lösler B, Joos U, Kleinheinz J. Sustained release of doxycycline for the treatment of peri-implantitis: randomised controlled trial. Br J Oral Maxillofac Surg. 2004; 42(5): 439–444.
37. Ardila CM, Vivares-Builes AM. Antibiotic resistance in patients with peri-implantitis: A systematic scoping review. Int J Environ Res Public Health. 2022; 19(23): 15609
38. Tastepe CS, van Waas R, Liu Y, Wismeijer D. Air powder abrasive treatment as an implant surface cleaning method: a literature review. Int J Oral Maxillofac Implants. 2012; 27(6): 1461–1473.
39. Moharrami M, Perrotti V, Iaculli F, Love RM, Quaranta A. Effects of air abrasive decontamination on titanium surfaces: A systematic review of in vitro studies. Clin Implant Dent Relat Res. 2019; 21(2): 398–421.
40. Sahm N, Becker J, Santel T, Schwarz F. Non-surgical treatment of peri-implantitis using an air-abrasive device or mechanical debridement and local application of chlorhexidine: a prospective, randomized, controlled clinical study. J Clin Periodontol. 2011; 38(9): 872–878.
41. Schwarz F, Becker K, Renvert S. Efficacy of air polishing for the non-surgical treatment of peri-implant diseases: a systematic review. J Clin Periodontol. 2015; 42(10): 951–959.
42. Aoki A, Sasaki KM, Watanabe H, Ishikawa I. Lasers in nonsurgical periodontal therapy. Periodontol 2000. 2004; 36(1): 59–97.
43. Mizutani K, Aoki A, Coluzzi D, Yukna R, Wang CY, Pavlic V, et al. Lasers in minimally invasive periodontal and peri-implant therapy. Periodontol 2000. 2016; 71(1): 185–212.
44. Castro GL, Gallas M, Núñez IR, Borrajo JLL, Alvarez JC, Varela LG. Scanning electron microscopic analysis of diode laser-treated titanium implant surfaces. Photomed Laser Surg. 2007; 25(2): 124–128.
45. Stubinger S, Etter C, Miskiewicz M, Homann F, Saldamli B, Wieland M, et al. Surface alterations of polished and sandblasted and acid-etched titanium implants after Er:YAG, carbon dioxide, and diode laser irradiation. Int J Oral Maxillofac Implants. 2010; 25(1): 104–111.
46. Stübinger S, Homann F, Etter C, Miskiewicz M, Wieland M, Sader R. Effect of Er:YAG, CO(2) and diode laser irradiation on surface properties of zirconia endosseous dental implants. Lasers Surg Med. 2008; 40(3): 223–228.
47. Renvert S, Lindahl C, Roos Jansåker AM, Persson GR. Treatment of peri-implantitis using an Er:YAG laser or an air-abrasive device: a randomized clinical trial. J Clin Periodontol. 2011; 38(1): 65–73.
48. Muthukuru M, Zainvi A, Esplugues EO, Flemmig TF. Non-surgical therapy for the management of peri-implantitis: a systematic review. Clin Oral Implants Res. 2012; 23 (S6): 77–83.
49. Schwarz F, Sculean A, Rothamel D, Schwenzer K, Georg T, Becker J. Clinical evaluation of an Er:YAG laser for nonsurgical treatment of peri-implantitis: a pilot study. Clin Oral Implants Res. 2005;16(1): 44–52.
50. Yan M, Liu M, Wang M, Yin F, Xia H. The effects of Er:YAG on the treatment of peri-implantitis: a meta-analysis of randomized controlled trials. Lasers Med Sci. 2015; 30(7): 1843–1853.
51. Mailoa J, Lin GH, Chan HL, MacEachern M, Wang HL. Clinical outcomes of using lasers for peri-implantitis surface detoxification: a systematic review and meta-analysis. J Periodontol. 2014; 85(9): 1194–1202.
52. Lin GH, Suárez López Del Amo F, Wang HL. Laser therapy for treatment of peri-implant mucositis and peri-implantitis: An American Academy of Periodontology best evidence review. J Periodontol. 2018; 89(7): 766–782.
53. Lerario F, Roncati M, Gariffo A, Attorresi E, Lucchese A, Galanakis A, et al. Non-surgical periodontal treatment of periimplant diseases with the adjunctive use of diode laser: preliminary clinical study. Lasers Med Sci. 2016; 31(1): 1–6.
54. Schär D, Ramseier CA, Eick S, Arweiler NB, Sculean A, Salvi GE. Anti-infective therapy of peri-implantitis with adjunctive local drug delivery or photodynamic therapy: six-month outcomes of a prospective randomized clinical trial. Clin Oral Implants Res. 2013; 24(1): 104–110.
55. Taniguchi Y, Aoki A, Mizutani K, Takeuchi Y, Ichinose S, Takasaki AA, et al. Optimal Er:YAG laser irradiation parameters for debridement of microstructured fixture surfaces of titanium dental implants. Lasers Med Sci. 2013; 28(4): 1057–1068.
56. Schwarz F, Nuesry E, Bieling K, Herten M, Becker J. Influence of an erbium, chromium-doped yttrium, scandium, gallium, and garnet (Er,Cr:YSGG) laser on the reestablishment of the biocompatibility of contaminated titanium implant surfaces. J Periodontol. 2006; 77(11): 1820–1827.
57. Świder K, Dominiak M, Grzech-Leśniak K, Matys J. Effect of different laser wavelengths on periodontopathogens in peri-implantitis: a review of In Vivo Studies. Microorganisms. 2019; 7(7): 189.
58. Dougherty TJ, Gomer CJ, Henderson BW, Jori G, Kessel D, Korbelik M, et al. Photodynamic therapy. J Natl Cancer Inst. 1998; 90(12): 889–905.
59. Soukos NS, Goodson JM. Photodynamic therapy in the control of oral biofilms. Periodontol 2000. 2011; 55(1): 143–166.
60. Dörtbudak O, Haas R, Bernhart T, Mailath-Pokorny G. Lethal photosensitization for decontamination of implant surfaces in the treatment of peri-implantitis. Clin Oral Implants Res. 2001; 12(2): 104–108.
61. Bassetti M, Schär D, Wicki B, Eick S, Ramseier CA, Arweiler NB, et al. Anti-infective therapy of peri-implantitis with adjunctive local drug delivery or photodynamic therapy: 12-month outcomes of a randomized controlled clinical trial. Clin Oral Implants Res. 2014; 25(3): 279–287.
62. Wang H, Li W, Zhang D, Li W, Wang Z. Adjunctive photodynamic therapy improves the outcomes of peri-implantitis: a randomized controlled trial. Aust Dent J. 2019; 64(3): 256–262.
63. Serino G, Ström C. Peri-implantitis in partially edentulous patients: association with inadequate plaque control. Clin Oral Implants Res. 2009; 20(2): 169–174.
64. Varthis S, Randi A, Tarnow DP. Prevalence of interproximal open contacts between single-implant restorations and adjacent teeth. Int J Oral Maxillofac Implants. 2016; 31(5): 1089–1092.
65. Nart J, Pons R, Valles C, Esmatges A, Sanz-Martín I, Monje A. Non-surgical therapeutic outcomes of peri-implantitis: 12-month results. Clin Oral Investig. 2020; 24(2): 675–682.
66. de Tapia B, Mozas C, Valles C, Nart J, Sanz M, Herrera D. Adjunctive effect of modifying the implantsupported prosthesis in the treatment of peri-implant mucositis. J Clin Periodontol. 2019; 46(10): 1050–1060.
67. MacGowan A, Macnaughton E. Antibiotic resistance. Medicine (Baltimore). 2017; 45(10): 622–628.
68. Stein K, Farmer J, Singhal S, Marra F, Sutherland S, Quiñonez C. The use and misuse of antibiotics in dentistry: A scoping review. J Am Dent Assoc. 2018; 149(10): 869–884.
69. Jepsen K, Falk W, Brune F, Fimmers R, Jepsen S, Bekeredjian-Ding I. Prevalence and antibiotic susceptibility trends of periodontal pathogens in the subgingival microbiota of German periodontitis patients: A retrospective surveillance study. J Clin Periodontol. 2021; 48(9): 1216–1227.
70. Shiloah J, Patters MR, Dean JW 3rd, Bland P, Toledo G. The survival rate of Actinobacillus actinomycetemcomitans, Porphyromonas gingivalis, and Bacteroides forsythus following 4 randomized treatment modalities. J Periodontol. 1997; 68(8): 720–728.
71. Darby IB, Hodge PJ, Riggio MP, Kinane DF. Clinical and microbiological effect of scaling and root planing in smoker and non-smoker chronic and aggressive periodontitis patients. J Clin Periodontol. 2005; 32(2): 200–206.
72. Mombelli A, Gmür R, Gobbi C, Lang NP. Actinobacillus actinomycetemcomitans in adult periodontitis. II. Characterization of isolated strains and effect of mechanical periodontal treatment. J Periodontol. 1994; 65(9): 827–834.
73. Renvert S, Wikström M, Dahlén G, Slots J, Egelberg J. Effect of root debridement on the elimination of Actinobacillus actinomycetemcomitans and Bacteroides gingivalis from periodontal pockets. J Clin Periodontol. 1990; 17(6): 345–350.
74. Mombelli A, Lang NP. Antimicrobial treatment of peri-implant infections. Clin Oral Implants Res. 1992; 3(4): 162–168.
75. Blanco C, Pico A, Dopico J, Gándara P, Blanco J, Liñares A. Adjunctive benefits of systemic metronidazole on non-surgical treatment of peri-implantitis. A randomized placebo-controlled clinical trial. J Clin Periodontol. 2022; 49(1): 15–27.
76. Buchmann R, Khoury F, Müller RF, Lange DE. Die therapie der progressiven marginalen parodontitis und periimplantitis. Dtsch Zahnärzliche Zeitung. 1997; 52(5): 421–426.
77. Stein JM, Hammächer C, Said-Yekta Michael S. Combination of ultrasonic decontamination, soft tissue curettage and submucosal air polishing with povidone-iodine application for non-surgical therapy of peri-implantitis: 12 months clinical outcomes. J Periodontol. 2017; 89(2): 1–13.
78. Liñares A, Pico A, Blanco C, Blanco J. Adjunctive systemic metronidazole to nonsurgical therapy of peri-implantitis with intrabony defects: A retrospective case series study. Int J Oral Maxillofac Implants. 2019; 34(5): 1237–1245.
79. Rams TE, Degener JE, van Winkelhoff AJ. Antibiotic resistance in human peri-implantitis microbiota. Clin Oral Implants Res. 2014; 25(1): 82–90.
80. da Costa LFNP, Amaral C da SF, Barbirato D da S, Leão ATT, Fogacci MF. Chlorhexidine mouthwash as an adjunct to mechanical therapy in chronic periodontitis: A meta-analysis. J Am Dent Assoc. 2017;148(5): 308–318.
81. Berchier CE, Slot DE, Van der Weijden GA. The efficacy of 0.12% chlorhexidine mouthrinse compared with 0.2% on plaque accumulation and periodontal parameters: a systematic review. J Clin Periodontol. 2010; 37(9): 829–839.
82. Gunsolley JC. Clinical efficacy of antimicrobial mouthrinses. J Dent. 2010; 38(S3): 6–10. 83. Crespi R, Marconcini S, Crespi G, Giammarinaro E, Menchini Fabris GB, Barone A, et al. Nonsurgical treatment of peri-implantitis without eliminating granulation tissue: A 3-year study. Implant Dent. 2019; 28(1): 4–10.
84. Thöne-Mühling M, Swierkot K, Nonnenmacher C, Mutters R, Flores-de-Jacoby L, Mengel R. Comparison of two full-mouth approaches in the treatment of peri-implant mucositis: a pilot study. Clin Oral Implants Res. 2010; 21(5): 504–512.
85. Menezes KM, Fernandes-Costa AN, Silva-Neto RD, Calderon PS, Gurgel BCV. Efficacy of 0.12% chlorhexidine gluconate for non-surgical treatment of peri-implant mucositis. J Periodontol. 2016; 87(11): 1305–1513.
86. Levin L, Frankenthal S, Joseph L, Rozitsky D, Levi G, Machtei EE. Water jet with adjunct chlorhexidine gel for nonsurgical treatment of peri-implantitis. Quintessence Int. 2015; 46(2): 133–137.
87. Liu S, Li M, Yu J. Does chlorhexidine improve outcomes in non-surgical management of peri-implant mucositis or peri-implantitis?: A systematic review and meta-analysis. Med Oral Patol Oral Cir Bucal. 2020; 25(5): 608–615.
88. Mahato N, Wu X, Wang L. Management of peri-implantitis: a systematic review, 2010–2015. Springerplus. 2016; 5 : 105. doi: 10.1186/s40064-016-1735-2
89. Cosgarea R, Roccuzzo A, Jepsen K, Sculean A, Jepsen S, Salvi GE. Efficacy of mechanical/physical approaches for implant surface decontamination in nonsurgical submarginal instrumentation of peri-implantitis. A systematic review. J Clin Periodontol. 2022; doi: 10.1111/jcpe.13762
Štítky
Chirurgie maxilofaciální Ortodoncie Stomatologie
Článek vyšel v časopiseČeská stomatologie / Praktické zubní lékařství
Nejčtenější tento týden
2023 Číslo 3- Efektivita kartáčku Sonicare For Kids u dětí předškolního věku
- Význam krycí vrstvy z fluoridu vápenatého v prevenci zubního kazu
- Antibakteriální účinky aminfluoridu na dentální plak
- Zpráva o klinických zkušenostech s aminfluoridem v oblasti individuální a skupinové profylaxe
- Výskyt zubního kazu u předškolních dětí – korelace s různými nutričními a profylaktickými parametry
Nejčtenější v tomto čísle- GINGIVÁLNÍ RECESY A ORTODONTICKÁ LÉČBA
- PERI-IMPLANTITÍDA: NECHIRURGICKÁ TERAPIA
- MODELY CHRUPU VYTVOŘENÉ POMOCÍ INTRAORÁLNÍHO SKENOVÁNÍ A 3D TISKU
- Sborník abstraktů konference Den výzkumných prací 2023
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



