-
Medical journals
- Career
Renální denervace 2013
Authors: J. Špinar 1; J. Vítovec 2; L. Špinarová 2
Authors‘ workplace: Interní kardiologická klinika Lékařské fakulty MU a FN Brno, pracoviště Bohunice, přednosta prof. MU Dr. Jindřich Špinar, CSc., FESC 1
Published in: Vnitř Lék 2013; 59(8): 724-729
Category:
Overview
Arteriální hypertenze je závažným celosvětovým zdravotnickým problémem. Postihuje 30 – 40 % dospělé populace. Definice rezistentní hypertenze znamená přetrvávání systolického krevního tlaku v ordinaci ≥ 140 mm Hg a/ nebo průměru systolického krevního tlaku při 24hodinové ambulantní monitoraci TK ≥ 130 mm Hg při podávání nejméně trojkombinace antihypertenziv (včetně diuretika) v maximálních tolerovaných dávkách. Renální denervace je invazivní metoda, spočívající v katetrizační radiofrekvenční ablaci sympatických nervových pletení lokalizovaných ve stěnách renálních tepen. Výsledky studií Symplicity HTN ‑ 1 a HTN ‑ 2 prokázaly, že renální denervace může bezpečně snížit krevní tlak u pacientů s rezistentní hypertenzí. K ověření těchto údajů, vyjasnění nezodpovězených otázek a zhodnocení budoucích aplikací renální denervace je zapotřebí dalšího výzkumu. Jsou uvedeny současné zkušeností a doporučení a přehled stávajících a připravovaných denervačních přístrojů.
Klíčová slova:
rezistentní hypertenze – renální denervace sympatiku – studie SymplicityÚvod
Arteriální hypertenze představuje ve vyspělých zemích závažný zdravotní problém. Spolu s kouřením, diabetem, dyslipidemií a obezitou (zejména abdominální) je jedním z nejzávažnějších rizikových faktorů cévních mozkových příhod, ischemické choroby srdeční (ICHS) a dalších projevů aterosklerózy [1].
Prevalence hypertenze v ČR ve věku 25 – 64 let se pohybuje kolem 35 % se zřetelným nárůstem prevalence ve vyšších věkových skupinách (v dekádě od 55 do 64 let má hypertenzi 72 % mužů a 65 % žen), přičemž asi 3/ 4 hypertoniků vědí o své nemoci. Úspěšná kontrola hypertenze, t.j. dosažení cílového krevního tlaku (TK), se daří zhruba u 30 % hypertoniků. Tyto údaje vycházejí ze screeningového vyšetření rozsáhlého náhodně vybraného vzorku obecné populace (průměr ze 2. a 3. měření při 1 návštěvě, definice hypertenze TK ≥ 140/ 90 mm Hg nebo užívání antihypertenziv) v letech 2007/ 2008 [2].
Definice hypertenze: za arteriální hypertenzi označujeme opakované zvýšení TK ≥ 140/ 90 mm Hg naměřené minimálně při 2 různých návštěvách [3,4]. Vedle této systolicko‑diastolické hypertenze je nutno diagnostickou a léčebnou pozornost věnovat i tzv. izolované systolické hypertenzi, definované jako systolický TK ≥ 140 mm Hg a současně diastolický TK < 90 mm Hg. Rozlišujeme 3 stupně hypertenze a izolovanou systolickou hypertenzi. Protože TK je kontinuální rizikový faktor, jsou i v rozmezí normotenze hodnoty TK dále stratifikovány na optimální, normální a vysoký normální krevní tlak.
Rezistentní hypertenze
Rezistentní hypertenze je nejčastěji definována jako přetrvávající TK ≥ 140/ 90 mm Hg navzdory podávání nejméně trojkombinace antihypertenziv včetně diuretik v maximálních tolerovaných dávkách [1,5]. Nejčastěji se jedná o pseudorezistenci při špatné adherenci nemocného k léčbě. Skutečná rezistence je často spojena s DM 2. typu a obezitou. Může se jednat o sekundární hypertenzi, nejčastěji při primárním hyperaldosteronizmu nebo při obstrukční spánkové apnoe, může být také vyvolána současným podáváním léků zvyšujících TK, expanzí volumu při renální insuficienci nebo při vysokém přívodu soli. Při vyhodnocení stavu nezapomínáme na ambulantní monitorování TK, protože až 1/ 3 nemocných s domněle rezistentní hypertenzí má průměrný TK za 24 hod v normálním rozmezí. Při skutečné rezistenci klademe důraz na podávání diuretika v maximální tolerované dávce, neboť nemocný je často vynechává; další léky volíme podle konkrétní klinické situace. Při podávání většího počtu antihypertenziv je možné podávat některé léky večer (zejména alfa‑blokátory). Osvědčuje se přidání malé dávky spironolaktonu – 12,5 – 25 mg denně [6].
V poslední době se objevily nefarmakologické intervenční postupy při léčbě rezistentní hypertenze [7]. Prvním byla implantace přístroje, který aktivuje karotický baroreflex pomocí vysílání elektrických impulzů. Tato metoda může vést k výraznému poklesu TK [8], ale byly provedeny jen studie na menších souborech a její perspektiva je nejasná. Druhou metodou je denervace renálního sympatiku (RDN) pomocí katetru v ledvinných tepnách, která rovněž může vést k výraznému poklesu TK, avšak při ponechání farmakologické léčby [9,10]. Metoda se dnes provádí také na několika pracovištích v České republice a oficiální stanovisko k ní zaujala i Česká společnost pro hypertenzi a Česká kardiologická společnost v roce 2012 [11].
Základní kroky před indikací RDN jsou:
- 1. krok – vyloučit:
- falešně rezistentní hypertenzi (pseudorezistence),
- sekundární hypertenzi,
- příčiny, které udržují vysoký krevní tlak (obezita, nadměrná konzumace soli, obstrukční spánková apnoe a další);
- 2. krok – optimalizace antihypertenzní léčby:
- nejméně 3 antihypertenziva (raději 4),
- optimální dávky,
- přítomnost diuretika,
- zkusit blokátor aldosteronu;
- 3. krok – anatomická situace:
- šířka renální arterie > 4 mm,
- délka renální arterie > 20 mm,
- nepřítomnost závažné chlopenní vady,
- glomerulární filtrace > 1,0 ml/ s/ 1,73 m2.
Kritéria pro indikaci renální denervace jsou [11]:
- dobrá adherence k léčbě,
- hemodynamická stabilita v době sledování,
- věk 18 – 85 let,
- systolický TK ≥ 160 mm Hg v ordinaci a ≥ 140 mm Hg při 24hodinovém monitorování,
- nejméně trojkombinace antihypertenziv v optimálních dávkách, včetně diuretika,
- odhadnutá glomerulární filtrace (MDRD ≥ 1,0 ml/ s/ 1,73 m2).
Evropský konsenzus odborníků tato kritéria v roce 2013 mírně modifikoval a před zvažováním renální denervace je požadováno [12]:
- systolický krevní tlak v ordinaci ≥ 160 mm Hg, pro diabetiky ≥ 150 mm Hg,
- ≥ 3 antihypertenziva včetně diuretika,
- modifikace životního stylu,
- vyloučení sekundární hypertenze,
- ambulantní monitorování krevního tlaku – systolický krevní tlak > 130 mm Hg, resp. > 135 mm Hg během dne,
- glomerulární filtrace ≥ 1,0 ml/ s/ 1,73m2,
- vhodná anatomie renálních arterií.
Kontraindikace renální denervace jsou:
- sekundární hypertenze (nefrogenní, endokrinní a další),
- akutní koronární syndrom a/ nebo cévní mozková příhoda v posledních 6 měsících,
- implantovaný kardioverter ‑ defibrilátor,
- hemodynamicky významná chlopenní vada,
- diabetes mellitus 1. typu,
- diabetes mellitus 2. typu s orgánovými komplikacemi,
- morbidní obezita (BMI ≥ 35 kg/ m2),
- gravidita (i plánovaná),
- jiná závažná onemocnění,
- renální insuficience (MDRD ≥ 1,0 ml/ s/ 1,73m2),
- renální tepny s nepříznivou morfologií.
Sympatický nervový systém, ledviny a hypertenze
Zvýšená aktivita sympatického nervového systému a její vliv na ledviny představuje 1 z rozhodujících faktorů při rozvoji a udržování hypertenze.
Na základě experimentálních i klinických dat lze předpokládat, že existují minimálně 2 typy sympatické nervové aktivity ovlivňující cévní rezistenci:
- základní sympatická aktivita kontrolovaná CNS a baroreceptory, která se uplatňuje i u zdravých osob a dokonce i po bilaterální nefrektomii;
- sympatická hyperaktivita spojená se stimuly z poškozené ledvinné tkáně. Jedná se především o ischemie, a to i velmi malého lokálního rozsahu, které neovlivní významněji globální renální funkci.
Ledviny mají aferentní i eferentní sympatickou inervaci lokalizovanou nejen podél stěn ledvinných tepen, ale také kolem žil a močovodů. Aferentní senzorická vlákna přenášejí mechanické a ischemické impulzy z ledvin do centrálního nervového systému. K aktivaci centrálního sympatiku dochází především ovlivněním zadní hypothalamické oblasti. Ledvinná sympatická eferentní nervová zakončení jsou přítomná v renálních arteriolách, juxtaglomerulárním aparátu a tubulech. Výsledkem jejich stimulace je uvolnění řady klíčových působků regulujících renální perfuzi a funkci ledvin (renin, adenozin). Dochází ke snížení průtoku krve ledvinami, poklesu glomerulární filtrace, zvýšené tvorbě reninu a k retenci sodíku následkem vystupňované reabsorpce v tubulech. Aktivace centrálního sympatiku tak zpětně ovlivňuje nejen ledviny, ale i další orgány se zvýšenou inervací – srdce a periferní cévní systém [13]. Renální denervace (RDN) snižuje aktivitu jak eferentního, tak aferentního sympatiku. RDN eferentních vláken omezuje působení noradrenalinu v ledvinách s následným poklesem tvorby reninu a plazmatické reninové aktivity. Současně dochází ke zvýšení průtoku krve renálními tepnami. RDN omezuje také přenos aferentních impulzů z ledvin do CNS. Výsledkem je snížení celkového tonu sympatiku s poklesem plazmatické koncentrace noradrenalinu a také sympatické aktivity nervů kosterního svalstva prokazatelné mikroneurografií.
Historie renálních denervací
První informace o chirurgickém přerušení sympatických nervů spojujících ledviny s centrálním nervovým systémem (splanchnicectomy), které pomohlo snížit TK, je z roku 1921. Chirurgická denervace se používala až do 50. let minulého století, kdy s rozvojem farmakologie a vývojem moderních antihypertenziv od ní bylo upuštěno. Novodobou RDN provedenou nechirurgickou katetrizační technikou poprvé představil Schlaich se svým kolektivem z Melbourne v roce 2009 [8]. Katetrovou radiofrekvenční (RF) ablaci sympatického nervového systému ledvinných tepen provedl u 59letého muže s rezistentní hypertenzí.
Současný stav renálních denervací
Postup při provádění RDN: výkon za krátkodobé hospitalizace začíná intraarteriální aplikací bolusu heparinu [14,15]. Pak se cestou femorální tepny provede přehledná angiografie břišní aorty s cílem zobrazit obě renální tepny a event. i další přídatné renální tepny. Je nezbytná účinná analgosedace, protože ablace v renální tepně je provázená poměrně velmi silnou bolestí v bederní krajině. Poté se zaváděcím katetrem do renální tepny (obvykle se začíná levou) zavede speciální ablační katetr spojený s generátorem RF proudu. Distální konec katetru se před větvením renální tepny ohnutím a/ nebo rotací přiloží ke stěně renální tepny. Vlastní aplikace RF proudu probíhá po dobu 120 s (v místě ablace má stoupnout teplota na 45 – 65 °C). Tento úkon se za postupného zpětného stahování a současné rotace ablačního katetru opakuje v 1 renální tepně 4 – 6krát se snahou o spirálové umístění ablačních bodů ve stěně tepny (vzdálenost mezi jednotlivými body musí být 5 mm). Poslední ablace (směrem k aortě) má být umístěna na kraniální stěně renální tepny, kde je největší hustota sympatických nervových pletení. Po poslední ablaci a vytažení katetru se provede selektivní angiografie denervované tepny. Stejný postup se opakuje na druhostranné renální tepně. Celý výkon (od vpichu do tepny až po vytažení posledního katetru) trvá zpravidla 45 – 60 min a je při něm podáno 60 – 100 ml kontrastní látky. Po skončení výkonu je nemocný sledován až do úplného odeznění analgosedace. Antihypertenzní léčba v den RDN i po ní pokračuje beze změn. Pokles TK po RDN nikdy nenastává okamžitě (přechodný pokles TK již během výkonu souvisí s analgosedací), ale až v průběhu týdnů či měsíců. Dávky nebo počet antihypertenziv po RDN lze postupně snížit, pokud došlo k trvalému a významnému poklesu TK. Důležitou prevencí trombotických komplikací po RDN je podávání kyseliny acetylsalicylové nejméně po dobu 4 týdnů.
Dokončené klinické studie s renální denervací
První multicentrická kohortová studie s užitím této metodiky byla natolik významná, že byla publikována v časopise Lancet [16]. Do studie bylo zařazeno 50 nemocných z 5 center v Evropě a Austrálii. Perkutánní radiofrekvenční denervace s užitím katetru byla uskutečněna od června roku 2007 do listopadu roku 2008 s následným 1letým sledováním. Průměrný věk nemocných byl 58 (37 – 76) roků, v souboru bylo zastoupeno 44 % žen. Z doprovodných onemocnění byl zachycen 2krát diabetes mellitus léčený dietou a PAD. V antihypertenzní medikaci byly zastoupeny především inhibitory ACE a blokátory receptorů AT1 pro angiotenzin II (ARB) (96 % nemocných), dále beta-blokátory (76 %), blokátory kalciového kanálu (69 %) a přímá vazodilatancia (18 %). Navíc 96 % nemocných užívalo diuretika. Celkem 5 nemocných muselo být z technických důvodů vyloučeno (měli tepny s menším průsvitem a při užití standardního katetru hrozilo závažné poškození cévní stěny). Tito nemocní pak představovali malý kontrolní soubor při přetrvávající farmakoterapii. Průměrný TK souboru před zákrokem byl 177/ 101 mm Hg – pacienti denně užívali v průměru 4,7 antihypertenziva. TK poklesl o 14/ 10 mm Hg za 1 měsíc po RDN, o 21/ 10 mm Hg za 3 měsíce, o 22/ 11 mm Hg za 6 měsíců a dokonce o 27/ 17 mm Hg za 12 měsíců. Pacienti měli možnost upravovat si medikaci během následného sledování a zcela chyběla kontrolní skupina. Při následném sledování – v 9. měsíci – bylo k dispozici jen 9 osob (20 % z původních 45 denervovaných pacientů).
Do rozšířené prospektivní multicentrické nerandomizované studie Symplicity HTN ‑ 1 vstoupilo 153 rezistentních hypertoniků (počet zahrnoval také pacienty z předchozí studie) [17]. Výchozí TK byl 176/ 98 mm Hg, pacienti měli průměrně 5,1 antihypertenziva. TK po RDN v 1. měsíci byl snížen o 20/ 10 mm Hg, ve 3. měsíci o 24/ 11 mm Hg a v 24. měsíci o 32/ 14 mm Hg. Dvouleté sledování nemocných prokázalo, že pokles TK nejenže vydrží déle než rok od provedení RDN, ale dokonce se časem zvýrazňuje.
První multicentrická prospektivní randomizovaná studie Symplicity HTN ‑ 2 potvrdila bezpečnost i účinnost RDN [16]. Vstupní kritérium TK alespoň 160 mm Hg (150 mm Hg u diabetiků) splnilo 106 nemocných s rezistentní hypertenzí. Celkem 52 osob podstoupilo RDN (výchozí průměrný TK byl 178/ 97 mm Hg při užívání průměrně 5,2 antihypertenziva) a zbylých 54 bylo v kontrolní skupině (průměrný TK byl 178/ 98 mm Hg při užívání průměrně 5,3 antihypertenziv). Pacienti obou skupin pokračovali v původní farmakoterapii. V rámci primárního cíle byly posuzované hodnoty systolického TK měřeného vsedě v ordinaci. Sledování 6 měsíců po RDN proběhlo u 49 pacientů (94 %) s výsledným snížením TK o 32/ 12 mm Hg. V kontrolní skupině nedošlo k významnější změně TK ve srovnání s výchozí hodnotou. U 20 léčených RDN 24hodinová ambulantní monitorace TK prokázala po 6 měsících průměrný pokles o 11/ 7 mm Hg (u 25 léčených konzervativně beze změn průměrného TK). Dvanáctiměsíčním sledování ve skupině léčené RDN přetrvávalo snížení systolického TK o 28 mm Hg.
Bezpečnost renální denervace
V první multicentrické nerandomizované studii [16] byly pouze 2 procedurální komplikace (ještě před provedením ablace): disekce renální arterie při zavádění katetru (léčené stentingem renální tepny) a pseudoaneuryzma při vstupu do femorální tepny (konzervativně léčené). V rozšířené multicentrické nerandomizované studii Symplicity HTN ‑ 1 [17] byly celkem 4 procedurální komplikace (ještě před provedením ablace): první 2 příhody (disekce renální arterie při zavádění katetru a pseudoaneuryzma při vstupu do femorální tepny) u jedinců zahrnutých z předchozí studie + 2 další pseudoaneuryzmata s hematomy při vstupu do femorální tepny zhojené konzervativní léčbou. Při vyšetření 81 pacientů po 6 měsících byla pouze u 1 léčeného jedince zjištěna progrese preexistující stenózy renální tepny, ale v místě, kde nebyla aplikovaná RF energie. V multicentrické prospektivní randomizované studii Symplicity HTN ‑ 2 [9] mělo 7 osob (13 %) během RDN bradykardii úspěšně ovlivněnou atropinem. U dalších 5 pacientů se vyskytla vždy 1 nevýznamná komplikace – pseudoaneuryzma v místě vpichu (léčené manuální kompresí), pokles TK (nutnost redukce medikace), uroinfekce, prodloužení hospitalizace pro přetrvávající parestezie a bolest v zádech (analgetika). Zobrazovací vyšetření (UZ, MRI nebo CT angiografie) provedené u 43 pacientů za 6 měsíců od RDN prokázalo pouze 1 abnormalitu, a to progresi preexistující aterosklerotické tepenné léze mimo místo aplikace RF energie.
Kontrola nemocných po renální denervaci
Dosud nemáme zcela jasně stanoveno, které parametry by měly být monitorovány po renální denervaci, abychom s jistotou mohli posoudit úspěch či neúspěch zákroku. Evropská doporučení navrhují plán kontrol uvedený v tab. 1 [12].
Table 1. Doporučená vyšetření po renální denervaci. 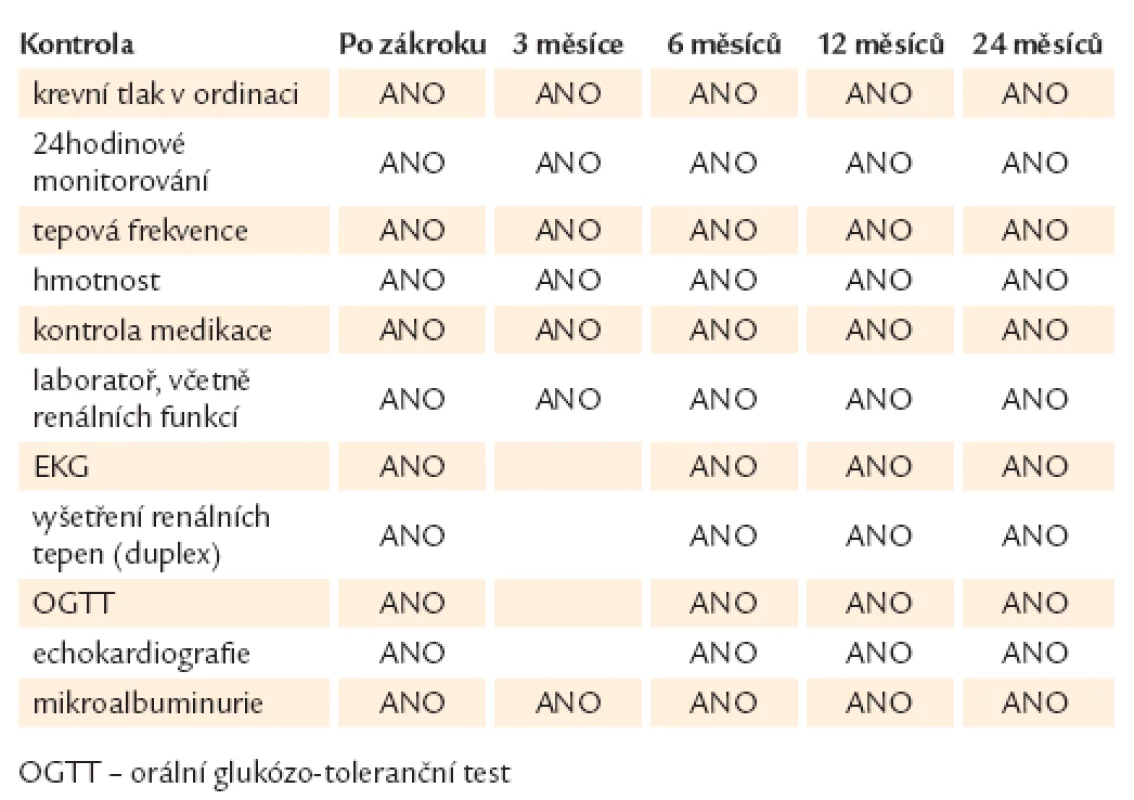
Probíhající klinická studie s renální denervací
Multicentrická, prospektivní, zaslepená, randomizovaná a kontrolovaná studie Symplicity HTN ‑ 3 byla zahájena v roce 2011 s plánovaným dokončením v letech 2013 – 2014 [18]. Předpokládaný počet účastníků studie je 530. Primárním cílem jsou změny v systolickém TK měřeném v ordinaci za 6 měsíců po RDN. Sekundární cíl – změna průměrného TK při 24hodinové ambulantní monitoraci, sledování výskytu celkové mortality, změn renální funkce, komplikací (perforace a disekce renální tepny) a hospitalizace z důvodu hypertenze. Získané výsledky budou velmi užitečné k objasnění současných rozdílů mezi hodnotami TK získanými v ordinaci a při 24hodinové ambulantní monitoraci. Studie zaslepením zlepší metodiku předchozích studií, všichni pacienti podstoupí analgosedaci a vyšetření renální angiografií, ale pouze u léčebné skupiny bude provedená RF ablace systémem Symplicity.
Nesplněné cíle u RDN jsou [19]:
- randomizované zaslepené studie,
- použití 24hodinového monitorování krevního tlaku k hodnocení snížení TK,
- porovnání účinnosti a bezpečnosti RDN při použití různých postupů,
- dlouhodobé udržení účinnosti a bezpečnosti,
- vliv na snížení morbidity a mortality,
- studie hodnotící poměr mezi náklady a přínosem,
- standardizovaná certifikace center pro provádění RDN.
Současné přístroje pro provádění renální denervace
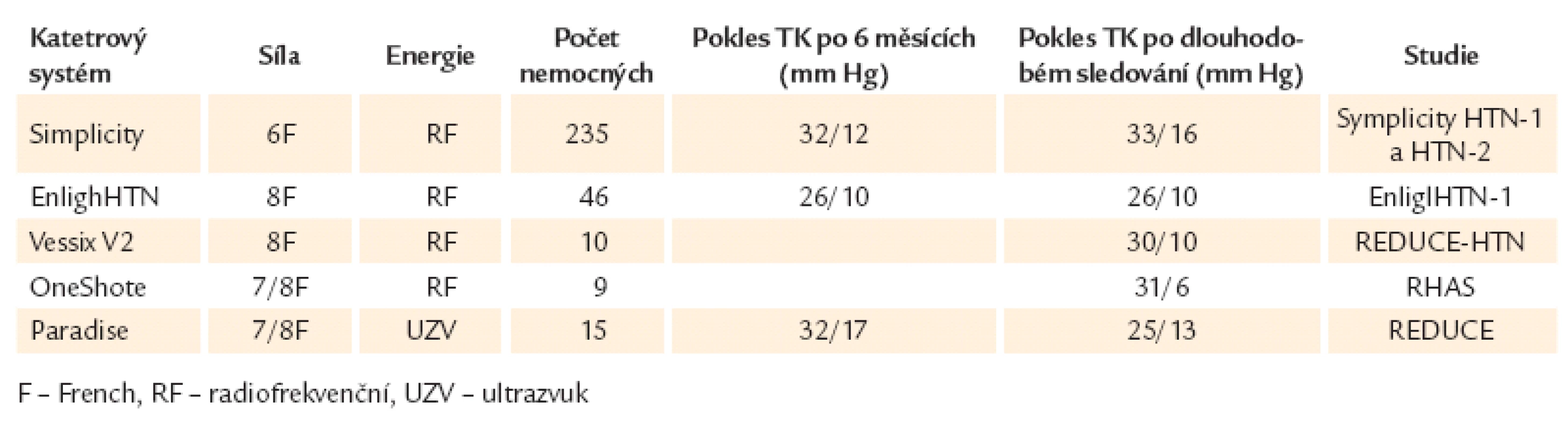
Dnes nejčastěji užívaným přístrojem je Medtronic Symplicity System (původně vyvinutý společností Ardian). Skládá se z katetru a radiofrekvenčního generátoru. Generátor uvolňuje energii k ablaci nervů ve stěně tepny. Medtronic Symplicity System má v současnosti vedoucí postavení na poli RDN díky použití ve 2 dokončených studiích (Symplicity HTN ‑ 1 a Symplicity HTN ‑ 2) a v další probíhající studii Symplicity HTN ‑ 3. Medtronic má v současnosti již 2. generaci systému pro RDN. ReCor Medical Paradise (Menlo Park, USA) používá místo RF energie nově ultrazvuk. V distální části katetru je ultrazvukový převodník obsahující nafukovací balónek. Po aktivaci se cirkulárně uvolní UZ energie pro denervaci. Výhodou je kratší cyklus působení energie a menší oblast zásahu. Katetrový balónek umožňuje cirkulaci chladné tekutiny během uvolnění energie, což by mohlo snížit poškození endoteliální stěny. Dosud jsou známé výsledky u 11 pacientů. Po 3 měsících došlo k poklesu průměrného TK v ordinaci o 36/ 17 mm Hg a domácího TK o 22/ 12 mm Hg [14]. Efekt je srovnatelný s RF ablací ve studiích Symplicity HTN ‑ 1 a HTN ‑ 2. Probíhá nábor pacientů do studie REALISE (Renal Denervation by Ultrasound Transcatheter Emission). Covidien’s OneShot Renal Denervation Device se skládá z RF balónkového katetru a RF generátoru. OneShot systém umožňuje jednorázový RF výboj pro 1 tepnu díky spirálové konfiguraci elektrody. Zatím nejsou k dispozici žádná klinická data. Výsledky probíhající studie RAPID (Rapid Renal Sympathetic Denervation for Resistant Hypertension) se očekávají koncem roku 2013. St. Jude Medical EnligHTN zahrnuje renální ablační katetr, který je připojený k RF generátoru. Výhodou je pevné umístění, sekvenční aktivace, minimální potřeba repozice katetru a zkrácení času RDN.První zkušenosti získané u 47 pacientů s rezistentní hypertenzí ukazují, že po 1 měsíci od RDN byl systolický TK snížen o 28 mm Hg (z výchozího průměrného TK 176/ 96 mm Hg na 148/ 87 mm Hg). Ukončení probíhající klinické studie EnligHTN-1 (Safety and Efficacy Study of Renal Artery Ablation in Resistant Hypertension Patients) je plánované na rok 2013. Vessix Vascular V2 System se skládá z V2 katetru a bipolárního RF generátoru. Katetr je opatřen nafukovatelným balónkem s elektrodami, které uvolňují RF energii do stěny renální tepny. Výhodou je doba aplikace pouze 30 s na 1 tepnu. Výsledky z probíhající studie REDUCE ‑ HTN (Treatment of Resistant Hypertension Using a Radiofrequency Percutaneous Transluminal Angioplasty Catheter) budou k dispozici v roce 2014. Ultrazvuková RDN – systém Kona Medical (Campbell, USA) je založen na zevní, cílené a neinvazivní metodě aplikace ultrazvuku k provedení ablace renálních nervů a v současné době se jeví jako nejperspektivnější řešení. Kryoablační RDN – použití perkutánního kryoablačního katetru – je zatím ve stadiu zvířecího experimentu (tab. 2) [11,12,20].
Evropská doporučení 2013
Doporučení Evropské společnosti pro hypertenzi a Evropské kardiologické společnosti z června roku 2013 jsou stále hodně konzervativní [21]. Považují renální denervaci za slibnou metodu, která ale potřebuje další data, především z dlouhodobých a dobře naplánovaných studií, aby se jasně prokázala bezpečnost a účinnost této metody. Stále nám chybí vysvětlení, proč je renální denervace u některých nemocných účinná a u jiných ne. V současné době ji můžeme doporučit pouze nemocným s jasně prokázanou rezistentní hypertenzí definovanou jako ambulantní systolický krevní tlak > 160 mm Hg nebo diastolický krevní tlak > 110 mm Hg, a tato rezistentní hypertenze musí být potvrzena 24hodinovým monitorováním krevního tlaku (úroveň znalostí a doporučení IC) [21].
Poznámka: upozorňujeme čtenáře na rozdílné hodnoty krevního tlaku k doporučení renální denervace v odborných dokumentech zmíněných v tomto přehledném článku.
Závěr
Rezistentní hypertenze je závažný medicínský problém a jeho řešení si zaslouží odbornou pozornost. Farmakologická léčba je u této formy hypertenze již nedostačující, a proto se hledají nové možnosti snížení krevního tlaku. Jako velmi perspektivní se jeví ovlivnění sympatického nervového systému. Zatím nejpokročilejší je toto ovlivnění cestou renální denervace. V krátkodobém pohledu jsou výsledky prvních studií velmi slibné, přesto ale tato metoda stále zůstává rezervována pro specializovaná pracoviště. Budoucnost vidíme především ve správném výběru indikovaných nemocných a v neustále se vyvíjecích moderních technologiích.
Práce byla podpořena projektem (Ministerstva zdravotnictví) koncepčního rozvoje výzkumné organizace 65269705 (FN Brno) a European Regional Development Fund – Project FNUSA ‑ ICRC (No. CZ.1.05/ 1.1.00/ 02.0123).
prof. MU Dr. Jindřich Špinar, CSc., FESC
www.fnbrno.cz
e‑mail: jspinar@fnbrno.cz
Doručeno do redakce: 21. 6. 2013
Sources
1. Filipovský J, Widimský J Jr, Ceral J et al. Diagnostické a léčebné postupy u arteriální hypertenze – verze 2012. Doporučení České společnosti pro hypertenzi. Vnitř Lék 2012; 58 : 785 – 802.
2. Cífková R, Bruthans J, Adámková V et al. Prevalence základních kardiovaskulárních rizikových faktorů v české populaci v letech 2006 – 2009. Studie Czech post‑MONICA. Cor Vasa 2011; 53 : 220 – 229.
3. Mancia G, De Backer G, Dominiczak A et al. 2007 Guidelines for the Management of Arterial Hypertension: The Task Force for the Management of Arterial Hypertension of the European Society of Hypertension and of the European Society of Cardiology (ESC). J Hypertens 2007; 25 : 1105 – 1187.
4. Mancia G, Laurent S, Agabiti ‑ Rosei E et al. Reappraisal of European guidelines on hypertension management: a European Society of Hypertension Task Force document. J Hypertens 2009; 27 : 2121 – 2158.
5. Vysočanová P. Renální denervace a její postavení v léčbě rezistentní hypertenze. Kardiol Rev 2012; 14 : 207 – 210.
6. Vaclavik J, Sedlak R, Plachy M et al. Addition of spironolactone in patients with resistant arterial hypertension (ASPIRANT): a randomized, double‑blind, placebo ‑ controlled trial. Hypertension 2011; 57 : 1069 – 1075.
7. Widimský P, Toušek P, Osmančík P et al. Renální denervace u rezistentní hypertenze: revoluce v léčbě nebo slepá cesta? Cardiology Lett 2013; 22 : 28 – 31.
8. Scheffers IJ, Kroon AA, Schmidli J et al. Novel baroreflex activation therapy in resistant hypertension: results of a European multi‑center feasibility study. J Am Coll Cardiol 2010; 56 : 1254 – 1258.
9. Esler MD, Krum H, Sobotka PA et al. Renal sympathetic denervation in patients with treatment‑resistant hypertension (The Symplicity HTN ‑ 2 Trial): a randomised controlled trial. Lancet 2010; 376 : 1903 – 1909.
10. Schlaich MP, Sobotka PA, Krum H et al. Renal sympathetic ‑ nerve ablativ for uncontrolled hypertension. N Engl J Med 2009; 361 : 932 – 934.
11. Widimský P, Filipovský J, Widimský J Jr et al. Odborné stanovisko České kardiologické společnosti a české společnosti pro hypertenzi k provádění katetrizačních renálních denervací (RDN) v České republice. Cor Vasa 2012; 54 : 155 – 159.
12. Mahfoud F, Luscher TF, Andersson B et al. Expert consensus document from the European Society of cardiology on catheter‑based renal denervation. Eur Heart J 2013; 34 : 2149 – 2157.
13. Helánová K, Pařenica J, Dlouhý M et al. Význam biomarkerů NGAL a cystatinu C u kardiovaskulárních onemocnění. Vnitř Lék 2012; 58 : 286 – 290.
14. Mabin T, Sapoval M, Cabane V et al. First experience with endovascular ultrasound renal denervation for the treatment of resistant hypertension. Euro Intervention 2012; 8 : 57 – 61.
15. Poloczek M, Vysočanová P, Miklík R et al. Renal denervation in the treatment of resistant arterial hypertension and other perspectives. Cor Vasa 2012; 54 : 283 – 288.
16. Krum H, Schlaich M, Whitbourn R et al. Catheter‑based renal sympathetic denervation for resistent hypertension: a multicentre safety and proof ‑ of ‑ principle cohort study. Lancet 2009; 373 : 1275 – 1281.
17. Symplicity HTN ‑ 1 Investigators. Catheter‑based renal sympathetic denervation for resistant hypertension: durability of blood pressure reduction out to 24 months. Hypertension 2011; 57 : 911 – 917.
18. Mafeld S, Vasdev N, Haslam P. Renal Denervation for Treatment ‑ Resistant Hypertension. Ther Adv Cardiovasc Dis 2012; 6 : 245 – 258.
19. Schmieder RE, Redon J, Grassi G et al. Písemné stanovisko ESH: renální denervace – intervenční léčba hypertenze. J Hypertens 2012; 3 : 78 – 82.
20. Widimský P, Osmančík P, Widimský J Jr. Renální denervace: naděje pro nemocné s refrakterní hypertenzí? Cor Vasa 2011; 53 : 517 – 521.
21. Mancia G, Fagard R, Narkiewicz K et al. 2013 ESH/ ESC guidelines for the management of arterial hypertension. Eur Heart J 2013; 34 : 2159 – 2219.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2013 Issue 8-
All articles in this issue
- 30 let transplantace jater v Brně
- Indikace k transplantaci jater a zařazování na čekací listinu
- Výsledky transplantací jater v Brně
- Vývoj imunosupresivní léčby po transplantaci jater
- Imunosuprese po transplantaci jater, současnost a budoucnost
- Zemřelí dárci orgánů, právní normy diagnostiky smrti mozku. Přehled dárců a transplantací jater v České republice
- Chirurgické techniky v době nedostatku dárců
- Možnosti intervenční radiologie při řešení některých komplikací ortotopické transplantace jater
- Biliární (cholestatické) komplikace v biopsiích jater časně po transplantaci
- Transplantace jater u virových hepatitid
- Transplantace jater u tumorů a alkoholických cirhóz
- Kardiorenální syndrom u srdečního selhání
- Nové léky v terapii diabetes mellitus 2. typu
- Kam směřuje léčba hypertenze?
- Renální denervace 2013
- Strategie České onkologické společnosti České lékařské společnosti J. E. Purkyně při organizaci onkologické péče v ČR
- Metformin: na pomezí diabetologie a onkologie
- Kolitida vyvolaná Clostridium difficile – závažný problém současnosti
- Současné možnosti léčby nezvratného selhání ledvin
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Transplantace jater u tumorů a alkoholických cirhóz
- Imunosuprese po transplantaci jater, současnost a budoucnost
- Nové léky v terapii diabetes mellitus 2. typu
- Indikace k transplantaci jater a zařazování na čekací listinu
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career