-
Medical journals
- Career
Inhibitory tyrozinových kináz – zásadní změna v prognóze chronické myeloidní leukemie
Authors: H. Klamová
Authors‘ workplace: Ústav hematologie a krevní transfuze Praha, ředitel prof. MU Dr. Marek Trněný, CSc.
Published in: Vnitř Lék 2013; 59(7): 624-626
Category:
Overview
Chronická myeloidní leukemie (CML) je příkladem nádorového onemocnění, u kterého vedlo odhalení jeho molekulární podstaty k vývoji specifické cílené molekulární léčby, jejímž prvním představitelem je imatinib. Zavedení dalších inhibitorů tyrozinových kináz nilotinibu a dasatinibu do klinické praxe znamenalo nejen převratnou změnu v léčebném přístupu k CML, ale doslova revolučním způsobem zlepšilo také jeho prognózu a kvalitu života. Onemocnění s původně fatální prognózou se u pacientů diagnostikovaných v chronické fázi změnilo v onemocnění s očekávaným mediánem přežití odhadovaným na více než 25 let.
Klíčová slova:
chronická myeloidní leukemie – inhibitory tyrozinových kináz – imatinib – dasatinib – nilotinibChronická myeloidní leukemie (CML) je klonální nádorové onemocnění vznikající neoplastickou transformací hemopoetické kmenové buňky, které představuje 15 % všech leukemií, 20 – 25 % leukemií v dospělosti a 3 – 5 % v dětském věku [1]. Celková incidence je 1 – 1,5 nových onemocnění na 100 000 obyvatel za rok s mírnou predispozicí mužů (1,4 : 1). Počet nových onemocnění narůstá s přibývajícím věkem, medián věku při stanovení diagnózy je 65 let [2].
CML je vůbec první nádorovou chorobou, u které byla prokázána získaná chromozomová změna, nazvaná podle místa objevu jako Philadelphia (Ph) chromozom. Ph chromozom je výsledkem reciproké translokace mezi chromozomy 9 a 22, při které vzniká fúzní gen BCR ‑ ABL. Při translokaci t(9,22) fúzuje větší část genu ABL po zlomení 9. chromozomu s částí zlomeného genu BCR na 22. chromozomu, a vytváří tak chimérický gen BCR ‑ ABL, nesoucí vždy část informace obou genů. Ten kóduje protein p210BCR/ ABL, který vykazuje tyrozinkinázovou aktivitu proteinu c ‑ ABL. Od c ‑ ABL se však významně liší v několikanásobně zvýšené tyrozinkinázové aktivitě a tím, že je autofosforylován, což zabraňuje jeho jakékoliv regulaci. Lokalizací v cytoplazmě je umožněn přístup k substrátům, které díky své vysoké aktivitě s vysokou účinností může fosforylovat, a tím aktivovat. Při vzniku fúzního genu BCR-ABL dochází většinou ke zlomům genů v několika jejich oblastech, vždy výlučně v intronech. V genu ABL je to po obou stranách nebo mezi exony Ia a Ib, zatímco v genu BCR na třech místech, nazývaných M ‑ bcr (major), m ‑ bcr (minor) a mikro‑bcr (micro). Nejčastějším místem zlomů však jsou 2 introny v oblasti major (M) - bcr, které se také vyskytují u 99 % BCR/ ABL pozitivních CML. Výsledkem jsou pak fúzní geny označované jako b2a2 (dle novější nomenklatury e13 - a2) nebo b3a2 (resp. e14 - a2). Z hlediska klinického jsou obě tyto varianty rovnocenné a oba kódují stejný protein o hmotnosti 210 kD – p210BCR/ ABL [3].
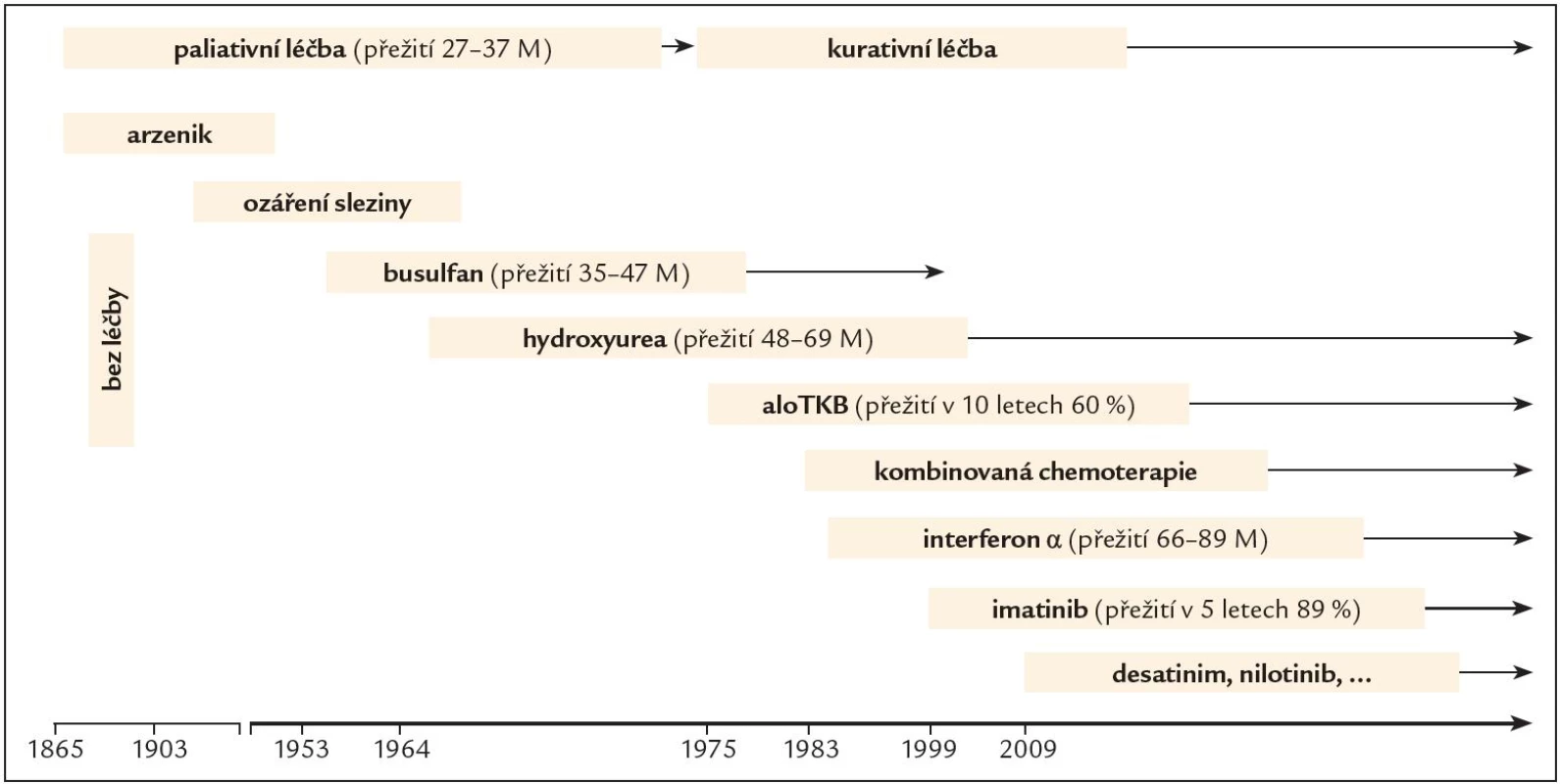
Léčba onemocnění nebyla zpočátku po dobu mnoha desetiletí úspěšná. První zprávy o léčbě CML pocházejí z roku 1885, kdy byl poprvé pacientovi podán za účelem snížení počtu leukocytů roztok, který obsahoval arzen. Poté následovalo ozáření sleziny, ve 2. polovině 20. století léčba cytoredukčními látkami typu busulfan a hydroxyurea, které sice dokázaly účinně potlačit příznaky nemoci a navodit hematologickou odpověď, ale její trvání bylo limitované, byly tedy léčbou pouze paliativní (obr. 1). Devadesátá léta minulého století byla obdobím, kdy do léčby nastoupil interferon α (IFN α), biologický mediátor, glykoprotein s inhibičním účinkem na leukemickou buňku a schopností diferenciačního efektu, obnovení apoptózy, adhezivity kmenové buňky ke stromatu a imunomodulace. Jeho rekombinantní forma byla aplikována subkutánně v dávce 3 – 5 miliónů jednotek (UI) denně za pravidelných kontrol hodnot krevního obrazu, biochemických parametrů a kvality cytogenetické odpovědi. INF byl schopen navodit kromě hematologické odpovědi u 25 – 30 % nemocných také cytogenetickou odpověď, a přežití v chronické fázi onemocnění tak prodloužit na 55 – 89 měsíců [4]. Ještě vyšší účinnosti bylo dosahováno při podávání v kombinaci s nízce dávkovaným cytosinarabinosidem. Projevy nežádoucích účinků léčby však vedly k častému redukování dávky, přerušování léčby a z toho plynoucí ztrátě účinnosti.
Alogenní transplantace kmenových buněk krvetvorby (ATKB) byla první kurativní léčbou CML datovanou rokem 1975 a byla v té době indikována a realizována co nejdříve po stanovení diagnózy u všech mladších jedinců, kteří měli HLA shodného sourozence nebo nepříbuzného dárce. V současné době je léčbou 2., event. 3. linie po selhání předchozí léčby tyrozinkinázovými inhibitory.
Nové poznatky v molekulární biologii a patofyziologii CML pohled na možnosti léčby výrazně změnily. Důležitou oblastí zájmu se stala BCR ‑ ABL tyrozinkinázová aktivita a vývoj efektivních inhibitorů tyrozinové kinázy (TKI). Zcela zásadní změnu znamenalo objevení molekuly imatinibu (IM), látky, která představuje léčbu na zcela jiném principu než terapie dosud podávaná a je prvním představitelem skutečně cílené léčby onemocnění [5].
Jedná se o látku, která blokuje funkci proteinu BCR ‑ ABL, jenž je produktem fúzního genu BCR ‑ ABL. Blokuje proliferaci buněčných linií CML, exprimujících protein BCR ‑ ABL a indukuje v nich apoptózu. Působí jako kompetitivní inhibitor vazebného místa BCR ‑ ABL pro ATP (obr. 2). Hlavní účinek vazby imatinibu spočívá v blokádě autofosforylace kinázy, zjednodušeně řečeno potlačení klíčového mechanizmu abnormální aktivace signálních drah leukemické buňky. Tento účinný perorální inhibitor TK první generace vstoupil do klinické praxe v roce 2001 na základě velmi přesvědčivých průběžných výsledků klinické studie International Randomised Study of Interferon versus STI ‑ 571 (imatinib) (IRIS studie) fáze IIII, ve které na více než 1 000 pacientů s CML v CP nyní již po více než 7 letech sledování jednoznačně prokázala vysokou účinnost léku co do počtu dosažených hematologických a cytogenetických odpovědí (97 % a 88 %) a výrazně se zvýšila také pravděpodobnost dlouhodobého přežívání nemocných a kvalita jejich života [6]. Nicméně i přes vysokou účinnost imatinibu a jeho místo v první linii léčby existuje skupina nemocných, kteří jsou vůči němu rezistentní nebo jej netolerují, a tato léčba je proto u nich neúčinná. Mezi velmi časté důvody rezistence na IM jsou mutace v kinázové doméně BCR ‑ ABL a také aktivace na BCR ‑ ABL nezávislých signálních drah např. příslušníky rodiny Src kináz. I tyto situace jsme již v současné době schopni řešit, a to změnou léčby za TKI 2. generace, kterými jsou dasatinib a nilotinib [7].
Image 2. Mechanizmus účinku imatinibu. 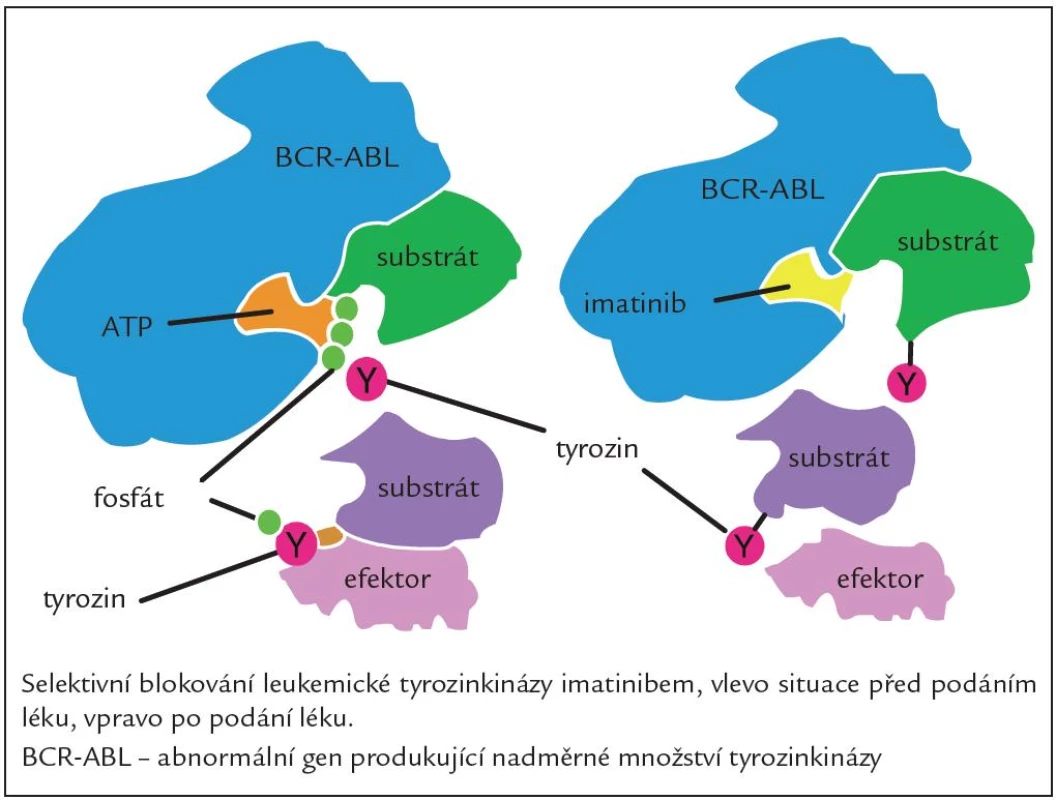
Dasatinib, látka poněkud jiné struktury než imatinib, je selektivní kompetitivní duální (SRC a ABL) inhibitor, inhibující také kinázy Src rodiny. In vitro jde zatím o nejúčinnější blokátor tyrozinové kinázy BCR ‑ ABL, 325krát účinnější než IM a 16krát účinnější než nilotinib, další TKI druhé generace. Přežití bez progrese u pacientů v chronické fázi, kde selhala léčba imatinibem, je 80 %, celkové přežití 92 % [8].
Nilotinib je strukturálně podobný imatinibu, s 20 – 30krát silnější vazbou k proteinu BCR ‑ ABL, účinný také proti většině mutací BCR ‑ ABL s výjimkou mutace T315I. Klinické studie potvrdily jeho očekávanou účinnost a toleranci, a stal se tak další významnou alternativou léčby nemocných s CML, u kterých selhala terapie TKI 1. generace imatinibem (tab. 1) [9]. Od konce roku 2012 jej lze podávat také nemocným v první linii.
Table 1. Možnosti léčby CML po zavedení TKI do klinické praxe. 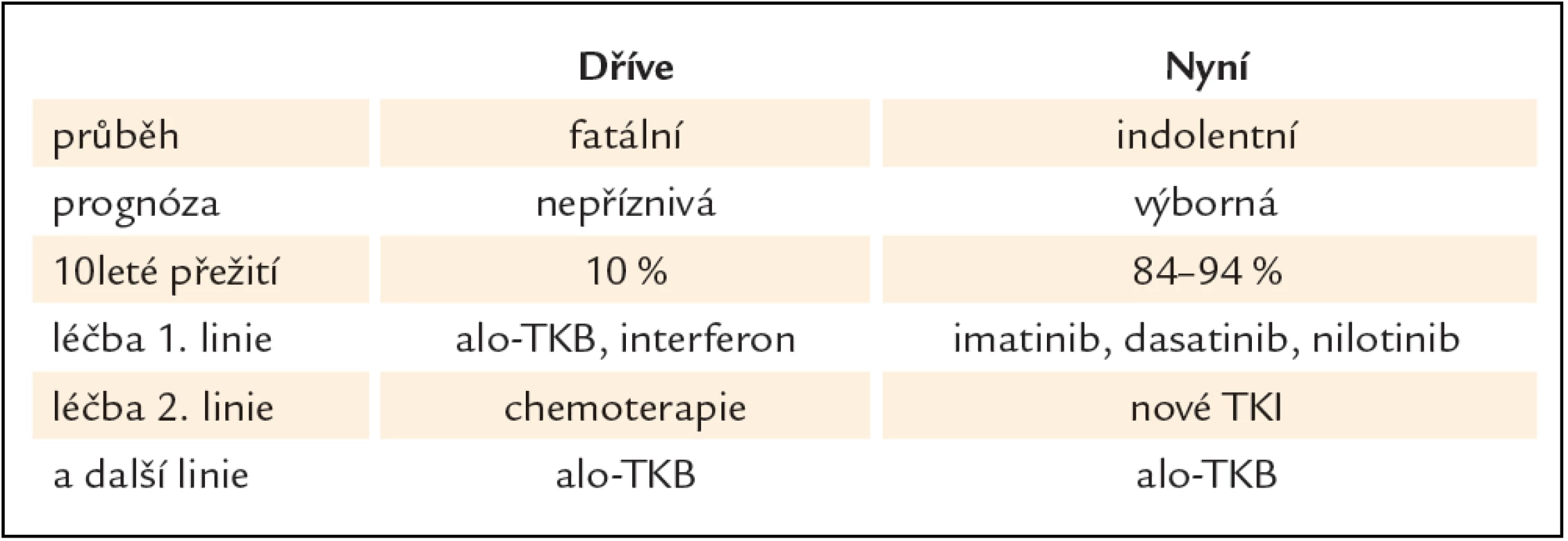
V současné době jsou již k dispozici také první nadějné výsledky klinických studií fáze III dalších TKI, a to s bosutinibem a ponatinibem, který je také jako jeden z prvních dosud známých TKI účinnou zbraní u nositelů mutace T315I [10].
Novými léčebnými možnosti CML ve fázích klinických studií fáze I, II a preklinického zkoušení jsou např. homoharingtonin (HHT) – inhibitor proteosyntézy, 4 - aza ‑ 2’deoxycytidine – hypometylační látka, inhibitory genové exprese, antisense oligonukleotidy (ASO), mediátory imunitní odpovědi, inhibitory GRB2, farnesyltransferázy (FTIs), vakcinační terapie a další [11].
Závěr
Zavedení inhibitorů tyrozinových kináz do klinické praxe znamenalo zásadní převrat v léčbě CML také v České republice, kde je tato vysoce účinná, ale současně také nákladná léčba realizována v 7 hematoonkologických centrech, vedoucích nejen vlastní léčbu, ale také pravidelnou monitoraci jejího průběhu [12]. Významně se prodloužilo přežití pacientů bez progrese nemoci, celkové přežití, výrazně se zlepšila také kvalita jejich života. Včasné odhalení nemocných, kteří na léčbu první linie nereagují optimálně, a možnost podat léčbu TKI druhé linie znamená pro pacienta v chronické fázi, který optimálně odpověděl na léčbu, pravděpodobnost přežití s odhadem mediánu 25 let a více. Je tedy splněn také další důležitý cíl moderní onkologie, kterým je návrat nemocného zpět do života, rodinného prostředí a zaměstnání, a to s léčbou vedenou efektivně v ambulancích hematoonkologických pracovišť.
MU Dr. Hana Klamová, CSc.
www.uhkt.cz
e‑mail: Hana.Klamova@uhkt.cz
Doručeno do redakce: 1. 5. 2013
Sources
1. Hehlmann R, Hochhaus A, Baccarani M. Chronic myeloid leukaemia. Lancet 2007; 370 : 342 – 350.
2. Rohrbacher M, Berger U, Hochhaus SA et al. Clinical trials underestimate the age of chronic myeloid leukemia (CML) patients. Incidence and median age of Ph/ BCR ‑ ABL ‑ positive CML and other chronic myeloproliferative disorders in a representative area in Germany. Leukemia 2009; 23 : 602 – 604.
3. Faderl S, Talpaz M, Estrov Z et al. Chronic myelogenous leukemia: biology and therapy. Ann Intern Med 1999; 131 : 207 – 219.
4. Kantarjian HM, OʼBrien S, Cortes JE et al. Complete cytogenetic and molecular response to interferon‑alfa‑based therapy for chronic myelogenous leukemia are associated with excellent long‑term prognosis. Cancer 2003; 97 : 1033 – 1041.
5. Drucker BJ, Tamura S, Buchdunger E et al. Effect of selective inhibitor of the Abl tyrosine kinase on the growth of Bcr ‑ Abl positive cells. Nat Med 1996; 2 : 561 – 566.
6. Hochhaus A, OʼBrien SG, Guilhot F et al. Six‑year follow‑up of patients receiving imatinib for the first‑line treatment of chronic myeloid leukemia. Leukemia 2009; 23 : 1054 – 1061.
7. Goldman JM. Treatment strategies for CML. In: Rowe JM, Hehlman R (eds). Best Practice & Research. Clinical Haematology 2009; 22 : 303 – 313.
8. Hochhaus A, Kantarjian HM, Baccarani M et al. Dasatinib induces notable hematologic and cytogenetic responses in chronic ‑ phase chronic myeloid leukemia after failure of imatinib therapy. Blood 2007; 109 : 2303 – 2309.
9. Kantarjian HM, Giles F, Gattermann N et al. Nilotinib (formerly AMN107), a highly selective BCR ‑ ABL tyrosine kinase inhibitor, is effective in patients with Philadelphia chromosome ‑ positive chronic myelogenous leukemia in chronic phase following imatinib resistance and intolerance. Blood 2007; 110 : 3540 – 3546.
10. Cortes JE, Kantarjian HM, Brümmendorf TH et al. Safety and efficacy of bosutinib (SKI ‑ 606) in chronic phase chronic Ph+ CML patients with resistance or intolerance to imatinib. Blood 2011; 118 : 4567 – 4576.
11. Bocchia M, Gentili S, Abruzzese E et al. Effect of a p210 multipeptide vaccine associated with imatinib or interferon in patients with chronic myeloid leukaemia and persistent residual disease: a multicentre observational trial. Lancet 2005; 365 : 657 – 662.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2013 Issue 7-
All articles in this issue
- Onemocnění jater u diabetiků
- Účinky GLP-1 (glucagon‑like peptide 1) na játra
- Polypózy trávicího traktu
- Vrozené hyperbilirubinemie a molekulární mechanizmy žloutenky
- Cystické nádory pankreatu – naše zkušenosti
- Wilsonova choroba
- Vliv jaterní cirhózy na farmakokinetiku a farmakodynamiku léčiv
- Katetrizace jaterních žil – vybrané aspekty hodnocení
- Reaktivace chronické hepatitidy B
- Akutní pankreatitida – novinky v léčbě
- Postižení jater u nemocných s ne-Hodgkinovým lymfomem
- Léčba chronické infekce virem hepatitidy C na začátku nové éry
- Vztah bilirubinu k nemocem vyvolaným zvýšeným oxidačním stresem
- Inhibitory tyrozinových kináz – zásadní změna v prognóze chronické myeloidní leukemie
- Mnohočetný myelom
- Pokroky v léčbě chronické lymfocytární leukemie
- Myelodysplastický syndrom – pokrok v léčbě v 21. století
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Vztah bilirubinu k nemocem vyvolaným zvýšeným oxidačním stresem
- Cystické nádory pankreatu – naše zkušenosti
- Onemocnění jater u diabetiků
- Akutní pankreatitida – novinky v léčbě
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career