-
Medical journals
- Career
Katetrizace jaterních žil – vybrané aspekty hodnocení
Authors: J. Petrtýl 1; R. Brůha 1; P. Urbánek 2; Z. Mareček 3; M. Kaláb 1
Published in: Vnitř Lék 2013; 59(7): 587-590
Category:
Overview
Úvod:
Katetrizace jaterních žil a hodnocení portální hypertenze pomocí hodnoty portohepatálního gradientu (HVPG) je v současné době metodou volby.Metodika:
V naší práci porovnáváme HVPG s tzv. přímým gradientem – rozdílem mezi tlakem v portální žíle a ve volné jaterní žíle u 5 skupin nemocných s jaterní cirhózou.Výsledky:
Katetrizace jaterních žil je spolehlivá při hodnocení portální hypertenze ve skupině nemocných s jaterní cirhózou etylické etiologie. U nemocných s jaterní cirhózou na podkladě hepatitidy B, Wilsonovy nemoci a primární biliární cirhózy byl zjištěn statisticky významný rozdíl mezi HVPG a přímým gradientem. U nemocných s jaterní cirhózou na podkladě hepatitidy C se naměřené hodnoty lišily, ale rozdíl nebyl statisticky významný.Závěr:
Při katetrizaci jaterních žil může být hodnota HVPG u jaterní cirhózy s presinusoidální složkou snížena, což je třeba zvažovat při hodnocení především ve vztahu k některým kritickým hodnotám portohepatálního gradientu.Klíčová slova:
portální hypertenze – katetrizace jaterních žil – jaterní cirhóza – portohepatální gradientÚvod
Katetrizace jaterních žil je v současné době považována za standardní metodu v hodnocení portální hypertenze, stanovení prognózy pacientů s portální hypertenzí a léčebného postupu, popř. v hodnocení efektu léčby [1]. Využívá hodnocení portální hypertenze nepřímou metodou pomocí katétru zavedeného v jaterní žíle. Měříme tlak v jaterní žíle v zaklínění – WHVP (wedged hepatic venous pressure) a tlak ve volné jaterní žíle – FHVP (free hepatic venous pressure). Rozdílem obou hodnot je portohepatální gradient – HVPG (hepatic venous pressure gradient). Normální hodnota HVPG je 4 – 5 mm Hg [2], za klinicky významnou portální hypertenzi je považováno zvýšení HVPG nad 10 mm Hg [3], pro krvácení z jícnových varixů je rizikové zvýšení portohepatálního gradientu nad 12 mm Hg [4,5].
Hodnocení portální hypertenze pomocí portohepatálního gradientu, a tedy tlakového spádu eliminuje při měření intravaskulární objemové změny, které mají vliv na portální hemodynamiku, a tedy i absolutní hodnoty tlaku v portálním řečišti. Tlak v jaterní žíle v zaklínění (WHVP) by měl odpovídat absolutním hodnotám tlaku v portálním řečišti. Vztah absolutní hodnoty portálního tlaku a tlaku v jaterní žíle v zaklínění (WHVP) však byl v minulosti často diskutován, zejména u presinusoidální portální hypertenze. Sami jsme pozorovali u některých nemocných s portální hypertenzí krvácení z jícnových varixů, přestože portohepatální gradient (HVPG) nedosahoval kritické hodnoty 12 mm Hg. Rozhodli jsme se proto vyhodnotit vztah portohepatálního gradientu k absolutním hodnotám tlaku ve v. portae, resp. rozdílu mezi absolutní hodnotou tlaku v portálním řečišti a tlaku ve volné jaterní žíle (FHVP).
Metodika a soubor nemocných
Vyšetřili jsme celkem 69 nemocných s jaterní cirhózou různé etiologie (5 skupin). Diagnóza jaterní cirhózy byla ověřena laboratorním i zobrazovacími metodami a u všech pacientů také jaterní biopsií. Vyšetřovaným nemocným nebyly v den katetrizace a nejméně 4 týdny předtím podávány léky s prokázaným či předpokládaným vlivem na portální hemodynamiku. Katetrizaci jaterních žil jsme prováděli standardní technikou [6]. Po punkci v. jugularis int. vpravo byl za skiaskopické kontroly zaveden do jaterních žil balónkový katétr (obr. 1). Měřili jsme tlak ve volné jaterní žíle (FHVP) a po insuflaci a obturaci jaterní žíly balonkem tlak v jaterní žíle v zaklínění (WHVP) (obr. 2, 3). Postup byl 3krát opakován a výsledná hodnota byla průměrem naměřených hodnot. Poté byl zaveden do jaterních žil katétr s transjugulární bioptickou jehlou a po punkci portálního řečiště byl měřen absolutní tlak v portálním řečišti. Punkce portálního řečiště byla prováděna buď v rámci transjugulární jaterní biopsie, nebo výkonu TIPS. Měření tlaku bylo prováděno elektronicky. Portohepatální gradient (HVPG) byl počítán jako rozdíl mezi tlakem v jaterní žíle v zaklínění (WHVP) a tlakem ve volné jaterní žíle (FHVP). Tzv. přímý gradient byl stanoven jako rozdíl mezi tlakem ve v. portae a tlakem ve volné jaterní žíle (FHVP).
Image 1. Pozice katétru v jaterní žíle při odečítání FHVP. 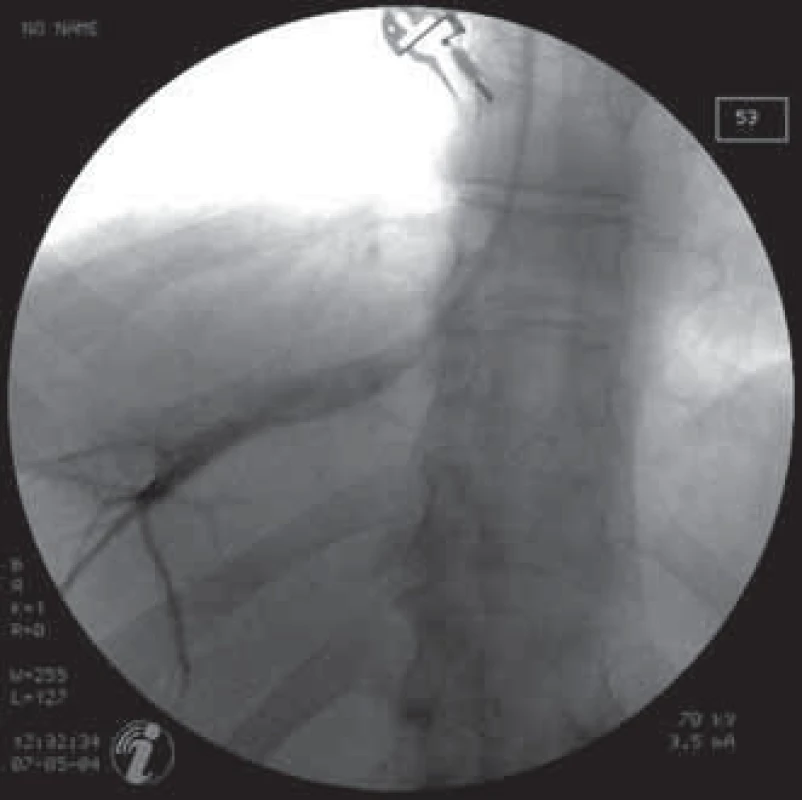
Image 2. Pozice balónkového katétru v zaklínění při měření WHVP a zobrazení periferní větve portální žíly pomocí retrográdního nástřiku kontrastní látky. 
Image 3. Záznam z katetrizace jaterních žil ukazující vzestup tlaku (A) při nafouknutí balónku a opětný pokles tlaku (B) při vyfouknutí balónku. 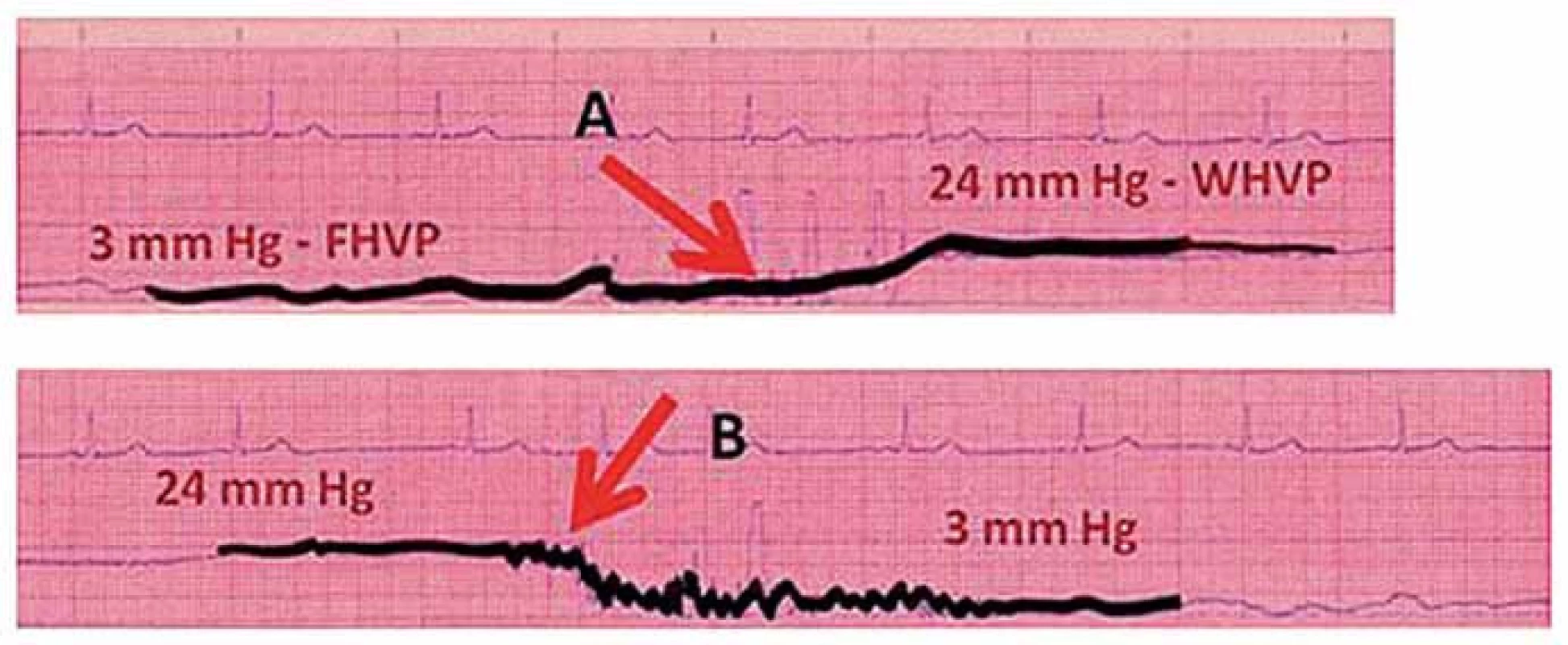
Práce byla provedena plně ve shodě s Helsinskou deklarací i místními etickými požadavky. Všichni pacienti podepsali informovaný souhlas s vyšetřením.
Statistické metody
Výsledky jsou uvedeny jako průměrné hodnoty se standardní odchylkou. Hodnoty portohepatálního gradientu v jednotlivých skupinách pacientů byly srovnávány pomocí testu ANOVA (STATISTICA CZ v. 8, StatSoft, Praha, ČR). Za statisticky významnou byla považována hodnota p ≤ 0,05.
Výsledky
Prvním vyšetřovaným souborem byli nemocní s etylickou jaterní cirhózou. Vyšetřili jsme 34 nemocných (22 mužů a 12 žen) průměrného věku 47,4 roku (28 – 64 let). Ve vyšetřované skupině byli zastoupeni nemocní Child - Pugh A – C. Výsledky jsou uvedeny v tab. 1 a grafu 1.Mezi hodnotami HVPG a tzv. přímého gradientu nebyl u nemocných s etylickou jaterní cirhózou zjištěn statisticky významný rozdíl.
Table 1. Hodnoty přímého a nepřímého (HVPG) portohepatálního gradientu u pacientů s jaterní cirhózou různé etiologie. 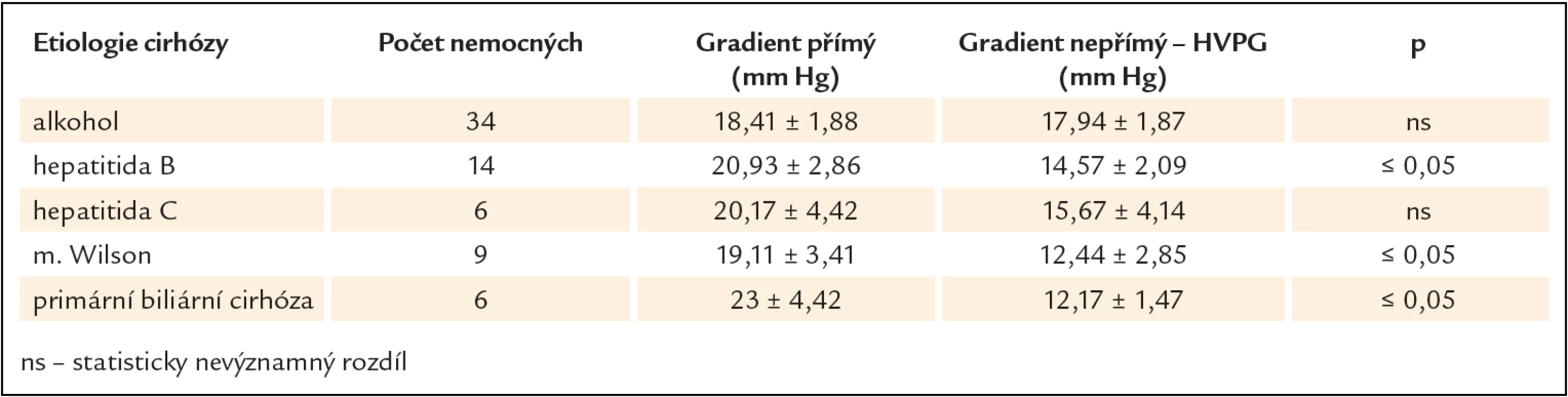
Graph 1. Alkoholická jaterní cirhóza. 
Druhým souborem byli nemocní s jaterní cirhózou na podkladě hepatitidy B. Vyšetřili jsme 14 nemocných (11 mužů a 3 ženy) průměrného věku 56,9 roku (30 – 66 let). Opět byli zastoupeni nemocní ve všech 3 skupinách funkční klasifikace. Výsledky obsahuje tab. 1 a graf 2. Rozdíl mezi přímým gradientem a HVPG byl statisticky významně vyšší.
Graph 2. Jaterní cirhóza – hepatitida B. 
Třetím vyšetřovaným souborem byli nemocní s jaterní cirhózou na podkladě hepatitidy C. Vyšetřeno bylo 6 nemocných (2 muži a 4 ženy) průměrného věku 55,8 roku (48 – 66 let). Funkční klasifikace zahrnovala nemocné Child - Pugh A a B. Výsledky jsou shrnuty v tab. 1 a grafu 3. Mezi hodnotami HVPG a přímého gradientu nebyl zjištěn statisticky významný rozdíl.
Graph 3. Jaterní cirhóza – hepatitida C. 
Čtvrtý soubor zahrnoval nemocné s jaterní cirhózou na podkladě Wilsonovy nemoci. Vyšetřeno bylo 9 nemocných (5 mužů a 4 ženy) funkční klasifikace Child - Pugh A a B. Průměrný věk byl 22,9 roku (18 – 35 let). Výsledky zobrazuje tab. 1 a graf 4. Mezi přímým gradientem a HVPG byl zjištěn statistiky významný rozdíl.
Graph 4. Jaterní cirhóza – m. Wilson. 
Pátým vyšetřeným souborem bylo 6 žen průměrného věku 54,7 (37 – 72 let) s portální hypertenzí a primární biliární cirhózou, Child - Pugh A – C. Opět byl zjištěn statisticky významný rozdíl mezi oběma měřenými hodnotami ve prospěch přímého gradientu. Výsledky jsou uvedeny v tab. 1 a grafu 5.
Graph 5. Primární biliární cirhóza. 
Diskuze
Hodnocení portální hypertenze pomocí katetrizace jaterních žil a portohepatálního gradientu (HVPG) eliminuje vliv intravaskulárního objemu na hodnocení portální hypertenze. Také vyhovuje patofyziologii vzniku vaskulárních komplikací jaterní cirhózy, protože ty vznikají na podkladě tlakového spádu mezi portálním a systémovým řečištěm. Hodnocení portální hypertenze pomocní katetrizace jaterních žil však může skrývat jistá úskalí. Při samotném měření tlaku v různých segmentech jaterního parenchymu můžeme získat různé hodnoty [7]. Hodnota tlaku v zaklínění (WHVP) odpovídá sinusoidálnímu tlaku [2,8]. Řada autorů popisovala statisticky významný rozdíl mezi intrasplenickým tlakem a WHVP u nemocných s necirhotickou portální hypertenzí a presinusoidálním postižením [9,10]. Naopak byly publikovány výsledky, kdy WHVP odpovídá portálnímu tlaku u jaterní cirhózy etylické etiologie [8,11]. Podobné výsledky dokládají i naše měření. Presinusoidální složka je popisována u nemocných s primární biliární cirhózou [10], diskutována je u ostatních onemocnění [12]. S falešně nižší hodnotou portohepatálního gradientu u nemocných s presinusoidální složkou portální hypertenze je třeba počítat zejména ve vztahu k některým kritickým hodnotám portohepatálního gradientu – 12 mm Hg pro krvácení z jícnových varixů [4,5], vzestup gradientu nad 16 mm Hg [13] zvyšuje mortalitu při krvácení. Vyšší riziko selhání endoskopické léčby bylo popsáno u pacientů s portohepatálním gradientem vyšším než 20 mm Hg [14]. Hodnota HVPG je tak v dnešní době významným parametrem, který je brán v úvahu při monitoraci [15] a výběru vhodné léčby při krvácení z jícnových varixů [16,17]. Je známo, že hodnota HVPG je jedním z nejlepších nezávislých prognostických parametrů v hepatologii [18,19]. Vyšetření HVPG je doporučováno provádět v rámci screeningu portální hypertenze [20].
Nalezení presinusoidální složky portální hypertenze může mít i význam diagnostický, protože je pro určitá jaterní onemocnění typická [21], zatímco např. u etylické jaterní cirhózy chybí.
Obtížná je interpretace výsledků. Presinusoidální složka portální hypertenze u nemocných s přestavbou jaterního parenchymu nejspíše souvisí se stupněm postižení portálních venul a tedy podílem pasivních složek portální hypertenze. Stupeň funkčního postižení (Child ‑ Pugh), který by mohl být zvažován jako určité vodítko, však s portální hypertenzí nekoreluje [22].
Přímé měření tlaku ve v. portae je technicky poměrně náročné a jistě nedosáhne rutinního rozšíření, přesto však ověření našich výsledků na vyšším počtu pacientů, resp. rozšíření počtu vyšetřovaných skupin na další onemocnění způsobující přestavbu jaterního parenchymu a portální hypertenzi by bylo vhodné.
Závěr
Katetrizace jaterních žil je v současné době „zlatým standardem“ v hodnocení portální hypertenze, efektu léčby nebo stanovení prognózy nemocných s portální hypertenzí, přestože se jedná o vyšetření invazivní. Metoda využívá nepřímého stanovení tlaku v portálním řečišti a hodnotí portální hypertenzi jako rozdíl tlaku mezi portálním a systémovým řečištěm. Tato metoda má však i svá úskalí, především u portální hypertenze s presinusoidální složkou, kdy může být tlak v jaterní žíle v zaklínění nižší než tlak ve v. portae. Může tedy dojít k negativnímu zkreslení výsledků a mylné informaci o závažnosti onemocnění.
Podpořeno IGA MZ ČR NT 12290/ 4.
MU Dr. Jaromír Petrtýl, CSc.
www.vfn.cz
e‑mail: petrtyl@hotmail.com
Doručeno do redakce: 8. 5. 2013
Sources
1. Bosch J, García ‑ Pagán JC. Complication of cirrhosis. I. Portal hypertension. J Hepatol 2000; 32 (Suppl 1): 141 – 156.
2. van Leeuwen DJ, Howe SC, Scheuer PJ et al. Portal hypertesion in chronic hepatitis: relationship to morphological changes. Gut 1990; 31 : 339 – 343.
3. de Franchis R. Updating consensus in portal hypertension: report of the Baveno III Consensus Workshop on definitions, methodology and therapeutic strategies in portal hypertension. J Hepatol 2000; 33 : 846 – 852.
4. Garcia ‑ Tsao G, Groszmann RJ, Fisher RL et al. Portal pressure, presence of gastroesophageal varices and variceal bleeding. Hepatology 1985; 5 : 419 – 424.
5. Feu F, García ‑ Pagán JC, Bosch J et al. Relation between portal pressure response to pharmacotherapy and risk of recurrent variceal hemorrhage in patients with cirrhosis. Lancet 1995; 346 : 1056 – 1059.
6. Zipprich A, Winkler M, Seufferlein T et al. Comparison of balloon vs. straight catheter for the measurement of portal hypertension. Aliment Pharmacol Ther 2010; 32 : 1351 – 1356.
7. Keiding S, Vilstrup H. Intrahepatic heterogeneity of hepatic venous pressure gradient in human cirrhosis. Scand J Gastroenterol 2002; 37 : 960 – 964.
8. Bosch J, Mastai R, Kravetz D et al. Hemodynamic evaluation of the patient with portal hypertension. Semin Liver Dis 1986; 6 : 309 – 317.
9. Sarin SK, Sethi KK, Nanda R. Measurement and correlation of wedged hepatic intrahepatic, intrasplenic and intravariceal pressures in patients with cirrhosis of liver and non‑cirrhotic portal fibrosis. Gut 1987; 28 : 260 – 266.
10. Lebrec D, Benhamou JP. Noncirrhotic intrahepatic portal hypertension. Semin Liver Dis 1986; 6 : 332 – 340.
11. van Leeuwen DJ. Assessment of portal hypertension: understanding will improve treatment. Dig Dis 1991; 9 : 92 – 105.
12. Deplano A, Migaleddu V, Pischedda A et al. Portohepatic gradient and portal hemodynamics in patients with cirrhosis due to hepatitis Cvirus infection. Dig Dis Sci 1999; 44 : 155 – 162.
13. Patch D, Armonis A, Sabin C et al. Single portal measurement predicts survival in cirrhotic patients with recent bleeding. Gut 1999; 44 : 264 – 269.
14. Moitinho E, Escorsell A, Bandi JC et al. Prognostic value of early measurement of portal pressure in acute variceal bleeding. Gastroenterology 1999; 117 : 626 – 631.
15. Albillos A, Bañares R, Gonzáles M et al. Value of the hepatic venous pressure gradient to monitor drug therapy for portal hypertension: a meta‑analysis. Am J Gastroenterol 2007; 102 : 1116 – 1126.
16. Villanueva C, Aracil C, Colomo A et al. Acute hemodynamic response to beta‑blockers and prediction of long‑term outcome in primary prophylaxis of variceal bleeding. Gastroenterology 2009; 137 : 119 – 128.
17. Abraldes JG, Villanueva C, Bañares R et al. Hepatic venous pressure gradient and prognosis in patients with acute variceal bleeding treated with pharmacologic and endoscopic therapy. J Hepatol 2008; 48 : 229 – 236.
18. Ripoll C, Groszmann R, Garcia ‑ Tsao G et al. Hepatic venous pressure gradient predicts clinical decompensation in patients with compensated cirrhosis. Gaastroenterology 2007; 133 : 481 – 488.
19. Triantos CK, Nikolopoulou V, Burroughs AK. Review article: the therapeutic and prognostic benefit of portal pressure reduction in cirrhosis. Aliment Pharmacol Ther 2008; 28 : 943 – 952.
20. de Franchis R. Revising consensus in portal hypertension: report of the Baveno V consensus workshop on methodology of diagnosis and therapy in portal hypertension. J Hepatol 2010; 53 : 762 – 768.
21. Raia S, Mies S, Macedo AL. Portal hypertension in schistosomiasis. Clin Gastroenterol 1985; 14 : 57 – 82.
22. Molina EG, Amaro R, Ness J et al. Change in Child’s score does not predict progression in size of esophageal varices. Hepatology 1999; 30 : 577A.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2013 Issue 7-
All articles in this issue
- Onemocnění jater u diabetiků
- Účinky GLP-1 (glucagon‑like peptide 1) na játra
- Polypózy trávicího traktu
- Vrozené hyperbilirubinemie a molekulární mechanizmy žloutenky
- Cystické nádory pankreatu – naše zkušenosti
- Wilsonova choroba
- Vliv jaterní cirhózy na farmakokinetiku a farmakodynamiku léčiv
- Katetrizace jaterních žil – vybrané aspekty hodnocení
- Reaktivace chronické hepatitidy B
- Akutní pankreatitida – novinky v léčbě
- Postižení jater u nemocných s ne-Hodgkinovým lymfomem
- Léčba chronické infekce virem hepatitidy C na začátku nové éry
- Vztah bilirubinu k nemocem vyvolaným zvýšeným oxidačním stresem
- Inhibitory tyrozinových kináz – zásadní změna v prognóze chronické myeloidní leukemie
- Mnohočetný myelom
- Pokroky v léčbě chronické lymfocytární leukemie
- Myelodysplastický syndrom – pokrok v léčbě v 21. století
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Vztah bilirubinu k nemocem vyvolaným zvýšeným oxidačním stresem
- Cystické nádory pankreatu – naše zkušenosti
- Onemocnění jater u diabetiků
- Akutní pankreatitida – novinky v léčbě
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

