-
Medical journals
- Career
Chronická kopřivka – nové pohledy na diagnostiku a léčbu onemocnění
Authors: Dana Prusíková
Authors‘ workplace: Dermatovenerologická klinika 3. LF UK a FNKV, Praha
Published in: Čas. Lék. čes. 2017; 156: 123-126
Category: Review Article
Overview
Chronická kopřivka zaznamenala v posledních letech větší zájem dermatologů i alergologů, a to zejména díky možnosti léčby onemocnění biologickým preparátem omalizumabem. Novější poznatky na poli vědy a v klinické praxi dále vnesly ucelenější a jednodušší pohled na klasifikaci a diagnostiku onemocnění. Cílem diagnostiky již nejsou detailní a zdlouhavé vyšetřovací postupy vedoucí k odhalení příčiny urtikarie, ale rychlé řešení pacientových obtíží. Podle novějších údajů bývá dopad onemocnění na kvalitu života u pacientů s těžší formou urtikarie velmi závažný nejen po fyzické, ale i psychické stránce, a to srovnatelně s jinými chronickými onemocněními (např. s onemocněním koronárních tepen atd.).
Klíčová slova:
chronická spontánní urtikarie, skóre UAS7, omalizumabCharakteristika onemocnění
Chronická urtikarie představuje heterogenní skupinu onemocnění, která je charakterizována výsevem urtikariálních pomfů, angioedémem nebo kombinací obou, v délce trvání více než 6 týdnů. Urtikariální pomfy jsou často provázeny silným až intenzivním svěděním, mají prchavý charakter, tj. typicky mizí do 24 hodin. Angioedém se subjektivně projevuje spíše bolestivostí, ustupuje pomalu do několika dnů, často postihuje oblast horních víček nebo rtů, někdy bývá lokalizovaný i pod sliznicemi. Mechanismus vzniku pomfu i angioedému je obdobný, u pomfu je podmíněn vazodilatací, zvýšenou permeabilitou cév a následným otokem v horní vrstvě dermis, u angioedému je proces lokalizovaný hlouběji, zejména v dolní vrstvě dermis a subcutis.
Prevalence chronické urtikarie se pohybuje okolo 1 %, onemocnění častěji postihuje ženy. Přibližně 50 % případů chronické spontánní urtikarie (CSU) odezní do 1−5 let, 20 % CSU přetrvává déle než 10 let (5). V dětské populaci se vyskytují převážně akutní formy urtikárie, které odeznívají do 6 týdnů.
Klasifikace chronické kopřivky
Chronická urtikarie se dělí na chronickou spontánní urtikarii (CSU), dříve označovanou jako idiopatická urtikarie, a chronickou indukovatelnou urtikarii (CINDU).
Chronická spontánní urtikarie vzniká spontánně, tj. u pacienta ji nelze cíleně vyvolat. Ve 30–40 % je doprovázena angioedémem. Příčinou bývá akutní či chronická infekce, chronický zánětlivý proces (cholecystitida, gastritida, gastroezofageální reflux) (3) nebo pseudoalergická reakce na léky a potraviny, zejména potravinářská barviva a konzervanty. Alergie I. typu zprostředkovaná IgE protilátkami může být vyvolavatelem chronické urtikarie u pacientů s občasnými výsevy, u pacientů s denními či téměř denními výsevy se tento typ alergie většinou neuplatňuje (2). Velmi častou příčinou CSU (až v 50 % případů) je autoreaktivní proces včetně autoimunitní reakce, při které dochází k uvolnění histaminu vazbou IgG protilátek proti IgE a proti IgE receptoru (FcεR1) na mastocytech a bazofilech. Běžná je pak asociace autoimunitní urtikarie s jinými autoimunitními chorobami, nejčastěji autoimunitní tyreoiditidou, vitiligem, revmatoidní artritidou, celiakií a DM 1. typu.
Image 1. Chronická spontánní urtikarie bez angioedému 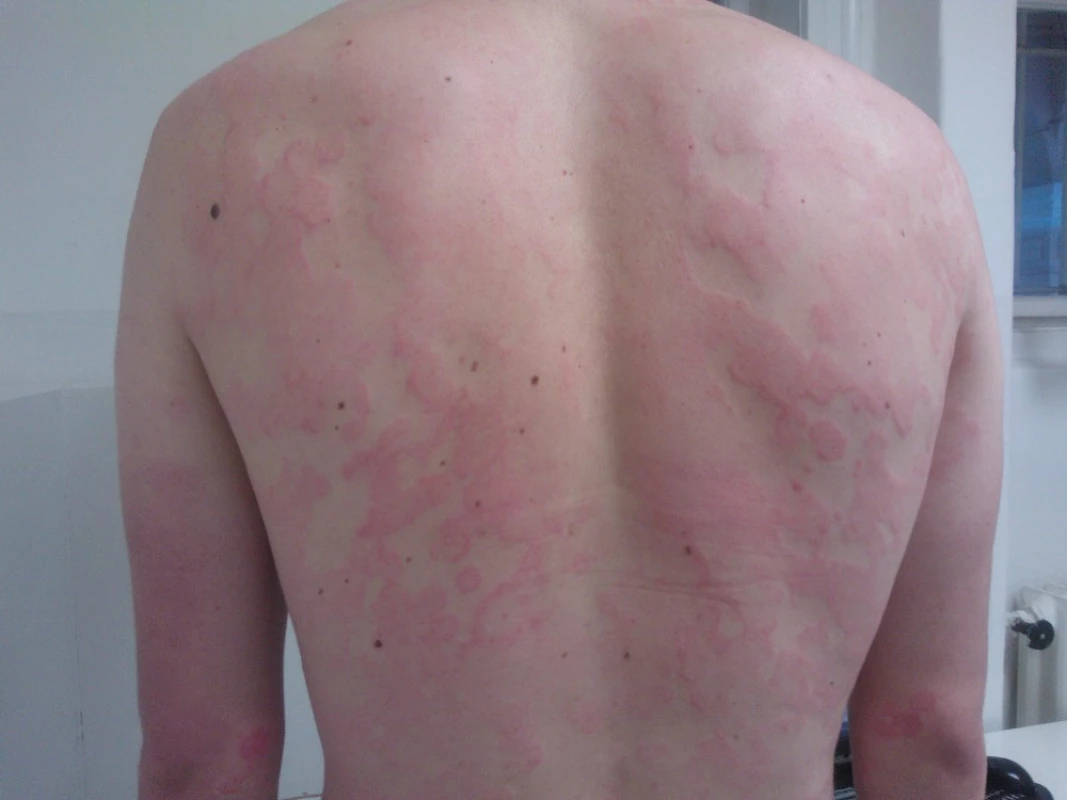
Image 2. Chronická spontánní urtikarie bez angioedému 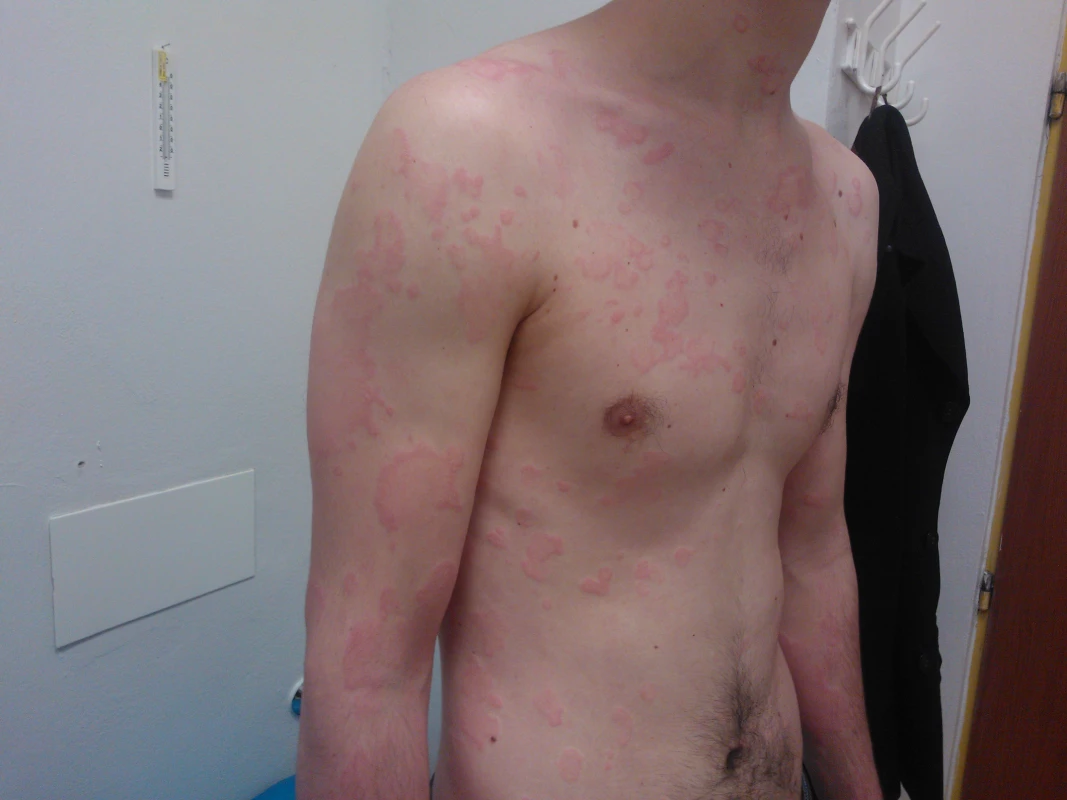
Image 3. Chronická spontánní urtikarie s angioedémem pravého horního víčka 
Image 4. Chronická spontánní urtikarie s angioedémem pravého horního víčka 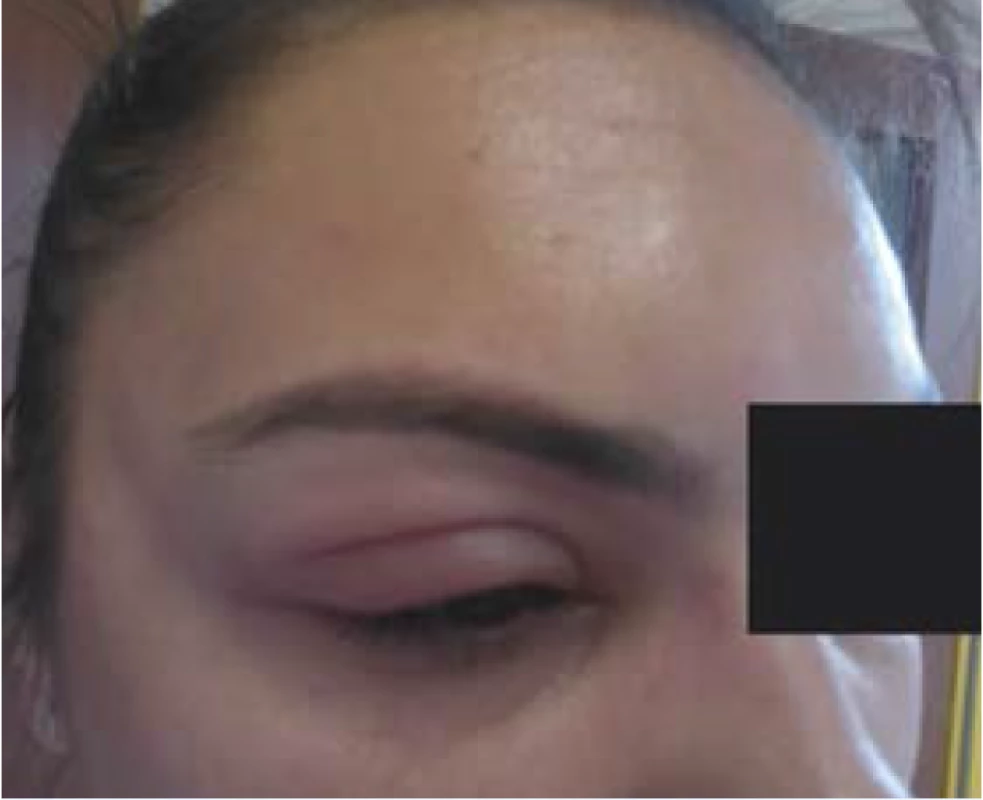
Chronická indukovatelná urtikarie (CINDU) je vyvolána působením určitého faktoru, nejčastěji fyzikálního stimulu. Pacient je schopen si za daných podmínek kopřivku sám vyvolat. Příkladem CINDU je chladová urtikarie, pozdní tlaková urtikarie, solární urtikarie, symptomatický dermografismus, cholinergní urtikarie aj. V praxi je poměrně časté, že se u jednoho pacienta vyskytují dva a více typů urtikarie (2). Např. až 15 % pacientů s CSU současně vykazuje pozitivní symptomatický dermografismus.
Image 5. Fotoprovokační test u solární urtikarie indukované UVA zářením 
Diferenciální diagnostika urtikariálních exantémů
Pro CSU/CINDU je typický prchavý charakter projevů. Při přetrvávání projevů déle než 24 hodin je proto vhodné provést biopsii k vyloučení urticaria vasculitis. Subjektivně u této jednotky dominuje spíše pálení než svědění projevů, pomfy můžou navíc po vymizení zanechávat pozánětlivé hyperpigmentace nebo erytém (1). Histologicky se jedná o leukocytoklastickou vaskulitidu, která může provázet systémový lupus erythematodes nebo kryoglobulinemii. Pro potvrzení diagnózy pak následuje další dovyšetření pacienta (ANA, CIK, C3, C4 atd.). Dalším onemocněním, které bývá doprovázeno pruriginózním a chronickým urtikariálním výsevem nejasné etiologie, je vzácně se vyskytující Wellsův syndrom neboli eozinofilní celulitida.
Urtikariální projevy se vyskytují i u nověji popsaných tzv. autoinflamatorních onemocnění, která mohou být získaná (např. juvenilní idiopatická systémová artritida, syndrom Schnitzlerové) nebo častěji heriditárně podmíněná (např. syndrom FCAS, Muckleův-Wellsův syndrom). Typicky se manifestují v dětství a jsou doprovázené celkovými příznaky (teplotami, artralgiemi, myalgiemi, únavou nebo cefaleou). Na rozdíl od CSU většinou nesvědí a nejsou provázeny angioedémem. Diagnostika se opírá zejména o genetické a revmatologické vyšetření.
V diferenciální diagnostice angioedému zvažujeme lékový angioedém indukovaný ACEI (zprostředkovaný bradykininem), který může být až ve 40 % život ohrožující, nebo indukovaný NSAID. Při podezření na hereditární angioedém (HAE) vyšetřujeme C4, C1 inhibitor a funkční test na C1 inhibitor.
Diagnostický postup
Diagnostika urtikarie vychází zejména z podrobné anamnézy a podle současných poznatků již nejsou rozsáhlé vyšetřovací postupy (v případě chybění dalších symptomů/obtíží) nutné. U chronické spontánní urtikarie se dotazujeme na příznaky možných infekcí nebo chronických zánětů, užívané léky (NSAID, zejména inhibitory COX-1) a možnou závislost na potravinách. Důležitou informací je i přítomnost celkových obtíží, jako je únava, úbytek váhy, bolesti kloubů a svalů, které mohou být příznakem doprovodných autoimunitních nebo vzácně i maligních onemocnění.
V základním panelu provádíme vyšetření k vyloučení zánětlivého procesu (tj. krevní obraz, CRP, eventuálně sedimentace erytrocytů), které často doplňujeme i vyšetřením k vyloučení zánětlivých fokusů (výtěr z krku a nosu, kultivační vyšetření moči, stomatologické vyšetření, gynekologické vyšetření, ASLO). Vhodné je i screeningové vyšetření funkce štítné žlázy včetně příslušných autoprotilátek (anti-TPO, anti-TG, TSH, fT4, ANA).
Rozšířená vyšetření indikujeme při klinickém podezření na vyvolávající příčinu. Jedná se o další screening infekcí (vyšetření stolice na antigen H. pylori, parazitologické vyšetření stolice, panel virových hepatitid) a alergologicko-imunologické vyšetření (specifické IgE, prick testy, anti-dsDNA, screening celiakie, imunoglobuliny, paraproteiny). K nepřímému průkazu autoprotilátek proti IgE a receptoru pro IgE je možno provést intradermální kožní test s autologním sérem (ASST), který bývá pozitivní až u 45 % pacientů s CSU, nebo test BHRA (Basophil Histamine Release Assay); v našich podmínkách se však tyto testy rutinně neprovádějí.
V minulosti byl v rámci vyšetřovacího schématu kladen důraz na podrobnější screening malignit, v současné době se od rutinního vyšetřování upouští. Případná vyšetření jsou indikována jen při klinickém podezření na onkologické onemocnění. Ze studií vyplývá, že maligní nádorová onemocnění bývají jen vzácnou příčinou CSU (2). Příkladem může být výskyt chronické spontánní urtikarie při myelomu.
U indukovatelných chronických urtikarií (CINDU), zastoupených zejména fyzikální urtikarií, doplňujeme standardizované fyzikální testy ke stanovení prahu vyvolávajících faktorů (chladový, tepelný, pozdně tlakový test atd.). U těchto urtikarií se laboratorní vyšetření běžně neprovádí, neboť příčiny/spouštěče jsou zřejmé již z anamnézy a fyzikálních testů. Výjimku představuje chladová urtikarie, u které doplňujeme KO, FW, CRP, u sekundární chladové urtikarie i kryoglobuliny (5).
Hodnocení závažnosti kopřivky
K objektivnímu hodnocení rozsahu onemocnění a závažnosti pruritu je v klinické praxi nejčastěji využíván bodový systém UAS7 (Urticaria Activity Score 7), ve kterém pacient po dobu 7 dnů zaznamenává množství pomfů a intenzitu jejich svědění. Maximální denní skóre dosahuje hodnoty 6, maximální týdenní skóre 42. Systém je využíván zejména k hodnocení efektu terapie. Za mírně závažnou urtikarii je považována hodnota UAS7 v rozmezí 7–15, za středně těžkou urtikarii UAS7 16–27, za těžkou urtikarii pak hodnota 28–42.
Dalším nástrojem zohledňujícím dopad onemocnění na kvalitu života pacienta je dotazník kvality života, tzv. CU-Q2oL, který ale v naší praxi zatím není běžně používán.
Table 2. Urticaria Activity Score 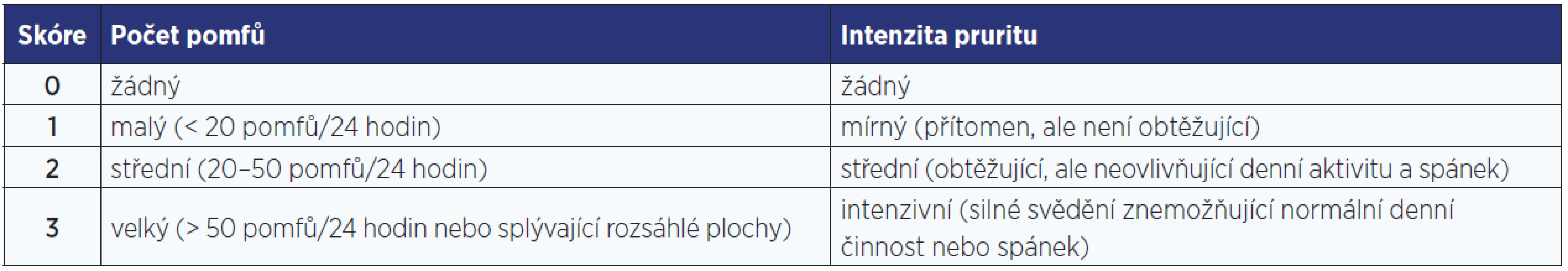
Terapie
V léčbě chronické spontánní urtikarie je důležitým aspektem odstranění možných příčin, tj. eliminace suspektních léků, potravinových pseudoalergenů/alergenů nebo léčba infekce či zánětu. Ale ani eliminace těchto faktorů nemusí vést k vymizení nebo zlepšení urtikarie, což je dáno skutečností, že daný činitel není vyvolavatelem, ale pouze zhoršujícím faktorem urtikarie nebo s ní nesouvisí.
Základem léčby chronické urtikarie včetně angioedému je kontinuální podávání nesedativních H1 antihistaminik 2. generace v základním dávkování. V léčbě se doporučují klinicky prověřené přípravky: cetirizin/levocetirizin, loratadin/desloratadin, bilastin, fexofenadin a rupatadin. Při přetrvávání obtíží následuje po dvou týdnech v 2. linii léčby navýšení dávky na 2násobek, při neúspěchu terapie po 1–4 týdnech další zvýšení až na 4násobek obvyklé dávky. Oproti minulým postupům není doporučována kombinace různých typů H1 antihistaminik (1. a 2. generace) či přechod na dlouhodoběji podávané perorální kortikosteroidy. Perorální kortikoidy lze použít pouze krátkodobě ke zmírnění akutních obtíží, maximálně 10 dnů (2).
Při selhání terapie H1 antihistaminiky 2. generace nastupuje ve 3. linii přídatná léčba omalizumabem, montelukastem či cyklosporinem A. Selhání terapie H1 antihistaminiky je pak vysvětlováno přítomností dalších prozánětlivých mediátorů důležitých v procesu vzniku urtikarie, zejména leukotrienů, faktoru aktivujícího destičky (PAF), prostaglandinů a dalších.
Omalizumab je humanizovaná monoklonální protilátka namířená proti lidskému IgE, která snižuje hladiny volného IgE. Přesný mechanismus účinku není znám, dochází i k tzv. down regulaci IgE receptorů na mastocytech a bazofilech (FcεR1) a zvýšení neutralizačního účinku na IgE. Omalizumab je indikovaný k léčbě CSU u dospělých a mladistvých od 12 let věku, aplikuje se v dávce 300 mg subkutánně každé 4 týdny po dobu 3 měsíců. Při dostatečném poklesu skóre UAS7 (minimálně o 11 bodů oproti výchozí hodnotě) je léčba prodloužena o další 1–3 měsíce, v případě kompletního vymizení urtikarie je ukončena po 3 měsících. Mezi nežádoucí účinky léčby patří infekce horních cest dýchacích, bolest hlavy, artralgie nebo sinusitida.
V ČR je indikací pro nasazení omalizumabu:
- a) nedostatečná odpověď (UAS7 ≥ 28) po předchozí 6týdenní konsekutivní léčbě H1 antihistaminiky, při které byl minimálně po dobu 2 týdnů podáván minimálně dvojnásobek obvyklé dávky H1 antihistaminik v monoterapii nebo byla podávána kombinace H1 antihistaminik v dávkách, jejichž součet odpovídá minimálně dvojnásobku obvyklé dávky H1 antihistaminik;
- b) nedostatečná odpověď (UAS7 ≥ 28) po předchozí 4týdenní konsekutivní léčbě H1 antihistaminiky ve standardních dávkách v případě, že z důvodů toxicity, intolerance nebo kontraindikací nelze použít zvýšenou dávku antihistaminik podle předchozího kritéria.
Opakování léčebného cyklu omalizumabem je indikované při relapsu onemocnění a opětovném dosažení hodnoty skóre UAS7 ≥ 28 u pacientů, kteří v předchozím cyklu dosáhli UAS7 0 nebo u nich bylo podáno všech 6 dávek.
Cyklosporin A má středně silný účinek na uvolňování mediátorů ze žírných buněk a jako jediný inhibuje uvolňování histaminu z bazofilů (4). Vykazuje výrazně lepší poměr riziko/benefit ve srovnání s dlouhodobým užíváním kortikosteroidů.
Antileukotrieny potlačují časnou i pozdní fázi alergické reakce. Úroveň důkazů pro účinnost antagonistů receptorů pro leukotrieny v léčbě urtikarie je ovšem nízká, nejvyšší efektivita byla popsána u montelukastu, a to v kombinaci s H1 antihistaminiky.
Systémové kortikosteroidy nejsou doporučeny pro dlouhodobou terapii CSU, lze je použít pouze ke krátkodobé léčbě akutní urtikarie nebo akutních exacerbací chronické kopřivky, nejdéle však po dobu 10 dnů.
Specifické skupiny pacientů
U dětí je prověřena bezpečnost vyššího dávkování u loratadinu (od 2 let), desloratadinu (od 1 roku), cetirizinu (od 2 let) a levocetirizinu (od 2 let) (5).
U gravidních a kojících žen připadá v úvahu léčba loratadinem/desloratadinem nebo cetirizinem/levocetirizinem ve standardním dávkování. Při použití vyšších dávek je třeba postupovat velmi opatrně, protože bezpečnostní studie u této populace dosud nebyly prováděny.
U starší populace preferujeme podávání nesedativních H1 antihistaminik. Jako nejšetrnější se jeví podávání bilastinu, který vykazuje minimum lékových interakcí (není metabolizován přes cytochrom P450) (1).
Závěr
Chronická spontánní kopřivka představuje chronické onemocnění často s několikaletým průběhem, které má v těžších případech výrazně negativní vliv na kvalitu života nemocného. V diagnostice hraje hlavní roli podrobná anamnéza, v léčbě jsou pak lékem první a druhé volby kontinuálně podávaná nesedativní H1 antihistaminika ve standardním a zvýšeném dávkování. V rezistentních případech přichází v úvahu i léčba biologickým preparátem omalizumabem.
Adresa pro korespondenci:
MUDr. Dana Prusíková
Dermatovenerologická klinika 3. LF UK a FNKV
Šrobárova 1150/50
100 34 Praha 10
Tel.: 267 162 340
e-mail: d.prus@seznam.cz
Sources
1. Benáková N. Současné praktické postupy pro vyšetřování a léčbu chronické urtikárie. Aktualizovaný přehled a interpretace doporučených postupů v praxi. Česko-slovenská dermatologie 2015; 5 : 198–212.
2. Zuberbier T, Aberer W, Asero R et al. The EAACI/GA(2) LEN/EDF/WAO Guideline for the definition, classification, diagnosis and management of urticaria: the 2013 revision and update. Allergy 2014; 7 : 868–887.
3. Zuberbier T, Chantraine-Hess S, Hartmann K, Czarnetzki BM. Pseudoallergen-free diet in the treatment of chronic urticaria. A prospective study. Acta Derm Venereol 1995; 75 : 484–487.
4. Alexandrová P, Zelenková D, Hercogová J. Akutní a chronická kopřivka (klasifikace, diagnostika, léčba): souhrn z doporučených postupů pro diagnostiku a léčbu urtikárie (podle EAACI/GA2LEN/EDF/WAO), upraveno pro použití v ČR dle SÚKL. Česká dermatovenerologie 2015; 5(2): 100–106.
5. Mauer M, Church MK, Gonçalo M et al. Management and treatment of chronic urticaria. J Eur Acad Dermatol Venereol 2015; 29(Suppl 3): 16–32.
Labels
Addictology Allergology and clinical immunology Angiology Audiology Clinical biochemistry Dermatology & STDs Paediatric gastroenterology Paediatric surgery Paediatric cardiology Paediatric neurology Paediatric ENT Paediatric psychiatry Paediatric rheumatology Diabetology Pharmacy Vascular surgery Pain management Dental Hygienist
Article was published inJournal of Czech Physicians

-
All articles in this issue
- Bazaliom a možnosti jeho terapie
- Lymphogranuloma venereum (lymphogranuloma inquinale, morbus Nicolas-Favre-Durand)
- Komorbidity psoriázy
- Chronická kopřivka – nové pohledy na diagnostiku a léčbu onemocnění
- Hidradenitis suppurativa – symptomy, diagnostika a léčba
- Hirsutismus – etiopatogeneze, diagnostika a léčba
- Choroby postihující kůži kštice
- Androgenní alopecie žen
- Mezoterapie v trichologii
- Psychologie ztráty vlasů
- Poruchy vodního a elektrolytového metabolismu a změny acidobazické rovnováhy u pacientů s ascitickou cirhózou jater
- Povinnosti a oprávnění poskytovatele zdravotních služeb v souvislosti s podáváním stížností
- Posvátné okrsky boha lékařství Asklépia ve starověkých Athénách
- Journal of Czech Physicians
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Bazaliom a možnosti jeho terapie
- Choroby postihující kůži kštice
- Hirsutismus – etiopatogeneze, diagnostika a léčba
- Androgenní alopecie žen
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career