-
Medical journals
- Career
PACHYCHOROIDNÍ CHOROBA MAKULY – KAZUISTIKA
Authors: A. Stěpanov; J. Studnička; N. Jirásková
Authors‘ workplace: Fakultní nemocnice Hradec Králové, Oční klinika, přednostka prof. MUDr. Naďa Jirásková, Ph. D., FEBO ; Univerzita Karlova, Lékařská fakulta v Hradci Králové, katedra očního lékařství
Published in: Čes. a slov. Oftal., 74, 2018, No. 5, p. 208-212
Category: Case Report
doi: https://doi.org/10.31348/2018/5/6Overview
Pachychoroidní choroba makuly zahrnuje čtyři stadia onemocnění - pachychoroidní pigmentovou epiteliopatii, centrální serózní chorioretinopatii, pachychoroidní neovaskulopatii a polypoidní choroidální vaskulopatii. Jejich základními společnými rysy jsou zvětšení tloušťky cévnatky ≥ 300 μm, patologicky dilatované žíly Hallerovy vrstvy, ztenčování Sattlerovy vrstvy a vrstvy choriokapillaris. Referujeme kazuistické sdělení případu ženy ve věku 61 let, u které jsme během 8 let zaznamenali kompletní vývoj tohoto onemocnění.
Klíčová slova:
pachychoroidní choroba makuly, choroidální neovaskulární membrána, cévnatka, EDI-OCT
ÚVOD
Rychlý pokrok v zobrazovacích metodách zadního očního segmentu přinesl nový pohled na etiologii a patogenezi chorioretinálních onemocnění. Názorným příkladem tohoto trendu je vývoj optické koherenční tomografie (OCT). Po první zmínce o vyšetření sítnice metodou OCT v roce 1991 [10], vedl další rozvoj k výraznému zlepšení rozlišení snímků a také ke kvalitnějšímu zobrazení struktury sítnice [1,5,7].
Spaide a kol. uvedl v roce 2008 OCT modul EDI (Enhanced Depth Imaging) s vylepšeným zobrazením hloubky řezu (obrázek 1) [19], který umožnil ještě přesnější strukturální a funkční analýzu sítnice a cévnatky [2]. Hodnocení pomoci EDI-OCT přineslo nový pohled na patogenezi řady onemocnění.
Image 1. Známky centrální serózní chorioretinopatie levého oka 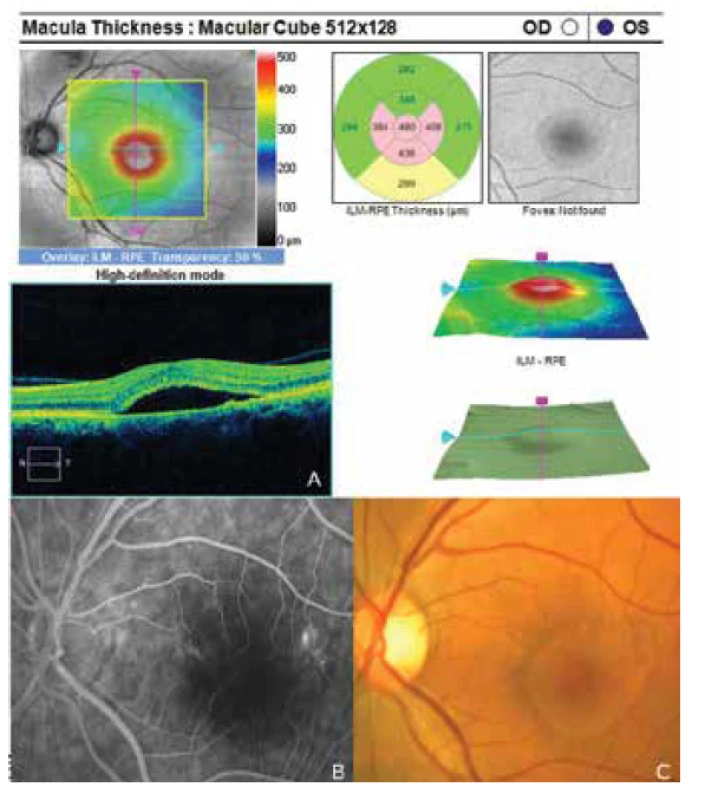
V roce 2013 Warrow a kol. poprvé použil pojem „pachychoroid“ a definoval ho jako abnormální a trvalý nárůst tloušťky cévnatky ≥ 300 μm [23]. Další typické známky spojené s přítomností „pachychoroidu“ jsou dilatace cév Hallerovy vrstvy a ztenčování vrstvy choriokapilaris a Sattlerovy vrstvy [4,13,24]. Předpokládá se, že tento stav má autozomálně dominantní typ dědičnosti a v závislosti na dalším působení různých exogenních a/nebo endogenních faktorů může vzniknout pachychoroidní choroba makuly.
KAZUISTIKA
Žena ve věku 61let byla vyšetřena v říjnu 2009 na Oční klinice Fakultní nemocnice v Hradci Králové pro zhoršení vidění levého oka. Z osobní anamnézy vyplývá, že se doposud léčila s trombózou žil pravého lýtka. Pravidelně užívala Clexane 0,4 ml/den. Předchozí oční anamnéza byla bez pozoruhodností.
Oční obtíže pozorovala 2 měsíce, vnímala postupně se zvětšující šedou skvrnu v centru zorného pole levého oka. Vstupní zraková ostrost levého oka byla 6/20, korekce nelepšila. Zraková ostrost pravého oka byla 6/6 naturálně. Nález na předním segmentu oka byl oboustranně přiměřený věku. V centrální krajině vpravo byly patrné jemné pigmentové shluky, vlevo bylo v makule přítomno okrouhlé průhledné ložisko a diskoidní žlutavé precipitáty (obrázek 1C). EDI-OCT (Zeiss, Cirrus) centrální krajiny levého oka ukázala serosní ablaci neuroretiny (obrázek 1A), zesílení cévnatky (tloušťka cévnatky byla 345 μm – (obrázek 2). Centrální retinální tloušťka (CRT) byla 480 μm. Fluorescenční angiografie (FAG) prokázala skvrnitou hyperfluorescenci v temporální části makuly a jeden bod gradující fluorescence (obrázek 1B). Na základě objektivního nálezu a anamnézy pacientky byla stanovena diagnóza centrální serózní chorioretinopatie (CSC) vlevo a pigmentová epitelopatie makuly vpravo. Dále byla provedena přímá fotokoagulace bodu prosakování vlevo s následným zlepšením stavu. Zraková ostrost levého oka 2 měsíce po laseru byla 6/7,5. V červnu 2014 však následovala recidiva ablace neuroretiny v makule levého oka (obrázek 3), na FAG bylo patrné zvětšení plochy skvrnité hyperfluorescence v temporální části makuly. Zraková ostrost byla 20/63. Na základě výsledků FAG byla provedena fotodynamická léčba (Photodynamic Therapy – PDT) s verteporfinem (Visudyne, Novartis) s polovičním časem expozice. Po provedené terapii znovu došlo k subjektivnímu i objektivnímu zlepšení nálezu. Zraková ostrost levého oka se 5 měsíců po PDT zlepšila na 20/32. OCT centrální krajiny levého oka (obrázek 4) ukazovala zlepšení stavu a přiložení neuroretiny k retinálnímu pigmentovému epitelu (RPE), CRT byla 189 μm. V březnu 2016 pacientka přichází pro další zhoršení zrakové ostrosti levého oka (20/63). Na očním pozadí byl znovu patrný edém centrální krajiny, tvrdé exsudáty a skvrnité intraretinální hemoragie (obrázek 5C). OCT-angiografie prokázala přítomnost vaskularizace žil Hallerovy vrstvy (zamotaná síť - tangled network) (obrázek 5B) a ablaci RPE (obrázek 5A). Stav byl uzavřen jako pachychoroidní neovaskulopatie s komplikovanou okultní choroidální neovaskulární membránou (CNV). Bylo rozhodnuto o provedení dalšího sezení PDT s polovičním časem a následným ošetřením mikropulsním laserem. Výkon byl proveden bez komplikací, ale stav se stále zhoršoval. V březnu 2017 se nález komplikoval krvácením pod RPE (obrázek 6A,C). Provedena FAG prokázala nález polypoidní léze, prorůstající choroidální cévy v temporální části makuly (obrázek 6B). Stav byl uzavřen jako polypoidní choroidální vaskulopatie a doporučeno zahájení léčby Lucentisem v režimu pro re nata (celkem 9 injekcí). V průběhu léčby došlo k výraznému zlepšení nálezu na očním pozadí levého oka – byl zaznamenán pokles ablace RPE, hemoragie se vstřebala (obrázek 7). Centrální zraková ostrost zůstala v průběhu léčby Lucentisem na úrovní 20/100. V současné době pokračujeme v léčbě.
Image 2. Pachychoroid, tloušťka choroidey 342 um 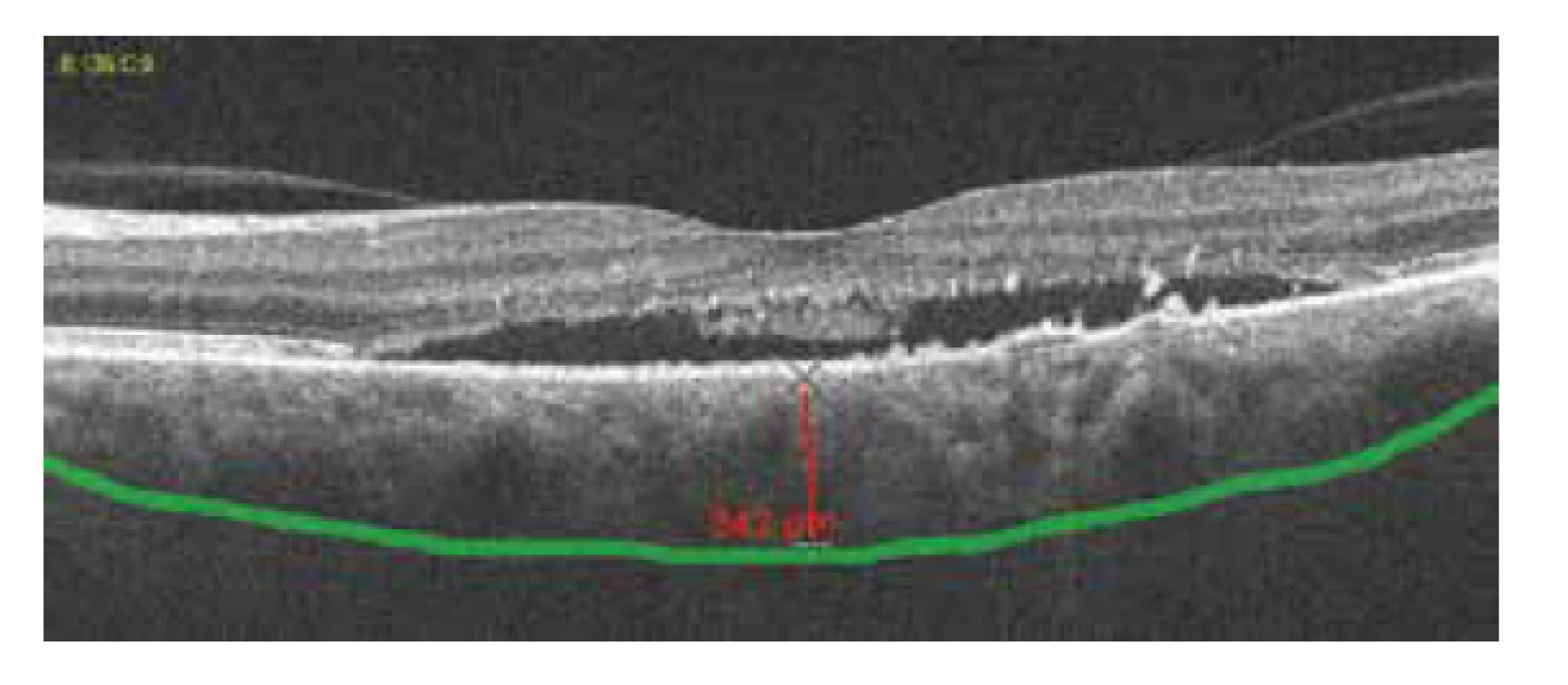
Image 3. Recidiva centrální serózní chorioretinopatie po 5 letech 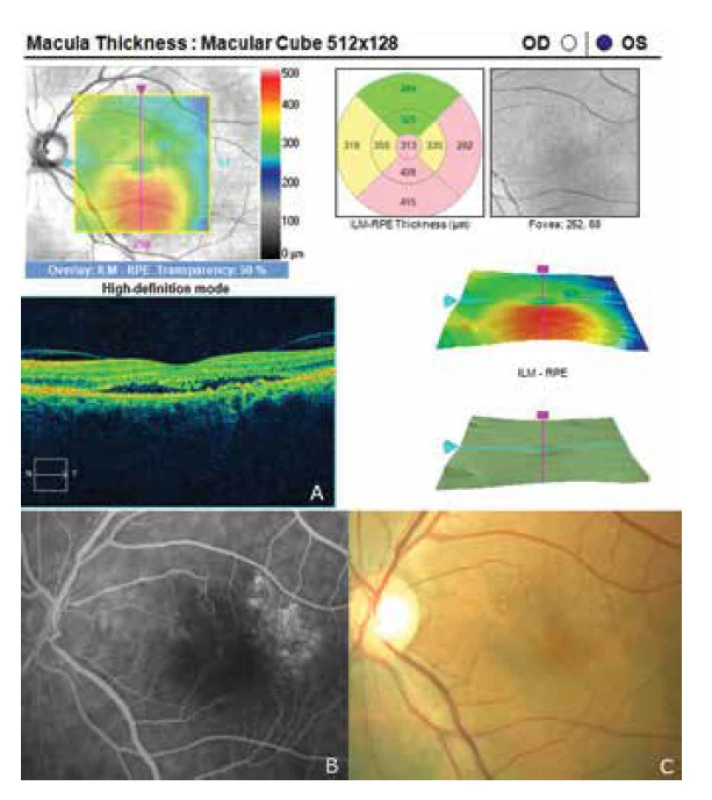
Image 4. Zlepšení stavu po PDT, pokles ablace neuroretiny 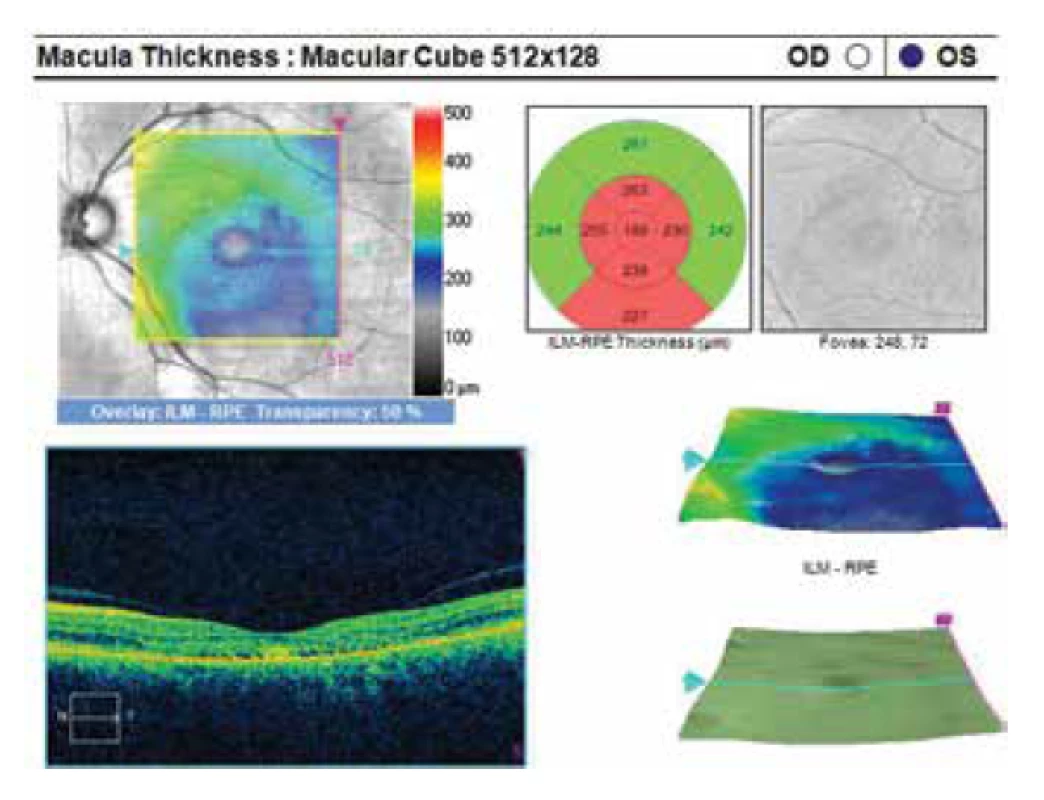
Image 5. Nález pachychoroidní neovaskulopatie. Červenou šipkou je označená vaskularizace žil v Hallerovy vrstvě na angio-OCT (zamotaná síť - tangled network) 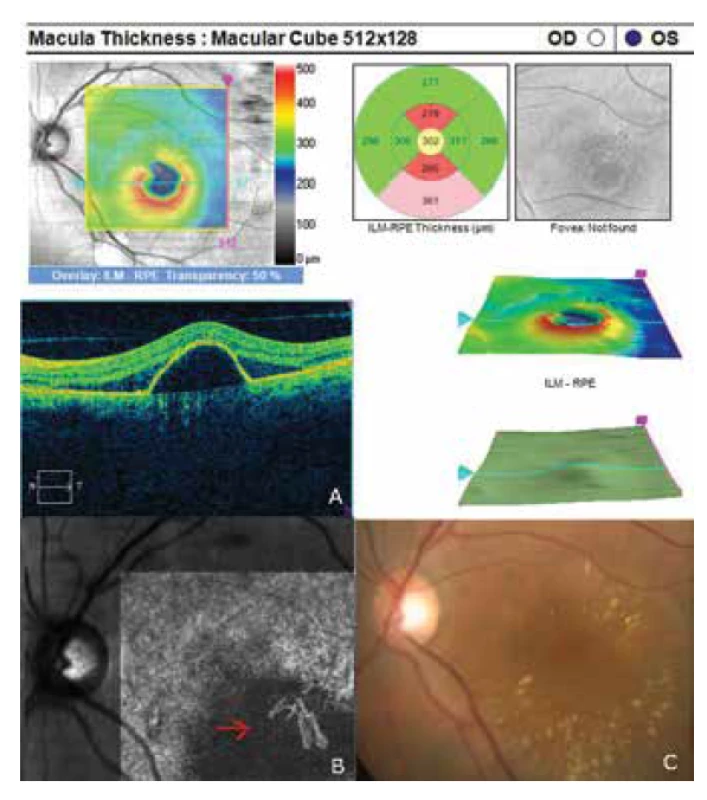
Image 6. Nález polypoidní choroidální vaskulopatie 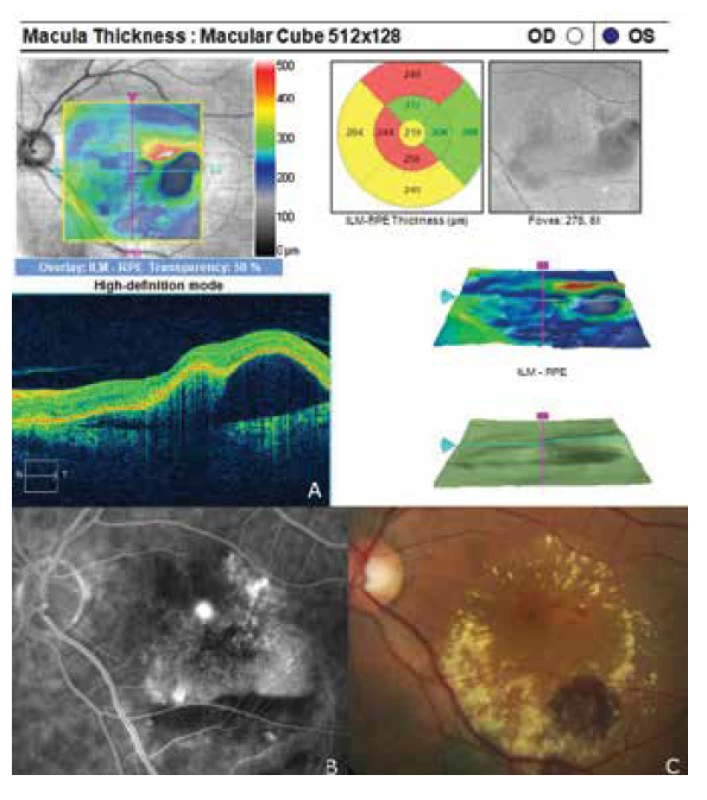
Image 7. Zlepšení stavu levého oka po zahájení anti-VEGF léčby 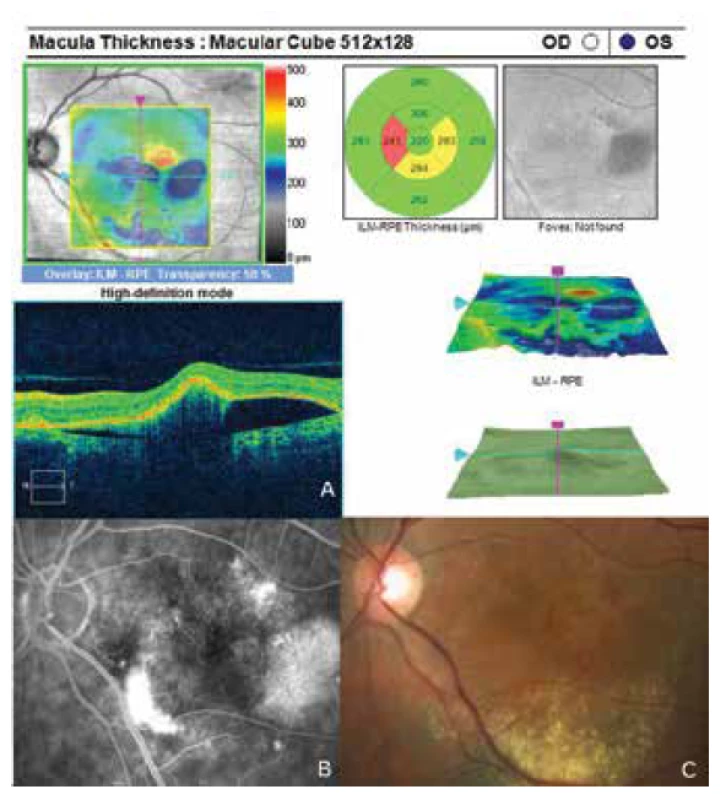
DISKUSE
Do skupiny onemocnění zahrnutých mezi pachychoroidní choroby makuly patří centrální serózní chorioretinopatie, při které hraje roli choroidální kongesce a hyperpermeabilita a následný vznik serózního odchlípení neuroretiny a RPE, pachychoroidní pigmentová epiteliopatie, která představuje frustní formu CSC, pachychoroidní neovaskulopatie, která je charakteristická přítomností okultní CNV a konečně polypoidní choroidální vaskulopatie, která je považována za nejvíce pokročilou formu pachychoroidní choroby makuly [16,20]. S progresí onemocnění dochází k postupnému přechodu do dalšího stadia onemocnění [3]. To jsme dokumentovali i u naší pacientky.
Fotodynamická terapie s verteporfinem je jednou z používaných léčebných metod u pacientů s centrální serózní chorioretinopatií [21]. Je známo, že primárním účinkem PDT je tvorba singletového kyslíku a volných radikálů s následným poškozením endotelu choriocapillaris [18].
Toto poškození vede k aktivaci trombocytů a rozvoji trombózy v choroidálním řečišti se souvisejícím poklesem permeability žil cévnatky v ošetřované oblasti. Dalším pozitivním účinkem této léčby u pacientů s CSC je vznik zánětlivé reakce. Verteporfin se dostává do serózní submakulární tekutiny a jeho aktivace uvolňuje prozánětlivé faktory, které indukují trvalou adhezi mezi neuroepitelem sítnice a RPE [17]. Vysloužilová a kol. ověřila efektivitu léčby PDT s Visudynem v redukovaném režimu u 28 pacientů s CSC s přínosným výsledkem [22]. Také u naší pacientky měla PDT léčba s redukovaným časem pozitivní účinek. Pro další projevy choroby byla opakovaná léčba PDT již neúčinná a proto byly zahájeny intravitreální aplikace Lucentisu.
Rozvoj okultní CNV je typickým projevem pachychoroidní neovaskulopatie [15]. Matsumoto a kol. ve své práci popsal přínos intravitreální léčby inhibitory VEGF u této komplikace [14]. U naší pacientky jsme zaznamenali vznik okultní CNV jako přechod do pachychoroidní neovaskulopatie (PNV) a léčba Lucentisem byla doprovázena zlepšením anatomického nálezu a stabilizací zrakové ostrosti. I přes to jsme bohužel nedokázali zabránit progresi stavu a přechodu do polypoidní choroidální vaskulopatie (PCV).
Několik studií hodnotilo efekt léčby anti-VEGF u pacientů s PCV [8,11,12]. Kokame a kol. uvedl, že měsíční intravitreální injekce ranibizumabu vedly ke stabilizaci zraku u všech pacientů s PCV po 6 měsících léčby, anatomický nález v neuroretině se také zlepšil u 80% očí [11]. Nicméně zmenšení polypů cévnatky bylo zaznamenáno pouze u 33 % pacientů. Lai a kol. prokázal, že úvodní měsíční léčba bevacizumabem u pacientů s PCV měla omezený účinek na regresi polypů, neboť polypy přetrvávaly u všech pacientů po 3 měsících léčby navzdory funkčnímu zlepšení a poklesu centrální retinální tloušťky [12]. Hikichi a kol. prezentoval své výsledky dvouleté prospektivní studie s použitím monoterapie ranibizumabem v režimu „pro re nata“ u 75 pacientů s PCV [9]. Přes slibný výsledek funkčního zlepšení, nález polypů přetrvával u všech pacientů během celé doby léčby. Léčba PCV blokátory VEGF má menší anatomický efekt, než v případě CNV 1. a 2. typu. Také v případě naší pacientky jsou polypoidní léze cévnatky stále přítomné i přes provedenou léčbu.
Zvýšená tloušťka cévnatky a nepřítomnost drúz odlišují pachychoroidní chorobu makuly od VPMD a dalších degenerativních onemocnění, které predisponují k vzniku CNV [6]. V našem případě pacientka neměla retinální drúzy při současné tloušťce cévnatky 345 μm, což nám umožnilo stanovit diagnózu pachychoroidní choroba makuly a vyloučit VPMD.
ZÁVĚR
Pachychoroidní choroba makuly je získané onemocnění s předpokládanou genetickou predispozicí, typickým nálezem abnormálního a trvalého nárůstu tloušťky cévnatky ≥ 300 μm. V našem případě jsme během osmileté sledovací doby zaznamenali kompletní vývoj klinického obrazu tohoto onemocnění. Při nasazené anti-VEGF léčbě došlo ke zlepšení anatomického stavu na očním pozadí. Neúplný návrat zrakové ostrosti na postiženém oku souvisí s pokročilými změnami v makule.
Autoři práce prohlašují, že vznik i téma odborného sdělení a jeho zveřejnění není ve střetu zájmu a není podpořeno žádnou farmaceutickou firmou.
Do redakce doručeno dne: 12. 7. 2018
Do tisku přijato dne: 3. 11. 2018
MUDr. Alexandr Stepanov, Ph.D., FEBO
Oční klinika Fakultní nemocnice Hradec Králové
Sokolská 581
500 05 Hradec Králové
Sources
1. Alam, S., Zawadzki, RJ., Choi, S. et al.: Clinical application of rapid serial fourier-domain optical coherence tomography for macular imaging. Ophthalmology, 113(8); 2006 : 1425–31.
2. Azar, G., Wolff, B., Mauget-Faÿsse, M. et al.: Pachychoroid neovasculopathy: aspect on optical coherence tomography angiography. Acta Ophthalmol, 95(4); 2017 : 421-427.
3. Dansingani, KK., Balaratnasingam, C., Naysan, J. et al.: En face imaging of pachychoroid spectrum disorders with swept-source optical coherence tomography. Retina, 36(3); 2016 : 499–516.
4. de Jong, EK., Breukink, MB., Schellevis, RL. et al.: Chronic central serous chorioretinopathy is associated with genetic variants implicated in age-related macular degeneration. Ophthalmology, 122(3); 2015 : 562-70.
5. Drexler, W., Morgner, U., Ghanta, RK. et al.: Ultrahigh-resolution ophthalmic optical coherence tomography. Nat Med, 7(5); 2001 : 636.
6. Gemenetzi, M., De Salvo, G., Lotery, AJ.: Central serous chorioretinopathy: an update on pathogenesis and treatment. Eye, 24; 2010 : 1743–1756.
7. Gloesmann, M., Hermann, B., Schubert, C. et al.: Histologic correlation of pig retina radial stratification with ultrahigh-resolution optical coherence tomography. Invest Ophthalmol Vis Sci, 44(4); 2003 : 1696–703.
8. Gomi, F, Sawa, M, Sakaguchi, H. et al.: Efficacy of intravitreal bevacizumab for polypoidal choroidal vasculopathy. Br J Ophthalmol. 92; 2008 : 70–73.
9. Hikichi, T., Higuchi, M., Matsushita, T. et al.: Results of 2 years of treatment with as-needed ranibizumab reinjection for polypoidal choroidal vasculopathy. Br J Ophthalmol. 97; 2013 : 617–621.
10. Huang, D., Swanson, EA., Lin, CP. et al.: Optical coherence tomography. Science, 254(5035); 1991 : 1178–81.
11. Kokame, GT., Yeung, L., Lai, JC.: Continuous anti-VEGF treatment with ranibizumab for polypoidal choroidal vasculopathy: 6-month results. Br J Ophthalmol. 94; 2010 : 297–301.
12. Lai, TY., Chan, WM., Liu, DT. et al.: Intravitreal bevacizumab (Avastin) with or without photodynamic therapy for the treatment of polypoidal choroidal vasculopathy. Br J Ophthalmol. 92; 2008 : 661–666.
13. Lehmann, M., Bousquet, E., Beydoun, T.: Pachychoroid: an inherited condition? Retina, 35(1); 2015 : 10-6.
14. Matsumoto, H., Hiroe, T., Morimoto, M. et al.: Efficacy of treat-and-extend regimen with aflibercept for pachychoroid neovasculopathy and Type 1 neovascular age-related macular degeneration. Jpn J Ophthalmol, 62(2); 2018 : 144-150.
15. Pang, CE., Freund, KB.: Pachychoroid neovasculopathy. Retina, 35(1); 2015 : 1–9.
16. Rosa, DM., Kunal, K., Dansingani, K.: The pachychoroid clinical spectrum. [online] Retina Today. May/June 2016. Dostupné na www: <http://retinatoday.com/2016/06/the-pachychoroid-clinical-spectrum/> .
17. Ruiz-Moreno, JM., Lugo, FL., Armadá, F., et al.: Photodynamic therapy for chronic central serous chorioretinopathy. Acta Ophthalmol, 88(3) ; 2010 : 371-6.
18. Schmidt-Erfurth, U., Laqua, H., Schlötzer-Schrehard, U. et al.: Histopathological changes following photodynamic therapy in human eyes. Arch Ophthalmol, 120(6); 2002 : 835-44.
19. Spaide, RF., Koizumi, H., Pozzoni, MC.: Enhanced depth imaging spectral-domain optical coherence tomography. Am J Ophthalmol, 146(4); 2008 : 496–500.
20. Stepanov, A., Studnička, J., Středová, M. et al.: Pachychoroidní choroba makuly. Cesk Slov Oftalmol, 1; 2018 : 72–6.
21. van Dijk, EHC, Dijkman, G., Boon, CJF.: Photodynamic therapy in chronic central serous chorioretinopathy with subretinal fluid outside the fovea. Graefes Arch Clin Exp Ophthalmol, 255(10); 2017 : 2029-35.
22. Vysloužilová, D., Kolář, P., Matušková, V.: Náš přístup k léčbě centrální serózní chorioretinopatie. In: Sborník prací 13. Vejdovského olomouckého vědeckého dne. Olomouc. Olomouc: Univerzita Palackého Olomouc, 2012. s. 59-60.
23. Warrow, DJ., Hoang, QV., Freund, KB.: Pachychoroid pigment epitheliopathy. Retina, 33(8); 2013 : 1659–1672.
24. Yoneyama, S., Sakurada, Y., Kikushima, W. et al.: Genetic factors associated with choroidal vascular hyperpermeability and subfoveal choroidal thickness polypoidal choroidal vasculopathy. Retina, 36(8); 2016 : 1535-41.
Labels
Ophthalmology
Article was published inCzech and Slovak Ophthalmology

2018 Issue 5-
All articles in this issue
- OČNÍ PROJEVY GRANULOMATÓZY S POLYANGIITIDOU
- VÝTĚŽNOST ZOBRAZOVACÍCH MODULŮ ROHOVKOVÉHO TOMOGRAFU PRO VČASNOU DIAGNOSTIKU ROHOVKOVÝCH EKTÁZIÍ
- CENTRÁLNÍ TLOUŠŤKA ROHOVKY U NORMOTENZNÍCH A HYPERTENZNÍCH GLAUKOMŮ
- PILOTNÍ VÝSLEDKY IMPLANTACE NOVÉ HYDROFOBNÍ NITROOČNÍ ČOČKY ZEISS LUCIA 611P
- MERKELŮV KARCINOM VÍČEK (KLINICKO - HISTOLOGICKÁ STUDIE)
- PACHYCHOROIDNÍ CHOROBA MAKULY – KAZUISTIKA
- Czech and Slovak Ophthalmology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- OČNÍ PROJEVY GRANULOMATÓZY S POLYANGIITIDOU
- MERKELŮV KARCINOM VÍČEK (KLINICKO - HISTOLOGICKÁ STUDIE)
- PACHYCHOROIDNÍ CHOROBA MAKULY – KAZUISTIKA
- PILOTNÍ VÝSLEDKY IMPLANTACE NOVÉ HYDROFOBNÍ NITROOČNÍ ČOČKY ZEISS LUCIA 611P
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

