-
Medical journals
- Career
Trendy v alogenních transplantacích krvetvorných buněk – analýza činnosti transplantačního centra Fakultní nemocnice Plzeň v období 2001 – 2021
Authors: A. Turková; P. Jindra; M. Karas; D. Lysák; K. Steinerová; A. Jungová; M. Hrabětová; J. Šrámek; L. Mohammadová; T. Prochazka; T. Dekojová; V. Bergerová
Authors‘ workplace: Hematologicko-onkologické oddělení, FN Plzeň
Published in: Transfuze Hematol. dnes,31, 2025, No. 2, p. 97-102.
Category: Original Papers
doi: https://doi.org/10.48095/cctahd2025prolekare.cz13Overview
Alogenní transplantace krvetvorných buněk se vyvíjí jak stran indikací, tak vlastního provedení. Tento vývoj jsme retrospektivně hodnotili na 855 pacientech konsekutivně transplantovaných v letech 2001–2021, a to srovnáním 3 sedmiletých časových period: 2001–2007 (n = 257, období/kohorta A), 2008–2014 (n = 304, období/kohorta B) a 2015–2021 (n = 294, období/kohorta C). V průběhu sledovaných period došlo k významnému nárůstu mediánu věku pacientů – 50 let (rozmezí 20–68) vs. 53 let (19–71) vs. 55 let (20–74); p < 0,0001. Podobně se zvýšil podíl pacientů ≥ 70 let z 0 v A na 23 (8 %) v C; p < 0,0001. To reflektuje pokles používání myeloablativního režimu (43 % v A oproti 24 %/28 % v B/C; p < 0,0001). Zásadní byly změny v typu dárců, kdy zaznamenáváme nárůst haploidentických dárců v období C: 27 % oproti 1 %/0 % v B/A (p < 0,0001). Souběžně klesal podíl shodných sourozenců (41 % na 26 %, resp. 9 %; p < 0,0001), podíl nepříbuzných dárců zůstal stacionární (60 % vs. 73 % vs. 64 %). Kostní dřeň jako zdroj krvetvorných buněk stoupla z 11 % na 20 % v B (p = 0,0049), pak již stacionární (18 %; p = 0,943). Calcineurinový inhibitor / metotrexát jako profylaxe GVHD byla základem u všech typů transplantací s výjimkou haploidentických, kde se používal výhradně potransplantační cyklofosfamid. Významně vzrostlo použití antithymocytárního globulinu (z 22 % na recentních 55 %; p < 0,0001). Ve všech obdobích byly hlavní indikací myeloidní malignity (AML/MDS/MPN), jejichž podíl trvale rostl (39 % v A vs. 62 % v C; p < 0,0001). Naopak CML a CLL zaznamenaly významný pokles (11 %, 4 % a 1 %; p < 0,0001, respektive 14 %, 13 % a 3 %; p < 0,0001). Podíl ostatních indikací – ALL, NHL, MM, MH, MPN – zůstal stejný s nevýznamnými výkyvy (např. ALL 9 %, 13 % a 9 %; p = 0,1608). Analýza dokumentuje trend transplantovat stále starší pacienty a převahu nepříbuzenských či haploidentických transplantací. Dominantní indikací zůstávají myeloidní malignity.
Klíčová slova:
dárce – alogenní transplantace kostní dřeně – přípravný režim – GvHD profylaxe – zdroj krvetvorných buněk
ÚVOD
Alogenní transplantace krvetvorných buněk (aloHCT) je etablovanou léčbou řady maligních i nemaligních onemocnění jak hematologických, tak nehematologických [1,2]. Jedná se o komplexní proceduru, která prochází permanentním vývojem, pokud jde o jednotlivé indikace, výběr dárců či vlastní transplantační postupy. Pokroky v podpůrné léčbě, imunogenetice (přesnější HLA typizace) a etablování nemyeloablativních přípravných režimů rozšířily únosnost aloHCT i na starší pacienty [3]. Inovace v profylaxi nemoci štěpu proti hostiteli (GvHD), jmenovitě koncept potransplantačního cyklofosfamidu (PTCY), rozšířila potenciální dárce i na haploidentické příbuzné [4]. Souběžně s tím došlo k rozvoji registrů nepříbuzných dárců, což zvýšilo šance na nalezení shodného nepříbuzného dárce. Na druhou stranu vývoj nových léků s možností cílené léčby signifikantně mění léčebné algoritmy pro některé hematologické malignity, kdy aloHCT již není jediným kurativním postupem. V naší analýze hodnotíme odraz těchto změn v rutinní transplantační praxi Hematologicko-onkologického oddělení FN v Plzni v letech 2001–2021.
METODY
Jde o retrospektivní analýzu konsekutivně alogenně transplantovaných dospělých pacientů, kteří podstoupili 1. aloHCT na Hematologicko-onkologickém oddělení FN Plzeň. Zahrnuje období 01/01/2001–31/12/2021. Pro potřeby analýzy byli tito pacienti rozděleni do 3 period po 7 letech. Pro srovnání jednotlivých období byla použita jednoduchá deskriptivní statistika.
Vyhodnocení statisticky významných dat bylo realizována pomocí Chi-square testu, resp.
Fisher’s exact test, dále software GraphPad Prism.
VÝSLEDKY
Soubor obsahuje celkem 855 dospělých alogenně transplantovaných pacientů, které jsme pro potřeby analýzy rozdělili do 3 kohort na základě 7leté periody dle data transplantace (kohorta A transplantovaná v letech 2001–2007, kohorta B v letech 2008–2014 a kohorta C v letech 2015–2021). Detailní charakteristiky souboru i jednotlivých kohort jsou shrnuty v tab. 1.
Věk příjemců
V průběhu sledovaného období jsme zaznamenali signifikantní nárůst věku transplantovaných (tab. 1). Jestliže v kohortě A byl medián věku 50 let (rozmezí 20–68), pak v kohortě B 53 let (19–71) a v C 55 let (20–74) (p < 0,0001). Evidentní je nárůst pacientů starších 60 let, jejichž relativní podíl kontinuálně rostl ve všech obdobích: v periodě A 36 pacientů (14 %) vs. B se 73 pacienty (24 %; p = 0,0037) a C se 104 transplantovanými (35 %; p < 0,0001). Dále je signifikantní vzestup pacientů starších 70 let: zatímco v kohortě A nebyl žádný takový pacient, v následující byl 1 pacient (<1 %), v posledním období jsme zaznamenali již 23 (8 %) těchto pacientů (p < 0,0001). Stacionární jsou počty transplantovaných ve skupině 41–60 let, a naopak relativně klesají počty jedinců indikovaných k aloHCT v nejmladší skupině 18–40 let (p = 0,00007) (graf 1).
Dárci
Statisticky významné změny ve sledovaném období jsme pozorovali v podílu jednotlivých typů dárců (tab. 1). Ve všech periodách průběžně významně klesal podíl HLA-shodných sourozenců (A vs. B vs. C – 41 % vs. 26 % vs. 9 %; p < 0,0001). Souběžně pozorovaným opačným trendem byl kontinuální růst podílu shodných nepříbuzných dárců (matched unrelated donor – MUD) z 33 % v prvním období na 49 % v posledním období (p = 0,0009). V druhém hodnoceném období (perioda B) byly poprvé provedeny transplantace s haploidentickým dárcem, které významně vzrostly v posledním období (1 % v periodě B oproti 27 % v periodě C; p < 0,0001). Vzestup haploidentických dárců v periodě C byl doprovázen relativním poklesem podílu částečně shodných nepříbuzných dárců (MMUD), tudíž celkový podíl všech nepříbuzných dárců (shodných i neshodných) již v poslední periodě stagnoval (graf 2).
Transplantační postupy – příprava, GvHD profylaxe
S rostoucím věkem transplantovaných logicky klesal podíl myeloablativních přípravných režimů oproti redukovaným. Jestliže v periodě A byla myeloablativní příprava využita u 43 % pacientů (n = 111), v následujících obdobích tento podíl klesl na 24 % (perioda B, n = 73), respektive na 28 % (n = 83) v periodě C (p < 0,0001). Využití kostní dřeně jako zdroje krvetvorných buněk bylo nejnižší v prvním období (11 %, n = 27), následně mírně významně stouplo na 20 %, respektive 18 % (p = 0,0121). GvHD profylaxe částečně reflektovala změny v typu dárce – tedy nástup haploidentických dárců ve 2. a především 3. sledovaném období, kdy podíl PTCY jako profylaxe GvHD stoupnul z nuly přes 1 % v periodě B, na 20 % v periodě C (p < 0,0001) (graf 3). Statisticky významný byl rovněž průběžný nárůst použití antithymocytárního globulinu (ATG; 22 % vs. 30 % vs. 55 %; p < 0,0001).
Table 1. Charakteristika souboru. 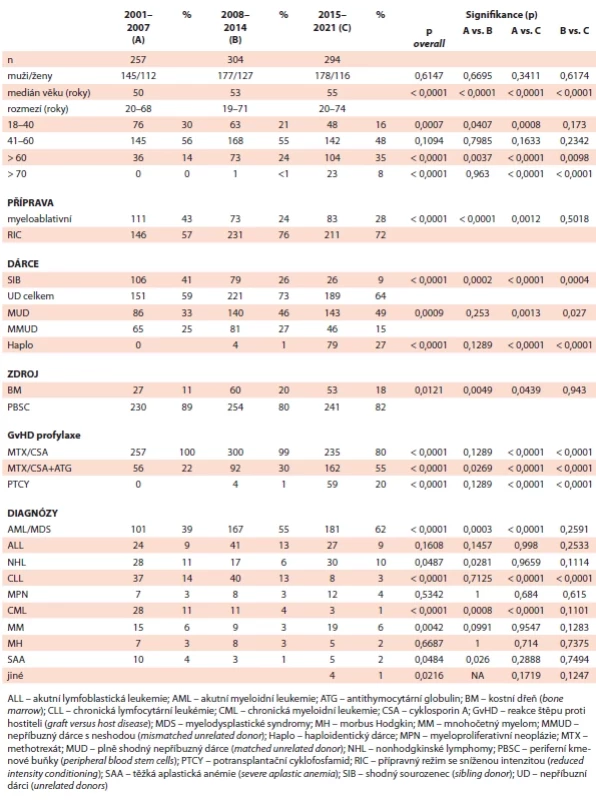
Graph 1. Vývoj věku transplantovaných. 
Indikace transplantace
Změny v jednotlivých indikacích k alogenní transplantaci shrnuje graf 4. Hlavní indikací představovaly myeloidní malignity (AML/MDS), a to ve všech periodách, přičemž jejich relativní podíl současně průběžně rostl (z 39 % v A na 62 % v C; p < 0,0001). Na druhou stranu signifikantně ubylo transplantací pro diagnózu CML (11 %, 4 % a 1 %; p < 0,0001) a CLL (14 %, 13 % a 3 %; p < 0,0001). Podíl ostatních indikací (ALL, NHL, MM, MH, MPN) zůstal v podstatě stacionární bez signifikantních změn v průběhu všech kohort (např. ALL 9 %, 13 % a 9 %; p = 0,1608).
DISKUZE
Výsledky naší analýzy vcelku nepřekvapivě reflektují trendy evropských i amerických dat. Např. ve shodě s EBMT daty z roku 2022 pozorujeme identické trendy jak při výběru dárců, tak i v indikacích k transplantaci [5]. Zásadním globálním trendem je průběžně se zvyšující podíl alogenně transplantovaných pacientů ve vyšších věkových kategoriích, a to nejen nad 60 let, ale v posledním období i nad 70 let. Tento vývoj dokumentují EBMT data [5,6], kdy v roce 2021 pacienti ve věku > 65 let představují 29 % z celkově 7 163 transplantovaných pacientů oproti např. roku 2010, kde takových pacientů byly pouze 4 % (n = 5 121). Obdobně Muffly et al. ve své retrospektivní studii hodnotící užití aloHCT u celkem 1 106 pacientů ≥ 70 let doložili v této kohortě výrazný nárůst, a to z 5 pacientů v roce 2000 na 283 v roce 2013 [7]. Identický vývoj věku příjemců jsme zaznamenali i v našem centru, což dokládá průběžný nárůst transplantovaných pacientů starších 60 let, který byl nejvýraznější právě v poslední sledované periodě. Tento vývoj není překvapením, vezmeme-li v úvahu, že hlavní indikací k aloHCT jsou myeloidní malignity, které se častěji vyskytují ve starším věku. V současné době máme pro tyto pacienty k dispozici jednak nové léky, které je dovedou k transplantaci (např. kombinace azacitidinu a venetoclaxu [8]), dále redukované protokoly s nižší toxicitou a lepší podpůrnou léčbu, např. při prevenci infekcí nebo v terapii GvHD.
Dalším parametrem s výraznou proměnou ve sledovaném období je typ dárců, kdy na úkor HLA-identických sourozenců nyní převažují především nepříbuzní dárci a částečně pak haploidentičtí dárci. Tento posun je dán několika faktory. Především je to rozvoj registrů nepříbuzných dárců, který spolu s pokroky v HLA typizaci umožňuje relativně rychle najít dobře shodného nepříbuzného dárce pro většinu nemocných. Dále je to koncept PTCY jako GvHD profylaxe [4], který umožnil transplantace především s haploidentickými, ale současně zlepšil výsledky transplantace i s částečně HLA neshodnými nepříbuznými dárci. A v neposlední řadě je důvodem i rostoucí věk transplantovaných, který je logicky spojen s vyšším věkem jejich sourozenců, což je limitací jejich únosnosti k darování krvetvorných buněk. V současné době nalezneme dárce prakticky pro každého pacienta, přičemž volba mezi nepříbuzným a haploidentickým je spíše dána urgentností transplantace, kdy rychlá dostupnost haploidentického dárce je hlavní výhodou. V Evropě v posledních letech také dominují nepříbuzní dárci, i přes patrný mírný pokles v celkových počtech všech typů dárců [5].
Celkem unikátní je v našem centru trvající relativně vysoký podíl kostní dřeně jako zdroje krvetvorných buněk, kdy se v posledních 2 obdobích pohybuje kolem 20 %, což je více než uvádí data EBMT nebo CIBMTR [5,6,9] a zřejmě i více než mají ostatní centra v České republice. S odběry kostní dřeně má naše centrum dlouholeté zkušenosti, disponujeme vlastním odběrovým týmem a díky tomu sami realizujeme celý proces. Dalším, dle našeho soudu podceňovaným benefitem kostní dřeně jako štěpu, je snížení rizika chronické GvHD [10], což je zvláště podstatné a žádoucí u populace starších transplantovaných, kteří tvoří v našem centru většinu. Např. Lee et al. dokládají, že příjemci nepříbuzenské kostní dřeně měli po 5 letech od transplantace vyšší kvalitu života s méně zatěžujícími symptomy chronické GvHD oproti pacientům transplantovaných pomocí periferních buněk [11]. V našem centru neužíváme jako zdroj pupečníkovou krev [5,6,9], což je dáno jednak dostupností nepříbuzných či haploidentických dárců a také tím, že transplantujeme výhradně dospělé nemocné.
Shodným parametrem s evropskými i americkými daty jsou hlavní indikace k aloHCT [12]. Myeloidní malignity zůstávají v popředí hlavních indikací napříč všemi periodami a stále zaznamenáváme další nárůst. Vzhledem ke stárnutí populace jsou myeloidní malignity častější a aloHCT často představuje jedinou kurativní metodu nebo možnost navození dlouhodobé remise. Naopak v souvislosti s vývojem nových léků (inhibitorů tyrosinové kinázy a Brutonovy tyrosinové kinázy) zaznamenaly některé diagnózy – především CML a CLL – zásadní ústup v indikování k aloHCT. Terapie pomocí T buněk s chimerním antigenním receptorem (CAR-T) bude jistě ovlivňovat indikaci alogenních transplantací u lymfoidních malignit, nicméně vzhledem ke sledované periodě do konce roku 2021 není toto v našich datech ještě promítnuto. Závěrem lze říci, že ve většině analyzovaných parametrech naše výsledky korelují se světovými trendy a doporučeními. Naše data dokládají, že aloHCT je nyní dostupnější a bezpečnější procedurou i pro starší pacienty a že s vývojem nových léků i podpůrné léčby se u některých diagnóz pozice aloHCT výrazně mění, ať již ve smyslu ústupu indikace (CLL, CML), či naopak vzestupu v důsledku rozšíření potenciálně transplantabilní populace (AML/MDS).
Sources
1. Singh AK, McGuirk JP. Allogeneic stem cell transplantation: a historical and scientific overview. Cancer Res. 2016; 76 (22): 6445–6451.2. D’Souza A, Fretham C, Lee SJ, et al. Current use of and trends in hematopoietic cell transplantation in the United States. Biol Blood Marrow Transplant. 2020; 26 (8): e177–e182. doi: 10.1016/j.bbmt.2020.04.0133. Gratwohl A, Baldomero H, Gratwohl M, et al. Quantitative and qualitative differences in use and trends of hematopoietic stem cell transplantation: a Global Observational Study. Haematologica. 2013; 98 (8): 1282–1290.4. Luznik L, O’Donnell PV, Fuchs EJ. Post-transplantation cyclophosphamide for tolerance induction in HLA-haploidentical bone marrow transplantation. Semin Oncol. 2012; 39 (6): 683–693.5. Passweg JR, Baldomero H, Ciceri F, et al. Hematopoietic cell transplantation and cellular therapies in Europe 2022. CAR-T activity continues to grow; transplant activity has slowed: a report from the EBMT. Bone Marrow Transplant. 2024; 59 (6): 803–812.6. Passweg J, Baldomero H, Ciceri F, et al. Hematopoietic cell transplantation and cellular therapies in Europe 2021. The second year of the SARS-CoV-2 pandemic. A Report from the EBMT Activity Survey. Bone Marrow Transplant. 2023; 58 (6): 647–658.7. Muffly L, Pasquini MC, Martens M, et al. Increasing use of allogeneic hematopoietic cell transplantation in patients aged 70 years and older in the United States. Blood. 2017; 130 (9): 1156–1164.8. DiNardo CD, Jonas BA, Pullarkat V, et al. Azacitidine and venetoclax in previously untreated acute myeloid leukemia. New Engl J Med. 2020; 383 (7): 617–629.9. Cusatis R, Litovich C, Feng Z, et al. Current trends and outcomes in cellular therapy activity in the United States, including prospective patient-reported outcomes data collection in the Center for International Blood and Marrow Transplant Research Registry. Transplant Cell Ther. 2024; 30 (9): 917.e1–917.e12. doi: 10.1016/ j.jtct.2024.06.021.10. Alousi A, Wang T, Hemmer MT, et al. Peripheral blood versus bone marrow from unrelated donors: Bone marrow allografts have improved long-term overall and graft-versus-host disease-free, relapse-free survival. Biol Blood Marrow Transplant. 2019; 25 (2): 270–278. doi: 10.1016/ j.bbmt.2018.09.004.11. Lee SJ, Logan B, Westervelt P, et al. Comparison of patient-reported outcomes in 5-year survivors who received bone marrow vs peripheral blood unrelated donor transplantation. JAMA Oncol. 2016; 2 (12): 1583. doi: 10.1001/jamaoncol. 2016.2520.12. Snowden JA, Sánchez-Ortega I, Corbacioglu S, et al. Indications for haematopoietic cell transplantation for haematological diseases, solid tumours and immune disorders: Current practice in Europe, 2022. Bone Marrow Transplant. 2022; 57 (8): 1217–1239. doi: 10.1038/s41409-022-01691-w.PODÍL AUTORŮ NA PŘÍPRAVĚ RUKOPISUAT – příprava rukopisu, psaní manuskriptu, finální editorstvíPJ – koncept publikace, psaní manuskriptu, příprava grafů, revize a finální editorstvíKS – léčba pacientů, statistická analýza datMK, DL, AJ, MH, JŠ, LM, TP, TD, VB – léčba pacientůPROHLÁŠENÍ O STŘETU ZÁJMŮAutoři nemají ve vztahu k rukopisu žádný konflikt zájmů.PODĚKOVÁNÍ (GRANTOVÁ PODPORA)Podpořeno projektem institucionálního výzkumu MZČR – FNPl, 00669806.“Do redakce doručeno dne: 3. 2. 2025.Přijato po recenzi dne: 17. 2. 2025.MUDr. Adéla TurkováHematologicko-onkologické odděleníFN PlzeňAlej Svobody 923/8032300 Plzeň 1e-mail: turkovaa@fnplzen.czLabels
Haematology Internal medicine Clinical oncology
Article was published inTransfusion and Haematology Today
2025 Issue 2-
All articles in this issue
- Myelomem indukované kardiovaskulární poruchy
- Automatizovaná digitální cytomorfologie zvyšuje spolehlivost diagnostiky kostní dřeně
- Výsledky 1. linie léčby non-Hodgkinových a Hodgkinových lymfomů v reálné praxi – analýza pacientů léčených na Klinice hematoonkologie Fakultní nemocnice Ostrava v období od 2013 do 2022
- Trendy v alogenních transplantacích krvetvorných buněk – analýza činnosti transplantačního centra Fakultní nemocnice Plzeň v období 2001– 2021
- A byla tam trombotická mikroangiopatie?
- Úspěšná léčba myelodysplastického syndromu se zvýšeným počtem blastů (MDS-IB2) a chronické lymfocytární leukemie venetoklaxem
- Diagnostika a léčba peripartálního krvácení, konsenzus mezioborové pracovní skupiny modifikovanou metodou ACCORD
- Interdisciplinární doporučení pro testování trombofilie
- MUDr. Věra Vozobulová slaví 70 let
- Aktualita z Olomouckých hematologických dnů. Liso-cel jako nová CAR-T terapie v léčbě lymfomů v ČR
- Aktualita z Olomouckých hematologických dnů. Role avapritinibu v léčbě pokročilé systémové mastocytózy
- Transfusion and Haematology Today
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Interdisciplinární doporučení pro testování trombofilie
- Diagnostika a léčba peripartálního krvácení, konsenzus mezioborové pracovní skupiny modifikovanou metodou ACCORD
- Automatizovaná digitální cytomorfologie zvyšuje spolehlivost diagnostiky kostní dřeně
- Myelomem indukované kardiovaskulární poruchy
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career




