-
Medical journals
- Career
Diagnostika a intervence u zdravých dětí, jejichž sourozenec je vážně nemocný
Authors: J. Mareš
Authors‘ workplace: Ústav sociálního lékařství, Lékařská fakulta UK, Hradec Králové přednosta doc. MUDr. S. Býma, CSc.
Published in: Čes-slov Pediat 2013; 68 (4): 266-277.
Category: Review
Overview
Stanovení závažné diagnózy a náročná léčba závažného, až život ohrožujícího onemocnění dítěte, je zátěžovou situací pro celou rodinu, včetně zdravých sourozenců. Nově diagnostikovaných případů závažných onemocnění u dětí a dospívajících přitom přibývá. Lékaři, sestry a kliničtí psychologové se věnují dětskému pacientovi a jeho rodičům, zatímco zdravý sourozenec stojí stranou; nezbývá na něj čas. Celosvětové výzkumy ukazují, že pokud taková situace trvá dlouho (což je běžné), dochází u zdravého sourozence k internalizování prožívaných problémů, ke zhoršování kvality jeho života.
Přehledový referát shrnuje současné poznatky o psychických, behaviorálních a sociálních problémech těchto zdravých sourozenců. Přináší přehled dostupných psychodiagnostických nástrojů, jak generických, tak specifických. Naznačuje, jak mohou zdravotníci intervenovat u dětí a dospívajících, jejichž sourozenec má onkologické onemocnění.Klíčová slova:
závažná dětská onemocnění, nemocné dítě, nemocný dospívající, zdraví sourozenci, rodinný systém, psychické problémy, behaviorální problémy, sociální problémy, diagnostika, intervenceÚVOD
V řadě evropských zemích přibývá případů, kdy je u některých dětí diagnostikována závažná choroba1 nebo závažný úraz. Profesionálové (tj. lékaři, sestry, fyzioterapeuti, kliničtí psychologové) a pochopitelně sami rodiče se věnují nemocnému dítěti i jeho léčbě. Popsaná situace je však výrazným zásahem do fungování celé rodiny. Matka obvykle přestává chodit do práce, aby byla nemocnému dítěti oporou. Pokud je v takové rodině zdravý sourozenec, najednou se ocitá stranou pozornosti – rodiče na něj nemají tolik času jako dříve. Navíc se mění psychický stav rodičů: bojí se o nemocné dítě, prožívají proměny jeho zdravotního stavu v důsledku náročné léčby, zažívají trvalý distres. Obávají se budoucnosti, nejsou tak trpěliví a vstřícní. Zdravý sourozenec se postupně ocitá „na vedlejší koleji“ a musí se s novou situací vyrovnávat. Odborníci v těchto případech mluví o „rizikové populaci“ zdravých dětí [2], o „zapomenutých“ dětech [3], o „neviditelných, přehlížených“ dětech [5]. V České republice, až na vzácné výjimky [4, 6], jim zatím nebyla věnována dostatečná pozornost.
1 Např. přibývá dětí, které jsou hospitalizovány pro novotvary: ve věkové skupině 5–9 let jde o Rakousko, Finsko, Nizozemí, Švýcarsko; ve věkové skupině 10–14 let o Belgii, Nizozemí, Švýcarsko, Polsko, Slovensko [1].
Naše přehledová studie si proto klade tyto cíle: 1. charakterizovat sociální konstelace, v nichž se zdravý sourozenec nemocného dítěte pohybuje, 2. shrnout psychické, behaviorální a sociální problémy, s nimiž se potýká, 3. popsat postupy, které lze použít při diagnostikování těchto problémů, 4. shrnout dosavadní snahy o cílené intervence, jež se snažily zlepšit situaci zdravých sourozenců nemocného dítěte.
SOCIÁLNÍ KONSTELACE
Rodina, v níž je jedno dítě vážně nemocné, zpravidla sestává z matky, otce, opečovávaného nemocného dítěte a zdravého sourozence (či několika zdravých sourozenců). Dále jsou zde příbuzní, kteří tvoří širší rodinu: dědečkové, babičky, obvykle i strýcové a tetičky, bratranci a sestřenice. Ne vždy žijí blízko zasažené rodiny, aby jí mohli pomoci. Zdravé děti z popisované rodiny mají své kamarády a – pokud chodí do školy – i své spolužáky. V případě nemoci se o nemocné dítě starají zdravotničtí profesionálové. To je stručný popis sociální sítě, v níž se dítě pohybuje, ale popis nic neříká o tom, nakolik je tato síť funkční a co s ní udělá závažná nemoc. Statický pohled nevypovídá o tom, jak se fungování sítě dynamicky proměňuje v delším čase, které články sítě přestávají pomáhat, které jsou na pokraji sil, které mají samy problémy, aby nepropadaly depresi atd.
Zdravé dítě se tedy ocitá ve složité síti sociálních vztahů, a to nejméně na třech úrovních: vlastní rodiny, nejbližší komunity (včetně školy) a celé společnosti. Schematické znázornění přináší obrázek 1.
Image 1. Zdravý sourozenec v síti sociálních vztahů (modifikovaně podle Newcomová, 2004, s. 17) 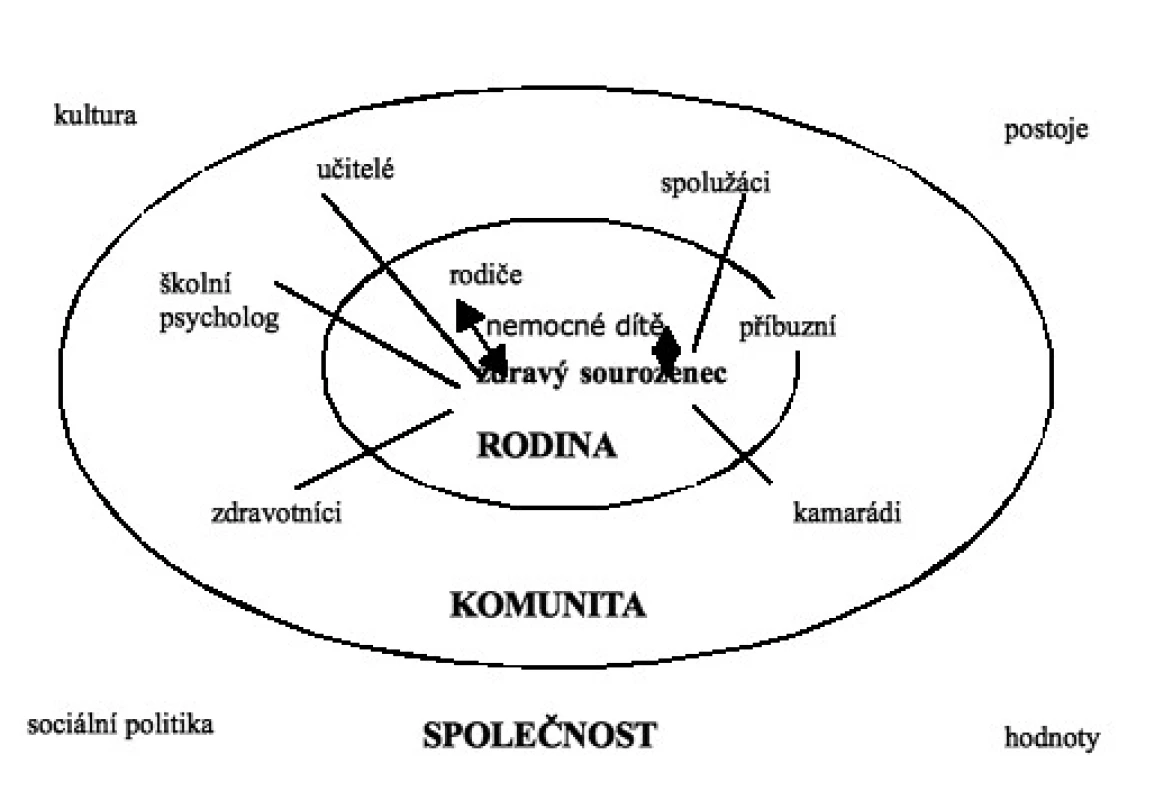
Nejtěsnější a nejdůležitější jsou pro zdravého sourozence dva vztahy (znázorněné na obr. 1 oboustrannými šipkami): vztah s rodiči a vztah s nemocným sourozencem. Oba tyto vztahy závažná nemoc poznamenává, mění – ať už přechodně, nebo dlouhodobě.
Zdravý sourozenec nemocného dítěte obvykle musí fungovat normálně – musí plnit své běžné domácí i školní povinnosti, ale přibývají mu povinnosti další, které jeho vrstevníci nemají. Pomáhá rodičům s chodem domácnosti, která je nemocí pozměněna. Mnohé se musí podřizovat změnám zdravotního stavu a změnám léčby jeho nemocného sourozence; snaží se být nemocnému sourozenci oporou. To vyžaduje adaptovat se na nové podmínky, s nimiž nemá zkušenosti a potřebné zkušenosti nemívá ani jeho okolí, včetně rodičů. Jaké obtíže ho čekají a jak se tyto obtíže zjišťují?
PSYCHICKÉ, BEHAVIORÁLNÍ A SOCIÁLNÍ PROBLÉMY
New [7] shrnuje dosavadní poznatky o narůstání vnitřních problémů, s nimiž zdravý sourozenec zápasí. Zdravý sourozenec zažívá šok, neboť závažná nemoc či vážný úraz sourozence mu změní dosavadní průběh života. Prožívá úzkost z nejisté budoucnosti. Událost rázem přeskupí vztahy uvnitř rodiny a naruší chod celé domácnosti. Jedinec mívá strach, že jeho nemocná sestra či nemocný bratr umře. Zažívá pocit opuštěnosti, osamělosti. Občas se u něj dostavuje zlost či vztek: vidí, že rodiče věnují většinu času jen nemocnému sourozenci. Zdravý sourozenec musí doma více pomáhat; pro zhoršenou finanční situaci rodiny se nemůže v řadě ohledů vyrovnat svým vrstevníkům, což těžce nesou právě dospívající. Objevuje se též pocit bezmocnosti, neboť na vzniklé situaci těžko může sám něco změnit.
Specifické problémy vznikají, když je nemocné dítě závislé na kompenzačních pomůckách, na přístrojích, které limitují jeho sociální kontakty s vrstevníky anebo jsou pro ostatní lidi jasně viditelné. Pokud ho jeho zdraví sourozenci na veřejnosti doprovázejí, mívají někdy pocit trapnosti, stydí se, že jsou středem pozornosti [8].
Přehledová studie [9] shrnula výzkumy, které proběhly v letech 1970–1995 převážně v USA, Velké Británii a Kanadě. Nalezla jich 43 a konstatovala: 60 % výzkumů zjistilo velké riziko, jemuž jsou zdraví sourozenci vystaveni a identifikovalo převážně negativní dopady na zdravé sourozence, 30 % nezjistilo žádné výrazné změny u zdravých sourozenců a 10 % výzkumů kromě jistých negativních změn identifikovalo i změny pozitivní.
Typické problémy zdravých sourozenců se týkaly emocí (smutek, úzkost, pocit provinění, stavy deprese, výbuchy vzteku), identity (zhoršené sebepojetí, nízká sebedůvěra), sociálních vztahů (nízká sociální kompetence, zhoršení vztahů s vrstevníky, tendence izolovat se, zvýšení rivality mezi sourozenci), školy (zhoršení prospěchu, nárůst problémů s chováním) a někdy i výskyt somatických obtíží. Ve věkové skupině 4–16 let stouplo riziko zhoršení vrstevnických vztahů u zdravých sourozenců nemocných dětí (oproti běžné populaci) na 1,6. Riziko výraznějších emočních problémů bylo (oproti běžné populaci) dokonce dvojnásobné. Za zmínku stojí, že výzkumy zjistily i pozitivní změny oproti běžné populaci. Těžká životní situace někdy přispěje k větší soudržnosti rodiny, zvyšuje odolnost zdravého sourozence vůči distresu, rozvíjí u něj dovednost empatie, urychluje rozvoj osobnosti a pozitivních stránek charakteru. Zřejmě dochází k tomu, co se v posledních letech zkoumá u dětí i dospělých pod označením posttraumatický rozvoj osobnosti [10].
Práce Williamsové [9] se pokusila shrnout proměnné, které zvyšují či naopak snižují riziko negativních dopadů závažného onemocnění dítěte na zdravé sourozence. Riziko zvyšuje: malá soudržnost rodiny, nízké vzdělání rodičů, velký a dlouhotrvající distres, nefunkční zvládací strategie rodičů, deprese u matky. Na straně zdravých dětí věk a pohlaví. Riziko snižuje: dobré manželství, absence depresí u rodičů, vysoká úroveň sociální opory od širší rodiny, kamarádů a sousedů; matka, která se nezapomíná věnovat i zdravému dítěti, povídání si rodičů se zdravým dítětem o nemoci jeho sourozence.
Právě jsme uvedli některé proměnné, které ovlivňují vyrovnávání se zdravého sourozence s mimořádnými situacemi. Byl to však jenom jejich výčet. Jaká je míra jejich závažnosti? K dispozici jsou dvě meta-analytické studie. Ta první [9] prozkoumala 51 výzkumů z let 1976–2000. Autoři konstatovali, že chronické či závažnější onemocnění dítěte (dospívajícího) má obvykle malý, ale negativní a statisticky významný dopad na jeho zdravého sourozence. Mezi zkoumanými sourozenci jsou však v prožívání této mimořádné situace značné interindividuální rozdíly; velikost efektu ve studovaných výzkumech je značně heterogenní. Závažnější negativní dopady byly zjištěny v internalizovaném chování zdravých sourozenců (objevují se stavy úzkosti až deprese) než v externalizovaném chování (např. nevhodné chování, problémy ve škole, projevy agrese). Jedním z vysvětlení – podle autorů – může být skutečnost, že zdravý sourozenec musí častěji přebírat i novou roli – roli pečovatele o nemocného sourozence (pomáhá mu s jídlem, oblékáním atd.). Nové požadavky se pak mohou internalizovat. Naopak frustraci z malé pozornosti ze strany rodičů (kteří mají jiné starosti) a frustraci z nové odpovědnosti může zdravé dítě jen obtížně dát svému okolí najevo.
Autoři meta-analýzy si také položili otázku, zda se zájem badatelů mění v čase. Pokud jde o rok vydání časopiseckých studií, ukazuje se, že problémům zdravých sourozenců se začíná v posledních letech věnovat o mnoho více pozornosti než v předchozích desetiletích.
Druhá meta-analýza [12] prostudovala 52 výzkumů z let 1973–2008. Oproti předchozí studii vstoupilo do analýzy 23 % nových výzkumů. Závěr této druhé studie je téměř identický s onou předchozí: chronické či závažnější onemocnění dítěte (dospívajícího) má obvykle malý, ale negativní a statisticky významný dopad na jeho zdravého sourozence. Zdraví sourozenci své problémy spíše prožívají vnitřně, než by je dávali najevo. Mladší zdravé děti jsou méně zranitelné, protože jejich pojetí nemoci je patrně naivní. Neuvědomují si – na rozdíl od starších zdravých sourozenců – možné dopady nemoci. Na rozdíl od předchozí meta-analýzy byl nyní zjištěn průměrný vliv život ohrožujícího potenciálu nemoci dětského pacienta na jeho zdravého sourozence – riziko psychických problémů je vyšší. Patrně proto, že ve zkoumaném souboru výzkumů byly více zastoupeny studie s vyšší mortalitou a se závažnými onkologickými onemocněními. Nezjistil se však vliv pořadí sourozenců v rodině na dopady vážného onemocnění na zdravého sourozence.
PSYCHOSOCIÁLNÍ ADAPTACE A ADJUSTACE
Psychologická adjustace sourozenců vážně nemocných dětí se neliší od adjustace kontrolních skupin těch zdravých dětí, které nemají závažně nemocné sourozence [13, 14]. Jedinou výjimkou bývá, že se tyto děti méně zapojují do školních aktivit, mimoškolních akcí, společenských aktivit. Jednak mají méně volného času a poněkud více povinností než jejich vrstevníci, jednak mívají méně peněz a nemohou si řadu věcí dovolit, a konečně jim není příjemné vyptávání vrstevníků na to, jak se daří nemocnému sourozenci a co se děje doma.
Patterson a Garwick ([15], cit. podle [16]) navrhli model adaptace rodiny na vážnou nemoc. Má podobu dvou misek vah. Zpočátku se váhy vychýlí z rovnovážné polohy, protože požadavky na členy rodiny výrazně převyšují jejich dovednosti, zvládací strategie i zdroje opory. Rodině se rozkolísaly hodnoty, je ohrožen její smysl života, její identita. Po čase se však rodina naučí novou situaci zvládat, najde si zdroje sociální opory, najde si novou identitu. „Misky vah“ se vyrovnají, neboť rodina dospěla do stadia adaptace.
Většina badatelů se soustřeďuje na problémy zdravého dítěte v rodině, kde je nemocný sourozenec a studuje psychosociální aspekty zdravého dítěte i fungování rodiny z klinicko-psychologického a zdravotnického pohledu. Přitom zvládání náročné situace – vážné nemoci či postižení sourozence – mívá dopady i na vztahy zdravého dítěte s vrstevníky a na jeho fungování ve škole. Je překvapivé, že jen málo výzkumů se ubírá právě tímto směrem. K nemnoha výjimkám patří výzkum publikovaný v roce 2010 [17]. Badatelky v něm vyšly z předpokladu, že rodina je obvykle primárním zdrojem sociální opory zdravému dítěti, které má závažně nemocného sourozence. Důležitost sociální opory od vrstevníků a zejména kamarádů však stoupá s nástupem dospívání. Dalším nezanedbatelným zdrojem sociální opory může být škola a učitel [18, 19]. Citované autorky si vybraly 161 zdravých dětí a dospívajících ve věku 8–18 let (průměrný věk 12,1 roků). Jejich nemocní sourozenci (průměrný věk činil 11,1 roků) byli léčenými onkologickými pacienty s odstupem 3,7 až 38 měsíců od stanovení diagnózy (průměrný odstup činil 16,7 měsíců). Jeden z rodičů a zdravý sourozenec vyplňovali baterii psychodiagnostických metod. Pokud rodiče dali svolení, badatelky kontaktovaly školu a učitele. Ten vyplnil dotazník o školním fungování dítěte. Baterie metod zjišťovala: celkové chování dítěte, jeho manifestovanou úzkost, jeho depresivní stavy, jeho posttraumatický stres, vnímanou sociální oporu. Učitel pak hodnotil různé školní kompetence zdravého sourozence.2
2 Jednalo se o dotazník Academic Competence Evaluation Scales [20], který má 73 položek a zjišťuje: jazykové dovednosti, matematické dovednosti, kritické myšlení, interpersonální dovednosti, učební motivaci, zaangažovanost žáka na školní práci, studijní dovednosti.
Hlavní nálezy můžeme shrnout takto: podle rodičů jejich zdravé děti mají problémy s chováním, u dětí se projevují symptomy úzkosti, deprese, uzavírají se do sebe, mají somatické obtíže, dostavují se výbuchy vzteku a agrese. Avšak děti samotné vnímají a prožívají svoji situaci jinak: nepociťují úzkost ani depresi, ale zažívají posttraumatický stres, neboť jejich nemocný sourozenec prodělává onkologickou léčbu nebo je krátce po skončení léčby a neví se, nakolik byla z dlouhodobého hlediska úspěšná. Podle učitelů se tyto děti neliší od svých spolužáků sociální kompetentností.
Zajímavé výsledky přinesla analýza vnímané sociální opory. Ta byla zdravými sourozenci nemocných dětí hodnocena ze dvou aspektů: své velikosti (tedy rozsahu) a své důležitosti pro zdravé dítě. Kamarádi byli hodnoceni jako největší a nejdůležitější zdroj opory. Míra sociální opory od rodičů a od učitelů byla zdravými sourozenci vnímána jako stejná svým rozsahem i svou důležitostí. Opora získávaná od spolužáků ve třídě (nikoli od kamarádů) byla vnímána jako stejně veliká jako opora získávaná od rodičů, avšak opora od rodičů byla pro zdravé sourozence mnohem důležitější. Zdá se, že rodiče se více věnují nemocnému dítěti a neposkytují zdravému dítěti tolik opory, jak by si přálo. Výzkum ukázal, že zdraví sourozenci považují sociální oporu od kamarádů, spolužáků i učitelů za relativně velkou, poměrně důležitou a dobře dostupnou. Zbývají dodat dvě poznámky: 1. tito lidé se musejí o složité situaci zdravého sourozence dozvědět, 2. psychologickou pomoc zdravému sourozenci by měli provádět ve škole nejen laici, ale i profesionálové, např. školní psychologové.
ZJIŠŤOVÁNÍ STAVU
K diagnostikování změn v osobnosti zdravého dítěte, jehož sourozenec vážně onemocněl, můžeme v principu použít tři metodologické přístupy: kvalitativní (např. rozhovor), kvantitativní (např. dotazník) a smíšený. Analyzovali jsme údaje z přehledové studie [9] a zjistili jsme, že ve sledovaném období dominoval kvantitativní přístup pomocí standardizovaných dotazníků (70 %), zatímco kvalitativní přístup se objevoval ve 30 % výzkumů. Kontrolní skupinu použili badatelé v 53 % výzkumů, bez kontrolní skupiny bylo 47 % výzkumů, především kvalitativních. Respondenty byli nejčastěji rodiče dětí (v 29 % případů oba, v dalších 13 % případů pouze matka), na druhém místě to byl zdravý sourozenec (38 % případů), dále učitelé zdravého sourozence (10 %), méně často i nemocné dítě. Situace se zřejmě příliš nemění i v současnosti: nejčastěji odpovídají rodiče obou dětí (nemocného i zdravého), zatímco pohled zdravého dítěte nebývá někdy zjišťován [19]. Pro poznání toho, jak celou situaci vnímá, prožívá a hodnotí zdravé dítě, je to ovšem pohled nenahraditelný.
Příkladem kvalitativního přístupu je studie Nolbrisové a kolegyň [22]. Badatelky zkoumaly zkušenosti 10 zdravých sourozenců (6 dívek i žen a 4 chlapců) ve věku 10–36 let s průměrným věkem 14,5 roků. Tyto zdravé osoby měly sourozence s onkologickým onemocněním (leukemie, mozkový tumor). Nemocní sourozenci byli ve věku 7–18 let. Autorky zvolily fenomenologicko-hermeneutický přístup a nechaly zdravé sourozence vyprávět jejich životní příběh a každodenní zkušenosti s tím, jaké to je žít s nemocným člověkem. Vyprávění se nahrávalo a pak bylo přepsáno do doslovného protokolu. Text protokolu byl opakovaně analyzován pomocí strukturální analýzy, aby se dospělo k hlubšímu porozumění tomu, jak zdraví sourozenci svou složitou situaci vnímají, prožívají a hodnotí. Z vyprávění se vynořila tři témata:
1. velmi těsný vztah zdravého sourozence s nemocným
1.1 je prima mít sourozence
1.2 je dobré žít s ním pod jednou střechou
1.3 sourozenci se potřebují navzájem, jsou jeden na druhém závislí
2. žít jiný každodenní život
2.1 být jednou nahoře, jednou dole, tak jak se mění zdravotní stav sourozence
2.2 naučit se žít s vážnou nemocí sourozence
2.3 zvyknout si na jiný život, než mají vrstevníci
2.4 zastávat i jiné role, než mají vrstevníci (např. roli pečovatele)
3. žít v obavách
3.1 být znepokojený, spoluprožívat každé kontrolní vyšetření, vedlejší efekty léčby
3.2 prožívat trvalou úzkost, mít strach o život sourozence
Jiným příkladem je práce [23], v níž autor studoval osm sourozenců vážně nemocných dětí (4 chlapce a 4 děvčata). Kombinoval zúčastněné pozorování v rámci prázdninového tábora pro tento typ dětí s hloubkovým polo-strukturovaným rozhovorem. Rozhovor s dětmi nahrával, přepsal do protokolu a analyzoval s využitím fenomenologického přístupu. Výzkum ukázal, že pobyt ve vstřícném, neohrožujícím a relaxačním prostředí pomáhá sourozencům nemocných dětí odpočinout si od každodenních starostí. Sociální srovnávání s vrstevníky, kteří mají obdobné problémy, vede k adekvátnímu sebehodnocení, k navázání přátelství a tím i získání nového zdroje sociální opory. Diskusemi s odborníky i výměnou zkušeností s kamarády, kteří řeší obdobné situace, se tito zdraví sourozenci dětských onkologických pacientů učí novým zvládacím strategiím.
V rámci kvantitativního přístupu se setkáváme s použitím tří typů dotazníků: 1. generických dotazníků, které zjišťují jen dílčí proměnné, 2. generických dotazníků, které zjišťují soubornou proměnnou, zejména kvalitu života dětí, 3. se specifickými dotazníky, které zjišťují zvláštnosti zdravých sourozenců dětských pacientů. Detailnější pohled přinášejí tabulky 1 až 3.
Table 1. Generické dotazníky, které zjišťují dílčí proměnné u zdravých sourozenců. 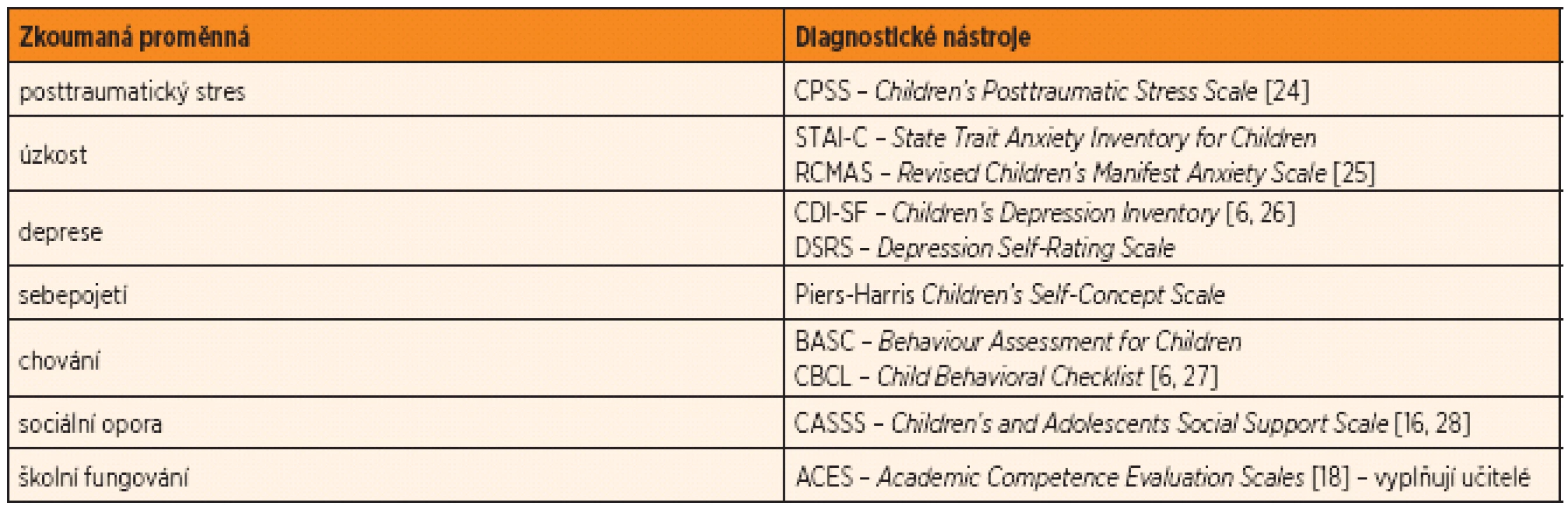
Table 2. Generické dotazníky, které zjišťují souhrnnou kvalitu života zdravých sourozenců. 
Table 3. Specifické dotazníky, které zjišťují psychosociální proměnné zdravých sourozenců. 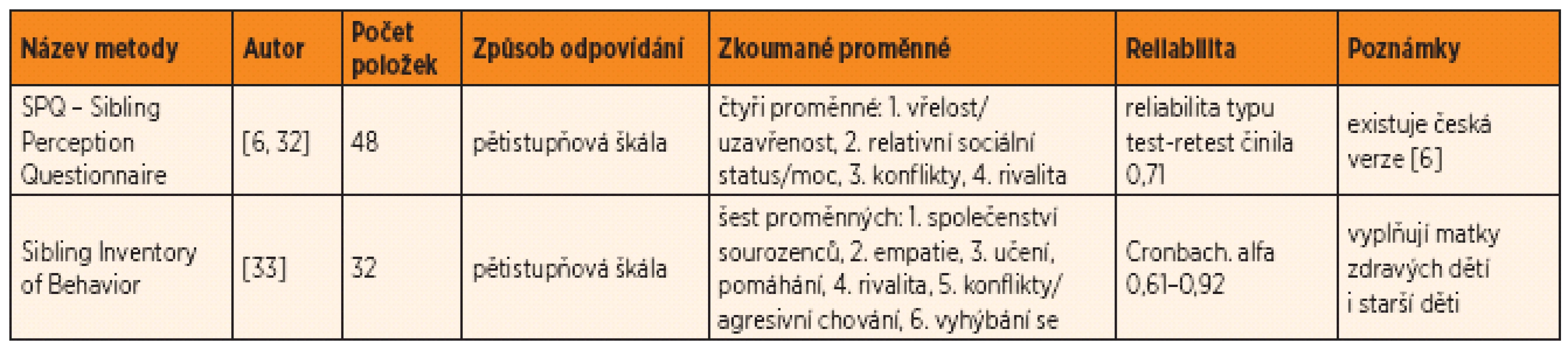
Podali jsme přehled nejběžnějších dotazníků, jež umožňují prostudovat situaci zdravých sourozenců vážně nemocných dětí. Nyní je čas podívat se, co zatím výzkumy zjistily o cílené odborné pomoci zdravým sourozencům.
SNAHY O INTERVENCI
Analýza odborné literatury ukazuje, že se často situace zdravých dětí jen diagnostikuje, analyzují se vztahy mezi sledovanými proměnnými, porovnávají se s běžnou populací. Příkladem je studie [34], která zkoumala, jak se spontánně mění stav zdravých děti a zdravých dospívajících, u jejichž sourozence byla diagnostikována závažná nemoc. Hlavní nálezy můžeme shrnout takto: psychosociální fungování a kvalita života zdravých sourozenců se mění v čase a v mnohém závisí na věku a pohlaví. Jeden měsíc po stanovení diagnózy se mladší děti jen velmi obtížně vyrovnávaly s novou situací, zhoršovaly se u nich emoční, sociální i somatické ukazatele jejich kvality života. Zdraví dospívající sourozenci tuto etapu zvládali lépe; u nich se zhoršily emoční a sociální, ale nikoli somatické ukazatele jejich kvality života. Hůře na tom byly dospívající dívky než dospívající chlapci. Po dalších šesti měsících byly nálezy opačné. U mladších dětí se stav zlepšoval, blížil se situaci jejich zdravých vrstevníků. U zdravých dospívajících však emoční a sociální problémy přetrvávaly, narušovaly jejich každodenní život. Vážnou situaci prožívali intenzivněji než mladší děti, což je podle autorů dáno právě tímto věkovým obdobím. Dospívající lépe rozumějí rizikům vážné nemoci a jejím dlouhodobým důsledkům, uvědomují si i konečnost života. Jejich emoční projevy jsou intenzivnější (smutek, úzkost, strach ze smrti nejbližších, deprese), jsou celkově zranitelnější.
To byl příklad spontánních změn v čase. Řada badatelů však zkouší, jak nepříznivou situaci těchto dětí cíleně ovlivňovat. V dostupné literatuře jsme našli přehledovou studii [35], která shrnula intervenční výzkumy za léta 1980–2008. V první fázi autoři identifikovali 431 článků a 18 doktorských disertací. Po důkladné analýze zbylo 14 výzkumů, které použily 11 různých intervenčních postupů. Zkoumané soubory nebyly velké (variační rozpětí činilo 11–90 dětí či dospívajících ve věku 6–20 let). Jednotlivé intervence se lišily svými cíli u zdravých sourozenců: 1. zlepšit jejich znalosti o nemoci, léčbě a možných důsledcích, 2. zlepšit jejich strategie zvládání zátěže, 3. zlepšit komunikaci uvnitř rodiny, 4. redukovat jejich posttraumatický stres, 5. poskytnout zdravým sourozencům so-ciální oporu od vrstevníků, odlehčit jim zátěž pobytem v jiném prostředí a umožnit jim rekreační aktivity. Nejčastěji se používala práce se skupinou 4–12 dětí a počet setkání se pohyboval od 3 do 10. Méně často měla intervence podobu 4–7denního pobytu v letním táboře. Pouze v jednom případě šlo o individuální intervenci. Většinou odborníci pracovali jen se zdravými sourozenci nemocných dětí (9 případů) a pouze ve dvou případech přibrali ještě rodiče zdravých dětí. Z toho plyne, že badatelé preferovali dílčí intervence před komplexními: změněné dítě po skončení intervence vraceli do rodinného prostředí, kte-ré se vlastně nezměnilo.
Účinnost intervence badatelé měřili pomocí ukazatelů psychické adaptace na distres (snížení výskytu deprese, projevů úzkosti, pokles problémů s chováním, snížení posttraumatické stresové poruchy, zlepšení so-ciální adaptace, zvýšení sebeúcty). Zjišťovaly se také změny v kvalitě života, která souvisí se zdravím a nemocí, jakož i příznivé změny ve vnímání nemoci svého sourozence (dotazník SPQ). Vyhodnocovala se spokojenost dětí s absolvovanou intervencí a znalosti zdravých dětí o nemoci svého sourozence a její léčbě. Většina měření stavěla na rozdílu mezi posttestem a pretestem. Pouze ve třech případech šlo o znáhodněný klinický experiment.
Závěry z analyzovaných studií autoři shrnuli takto: díky intervencím významně poklesly projevy deprese u zdravých sourozenců, zvýšily se jejich znalosti o nemoci a její léčbě, zlepšila se jejich kvalita života. Děti, dospívající i jejich rodiče byli s absolvovanou intervencí velmi spokojeni. Velikost naměřeného efektu se pohybovala od malého až po velký (tj.od 0,20 výše). Nekonzistentní výsledky naopak vycházely u projevů úzkosti, problémů s chováním, sociální adaptace, sebeúcty a posttraumatické stresové poruchy.
Uvedený přehled z let 1980–2008 jsme doplnili třemi novějšími intervenčními výzkumy. Gurskyová [36] zkoumala 50 zdravých sourozenců (20 chlapců a 30 dívek) ve věku 6–17 let (průměrný věk 9,3). Zdraví sourozenci byli rozděleni do dvou skupin – experimentální a kontrolní, přičemž bylo dbáno na to, aby obě skupiny byly vyrovnané věkem, pohlavím a předpokládanou úrovní kognitivního vývoje. Jejich nemocní sourozenci byli ve věku do 21 let. Nemocné děti byly hospitalizovány na JIP, intermediáru nebo standardním oddělení s těmito diagnózami: vážný úraz, onkologické onemocnění, neurologické onemocnění, infekční onemocnění, onemocnění GIT apod. Autorka vyšla z předpokladu, že strach a úzkost u sourozenců nemocných dětí vycházejí z toho, že nemají správnou představu o nemoci bratra či sestry, ani o tom, jak probíhá léčba. Základem její individuální intervence u zdravých sourozenců proto byla medicínsko-ošetřovatelská edukace prováděná u zdravého sourozence nemocného dítěte. Zdravému sourozenci bylo názorně vysvětleno, co je to za nemoc či za vážný úraz, proč musí být jejich sourozenec hospitalizován, jak vypadá hospitalizace, jak vypadá nemocniční pokoj s přístroji, jak konkrétně probíhá léčba, jak dlouho asi léčba potrvá. Edukace v experimentální skupině byla přizpůsobena věku a stadiu kognitivního vývoje dětí podle Piageta. Vznikly tak tři skupiny zdravých dětí: 6–7, 8–11, 12–17 let. Před začátkem intervence byl dětem zadán pretest, aby byly zjištěny vstupní znalosti a představy dětí a jaká je úroveň jejich úzkosti. Princip léčby se zdravým dětem předváděl (podobně jako to dělají herní specialisté) na loutce, které představovala nemocné dítě. Byla snaha předvádět diagnostiku a léčbu pomocí přístrojů a zařízení co nejpodobnějších reálným zařízením. Samotná edukace trvala zhruba 25–35 minut a prováděli ji zdravotníci – specialisté vyškolení na edukaci dětí různých věkových skupin. S odstupem 24–72 hodin od edukace byl zdravým sourozencům zadán post-test. Ukázalo se, že statisticky významně klesla úroveň jejich manifestované úzkosti oproti kontrolní skupině, která nezažila intervenci.3
3 Z koncepce výzkumu vyplývá, že experimentální i kontrolní skupina měla každá po 25 osobách. Použití parametrické statistiky u tak malých souborů je poněkud problematické.
Besier, Hölling, Schlack et al. [37] studovali 259 zdravých sourozenců ve věku 4–16 let. Jejich nemocní sourozenci (šlo o 212 dětských pacientů ve věku 1–17 let) trpěli cystickou fibrózou, vrozenou srdeční vadou, nebo měli onkologická onemocnění. Kontrolní skupinu tvořilo 777 zdravých dětí z běžné populace.4 Obě skupiny zdravých dětí byly vyrovnané s ohledem na věk, pohlaví a socioekonomický status rodiny. Intervence v experimentální skupině měla skupinovou, nikoli individuální podobu. Odborníci pracovali s celou rodinou, tj. s nemocným dítětem, jeho rodiči a se zdravým sourozencem (sourozenci). Intervence pro všechny členy rodiny zahrnovala tyto oblasti: somatickou (fyzioterapie, medikace), psychologickou (psychoedukační skupiny, relaxační techniky, arteterapie, psychologické poradenství), volnočasové aktivity (ruční práce, tanec, volnočasové činnosti se zvířaty). Intervence se vždy přizpůsobovala specifickým problémům dané rodiny. Pro zdravé sourozence byly společné aktivity s rodinou doplňovány psychoedukačními diskusními skupinami (jedno sezení týdně) a třemi nácviky týdně: jeden byl věnován relaxaci, druhý podpůrným aktivitám, třetí příp. psychoterapii. Nejdůležitější bylo, aby se zdraví sourozenci naučili mluvit o svých problémech, dovedli říkat, jak oni vnímají a prožívají celou situaci (včetně potlačované zlosti a vzteku) a co by si přáli změnit. Badatelé třikrát týdně organizovali cílené setkávání rodiče pouze se zdravým dítětem, aby tato dvojice obnovila zanedbávané vztahy a zažila společné příjemné chvíle (wellness, masáže atd.). Celkem intervence trvala 4 týdny.
4 Nabízí se otázka, proč byla kontrolní skupina tak rozsáhlá. Důvod (podle autorů) spočíval v tom, aby se ke každému zdravému sourozenci nemocného dítěte nalezl co nejpodobnější protějšek zdravého dítěte bez nemocného sourozence a srovnání tak bylo korektní. Kontrolní skupina 777 dětí a dospívajících byla vybrána z reprezentativního celoněmeckého souboru dětí a dospívajících ve věku 0–17 let. U tohoto rozsáhlého souboru se zkoumal zdravotní stav, fyzická výkonnost; dospívající od 11 let výše vyplňovali též dotazník, který zjišťoval psychosociální aspekty jejich života.
V důsledku intervence se snížil výskyt emočních problémů, problémů s chováním, projevů hyperaktivity či naopak nepozornosti. Snížil se celkový výskyt obtíží a zlepšily se ukazatele kvality života zdravých sourozenců. Tato studie – jako jedna z mála – sledovala stabilitu dosažených změn. S odstupem 6 měsíců po skončení intervence zůstal příznivý efekt emočních změn, avšak klesal příznivý efekt změn chování a stoupal výskyt projevů hyperaktivity a nepozornosti.
Prchalová, Grafová, Bergstraesserová et al. [38] zkoumaly 30 zdravých sourozenců ve věku 6–17 let. Zdraví sourozenci byli náhodně rozděleni do dvou skupin – experimentální a kontrolní, přičemž bylo dbáno na to, aby obě skupiny byly vyrovnané, pokud jde o věk, pohlaví a proměnné, které souvisely s jejich nemocnými sourozenci (typ diagnózy, intenzita léčby, zdravotní komplikace, omezení, jež vyplývají ze zdravotního stavu). Zřejmě se jednalo o 21 nemocných dětí, neboť některé z nich měly až tři zdravé sourozence. Pokud jde o typ onemocnění, šlo o dětské onkologické pacienty bez konkretizace typu onemocnění. Byli léčeni buď ambulantně, anebo byli pro své onemocnění hospitalizováni. V experimentální skupině zdravých sourozenců autorky realizovaly speciální psychologickou intervenci, zatímco v kontrolní skupině zdravé děti dostávaly jen standardní psychologickou péči. Intervence započala dva měsíce po stanovení diagnózy nemocnému dítěti. V rámci pretestu proběhl individuální psychologický rozhovor se zdravými sourozenci a posléze byly administrovány nástroje, které zjišťovaly: znalost dětí o onkologickém onemocnění svého sourozence, sociální oporu, kvalitu života, posttraumatickou stresovou poruchu, úzkostnost. Od matek badatelky zjišťovaly údaje o rodině, od lékařů pak intenzitu léčby nemocného dítěte, příp. zdravotní komplikace a zdravotní omezení.
Intervence zahrnovala informace o dané nemoci, o zdravotním stavu sourozence, způsobech léčení a vhodných způsobech zvládání náročné situace. První intervence proběhla mezi 4.–6. týdnem od stanovení diagnózy, další dvě intervence 4. a 7. měsíc. Intervence zahrnovala dvě setkání, každé trvalo přibližně 50 minut a zúčastnilo se jich zdravé dítě a jeden z rodičů. Zdraví sourozenci dostávali přístupnou formou lékařské informace o zdravotním stavu nemocného sourozence: využívaly se obrázky a příběhy; zdůrazňovalo se, že za nemoc nikdo nenese vinu, že tato nemoc není nakažlivá; zdravé dítě bylo informováno o nemoci, průběhu jejího léčení, možných komplikacích tak, aby se snížila jeho úzkost a posilovala sociální kompetence. Se zdravým dítětem byly probírány strategie, jak dobře zvládat zátěžové situace. Separátně dostávali doporučení i rodiče, včetně brožury, jak jednat se zdravými sourozenci nemocného dítěte. Díky intervenci se mírně zlepšila celková psychická pohoda zdravého dítěte, jeho znalosti o nemoci sourozence a léčbě nemoci, rozšířila se síť jeho sociální opory. Neustoupily však příznaky posttraumatické stresové poruchy a úzkost zdravého sourozence, což je pochopitelné, neboť šlo o první fázi vyrovnávání se s vážnou nemocí sourozence a krátkou intervenci.
Základní údaje o těchto třech nejnovějších intervencích jsou uvedeny v tabulce 4.
Table 4. Přehled intervencí, které se snaží pomáhat zdravým sourozencům vážně nemocných dětí. 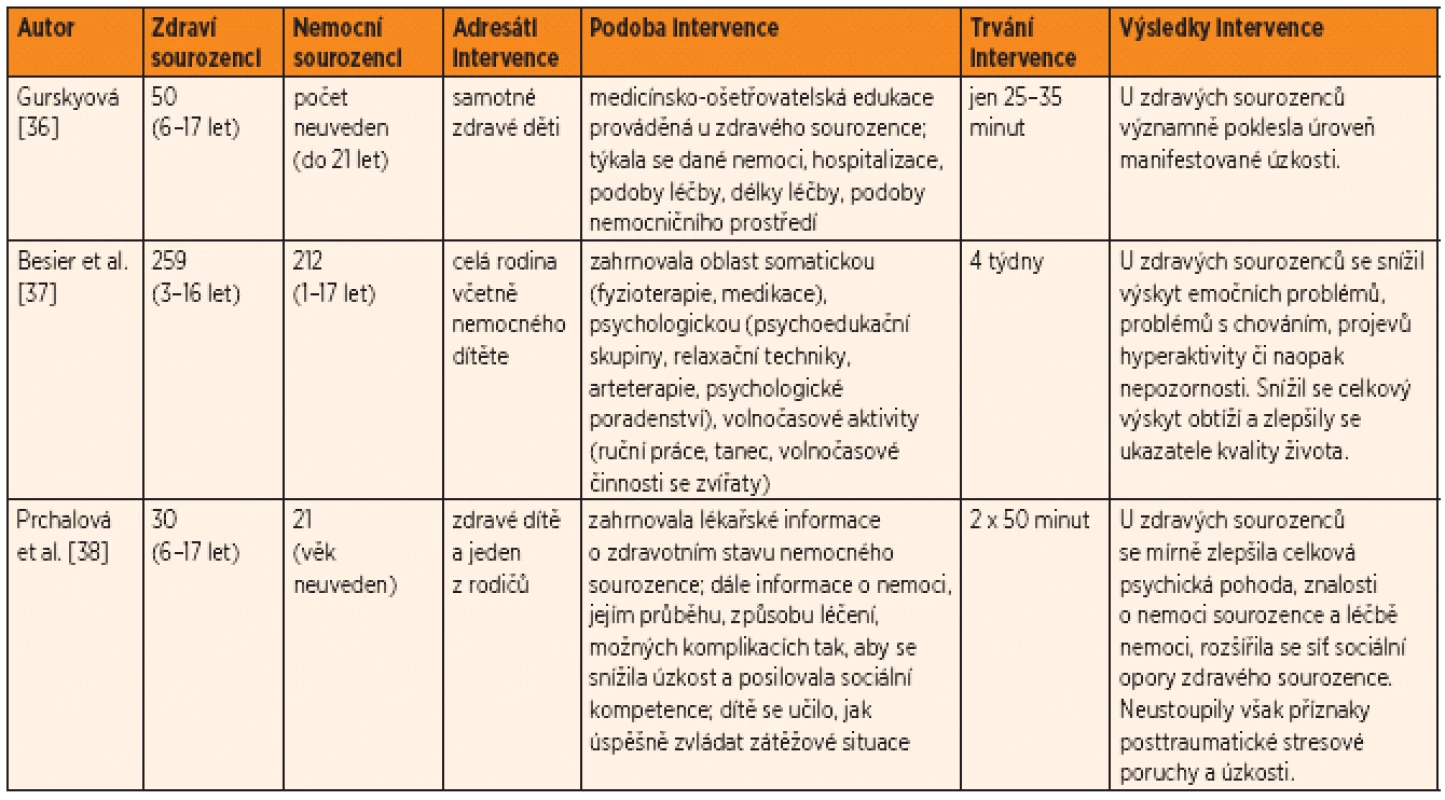
ZÁVĚRY
Shrnuli jsme současné poznatky o tom, jak složitá bývá situace zdravých sourozenců v rodinách, kde je vážně nemocné dítě či vážně nemocný dospívající. Přestože výzkumy běží v zahraničí již čtyřicet let, stále zůstávají některé otázky nezodpovězené. K aktuálním úkolům patří mj.:
- Zajistit systematický screening a včasnou psychickou pomoc rodinám, v nichž je vážně nemocný sourozenec, a to jak rodičům nemocného dítěte, tak jeho zdravým sourozencům [12, 39].
- Hledat nejvhodnější modely toho, jaké mechanismy vedou k vyšší odolnosti zdravého dítěte proti distresu a jaké mechanismy naopak zvyšují riziko psychických, sociálních i somatických problémů zdravých sourozenců [8].
- Zjistit, které postupy jsou vhodné pro účinnou pomoc zdravým sourozencům v akutní fázi vývoje nemoci jejich nemocného sourozence a které jsou nejvhodnější v pozdějších fázích.
- Rodina tvoří svébytný systém a je třeba s ní pracovat jako s celkem. Dílčí intervence zaměřené jen na některé její členy nestačí. Pozměněný jedinec se totiž vrací do systému, který se zásadně nezměnil.
- Je třeba hledat cesty, jak nejlépe koncipovat intervenci, aby se rodina (a zdraví sourozenci) postupně naučili sami zvládat náročné situace a vnější pomoc mohla ustupovat do pozadí.
- Pro odborníky v České republice k tomu přistupuje ještě jeden důležitý úkol: dohnat zpoždění, které máme vůči vyspělým zemím v diagnostikování a řešení složité situace zdravých sourozenců vážně nemocných dětí.
Studie byla podpořena programem PRVOUK P37/09.
Došlo: 8. 2. 2013
Přijato: 31. 5. 2013
Prof. PhDr. Jiří Mareš, CSc.
Ústav sociálního lékařství
Šimkova 870
500 38 Hradec Králové
e-mail: mares@lfhk.cuni.cz
Sources
1. WHO Europe: European Hospital Morbidity Database – trends 1999–2011.
2. McKeever P. Siblings of Chronically Ill Children: A literature review with implications for research and practice. Amer J Orthopsychiatry 1983; 53 : 209–218.
3. Kárová Š, Blatný M, Bendová M. Psychosociální potřeby zdravých sourozenců onkologicky nemocných dětí aneb „zapomenuté děti“. Československá psychologie 2009; 2 : 149–157.
4. Štěpánová M, Blatný M. Život se sourozencem s mentálním postižením: kritické momenty, zdroje zvládání a osobní růst. Československá psychologie 2009; 3 : 241–260.
5. Gerak L, Campbell N, Mares M, et al. The Invisible Child: Understanding the Experiences of Siblings in Context of Family Illness. Akron: Akron Children’s Hospital, 2011.
6. Kárová Š, Blatný M, Jelínek M. Sourozenci onkologicky nemocných dětí. subjektivně vnímané změny v životě a kvalita jejich života 6 měsíců po stanovení diagnózy nemocnému sourozenci. Československá psychologie 2013; 56 : 1 – 28, v tisku.
7. New M. Caring for siblings of seriously ill children, 2012. Dostupné na: http://www.childrensdayton.org/cms/kidshealth/06eb27247851f9e1/index.html.
8. Mesman GR, Kuo DZ, Carroll JL. The impact of technology dependence on children and their families. J Pediatr Health Care 2013; Jun 27 (v tisku).
9. Williams PD. Sibling and pediatric chronic illness: A review of literature. Int J Nurs Stud 1997; 34 : 312–323.
10. Mareš J. Posttraumatický rozvoj člověka. Praha: Grada Publishing, 2012.
11. Sharpe D, Rossiter L. Siblings of children with a chronic illness: A meta-analysis. J Pediatr Psych 2002; 8 : 699–710.
12. Vermaes IP, van Susante AM, van Bakel HJ. Psychological functioning of siblings in families of children with chronic health conditions: A meta-analysis. J Pediatr Psych 2012; 2 : 166–184.
13. Van Dongen-Melman JE. Surviving Childhood Cancer: All‘s Well that Ends Well!? Werkhoven: Vereniging Ouders, Kinderen en Kanker, 1997.
14. Labay LE, Walco GA. Brief report: Empathy and psychological adjustment in siblings of children with cancer. J Pediatr Psych 2004; 4 : 309–314.
15. Patterson JM, Garwick AW. Levels of meaning in family stress theory. Fam Process 1994; 3 : 287–304.
16. Newcom SS. Siblings of Chronically Ill Children (Doctoral dissertation). University of Arizona, College of Nursing, 2004.
17. Alderfer MA, Hodges JA. Supporting siblings of children with cancer: A need for family-school partnerships. School Ment Health 2010; 2 : 72–81.
18. Demaray MK, Malecki CK. Critical levels of perceived social support associated with student adjustment. School Psychology Quarterly 2002; 17 : 213–241.
19. Stewart D, Sun J. How can build resilience in primary school aged children? The importance of social support from adults and peers in family, school and community settings. Asia-Pac J Public Health 2004; 16: S37–S41.
20. Di Perna JC, Elliott SN. Development and validation of the academic competence evaluation scales. J Psychoeduc Assess 1999; 17 : 207–225.
21. Houtzager BA, Grootenhuis MA, Caron HN, et al. Sibling self-report, parent proxies, and quality of life: The importance of multiple informants for siblings of a critical ill child. Pediatr Hematol Oncol 2005; 1 : 25–40.
22. Nolbris M, Enskär K, Hellström AL. Experience of siblings of children treated for cancer. Eur J Oncol Nurs 2007; 11 : 106–112.
23. Roberson SG. The Experience of Social Support at a Camp for Siblings of Children with Cancer (Doctoral dissertation). Texas A&M University Press, 2008, 1–106.
24. Foa E, Johnson K, Feeny N, et al. The child PTSD symptom scale: A preliminary examination of its psychometrics properties. J Clin Child Psychol 2001; 3 : 376–384.
25. Reynolds CR, Richmond BO. Revised Children‘s Manifest Anxiety Scale. RCMAS Manual. Los Angeles: Western Psychological Services, 1985.
26. Kovacs M. The Children’s Depression Inventory (CDI) Manual. New York: Multi-Health Systems, 1992.
27. Achenbach TM, Rescorla LA. Manual for the ASEBA School-Age Forms and Profiles. Burlington: University of Vermont, Research Center for Children, Youth, and Families, 2001.
28. Mareš J, Ježek S, Tomášek F. CASSS-CZ: The Czech version of the social support questionnaire for children and adolescents. New Educ Rev 2005; 1 : 11–25.
29. Vogels T, Verrips GH, Verloove-Vanhorick SP, et al. Measuring health-related quality of life in children: The development of TACQOL parent form. Qual Life Res 1998; 7 : 457–465.
30. Goldbeck L, Braun R. LQ-KID – Ein computergestütztes Verfahren zur Erfassung der Lebensqualität chronisch kranker Kinder und Jugendlicher. Prävent Rehab 2003; 15 : 117–126.
31. Ravens-Sieberer U, Auquier P, Erhart M, et al. The KIDSCREEN-27 Quality of Life Measure for Children and Adolescents: Psychometric results from a cross-cultural survey in 13 European countries. Qual Life Res 2007; 16 : 1347–1356.
32. Carpenter PJ, Sahler OJ. Siblings perception and adaptation to childhood cancer. Conceptual and methodological considerations. In: Johnson JH, Johnson SB (eds). Advances in Child Health Psychology. Gainesville: University of Florida Press, 1991 : 196–205.
33. Volling BL, Blandon AY. Positive Indicators of Sibling Relationship Duality: Psychometric Analyses of The Sibling Inventory of Behavior (SIB). Indicators of Positive Development Conference. Washington, March, 2003, 39 p.
34. Houtzager BA, Grootenhuis MA, Hoestra JE, et al. Psychosocial functioning in siblings of pediatric cancer patients one to six months after diagnosis. Eur J Cancer 2003; 39 : 1423–1432.
35. Prchal A, Landolt MA. Psychological interventions with siblings of pediatric cancer patients: A systematic review. Psychooncology 2009; 18 : 1241–1251.
36. Gursky B. The effect of educational intervention with siblings of hospitalized children. J Dev Behav Pediatr 2007; 28(5): 1–8.
37. Besier T, Hölling H, Schlack R, et al. Impact of a family-oriented rehabilitation programme on behavioural and emotional problems in healthy siblings of chronically ill children. Child Care Health Dev 2010; 5 : 686–695.
38. Prchal A, Graf A, Bergstrasser E, et al. A two-session psychological intervention for siblings of pediatric cancer patients: A randomized controlled pilot trials. Child Adolesc Psychiatry Ment Health 2012; 3 : 1–9.
39. Angiolillo AL, Jankovic M, Haupt,R, et al. Appreciation and the disciplinary management of the psychosocial impact of leukemia on children and their families. In: Reaman GH, Smith FO (eds). Childhood Leukemia. Berlin: Springer, 2011 : 285–301.
Labels
Neonatology Paediatrics General practitioner for children and adolescents
Article was published inCzech-Slovak Pediatrics

2013 Issue 4-
All articles in this issue
- Kineticky řízená léčba gentamicinem u kriticky nemocných septických nedonošených novorozenců v prvním týdnu života – otevřená prospektivní studie (část I)
- Prevalencia nadhmotnosti a obezity u študentov bratislavských stredných škôl – predbežné výsledky štúdie „Rešpekt pre zdravie“
- Analgetický potenciál různých typů cukerných roztoků v prevenci procedurální bolesti u zralých novorozenců
- Snídaně jako determinanta hmotnosti u dětí ve věku 9–10 let
- Možnosti ovplyvnenia recidivujúcich infekcií dýchacích ciest prírodnou imunomodulačnou liečbou
- Vliv jodového stavu a mateřských tyreopatií na vývoj štítné žlázy a jeho poruchy u plodu a novorozence
- Diagnostika a intervence u zdravých dětí, jejichž sourozenec je vážně nemocný
- Hazard a obec
- Czech-Slovak Pediatrics
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Možnosti ovplyvnenia recidivujúcich infekcií dýchacích ciest prírodnou imunomodulačnou liečbou
- Diagnostika a intervence u zdravých dětí, jejichž sourozenec je vážně nemocný
- Analgetický potenciál různých typů cukerných roztoků v prevenci procedurální bolesti u zralých novorozenců
- Snídaně jako determinanta hmotnosti u dětí ve věku 9–10 let
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

