-
Medical journals
- Career
EAU Guidelines pro vazektomii
Authors: G. R. Dohle 1; T. Diemer 2; Z. Kopa 3; C. Krausz 4; A. Giwercman 5; A. Jungwirth 6
Authors‘ workplace: Department of Urology, Erasmus University Medical Centre, Rotterdam, The Netherlands 1; Department of Urology, Paediatric Urology and Andrology, University Hospital Giessen and Marburg GmbH, Campus Giessen, Justus-Liebig-University Giessen, Germany 2; Andrology Centre Department of Urology Semmelweis University, Budapest, Hungary 3; Sexual Medicine and Andrology Unit, Department of Clinical Physiopathology, University of Florence, Florence, Italy 4; Reproductive Medicine Centre, Skane University Hospital, Malmö, Sweden 5; EMCO Private Clinic, Department of Urology and Andrology, Bad Dürrnberg, Austria 6
Published in: Urol List 2012; 10(2): 83-88
Category: Guidelines
Overview
Kontext:
Evropská urologická asociace předkládá guidelines pro vazektomii. Vazektomie je velice účinná metoda, může však být spojena s komplikacemi v důsledku nedostatečného poučení pacienta před výkonem a s obtížemi během samotného výkonu nebo při sledování pacienta.Cíl:
Tato guidelines si kladou za cíl poskytnout informace a doporučení lékařům, kteří provádí vazektomii a zdůraznit význam poskytování přesných a jasných informací pacientovi před tímto výkonem, což zamezí nerealistickým očekáváním a případným soudním sporům.Sběr důkazů:
Autoři provedli rozsáhlý průzkum literatury za období 1980–2010 prostřednictvím databází Medline, Embase a Cochrane Database of Systematic Reviews. Autoři se zaměřili primárně na randomizované kontrolované studie (RCT), metaanalýzy RCT (úroveň důkazu 1) a dobře designované studie bez randomizace (úroveň důkazu 2 a 3). Celkem bylo vygenerováno 113 různých publikací. Vyřazeny byly publikace v jiném než anglickém jazyce a studie publikované pouze jako abstrakta nebo zprávy z konferencí.Syntéza důkazů:
Tato guidelines se zabývají indikacemi a kontraindikacemi pro vazektomii, informovaností pacientů před výkonem, popisují různé techniky vazektomie, výskyt komplikací a míru selhání operace, nutnost provádění sledování pacienta a analýzy ejakulátu po výkonu.Závěr:
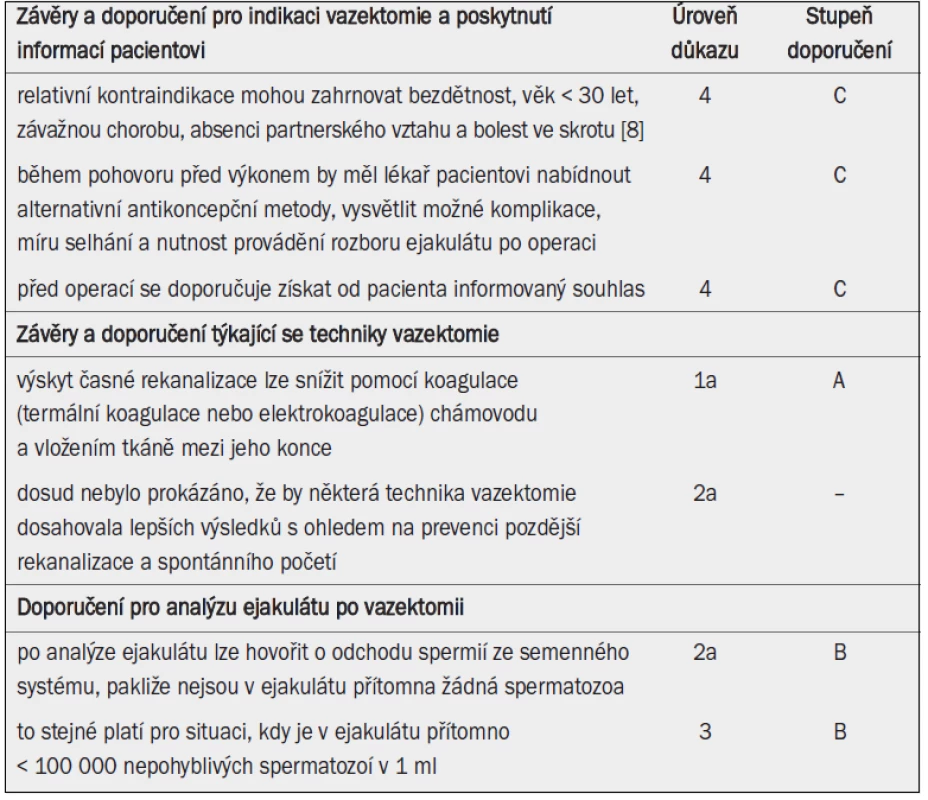
Vazektomie představuje trvalou formu antikoncepce. Pro vazektomii neexistují žádné absolutní kontraindikace. Relativní kontraindikace mohou zahrnovat bezdětnost, věk < 30 let, závažnou chorobu, absenci partnerského vztahu a bolest ve skrotu. Během pohovoru před výkonem by měl lékař pacientovi nabídnout alternativní antikoncepční metody, vysvětlit možné komplikace, míru selhání operace a nutnost provádění rozboru ejakulátu po operaci. Před výkonem je nutné od pacienta získat informovaný souhlas. Ačkoli bylo prokázáno, že slizniční elektrokoagulace a vložení fascie mezi konce chámovodu jsou oproti samotné excizi malé části chámovodu a ligaci spojeny s nižším výskytem selhání výkonu, nemáme k dispozici žádné přesvědčivé údaje, které by prokazovaly benefit konkrétní techniky s ohledem na prevenci rekanalizace (obnovení průchodnosti) a spontánního početí po vazektomii. Po rozboru ejakulátu lze říci, že došlo k odchodu zbytku spermií ze semenného systému v případě prokázané azoospermie a v případě, že je tři měsíce po výkonu v ejakulátu přítomno zanedbatelné množství nepohyblivých spermatozoí. Vazektomii lze považovat za permanentní antikoncepční metodu s minimem relativních kontraindikací. Nesmírný význam má poskytnutí vyčerpávajících informací pacientovi před výkonem. Rozhodnutí o provedení vazektomie by mělo zohledňovat všechny dostupné informace. Pacienta je nutné upozornit na všechny potenciální (i když vzácně se vyskytující) komplikace a na skutečnost, že úspěšnost operace není 100% a po nějaké době může dojít k obnově průchodnosti. Před operací se doporučuje získat od pacienta informovaný souhlas.Klíčová slova:
vazektomie, sterilizace, mužská antikoncepce, zrušení vazektomie, gravidita, varle, vazovazostomie, EAUguidelines1. ÚVOD
Vazektomie představuje nejspolehlivější formu mužské antikoncepce. Podle odhadů si tuto možnost zvolilo 40–60 milionů mužů na celém světě [1]. Ačkoli se jedná o vysoce účinnou metodu, může být spojena s nejrůznějšími komplikacemi v důsledku nedostatečné informovanosti pacienta před zákrokem, obtíží během samotného zákroku a rovněž v průběhu sledování po operaci před dosažením definitivní sterility [2,3].
Běžné dlouhodobé komplikace v důsledku vazektomie zahrnují bolest v šourku (přibližně 1 % pacientů uvádí bolest, jež významně ovlivňuje kvalitu jejich života [4]) a spontánní rekanalizaci chámovodu po předchozí absenci spermatozoí ve spermatu u 0,03–1,2 % pacientů [5–7]. Navíc přibližně 2 % mužů podstoupí po deseti letech zákrok pro obnovení průchodnosti chámovodu ve snaze o početí potomka, obvykle s novou partnerkou. Pravděpodobnost, že požádají o zrušení vazektomie, je vyšší u mužů, kteří podstoupili vazektomii v nižším věku a u bezdětných mužů [8]. Většina mužů, kteří podstoupí zrušení efektu vazektomie, má ovšem horší kvalitu semene. V některých případech musí muž dokonce pro oplodnění podstoupit reprodukční techniky.
Tato guidelines si kladou za cíl poskytnout informace a doporučení lékařům, kteří provádí vazektomii, a zdůraznit význam poskytování přesných a jasných informací pacientovi před tímto výkonem, což zamezí nerealistickým očekáváním a případným soudním sporům.
2. SBĚR DŮKAZŮ
Autoři provedli rozsáhlý průzkum literatury za období 1980–2010 prostřednictvím databází Medline a Embase. Vyhledávaná klíčová hesla se týkala indikací pro vazektomii, informovanosti pacientů před výkonem, technik vazektomie, výskytu komplikací a míry selhání, pooperačního sledování a analýzy semene po výkonu. Dále autoři vyhledávali heslo vazektomie v databázi Cochrane (Cochrane Database of Systematic Reviews). Autoři se zaměřili primárně na randomizované kontrolované studie (RCT), metaanalýzy RCT a dobře designované studie bez randomizace. Celkem bylo vygenerováno 113 různých publikací. Vyřazeny byly publikace v jiném než anglickém jazyce a studie publikované pouze jako abstrakta nebo zprávy z konferencí. Důkazy byly klasifikovány na základě jednotlivých úrovní, jimž byly přiřazeny stupně doporučení (modifikováno na základě Oxford Centre for Evidence-Based Medicine (tab. 1) [9]).
Table 1. Úrovně důkazů a stupně doporučení, modifikováno na základě kategorií Oxford Centre for Evidence-Based Medicine [9]. ![Úrovně důkazů a stupně doporučení, modifikováno na základě kategorií Oxford Centre for Evidence-Based Medicine [9].](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image/ecd7a081e08856e6ed36f61d492936e6.png)
3. INDIKACE
Touha podstoupit vazektomii může být motivována nejrůznějšími okolnostmi, je však důležité, aby se pacient nerozhodoval ve stresu nebo pod tlakem. Pacientovo rozhodnutí je třeba respektovat. Pro vazektomii neexistují žádné absolutní kontraindikace. Relativní kontraindikace mohou zahrnovat bezdětnost, věk < 30 let, závažnou chorobu, absenci partnerského vztahu a bolest ve skrotu [8].
4. POSKYTNUTÍ NEZBYTNÝCH INFORMACÍ
Před výkonem je nutné s pacientem prodiskutovat následující skutečnosti:
- Výkon je třeba považovat za nezvratný.
- Vazektomie je spojena s nízkou mírou výskytu komplikací [2,3].
- Existuje možnost selhání vazektomie (ačkoli toto riziko je nízké) [3,7,10].
- Dokud není prokázána sterilita, musí pár nadále užívat jiné antikoncepční metody.
- Všechny dostupné důkazy nasvědčují tomu, že provedení vazektomie je bezpečné a není spojeno s výskytem závažných ani dlouhodobých vedlejších účinků nebo onemocnění [11].
Informace o antikoncepčních metodách může páru poskytnout obvodní lékař. Operatér by měl pacientovi poskytnout všechny potřebné informace o výkonu: výhody a rizika spojená s vazektomií, nutnost provedení rozboru semene po operaci, možnost selhání krátce po výkonu a pozdější obnovy průchodnosti chámovodu i v případě, že rozbor ejakulátu prokáže sterilitu [5].
Vazektomie není indikována ze zdravotních důvodů, k dispozici jsou jiné možnosti pro kontrolu početí. Riziko selhání vazektomie není pacientům běžně známo. Z tohoto důvodu je třeba pacienta před výkonem podrobně informovat a informace zaznamenat. Doporučuje se od pacienta získat informovaný souhlas.
5. TECHNIKA
Základní princip vazektomie spočívá v přerušení chámovodů. Tohoto cíle lze dosáhnout pomocí nejrůznějších technik, obecně však platí následující pravidla:
- Vazektomii lze provádět ambulantně v lokální anestezii, ve speciálních případech však může byt nezbytné provedení celkové anestezie.
- Oba chámovody jsou odhaleny pomocí jedné či dvou incizí.
- Izolace chámovodu bez použití skalpelu je spojena s nižším výskytem komplikací hned po výkonu, jako např. infekce, vznik hematomu, a s menší pooperační bolestivostí [12,13].
Pro přerušení chámovodu lze užít některou z následujících technik:
- Excizi části chámovodu a jeho podvaz pomocí sutury nebo klipů.
- Vložení tkáně pro prevenci rekanalizace [14].
- Elektrokoagulace oblasti lumen chámovodu [15].
Dosud byly publikovány výsledky nejrůznějších technik. Srovnání výsledků však neumožňuje vyvodit žádný přesvědčivý závěr, že by konkrétní technika dosahovala lepšího výsledku s ohledem na prevenci početí [13]. Některé studie ukazují, že míra selhání uzávěru po vazektomii (na základě výsledků analýzy ejakulátu) je nejvyšší u pacientů, kteří podstoupili prostou excizi a ligaci pomocí sutury a klipů, a naopak nejnižší u pacientů, u nichž je přerušení prováděno v kombinaci s elektrokoagulací a vložením fascie [12].
6. PO VAZEKTOMII
Obvykle se pacientům doporučuje den po výkonu zůstat v klidu doma. Rovněž se doporučuje po určitou dobu vyhýbat sportu a fyzické námaze, délka tohoto intervalu se liší v závislosti na lékaři. Po krátké rekonvalescenci se 80 % pacientů může během jednoho týdne vrátit k běžným činnostem [8]. Rutinní návštěva lékaře pro kontrolu hojení rány není nutná.
Nedílnou součástí sledování pacientů po vazektomii je analýza ejakulátu, která se v optimálním případě provádí tři měsíce po operaci. Během těchto tří měsíců by měl pacient alespoň 20krát ejakulovat [16]. Analýzu ejakulátu po vazektomii se doporučuje provádět v laboratoři certifikované podle standardů Světové zdravotnické organizace (WHO) [17,18].
Existuje obecný konsenzus, že o odchodu spermií ze semenného systému lze hovořit, pakliže nejsou v ejakulátu přítomna žádná spermatozoa. Minimálně u 80 % mužů nejsou tři měsíce po vazektomii v ejakulátu přítomna žádná spermatozoa [16], a pacienti tedy nevyžadují další sledování. U některých mužů obsahuje ejakulát malý počet nepohyblivých spermatozoí, tento stav může přetrvat po delší dobu. U těchto mužů lze říci, že došlo k odchodu spermií ze semenného systému [17,19], pakliže je tři měsíce po vazektomii přítomno < 100 000 nepohyblivých spermatozoí v 1 ml ejakulátu [17,19]. V případě, že jsou i po šesti měsících sledování v ejakulátu detekována pohyblivá spermatozoa, doporučuje se vazektomii opakovat.
Ke znovuobjevení pohyblivých spermatozoí po jejich předchozím vymizení dochází pouze ve vzácných případech. Ve studii zahrnující 534 pacientů, u nichž nebyla detekovaná žádná pohyblivá spermatozoa nebo pouze zanedbatelný počet nepohyblivých spermatozoí, byla pouze u dvou při opakovaném vyšetření přítomna pohyblivá spermatozoa [20]. Pohyblivá spermatozoa se mohou navíc v některých případech objevit dokonce poté, co předchozí dvě vyšetření prokázala negativní výsledek [21].
Speciální případ představuje detekce zanedbatelného množství nepohyblivých spermatozoí po vazektomii [7]. V tomto případě není nutné používat jiné antikoncepční metody, ale rovněž nelze 100% zaručit trvalou sterilitu. Ani azoospermie není ovšem zárukou trvalé sterility [6,22]. Při indikaci vyšetření ejakulátu po vazektomii a kritérií pro odchod spermií ze semenného systému se doporučuje konzultovat lokální národní guidelines.
7. KOMPLIKACE A POZDNÍ NÁSLEDKY
Vazektomie je spojena s nízkým výskytem komplikací. Vzhledem k rozdílným definicím pro komplikace v literatuře se však liší i uváděný výskyt komplikací:
- Pooperační krvácení a hematom: 4–22 % [2].
- Infekce: 0,2–1,5 %; infekce nemá obvykle závažný charakter a je ohraničena na místo hojení rány, byly však popsány i případy Fournierovy gangrény [14,23].
- Chronická bolest ve skrotu: 1–14 %, obvykle mírná bolest, v některých případech však vyžadující léčbu nebo chirurgickou intervenci [4].
- Obnovení průchodnosti krátce po výkonu, přetrvávající pohyblivá spermatozoa v ejakulátu vyžadující opakovaný zákrok: 0,2–5,3 % [22].
- Obnovení průchodnosti delší dobu po výkonu poté, co došlo k odchodu spermií ze semenného systému: 0,03–1,2 % [1,7,8].
8. DOPORUČENÍ
8.1. Poučení pacienta
Před operací se doporučuje získat od pacienta informovaný souhlas. Před operací je nutné pacienta informovat o všech skutečnostech uvedených ve čtvrté kapitole.
Lékař před operací:
- Měl by být přesvědčen o tom, že se pacient dobrovolně vzdává možnosti reprodukce. V případě pochybností může být vhodné pacientovi nechat čas na rozmyšlenou.
- Měl by být informován o zdravotním stavu pacienta a případných kontraindikacích nebo vyšším riziku komplikací.
- Měl by pacientovi vysvětlit techniku vazektomie, její benefity a nevýhody, možnost, že dojde k obnově průchodnosti chámovodu a cíl operace v podobě trvalé sterility.
- Měl by uvážit nižší věk pacienta a absenci partnerského vztahu jako relativní kontraindikaci pro vazektomii.
- Měl by s pacientem prodiskutovat alternativní řešení, potenciální komplikace, míru úspěšnosti a možnost selhání.
- Měl by zdůraznit nutnost užívání dalších antikoncepčních metod až do doby, kdy je prokázána sterilita, a nutnost podstoupit vyšetření ejakulátu každé tři měsíce.
- Měl by poskytnout pacientovi informace o výkonu a nutnosti podstoupit vyšetření ejakulátu a o způsobu sdělování výsledků v písemné formě.
- Měl by pacienta informovat o skutečnosti, že neexistuje 100% záruka trvalé sterility a že v některých případech dochází k obnovení průchodnosti chámovodu.
- Měl by poskytnout další informace v písemné formě, aby je mohl pacient prodiskutovat se svou partnerkou.
- Měl by získat písemný informovaný souhlas.
8.2. Výkon
Většina operatérů volí konkrétní techniku vazektomie na základě osobních preferencí, doporučuje se však dodržovat následující principy:
- Provádět jednu ze tří běžných technik (viz kap. 5).
- Užívat bezpečnostní opatření, jako např. vložení tkáně mezi konce vypreparovaného chámovodu a provádět elektrokoagulaci.
- Popsat provedenou techniku pomocí standardního zápisu, včetně užitých opatření pro prevenci rekanalizace.
Není nutné provádět rutinní patologické vyšetření chámovodu, neboť obvykle lze chámovod snadno identifikovat. Vynechání patologického vyšetření tak rovněž snižuje celkovou cenu pro pacienta. V případě jakýchkoli pochyb o povaze odstraněné tkáně lze však provedení patologického vyšetření doporučit.
8.3. Sledování po výkonu
Rutinní kontrola hojení rány není obvykle nutná. Pacient by však měl být informován, na koho se obrátit v případě jakýchkoli potíží. Dále je nutné pacienta poučit (a to jak ústní, tak písemnou formou) o nutnosti provedení rozboru ejakulátu tři měsíce po výkonu. V případě absence spermatozoí v ejakulátu lze potvrdit sterilitu. O odchodu spermií ze semenného systému lze hovořit rovněž při přítomnosti < 100 000 nepohyblivých spermatozoí v 1 ml ejakulátu tři měsíce po výkonu.
8.4. Závěry na základě výsledků analýzy ejakulátu
V případě absence spermatozoí v ejakulátu nebo v případě zanedbatelného výskytu nepohyblivých spermatozoí není další rozbor semene nutný. Pokud je detekována přítomnost pohyblivých spermatozoí nebo v případě výskytu > 100 000 spermatozoí v 1 ml, je nutné vyšetření v šestitýdenních intervalech opakovat. Vyšetření se provádí tak dlouho, dokud výsledek neprokáže naprostou absenci spermatozoí nebo přítomnost < 100 000 nepohyblivých spermatozoí v 1 ml. V případě, že jsou6 měsíců po výkonu v ejakulátu přítomna pohyblivá spermatozoa, doporučuje se vazektomii opakovat.
Výsledky analýzy ejakulátu je vhodné pacientovi oznámit písemně nebo telefonicky. Všechny výsledky jsou založeny v kartě spolu s informovaným souhlasem a operační zprávou.
9. PŘEHLED ZÁVĚRŮ A DOPORUČENÍ PRO VAZEKTOMII
(tab. 2)
Sources
1. Schwingl PJ, Guess HA. Safety and effectiveness of vasectomy. Fertil Steril 2000; 73(5): 923–936.
2. Awsare NS, Krishnan J, Boustead GB et al. Complications of vasectomy. Ann R Coll Surg Engl 2005; 87(6): 406–410.
3. Philp T, Guillebaud J, Budd D. Complications of vasectomy: review of 16,000 patients. Br J Urol 1984; 56(6): 745–748.
4. Leslie TA, Illing RO, Cranston DW et al. The incidence of chronic scrotal pain after vasectomy: a prospective audit. BJU Int 2007; 100(6): 1330–1333.
5. Alderman PM. The lurking sperm. A review of failures in 8879 vasectomies performed by one physician. JAMA 1988; 259(21): 3142–3144.
6. Davies AH, Sharp RJ, Cranston D et al. The long-term outcome following “special clearance” after vasectomy. Br J Urol 1990; 66(2): 211–212.
7. Philp T, Guillebaud J, Budd D. Late failure of vasectomy after two documented analyses showing azoospermic semen. Br Med J 1984; 289(6437): 77–79.
8. Holman CD, Wisniewski ZS, Semmens JB et al. Population-based outcomes after 28,246 in-hospital vasectomies and 1,902 vasovasostomies in western Australia. BJU Int 2000; 86(9): 1043–1049.
9. Oxford Centre for Evidence-based Medicine – Levels of Evidence (March 2009). Centre for Evidence-based Medicine Web site.
http://www.cebm.net/index.aspx?o=1025.
10. Verhulst AP, Hoekstra JW. Paternity after bilateral vasectomy. BJU Int 1999; 83(3): 280–282.
11. Goldacre MJ, Wotton CJ, Seagroatt V et al. Cancer and cardiovascular disease after vasectomy: an epidemiological database study. Fertil Steril 2005; 84(5): 1438–1443.
12. Labrecque M, Dufresne C, Barone MA et al. Vasectomy surgical techniques: a systematic review. BMC Med 2004; 2 : 21.
13. Cook LA, Van Vliet H, Lopez LM et al. Vasectomy occlusion techniques for male sterilization. Cochrane Database Syst Rev 2007; (2): CD003991.
14. Sokal D, Irsula B, Hays M et al. Vasectomy by ligation and excision, with or without fascial interposition: a randomized controlled trial. BMC Med 2004; 2 : 6.
15. Barone MA, Irsula B, Chen-Mok M et al. Effectiveness of vasectomy using cautery. BMC Urol 2004; 4 : 10.
16. Griffin T, Tooher R, Nowakowski K et al. How little is enough? The evidence for post-vasectomy testing. J Urol 2005; 174(1): 29–36.
17. Hancock P, McLaughlin E. British Andrology Society guidelines for the assessment of post vasectomy semen samples (2002). J Clin Pathol 2002; 55(11): 812–816.
18. World Health Organization. WHO laboratory manual for the examination of human semen and sperm-cervical mucus interaction. Cambridge University Press, Cambridge, UK, 2010.
19. Korthorst RA, Consten D, van Roijen JH. Clearance after vasectomy with a single semen sample containing
20. Chawla A, Bowles B, Zini A. Vasectomy follow-up: clinical significance of rare nonmotile sperm in postoperative semen analysis. Urology 2004; 64(6): 1212–1215.
21. O’Brien TS, Cranston D, Ashwin P et al. Temporary reappearance of sperm 12 months after vasectomy clearance. Br J Urol 1995; 76(3): 371–372.
22. Benger JR, Swami SK, Gingell JC. Persistent spermatozoa after vasectomy: a survey of British urologists. Br J Urol 1995; 76(3): 376–379.
23. Pryor JP, Yates-Bell AJ, Packham DA. Scrotal gangrene after male sterilization. Br Med J 1971; 1(5743): 272.
Labels
Paediatric urologist Urology
Article was published inUrological Journal

2012 Issue 2-
All articles in this issue
- Denosumab rozšiřuje možnosti farmakoterapie kostního postižení pacientů s karcinomem prostaty
- Nejnovější informace v oblasti terapeutických cílů a preparátů pro léčbu karcinomu prostaty rezistentního na kastrační léčbu
- Etiologie a diagnostika nádorů horních močových cest
- Ureteroskopická biopsie tumorů horních cest močových: endoskopické a cytologické techniky
- Technické triky a tipy pro retroperitoneální laparoendoskopickou nefrektomii jedním portem (LESS)
- Chemoterapie karcinomů horních cest močových
- Léčba generalizovaných nádorů ledvin: systémová imunoterapie, paliativní léčba
- Zobrazovací metody, jejich přínos pro zjištění rozsahu onemocnění karcinomem močového měchýře
- Léčba nádorů, které neprorůstají do svaloviny: transuretrální resekce, nové postupy
- Chemoterapie a radioterapie u nádorů močového měchýře
- Léčba metastatických nádorů močového měchýře, systémová chemoterapie, symptomatická léčba
- Antimuskarinika a lékové interakce
- Extrakt ze Serenoa repens při léčbě benigní hyperplazie prostaty
- EAU Guidelines pro vazektomii
- Urological Journal
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Antimuskarinika a lékové interakce
- Zobrazovací metody, jejich přínos pro zjištění rozsahu onemocnění karcinomem močového měchýře
- Chemoterapie a radioterapie u nádorů močového měchýře
- Etiologie a diagnostika nádorů horních močových cest
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career