-
Medical journals
- Career
Divertikulární nemoc
Authors: M. Berková; Z. Berka
Published in: Geriatrie a Gerontologie 2017, 6, č. 1: 23-27
Category: Review Article
Overview
Incidence a prevalence divertikulární choroby s věkem strmě narůstá a v seniorském věku nad 80 let jí je postižena více než polovina populace. V rozvinutých západních zemích postihuje divertikulární nemoc především levostrannou část tlustého střeva a její vznik se dává do souvislosti s málo objemnou stravou a malým množstvím fyzické aktivity, zatímco v africké a asijské populaci je výskyt této choroby malý a bývá postižena pravostranná část tlustého střeva, pravděpodobně na genetickém podkladě. U většiny pacientů je nemoc asymptomatická, u menší části pacientů však způsobuje potíže ve smyslu symptomatické nekomplikované divertikulózy (SUDD) nebo se může projevit komplikovanou divertikulózou, jejíž závažnou formou je akutní divertikulitida se vznikem abscesu, píštěle či peritonitidy při perforaci střeva. Ojediněle byla popsána i obstrukce střevního lumina zánětlivě změněnou střevní stěnou. V léčbě SUDD byly studovány vláknina a její suplementy, lokální antibiotika, mesalazin, probiotika a spasmolytika. V léčbě akutní divertikulitidy je diskutována zejména léčba antibiotiky. V prevenci divertikulární nemoci se zdůrazňuje zdravý životní styl s dostatečným příjmem nerozpustné vlákniny ve stravě a pohybová aktivita.
KLÍČOVÁ SLOVA:
divertikulární nemoc – symptomatická nekomplikovaná divertikulóza (SUDD) – akutní divertikulitida – absces – píštěl – peritonitida – obstrukce střevaEpidemiologie a etiologie
Prevalence a incidence divertikulární nemoci s věkem prudce stoupá. Zatímco ve věku 40 let se divertikulóza vyskytuje u 5 % osob, ve věku 60 let postihuje již kolem 30 % jedinců a ve věku nad 80 let téměř 65 % osob(1). Onemocnění postihuje především populaci v rozvinutých západních zemích, méně často se vyskytuje v zemích Afriky a Asie.
V zemích Evropy a Ameriky je vznik divertikulární nemoci tlustého střeva spojován s konzumací převážně bezezbytkové nebo málo zbytkové stravy a sedavým způsobem života. Divertikulóza v asijské a africké populaci má rozdílnou etiologii, vzniká pravděpodobně na genetickém podkladě.
Patofyziologie
Stěna střevní se skládá z několika vrstev: sliznice (mukózy), submukózy, vrstvy svaloviny (cirkulární a longitudinální) a serózy. Svalová vrstva zajišťuje pohyb a segmentární kontrakce střeva a posun náplně střeva směrem aborálním. V místech, kde se do střevní stěny zanořují cévy, je vrstva svaloviny oslabená, vlákna svaloviny se zde rozestupují, aby vytvořily prostor pro prostup cévy.
Málo zbytková strava vede k tomu, že obsah tlustého střeva je málo objemný a zahuštěný. Pro posun málo objemné a hutnější tráveniny musí svalovina tlustého střeva vyvinout větší úsilí (kontrakce) se zvýšeným intraluminálním tlakem. Při zvýšeném intraluminálním tlaku může dojít k vyklenutí střevní sliznice pod serózu ve fyziologicky oslabených místech střevní stěny. Vyhřeznutím se vytváří váček, divertikl, jehož stěna je tvořena pouze sliznicí a serózou. Až v 90 % je postižena levostranná část tlustého střeva, zejména sigmoideum. Obvyklá velikost divertikulů je kolem 0,5–1 cm. Méně často se setkáváme s divertikuly většími, raritně i s divertikuly gigantickými, jejichž velikost v průměru přesahuje 13 cm a na jejichž vzniku a zvětšování se uplatňuje mechanismus ventilu. Etiologie vzniku divertikulózy v rozvojových zemích je odlišná: divertikulóza se tam objevuje již v mladším věku, vzniká pravděpodobně na genetickém základě, divertikuly jsou pravé (mají všechny vrstvy svaloviny) a postihují především pravostrannou část tlustého střeva.
Klinický obraz
Divertikulární nemoc může mít několik forem(2) (obr. 1):
Image 1. Klinické formy divertikulární nemoci. 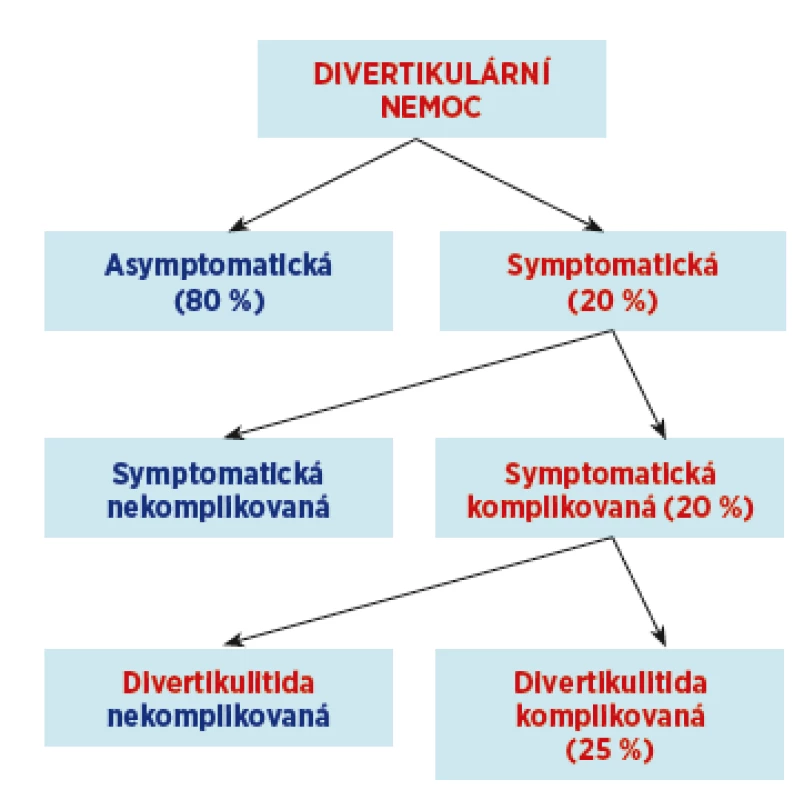
Upraveno podle Elisei W, Tursi A. Annals of Gastroenterology, 2016 1. Asymptomatická divertikulóza
U většiny pacientů je divertikulóza asymptomatická a nečiní svému nositeli žádné obtíže. Bývá náhodným nálezem při koloskopii nebo irigografii.
2. Symptomatická divertikulóza
Až u jedné pětiny osob je divertikulóza provázena klinickými symptomy. Symptomatickou divertikulózu dělíme na nekomplikovanou a komplikovanou.
2a. Symptomatická nekomplikovaná divertikulóza (SUDD)
SUDD je dávána do souvislosti s přemnožením bakterií v divertikulech a dysmikrobií. Zplodiny bakteriálního metabolismu vedou k dráždění střevní stěny a viscerální hypersenzitivitě. Zvýšená produkce plynů (vodík, metan) způsobuje nadýmání, flatulenci, bolesti břicha (kolikovité nebo konstantní) a poruchy vyprazdňování (častěji zácpa). Potíže mohou být dlouhodobé nebo v recidivujících atakách (několikrát do roka). Mohou připomínat dráždivý tračník, se kterým divertikulóza často koinciduje.
Diagnostika SUDD zahrnuje:
Klinické vyšetření – subjektivní potíže pacienta a fyzikální nález mohou být někdy značně nespecifické, proto jsou nezbytná další vyšetření
Laboratorní vyšetření – nejsou zvýšené zánětlivé markery (leukocyty, CRP bez průkazu zánětu)
Další pomocná vyšetření
- koloskopie je nejvhodnější metodou, která divertikulózu odhalí a vyloučí jinou závažnou organickou příčinu;
- irrigografie je vhodná v případech, kdy nelze z nějakých důvodů provést koloskopii;
- ultrazvukové vyšetření pomůže v diferenciální diagnostice vyloučit patologii jiných, zejména solidních orgánů;
- CT břicha rezervujeme pro nejasné případy, které nebyly vysvětleny jinými metodami.
Léčba SUDD
Přestože studií zabývajících se touto problematikou přibývá, často nejsou příliš početné co do počtu respondentů a dostatečně dlouhé v čase, proto jejich výsledky nejsou vždy konzistentní. V léčbě SUDD se zmiňují především:
- vláknina a její suplementy – zatím chybí jednoznačné důkazy o efektu léčby vlákninou, studie jsou malé, výsledky rozporuplné;
- lokální antibiotika – dlouhodobé podávání Normixu (rifaximin) 400 mg 2x denně, v některých studiích až 1200 mg/den vždy po dobu 7 dní v měsíci redukuje střevní flóru (G+, G - aeroby a anaeroby) a zklidňuje symptomatiku SUDD(3, 4, 5). Nevíme však, zda a jak tato modifikace střevní mikroflóry může ovlivnit imunitní systém. Tato léčba není určena pro asymptomatické pacienty. Navíc významně zvyšuje finanční náklady na léčbu SUDD;
- mesalazin – inhibuje některé faktory zánětlivé kaskády (cyklooxygenázu, tromboxan-syntetázu, syntézu IL-1 a volných radikálů). Ve studiích bylo podáváno 2x 400–800 mg denně dlouhodobě kontinuálně nebo cyklicky po 10 dní v každém měsíci, s probiotiky nebo bez nich. Několik studií popsalo pozitivní výsledky s touto léčbou, která je možností volby a lze ji vyzkoušet(6),
- probiotika (živé mikroorganismy) – s touto léčbou je málo průkazných studií (6, 7),
- spasmolytika – tlumí hyperkontraktilitu sigmoidea, ale chybí validní výsledky studií.
2b. Komplikovaná divertikulóza
Kromě obtěžující, avšak nikoli život ohrožující SUDD, se bezmála 20 % symptomatické divertikulózy projeví jako komplikovaná divertikulóza, kdy se jedná především o zánětlivou komplikaci. Průběh akutní divertikulitidy může být nekomplikovaný, ale nejzávažnější formou divertikulární choroby je komplikovaná divertikulitida (absces, penetrace, perforace střeva se vznikem peritonitidy). Samostatnou kapitolou je pak krvácení z divertikulů, které může být chronické, mikroskopické, dlouhodobě latentní, a upozornit na něj může až nález mikrocytární hypochromní anemie. Někdy však může dojít i k většímu krvácení.
Akutní divertikulitis
je zánětlivou komplikací divertikulózy. Na jejím vzniku se podílí zvýšený intraluminální tlak a zahuštěný luminální obsah, který mechanicky traumatizuje stěnu divertikulu, a působení dysmikrobie. Dochází k erozi a zánětlivé reakci. Poškozením stěny střevní a průnikem bakterií vzniká fokální nekróza s mikro - až makroperforací divertikulu. Pro zhodnocení závažnosti onemocnění se v literatuře používá Hincheyho klasifikace (tab. 1)(8).
Table 1. Klasifikace divertikulitidy podle Hincheyho 
Diagnostika divertikulitidy
Klinické vyšetření. Divertikulitida je provázena většími či menšími obtížemi. Většinou na ni upozorní citlivost až bolestivost v levém podbřišku (až u 70 % osob), eventuálně horečnatý stav. Při pravostranné divertikulitidě s bolestmi v pravém podbřišku je nutno v diferenciální diagnostice vyloučit akutní appendicitidu. Divertikulitida může při vzniku pelvické flegmóny také imitovat zánět močových cest. U starých osob jsou však symptomy často nezřetelné nebo velmi málo vyjádřené. Diagnóza provedená jen na základě klinického posouzení je nesprávná až v 33 % případů.
Laboratorní vyšetření. Provádíme standardní vyšetření krevního obrazu s diferenciálním rozpočtem, kde dominuje leukocytóza (nemusí být zřetelná u jedinců pokročilého věku), a biochemické vyšetření, kde bývají zvýšené hodnoty CRP. K celkovému zhodnocení stavu pacienta a vnitřního prostředí vyšetřujeme iontogram, renální a jaterní funkce, v případě horeček či septického stavu hemokultury, event. kultivaci moče.
Další pomocná vyšetření
- Na nativním rentgenovém snímku břicha je abnormální nález u 30 až 50 % pacientů s akutní divertikulitidou. Nacházíme především dilataci tenkého nebo tlustého střeva, nebo dokonce známky ileózního stavu. Pneumoperitoneum bylo popsáno až u 11 % pacientů s akutní divertikulitidou.
- Ultrazvukové vyšetření provedené na kvalitním přístroji může odhalit zesílení stěny tlustého střeva a cystické masy (hmoty). Vyšetření je často limitováno špatnou vyšetřitelností pacienta pro jeho somatickou konstituci, obezitu či plynatost střev.
- Zlatým standardem pro diagnostiku divertikulitidy je CT vyšetření. Umožňuje zhodnocení střeva i mezenteria, což je velmi důležité, neboť divertikulitida je často považována především za extraluminální chorobu, kdy zánět není omezen pouze na stěnu střevní, ale šíří se i do mezenteria. Senzitivita CT vyšetření se udává 69–98% a specificita 75–100%. Nejčastější nálezy na CT břicha při akutní divertikulóze shrnuje podle práce Hulnicka, et al., tab. 2.
Table 2. Nejčastější CT nálezy při akutní divertikulitidě 
Zdroj: Hulnick DH, Megibow AJ, Balthazar EJ, et al. Computed tomography in the evaluation of diverticulitis. Radiology 1984; 152: 491–5. - Irigografie je riziková v akutní fázi divertikulitidy pro možnost úniku kontrastní látky do peritoneální dutiny v přítomnosti perforovaného divertikulu. V případě použití bariové kaše hrozí u perforace střeva smrtelná peritonitida. Proto je podání bariového kontrastu kontraindikováno při podezření na perforaci trávicí trubice. Irrigografie je u akutních případů většinou rezervována pro situace, kde není diagnóza zcela jasná a nelze využít jiné vyšetřovací metody. Její senzitivita je 62–94%, falešně negativní výsledky se udávají ve 2–15 %. Abychom se vyhnuli použití baria, aplikuje se jodová kontrastní látka meglumin (Telebrix Gastro).
- Endoskopie, koloskopie, rektosigmoideoskopie jsou u akutních případů relativně kontraindikovány pro zvýšené riziko perforace (při insuflaci vzduchu). Vyšetření mohou komplikovat další problémy jako spasmus střeva, zúžení střeva prominentní řasou nebo fixace střeva po již dříve prodělaném zánětu (perikolická fibróza).
- Rentgen srdce a plic neopomineme doplnit při nejisté diagnóze nebo při pátrání po vzdálených zánětlivých komplikacích.
Komplikace divertikulitidy
Mezi komplikace divertikulitidy patří obstrukce střeva, absces, perforace, vznik píštěle a krvácení.
Obstrukce. Kompletní obstrukce tlustého střeva u divertikulární nemoci je relativně řídká, častější je obstrukce parciální. Většinou vzniká kombinací několika faktorů:
- edém (střevní stěny, perikolických tkání);
- spasmus střeva;
- zánětlivé změny;
- komprese.
Po opakovaných zánětech divertikulu může vzniknout progresivní fibróza a/nebo striktura střeva, která vede k těsné nebo úplné obstrukci (často obtížné, ale důležité je rozlišit mezi divertiklem indukovanou strikturou a novotvarem).
Absces. Divertikulitida je relativně častou příčinou intraabdominálních abscesů. Na absces upozorní horečka s leukocytózou nebo bez ní navzdory antibiotické terapii, někdy vznik i hmatné rezistence.
Volná perforace divertikulitidy je naštěstí zřídkavá, o to však závažnější. Častěji se vyskytuje u imunokompromitovaných pacientů a její mortalita může dosahovat až 35 %. Ve většině případů vyžaduje urgentní chirurgickou intervenci.
Píštěle (fistuly) se vyskytují zhruba u 2 % pacientů s divertikulitidou. Vznikají spontánní perforací abscesu do přilehlých vnitřních orgánů nebo skrz kůži. Kanál (krček) píštěle je obvykle jeden, ale u 8 % pacientů jsou mnohočetné.
Typy píštělí u divertikulární nemoci:
- kolovezikální – 65 % (může být pneumaturie, fekalurie, hematurie);
- kolovaginální – 25 %;
- kolokutánní – nejsou přesné údaje;
- koloenterální – nejsou přesné údaje.
Diagnostika píštělí může vyžadovat četná vyšetření, ale většinou jsou diagnostikovány za pomocí CT, irigoskopie, vaginoskopie, cystoskopie či přímo fistulografie.
Léčebný přístup u akutní divertikulitidy
Pacienti s mírnou abdominální citlivostí bez jakýchkoli systémových příznaků mohou být léčeni ambulantně. Podává se tekutá dieta akutní fáze (po zlepšení po 2–3 dnech lze postupně stravu navyšovat) a po dobu 7–14 dní antibiotika pokrývající grampozitivní bakterie, gramnegativní bakterie, aeroby i anaeroby(9). Po iniciální terapii se předpokládá zlepšení do 48–72 hodin.
Antibiotika podávaná při ambulantní léčbě akutní divertikulitidy shrnuje tab. 3. K hospitalizaci jsou indikováni pacienti, u kterých nedojde ke zlepšení stavu do 48–72 hodin (perzistující nebo se zvyšující horečka, bolest, leukocytóza po 2–3 dnech), pacienti s těžšími příznaky (1–2 % případů) nebo intolerancí perorální hydratace a staří polymorbidní nebo rizikoví pacienti. Za hospitalizace nepodáváme nic per os (zajistit střevům klid); tekutiny a antibiotika aplikujeme intravenózně. Při velkých bolestech jsou indikována analgetika a spasmolytika. Při zhoršení stavu je nutno pátrat po komplikacích, zejména abscesu a intraabdominální kolekci. Antibiotika pro intravenózní terapii divertikulitidy za hospitalizace uvádějí tab. 4 a 5. Pokud dojde ke zlepšení do 48 hodin, začneme s bezezbytkovou dietou akutní fáze, a jestliže je pacient afebrilní aspoň 24–48 hodin a je patrný pokles leukocytózy, možno přejít z i. v. na p. o. antibiotika.
Table 3. Antibiotika pro ambulantní léčbu divertikulitidy 
Table 4. Antibiotika pro i. v. kombinační léčbu divertikulitidy 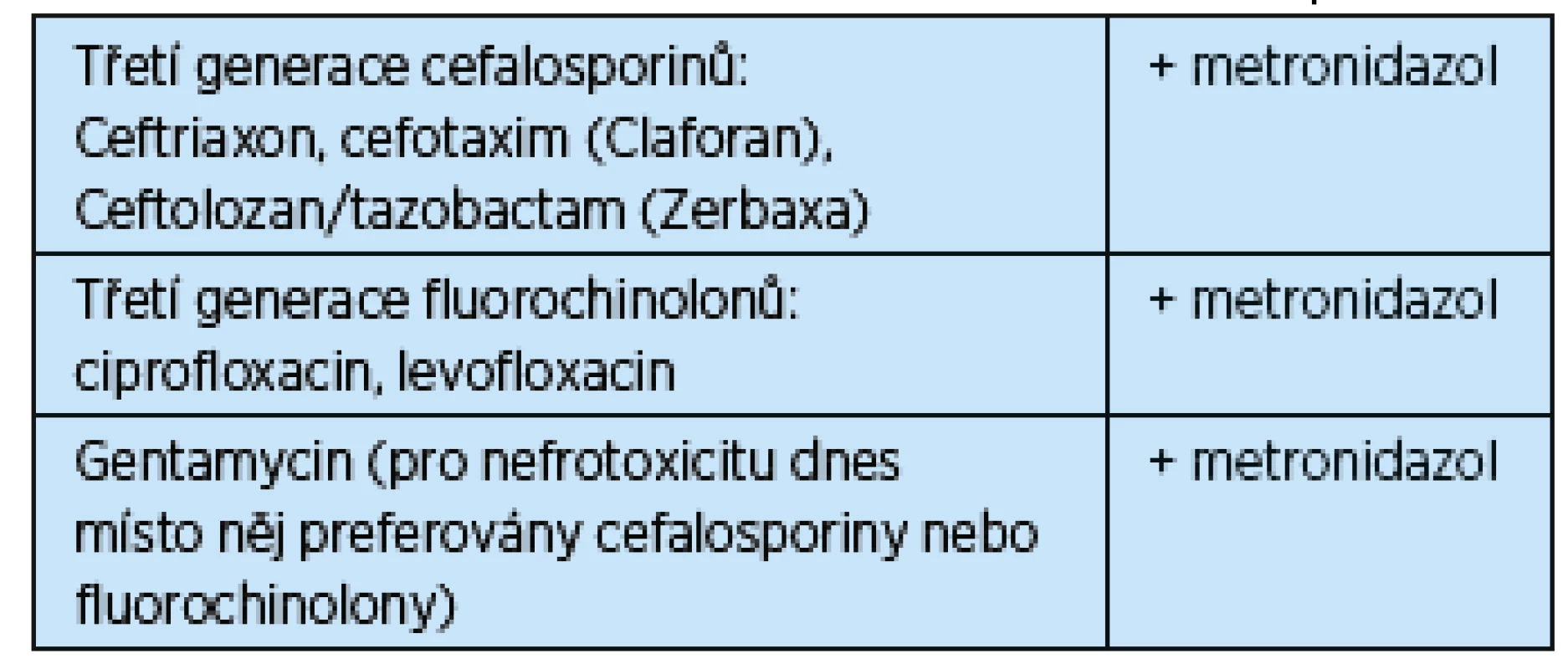
Table 5. Antibiotika pro i. v. monoterapii divertikulitidy 
Pokud se stav nelepší, vyvstává významné podezření z flegmóny nebo abscesu, po kterých je nutno pátrat.
Indikací urgentního chirurgického výkonu je:
- volná perforace střeva s difuzní peritonititidou;
- obstrukce;
- absces nepřístupný perkutánní drenáži;
- fistuly (píštěle);
- klinické zhoršování stavu nebo nemožnost zlepšit stav konzervativní terapií.
Některé studie hledaly odpověď na otázku, zda akutní nekomplikovaná divertikulitida u imunokompetentních osob může být léčena bez antibiotik(10,11, 12). K této úvaze vedla domněnka, že akutní divertikulóza v určitých případech nemusí být infekční, ale aseptický zánět (dráždění střeva, eroze způsobená střevní náplní)(13). Provedené studie zaměřené na terapii divertikulitidy bez antibiotik sledovaly pacienty za hospitalizace, nekomplikovaný průběh byl ověřován CT vyšetřením a při nelepšení nebo zhoršení stavu byla ihned nasazována antibiotická léčba. Z provedených studií nelze tedy zatím zcela generalizovat. Americká gastroenterologická společnost (AGA 2015) doporučuje při ordinaci antibiotik u nekomplikované divertikulitidy postupovat uvážlivě a volit individuální přístup(14). Dosavadní získaná data jsou velmi nízké kvality pro podporu léčby bez antibiotik a další studie ji mohou změnit. Navíc většina pacientů s divertikulitidou v seniorském věku je provázena polymorbiditou, která představuje další významný rizikový faktor pro průběh nemoci. Panel expertů WSES (World Society of Emergency Surgery) doporučil antibiotickou terapii včetně pokrytí gramnegativních bakterií a anaerobů u akutní divertikulitidy potvrzené radiologickými vyšetřovacími metodami a s klinickými projevy systémové infekce(15.
Subakutní divertikulitis
Subakutní forma divertikulitidy se klinicky prezentuje jako mírná až těžká epizoda divertikulitidy s určitou reakcí na antibiotickou a konzervativní terapii, kdy však nedojde k úplnému vyhojení, ale pouze ke zmírnění potíží. Přetrvávají subfebrilie, bolesti v levém podbřišku či změny ve vyprazdňování(16).
Léčba subakutní divertikulitidy
Pokud jsou vyčerpány všechny možnosti antibiotické a konzervativní terapie, přichází v úvahu resekce (většinou sigmoidea), po které se popisuje kompletní vyléčení v 70 % případů.
Prevence divertikulární nemoci
Doporučuje se především zdravý životní styl s dostatečným příjmem nerozpustné vlákniny (zejména celulózy), dostatek ovoce a zeleniny, celozrnné pečivo, ovesné vločky, otruby, celozrnná mouka nebo neloupaná rýže natural (musí se déle vařit). Tato dieta vede k objemnější stolici, která snižuje segmentaci střeva a intrakolický tlak během střevní peristaltiky. Doporučuje se rovněž dostatek fyzické aktivity.
Autoři prohlašují, že nejsou ve střetu zájmů a publikace článku nebyla podpořena farmaceutickou firmou.
MUDr. Marie Berková, Ph.D.,1
MUDr. Zdeněk Berka2
1Geriatrická klinika 1. LF UK a VFN Praha
2II. interní klinika LF UP a FN Olomouc
MUDr. Marie Berková
e-mail: marie.berkova@fnkv.cz
Pracuje na Geriatrické klinice 1. LF UK a VFN a v Léčebně dlouhodobě nemocných FNKV v Praze.
Sources
1. Liu CK, Hsu HH, Cheng SM. Colonic Diverticulitis in the elderly. International Journal of Gerontology 2009; 3(1): 9–15.
2. Elisei W, Tursi A. Recent advances in the treatment of colonic diverticular disease and prevention of acute diverticulitis. Ann Gastroenterol 2016; 29(1): 24–32.
3. Sopeňa F, Lanas A. Management of colonic diverticular disease with poorly absorbed antibiotics and other therapies. Therapeutic advances in gastroenterology 2011; 4(5): 365–374.
4. Latella G, Pimpo MT, Sottili S, et al. Rifaximin improves symptoms of acquired uncomplicated diverticular disease of the colon. Int J Colorectal Dis 2003; 18 : 55–62.
5. Colecchia A, Vestito A, Pasqui F, et al. Efficacy of long term cyclic administration of the poorly absorbed antibiotic rifaximin in symptomatic uncomplicated colonic diverticular disease. World J Gastroenterol 2007; 13 : 264–269.
6. Tursi A, Brandimarte G, Giorgetti GM, Elisei W. Mesalazine and/or Lactobacillus casei in maintaining long-term remission of symptomatic uncomplicated diverticular disease of the colon. Hepatogastroenterology 2008; 55 : 916–920.
7. Lahner E, Esposito G, Zullo A, et al. High-fibre diet and Lactobacillus paracasei in symptomatic uncomplicated diverticular disease. World J Gastroenterol 2012; 18(41): 5918–5924.
8. Hinchey EJ, Schaal PG, Richards GK. Treatment of perforated diverticular disease of the colon. Adv Surg 1978; 12 : 85–109.
9. O´Neill S, Ross P, Mc Garry P, Yalamarthi S. Latest diagnosis and management of diverticulitis. BJMP 2011; 4(4): a443.
10. Chabok A, Påhlman L, Hjern F, Haapaniemi S, Smedh K. AVOD Study Group. Randomized clinical trial of antibiotics in acute uncomplicated diverticulitis. Br J Surg 2012; 99(4): 532–539.
11. Boynton W, Floch M. New strategies for the management of diverticular disease: insights for the clinician. Therap Adv Gastroenterol 2013; 6(3): 205–213.
12. Beckham H, Whitlow CB. The medical and nonoperative treatment of diverticulitis. Clin Colon Rectal Surg 2009; 22(3): 156–160.
13. De Korte N, Kuyvenhoven JP, van der Peet DL, et al. Mild colonic diverticulitis can be treated without antibiotics. A case-control study. Colorectal Dis 2012; 14(3): 325–330.
14. Stollman N, Smalley W, Hirano I. AGA Institute Clinical Guidelines Committee. American Gastroenterological Association Institute Guideline on the Management of Acute Diverticulitis. Gastrenterology 2015; 149(7): 1944–1949.
15. Sartelli M, Catena F, Ansaloni L, et al. WSES Guidelines for the management of acute left sided colonic diverticulitis in the emergency setting. World Journal of Emergency Surgery 2016; 11 : 37.
16. Murphy T, Hunt RH, Fried M, Krabshuis JH. Diverticular Disease. World Gastroenterology Organisation Practice Guideline, 2007. Dostupné z: http://www.worldgastroenterology.org.
Labels
Geriatrics General practitioner for adults Orthopaedic prosthetics
Article was published inGeriatrics and Gerontology

2017 Issue 1-
All articles in this issue
- Nová evropská doporučení pro management pacientů vyššího věku s chronickým onemocněním ledvin ve stadiu 3b a vyšším (eGFR < 45 ml/min/1,73 m2)
- Konzervativní léčení seniorů s chronickým onemocněním ledvin ve stadiu CKD 3b a vyšším
- Divertikulární nemoc
- Hodnocení kvality života u pacientů vyššího věku se sarkopenií: vývoj a validace české verze dotazníku SarQoL®
- Nečekané „vyléčení“ u geriatrického pacienta s makroadenomem hypofýzy
- Nutriční potřeba při léčbě chronických defektů u geriatrického pacienta
-
Z historie péče o chudé a chronicky nemocné v Praze.
Chudobinec sv. Bartoloměje a Chorobinec Na Karlově.
- Geriatrics and Gerontology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Divertikulární nemoc
- Konzervativní léčení seniorů s chronickým onemocněním ledvin ve stadiu CKD 3b a vyšším
- Hodnocení kvality života u pacientů vyššího věku se sarkopenií: vývoj a validace české verze dotazníku SarQoL®
-
Z historie péče o chudé a chronicky nemocné v Praze.
Chudobinec sv. Bartoloměje a Chorobinec Na Karlově.
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career


