-
Medical journals
- Career
Vulvodynie a perzistentní vulvární bolest – diagnostika, terapie a role laserové vaporizace
Authors: R. Chmel jr.; N. Chubanovová; Z. Pastor
Authors‘ workplace: Gynekologicko-porodnická klinika 2. LF UK a FN Motol a Homolka, Praha
Published in: Ceska Gynekol 2026; 91(2): 124-130
Category:
doi: https://doi.org/10.48095/cccg2026124Overview
Přehledový článek shrnuje problematiku perzistentní vulvární bolesti a vulvodynie. Vulvodynie je definována jako chronická vulvární bolest trvající nejméně 3 měsíce bez identifikovatelné příčiny. Je charakterizována zvýšenou senzitivitou tkání vulvy a poševní předsíně, neuroproliferací, zvýšenou vaskularizací a strukturálními změnami sliznice. Naproti tomu perzistentní vulvární bolest je zpravidla podmíněna specifickým, identifikovatelným onemocněním. Oba typy bolestí se mohou vzájemně kombinovat. Práce komentuje aktuální klasifikaci vulvárních bolestí podle současných mezinárodních doporučení a shrnuje základní principy diferenciální diagnostiky i terapeutické možnosti. Poukazuje na nutnost komplexního multidisciplinárního přístupu zahrnujícího lokální i systémovou farmakoterapii, fyzioterapii, psychoterapii a v indikovaných případech i chirurgickou léčbu. Článek se zaměřuje na perspektivní terapeutické modality v léčbě vulvodynie, zejména na různé typy laserové terapie. Práce je doplněna kazuistikou pacientky s provokovanou vestibulodynií léčené metodou laserové ablativní vaporizace.
Klíčová slova:
chronická bolest – laserová terapie – vulvodynie – perzistentní vulvární bolest – vestibulodynie
Úvod
Bolesti vulvy představují často opomíjený klinický problém. Bývají nedostatečně rozpoznány, chybně diagnostikovány nebo zcela ignorovány [1]. Při jejich řešení převažuje mnohdy mechanistický přístup s nedostatečným zohledněním psychosomatických souvislostí [2]. Populační studie odhadují prevalenci bolestí vulvy přibližně na 8 % [3]. Tato onemocnění negativně ovlivňují kvalitu života, sexuální funkce i reprodukční potenciál žen [4]. Vulvární bolesti rozdělujeme do dvou základních kategorií:
- perzistentní vulvární bolest způsobenou specifickým onemocněním;
- vulvodynii s idiopatickou etiologií.
Oba typy obtíží se mohou vzájemně kombinovat – např. u žen s bolestmi na podkladě specifického onemocnění (např. lichen sclerosus) může být současně přítomna i vulvodynie [5]. Některé studie uvádějí, že pouze 60 % žen s bolestmi vulvy vyhledá odbornou pomoc; až 30 % pacientek navštíví více lékařů k ověření diagnózy a u přibližně 40 % žen zůstává problém nediagnostikován [6]. U vulvodynie nejsou patrné klinické projevy infekčního ani dermatologického onemocnění a laboratorní vyšetření bývají negativní. Naproti tomu u perzistentní vulvární bolesti je příčina obvykle identifikovatelná. Terapie bolestí vulvy bývá dlouhodobá a její efektivita je často nejistá [7]. Diagnóza vulvodynie je většinou stanovena per exclusionem [8]. Jejím nejčastějším podtypem u premenopauzálních žen je provokovaná vestibulodynie (PVD – provoked vestibulodynia) [9–11], která je popisována jako bodavý nebo pálivý pocit během vaginální penetrace [12]. Současná terminologie vulvární bolesti již není založena na tradovaném zánětlivém modelu onemocnění (vulvární vestibulární syndrom, resp. vestibulitida), ale je chápána v širším holistickém kontextu [5,7]. U bolestí způsobených známým faktorem se snažíme o jeho odstranění. U vulvodynie však univerzální léčebný postup neexistuje. Strategie léčby se řídí klinickými projevy a jejich charakterem a zahrnuje režimová opatření, farmakoterapii, rehabilitační a fyzikální metody, psychoterapeutické intervence i chirurgická řešení. K perspektivním možnostem léčby patří různé techniky laserové terapie [13–19]. Cílem našeho sdělení je podat systematický a kritický přehled aktuálních poznatků o etiopatogenezi, terminologii, diferenciální diagnostice a možnostech terapie vulvárních bolestí. Práce je doplněna kazuistikou pacientky s PVD léčené metodou laserové ablativní vaporizace.
Terminologie a klasifikace perzistentní vulvární bolesti a vulvodynie
Do druhé poloviny 20. století byla vulvární bolest považována za nespecifický symptom bez jasně definované nozologické jednotky a bývala připisována infekčním, dermatologickým či psychogenním příčinám. Ke konceptualizaci těchto stavů významně přispěl v roce 1987 Friedrich, který popsal nozologickou entitu vulvárního vestibulárního syndromu (VVS). Ten definoval jako triádu klinických znaků, které považoval za projevy idiopatického neinfekčního zánětu (vestibulitidy) [20]:
- lokalizovanou bolest vestibula;
- pozitivní cotton-swab test;
- erytém vestibula.
Tato koncepce byla později zpochybněna a termín VVS byl postupně opuštěn. Nahrazení sufixu „-itis“ příponou „-dynia“ deklarovalo zásadní posun v chápání těchto obtíží – od zánětlivého paradigmatu k pojetí chronického bolestivého syndromu bez jednoznačného strukturálního korelátu [5]. Na tomto základě byla vulvární bolest rozdělena do dvou základních kategorií [8]:
- bolest vulvy při specifickém onemocnění;
- vulvodynie jako chronická bolest bez prokazatelné příčiny.
Současná terminologie vychází z konsenzu ISSVD (International Society for the Study of Vulvovaginal Disease), ISSWSH (International Society for the Study of Women‘s Sexual Health) a IPPS (International Pelvic Pain Society) z roku 2015 (tab. 1) [5]. Mezinárodní klasifikace nemocí (MKN-11) sice pojem vulvodynie explicitně neuvádí, avšak položka „chronické primární bolesti vulvy“ (MG30.02) se s ním obsahově jednoznačně překrývá [21,22]. Její zařazení do kapitoly chronických bolestí odráží moderní bio-psycho-sociální model bolesti. Sekundární vulvární bolest zůstává v MKN-11 součástí gynekologické nozologie. Vulvodynie není chápána jako uniformní klinická entita, nýbrž jako heterogenní skupina částečně se překrývajících symptomů. Reklasifikace z roku 2015 zachovává základní dichotomii mezi bolestí vulvy při specifickém onemocnění a vulvodynií. Vulvodynie je definována jako bolest vulvy trvající nejméně 3 měsíce bez jasně identifikovatelné příčiny, přičemž mohou být přítomny potenciálně přidružené patofyziologické faktory. Pro klinickou stratifikaci je hodnocena podle lokalizace bolesti, vztahu k provokaci, charakteru nástupu obtíží a časového průběhu. Rozlišujeme formu primární a sekundární (tab. 1) [5]. Konsenzuální klasifikace navíc systematizuje potenciální biologické, neurologické, muskuloskeletální a psychosociální faktory asociované s vulvodynií (tab. 2), což umožňuje individualizovanou patofyziologickou diagnostickou rozvahu i cílenou terapeutickou intervenci. Historický termín VVS je v současnosti označován jako provokovaná vestibulodynie (PVD). Ta je definována jako lokalizovaná forma vulvodynie charakterizovaná bolestí vestibula indukovanou dotykem, tlakem či penetrací po dobu nejméně 3 měsíců. Klinicky se manifestuje pálivou, bodavou či řezavou bolestí při absenci průkazného infekčního, zánětlivého či strukturálního onemocnění, přičemž erytém nemusí být přítomen [5,7]. Obtíže mohou být vyvolány i běžnými denními aktivitami. PVD může vzniknout i bez jasně definovatelné vyvolávající příčiny [23].
Diagnostika perzistentní vulvární bolesti a vulvodynie
Diagnostika vulvární bolesti je obtížná vzhledem k variabilitě symptomů, jejich fluktuaci v čase a multifaktoriální etiopatogenezi. Cílem diagnostického procesu je vyloučení identifikovatelné příčiny bolesti, určení jejího typu a stanovení optimálního terapeutického postupu. Anamnéza je zaměřena na charakter bolesti (přítomnost v klidu či při dotyku), její lokalizaci (lokalizovaná vs. generalizovaná), časový průběh, spontánní či vyprovokovaný začátek obtíží, přítomnost komorbidit a psychosexuálních faktorů. Součástí vyšetření je rovněž zhodnocení předchozí léčby a jejího efektu. Klinické vyšetření zahrnuje aspekci zevního genitálu, cotton-swab test k mapování bolestivých oblastí, palpaci tříselných uzlin a vyšetření svalů pánevního dna se zhodnocením jejich tonu a případné myofasciální bolestivosti. Dále hodnotíme trofiku a stav kůže a sliznic, vestibulární žlázy, charakter poševního prostředí a jeho pH. V indikovaných případech doplňujeme kolposkopické vyšetření či punch biopsii k vyloučení vulvární intraepiteliální neoplazie. V rámci diferenciální diagnostiky je nutné vyloučit sexuálně přenosné infekce, záněty močových cest, dermatologická onemocnění, neurologické příčiny, hormonální dysbalance i strukturální či posttraumatické změny. Při negativních nálezech a přetrvávající bolesti stanovujeme diagnózu vulvodynie, která však může zahrnovat i latentní přidružené faktory a v průběhu času být překvalifikována na bolest vulvy při specifickém onemocnění. U lokalizované provokované vestibulodynie je zásadní rozlišit, zda se jedná o bolest nociceptivní (periferní, tkáňovou), nebo neuropatickou. Nociceptivní bolest vzniká v patologicky změněné tkáni na podkladě zánětu či mikrotraumat, bývá lokalizovaná a vyvolaná tlakem, dotykem nebo penetrací, pacientkami je často popisována jako pocit řezání či „otevřené rány“. Naproti tomu neuropatická bolest je důsledkem poškození nebo senzibilizace nervových vláken či jejich zakončení a nevzniká primárně ve sliznici. Často je přítomna i bez dotyku, má charakter pálení či „elektrizování“, bývá kontinuální, může vystřelovat nebo měnit lokalizaci. Podle charakteru bolesti volíme odpovídající terapeutickou strategii [2,5,24,25].
Terapie perzistentní vulvární bolesti a vulvodynie
Univerzální léčebné schéma vulvární bolesti neexistuje. Terapie má být individualizovaná, stupňovitá a multioborová. Základem je edukace pacientky, vysvětlení povahy onemocnění a realistické nastavení terapeutických cílů. Režimová a podpůrná opatření vycházejí z omezení mechanického a chemického dráždění vulvy. Farmakologická léčba se řídí typem bolesti. U nociceptivní bolesti při zánětlivých změnách podáváme antibiotika, případně kortikosteroidy, lokální anestetika, kyselinu hyaluronovou i reepitelizační přípravky. K ovlivnění neuropatické bolesti používáme především antidepresiva a antiepileptika. U pacientek s hypertonií svalů pánevního dna je indikována specializovaná fyzioterapie a různé techniky zaměřené na uvolnění svalového napětí. Lze využít také akupunkturu, aplikaci botulotoxinu, elektrostimulaci, biofeedback, povrchovou elektromyografii nebo terapii extrakorporální rázovou vlnou [5,26]. Nedílnou součástí komplexního přístupu jsou psychosexuální intervence zaměřené na snižování úzkosti, depresivních symptomů a sexuálních dysfunkcí. Chirurgická léčba je indikována u refrakterních případů při selhání konzervativní terapie jako metoda ultimum refugium. Řadíme k ní vestibulektomii, perineoplastiku (při postižení zadní komisury) a operační výkony s cílem denervace zevního genitálu (Hornova a Mehringova operace). Některé práce uvádějí úspěšnost vestibulektomie v rozmezí 70–95 % [27]. Dlouhodobé sledování pacientek po tomto výkonu ukazuje přetrvávání terapeutického efektu i více než 10 let po operaci [5,28]. Chirurgické metody jsou však zatíženy rizikem sekundárního hojení, tvorby keloidních jizev a v některých případech i porušením anatomické integrity.
Možnosti laserové terapie vulvárních bolestí
Jednotlivé typy laserových přístrojů se liší mechanizmem účinku, bezpečnostním profilem i klinickým efektem. V léčbě vulvárních bolestí se v současnosti uvažuje o využití laserové terapie ve třech základních modalitách:
1. Nízkovýkonové neablativní lasery (LLLT, PBM – photobiomodulation) působí prostřednictvím fotobiomodulačního efektu, kterým ovlivňují nervovou aktivitu, zánětlivé procesy a tkáňovou mikrocirkulaci. Jsou vhodné zejména k ovlivnění neuropatické složky vulvodynie a vyznačují se příznivým poměrem mezi potenciální účinností a bezpečností.
2. Ablativní lasery (CO₂, Er: YAG – erbium: yttrium-aluminium-garnet) představují vysoce energetické systémy určené k tkáňové ablaci a remodelaci. Jednotlivé typy se liší především hloubkou průniku do tkáně, rozsahem tepelného poškození a délkou hojení. Laser Er: YAG je obecně považován za šetrnější a přesnější, s rychlejší rekonvalescencí, zatímco CO₂ laser má výraznější efekt v hlubších vrstvách tkáně, avšak za cenu delší doby hojení a vyššího rizika nežádoucích účinků.
3. Neablativní vysokovýkonové lasery využívají především tepelný efekt bez porušení povrchu sliznice a jejich cílem je dosažení tkáňové remodelace bez vlastní ablace.
Z hlediska současných poznatků má u vulvodynie největší léčebný potenciál nízkovýkonová fotobiomodulace. Použití ablativních laserů a laserové vaporizace zatím není rozšířené a je dokumentováno pouze v menších souborech pacientek s vulvodynií [14,15,17,24,25,29].
Kazuistika
Čtyřiadvacetiletá pacientka byla po dobu 2 let sledována pro primární provokovanou intermitentní vestibulodynii. Obtíže se projevovaly bolestí při manipulaci v oblasti poševního vchodu, dyspareunií, vaginizmem a diskomfortem při nošení těsného oděvu. Potíže vznikly náhle, bez zjevné vyvolávající příčiny. Během mikce pacientka udávala pálení a řezání, které často vedly k exacerbaci vestibulární bolesti. Přestože infekce močových cest nebyla mikrobiologickými vyšetřeními nikdy prokázána, pacientka byla opakovaně léčena antibiotiky. Podstoupila cystoskopii s normálním nálezem. Psychoterapie ani rehabilitace pánevního dna nevedly ke zlepšení obtíží. Pacientka měla pouze jednoho sexuálního partnera, s nímž do vzniku potíží vedla uspokojivý sexuální život. Gynekologická anamnéza byla bez závažných onemocnění, netrpěla vaginálními infekcemi, dlouhodobě užívala kombinovanou hormonální antikoncepci. Opakovaná gynekologická vyšetření potvrdila fyziologické nálezy. Kromě antibiotik byla léčena lokálními chemoterapeutiky, anestetiky, probiotiky a epitelizačními přípravky, avšak bez klinického efektu. Při vstupním vyšetření na našem pracovišti byl přítomen semilunární erytém a hyperemie sliznice vestibula. Drobné vestibulární žlázky byly zduřelé a okolní sliznice vykazovala známky reaktivní hyperplazie (obr. 1). Cotton-swab test byl pozitivní v rozsahu od 4 do 8 hod. Digitální vaginální vyšetření prokázalo hypertonus bulbokavernózních svalů s výraznou algickou reakcí a silnou kontrakcí distální vaginy. Poševní mikroflóra i pH byly v mezích fyziologických hodnot. Kolposkopické vyšetření neprokázalo prekancerózní změny. Pro selhání dosavadní konzervativní terapie byla indikována laserová vaporizace poševního vestibula. Výkon byl proveden CO₂ laserem v pulzním režimu při výkonu 10 W v celkové anestezii v rozsahu senzitivní oblasti (obr. 2). Jeden měsíc po výkonu došlo k výraznému ústupu bolestí. Ošetřená oblast byla plně epitelizována, bez známek erytému či edému, při doteku pouze s mírně zvýšenou citlivostí (obr. 3). Dva měsíce po výkonu byl cotton-swab test negativní v celém rozsahu vestibula, přetrvávala však zvýšená tonizace perivaginálních svalů. Makroskopický i kolposkopický nález odpovídal fyziologickému obrazu sliznice poševní předsíně (obr. 4). Pacientka subjektivně hodnotila zlepšení obtíží o 60–70 %. S partnerem zahájila nekoitální sexuálně stimulační aktivity a nadále pokračuje v psychosexuální párové terapii a rehabilitaci zaměřené na normalizaci zvýšeného svalového napětí.
Image 1. Vstupní vyšetření pacientky s PVD před operací. Fig. 1. Initial preoperative evaluation of a patient with PVD. 
Image 2. Nález 1. den po laserové vaporizaci. Fig. 2. Postoperative findings on day 1 following laser vaporisation. 
Image 3. Stav 1 měsíc po operaci. Fig. 3. Clinical status 1 month postoperatively. 
Image 4. Nález 2 měsíce po operaci. Fig. 4. Clinical status 2 months postoperatively. 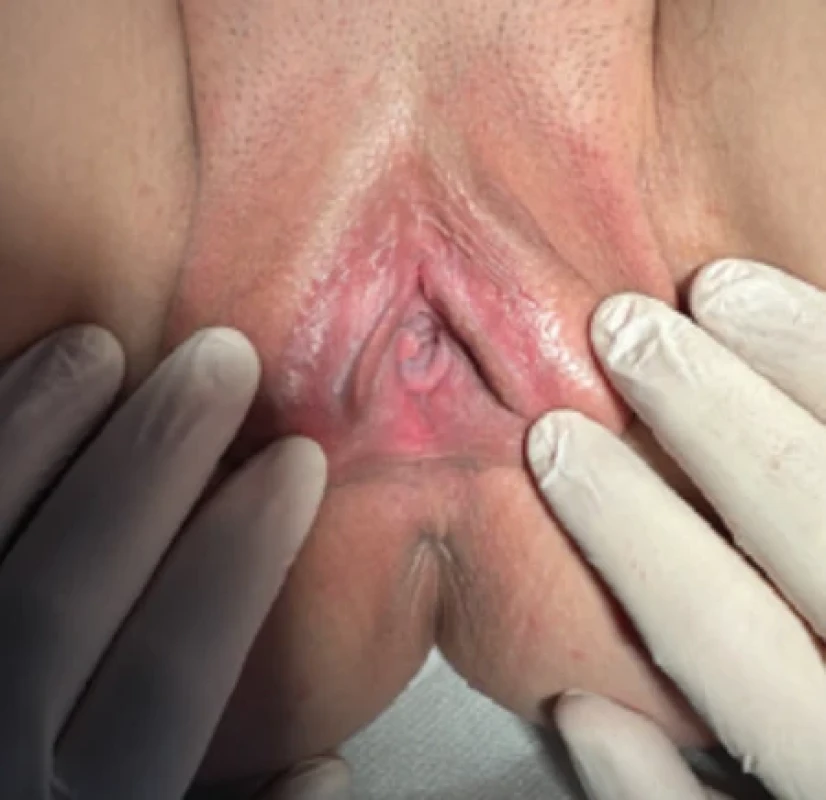
Diskuze
Vzhledem ke komplexní a heterogenní patofyziologii vulvodynie dosud neexistuje jednotný standardizovaný terapeutický postup a odpověď na léčbu zůstává vysoce individuální. Navzdory širokému spektru konzervativních terapeutických modalit není v současnosti k dispozici metoda s jednoznačně konzistentními a reprodukovatelnými výsledky [30]. Provokovaná vestibulodynie je navíc v klinické praxi často mylně diagnostikována jako recidivující infekce, což vede k opoždění adekvátní léčby.
U významné části pacientek se uplatňuje periferní i centrální senzitivizace s rozvojem hyperalgezie a alodynie, které vedou k perzistenci bolestivých projevů i při minimální mechanické stimulaci [31]. Tento patofyziologický koncept poskytuje racionální teoretický rámec pro lokálně destruktivní nebo remodelační terapeutické zásahy cílené na patologicky senzitivní tkáň vestibula. Rostoucí množství důkazů poukazuje na klíčovou roli malých vestibulárních žláz, v jejichž okolí se nachází zvýšená denzita mastocytů, imunitních buněk a mediátorů podporujících periferní nociceptivní aferentaci [32–36]. Tyto změny mohou přispívat k udržování patologické nociceptivní aferentace. Buněčné vlastnosti těchto struktur navíc zahrnují neuroendokrinní mechanizmy související s modulací nervového přenosu [36]. Chirurgická léčba, zejména vestibulektomie, zůstává podle některých studií nejúčinnější terapeutickou modalitou u vybraných pacientek s PVD refrakterní na konzervativní léčbu. Některé studie udávají 52–93% úspěšnost, ale jedná se o invazivní výkon spojený s nezanedbatelnou morbiditou a potenciálním dopadem na anatomii i funkci vaginálního vestibula [37]. V tomto kontextu představují ablativní techniky využívající CO₂ a Er: YAG laser racionální terapeutický kompromis mezi konzervativním a radikálně chirurgickým přístupem. Tyto metody umožňují cílenou ablaci patologicky senzitivní tkáně s minimálním poškozením okolních struktur a současně podporují remodelaci epitelu, což může vést ke snížení periferní nociceptivní aferentace. Dostupná data vycházejí převážně z menších souborů pacientek, ale publikované výsledky jsou konzistentně příznivé ve smyslu redukce bolesti a zlepšení sexuálních funkcí [38].
Závěr
Prezentovaný případ naznačuje, že laserová vaporizace vaginálního vestibula může u pečlivě vybraných pacientek s provokovanou vestibulodynií představovat efektivní a minimálně zatěžující terapeutickou možnost vedoucí k rychlé úlevě od obtíží bez výskytu závažných komplikací. Přínosem této metody není pouze redukce bolesti, ale i obnovení tolerance dotyku v oblasti vestibula, což umožňuje následnou komplexní léčbu zaměřenou na muskuloskeletální a psychosexuální složku onemocnění. Laserovou terapii sice nelze v současnosti považovat za standardní léčebný postup, nicméně naše pozorování podporuje úvahy o jejím využití u pečlivě indikovaných pacientek. K jejímu zařazení do standardních terapeutických algoritmů jsou však nezbytné další prospektivní randomizované studie na větších souborech pacientek.
Sources
1. Xie Y, Shi L, Xiong X et al. Economic burden and quality of life of vulvodynia in the United States. Curr Med Res Opin 2012; 28 (4): 601–608. doi: 10.1185/03007995.2012.666963.
2. Kestřánek J, Matula V, Pidrman V et al. Nový pohled na problematiku vulvodynie. Ceska Gynekol 2010; 75 (6): 521–526.
3. Harlow BL, Kunitz CG, Nguyen RH et al. Prevalence of symptoms consistent with a diagnosis of vulvodynia: population-based estimates from 2 geographical regions. Am J Obstet Gynecol 2014; 210 (1): 40.e1–40.e8. doi: 10.1016/j.ajog.2013.09.033.
4. Pukall CF. Primary and secondary provoked vestibulodynia: a review of overlapping and distinct factors. Sex Med Rev 2016; 4 (1): 36–44. doi: 10.1016/j.sxmr.2015.10.012.
5. Bornstein J, Goldstein AT, Stockdale CK et al. 2015 ISSVD, ISSWSH and IPPS consensus terminology and classification of persistent vulvar pain and vulvodynia. Obstet Gynecol 2016; 127 (4): 745–751. doi: 10.1097/AOG.00000 00000001359.
6. Harlow BL, Stewart EG. A population-based assessment of chronic unexplained vulvar pain: have we underestimated the prevalence of vulvodynia? J Am Med Womens Assoc (1972) 2003; 58 (2): 82–88.
7. Chalmers KJ, Madden VJ, Hutchinson MR et al. Local and systemic inflammation in localized, provoked vestibulodynia: a systematic review. Obstet Gynecol 2016; 128 (2): 337–347. doi: 10.1097/AOG.0000000000001510.
8. Moyal-Barracco M, Lynch PJ. 2003 terminology and classification of vulvodynia: a historical perspective. J Reprod Med 2004; 49 (10): 772–777.
9. Harlow BL, Vazquez G, MacLehose RF et al. Self-reported vulvar pain characteristics and their association with clinically confirmed vestibulodynia. J Womens Health 2009; 18 (9): 1333–1340. doi: 10.1089/jwh.2008.1032.
10. Corsini-Munt S, Rancourt KM, Dubé JP et al. Vulvodynia: a consideration of clinical and methodological research challenges and recommended solutions. J Pain Res 2017; 10 : 2425–2436. doi: 10.2147/JPR.S126259.
11. Schlaeger JM, Glayzer JE, Villegas-Downs M et al. Evaluation and treatment of vulvodynia: state of the science. J Midwifery Womens Health 2023; 68 (1): 9–34. doi: 10.1111/jmwh.13456.
12. Lev-Sagie A, Witkin SS. Recent advances in understanding provoked vestibulodynia. F1000Res 2016; 5 : 2581. doi: 10.12688/f1000 research.9603.1.
13. Goldstein SW, Goldstein I, Kim NN et al. Safety and efficacy of fractional CO₂ laser treatment to the vestibule: a randomized, double-blind, sham-controlled prospective 3-site clinical study in women with vestibular pain. J Sex Med 2023; 20 (6): 800–812. doi: 10.1093/jsxmed/qdac053.
14. Jackman VA, Bajzak K, Rains A et al. Physical modalities for the treatment of localized provoked vulvodynia: a scoping review of the literature from 2010 to 2023. Int J Womens Health 2024; 16 : 769–781. doi: 10.2147/IJWH.S445167.
15. Lev-Sagie A, Kopitman A, Brzezinski A. Low--level laser therapy for the treatment of provoked vestibulodynia: a randomized, placebo--controlled pilot trial. J Sex Med 2017; 14 (11): 1403–1411. doi: 10.1016/j.jsxm.2017.09.004.
16. Morin M, Paré J, Dumont V et al. A randomized prospective pilot study investigating the feasibility and effects of high intensity laser therapy for women with vulvodynia. J Sex Med 2022; 19 (Suppl 3): S1. doi: 10.1016/j.jsxm.2022.05.008.
17. Murina F, Karram M, Salvatore S et al. Fractional CO₂ laser treatment of the vestibule for patients with vestibulodynia and genitourinary syndrome of menopause: a pilot study. J Sex Med 2016; 13 (12): 1915–1917. doi: 10.1016/j.jsxm.2016.10.006.
18. Santangelo G, Ruggiero G, Murina F et al. Vulvodynia: a practical guide in treatment strategies. Int J Gynaecol Obstet 2023; 163 (2): 510–520. doi: 10.1002/ijgo.14815.
19. Starzec-Proserpio M, Grigol Bardin M, Morin M. Not all lasers are the same: a scoping review evaluating laser therapy for vulvodynia. Sex Med Rev 2024; 12 (1): 14–25. doi: 10.1093/sxmrev/qead039.
20. Friedrich EG Jr. Vulvar vestibulitis syndrome. J Reprod Med 1987; 32 (2): 110–114.
21. World Health Organization. International Classification of Diseases for Mortality and Morbidity Statistics, 11th revision. Geneva: WHO 2019.
22. Pastor Z, Jonášová M. Co přinesla nová klasifikace MKN-11 v kategorizaci ženských sexuálních dysfunkcí? Ceska Gynekol 2022; 87 (6): 432–439. doi: 10.48095/cccg2022432.
23. Bajzak K, Rains A, Bishop L et al. Pharmacological treatments for localized provoked vulvodynia: a scoping review. Int J Sex Health 2023; 35 (3): 427–443. doi: 10.1080/19317611.2023. 2222114.
24. Rosen NO, Bergeron S, Pukall CF. Recommendations for the study of vulvar pain in women, part 1: review of assessment tools. J Sex Med 2020; 17 (2): 180–194. doi: 10.1016/j.jsxm.2019.10.023.
25. Rosen NO, Bergeron S, Pukall CF. Recommendations for the study of vulvar pain in women, part 2: methodological challenges. J Sex Med 2020; 17 (4): 595–602. doi: 10.1016/j.jsxm.2019.12.018.
26. Hurt K, Švestková O, Halaška M et al. Extra--korporeální rázová vlna v léčbě vulvodynie: studie proveditelnosti. Actual Gyn 2019; 11 : 18–22.
27. Swanson CL, Rueter JA, Olson JE et al. Localized provoked vestibulodynia: outcomes after modified vestibulectomy. J Reprod Med 2014; 59 (3–4): 121–126.
28. David A, Borstein J. Evaluation of long-term surgical success and satisfaction after vestibulectomy. J Low Genit Tract Dis 2020; 24 (4): 399–404. doi: 10.1097/LGT.0000000000000552.
29. Goldstein AT, Klingman D, Christopher K et al. Surgical treatment of vulvar vestibulitis syndrome: outcome assessment derived from a postoperative questionnaire. J Sex Med 2006; 3 (5): 923–931. doi: 10.1111/j.17 43-6109.2006.00303.x.
30. Davis SN, Bergeron S, Binik YM et al. Women with provoked vestibulodynia experience clinically significant reductions in pain regardless of treatment. J Sex Med 2013; 10 (12): 3080–3087. doi: 10.1111/jsm.12309.
31. Basson R, Driscoll M, Correia S. When sex is always painful: provoked vestibulodynia. BCMJ 2016; 58 (2): 77–81.
32. Galli SJ, Nakae S, Tsai M. Mast cells in the development of adaptive immune responses. Nat Immunol 2005; 6 (2): 135–142. doi: 10.1038/ni1158.
33. Woolf CJ, Mannion RJ. Neuropathic pain: aetiology, symptoms, mechanisms, and management. Lancet 1999; 353 (9168): 1959–1964. doi: 10.1016/S0140-6736 (99) 01307-0.
34. Perelmuter S, Giovannetti O, Tomalty D. Review of the vestibular glands: functional anatomy, clinical significance, and role in sexual function. Sex Med Rev 2025; 13 (4): 687–697. doi: 10.1093/sxmrev/qeaf027.
35. Bornstein J, Goldschmid N, Sabo E. Hyperinnervation and mast cell activation as histopathologic diagnostic criteria for vulvar vestibulitis. Gynecol Obstet Invest 2004; 58 (3): 171–178. doi: 10.1159/000079663.
36. Warner TF, Tomic S, Chang CK. Neuroendocrine cell–axonal complexes in the minor vestibular gland. J Reprod Med 1996; 41 (6): 397–402.
37. Saçıntı KG, Razeghian H, Bornstein J. Surgical treatment for provoked vulvodynia: a systematic review. J Low Genit Tract Dis 2024; 28 (4): 379–390. doi: 10.1097/LGT.0000000000 000834.
38. Bohm-Starke K, Wilbe Ramsay K, Lytsy P et al. Treatment of provoked vulvodynia: a systematic review. J Sex Med 2022; 19 (5): 789–808. doi: 10.1016/j.jsxm.2022.02.008.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicine
Article was published inCzech Gynaecology

2026 Issue 2-
All articles in this issue
- Vliv angiogenních faktorů a mateřské endoteliální dysfunkce na výsledek těhotenství
- Kryokonzervace oocytů pro zachování ženské plodnosti
- vNOTES hysterektomie snižuje míru laparotomie u obezity III. stupně – retrospektivní srovnávací studie
- Perinatální výsledky u těžké preeklampsie s peritoneálním ascitem – zkušenosti z jednoho terciárního centra
- Epidemiologie obezity v těhotenství v České republice – demografické souvislosti a klinické dopady
- Endometriom Bartholinovy žlázy
- Vulvodynie a perzistentní vulvární bolest – diagnostika, terapie a role laserové vaporizace
- Klinicky významné histopatologické charakteristiky a biomarkery karcinomu endometria
- Limity skríningu a prevencie preeklampsie v populácii žien po metódach asistovanej reprodukcie
- Vliv vybraných rozměrů struktur pánevního dna na průběh porodu – přehled literatury
- Doporučení ESGO/ISUOG pro jehlové biopsie v onkogynekologii – upravená verze
- Zemřel doc. MUDr. Jaroslav Feyereisl, CSc. – bývalý ředitel Ústavu pro péči o matku a dítě
- Czech Gynaecology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Vliv angiogenních faktorů a mateřské endoteliální dysfunkce na výsledek těhotenství
- Vliv vybraných rozměrů struktur pánevního dna na průběh porodu – přehled literatury
- Kryokonzervace oocytů pro zachování ženské plodnosti
- Perinatální výsledky u těžké preeklampsie s peritoneálním ascitem – zkušenosti z jednoho terciárního centra
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career