-
Medical journals
- Career
Borderline ovariální tumory
Authors: Luboš Minář; H. Al-Awad; E. Jandáková
Authors‘ workplace: Gynekologicko-porodnická klinika LF MU a FN Brno 1; Ústav patologie LF MU a FN Brno 2
Published in: Prakt Gyn 2010; 14(3): 123-127
Category: Review Article
Overview
Cíl studie:
Informační přehled o borderline ovariálních nádorech.Typ studie:
Literární přehled s kazuistikou. Název a sídlo pracoviště: Gynekologicko-porodnická klinika klinika LF MU a FN Brno.Metodika:
Literární přehled o ovariálních borderline tumorech s ilustrativními kazuistikami.Závěr:
Borderline ovariální tumory představují cca 10–15 % ovariálních nádorů. V současnosti jsou považovány za samostatnou jednotku a nikoli za prekancerózy invazivních ovariálních nádorů. Ve srovnání s invazivními karcinomy se manifestují o 10–15 let dříve. Výrazně vyšší je podíl nádorů diagnostikovaných v časnějších stadiích, jen vzácně se vyskytuje metastatické šíření. U serózních boderline nádorů se mohou vyskytovat implantační metastázy, které zhoršují prognózu onemocnění. V předoperační diferenciální diagnostice mezi borderline tumorem a invazivním karcinomem hraje důležitou roli manifestace onemocnění v mladším věku a nižší sérová hladina tumor markerů (Ca 125). Významnou úlohu zaujímá v diferenciální diagnostice benigních a maligních ovariálních patologií expertní ultrasonografické vyšetření. Zásadní význam při primárním záchytu i při řešení recidiv má chirurgická léčba. Vzhledem k výskytu v mladším věku je nutné zvažovat u celé řady pacientek možnost fertilitu zachovávající operace, tato je charakterizována ponecháním dělohy a unilaterálních adnex nebo alespoň části jednoho ovaria. V případě kompletního postižení obou ovarií je možné ponechání dělohy s následným zařazením pacientky do IVF programu s využitím darovaných oocytů. Po chirurgickém výkonu je nutná pečlivá dispenzární péče a u pacientek po konzervativní operaci lze doporučit po ukončení reprodukčních plánů dokončení výkonu odstraněním ponechaných adnex.Klíčová slova:
borderline tumor vaječníku – implantační metastáza – ultrazvukové vyšetření – fertilitu zachovávající chirurgická léčba – lymfadenopatieÚvod
Borderline ovariální tumory představují cca 10–15% ovariálních nádorů. Dlouhodobá epidemiologická data o jejich incidenci nejsou k dispozici, nárůst počtu v posledním desetiletí je podmíněn především zpřesněním histopatologické diagnostiky. Pro jejich označení se užívají různá synonyma, např. nádory s nízkým maligním potenciálem nebo nádory s hraniční malignitou (dříve rovněž atypicky proliferující nádory). V současnosti jsou považovány za samostatnou jednotku a nikoli za prekancerózy invazivních ovariálních nádorů, s čímž souvisí i rozsah chirurgické léčby a event. indikace adjuvantní terapie. Ve srovnání s invazivními karcinomy se manifestují o 10–15 let dříve, výrazně vyšší je podíl nádorů diagnostikovaných v časnějších stadiích, jen vzácně se vyskytuje metastatické šíření [1]. Histologicky je borderline tumor definován přítomností ložisek zvýšené proliferace epitelu s jadernými atypiemi, objemově by měla ložiska představovat alespoň 10% nádoru. Odlišení od invazivního karcinomu je dáno absencí invaze stromatu, pouze u mikroinvazivní varianty serózního tumoru může být přítomno jedno nebo více invazivních ložisek, z nichž žádné nepřesahuje plochu 10 mm2. Histopatologická klasifikace je stejná jako u invazivních karcinomů, nejčastější typ je serózní (50%), který se dále dělí na subtyp typický, mikropapilární a mikroinvazivní [2]. Poměrně častá je u serózních borderline tumorů přítomnost peritoneálních implantátů, které se dělí na invazivní a neinvazivní. Neinvazivní mají variantu epiteliální a desmoplastickou a představují papilární nebo fibroblastické proliferace serózního epitelu na povrchu peritonea bez invaze do spodiny, invazivní implantáty obvykle postihují peritoneum a omentum, mohou se však vyskytnout i na viscerálních strukturách, např. na střevě. Patogeneze peritoneálních implantátů je nejasná. Mohou vznikat nezávisle na primárním ovariálním nádoru či z odloučených nádorových buněk. Neinvazivní epiteliální implantáty pravděpodobně pocházejí z odloučených a na povrchu peritonea implantovaných nádorových buněk. Neinvazivní desmoplastické implantáty velmi připomínají reaktivní mezoteliální procesy a jsou zřejmě nezávislé na primárním ovariálním tumoru. Invazivní implantáty jsou nejčastěji peritoneální metastázy mikropapilárního serózního borderline tumoru či neadekvátně vyšetřeného serózního karcinomu. Cca ve 20% případů je serózní varianta spojena s postižením lymfatických uzlin, jeho klinický význam je však sporný, čímž je dána i radikalita a rozsah chirurgického výkonu. Méně časté jsou mucinózní borderline tumory (45%), u kterých se rozlišuje subtyp intestinální a endocervikální. Vzácné jsou další histologické varianty, tj. endometroidní, z jasných buněk, Brennerův nebo smíšený borderline tumor [3,4].
Diagnostika
V předoperační diferenciální diagnostice mezi borderline tumorem a invazivním karcinomem hraje důležitou roli manifestace onemocnění v mladším věku a nižší sérová hladina tumor markerů (Ca 125). Významnou úlohu zaujímá v diferenciální diagnostice benigních a maligních ovariálních patologií expertní ultrasonografické vyšetření, objevují se rovněž studie věnující se přímo sonomorfologickým a dopplerovským ultrazvukovým charakteristikám borderline tumorů i s ohledem na jejich histologický typ [5,6]. Podobné ultrazvukové charakteristiky mají serózní a endocervikální mucinózní borderline tumory. Často se vyskytují oboustranně, jedná se o unilokulární nádor menší velikosti s papilárními prominencemi do lumina a reziduem normální ovariální tkáně. Intrapapilárně je méně výrazné cévní zásobení, kvalitativní dopplerovské charakteristiky umožní odlišení od benigních nádorů (nižší index rezistence RI a index pulzatility PI), mezi borderline tumory a invazivními nálezy se však tyto parametry překrývají. Intestinální subtyp mucinózních borderline tumorů bývá zpravidla jednostranný, velkoobjemový nádor průměru až 20cm, typicky multilokulární s velkým množstvím sept s výraznou perfuzí. Kvalitativní dopplerovské charakteristiky neumožní odlišení od invazivního procesu, RI je rovněž výrazně nižší než u endocervikálního subtypu [7–10]. Definitivní diagnostika je dána histopatologickým vyšetřením.
Terapie
Chirurgická léčba má zásadní význam v primární léčbě i řešení recidiv. Kompletní stagingový výkon u časných stadií zahrnuje laváž ve standardních lokalitách, hysterektomii, bilaterální adnexektomii, infrakolickou omentektomii, biopsii peritonea ve standardních lokalitách, exstirpaci všech adhezí nebo suspektních lézí, event. klinicky zvětšených uzlin v retroperitoneu, u mucinózní varianty borderline tumoru rovněž appendektomii [11,12]. U pokročilých stadií je snaha o kompletní cytoreduktivní výkon. Od provádění systematické lymfadenektomie bylo upuštěno, v úvahu přichází pouze u pacientek s přítomností invazivních implantačních metastáz [13]. Vzhledem k výskytu v mladším věku je nutné předoperačně zvažovat u celé řady pacientek s ohledem na přání budoucí fertility možnost fertilitu zachovávající operace, tato je charakterizována ponecháním dělohy a unilaterálních adnex nebo alespoň části jednoho ovaria. Biopsie makroskopicky intaktního kontralaterálního ovaria není indikována, resekce pouze na základě suspektního ultrazvukového nálezu, ovšem s určitým rizikem falešně negativního odběru, z čehož vyplývá zásadní význam pečlivého předoperačního ultrazvukového vyšetření. V případě kompletního postižení obou ovarií, kdy nelze identifikovat intaktní ovariální tkáň, je možné ponechání dělohy s následným zařazením pacientky do IVF programu s dárcovstvím ovocytů [14]. Po chirurgickém výkonu je pacientka zařazena do dispenzární péče. Indikace adjuvantní chemoterapie je diskutována u pokročilých nálezů se suboptimálním cytoreduktivním výkonem v rámci primární chirurgické léčby nebo při řešení recidiv, její význam naopak nebyl jednoznačně prokázán u pacientek s invazivními implantačními metastázami [1].
Prognostické faktory
Hlavním prognostickým faktorem u ovariálních borderline tumorů je adekvátní rozsah chirurgického výkonu se zvýšením rizika po fertilitu zachovávajících výkonech. Riziko recidivy po optimálním kompletním výkonu se udává 3–5%, při zachování makroskopicky intaktních kontralaterálních adnex je 10–15% a po resekčním výkonu na postiženém ovariu se zvyšuje na 25–40%. Z tohoto důvodu by resekční výkony měly být prováděny pouze u žen plánujících graviditu s oboustranným postižením nebo po předchozí unilaterální adnexektomii. Dalším prognostickým faktorem je přítomnost implantačních metastáz, u neinvazivních implantátů je riziko recidivy invazivního karcinomu 2–15%, u invazivních se zvyšuje na 15–30%. Se zvýšeným rizikem invazivních implantačních metastáz je dle některých studií spojen mikropapilární subtyp serózního borderline tumoru, a s tím souvisí i zvýšené riziko recidivy invazivního karcinomu. Dalšími prognostickými faktory jsou např. DNA ploidita nebo věk [15].
Vlastní pozorování
První kazuistika prezentuje metastatické postižení invazivní peritoneální implantační metastázou v umbilikální oblasti u pacientky s ovariálním borderlinem tumorem. Jedná se o ženu věku 45 let, administrativní pracovnici, s negativní rodinnou onkologickou anamnézou. Pacientka bez interních komorbidit podstoupila v roce 2005 laparoskopickou cholecystektomii pro cholecystolithiázu. V gynekologické anamnéze uvedla stav po pravostranné salpingektomii pro mimoděložní graviditu, menarché měla ve 14 letech, poslední čtyři roky na hormonální medikaci Depo-Proverou se sekundární amenoreou cca tři roky, rodila dvakrát bez komplikací. V květnu 2009 se objevilo bolestivé zarudnutí cca 4cm průměru v oblasti umbiliku s následnou ulcerací (obr. 1), provedena biopsie, histologicky zachyceny struktury dobře diferencovaného vs mucinózního adenokarcinomu, diferenciálně diagnosticky udáno orrigo mammární, cholangiogenní nebo pankreatické. Pacientka podstoupila soubor stagingových vyšetření včetně PET/CT. II. čtení histologie potvrdilo benigní histopatologický nález na žlučníku při předchozím výkonu, stagingová vyšetření pro oblast mammární a gastrointestinálního traktu byla rovněž negativní. Bylo popsáno ložisko hypermetabolizmu glukózy odpovídající viabilní nádorové tkáni v oblasti pupku, infiltrát průměru cca 85mm zasahující všechny vrstvy přední stěny břišní. Jako vedlejší nález byla popsána multicystická formace na pravém ovariu průměru 50mm s hraničně zvýšenou metabolickou aktivitou glukózy odpovídající spíše zánětlivému procesu, dle UZ kritérií byl však nález jednoznačně onkologicky suspektní. Jinak byl PET//CT nález negativní, retroperitoneální lymfadenopatie nebyla popsána, tumor markery byly negativní. Pacientka byla indikována k diagnostické laparoskopii, při které byla detekována cystická formace pravého ovaria s vícečetnými exofyty na pouzdru průměru do 5mm, provedena laváž pánve a dutiny břišní a pravostranná adnexektomie, adnexa byla bez perforace pouzdra tumoru extrahována v endobagu (obr. 2). Nález v pánvi i dutině břišní byl negativní, bez přítomného výpotku, adhezí či makroskopicky suspektních ložisek, viscerální i parietální serózy hladké. Dle kryopreparátu se jednalo o borderline mucinózní tumor s multifokální mikroinvazí, intestinální subtyp, definitivní potvrzení diagnózy, event. její korekce stran rozsahu invaze možné dle sdělení histopatologa až z definitivní histologie. Provedena konverze v laparotomii a dokončen kompletní stagingový výkon včetně systematické lymfadenektomie a resekce metastázy přední stěny břišní včetně mediální části přímých svalů břišních (obr. 3). Definitivní histologie potvrdila původní nález v oblasti pravého ovaria, metastatický infiltrát přední stěny břišní byl resekován in sano a histopatologem byl nález definitivně uzavřen jako implantační invazivní metastáza výše popisovaného ovariálního borderline mucinózního tumoru s multifokální mikroinvazí, všechny další odstraněné tkáně byly bez přítomnosti malignity. Operační výkon byl zajištěn adjuvantní chemoterapií v režimu Paclitaxel 175mg/m2 + CBDCA AUC 6, vše D1, celkem 6 sérií v 21denním intervalu, léčba byla ukončena v prosinci 2009. Pacientka byla převedena do pravidelné dispenzární péče, dle poslední kontroly je základní onemocnění v remisi.
Image 1. Ulcerace kůže v oblasti pupku podmíněná rozsáhlou invazivní peritoneální implantační metastázou. 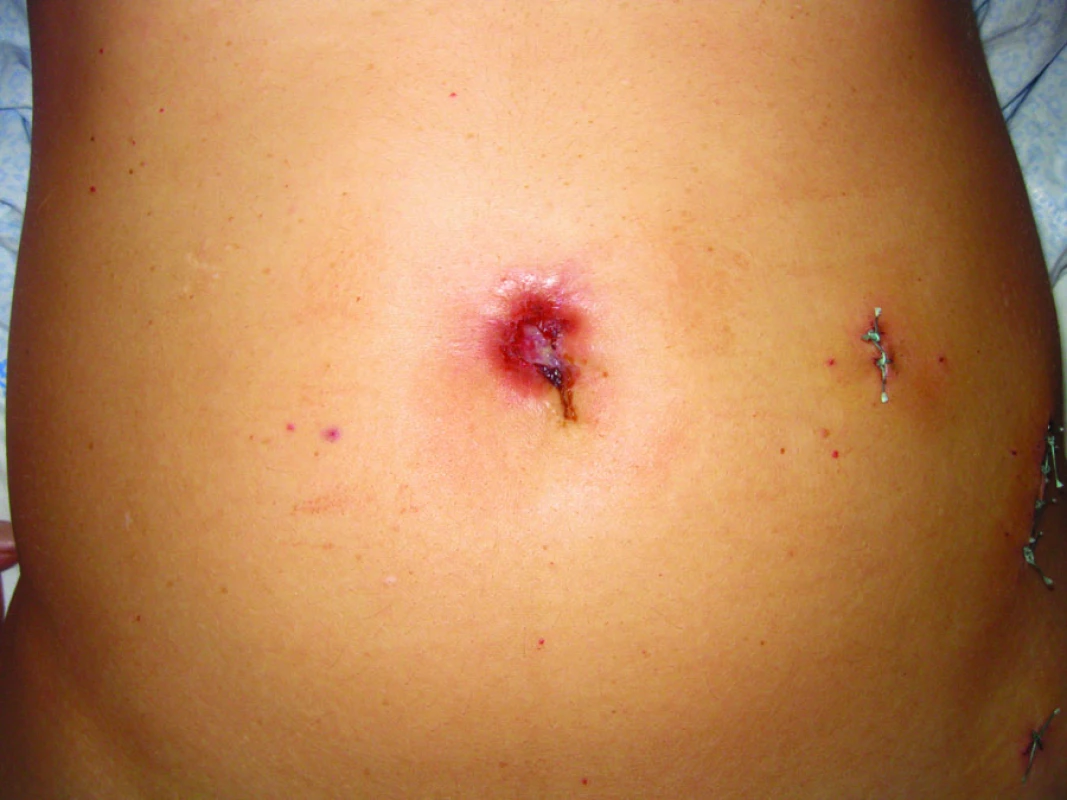
Image 2. Mucinózní ovariální borderline tumor (mikroinvazivní intestinální subtyp). 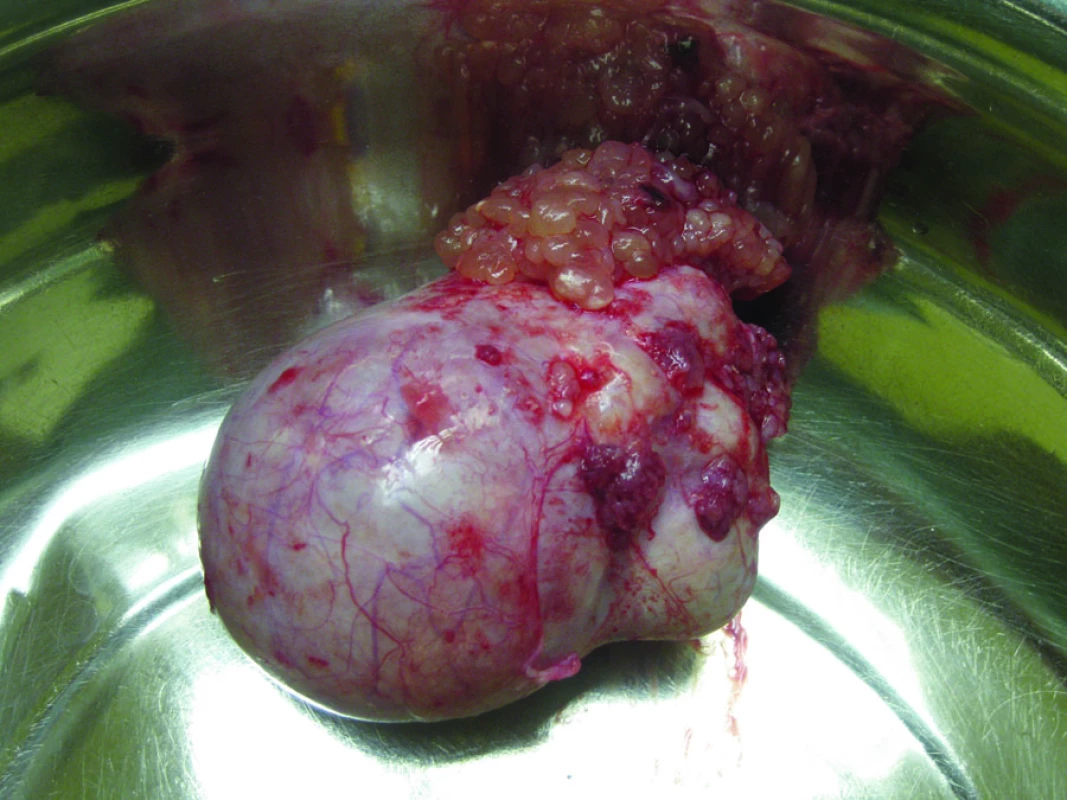
Image 3. Stav po radikální excizi implantační metastázy. 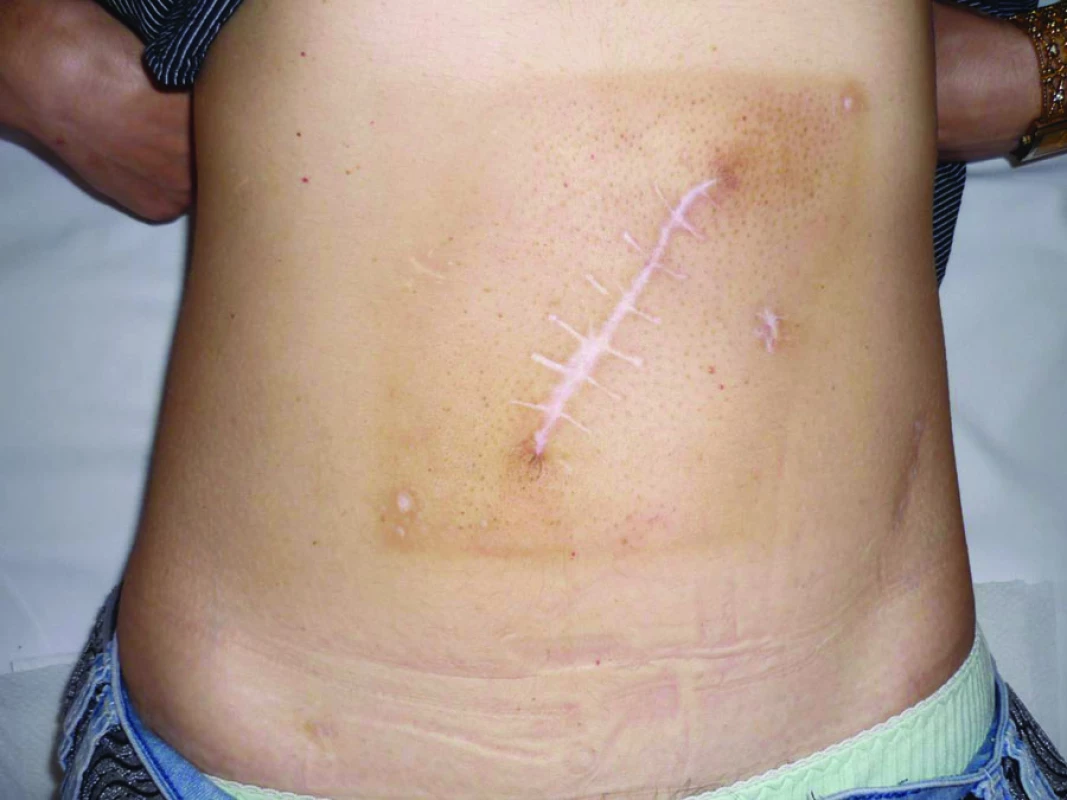
Druhá kazuistika prezentuje bilaterální ovariální postižení borderline tumorem u gravidní pacientky. Jednalo se o osmadvacetiletou ženu pracující v zemědělství, s negativní rodinnou onkologickou anamnézou. Pacientka bez interních komorbidit, v roce 1999 byla operována pro peritonitidu na podkladě perforované appendicity. Její gynekologická anamnéza byla negativní, menarché měla ve 14 letech, hormonální antikoncepci neužívala, jednalo se o primigravidu. V květnu 2008 byla odeslána registrujícím gynekologem v 15. týdnu gravidity pro nález rezistence v oblasti pravých adnex, jednalo se multicystickou strukturu rozměrů 90 × 70 × 60mm, dle UZ kritérií se jednalo o onkologicky suspektní nález se současnou elevací tumor markeru (Ca 125) přes 300 j. Pacientka byla indikována k diagnostické laparoskopii, která byla provedena v 17. týdnu gravidity. Při výkonu byla detekována cystická rezistence pravého ovaria průměru cca 90mm, zaklíněná pod dělohou v CD, s vícečetnými exofyty na pouzdru, levostranné ovarium bylo normální velikosti, ovšem na cca 2/3 jeho povrchu byly přítomny rovněž plošné hrozníčkovité exofyty (obr. 4). Jinak byl nález v pánvi i dutině břišní negativní, s minimem serózního výpotku, drobné blanité adheze periadnexálně oboustranně a na perimetriu vs v souvislosti s anamnézou peritonitidy. Byla provedena laváž pánve a dutiny břišní a biopsie z exofytů na pouzdru ovarií bilaterálně, dle kryopreparátu se jednalo oboustranně o borderline serózní tumor. Byla provedena konverze na laparotomii s pravostrannou adnexektomií a resekcí levého ovaria cca ze 2/3 do makroskopicky intaktní tkáně, připojena biopsie ve standardních lokalitách a infrakolická omentektomie. Dle definitivní histologie se jednalo pravostranně o typický serózní borderline tumor, levostranně byl odečten mikroinvazivní subtyp serózního borderline tumoru zasahující do resekčního okraje (obr. 5), současně přítomna pozitivita laváže, další odebrané tkáně byly histologicky negativní. Vzhledem k definitivní histologii a přání pacientky byl indikován observační postup s pokračováním gravidity a pravidelnými ultrazvukovými kontrolami. Pacientka porodila spontánně ve 41. týdnu gravidity a po šestinedělí byl vzhledem k původní histologii s pozitivitou resekčních okrajů a přání další gravidity dokončen operační výkon laparoskopickým odstraněním reziduálního levostranného ovaria s ponecháním dělohy. Definitivní histologie již byla negativní a pacientka byla převedena do pravidelné dispenzární péče s poučením o možnosti další gravidity v rámci IVF programu s využitím darovaných oocytů. Pacientka je nyní v pravidelné dispenzární péči s remisí základního onemocnění, o další graviditě prozatím neuvažuje.
Image 4. Serózní ovariální borderline tumor (mikroinvazivní subtyp) v 18. týdnu gravidity. 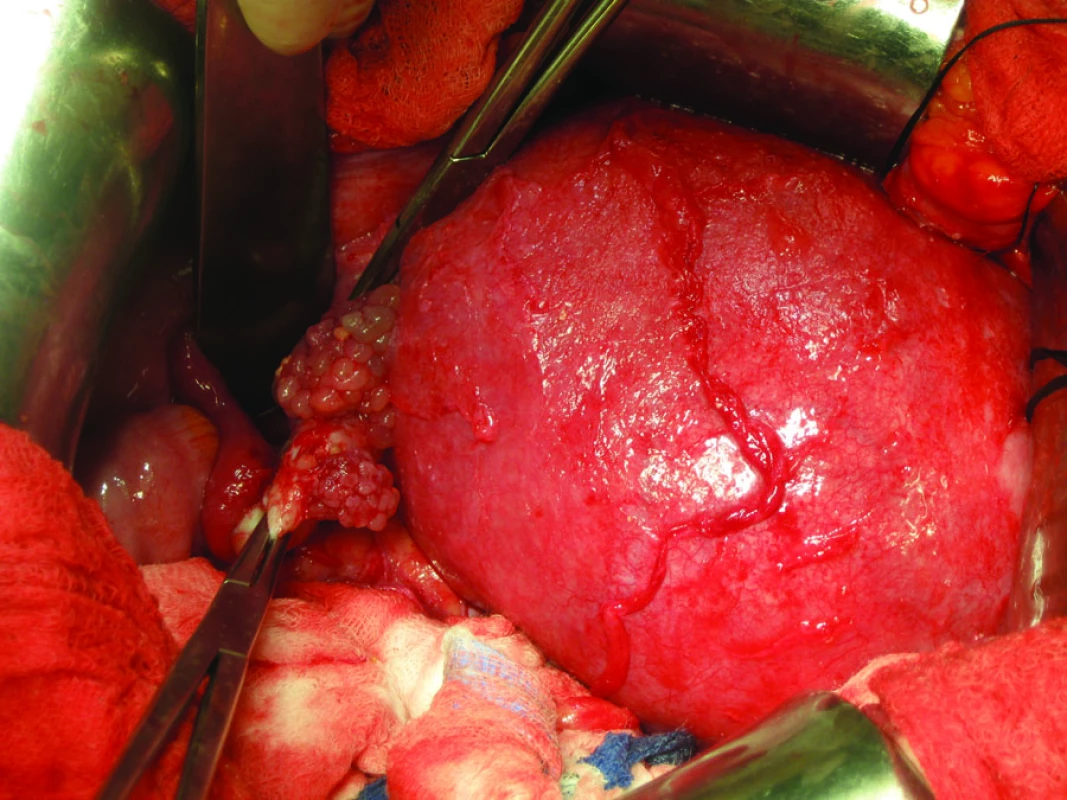
Image 5. Histologický obraz mikroinvazivního serózního ovariálního borderline tumoru v 18. týdnu gravidity (HE, 4×). 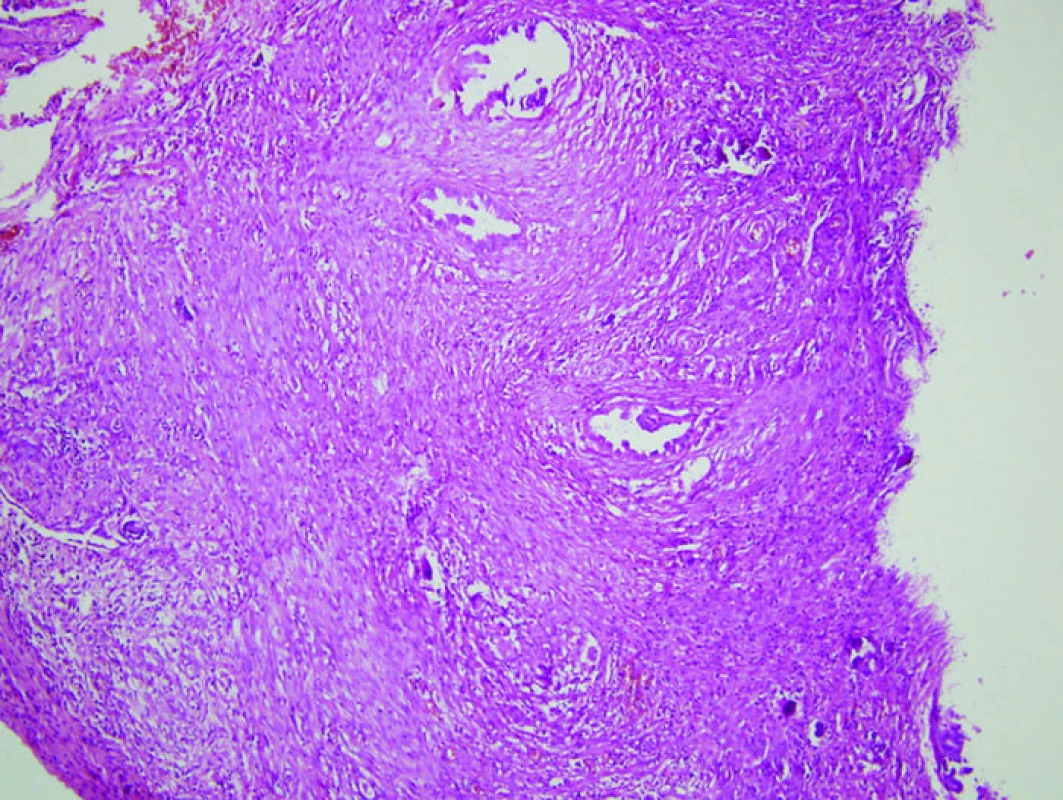
Diskuze
Borderline tumory představují minoritní specifickou skupinu ovariálních nádorů. Vyskytují se ve věkové kategorii o 10–15 let nižší než nádory invazivní, průměrný věk v době diagnózy se udává 45 let. Vzhledem k posunu fertility do věkové kategorie nad 30 let bývají poměrně často diagnostikovány u pacientek s neukončenými reprodukčními plány, a rovněž tak i v průběhu gravidity. Mnohem častěji je tedy nutno zvažovat fertilitu zachovávající operační výkon. Tento lze na základě literárních údajů doporučit u pacientek se serózní nebo mucinózní variantou v I. stadiu. O ostatních histologických typech je k dispozici minimum validních informací. V případě neinvazivních implantačních metastáz je přístup individuální v závislosti na rozsahu nemoci a dalších prognostických faktorech, je zde však větší riziko recidivy a horší prognóza. Konzervativní výkon se nedoporučuje u pacientek s invazivními implantačními metastázami [1,14]. Po ukončení reprodukčních plánů lze doporučit odstranění ponechaných adnex vzhledem k riziku recidivy. Nejvyšší riziko recidiv je po resekčních výkonech, dle publikovaných studií se recidivy mohou vyskytovat i v poměrně značném odstupu od chirurgického výkonu, tj. i po více než deseti letech od určení diagnózy [16,17]. V případě primárního záchytu u pacientek s ukončenými reprodukčními plány je jednoznačně indikován kompletní stagingový výkon, u pokročilých stadií je snaha o kompletní cytoredukční výkon. Adjuvantní chemoterapie je zvažována v případě ponechání nádorového rezidua při suboptimálním operačním výkonu, ať již při primárním záchytu, nebo při řešení recidivy. Využívány jsou identické režimy jako v adjuvantní terapii invazivních nádorů, jednoznačný význam pro prognózu však zde není potvrzen. Velice důležitá je rovněž dlouhodobá dispenzární péče po skončení terapie, v monitorování pacientek se uplatňuje ultrazvukové vyšetření pánve a dutiny břišní a stanovení sérové hladiny tumor markerů (Ca125) [13]. Budoucnost ukáže, zda bude možné v diagnostice a dispenzarizaci pacientek s některými histologickými typy ovariálních nádorů využít i nové sérové markery, např. HE4 (Human Epididymal Protein-4).
Doručeno do redakce: 15. 9. 2010
Přijato po recenzi: 29. 9. 2010
as. MUDr. Luboš Minář1
MUDr. Hafez Al-Awad1
MUDr. Eva Jandáková2
1Gynekologicko-porodnická klinika LF MU a FN Brno
2Ústav patologie LF MU a FN Brno
lubosminar@seznam.cz
Sources
1. Cibula D, Petrželka L et al. Onkogynekologie. Praha: Grada Publishing 2009 : 503–508.
2. Eichhorn JH, Bell DA, Young RH et al. Ovarian serous borderline tumors with micropapillary and cribriform patterns: A study of 40 cases and comparison with 44 cases without these patterns. Am J Surg Pathol 1999; 23(4): 397–409.
3. Dundr P. Histopatologická klasifikace nádorů ženského genitálu. Mod Gynek Porod 2007; 16(3): 509–510.
4. Motlík K, Živný J. Patologie v ženském lékařství. Praha: Grada Publishing 2001 : 550.
5. Fischerová D. Diagnostika a staging v onkogynekologii. Mod Gynek porod 2007 : 16(3): 529–531.
6. Fischerová D. Ultrazvukové zobrazení benigních a maligních ovariálních nádorů. Mod Gynek Porod 2007; 16(4): 752–754.
7. Emoto M, Udo T, Obama H et al. The blood flow characteristics in borderline ovarian tumors based on both color Doppler ultrasound and histopathological analyse. Gynec Oncol 1998; 70(3): 351–357.
8. Fruscella E et al. Ultrasound features of different histopathological subtypes of borderline tumors. UOG 2005; 25 : 50.
9. Timmermann D et al. Subjective assessment of adnexal masses with the use of ultrasonography: an analysis of interobserver variability and experience. UOG 1999; 13 : 11.
10. Valentin L et al. Ultrasound characteristics of different types of adnexal malignancies. UOG 2006, 102 : 41.
11. Camatte S, Morice P, Rey A et al. Impact of surgical staging in patient with macroscopic stage I ovarian borderline tumors: analysis of a continuous series of 101 cases. Eur J Cancer 2004, 40 : 1842–1849.
12. Desfeux P, Camatte S, Chatellier G et al. Impact of surgical approach on the management of macroscopic early ovarian borderline tumors. Gynecol Oncol 2005; 98(3): 390–395.
13. Cadron I, Leunen K, Van Gorp T et al. Management of borderline ovarian neoplasm. J Clin Oncol 2007, 25(20): 2928–2937.
14. Morice P. Borderline tumors of the ovary and fertility. Eur J Cancer 2006, 42(2): 149–158.
15. Jančárková N, Krkavcová M, Janashia M et al. Prognostické faktory ovariálního karcinomu. Čes Gynek 2006; 71(3): 252–259.
16. Poncelet C, Fauvet R, Boccara J et al. Recurrence after cystectomy for borderline ovarian tumors: result of a French Multicenter Study. Annals Surg Oncol 2006; 13 : 565–571.
17. Silva EG, Gerhenson DM, Malpica A et al. The recurrence and the overall survival rates of ovarian serous borderline neoplasms with noninvasive implants in time dependent. Am J Surg Pathol 2006; 30(11): 1367–1371.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicine
Article was published inPractical Gynecology

2010 Issue 3-
All articles in this issue
- AFM (Atomic Force Microscopy) zobrazení spermií poškozených oxidačním stresem
- Borderline ovariální tumory
- Elektivní single embryo transfer
- Monozygotní dvojčata v asistované reprodukci
- Muži hovoří o asistované reprodukci
- Postižení kardiovaskulárního systému u žen s Turnerovým syndromem, kardiovaskulární rizika spojená s těhotenstvím
- Practical Gynecology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Borderline ovariální tumory
- Monozygotní dvojčata v asistované reprodukci
- Elektivní single embryo transfer
- Postižení kardiovaskulárního systému u žen s Turnerovým syndromem, kardiovaskulární rizika spojená s těhotenstvím
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

