-
Medical journals
- Career
Bakteriální infekce ve vztahu ke vzniku a průběhu varikózního krvácení
Authors: L. Husová 1; J. Juránková 2; J. Lata 1; M. Šenkyřík 1; V. Příbramská 1; M. Dastych Jr 1; R. Kroupa 1; D. Králová 3
Authors‘ workplace: Interní gastroenterologická klinika Lékařské fakulty MU a FN Brno, pracoviště Bohunice, přednosta prof. MUDr. Petr Dítě, DrSc. 1; Oddělení klinické mikrobiologie FN Brno, pracoviště Bohunice, přednostka prim. MUDr. Alena Ševčíková 2; Institut biostatistiky a analýz Lékařské fakulty MU Brno, přednosta doc. RNDr. Ladislav Dušek, Ph. D. 3
Published in: Vnitř Lék 2007; 53(12): 1255-1264
Category: Original Contributions
Overview
Akutní krvácení z jícnových varixů v důsledku portální hypertenze je častou a závažnou komplikací jaterní cirhózy. Jedním z faktorů, které ovlivňují toto krvácení, může být bakteriální infekce. Endotoxiny mohou zvýšit portální tlak a zároveň vedou k poruše primární hemostázy, a tak se podílejí na vzniku krvácení. V práci autoři porovnali výskyt bakteriální infekce u 53 pacientů s varikózním krvácením v důsledku portální hypertenze s 62 pacienty s jaterní cirhózou a portální hypertenzí, ale bez přítomnosti varikózního krvácení. V celé skupině nemocných s jaterní cirhózou byl alespoň jeden patogen nalezen u 61,1 % pacientů a obě skupiny se od sebe výrazně nelišili. V přítomnosti bakteriální infekce v hemokultuře, moči, krku, stolici a ascitu nebyl nalezen žádný statisticky významný rozdíl mezi skupinou krvácejících pacientů proti skupině nekrvácejících nemocných. Rovněž nebyl rozdíl v etiologii infekčního agens G+ bakterií, G - bakterií či plísní a kvasinek u obou skupin v hemokultuře, moči, krku, stolici a ascitu. Při srovnání pacientů s recidivou krvácení (stejně jako s mortalitou) a přítomností infekce proti pacientům bez recidivy krvácení nebyl nalezen statisticky významný rozdíl. I když častější nález bakteriální infekce měli pacienti s recidivou krvácení (75 %) proti pacientům bez recidivy (52,8 %) a také u pacientů, kteří zemřeli, byla prokázána bakteriální infekce častěji (61,9 %) proti přeživším (58,1 %). Mezi nemocnými léčenými norfloxacinem a ampicilinem/sulbaktamem nebyl rozdíl v mortalitě ani vzniku recidivy krvácení. Mezi 1. a 5. dnem nebyl statisticky významný rozdíl v poklesu bakteriální infekce. Významný rozdíl byl nalezen v etiologickém agens moče, kdy po zavedené terapii výrazně vzrostl podíl plísňové a kvasinkové močové infekce (p = 0,011) a došlo k poklesu močové infekce způsobené G – bakteriálním agens (p = 0,057).
Klíčová slova:
bakteriální infekce - jaterní cirhóza - varikózní krváceníÚvod
Krvácení do gastrointestinálního traktu je závažný stav s vysokou mortalitou. Vyžaduje rychle a správně provedenou diagnostiku a rychlý a účinný terapeutický zásah. Základem léčby je péče o základní životní funkce, zástava krvácení - farmakologická, endoskopická, radiologická, ev. chirurgická a terapie základní choroby a vyvolávající příčiny krvácení. Úspěšná péče o tyto pacienty vyžaduje mezioborovou spolupráci lékařů [1,2].
Incidence krvácení do horní části trávicí trubice je vyšší (48-200/100 000 obyvatel) [3,4] než incidence krvácení do dolní části trávicí trubice (20-27/100 000 obyvatel) [4]. Incidence vzrůstá s věkem, 40 % pacientů je starších 60 let, kdežto třicetiletých je 6-12 % [3,5]. Krvácení do horní části trávicí trubice zahrnuje krvácení z jícnu, žaludku a gastroduodena po ligamentum Treitzi, krvácením do dolní části trávicí trubice je označováno krvácení distálně od ligamentum Treitzi [4]. Nejčastějším zdrojem krvácení do horní části trávicí trubice jsou: peptické ulcerace gastroduodena (aftózní gastropatie/bulbitis 25 %, ulcerace duodena 25 %, ulcerace žaludku 20 %), ostatní příčiny (refluxní ezofagitida 8 %, jícnové varixy 8 % a jiné příčiny jako např. nádory, syndrom Malloryův-Weissův, slizniční krvácení při koagulopatiích, hemangiomy, cévní dysplazie a další) jsou méně časté, ale mohou být ve svém průběhu závažnější [1,3]. I přes řádné vyšetření zůstává asi u 10 % krvácení zdroj neobjasněn [1]. Mortalita pro krvácení do trávicí trubice je zhruba 5-10 % [3,6-8]. Ve věku 60 a více let je 3-4krát vyšší než u mladších [3,5,9]. Nejvyšší letalita, kolem 30-50 %, je u krvácení z jícnových nebo žaludečních varixů, krvácení z vředu žaludku má vyšší letalitu než z vředu duodena. Krvácení do dolní části trávicí trubice se ve srovnání s krvácením do horní části trávicí trubice vyskytuje méně často (20-30 %) a má většinou méně závažný průběh [4,6,10].
Krvácení z jícnových varixů je nejdramatičtější a nejzávažnější komplikací portální hypertenze, její příčinou je v našich podmínkách nejčastěji jaterní cirhóza. Jícnové varixy se vyskytují u 1/3 až 2/3 nemocných s jaterní cirhózou. Varikózní krvácení vzniká u 30 % kompenzovaných cirhotiků a až u 60 % dekompenzovaných pacientů s jaterní cirhózou. Asi 30 % nemocných krvácí do 2 let po zjištění jícnových varixů [11]. Zásadním faktorem ruptury varixů je výše portálního tlaku, stanovená tzv. hepatovenózním tlakovým gradientem (hepatovenous pressure gradient - HVPG), ale na vlastním vzniku krvácení se podílí i řada jiných faktorů (velikost a síla stěny varixu, tíže jaterního onemocnění) [12]. Jedním z možných faktorů, které vedou ke vzniku akutního varikózního krvácení, je přítomnost bakteriální infekce. Endotoxiny uvolněné při bakteriální infekci vedou pravděpodobně ke zvýšení portálního tlaku a poruše agregace trombocytů (primární hemostázy) a tímto způsobem se mohou podílet na vzniku varikózního krvácení. Léčba antibiotiky se stává součástí léčebného algoritmu, ale není jasné, jaká a jakou formou podaná antibiotika jsou nejúčinnější. A tak v doporučeních konsensuálních konferencí není doposud shoda nejen ve výběru antibiotika, ale ani ve způsobu jeho podání (intravenózní nebo perorální) [12].
Cíl práce
Cílem naší práce bylo zjistit, zda nemocní s jaterní cirhózou, kteří krvácejí v důsledku portální hypertenze, mají častěji přítomnost infekce v porovnání s cirhotiky, kteří jsou přijati k hospitalizaci z jiného důvodu a porovnat účinnost perorálního a intravenózního podání antibiotik jako součásti léčby akutního krvácení. A dále zhodnotit vliv bakteriální infekce ve vztahu k recidivě a mortalitě krvácejících nemocných a také porovnat vývoj bakteriální infekce během léčby u pacientů s varikózním krvácením.
Soubor nemocných a metodika
Do souboru 53 krvácejících nemocných byli zařazeni nemocní přijatí na Interní gastroenterologickou kliniku FN Brno-Bohunice s diagnózou akutního krvácení z jícnových varixů při jaterní cirhóze v době od 1. 5. 2001 do 30. 11. 2005. Čas akutního krvácení byl stanoven na 48 hod od času 0. Čas 0 byl definován jako čas přijetí pacienta pro hematemezi nebo melénu nebo čas objevení se hematemeze nebo melény u hospitalizovaných pacientů. Recidiva krvácení byla definována objevením se hematemeze nebo melény po 24 a více hodinách od času 0, kdy po dobu 24 hod byl pacient bez klinicky signifikantního krvácení, tedy se stabilizací vitálních funkcí a hematokritu resp. hemoglobinu. Kritéria pro klinicky signifikantní krvácení byla definována: a) nutností podání 2 a více krevních jednotek během 24 hod od času 0, společně s b) systolickým TK < 100 mm Hg nebo c) posturální hypotenzí s poklesem systolického tlaku o 20 mm Hg a více a/nebo tepovou frekvenci > 100/min v čase 0. Časná mortalita byla definována jako smrt, která vznikne do 6 týdnů od času 0. Akutní krvácení bylo diagnostikováno na základě objevení se hematemeze či melény nebo obého a varikózní krvácení bylo hodnoceno při akutní endoskopii dle klasifikace Baveno II (tab. 1).
Do souboru nebyli zařazeni nemocní, kteří měli v anamnéze varikózní krvácení v posledních 3 měsících před přijetím.
Kontrolní soubor tvořilo 62 nemocných, kteří byli v téže době přijati na Interní gastroenterologickou kliniku FN Brno-Bohunice s primární diagnózou jaterní cirhóza, ale důvodem hospitalizace nebylo akutní krvácení. Nejčastěji byli přijati pro zhoršení ascitu (n = 30), zhoršení celkového klinického stavu či biochemických hodnot (n = 22), vyšetření před zavedením transjugulární intrahepatální portosystémové spojky (n = 10). Jaterní cirhóza u všech nemocných byla diagnostikována na základě biopsie či kombinace klinických a biochemických známek. Přehled obou souborů je uveden v tab. 2 a 3; nelišily se pohlavím ani věkem, ale rozdíl byl nalezen v ChP klasifikaci, kdy u skupiny krvácejících cirhotiků byl mnohem častěji zastoupen ChP C u 27 nemocných (51 %) a u pacientů bez krvácení byl ChP C u 18 cirhotiků (29,1 %), p = 0,009.
Table 2. Základní charakteristika pacientů. 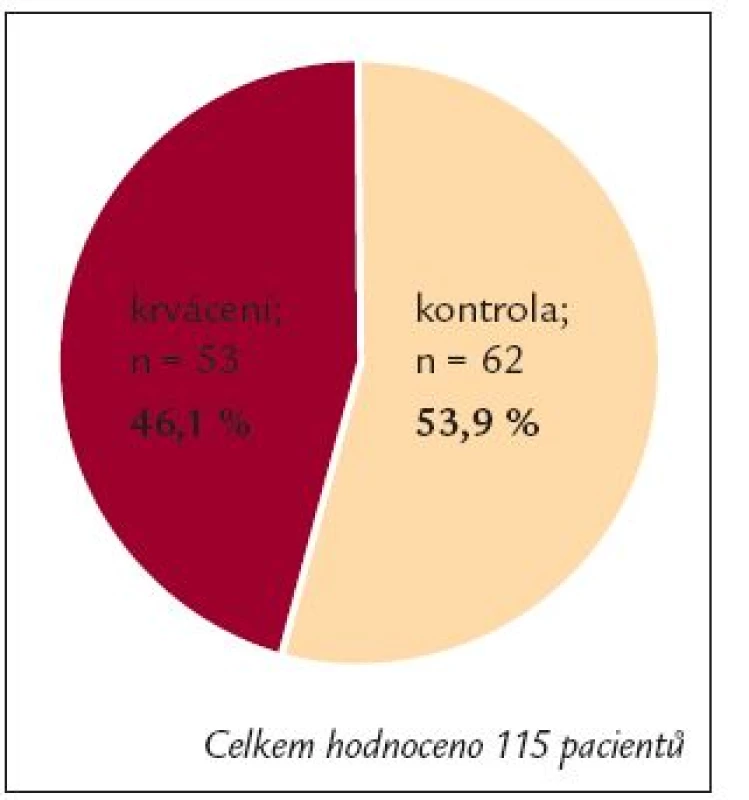
Table 3. Základní charakteristika pacientů. 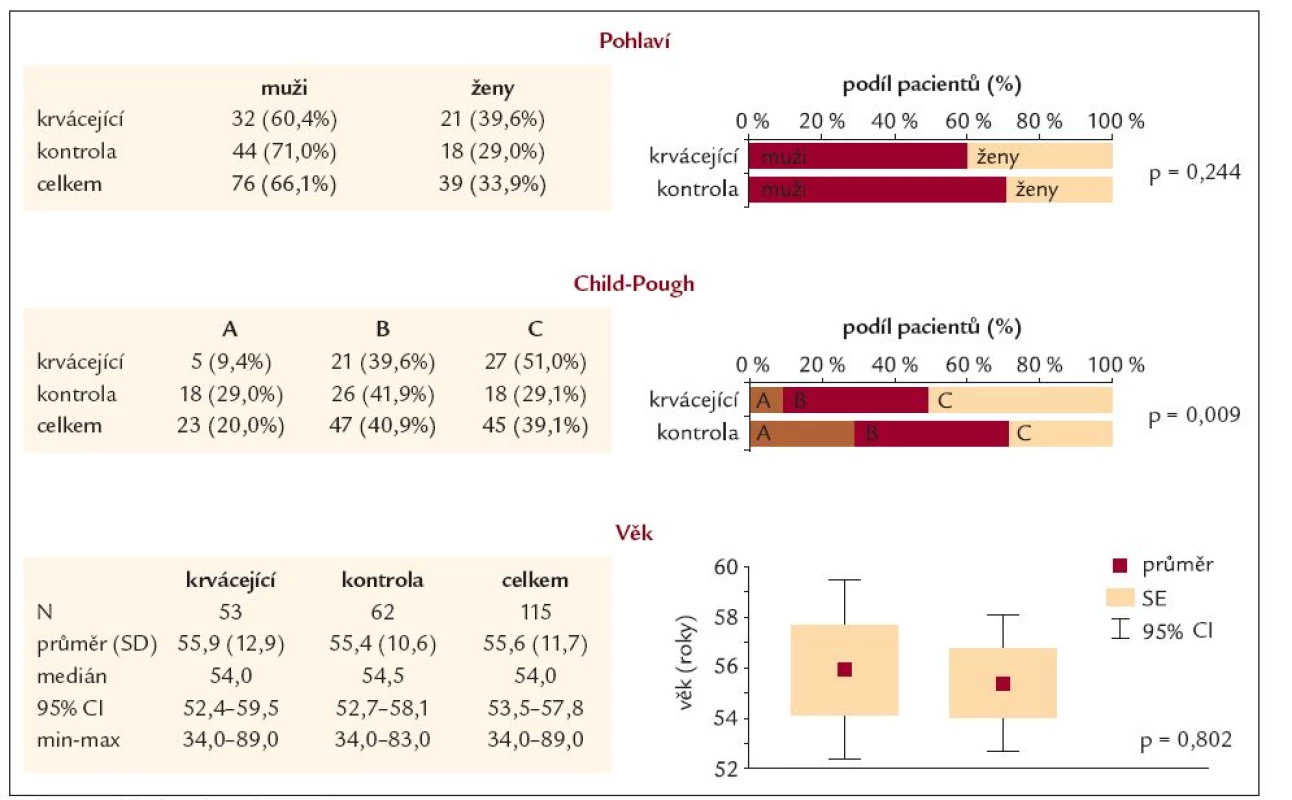
Krvácející nemocní byli přijati na jednotku intenzivní péče (JIP) Interní gastroenterologické kliniky FN Brno-Bohunice. Ihned po přijetí (před endoskopickým vyšetřením) byl aplikován 1 mg terlipresinu i.v. a byly odebrány vzorky k bakteriologickému vyšetření. Nejdéle do 3 hod od přijetí na JIP byli nemocní vyšetřeni endoskopicky a byla provedena ligace nebo sklerotizace varixů. Po dobu 5 dnů byl podáván terlipresin v dávce 1 mg každé 4 hodiny i.v. a nemocní byli léčeni dle doporučeného postupu České hepatologické společnosti (korekce vnitřního prostředí a krevních ztrát, doplňková či totální parenterální výživa, laktulóza). Po dobu 5 dnů byla podávána antibiotika - dle výsledku randomizace 27 nemocných bylo léčeno norfloxacinem perorálně či sondou v dávce 400 mg 2krát denně a 26 nemocných ampicilin/sulbaktamem i.v. v dávce 1,5 g 2krát denně. U obou typů léčby nebyl nalezen rozdíl v rozložení pacientů dle ChP klasifikace (tab. 4). V případě recidivy krvácení byla provedena opakovaná ligace nebo sklerotizace varixů. Norfloxacin byl zvolen na základě doporučení konsensuální konference International Ascites Club [13], intravenózní antibiotikum na základě doporučení konsensuální konference Baveno III [14] ke zhodnocení účinnosti perorálně a intravenózně podaného antibiotika.
Table 4. Skupina krvácejících – základní charakteristika. 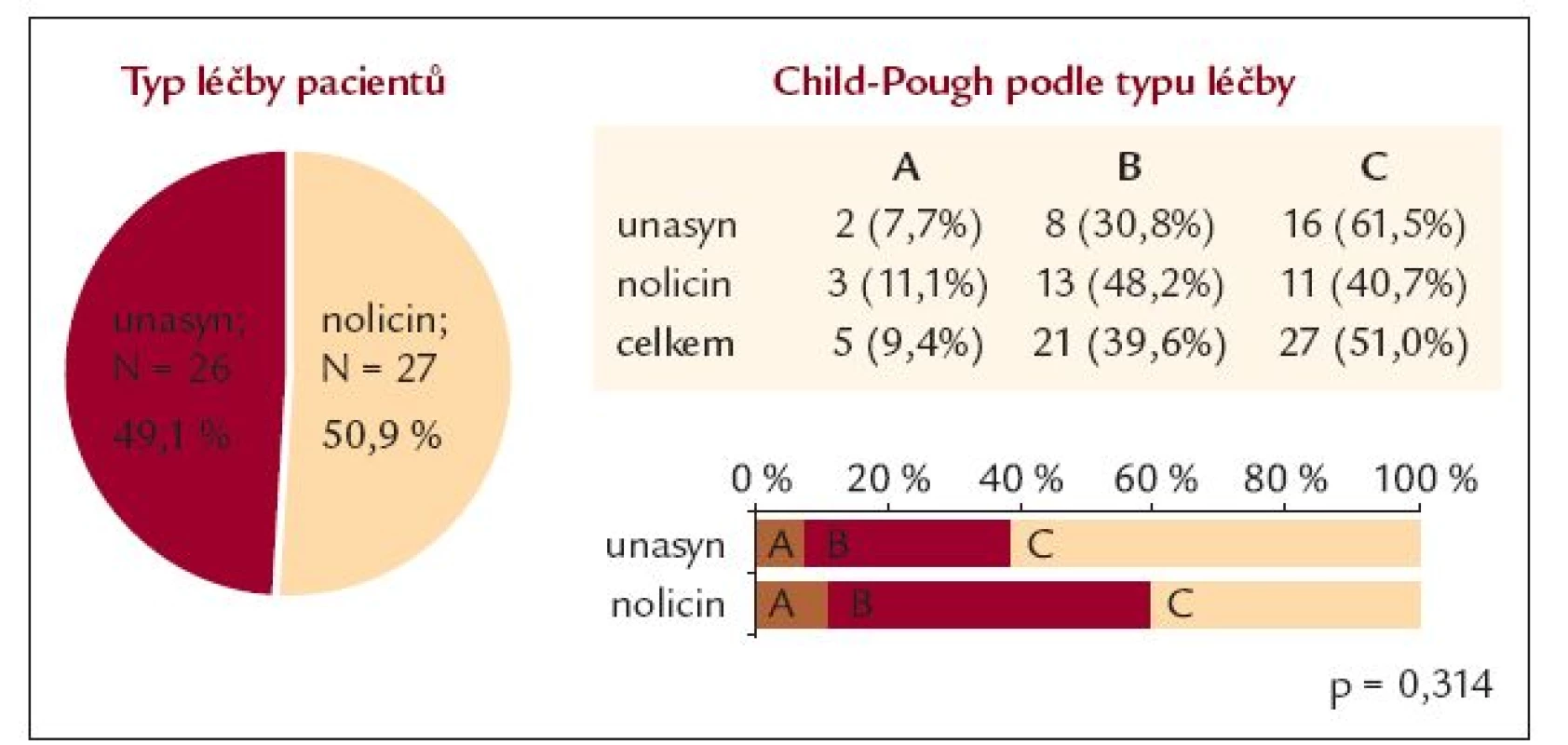
Bakteriologické vyšetření zahrnovalo: hemokulturu aerobní a anaerobní, perianální stěr, vyšetření moče, výtěr z krku a vyšetření ascitu. Mikrobiologické vzorky byly kultivovány aerobně, očkovány na krevní agar s čárou Staphylococcus aureus a McConkeyho agar pro záchyt G – bakterií. Hemokultury byly kultivovány v automatickém systému Bact/Alert, jak aerobně, tak i anaerobně. Pozitivní vzorky byly vyočkovány na krevní agar s čárou Staphylococcus aureus a na McConkeyho agar, kultivovány při teplotě 37 °C za zvýšené tenze CO2. Anaerobní hemokultury byly vyočkovány na VL agar a kultivovány v anaerobní atmosféře. Z pozitivních bakteriologických nálezů byly jako patologické hodnoceny pouze ty kmeny, které jsou signifikantními patogeny a v množství více jak 105/ml.
Pro hodnocení rozdílů mezi skupinou krvácejících pacientů a kontrolní skupinou byl u spojitých parametrů (věk) použit dvouvýběrový t-test, u kategoriálních parametrů (pohlaví, ChP klasifikace, bakteriální infekce) byl použit Fischerův test. Pro hodnocení vztahu recidivy nebo úmrtí a ChP klasifikace byl použit M-L χ2 test. Veškeré testy statistických hypotéz byly provedeny na 5% hladině významnosti. Výsledky byly zpracovány programem Statistica. StatSoft, Inc (2005). STATISTICA (data analysis software systém), version 7.1. www.StatSoft.com.
Výsledky
Ve skupině krvácejících nemocných byl alespoň 1 pozitivní bakteriologický nález u 31 nemocných (59,9 %), 10 (19,2 %) mělo 2 a více pozitivních vzorků. V kontrolní skupině byl alespoň 1 pozitivní nález u 38 nemocných (62,3 %), 2 a více u 13 (21,3 %). Přítomnost infekce v obou skupinách byla velmi podobná a nebyl mezi těmito skupinami nalezen statisticky významný rozdíl. V celé skupině nemocných s jaterní cirhózou byl alespoň 1 patogen nalezen u úctyhodných 61,1 % pacientů (tab. 5). V přítomnosti bakteriální infekce v hemokultuře, moči, krku, stolici a ascitu nebyl nalezen žádný statisticky významný rozdíl mezi skupinou krvácejících pacientů proti skupině nekrvácejících nemocných s jaterní cirhózou. Rovněž nebyl rozdíl v etiologii infekčního agens G+ bakterií, G - bakterií či plísní a kvasinek u obou skupin v moči, hemokultuře, krku, stolici a ascitu. V bakteriologických nálezech v moči je zajímavé vyšší procento pozitivních nálezů u kontrolní skupiny (44,6 %), než u krvácejících cirhotiků (33,3 %). G - bakterie byly převládající příčinou uroinfekce jak u krvácejících pacientů (70,6 %), tak u nekrvácejících cirhotiků (76,0 %), tyto výsledky však nebyly statisticky významné. Přítomnost G+ bakterií v hemokultu byla vyšší u skupiny krvácejících pacientů (33,3 %) proti kontrolní skupině (0,00 %), ale častější příčinou infekce byla G - bakteriální flóra, jak ve skupině krvácejících (66,7 %), tak ve skupině nekrvácejících (100 %). Tyto rozdíly nebyly statisticky významné. V mikrobiologických nálezech krku převládl pozitivní nález u krvácející skupiny (24,5 %) proti kontrolní skupině (18,5 %) a převládající agens byl v obou skupinách nález G-bakterií, u krvácejících cirhotiků 91,7 % a u kontrolní skupiny 80 %, rovněž bez statistické významnosti mezi oběma skupinami. Ve stolici byl vyšší výskyt bakteriálního agens u kontrolní skupiny (35,2 %) proti krvácející skupině (30,6 %) a i zde byly G - bakterie převládající příčinou infekce, u krvácejících 86,7 % proti 73,7 % v kontrolní skupině, rovněž bez statistické významnosti. U ascitu byl vyšší výskyt pozitivního bakteriologického nálezu u krvácejících 28,6 % proti 19 % pozitivním nálezům nekrvácejících cirhotiků. U vyšetření ascitu byl podíl G+ bakterií u krvácejících 50 % a u kontrolní skupiny dokonce 75 %. Příčinou infekce u obou vyšetřovaných skupin byla nejčastěji G - bakteriální flóra jak v moči, hemokultu, krku i stolici. V ascitu byl překvapivý převládající nález G+ bakteriální flóry u kontrolní skupiny. U všech mikrobiologických vyšetření byl nález plísňového a kvasinkového agens nevýznamný, vyskytl se v nálezech v krku, moči a stolici. Zcela chyběl v bakteriologickém vyšetření ascitu a hemokultuře. Ve skupině krvácejících byly v hemokulturách nalezeny Escherichia coli, Klebsiella pneumoniae, Corynebacterium sp., Streptococcus α-hemolyticus, Pseudomonas aeruginosa. V kontrolní skupině byly izolovány Escherichia coli haemolyticum, Serratia marcescens, G – nefermentující bakterie. Z patologických nálezů v krku byla kultivována Escherichia coli, Escherichia coli haemolyticum, Klebsiella pneumoniae, Enterobacter faecalis, skupina Enterobacter - Klebsiella, Pseudomonas aeruginosa, Streptococcus agalactiaea. V ascitu byl u krvácejících nemocných nalezen Escherichia coli, Streptococcus aureus, u kontrolní skupiny pak Pseudomonas aeruginosa, Staphylococcus aureus. V moči byla nejčastější příčinou infekce jak u krvácejících, tak u kontrolní skupiny Escherichia coli, Escherichia coli hemolyticum, skupina Enterobacter - Klebsiella, Pseudomonas aeruginosa. V perianálním stěru byla hodnocena jako patologická přítomnost Eschericia coli haemolyticum (ECH) diskutováno dále.
Table 5. Bakteriální infekce celkem. 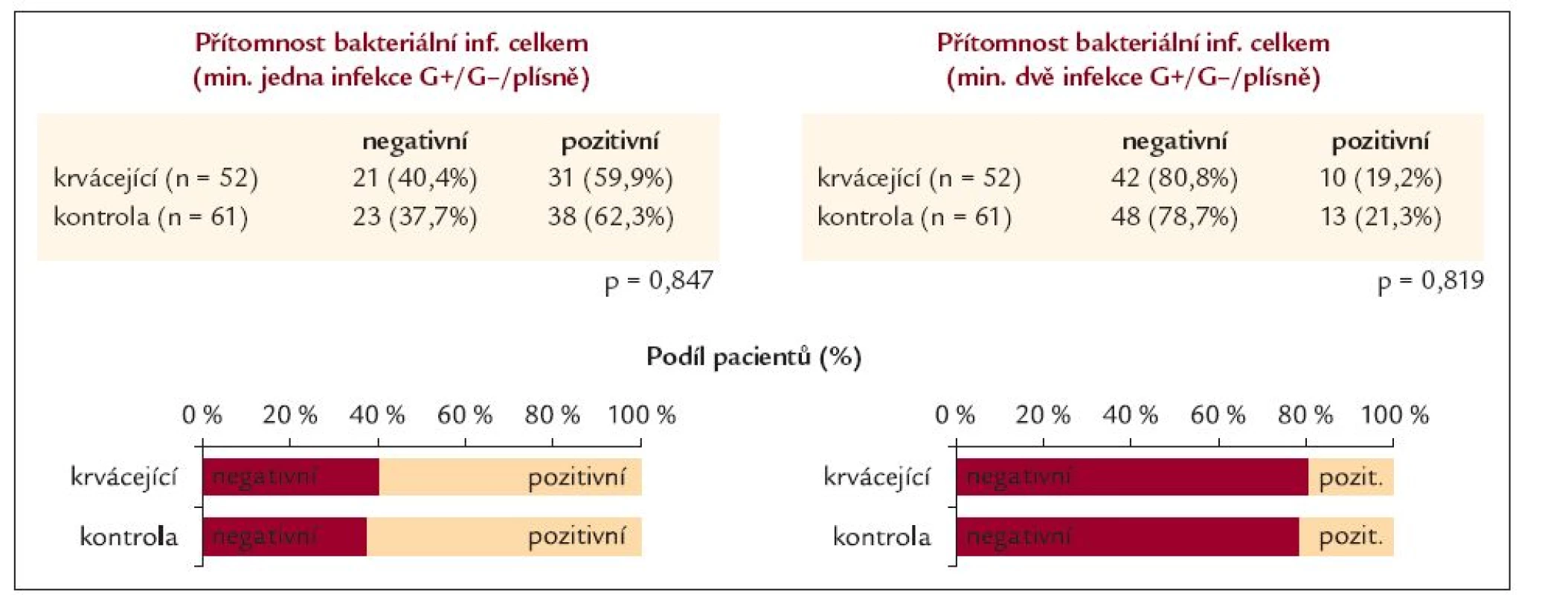
Mortalita krvácejících nemocných byla 39,6 % (zemřelo 21 nemocných) a recidiva krvácení vznikla celkem u 16 pacientů (30,2 %). Třetí den prodělo recidivu 5 pacientů (31,25 %) a nejvíce pacientů [11] prodělalo recidivu krvácení v 5. dnu od přijetí (68,75 %). Z pacientů, kteří prodělali recidivu krvácení, zemřelo 6 (37,5 %) a z celkového počtu 21 mrtvých bylo procentuální zastoupení recidivujících a zároveň zemřelých, krvácejících cirhotiků 28,6 % (6/15, 28,6 %/71,4 %). Příčinou smrti byl nejčastěji hepatorenální syndrom u 7 nemocných (33,3 %), v 5 případech hemoragický šok (23,8 %), ve 3 případech bylo příčinou jaterní selhání (14,3 %) a stejným poměrem byl příčinou smrti infarkt myokardu (14,3 %), ve 2 případech byla příčinou smrti plicní embolie (9,5 %) a poslední úmrtí vzniklo jako následek srdečního selhání u pacienta s kardiomyopatií (4,8 %). Z uvedeného vyplývá, že na následky vykrácení zemřelo pouze 5 (23,8 %) nemocných a převážná část 16 (76,2 %) zemřela na jiné komplikace tohoto závažného stavu. Smrt pacientů nastala mezi 3. a 32. dnem od vzniku krvácení. Mezi nemocnými léčenými norfloxacinem a ampicilinem/sulbaktamem nebyl rozdíl v mortalitě ani vzniku recidivy krvácení (tab. 6). U pacientů s recidivou krvácení a ani u zemřelých nemocných nebyl nalezen rozdíl v ChP klasifikaci. Recidivu krvácení prodělalo nejvíce pacientů ChP B 9 (56,3 %) a nejméně došlo k recidivě krvácení u pacientů ChP A 2 (12,5 %). Nejvíce zemřelo pacientů ChP C 13 (61,9 %) a nejméně pacientů ze skupiny ChP A 2 (9,5 %) (tab. 7). V recidivě a v mortalitě nebyl nalezen statisticky významný rozdíl v přítomnosti pozitivního bakteriologického nálezu v moči, hemokultuře, krku, stolici a ani ascitu. I když u recidivujících byl častější pozitivní bakteriologický nález v moči, krku a stolici proti skupině bez recidivy krvácení, ale opačný poměr byl zaznamenán při vyšetření ascitu a hemokultuře. Zatímco u zemřelých byl častější pozitivní nález v krku a ascitu proti přeživším, ale u vyšetření moče, stolice a hemokultuře byl častější nález bakteriální infekce u přeživších proti zemřelým. Při srovnání pacientů s recidivou krvácení a přítomností alespoň 1 infekce proti pacientům bez recidivy krvácení stejně jako u přítomnosti 2 a více infekcí u těchto nemocných nebyl rovněž nalezen statisticky významný rozdíl. Tyto výsledky byly zaznamenány i co se týče srovnání zemřelých a přeživších v přítomnosti 1 nebo 2 a více infekcí. I když častější nález alespoň jedné bakteriální infekce měli pacienti s recidivou krvácení (75 %) oproti pacientům bez recidivy (52,8 %) a také u pacientů, kteří zemřeli, byla prokázána bakteriální infekce častěji (61,9 %) proti přeživším (58,1 %) (tab. 8 a 9). Během léčby mezi 1. a 5. dnem jsme neprokázali statisticky významný rozdíl v poklesu bakteriální infekce (tab. 10). V přítomnosti bakteriální infekce v moči, hemokultuře, krku, stolici a ascitu nebyl nalezen statisticky významný rozdíl mezi 1. a 5. dnem léčby bez rozdílu antibiotické terapie. Významný rozdíl byl nalezen v etiologickém agens moče, kdy po zavedené terapii výrazně vzrostl podíl plísňové a kvasinkové močové infekce (p = 0,011) a došlo k poklesu (i když ne statisticky významnému) močové infekce způsobené G - bakteriálním agens (p = 0,057) (tab. 11).
Table 6. Recidiva a mortalita v závislosti na léčbě. 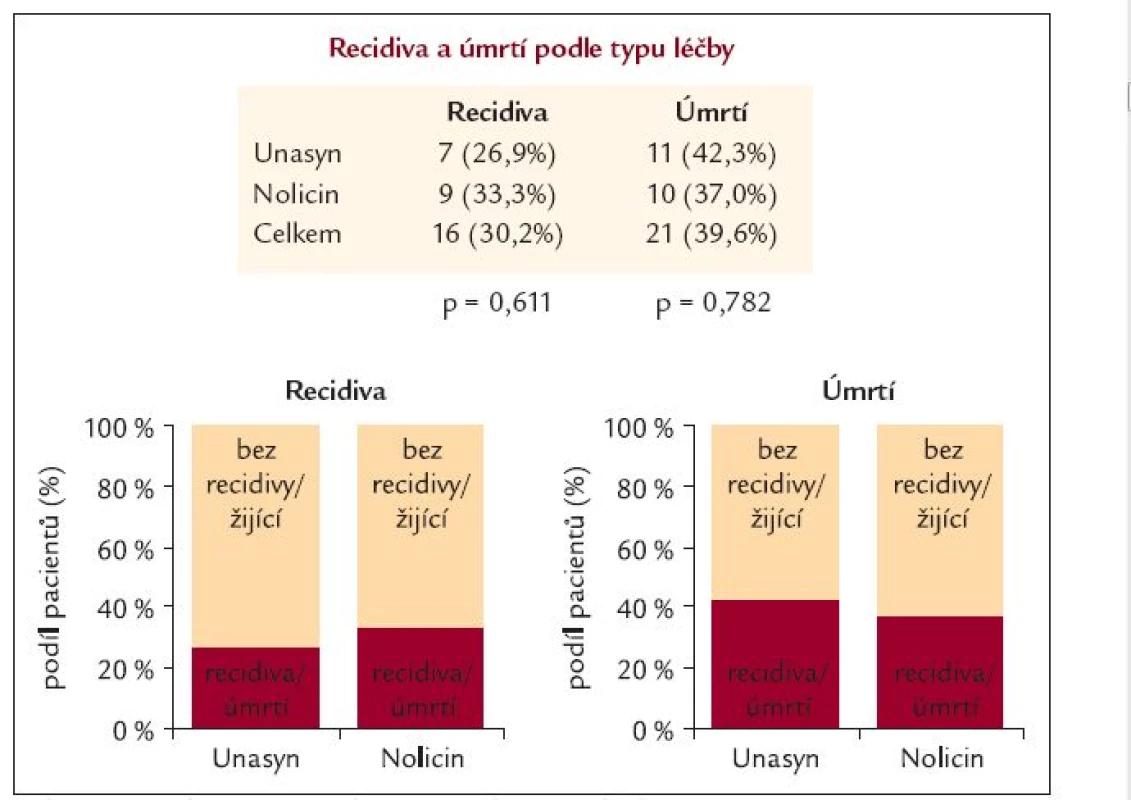
Table 7. Recidiva a úmrtí v závislosti na Child Pough klasifikaci. 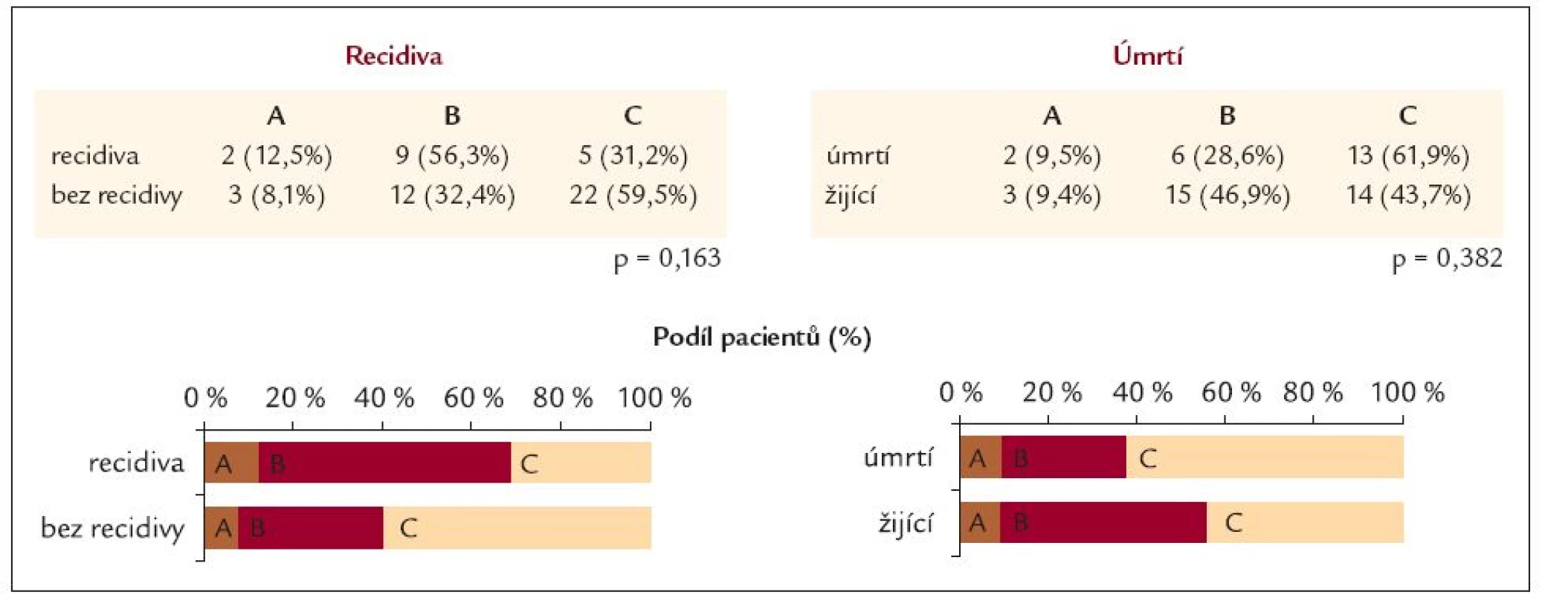
Table 8. Bakteriální infekce celkem – přítomnost alespoň jedné bakteriální infekce. 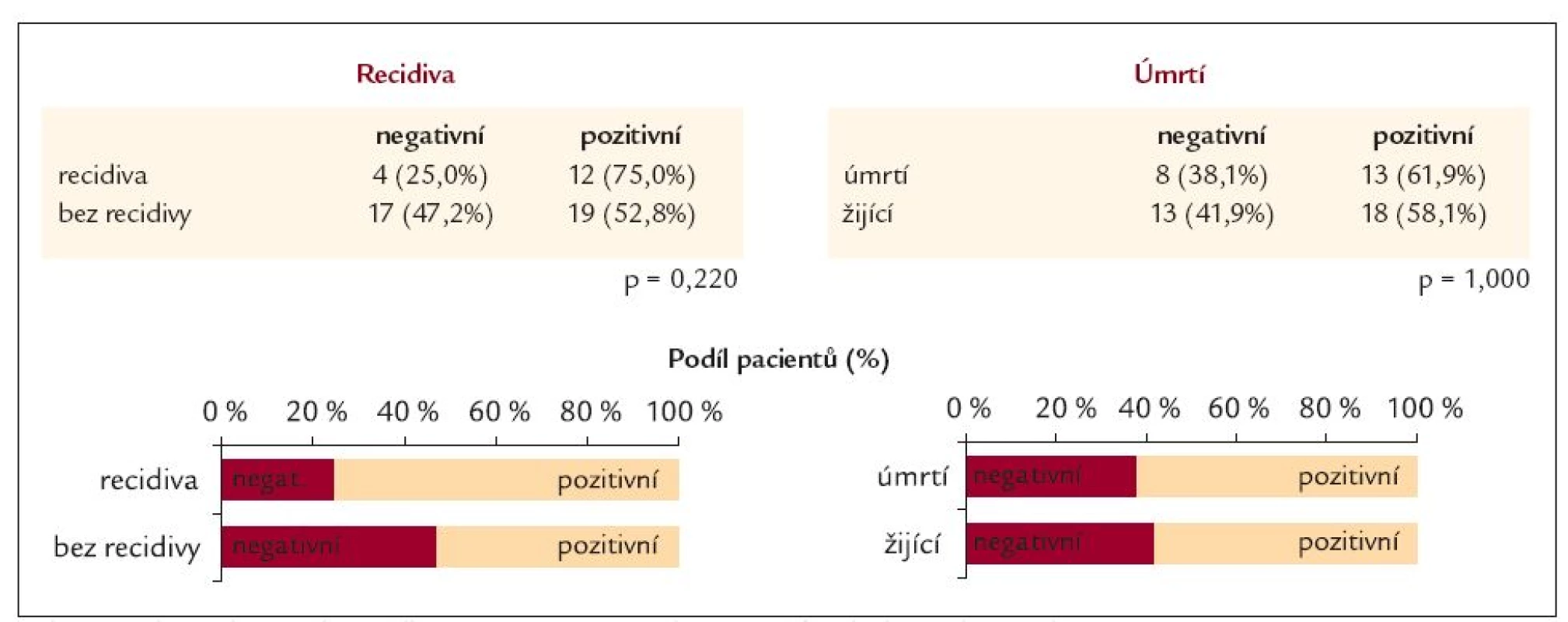
Table 9. Bakteriální infekce celkem – přítomnost dvou a více typů bakteriální infekce. 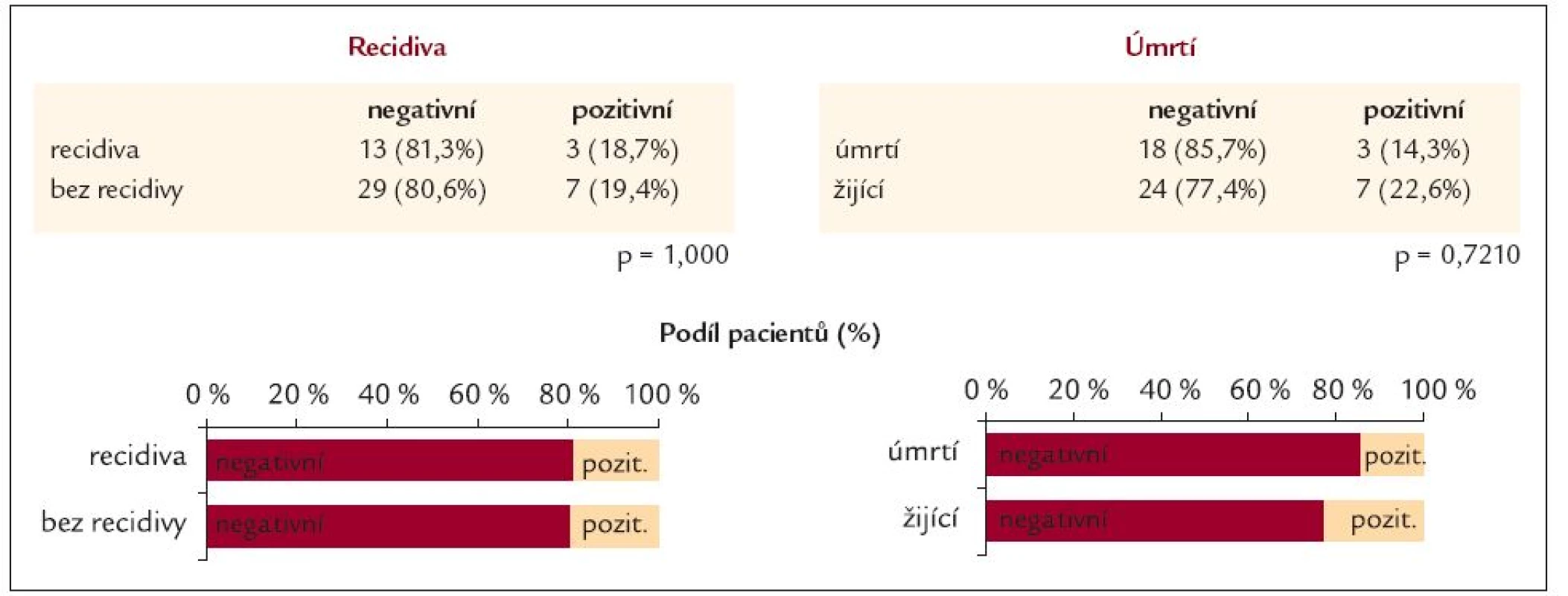
Table 10. Bakteriální infekce celkem 1. a 5. den léčby. 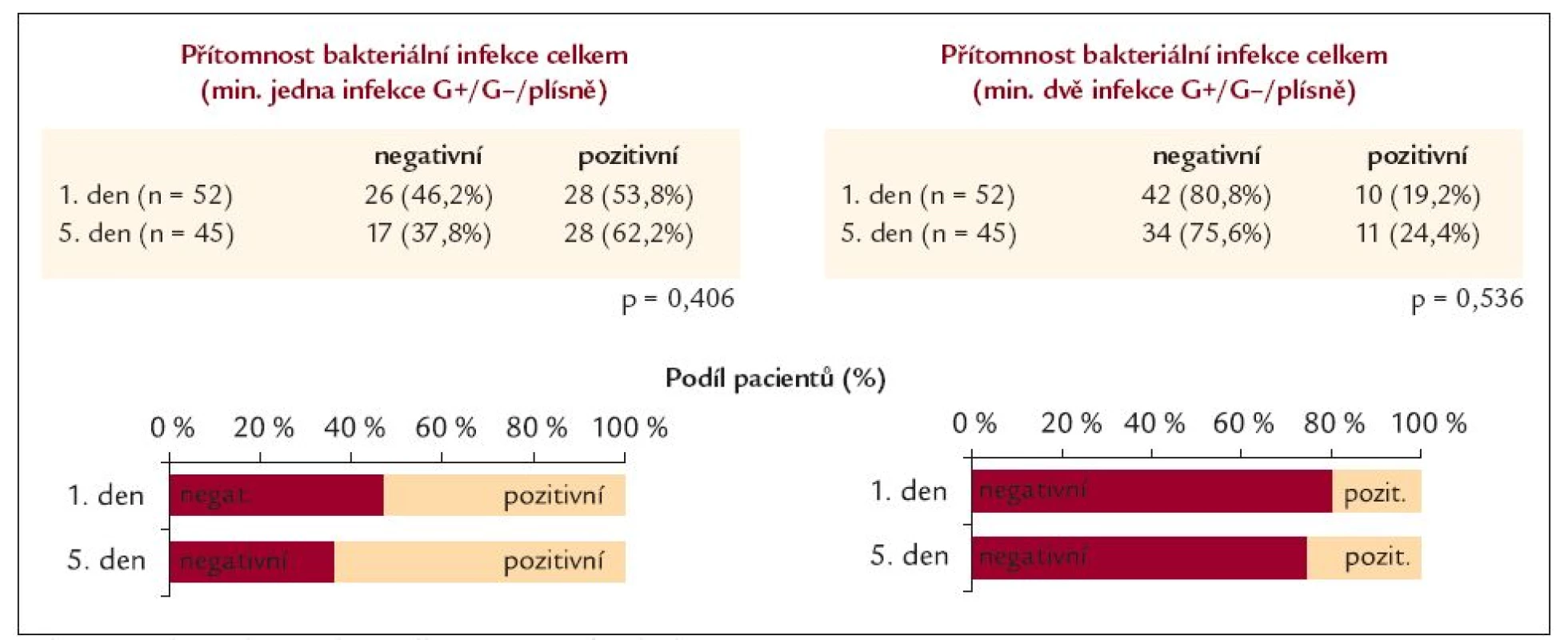
Table 11. Bakteriální infekce – moč 1. a 5. den léčby. 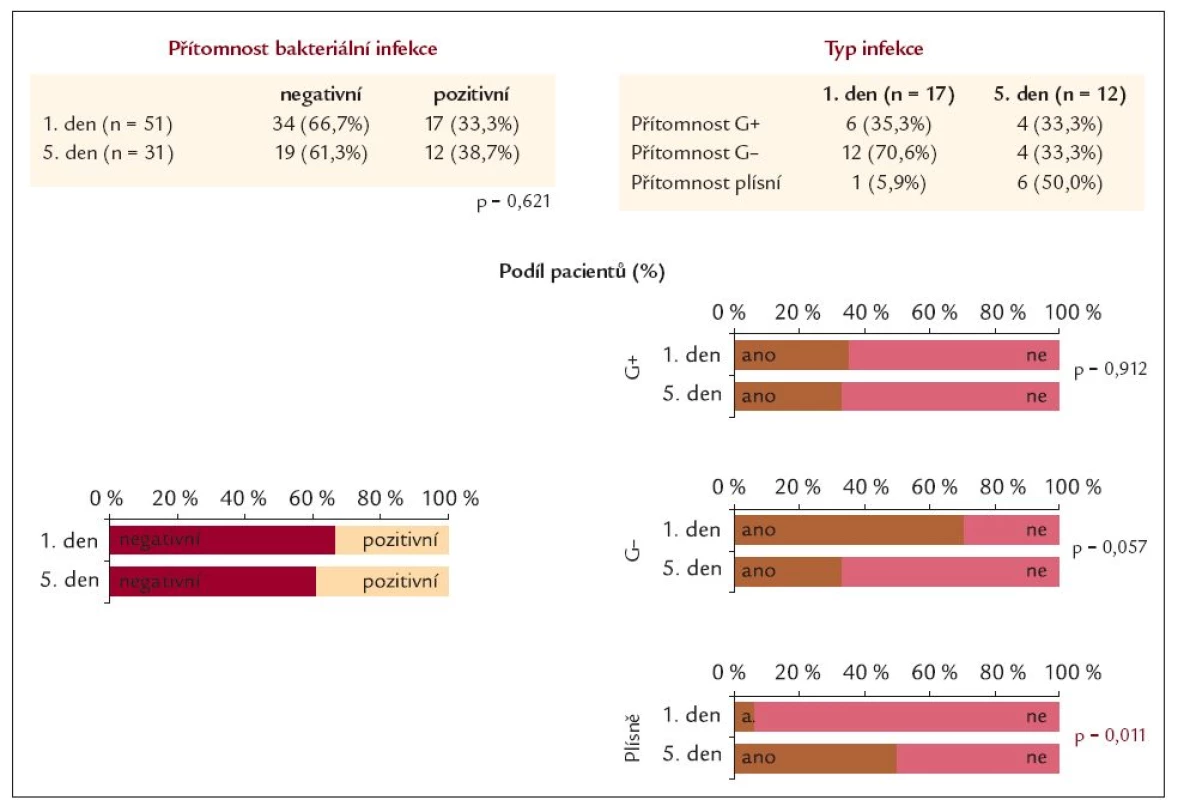
Diskuse
V našem souboru jsme vyšetřili celkem 115 nemocných, z toho 53 krvácejících cirhotiků a 62 pacientů s jaterní cirhózou, ale bez krvácení. U skupiny s varikózním krvácením jsme zjistili vyšší podíl pacientů s ChP C klasifikací (p = 0,009). To je v souladu s literárními údaji, neboť akutní krvácení je závislé na tíži jaterního onemocnění (ovšem ne jenom - viz úvod), proto častěji postihuje nemocné s těžším jaterním postižením. V recentních studiích jsou zastoupeni pacienti s akutním krvácením a ChP C od 44 do 75 %, v našem souboru 51 % [3,15-20].
V našem souboru jsme nalezli přítomnost infekce ve vysokém procentu v obou skupinách nemocných s jaterní cirhózou, tedy jak u pacientů s varikózním krvácením, tak i bez něj. U všech vyšetřených pacientů s jaterní cirhózou jsme zjistili vysoký výskyt bakteriální infekce, 61,1% výskyt bakteriální infekce (u pacientů s akutním krvácením 59,9% a u nekrvácejících 62,3%). Potvrdili jsme tedy vysoký výskyt infekce u pacientů s jaterní cirhózou, v našem souboru dokonce vyšší proti literárním údajům (pacienti s jaterní cirhózou 20-40 %, pacienti přijati z jiného důvodu 5-7 %, pacienti s krvácením v důsledku jaterní cirhózy 35-66 %). Nepotvrdili jsme však vyšší výskyt infekce u pacientů s akutním krvácením proti nekrvácejícím cirhotikům a naše výsledky tedy nemohou potvrdit teorii bakteriální infekce jako bezprostřední příčiny vzniku akutního varikózního krvácení. Vysoký počet pozitivních bakteriologických nálezů u nemocných s cirhózou přijatých do nemocnice však potvrzuje významnost infekce u těchto pacientů a nutnost adekvátní terapie. Výsledky také podporují názor, že vznik akutního krvácení je závislý od více faktorů a bezprostřední příčina vyvolávající vznik krvácení není přesně známá. Bakteriální infekce se díky vlivu na zvýšení intravarikózního tlaku a vlivu na primární hemostázu může podílet, jako jedna z více příčin, na vzniku akutního varikózního krvácení. Proto důsledná vzniku infekce a její léčba jsou součástí léčby pacientů s jaterní cirhózou a jednou z možných cest, jak zabránit vzniku varikózního krvácení [13,17,18,21-27].
I v našem souboru, stejně jako v literatuře, byla nejčastější infekcí močová infekce 39,3 % (krvácející 33,3 %, nekrvácející 44,6 %, její výskyt byl však vyšší ve srovnání s literárními údaji, které ji uvádějí mezi 12-29 %). Nejčastější příčinou močové infekce byla Escherichia coli.
Druhým nejčastějším pozitivním bakteriologickým nálezem byla přítomnost signifikantního patogenu ve stolici 33 % (30,6 % u krvácejících proti 35,2 % nekrvácejících). Perianální stěry jsou obrazem kolonizace tlustého střeva bakteriemi. Střevo je osídleno velkým množstvím bakterií, nejčastěji se jedná o enterobakterie, enterokoky, koaguláza negativní stafylokoky, anaeroby, kvasinky. Normální mikrobiální flóra trávicího traktu má řadu fyziologických funkcí - je bariérou proti patogenům popřípadě potenciálním patogenům, stimuluje střevní imunitní systém, produkuje vitaminy a produkty, které mají pozitivní vliv na prokrvení střevní mukózy a peristaltiku, snižuje možnost střevní translokace [28]. Patologická kolonizace může tyto funkce porušit a nejzávažnějším důsledkem je zvýšená možnost vzniku infekce. V našem souboru byly ve stolici většinou izolovány enterobakterie, nejčastěji Escherichia coli. Překvapivý však byl vysoký záchyt Escherichia coli haemolyticum (ECH), tyto kmeny vyvolaly úplnou hemolýzu na krevním agaru. Za ni je zodpovědný hemolyzin - exotoxin, který zvyšuje virulenci bakterií a účinkuje na cytoplazmatické membrány eukaryotických buněk. Jedná se o protein, který působí rozpad erytrocytů různých živočišných druhů a jeho přítomnost lze v podmínkách in vitro snadno prokazovat např. kultivací bakterií na krevním agaru. Cytolytické toxiny nejen porušují buněčné membrány, ale uvolňují z buněk řadu mediátorů i dalších aktivních látek, které pak iniciují záněty a další změny (například srážení krve). Ve skupině krvácejících bylo ECH ve stolici zachyceno 9krát, z toho 7 pacientů mělo i infekci mimostřevní, nejčastěji močovou (5krát), sepsi 5krát, ve 3 případech šlo o současnou močovou infekci a sepsi, u 5 nemocných byla kolonizace dutiny ústní. Ve skupině kontrol bylo ECH ve stolici zachyceno 9krát. Mimostřevní nález byl u 4 nemocných (4krát močová infekce); u 3 pacientů byla prokázána kolonizace dutiny ústní. Velice častý záchyt infekce ECH se zdá důležitý a měl by být předmětem dalších studií.
Dalším častým bakteriologickým nálezem byl pozitivní nález ascitu 22,9 % (krvácející 28,6 %, nekrvácející 19 %) stejně jako údaje z literatury (7-23 %). Příčinou byly nejčastěji Staphylococcus aureus a Escherichia coli a i tyto nálezy konvertují s údaji literárními. Poměrně vysoký výskyt G+ bakteriálního agens v ascitu lze vysvětlit narůstajícími invazivními vyšetřeními - opakované punkce ascitu, zavádění permanentních žilních a močových katétrů [21-24].
Běžná flóra v krku byla u nekrvácejících cirhotiků prokázána v 81,5 %, kdežto u krvácejících v 75,5 %. To znamená, že u pacientů s krvácením byly častěji nalezeny patogeny ve 24,5 % proti 18,5 % u kontrolní skupiny. Tento rozdíl však nebyl statisticky významný. Nejčastěji šlo o bakterie z čeledi Enterobacteriacae, které se fyziologicky nacházejí ve střevě. Jsou potenciálními patogeny, jejich patogenní vliv se může projevit při mimostřevní lokalizaci. V dutině ústní se setkáváme s kolonizací těmito bakteriemi při ztrátě ochranného vlivu běžné flóry dutiny ústní. Patologicky kolonizující bakterie se do oběhu mohou dostat přestupem přes stěnu střevní (bakteriální translokací), která je u nemocných s cirhózou zvýšena [29], což může vést k častějšímu výskytu infekcí.
Nejčastější příčinou infekce (moč, krk, stolice, hemokultura) v obou skupinách, jak krvácejících, tak nekrvácejících nemocných, byla G - bakteriální flóra. I tyto výsledky podporují pravděpodobnost podílu bakteriální střevní translokace na vzniku infekce u pacientů s jaterní cirhózou a portální hypertenzí [17,21,30-32].
Infekce se však s největší pravděpodobností podílí nejen na vzniku krvácení, ale také zhoršuje i jeho průběh a prognózu. Pokud jsou krvácející nemocní léčeni antibiotiky, výskyt bakteriální infekce je u nich signifikantně nižší nežli u pacientů bez této léčby [33]. Metaanalýza studií podání antibiotik při krvácení z jícnových varixů prokázala, že antibiotická profylaxe zvýši počet nemocných, kteří nemají infekční komplikace a zlepší jejich krátkodobé přežití [30].
Antibiotická léčba je tudíž doplňkem komplexní terapie krvácení z jícnových varixů a obvykle je doporučováno 5-7denní profylaktické podávání. Shoda však není ve výběru antibiotika. Obvykle je podáván norfloxacin či cefotaxim, obě antibiotika jsou patrně stejně účinná [34]. V některých studiích byl podáván amoxicilin v kombinaci s kyselinou klavulanovou (Augmentin), ciprofloxacin, samotný či v kombinaci s Augmentinem, ofloxacin opět v kombinaci s Augmentinem [32]. Diskutován není jen výběr preparátu, ale i způsob jeho podání. Intravenózní podání je obecně účinnější, u těchto nemocných však patrně hraje důležitou roli střevní translokace. Z tohoto pohledu by bylo vhodnější podání perorální.
V doporučeních konsenzuálních konferencí není doposud shoda. V závěrech konference věnované portální hypertenzi Baveno III je konstatováno, že antibiotická profylaxe je nezbytná, ale k rozhodnutí jaké antibiotikum podat a jakou formou jsou vyžadovány závěry více randomizovaných studií [14].
V našem souboru jsme 27 krvácejícím podávali perorálně norfloxacin, 26 intravenózně kombinaci ampicilin/sulbaktam. Norfloxacin jsme zvolili na základě závěrů konsenzuální konference SBP, intravenózní podání potom na základě konsensuální konference Baveno III. Dle literatury obvykle podávaný amoxicilin v kombinaci s kyselinou klavulanovou (Augmentin) je hepatotoxický, a poměrně často způsobuje akutní poškození jater [35,36]. Proto jsme pro intravenózní podání zvolili kombinované betalaktamové antibiotikum obsahující ampicilin a sulbaktam. Sulbaktam je sulfon kyseliny penicilinové. Samotný má jen nízkou antibakteriální aktivitu, rozšiřuje však spektrum ampicilinu inhibicí některých betalaktamáz. Spektrum účinku odpovídá amoxicilinu v kombinaci s kyselinou klavulanovou, ale jeho hepatotoxicita popsána nebyla. Během léčby však nedošlo k poklesu bakteriální infekce mezi 1. a 5. dnem (53,8 % proti 62,2 %), tento rozdíl nebyl statisticky významný. Při antibiotické terapii došlo v moči k poklesu infekce způsobené G - bakteriemi (p = 0,057), ale užití antibiotik vedlo u oslabených, malnutričních jedinců k nárůstu plísňové a kvasinkové infekce (p = 0,011). V ostatních případech (hemokultura, stolice, krk, ascites) nebyl nalezen rozdíl mezi 1. a 5. dnem léčby. Tyto výsledky vedou k zamyšlení nad správným výběrem antibiotické terapie a nárůst plísňové a kvasinkové infekce v moči po podání antibiotické terapie vede k zamyšlení, zda v terapii antibakteriální není vhodná kombinace s antimykotiky.
Porovnáním obou skupin jsme nenalezli rozdíly v přežití ani vzniku recidivy krvácení v závislosti na podaném antibiotiku. Při srovnání pacientů s recidivou krvácení a přítomností alespoň 1 infekce proti pacientům bez recidivy krvácení stejně jako u přítomnosti 2 a více infekcí u těchto nemocných nebyl nalezen statisticky významný rozdíl. Tyto výsledky byly zaznamenány i co se týče srovnání zemřelých a přeživších v přítomnosti 1 nebo 2 a více infekcí. I když i zde častější nález alespoň jedné bakteriální infekce měli pacienti s recidivou krvácení (75 %) oproti pacientům bez recidivy (52,8 %) a také u pacientů, kteří zemřeli, byla prokázána bakteriální infekce častěji (61,9 %) proti přeživším (58,1 %). Vzhledem k počtům nemocných, které je možno do těchto studií zařadit, je do budoucna nezbytné provádět studie multicentrické.
Závěr
V našem souboru nemocných (jak krvácejících, tak nekrvácejících cirhotiků) byla prokázána bakteriální infekce přesahující literární údaje (61,1 %). Nepotvrdili jsme však vyšší výskyt infekce u pacientů s akutním krvácením proti nekrvácejícím cirhotikům a tak naše výsledky nemohou potvrdit teorii bakteriální infekce jako bezprostřední příčiny vzniku akutního varikózního krvácení. Vysoký výskyt G - bakteriální infekce a častá přítomnost G+ bakteriální infekce nutí k zamyšlení nad výběrem antibiotické profylaxe. Úvaha vede k teorii, že na vzniku G - infekce má podíl bakteriální střevní translokace, pak by bylo účelem léčby ovlivnit bakteriální střevní translokaci lokální léčbou či užitím probiotik a léčbu doplnit antibiotiky s účinkem na G+ bakterie. Nárůst plísňové a kvasinkové infekce moče po užití širokospektrých antibiotik vede k úvaze o zvážení profylaktického užití antimykotik v této indikaci nebo nutnosti časné diagnostiky této infekce s okamžitým zahájením cílené terapie.
Neprokázali jsme rozdíl ve vlivu na mortalitu ani na vznik recidivy krvácení ve skupině nemocných léčených perorálně norfloxacinem v porovnání s intravenózním podáním kombinace ampicilin/sulbaktam. Vzhledem k pravděpodobné důležitosti bakteriální translokace při vzniku infekce bude patrně optimální kombinace intravenózního a perorálního antibiotika. Otázkou dalších studií zůstává užití probiotik v ovlivnění bakteriální střevní translokace selektivní střevní dekontaminací. Neprokázali jsme vliv bakteriální infekce na vznik recidivy krvácení a ani na mortalitu krvácejících nemocných (bez rozdílu antibiotické terapie), i když jak ve skupině s recidivou, tak u zemřelých nemocných se bakteriální infekce vyskytla častěji. Je pravděpodobné, že při sledování početnějších skupin pacientů by tyto výsledky mohly dosáhnout statistické významnosti. Bakteriální infekce byla u nemocných s jaterní cirhózou přijatých k hospitalizaci prokázána ve vysokém procentu, přesahujícím literární údaje a proto se domníváme, že i z tohoto důvodu je profylaktická antibiotická terapie plně indikována.
MUDr. Libuše Husová, Ph.D.
www.fnbrno.cz
e-mail: Husova@fnbrno.cz
Doručeno do redakce: 1. 6. 2007
Přijato po recenzi: 22. 8. 2007
Sources
1. Jirásek V. Gastroenterologie. In: Klener P et al. Vnitřní lékařství. Praha: Galén 1999 : 437-519.
2. Sandel MH. Nonvariceal upper GI bleeding: differences in outcome for patients admitted to internal medicine and gastrointestinal services. Am J Gastroenterol 2000; 95 : 2357-2362.
3. Zavoral M, Mařatka Z. Krvácení do trávicího ústrojí. In: Mařatka Z. Gastroenterologie. Praha: Karolinum 1999 : 435-446.
4. Gurlich R, Lukáš K. Krvácení z dolní části trávicí trubice. Prakt Lék 2000; 80 : 191-194.
5. Rockall TA, Logan RFA, Devlin HB et al. Incidence of and mortality from acute upper gastrointestinal haemorrhage in the UK. British Medical Journal 1995; 311 : 222-226.
6. Dítě P, Wechsler J, Novotný I et al. Gastroenterologická problematika v intenzivní medicíně. In: Ševčík P, Černý V, Vítovec J et al. Intenzivní medicína. Praha: Galén 2000 : 122-126.
7. Lichtenstein DR, Berman MD, Wolfe MM. Approach to the patient with acute upper gastrointestinal hemorrhage,. In: Taylor MB Gastrointestinal emergencies. Philadelphia: Williams & Wilkins 1997 : 99-129.
8. Bracy W, Peterson WL. Medical therapy of nonvariceal upper gastrointestinal hemorrhage,. In: Taylor MB Gastrointestinal emergencies. Philadelphia: Williams&Wilkins 1997 : 151-162.
9. Zuccaro G jr. Management of the adult patient with acute lower gastrointestinal bleeding. Amer J Gastroenterol 1998; 8 : 1202-1208.
10. Dražná E, Kment M. Endoskopická terapie při krvácení do trávicího traktu,. In: Mařatka Z et al. Aktuality v gastroenterologii. Praha: AZ Servis 1994 : 116-138.
11. D´Amico G, Pagliaro L, Bosch J. Pharmacological treatment of portal hypertension: an evidence-based approach. Semin Liver Dis 1999; 19 : 475-505.
12. Bosch J, Abraldes JG, Groszmann R. Current management of portal hypertension. J Hepatol 2003; 38 : 554-568.
13. Rimola A, Garcia-Tsao G, Navasa M et al. Diagnosis, treatment and prophylaxis of spontaneous bacterial peritonitis: a consensus document. J Hepatol 2000; 32 : 142-153.
14. De Franchis R (ed). Portal Hypertension III. Proceedings of the third Baveno international consensus workshop on definitions, methodology and therapeutic strategies. Oxford: Blackwell Science, 2001.
15. Jalan R, Hayes PC. UK guidelines on the management of variceal hemorrhage in cirrhotic patients. Gut 2000; 46 : 846-852.
16. The North Italien Endoscopic Club for the Study and Treatment of Esophageal Varices: Predictors of first variceal hemorrhage in patients with cirrhosis of the liver and esophageal varices: a prospective, multicentr trial. N Engl J Med 1988; 319 : 983-989.
17. Goulis J, Patch D, Burroughs AK Bacterial infection in the pathogenesis of variceal bleeding. Lancet 1999; 353 : 139-142.
18. Bernard B, Cadranel JF, Valla D et al. Prognostic significance of bacterial infection in bleeding cirrhotic patients: a prospective study. Gastroenterology 1995; 108 : 1828-1834.
19. Blaise M, Paterton D, Trinchet JCP et al. Systemic antibiotic therapy prevents bacterial infections in cirrhotic patients with gastrointestinal hemorrhage. Hepatology 1994; 20 : 34-38.
20. Vivas S, Rodriquez M, Palacio MA et al. Presence of bacterial infection in bleeding cirrhotic patients is independently associated with early mortality and failure to control bleeding. Dig Dis Sci 2001; 46 : 2752 - 2756.
21. Campillo B. Nosocomial spontaneous bacterial peritonitis and bacteremia in cirrhotic patients. Clin Infect Dis 2002; 35 : 1-10.
22. Deschenes M, Villeneuve JP. Risk factors for the development of bacterial infections in hospitalized patients with cirrhosis. Am J Gastroenterol 1999; 94 : 2193-2197.
23. Bleichner G, Boulanger R, Sguara P et al. Frequency of infections in cirrhotic patients presenting with acute gastrointestinal hemorrhage. Br J Surg 1986; 73 : 724-726.
24. Navasa M, Rimola A, Rodes J et al. Bacterial infections in liver disease. Seminars in Liver Disease 1997; 17 : 323-333.
25. Kienslichová E. Sepse u nemocných s jaterním selháním. Bulletin HPB 2002; 10 : 63-66.
26. Thulstrup AM. Population-based study of the risk and short-term prognosis for bacteremia in patients with liver cirrhosis. Clin Infect Dis 2000; 31 : 1357-1361.
27. Rimola A, Bory F, Teres J et al. Oral, nonabsorbale antibiotics prevent infection in cirrhotic with gastrointestinal hemorrhage. Hepatology 1985; 5 : 463-467.
28. Zbořil V. Fyziologie mikroflóry trávicího traktu. Vnitř Lék 2002; 48 : 17-21.
29. Cirera I, Bauer TM, Navasa M et al. Bacterial translocation of enteric organismus in patients with cirrhosis. J Hepatol 2001; 34 : 32-37.
30. Bernard B, Grande JD, Khac EN et al. Antibiotic profylaxis for the prevention of bacterial infection in cirrhotic patients with gastrointestinal bleeding: a meta-analysis. Hepatology 1999; 29 : 1655-1661.
31. Fernández J, Navasa M, Gómez J et al. Bacterial infections in cirrhosis: Epidemiological changes with invasive procedures and norfloxacin profylaxis. Hepatology 2002; 35 : 140-148.
32. Navasa M, Fermández J, Rodés J. Prophylaxis of spontaneous bacterial peritonitis. The problem of spontaneous bacterial peritonitis by quinolone-resistant bacteria. In: Arroyo V, Bosch J, Bruix J et al. Therapy in Hepatology. Barcelona: Ars Medica 2001 : 65-71.
33. Goulis J, Armonis A, Patch D et al. Bacterial infection is independently associated with failure control bleeding in cirrhotic patients with gastrointestinal hemorrhage. Hepatology 1998; 27 : 1207-1212.
34. Berzigotti A, Garcia-Pagán JC, Bosch J. Therapy of acute variceal bleeding. In: Arroyo V, Bosch J, Bruix J et al. Therapy in hepatology Barcelona: Ars Medica 2001 : 3-16.
35. Rodriguez LAG, Stricker BH, Zimmerman HJ. Risk of acute liver injury associated with the combination of amoxicillin and clavulanic acis. Arch Intern Med 1996; 156 : 1327-1332.
36. Verhamme M, Ramboer C, Van De Bruane P et al. Cholestatic hepatitis due to an amoxycillin/clavulanic acid preparation. J Hepatol 1989; 9 : 260-264.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2007 Issue 12-
All articles in this issue
- Recidivující arytmie po katetrové ablaci původně paroxyzmální fibrilace síní a výsledky opakované ablace
- Bakteriální infekce ve vztahu ke vzniku a průběhu varikózního krvácení
- Stresová odezva prolaktinu u nemocných se systémovým lupus erythematodes (SLE), revmatoidní artritidou (RA) a u zdravých kontrol
- Léčba hyperglykemie u kriticky nemocných pacientů: srovnání standardního protokolu a počítačového algoritmu
- Příčiny akutního krvácení do horního trávicího traktu u pacientů s jaterní cirhózou
- Vliv etiologie syndromu diabetické nohy na lokalizaci defektů
- Sledování funkčních poruch mikrocirkulace laser dopplerem u pacientů s chronickou žilní nedostatečností třídy 2 dle CEAP klasifikace před a po operaci varixů
- Celiakia - častá príčina „idiopatickej osteoporózy“ premenopauzálnych a včasne postmenopauzálnych žien
- Dobutamínová záťažová echokardiografia vs SPECT pri diagnostikovaní ischemickej choroby srdca
- Diabetes mellitus a mikroalbuminurie
- Dnešný pohľad na riziká umelej pľúcnej ventilácie
- Waldenströmova makroglobulinemie - klinické projevy a diferenciální diagnostika a prognóza nemoci
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Dnešný pohľad na riziká umelej pľúcnej ventilácie
- Recidivující arytmie po katetrové ablaci původně paroxyzmální fibrilace síní a výsledky opakované ablace
- Waldenströmova makroglobulinemie - klinické projevy a diferenciální diagnostika a prognóza nemoci
- Diabetes mellitus a mikroalbuminurie
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career


