-
Medical journals
- Career
Dysfunkce horní části trávicího traktu u kriticky nemocných: současný pohled a perspektiva
Authors: K. Balihar; J. Koželuhová; L. Fremundová; M. Matějovič
Authors‘ workplace: I. interní klinika, Oddělení gastroenterologie a hepatologie a Jednotka intenzivní péče, LF UK a FN Plzeň
Published in: Gastroent Hepatol 2013; 67(1): 39-44
Category: Clinical and Experimental Gastroenterology: Review Article
Overview
Akutní gastrointestinální dysfunkce jako jeden z aspektů syndromu multiorgánové dysfunkce u kriticky nemocných je častým problémem v intenzivní péči provázeným vyšší morbiditou a mortalitou. V horní části trávicího traktu (HČTT) zahrnuje především stresem indukovanou vředovou chorobu (Stress-Induced Ulcer Syndrome) a komplexní poruchu motility vedoucí k intoleranci gastrické enterální výživy a refluxní ezofagitidě při duodenogastoezofageálním refluxu s vyšším rizikem aspirace a nozokomiální pneumonie. Klíčovými patogenetickými mechanizmy jsou (i) splanchnická hypoperfuze s podlomením hlavně bariérové funkce žaludeční sliznice, která vede k slizničním erozím až vředům, (ii) oslabení až ztráta tonu dolního jícnového svěrače a (iii) zpomalení a ztráta efektivity prográdní evakuace žaludečního obsahu. Krom rutinní podpůrné péče o kriticky nemocného, jako je základní hemodynamická stabilizace, zajištění adekvátní tkáňové oxygenace a, je-li možné, tak i kauzálního ovlivnění vyvolávající příčiny, lze omezit v indikovaných případech komplikace vyplývající z této dysfunkce profylaxí stresových vředů, aplikací prokinetik a eventuelně zavedením dvojcestné derivačně-výživové sondy k překlenutí poruchy motility HČTT při intoleranci gastrické enterální nutrice.
Klíčová slova:
kriticky nemocný – gastroezofageální reflux – gastoezofageální dysmotilita – umělá plicní ventilace – syndrom multiorgánové dysfunkce
Syndrom multiorgánové dysfunkce/selhání (MODS) byl poprvé popsán Eisemanem u kriticky nemocných v roce 1977 [1]. Tehdy byl tento syndrom považován za fatální průběh nekontrolované infekce. V polovině 80. let byla hypotéza změněna Faistem a Gorisem na teorii autodestruktivní zánětlivé odpovědi organizmu, která může být inciována infekčním, ale i neinfekčním insultem. Jasná definice MODS byla posléze ustanovena až na konferenci ACCP/SCCM v roce 1991 [2]. Poměrně dlouho je trávicí trakt (GIT) považován za klíčový v rozvoji a progresi komplexní šokové reakce organizmu vedoucí k MODS [3]. Jde o velmi komplexní orgán, který je fyziologicky zodpovědný za mnoho složitých procesů, především za digesci a absorpci nutrientů a vody, bariérovou funkci vůči intraluminálním mikrobům a jejich produktům a endokrinní koordinaci trávení a dalších tělesných pochodů. Akutní gastrointestinální dysfunkce (Acute Gastrointestinal Injury – AGI) byla recentně velmi obecně definována jako malfunkce GIT u kriticky nemocných způsobená jejich akutním onemocněním [4]. Zahrnuje velké množství gastrointestinálních symptomů od zvracení, regurgitace a velkých reziduálních objemů žaludku přes poruchy motility a integrity střeva na všech úrovních, krvácení do GIT až po syndrom abdominální hypertenze. Místo jednotlivých symptomů v hodnocení tíže AGI se teprve hledá, ač je tomuto tématu věnována velká pozornost v současné intenzivní medicíně. Především chybí spolehlivé a praktické markery ke kvantifikaci AGI [5]. Tento článek podává souhrnný pohled na problematiku dysfunkce horní části trávicího traktu (HČTT) u kriticky nemocného pacienta.
Význam AGI v intenzivní péči
Více než 60 % pacientů vyvine alespoň jeden ze symptomů AGI v průběhu pobytu na jednotce intenzivní péče (JIP) [6]. AGI je nezávislým prediktorem vyšší mortality v těsné korelaci se zvyklými skorovacími systémy v intenzivní péči jako je APACHE (Acute Physiology And Chronic Health Evaluation Score) či SOFA (Sepsis-Related Organ Failure Assessment), ač v nich nejsou gastrointestinální projevy orgánové dysfunkce zahrnuty. S kumulací výše jednotlivých symptomů také významně roste mortalita pacientů [6,7].
Patogenetické a klinické aspekty dysfunkce HČTT u kriticky nemocných
Dysfunkce HČTT v šokovém stavu má dva základní, především klinicky se projevující aspekty. Prvním aspektem je slizniční ischemie při šokovém stavu s rizikem rozvoje stresových ulcerací a druhým komplexní porucha hybnosti jícnu a žaludku, která je zodpovědná za intoleranci gastrické enterální nutrice, gastroezofageální reflux s rizikem refluxní ezofagitidy a nozokomiální pneumonie.
Stresové ulcerace
Stresem indukovaná vředová choroba (Stress-Induced Ulcer Syndrom – SUS) je definována jako akutní krvácení ze slizničních defektů v HČTT u kriticky nemocného pacienta. Poprvé byla popsána u pacientů s rozsáhlými popáleninami anglickým chirurgem Thomas B. Curlingem před více než 150 lety a do jednoznačné souvislosti s těžkým fyzickým stresem je uvedl Selye v roce 1950 [8,9]. Prekurzorem tohoto klinicky významného syndromu je obvykle klinicky němý slizniční erozivní proces v HČTT, který se vyvíjí dle endoskopických studií časně u 70–100 % kriticky nemocných v šokovém stavu a je označován jako stresem navozené slizniční poškození kriticky nemocných (Stress-Related Mucosal Damage – SRMD) [10]. V patogenezi SUS hraje dominantní roli splanchnická hypoperfuze, na které se dominantně podílí systémová zánětlivá odpověď organizmu s šokovou redistribucí regionálního průtoku splanchnikem [11]. Negativně k hypoperfuzi přispívá také umělá plicní ventilace snížením abdominálního perfuzního tlaku a na JIP rutinně užívané opiáty a katecholaminy [12]. Ischemie střevní sliznice nemusí být doprovázena hemodynamickou nestabilitou, a může tak unikat běžné hemodynamické a laboratorní monitoraci na JIP. Rozvoj SRMD se děje za přítomnosti žaludeční kyseliny, nikoli však při její hypersekreci, jako je tomu u klasické vředové choroby, což poukazuje na dominantní podíl prolomení obranných slizničních mechanizmů při vzniku slizničních erozí. Dopad přítomnosti Helicobacter pylori na rozvoj stresových ulcerací je nejasný. Údaje z klinických i experimentálních studií nejsou jednoznačné, ačkoli určitá pozitivní korelace je z některých studií patrna [13].
Klinicky významné krvácení s hemodynamickou nestabilitou či potřebou krevních transfuzí lze prokázat v důsledku SUS u 0,6–5 % kriticky nemocných bez antiulcerózní profylaxe, ale s 9–13× vyšší mortalitou oproti kriticky nemocným srovnatelné tíže stonání, kteří tuto komplikaci nevyvinou [11]. Endoskopicky je většina lézí mělká, charakteru eroze a nedosahuje pod úroveň lamina muscularis mucosae, a tedy charakteristiky vředu. Jednoznačnými rizikovými faktory pro vznik SUS je umělá plicní ventilace delší než 48 hod a spontánní koagulopatie (INR > 1,5 nebo aPTT > dvojnásobek kontrolní hodnoty nebo počet trombocytů < 50 × 109/l). Dalšími méně významnými rizikovými faktory jsou kraniotrauma, popálení velkého rozsahu (> 30 % tělesného povrchu), stav po velkém chirurgickém zákroku včetně orgánové transplantace, jakýkoli typ šoku, sepse a multiorgánová dysfunkce, renální a jaterní selhání, polytrauma a anamnéza krvácení do HČTT nebo vředové choroby v posledním roce před přijetím na JIP. U léčby vysokými dávkami kortikoidů, konkomitantní léčby nesteroidními antiflogistiky a antiagregancii bylo prokázáno zvýšení rizika klinicky významného SUS jen v kombinaci s dalšími rizikovými faktory [14].
Gastroparéza a gastroezofageální reflux
U zdravých jedinců posunuje jícnová peristaltika sousto kaudálně do žaludku a dolní jícnový svěrač chrání distální jícen v mezidobí před refluxem přijaté potravy, kyseliny a žluče. Proximální žaludek funguje jako rezervoár a tzv. fundické objemové kontrakce vedou k proximodistální redistribuci tráveniny od pevnější po tekutou. Koordinovaná antropyloroduodenální motilita pak hraje hlavní roli ve vlastním vyprazdňování žaludku. Jak se chymus vyprazdňuje do duodena, receptorová zpětná vazba způsobí relaxaci fundu a pokles fundických i antrálních kontrakcí a zároveň zvýšení aktivity pyloru. Po posunu tráveniny dále do tenkého střeva se cyklus opakuje do vyprázdnění žaludku za velmi komplexní neurohumorální koordinace.
U kriticky nemocných je asi v 50 % prokazována refluxní ezofagitida i přes podávanou antiulcerózní profylaxi u pacientů ventilovaných déle než pět dnů [15]. Hlavním patogenetickým mechanizmem je zřejmě duodenogastroezofageální reflux, neboť ezofagitida je asociována především s nekyselým refluxem s obsahem žluči [15]. Hlavními komplikacemi jsou krvácení a mikroaspirace s následným možným rozvojem ventilátorové pneumonie. Z nečetných studií s manometrickými a impedančními systémy je známo, že tonus dolního jícnového svěrače je u mechanicky ventilovaných pacientů snížen až zcela vymizelý. Tato ztráta ochranné bariéry vede k volnému toku žaludečního obsahu spontánně a nebo během epizod zvýšeného intraabdominálního tlaku, jako např. při kašli a zatětí břišního svalstva, které se často děje při odsávání hlenů z trachey [16]. Dále je frekventně přítomno zpomalení žaludečního vyprazdňování, které je důležitou determinantou následného úspěchu, či neúspěchu v zavedení enterální výživy a rizika regurgitace a aspirace [17,18]. Častěji se vyskytuje u pacientů se základní diagnózou polytraumatu, popálenin a těžké sepse a zpomalení je přítomno asi u 80 % pacientů s kraniotraumatem [19]. Jsou zpomaleny jak fundální, tak antrální kontrakce, je zvýšena aktivita pyloru a navíc je významně prodloužena perioda relaxace žaludku navozená nutrienty v tenkém střevě [20]. Duodenální kontrakce jsou poměrně zachovány, ale až 50 % z nich je retrográdních (obr. 1, tab. 1).
Image 1. Patofyziologie dysfunkce horní části trávicího traktu u kriticky nemocných. Fig. 1. Pathophysiology of upper gastrointestinal tract dysfunction in critically ill patients. 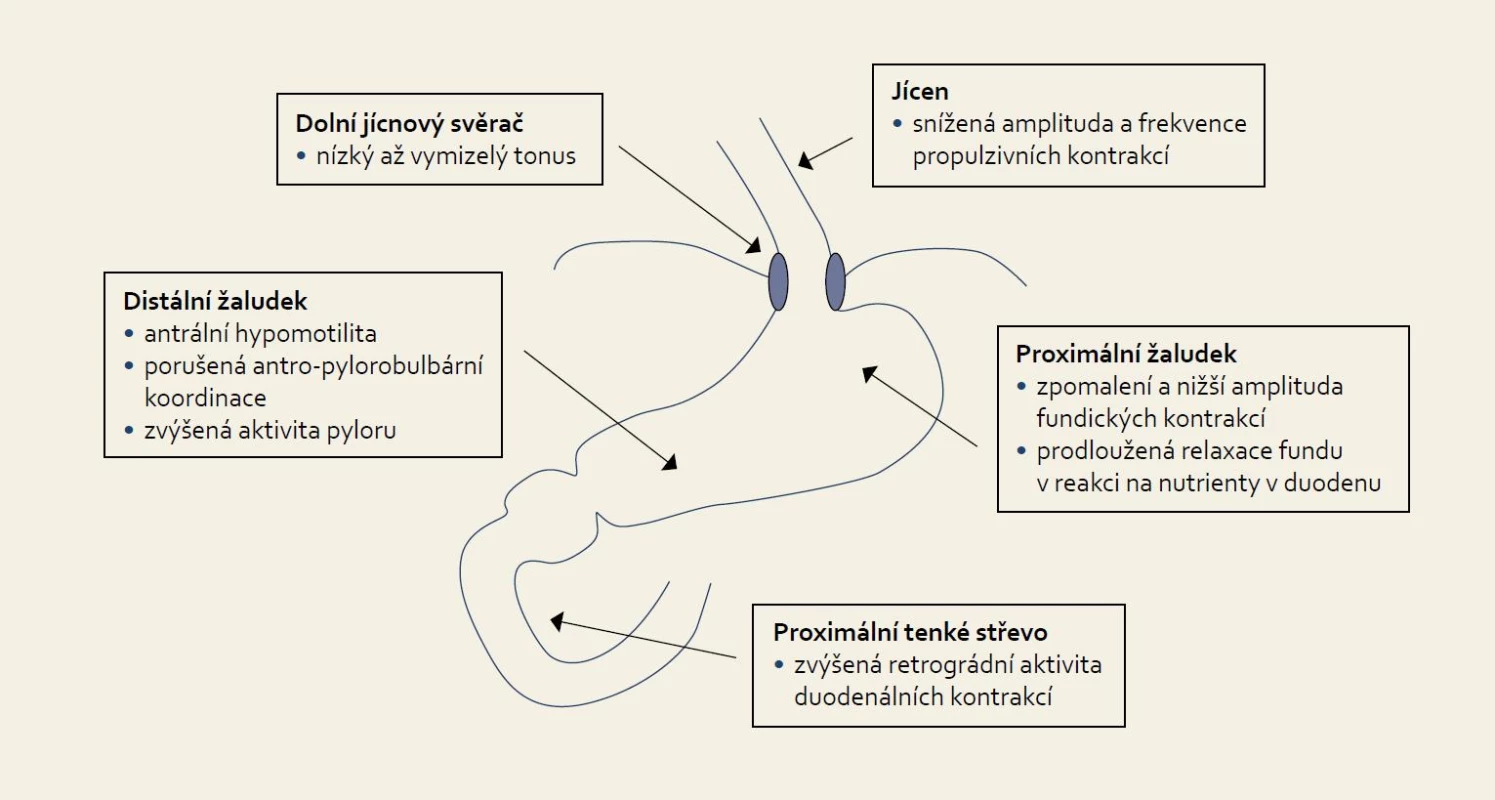
Table 1. Klinické projevy dysfunkce HČTT u kriticky nemocných. Tab. 1. Clinical manifestation of upper gastrointestinal tract dysfunction in critically ill patients. 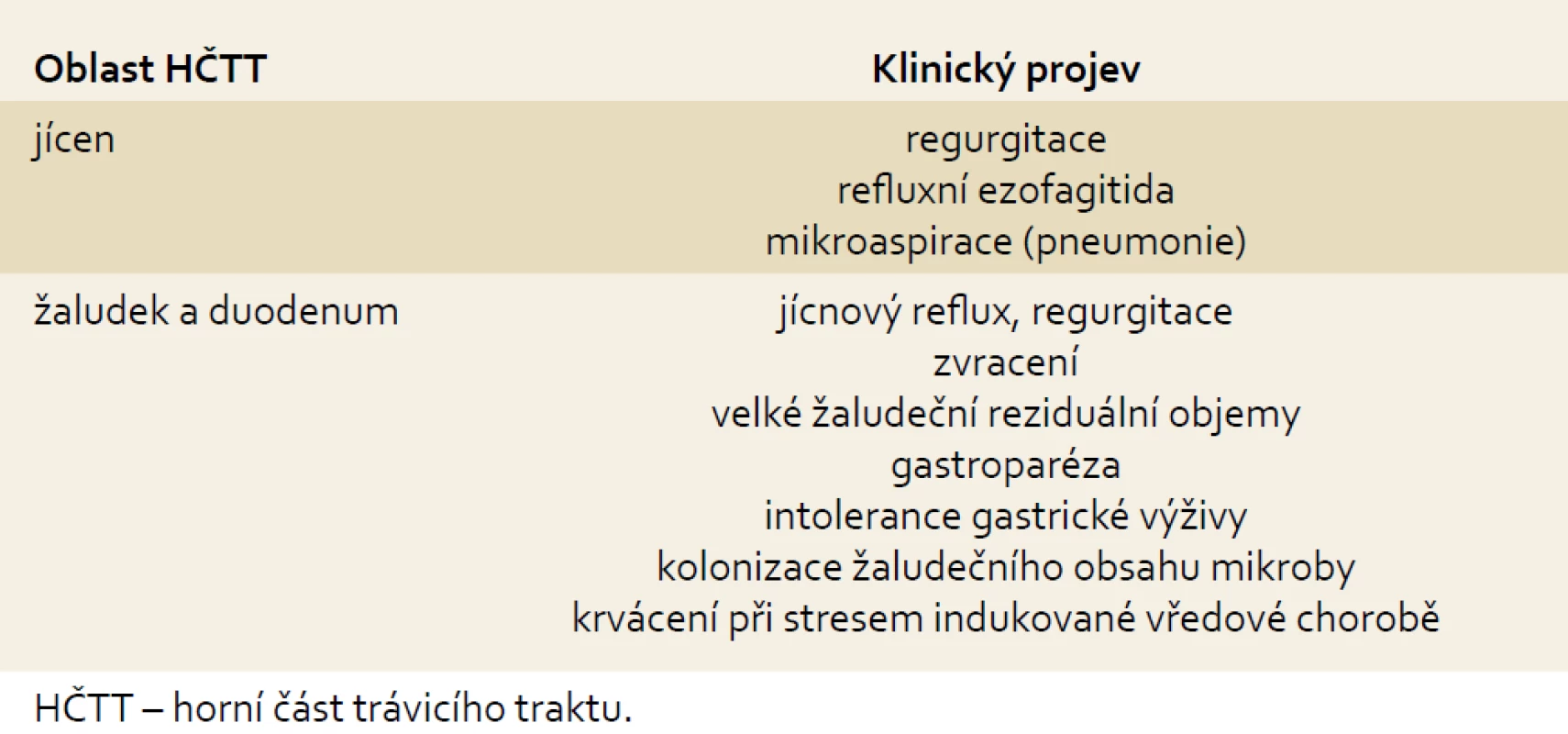
Přímé měření žaludečního vyprazdňování např. scintigraficky, dechovými testy nebo paracetamolovým absorpčním testem je v praxi obtížně proveditelné, proto jako marker intolerance gastrické enterální výživy je užíváno měření gastrických reziduálních objemů. Bohužel tento marker není spolehlivý v detekci ohrožených pacientů aspirační pneumonií ani skutečnou intolerancí výživy a dosud nebyl nalezen funkční a klinicky dostupný mechanizmus, jak tyto pacienty v praxi selektovat přesnějším způsobem [21,22].
U kriticky nemocných není kauzální vztah mezi hyperglykemií a poruchou vyprazdňování žaludku dosud prokázán. Preexistující diabetes mellitus nezvyšuje riziko zpomalení vyprazdňování žaludku u kriticky nemocných, ačkoli hyperglykemie u zdravých pacientů i diabetiků je s touto poruchou asociována [23,24].
Možnosti prevence a terapie
Obecné předpoklady
Prevence rozvoje dysfunkce HČTT u kriticky nemocného zahrnuje časnou a adekvátní léčbu vyvolávající příčiny kritického stavu, zajištění hemodynamické stability a dobré tkáňové oxygenace. Důležitou součástí je uvážlivé užívání analgetik, především opiátů a interupce analgosedace každých 24 hod k omezení kumulace a převisu těchto léčiv. Nezastupitelnou roli hraje také časná rehabilitace s cílem obnovit tonus pomocných dýchacích a břišních svalů a správnou funkci bránice.
Stresové ulcerace
Vzhledem k vysoké mortalitě již rozvinutého krvácení při SUS je nejlepší strategií profylaxe. V praxi jde o aplikaci léčiv s potenciálem redukovat výskyt SUS. K profylaxi lze užít jak blokátory H2 receptorů, tak inhibitory protonové pumpy, mezi kterými není prokazatelného rozdílu v této indikaci [14]. Profylaxe je doporučena u všech pacientů s umělou plicní ventilací delší 48 hod, šokem, sepsí, koagulopatií, kraniotraumatem, popáleninami většího rozsahu, polytraumatem anebo akutním renálním selháním. Se zavedením těchto doporučení se SUS stala nečastou v intenzivní péči s incidencí 0,6–5 % [11]. Profylaxe je doporučena po dobu umělé plicní ventilace nebo po dobu pobytu na jednotce intenzivní péče eventuelně do doby plné tolerance enterální nutrice, kdy ostatní rizikové faktory již pominuly [14]. Hlavní komplikací lékové proxylaxe je ne zcela jednoznačně prokázané vyšší riziko pneumonie při kolonizaci žaludečního obsahu mikroby v nekyselém prostředí s následnou aspirací do dýchacích cest a vyšší riziko Clostridiové enterokolitidy [25,26]. V praxi relativně často dochází k neindikovanému protrahování profylaxe, což vede ke zvýšení rizika výše uvedených nozokomiálních infekcí a nadbytečné ekonomické zatěži [27]. V případě vzniku SUS se diagnostická a léčebná strategie neliší od jakéhokoli jiného akutního krvácení do HČTT.
Gastroparéza a gastroezofageální reflux
V případě selhání gastrické nutrice cestou nazogastrické sondy je v praxi tento problém řešen obvykle aplikací prokinetik anebo změnou cesty v dodávce výživy. Ačkoli se objevují i nové terapeutické možnosti, dosud si nezískaly pevné místo v širší praxi.
K dispozici je řada prokinetických preparátů, ale žádný není ideální. Cisaprid byl stažen z trhu pro závažné nežádoucí účinky. Metoklopramid zrychluje vyprazdňování žaludku u kriticky nemocných a je nejužívanejším lékem v praxi na JIP [28]. Recentní údaje však ukazují, že je méně efektivní než erytromycin, trpí tachyfylaxí při delším užívání a je neefektivní a kontraindikován u pacientů s kraniotraumatem [29,30]. Erytromycin je efektivní preparát, nicméně je v podmínkách České republiky nedostupný a jeho užití je limitováno proarytmogenním účinkem (prodloužení QT intervalu) a rizikem vzniku bakteriální rezistence.
Z nových preparátů to byl tegaserod, agonista 5-hydroxytryptaminových receptorů typu 4, který prokázal zlepšení hybnosti žaludku v malé studii na kriticky nemocných, ale při jeho užívání v postmarketingovém období byly popsány případy ischemické kolitidy a jeho role jako nového prokinetika je velmi nejistá [31]. Opiáty mají významný podíl na zpomalení HČTT u kriticky nemocných. Naloxon, antagonista opiodních receptorů, je-li aplikován přímo enterálně, aby nedošlo k antagonizaci celkového efektu podávaných opiátů, prokazuje zlepšení tolerance enterální výživy a redukci výskytu ventilátorových pneumonií [32]. Podobný preparát Alvimopan, antagonista především µ opiodních receptorů s minimální střevní absorpcí při enterálním podání, prokazuje dobrý efekt na žaludeční vyprazdňování u postoperačních stavů [31]. Jeho efekt u kriticky nemocných však dosud čeká na ověření. Zvýšené hladiny cholecystokininu jsou u kriticky nemocných asociovány s intolerancí enterální nutrice [33]. Dexloxiglumid, selektivní antagonista cholecystokininových receptorů 1, zlepšuje tonus dolního jícnového svěrače, urychluje vyprazdňování žaludku a tranzit střevem u pacientů s dráždivým tračníkem a funkční dyspepsií, jeho efekt u kriticky nemocných však také nebyl dosud studován [31].
Motilitní funkce tenkého střeva jsou u kriticky nemocných relativně zachovány, a proto adekvátní enterální nutrice lze dosáhnout aplikací výživy do jejuna. K tomuto účelu jsou s úspěchem užívány dvojluminální sondy, které umožňují současnou dekompresi žaludečního obsahu gastrickým portem a aplikaci nutrice přes jejunální port. Tento postup je spojen s menším počtem komplikací (především infekčních) a je to i ekonomicky výhodnější oproti parenterální výživě [34]. V současnosti by mělo být zavedení postpylorické enterální výživy rezervováno pouze pro pacienty, kteří netolerují gastrickou výživu a jsou nonresponzivní na prokinetika [35]. Problémem je, že zavedení jejunální sondy naslepo je úspěšné v méně než 50 % a endoskopická či radiologická pomoc při zavedení je obvykle nutná. Úspěšnost endoskopických i skiaskopických metod se pohybuje nad 90 % a jsou ekvivalentní, co se týče délky zavedení a komplikací [36]. Nově se objevují techniky neinvazivního zavedení u lůžka. Jde o systémy schopné detekce pozice distální části sondy bez endoskopie či skiaskopie s možností transpylorického zavedení sondy bedside s vysokou úspěšností (Cortrack; Viasys, Wheeling, Illinois, USA) [37]. Slibné jsou magneticky navigovatelné sondy, které může zavádět i zdravotní sestra po zaškolení [38].
Z alternativních technik vykazuje zajímavé výsledky akupunktura. V jedné studii prokazuje lepší výsledky v ovlivnění tolerance gastrické výživy než standardní prokinetika [39]. Jde o personálně nenáročnou techniku s prakticky žádnými známými nežádoucími účinky a minimálními ekonomickými náklady. Pokud se tato data ověří i z dalších studií, byl by to přínos do zatím omezené škály možností, jak s touto dysfunkcí bojovat.
Vlastní zkušenosti a závěr
Na našem pracovišti jsme ověřili, že endoskopické zavedení dvojcestné sondy je bezpečná metoda s vysokou úspěšností inzerce a minimem periprocedurálních komplikací s výhodou endoskopického zhodnocení horní části zažívacího traktu. Analýza obsahovala 140 endoskopických zavedení u 111 kriticky nemocných pacientů ze dvou JIP ve FN Plzeň s intolerancí gastrické enterální nutrice. Úspěšnost endoskopického zavedení byla 94 %, nebyly zaznamenány žádné vážné komplikace spojené se zavedením a sonda byla zavedena v průměru 11 dnů. Zhodnocením podskupiny 77 pacientů z jedné JIP bylo zjištěno, že adekvátní dodávky enterální nutrice bylo dosaženo u 82 % průměrně za čtyři dny (± 3) od zavedení sondy [40].
Recentně jsme zahájili studii na ventilovaných kriticky nemocných s gastrickou enterální výživou monitorovaných pomocí speciálního high resolution manometrického katétru se zabudovanou impedancí. Studie je plánována k ověření efektu běžně užívaných prokinetik, deskripci patofyziologie poruchy motility jícnu a ozřejmění, které situace při péči o kriticky nemocného jsou nejrizikovější pro reflux. V době tvorby tohoto review je již naměřeno 6 hod záznamu na kriticky nemocných pomocí tohoto systému. Předběžně lze již potvrdit, v souladu s podobně designovanými studiemi se starší technologií, výrazně obleněnou reaktivitu jícnu s nízkými tlaky dolního jícnového svěrače ve srovnání se zkušenostmi na pacientech mimo intenzivní péči a fakt, že epizody kašlání či napínání břišního svalstva při nepohodě či bolesti velmi snadno rezultují v nekyselý proximální reflux do jícnu i u pacientů, kteří mají velmi nízké reziduální gastrické objemy.
Závěrem lze říci, že v posledních deseti letech byl učiněn významný pokrok v pochopení patofyziologie dysfunkce HČTT u kriticky nemocných především díky rozvoji manometrických systémů s možnostmi monitorace hybnosti jednotlivých úseků HČTT za různých okolností a impedančních metod k detekci nekyselých refluxů do jícnu. V současnosti především chybí spolehlivý a v praxi dostupný marker poruchy evakuace žaludku a zvýšeného rizika refluxu a aspirace, neboť měření gastrických reziduálních objemů, které je zatím v praxi užíváno jako zlatý standard, koreluje s touto dysfunkcí jen částečně. Nelze očekávat významnější změnu v současné indikaci k profylaxi stresových vředů, pozornost se spíše zaměřuje k dobrému poznání a eliminaci komplikací, které mohou při podávání antiulceróz vznikat. K terapeutickému ovlivnění motilitní dysfunkce HČTT se objevují nová prokinetika, která čekají na ověření klinickými studiemi. Zda i alternativní techniky jako akupunktura proniknou do širší praxe, zatím těžko předpovídat. Zavedení dvojcestné sondy k překlenutí žaludeční hypomotility HČTT patří mezi rutinní výkony na JIP, nicméně do budoucna lze očekávat i systémy s bedside možností zavedení dvojcestné sondy bez potřeby endoskopie či rentgenové navigace.
Zkratky
MODS – syndrom multiorgánové dysfunkce (Multiorgan Dysfunction Syndrom)
GIT – gastrointestinální trakt (Gastrointestinal Tract)
AGI – akutní gastrointestinální dysfunkce (Acute Gastrointestinal Injury)
JIP – jednotka intenzivní péče (Intensive Care Unit)
HČTT – horní část trávicího traktu (Upper Part of the Gastrointestinal Tract)
SUS – stresem navozená vředová choroba (Stress-Induced Ulcer Syndrom)
SRMD – stresem navozené slizniční poškození (Stress-Related Mucosal Damage)Podpořeno projektem Ministerstva zdravotnictví koncepčního rozvoje výzkumné organizace 00669806 – FN Plzeň.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
Doručeno: 14. 1. 2013
Přijato: 31. 1. 2013
MUDr. Karel Balihar
I. interní klinika, Oddělení gastroenterologie a hepatologie a Jednotka intenzivní péče, LF UK a FN Plzeň
Alej Svobody 80, 304 60 Plzeň
balihar@fnplzen.cz
Sources
1. Eiseman B, Beart R, Norton L. Multiple organ failure. Surg Gynecol Obstet 1977; 144(3): 323–326.
2. Bone RC, Balk RA, Cerra FB et al. Definitions for sepsis and organ failure and guidelines for the use of innovative therapies in sepsis. The ACCP/SCCM Consensus Conference Committee. American College of Chest Physicians/Society of Critical Care Medicine. 1992. Chest 2009; 136 (5 Suppl): e28.
3. Moore FA. The role of the gastrointestinal tract in postinjury multiple organ failure. Am J Surg 1999; 178(6): 449–453.
4. Reintam BA, Malbrain ML, Starkopf J et al. Gastrointestinal function in intensive care patients: terminology, definitions and management. Recommendations of the ESICM Working Group on Abdominal Problems. Intensive Care Med 2012; 38(3): 384–394.
5. Khadaroo RG, Marshall JC. Gastrointestinal dysfunction in the critically ill: can we measure it? Crit Care 2008; 12(5): 180.
6. Reintam A, Parm P, Kitus R et al. Gastrointestinal symptoms in intensive care patients. Acta Anaesthesiol Scand 2009; 53(3): 318–324.
7. Reintam A, Parm P, Kitus R et al. Gastrointestinal failure score in critically ill patients: a prospective observational study. Crit Care 2008; 12(4): R90.
8. Curling TB. On acute ulceration of the duodenum, in cases of burn. Med Chir Trans 1842; 25 : 260–281.
9. Selye H. Gastrointestinal system, in The Physiology and Pathology Exposure to Stress: A treatise Based on the Concepts of the General Adaptation Syndrome and the Diseases of Adaptations. Montreal, ACTA 1950; 688.
10. Czaja AJ, McAlhany JC, Pruitt BA Jr. Acute gastroduodenal disease after thermal injury. An endoscopic evaluation of incidence and natural history. N Engl J Med 1974; 291(18): 925–929.
11. Fennerty MB. Pathophysiology of the upper gastrointestinal tract in the critically ill patient: rationale for the therapeutic benefits of acid suppression. Crit Care Med 2002; 30 (6 Suppl): S351–S355.
12. Jakob SM. The effects of mechanical ventilation on hepato-splanchnic perfusion. Curr Opin Crit Care 2010; 16(2): 165–168.
13. Riester KA, Peduzzi P, Holford TR et al. Statistical evaluation of the role of Helicobacter pylori in stress gastritis: applications of splines and bootstrapping to the logistic model. J Clin Epidemiol 1997; 50(11): 1273–1279.
14. ASHP Therapeutic Guidelines on Stress Ulcer Prophylaxis. ASHP Commission on Therapeutics and approved by the ASHP Board of Directors on November 14, 1998. Am J Health Syst Pharm 1999; 56(4): 347–379.
15. Wilmer A, Tack J, Frans E et al. Duodenogastroesophageal reflux and esophageal mucosal injury in mechanically ventilated patients. Gastroenterology 1999; 116(6): 1293–1299.
16. Nind G, Chen WH, Protheroe R et al. Mechanisms of gastroesophageal reflux in critically ill mechanically ventilated patients. Gastroenterology 2005; 128(3): 600–606.
17. Ritz MA, Fraser R, Edwards N et al. Delayed gastric emptying in ventilated critically ill patients: measurement by 13 C-octanoic acid breath test. Crit Care Med 2001; 29(9): 1744–1749.
18. Tarling MM, Toner CC, Withington PS et al. A model of gastric emptying using paracetamol absorption in intensive care patients. Intensive Care Med 1997; 23(3): 256–260.
19. Kao CH, ChangLai SP, Chieng PU et al. Gastric emptying in head-injured patients. Am J Gastroenterol 1998; 93(7): 1108–1112.
20. Nguyen NQ, Fraser RJ, Chapman M et al. Proximal gastric response to small intestinal nutrients is abnormal in mechanically ventilated critically ill patients. World J Gastroenterol 2006; 12(27): 4383–4388.
21. McClave SA, Lukan JK, Stefater JA et al. Poor validity of residual volumes as a marker for risk of aspiration in critically ill patients. Crit Care Med 2005; 33(2): 324–330.
22. Montejo JC, Minambres E, Bordeje L et al. Gastric residual volume during enteral nutrition in ICU patients: the REGANE study. Intensive Care Med 2010; 36(8): 1386–1393.
23. Nguyen NQ, Chapman M, Fraser RJ et al. Long-standing type II diabetes mellitus is not a risk factor for slow gastric emptying in critically ill patients. Intensive Care Med 2006; 32(9): 1365–1370.
24. Fraser R, Horowitz M, Dent J. Hyperglycaemia stimulates pyloric motility in normal subjects. Gut 1991; 32(5): 475–478.
25. Cook D, Guyatt G, Marshall J et al. A comparison of sucralfate and ranitidine for the prevention of upper gastrointestinal bleeding in patients requiring mechanical ventilation. Canadian Critical Care Trials Group. N Engl J Med 1998; 338(12): 791–797.
26. Leonard J, Marshall JK, Moayyedi P. Systematic review of the risk of enteric infection in patients taking acid suppression. Am J Gastroenterol 2007; 102(9): 2047–2056.
27. Wohlt PD, Hansen LA, Fish JT. Inappropriate continuation of stress ulcer prophylactic therapy after discharge. Ann Pharmacother 2007; 41(10): 1611–1616.
28. Jooste CA, Mustoe J, Collee G. Metoclopramide improves gastric motility in critically ill patients. Intensive Care Med 1999; 25(5): 464–468.
29. Deehan S, Dobb GJ. Metoclopramide-induced raised intracranial pressure after head injury. J Neurosurg Anesthesiol 2002; 14(2): 157–160.
30. Marino LV, Kiratu EM, French S. To determine the effect of metoclopramide on gastric emptying in severe head injuries: a prospective, randomized, controlled clinical trial. Br J Neurosurg 2003; 17(1): 24–28.
31. Roberts DJ, Banh HL, Hall RI. Use of novel prokinetic agents to facilitate return of gastrointestinal motility in adult critically ill patients. Curr Opin Crit Care 2006; 12(4): 295–302.
32. Meissner W, Dohrn B, Reinhart K. Enteral naloxone reduces gastric tube reflux and frequency of pneumonia in critical care patients during opioid analgesia. Crit Care Med 2003; 31(3): 776–780.
33. Nguyen NQ, Fraser RJ, Bryant LK et al. The relationship between gastric emptying, plasma cholecystokinin, and peptide YY in critically ill patients. Crit Care 2007; 11(6): R132.
34. Shang E, Kahler G, Meier-Hellmann A et al. Advantages of endoscopic therapy of gastrojejunal dissociation in critical care patients. Intensive Care Med 1999; 25(2): 162–165.
35. Chapman MJ, Nguyen NQ, Fraser RJ. Gastrointestinal motility and prokinetics in the critically ill. Curr Opin Crit Care 2007; 13(2): 187–194.
36. Foote JA, Kemmeter PR, Prichard PA et al. A randomized trial of endoscopic and fluoroscopic placement of postpyloric feeding tubes in critically ill patients. JPEN J Parenter Enteral Nutr 2004; 28(3): 154–157.
37. Young RJ, Chapman MJ, Fraser R et al. A novel technique for post-pyloric feeding tube placement in critically ill patients: a pilot study. Anaesth Intensive Care 2005; 33(2): 229–234.
38. Mathus-Vliegen EM, Duflou A, Spanier MB et al. Nasoenteral feeding tube placement by nurses using an electromagnetic guidance system (with video). Gastrointest Endosc 2010; 71(4): 728–736.
39. Pfab F, Winhard M, Nowak-Machen M et al. Acupuncture in critically ill patients improves delayed gastric emptying: a randomized controlled trial. Anesth Analg 2011; 112(1): 150–155.
40. Balihar K, Novak I, Krouzecky A et al. Feedings of critical care patients by endoscopic three-luminal tube--a retrospective analysis. Cas Lek Cesk 2008; 147(10): 516–520.
Labels
Paediatric gastroenterology Gastroenterology and hepatology Surgery
Article was published inGastroenterology and Hepatology

2013 Issue 1-
All articles in this issue
- Plány a představy redakční rady na rok 2013
- Za vším hledej peníze (... a nebo ženu)
- Sérové protilátky proti zymogenovému glykoproteinu 2 (anti-GP2) u nemocných s idiopatickými střevními záněty
- Hodnocení slizničního hojení v průběhu biologické léčby Crohnovy choroby tenkého střeva pomocí kapslové endoskopie: prospektivní observační studie
- Mesalazin u Crohnovy nemoci: obsolentní nebo neprávem opomíjená léčba?
- Současný pohled na léčbu perianálních píštělí u nemocných s Crohnovou chorobou
- Akutní krvácení do GIT a změny v lipidovém spektru – pilotní projekt
- Perforující gangrenózní cholecystitida
- Dysfunkce horní části trávicího traktu u kriticky nemocných: současný pohled a perspektiva
- 18FDG-PET/CT diagnostika adenokarcinomu pankreatu
- Stenty v liečbe zhubných nádorov kolorekta – prehľad a vlastné skúsenosti
- Metastáza maligního melanomu v bulbu duodena jako vzácná příčina obstrukce výtokového traktu žaludku
- Segmentálna portálna hypertenzia
- Gastrofórum – Pankreatofórum v januári 2013
- Gastroenterology and Hepatology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Segmentálna portálna hypertenzia
- Současný pohled na léčbu perianálních píštělí u nemocných s Crohnovou chorobou
- Perforující gangrenózní cholecystitida
- Dysfunkce horní části trávicího traktu u kriticky nemocných: současný pohled a perspektiva
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

