-
Medical journals
- Career
Řešení různých typů ektopické gravidity – dotazníková studie
Authors: Barbora Švédová; M. Hruda; Vít Drochýtek; M. J. Halaška; Kateřina Maxová; Nikola Janovská; Helena Součková; Anna Babková; L. Rob; B. Sehnal
Authors‘ workplace: Gynekologicko-porodnická klinika 3. LF UK a FNKV, Praha
Published in: Ceska Gynekol 2025; 90(2): 141-148
Category: Original Article
doi: https://doi.org/10.48095/cccg2025141Overview
Cíl: Pomocí dotazníkové studie zmapovat řešení různých typů ektopické gravidity v ČR. Soubor a metodika: V roce 2023 bylo pomocí online dotazníku osloveno 95 gynekologicko-porodnických oddělení v ČR s dotazy na způsoby řešení různých typů ektopické gravidity. Pracoviště byla rozdělena podle počtu provedených hysterektomií za rok. Rozdílné odpovědi mezi velkými centry a ostatními pracovišti byly statisticky porovnány. Výsledky: Zaslaný dotazník vyplnilo 45 oddělení všech velikostí. Dvě třetiny všech pracovišť provádí v případě tubární gravidity vždy salpingektomii (78 % velkých, 58 % středně velkých a 40 % malých). Systémovou aplikaci metotrexátu při léčbě intaktní tubární gravidity využívá pětina pracovišť (22 % velkých, 23 % středně velkých a 0 % malých). Při atypické lokalizaci ektopické gravidity používá léčbu metotrexátem 33 % velkých, 42 % středně velkých a 40 % malých pracovišť. Statisticky signifikantní rozdíl vykazoval jednoznačně preferovaný laparoskopický přístup při chirurgickém řešení gravidity v jizvě po císařském řezu u velkých pracovišť ve srovnání s menšími odděleními (p = 0,036). Všechny další sledované parametry se mezi pracovišti statisticky nelišily. Závěr: Při diagnóze intaktní tubární gravidity indikují čtyři pětiny všech gynekologicko--porodnických pracovišť laparoskopickou salpingektomii, pouze pětina využívá při terapeutickém řešení systémovou aplikaci metotrexátu. Tato léčba je naopak používána u třetiny až dvou pětin gynekologicko-porodnických pracovišť všech velikostí při atypické lokalizaci ektopické gravidity.
Klíčová slova:
Česká republika – ektopická gravidita – gravidita v jizvě po císařském řezu – intersticiální gravidita – cervikální gravidita – salpingostomie – meto-trexát – dotazníková studie
Úvod
Ektopická gravidita (EG) je stav, při němž se implantuje oplodněné vajíčko mimo dutinu děložní, resp. mimo endometrium. V české odborné veřejnosti často používaný název mimoděložní těhotenství (GEU – graviditas extrauterina) tedy není přesný. Incidence EG je přibližně 16 případů na 1 000 těhotenství, to znamená 1,6% riziko ektopické gravidity při otěhotnění [1,2]. Nejčastějším místem ektopicky uložené gravidity je vejcovod. Starší analýza 1 800 případů EG odhalila, že až 93 % případů je lokalizováno ve vejcovodu; 70 % v ampulární, 12 % v istmické a 11 % ve fimbriální části. Vzácnější lokalizace ektopické gravidity se vyskytují na vaječníku ve 3,2 %, intersticiálně (někdy nepřesně nazývaná kornuální gravidita) ve 2,4 % a na jiných orgánech peritoneální dutiny (tzv. abdominální gravidita) v 1,3 % případů [3].
Základními příznaky ektopické gravidity jsou amenorea nebo nepravidelné vaginální krvácení a bolesti břicha. Bolesti se zpočátku objevují na jedné straně podbřišku v závislosti na umístění implantované blastocysty. K akcentaci a generalizaci bolestí dochází při ruptuře EG, nejčastěji při ruptuře postiženého vejcovodu a rozvinutí hemoperitonea [4]. Transvaginální ultrazvukové vyšetření (TVUS) je základní diagnostickou metodou se spolehlivostí až 75 % při jednorázovém ultrazvukovém (UZ) vyšetření [5,6]. Původní česká retrospektivní studie dosáhla stanovení správné diagnózy tubární EG dokonce v 82 % případů už při prvním TVUS [7]. U gravidit nejasné lokalizace se doporučuje monitorace sérových hladin β-hCG (volná beta podjednotka lidského choriového gonadotropinu) [8]. Sledováním dynamiky sérové hladiny β-hCG spolu s opakovaným vyšetřením TVUS v pravidelných, většinou 48hod intervalech se senzitivita záchytu EG zvyšuje na 87–99 % se specificitou 94–99 % [9]. Tubární, ale i další formy ektopické gravidity lze řešit třemi způsoby – expektačním managementem, chirurgicky a medikamentózně. Chirurgická intervence je v ČR nejčastěji zvolenou strategií. Další možností je lokální nebo systémová aplikace metotrexátu, která je využívána zejména při cervikální graviditě a také při graviditě nejasné lokalizace [10–12]. Cílem dotazníkové studie bylo zjistit, jaký terapeutický postup při řešení různých typů ektopické gravidity volí pracoviště různé velikosti v ČR.
Table 1. Vybrané dotazy v anonymním online dotazníku. Tab. 1. Selected questions from the anonymous online questionnaire. 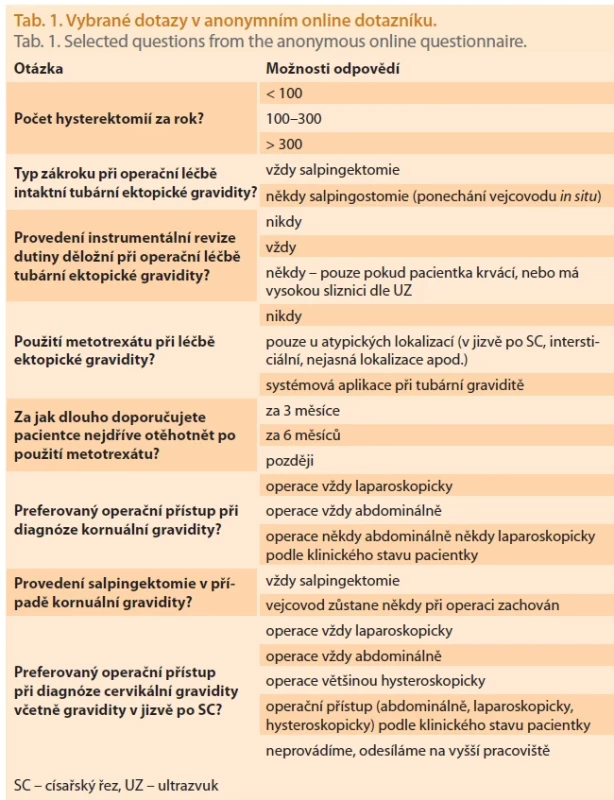
Soubor a metodika
V říjnu roku 2023 jsme oslovili e-mailovou komunikací vedoucí pracovníky celkem 95 gynekologicko-porodnických pracovišť všech velikostí v ČR. Na žádost o anonymní vyplnění přiloženého online dotazníku (tab. 1) přes webové rozhraní (forms.google.com) reagovalo 45 oslovených subjektů. Velikost pracoviště jsme stratifikovali podle celkového počtu hysterektomií provedených za rok následovně:
- velká centra (> 300 hysterektomií za rok);
- středně velká pracoviště (100–300 hysterektomií za rok);
- malá pracoviště (< 100 hysterektomií za rok).
Všichni oslovení vedoucí pracovníci byli dotazováni na způsoby řešení diagnostikované ektopické gravidity na jejich oddělení, na obligatorní provedení instrumentální revize dutiny děložní při diagnóze tubární EG a také na využití metotrexátu v terapeutickém algoritmu různých typů EG. Odpovědi jsme strukturovali podle velikosti pracoviště. Rozdílné odpovědi na jednotlivé otázky mezi velkými centry a ostatními gynekologicko-porodnickými pracovišti jsme statisticky zpracovali pomocí Pearsonova chí-kvadrát testu nebo Fisherova exaktního testu pro kategorické proměnné s hladinou významnosti nastavenou na p < 0,05.
Table 2. Výsledky dotazníkové studie. Tab. 2. Results of the questionnaire study. 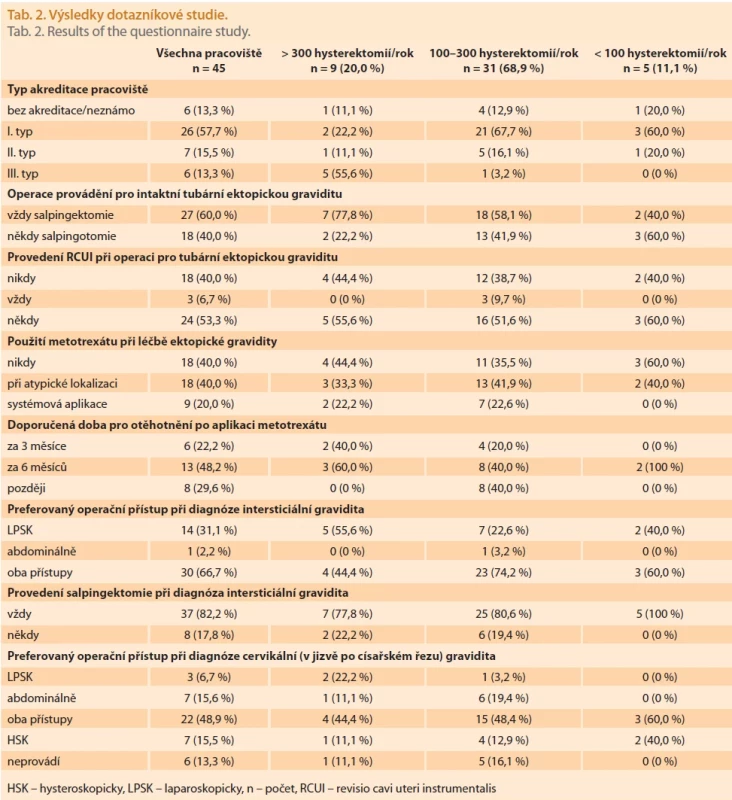
Výsledky
Zaslaný dotazník vyplnilo 45 z 95 oslovených gynekologicko-porodnických pracovišť v ČR. Jedno pracoviště bylo v průběhu studie zrušeno (Městská nemocnice Neratovice). Návratnost byla tedy 47,9 % (45/94) fungujících gynekologicko-porodnických pracovišť. Pětina (9/45) pracovišť uvedla, že vykoná > 300 hysterektomií za rok, a patří tedy mezi velká gynekologická pracoviště. Přes dvě třetiny (68,9 %, 31/45) udalo počet 100–300 hysterektomií a zbylých 11,1 % (5/45) oddělení provádí < 100 hysterektomií během 1 roku. Nejvyšší III. typ akreditace EBCOG (European Board & College of Obstetrics and Gynaecology) deklarovala více než polovina (55,6 %) velkých center s > 300 hysterektomiemi za rok a jedno (3,2 %) středně velké pracoviště. Souhrnné odpovědi za celý soubor a výsledky rozčleněné na základě velikosti pracovišť zobrazuje tab. 2.
V případě intaktní tubární gravidity provádí 77,8 % (7/9) velkých center vždy salpingektomii, zatímco stejný striktní operační přístup zastává 58,1 % (18/31) středně velkých a 40,0 % (2/5) malých oddělení. To znamená, že ostatní pracoviště někdy provádí u intaktní tubární gravidity za příznivých podmínek salpingostomii se zachováním vejcovodu (tab. 2). Podobný procentuální podíl byl za všechna pracoviště referován při indikaci k provedení RCUI (revisio cavi uteri instrumentalis) jako přidruženého výkonu u diagnózy prokázané tubární gravidity. Celkem 40,0 % všech pracovišť uvedlo, že nikdy RCUI v případě tubární gravidity neprovádí. V tomto smyslu shodně odpovědělo 44,4 % velkých, 38,7 % středně velkých a 40,0 % malých oddělení.
Metotrexát při atypické lokalizaci ektopické gravidity používá 33,3 % velkých, 41,9 % středně velkých a 40,0 % malých pracovišť. Naproti tomu systémovou aplikaci metotrexátu při léčbě intaktní tubární gravidity využívá 22,2 % velkých a 22,6 % středně velkých, ale žádné menší oddělení. Většina lékařů, kteří metotrexát aktivně používají, doporučuje graviditu po aplikaci metotrexátu za 6 měsíců nebo později. Při atypických lokalizacích EG využívají při chirurgickém řešení laparoskopický přístup nejčastěji největší pracoviště. V případě intersticiální gravidity 55,6 % a v případě gravidity v jizvě po císařském řezu v oblasti děložního hrdla 22,2 % velkých center preferuje laparoskopii jako operační metodu první volby (tab. 1). Navíc naprostá většina lékařů v případě intersticiální gravidity při resekci děložního rohu automaticky doplňuje salpingektomii.
Statistická analýza jednotlivých terapeutických přístupů u různých typů EG srovnávala postupy mezi pracovišti s počtem hysterektomií nad a pod 300 za rok (tab. 3). Statisticky signifikantní rozdíl vykazoval jednoznačně preferovaný laparoskopický přístup při chirurgickém řešení gravidity v jizvě po císařském řezu v oblasti děložního hrdla u velkých pracovišť ve srovnání s menšími odděleními (p = 0,036). Všechny další sledované parametry se mezi pracovišti statisticky nelišily.
Table 3. Statistická analýza výsledků pracovišť s počtem hysterektomií. Tab. 3. Statistical analysis of the results of workplaces with the number of hysterectomies. 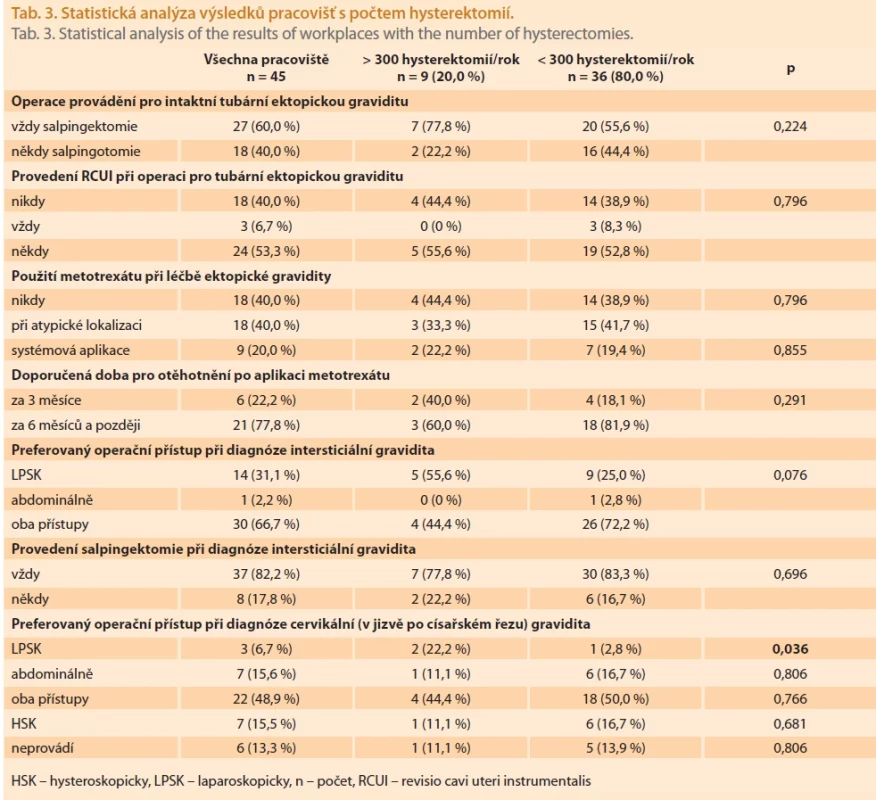
Diskuze
Ektopická gravidita s četností 1–2 % všech těhotenství není vzácná diagnóza [2,3]. S touto diagnózou se setkají lékaři všech gynekologicko-porodnických oddělení, velmi často s nutností akutního řešení v ústavní pohotovostní službě. Terapeutický přístup se liší podle lokalizace EG a také podle zvyklosti pracoviště. Nejčastější a také léčebně nejjednodušší je tubární EG. Výsledky dotazníkové studie potvrdily, že chirurgický přístup je u tubární EG v ČR nejčastější. Při chirurgické léčbě se nejčastěji operatér rozhodne vejcovod odstranit (salpingektomie), tento přístup vždy striktně provádí 60 % gynekologicko-porodnických pracovišť (tab. 2). Lze ale provést i tzv. konzervativní fertilitu šetřící operaci se zachováním postiženého vejcovodu (salpingostomie) [12], kterou sice v případě intaktní tubární gravidity zvažuje pouze pětina (22,2 %) velkých center, ale dvě pětiny (41,9 %) středně velkých a dokonce tři pětiny (60,0 %) malých oddělení. Laparoskopická salpingostomie byla poprvé popsána Bruhatem et al. v roce 1978 s cílem zvýšení pravděpodobnosti spontánní intrauterinní gravidity po operaci v době před masivním nástupem metod asistované reprodukce [13]. Samotné provedení salpingostomie pomocí monopolární i bipolární koagulace nebývá obvykle technicky obtížné, sutura tuby v místě stomie se nedoporučuje [14]. Nicméně randomizované prospektivní kontrolované studie nenalezly signifikantní rozdíly ve frekvenci spontánních intrauterinních gravidit mezi pacientkami po salpingostomii a salpingektomii (p = 0,61) na rozdíl od retrospektivních prací [15–17]. Tuto disproporci lze vysvětlit odlišnými indikačními kritérii pro provedení konkrétního výkonu v retrospektivních studiích, kde byly salpingektomie často prováděny u výrazně zvětšených devastovaných vejcovodů, zatímco salpingostomie byly indikovány u mladších žen s intaktními tubárními graviditami. V některých případech se můžeme chirurgické intervenci zcela vyhnout, protože tubární gravidita se samovolně vypudí do peritoneální dutiny (tubární abort) s minimálními dopady na fertilitu ženy [18]. V těchto případech je stejně jako po salpingostomii nutné dosledovat sérové hladiny β-hCG do negativity [12,18]. Podle doporučení britské odborné společnosti (RCOG – Royal College of Obstetricians and Gynaecologists, Guideline No. 21) je u řešení tubární ektopické gravidity jednoznačně preferována laparoskopie před laparotomií (nejvyšší stupeň doporučení A podle EBM (evidence-based medicine), přičemž salpingektomie je preferována před salpingostomií zejména u pacientek s intaktním druhostranným vejcovodem (stupeň doporučení B podle EBM) [19]. Salpingostomie může být zvážena u žen s rizikovými faktory pro neplodnost nebo s poškozeným kontralaterálním vejcovodem (stupeň doporučení C podle EBM). Proto lze salpingostomii zvážit např. v případech bilaterální tubární gravidity, které byly opakovaně popsány i v českém odborném písemnictví [20,21]. Na druhou stranu nové pohledy na funkční morfologii vejcovodů, které hrají zásadní roli při transportu gamet a jsou místem oplodnění s následným raným vývojem embrya, podporují provedení salpingektomie, protože salpingostomie může nenávratně narušit jejich funkci [22]. Jednoznačnou podporu má provedení salpingektomie také u pacientek zařazených do léčby metodami asistované reprodukce [12,14]. Trend ústupu od salpingostomie ve prospěch salpingektomie potvrdila velká retrospektivní analýza z USA. Rozbor 62 588 žen operovaných mezi lety 2006 a 2015 pro tubární ektopickou graviditu odhalil pokles konzervativní salpingostomie z 13,0 % v roce 2006 na 6,0 % v roce 2015 a s tím adekvátní nárůst provedení salpingektomie (p < 0,001) [23].
Překvapivá shoda v obdržených odpovědích byla zaznamenána při indikaci provedení RCUI jako přidruženého výkonu u diagnózy prokázané tubární gravidity, kdy dvě pětiny všech pracovišť (40,0 %) bez ohledu na šíři deciduy nikdy neprovádí RCUI (tab. 2, 3). Dříve téměř obligátní indikace k potenciálnímu zamezení protrahovaného děložního krvácení po laparoskopické operaci byla opuštěna a panuje konsenzus, že RCUI v této indikaci nemá žádný terapeutický význam, a je naopak spojena s nezanedbatelným procentem komplikací [24]. Podle zahraničních doporučení se na základě EBM žádná indikace k provádění RCUI při diagnostice tubární gravidity neuvádí [19].
Systémovou aplikaci metotrexátu při léčbě intaktní tubární gravidity využívá přibližně pětina velkých (22,2 %) a středně velkých (22,6 %), ale žádné menší oddělení (tab. 2). Přestože tato metoda není v ČR příliš oblíbená, při správném výběru pacientek má systémová aplikace metotrexátu srovnatelnou úspěšnost s laparoskopicky provedenou salpingostomií, a to jak z hlediska další průchodnosti vejcovodu, tak i úspěšnosti další nitroděložní gravidity. Úspěšnost léčby pomocí metotrexátu je podle literatury mezi 75 a 96 % v závislosti na vstupní hladině β-hCG, s níž má nepřímo úměrnou závislost [25,26]. O něco menší úspěšnosti 73 % bylo dosaženo po intramuskulární aplikaci metotrexátu v původní české studii, která sledovala 48 žen s diagnózou tubární ektopické gravidity a osm pacientek s graviditou neznámé lokalizace [11]. U 15 (27 %) pacientek byla indikována laparoskopie z důvodu neadekvátního poklesu hladin β-hCG, ale ani v jednom případě nebyla během operace zjištěna ruptura vejcovodu s hemoperitoneem [11]. Celosvětově je v případě intaktní tubární gravidity relativně často s úspěchem uplatňován i expektační přístup. Na tento postup jsme se v dotazníku neptali, protože až na výjimky v případech, kdy při nejasném TVUS nálezu kontinuálně klesá hodnota β-hCG, není v ČR využíván. Podle recentní metaanalýzy je úspěšnost léčby při podání metotrexátu (79,3 %) a při expektačním postupu (68,6 %) srovnatelná (RR 1,16; 95% CI 0,95–1,40). Podmínkou je intaktní tubární gravidita s hodnotou β-hCG < 2 000 IU/l (mezinárodní jednotky na litr) [27]. Na druhou stranu při opakovaném expektačním postupu významně narůstá riziko opakovaní tubární ektopické gravidity ve srovnání s léčbou metotrexátem nebo chirurgickým zákrokem [28]. Podle doporučeného postupu britské odborné společnosti RCOG může být léčba tubární ektopické gravidity systémovou aplikací metotrexátu nabídnuta vhodným adeptkám, ale až po jednoznačném stanovení diagnózy s vyloučením menší intrauterinní vitální gravidity (stupeň doporučení B podle EBM). Hemodynamicky stabilním ženám s klesajícími hodnotami a s iniciální hodnotou β-hCG < 1 500 IU/l může být nabídnut expektační management bez terapeutické intervence (stupeň doporučení B podle EBM) [19]. Po podání metotrexátu nebyla zaznamenána vyšší incidence vrozených malformací plodu ani negativní vliv na další koncepci. I když není medicínský důvod oddalovat další graviditu po podání takto malé dávky metotrexátu, více než tři čtvrtiny (77,8 %) všech pracovišť doporučují další graviditu za 6 měsíců po aplikaci metotrexátu nebo později (60,0 % velkých center a 81,9 % ostatních, která podávají metotrexát) (tab. 3).
Jiná situace je v případě aplikace metotrexátu při atypické lokalizaci ektopické gravidity, kterou v této indikaci používá přibližně třetina až dvě pětiny gynekologicko-porodnických pracovišť všech velikostí (tab. 2). Aplikace metotrexátu se nejčasněji v českých podmínkách používá při graviditě nejasné lokalizace či při léčbě cervikální gravidity a gravidity v jizvě po císařském řezu, kde ale není příliš účinná [29]. Podle výsledků starší studie z roku 1998, která zahrnula 52 žen s cervikální graviditou léčených primárně pomocí metotrexátu (lokálně, systémově nebo obojí), byla úspěšností terapie pouze 61,5 %, i když v případě absence akce srdeční plodu dosáhla úspěšnost až 90,9 % [30]. Úspěšnější postup při vysokých hodnotách β-hCG spočíval ve frakcionované aplikaci 25 mg metotrexátu do oblasti embrya, 25 mg metotrexátu do oblasti placenty a 25 mg metotrexátu intramuskulárně [31]. Výhody kombinované aplikace metotrexátu potvrdila metaanalýza 63 studií, která vypočítala úspěšnost terapie cervikální gravidity na 56 % při systémovém podání, na 60 % při lokálním a na 77 % při kombinovaném podání metotrexátu [29].
Volba nejvhodnější terapie gravidity lokalizované v oblasti děložního hrdla, kdy se blastocysta implantuje nejčastěji v jizvě po císařském řezu, je kontroverzní. Operační řešení spočívá ve využiti rozmanitých chirurgických přístupů. Nejspolehlivější je chirurgické vytětí (laparoskopické, laparotomické, vaginální) a resutura defektu, při kterém se udává > 96% úspěšnost s minimální rizikem krvácení < 4 % [29]. V případě gravidity v oblasti děložního hrdla je v českých podmínkách primárně laparoskopický přístup volen poměrně zřídka (6,7 %), ale významně častěji ve velkých centrech (22,2 %) než na ostatních pracovištích (2,8 %; p = 0,036). V souhrnu byla nejvíce frekventovanou odpovědí u všech velikosti pracovišť volba laparoskopického nebo abdominálního operačního přístupu (66,7 % u intersticiální a 48,9 % u gravidity v oblasti děložního hrdla) podle konkrétního nálezu (tab. 2).
Nepříliš preferované je podle výsledků dotazníku hysteroskopické řešení gravidity v oblasti děložního hrdla (15,5 % všech, 11,1 % velkých a 16,7 % ostatních oddělení) (tab. 3), i když hysteroskopická resekce takto lokalizované gravidity je poměrně spolehlivá. Prostá instrumentální revize dutiny děložní a hrdla je zatížena rizikem krvácení až v 28 %, riziko je možno významně snížit na 4 % při současné embolizaci uterinních arterií [29]. Tento postup také volí některá česká pracoviště, která k vakuumaspiraci cervikálně nidované gravidity pod ultrazvukovou kontrolou připojují při vyšších týdnech gestace také laparoskopickou ligaci uterinních arterií [32]. Navíc standardně zavádí rektálně misoprostol [32]. Podle některých autorů je hysteroskopie bezpečnější, ale vyžaduje minimální nepostiženou sílu myometria > 2 mm [29]. Nicméně RCUI je v kombinaci s embolizací uterinních arterií bezpečnou alternativou a připojení hysteroskopie významně nezvyšuje úspěšnost léčby [33]. V případě cervikální gravidity a gravidity v jizvě po císařském řezu jsou doporučení podle EBM neprůkazná. Efekt systémové aplikace metotrexátu stejně jako úspěšnost chirurgické intervence jsou hodnoceny nejnižším stupněm doporučení D podle EBM [19].
Stejné postupy (observační, chirurgický, farmakologický) lze použít i v případě relativně vzácné intersticiální gravidity. Preference laparoskopie při řešení intersticiální gravidity byla patrná ve velkých centrech (55,6 %) než na ostatních pracovištích (25,0 %), i když rozdíly nebyly statisticky významné (p = 0,076) (tab. 3). Velká pracoviště operují laparoskopicky i komplikované a neobvyklé případy [34]. Na druhou stranu kazuistika úspěšně laparoskopicky vyřešené velké intersticiální gravidity byla referována i z relativně malého gynekologicko-porodnického oddělení [35]. Při intersticiální graviditě se plodové vejce niduje v istmické části vejcovodu, tzn. v místě průchodu vejcovodu svalovinou v rohu děložním. Laparoskopické řešení intersticiální gravidity je tedy vyhrazeno zkušeným operatérům, protože při porušení blízko lokalizované ascendentní větve arteria uterina může dojít k závažnému peroperačnímu krvácení.
Dotazníkové studie jsou oblíbenou formou zjišťování prevalence určitého jevu v populaci nebo názorů na určitou problematiku v laické či odborné veřejnosti [36–38]. Tato dotazníková studie zmapovala názory a léčebné přístupy k různým typům ektopické gravidity v ČR. Přístupy k EG se vyvíjí v souvislosti s rozvojem a dostupností metod asistované reprodukce, operačních technik a vybaveností pracovišť všech úrovní. Nezanedbatelný vliv na trendy v terapeutických postupech má i nárůst některých dříve vzácných forem ektopické gravidity, mezi které patří hlavně gravidita v jizvě po císařském řezu [12,32]. Různé přístupy při řešení gravidity v jizvě po císařském řezu a také cervikální gravidity jsou popsány v české literatuře relativně často [39–43]. Naše studie je první studií mapující tuto problematiku v ČR a srovnávající jednotlivé postupy podle velikosti gynekologicko-porodnických pracovišť. Určitou limitací je získání odpovědí pouze od poloviny (47,9 %) oslovených subjektů. Výsledky této dotazníkové studie nicméně přesto odráží celkový obraz o přístupech k problematice ektopické gravidity v ČR, jak jsou praktikovány na gynekologicko-porodnických pracovištích všech velikostí.
Závěr
Při diagnóze intaktní tubární gravidity indikují čtyři pětiny všech gynekologicko-porodnických pracovišť laparoskopickou salpingektomii a pouze pětina někdy využívá při terapeutickém řešení systémovou aplikaci metotrexátu. Tato léčba je naopak používána u třetiny až dvou pětin gynekologicko-porodnických pracovišť všech velikostí při atypické lokalizaci ektopické gravidity. V případě gravidity v jizvě po císařském řezu a intersticiální gravidity jsou postupy různorodé. Výsledky studie poskytují ucelený přehled o různých přístupech k léčbě ektopické gravidity a mohou přispět k optimalizaci léčebných postupů.
Sources
1. Raine-Bennett T, Fassett MJ, Chandra M et al. Disparities in the incidence of ectopic pregnancy in a large health care system in California, 2010–2019. Perm J 2022; 26 (3): 61–68. doi: 10.7812/TPP/21.099.
2. Yazawa H, Yazawa R, Matsuoka R et al. Surgical outcomes and trends in incidence of ectopic pregnancy. Gynecol Minim Invasive Ther 2024; 13 (2): 111–118. doi: 10.4103/gmit.gmit_53_23.
3. Bouyer J, Coste J, Fernandez H et al. Sites of ectopic pregnancy: a 10 year population-based study of 1800 cases. Hum Reprod 2002; 17 (12): 3224–3230. doi: 10.1093/humrep/17.12.3224.
4. Hendriks E, Rosenberg R, Prine L. Ectopic pregnancy: diagnosis and management. Am Fam Physician 2020; 101 (10): 599–606.
5. Derbak A. Mimoděložní těhotenství v ultrazvukovém obraze. Kazuistiky. Retrospektivní analýza. Ceska Gynekol 2016; 81 (1): 63–70.
6. Mullany K, Minneci M, Monjazeb R et al. Overview of ectopic pregnancy diagnosis, management, and innovation. Womens Health (Lond) 2023; 19 : 17455057231160349. doi: 10.1177/17455057231160349.
7. Kubešová B, Líbalová P, Simonová V et al. Retrospektivní analýza efektivity, diagnostiky ektopické gravidity transvaginálním ultrazvukovým vyšetřením. Ceska Gynekol 2013; 78 (4): 338–341.
8. Jar-Allah T, Hognert H, Köcher L et al. Detection of ectopic pregnancy and serum beta hCG levels in women undergoing very early medical abortion: a retrospective cohort study. Eur J Contracept Reprod Health Care 2022; 27 (3): 240–246. doi: 10.1080/13625187.2022.2025587.
9. Fischerova D, Paškova A, Břeťak M. Těhotenství neznámé lokalizace. In: Calda, P, Břešták M, Fischerova D (eds). Ultrazvuková diagnostika v těhotenství a gynekologii. 2. vyd. Praha: Aprofema 2010; 428–434.
10. Al Naimi A, Moore P, Brüggmann D et al. Ectopic pregnancy: a single-center experience over ten years. Reprod Biol Endocrinol 2021; 19 (1): 79. doi: 10.1186/s12958-021-00761-w.
11. Racková J, Driák D, Neumannová H et al. Použití metotrexátu u ektopické gravidity a tehotenství neznámé lokalizace. Ceska Gynekol 2016; 81 (2): 141–146.
12. Sehnal B, Hanáček J, Matěcha J et al. Fertilitu šetřící terapie u ektopické gravidity. Ceska Gynekol 2023; 88 (1): 20–26. doi: 10.48095/ cccg202320.
13. Bruhat MA, Pouly JL. Endoscopic treatment of ectopic pregnancies. Curr Opin Obstet Gynecol 1993; 5 (2): 260–266.
14. Zaremba R, Mára M, Razak I et al. Hysteroskopicky asistovaná laparoskopická salpingostomie při řešení tubární gravidity. Ceska Gynekol 2018; 83 (1): 50–52.
15. Cheng X, Tian X, Yan Z et al. Comparison of the fertility outcome of salpingotomy and salpingectomy in women with tubal pregnancy: a systematic review and meta-analysis. PLoS One 2016; 11 (3): e0152343. doi: 10.1371/journal.pone.0152343.
16. Mol F, van Mello NM, Strandell A et al. European Surgery in Ectopic Pregnancy (ESEP) study group. Salpingotomy versus salpingectomy in women with tubal pregnancy (ESEP study): an open-label, multicentre, randomised controlled trial. Lancet 2014; 383 (9927): 1483–1489. doi: 10.1016/S0140-6736 (14) 60123-9.
17. Ozcan MC, Wilson JR, Frishman GN. A systematic review and meta-analysis of surgical treatment of ectopic pregnancy with salpingectomy versus salpingostomy. J Minim Invasive Gynecol 2021; 28 (3): 656–667. doi: 10.1016/j.jmig.2020.10.014.
18. Zapletal J, Maxová K, Halaška MJ et al. Kompletní tubární potrat nevyžadující salpingektomii. Ceska Gynekol 2024; 89 (3): 210–214. doi: 10.48095/cccg2024210.
19. Elson CJ, Salim R, Potdar N et al. Diagnosis and management of ectopic pregnancy. BJOG 2016; 123 (13): e15–e55.
20. Bárta J, Klát J. Bilaterální tubární gravidita. Ceska Gynekol 2020; 85 (1): 15–17.
21. Botsyurko R, Smoligová V. Bilaterální tubární ektopická gravidita po spontánní koncepci. Ceska Gynekol 2023; 88 (4): 287–290. doi: 10.48095/cccg2023287.
22. Hamranová N, Hocinec N, Záhumenský J et al. Staré a nové pohľady na funkčnú morfológiu vajíčkovodov a ich význam pre gynekologickú prax. Ceska Gynekol 2023; 88 (1): 33–43. doi: 10.48095/cccg202333.
23. Hsu JY, Chen L, Gumer AR et al. Disparities in the management of ectopic pregnancy. Am J Obstet Gynecol 2017; 217 (1): 49.e1–49.e10. doi: 10.1016/j.ajog.2017.03.001.
24. Driák D, Sehnal B, Jarošová L et al. Perforace dělohy při nitroděložních výkonech a její řešení. Ceska Gynekol 2022; 87 (4): 295–301. doi: 10.48095/cccg2022295.
25. Guvendag Guven ES, Dilbaz S, Dilbaz B et al. Comparison of single and multiple dose methotrexate therapy for unruptured tubal ectopic pregnancy: a prospective randomized study. Acta Obstet Gynecol Scand 2010; 89 (7): 889–895. doi: 10.3109/00016349.2010.486825.
26. Nowak-Markwitz E, Michalak M, Olejnik M et al. Cutoff value of human chorionic gonadotropin in relation to the number of methotrexate cycles in the successful treatment of ectopic pregnancy. Fertil Steril 2009; 92 (4): 1203–1207. doi: 10.1016/j.fertnstert.2008.07.1775.
27. Solangon SA, Van Wely M, Van Mello N et al. Methotrexate vs expectant management for treatment of tubal ectopic pregnancy: an individual participant data meta-analysis. Acta Obstet Gynecol Scand 2023; 102 (9): 1159–1175. doi: 10.1111/aogs.14617.
28. Karavani G, Gutman-Ido E, Herzberg S et al. Recurrent tubal ectopic pregnancy management and the risk of a third ectopic pregnancy. J Minim Invasive Gynecol 2021; 28 (8): 1497.e1 – –1502.e1. doi: 10.1016/j.jmig.2020.12.005.
29. Maheux-Lacroix S, Li F, Bujold E et al. Cesarean scar pregnancies: a systematic review of treatment options. J Minim Invasive Gynecol 2017; 24 (6): 915–925. doi: 10.1016/ j.jmig.2017.05.019.
30. Hung TH, Shau WY, Hsieh TT et al. Prognostic factors for an unsatisfactory primary methotrexate treatment of cervical pregnancy: a quantitative review. Hum Reprod 1998; 13 (9): 2636–2642. doi: 10.1093/humrep/13. 9.2636.
31. Timor-Tritsch IE, Monteagudo A. Unforeseen consequences of the increasing rate of cesarean deliveries: early placenta accreta and cesarean scar pregnancy. A review. Am J Obstet Gynecol 2012; 207 (1): 14–29. doi: 10.1016/j.ajog.2012.03.007.
32. Hanáček J, Heřman H, Brandejsová A et al. Gravidita v jizvě po císařském řezu – retrospektivní analýza případů z let 2012–2021. Ceska Gynekol 2022; 87 (4): 245–248. doi: 10.48095/ cccg2022245.
33. Long Y, Zhu H, Hu Y et al. Interventions for non-tubal ectopic pregnancy. Cochrane Database Syst Rev 2020; 7 (7): CD011174. Doi: 10.1002/14651858.CD011174.pub2.
34. Hlinecká K, Lisá Z, Richtárová A et al. Intramyometrální gravidita po hysteroskopické resekci reziduí – kazuistika. Ceska Gynekol 2022; 87 (1): 35–39. doi: 10.48095/cccg202235.
35. Nesterová A, Boudová B, Kestřánek J. Intersticiální gravidita. Ceska Gynekol 2022; 87 (6): 408–411. doi: 10.48095/cccg2022408.
36. Horáková K, Horčička L. Dotazníková studie prevalence inkontinence moči v těhotenství a v raném šestinedělí. Ceska Gynekol 2020; 85 (3): 181–186.
37. Švihrová V, Jílková E, Szabóová V et al. Vedomosti respondentov na Slovensku a v Čechách o karcinóme cervixu – projekt Aurora. Ceska Gynekol 2015; 80 (3): 181–188.
38. Zapletal J, Drochýtek V, Vařbuchtová A et al. Analýza informovanosti a akceptace těhotných SARS-CoV-2 vakcinace. Ceska Gynekol 2022; 87 (2): 100–103. doi: 10.48095/cccg2022100.
39. Cerovac A, Habek D. Viable invasive cervical pregnancy treated with minimally invasive procedures. Ceska Gynekol 2023; 88 (5): 380–382. doi: 10.48095/cccg2023380.
40. Hanáček J, Heřman H, Křepelka P et al. Gra - vidita v jizvě po císařském řezu. Ceska Gynekol 2022; 87 (3): 193–197. doi: 10.48095/cccg20 22193.
41. Karásek V. Gravidita v jizvě po císařském řezu – kazuistika. Ceska Gynekol 2015; 80 (5): 382–385.
42. Totka A, Gábor M, Alföldi M et al. Sonograficky riadená vákuumaspiračná liečba ektopickej gravidity v jazve po cisárskom reze. Ceska Gynekol 2021; 86 (3): 184–188. doi: 10.48095/cccg2021184.
43. Zahálková L, Kacerovský M. Ektopická gravidita v jizvě po císařském řezu. Ceska Gynekol 2016; 81 (6): 414–419.
ORCID autorů
B. Švédová 0009-0006-6209-0533
M. Hruda 0000-0002-7606-5164
V. Drochýtek 0000-0002-3391-1412
M. J. Halaška 0000-0001-6055-2569
K. Maxová 0009-0003-3473-4766
N. Janovská 0009-0006-5832-7702
A. Babková 0009-0008-9268-6957
L. Rob 0000-0003-3770-651X
B. Sehnal 0000-0003-2622-2181
Doručeno/Submitted: 22. 11. 2024
Přijato/Accepted: 12. 12. 2024
MUDr. Borek Sehnal, Ph.D.
Gynekologicko-porodnická klinika
3. LF UK a FNKV
Šrobárova 1150/50
100 34 Praha 10
boreksehnal@seznam.cz
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicine
Article was published inCzech Gynaecology

2025 Issue 2-
All articles in this issue
- Porovnání perinatálních výsledků u porodů indukovaných pomocí perorálního misoprostolu, vaginálního misoprostolu a intracervikálního dinoprostonu
- Ergoterapie v onkogynekologii – pilotní studie
- Vyšetření sérových hladin fénixinu-14 a fénixinu-20 u těhotných žen s preeklampsií
- Analýza epidemiologického, klinického, laboratorního, ultrasonografi ckého a anatomicko-patologického profilu žen s hydatidiformní molou ve dvou referenčních centrech v severovýchodní Brazílii
- Řešení různých typů ektopické gravidity – dotazníková studie
- Spokojenost pacientek s novou metodou elektronického vyplňování validovaných urogynekologických dotazníků
- Nodul sestry Marie Josefy – vzácná kožní metastáza v umbiliku
- Nízkoobjemové postižení regionálních lymfatických uzlin u karcinomu endometria – 2024 update
- Skleroterapie endometriomu a její vliv na ovariální rezervu – narativní přehled
- Molekulární mechanizmy účastnící se rozvoje fibrózy u endometriózy
- Neurohypofyzární peptidy v lékařství z pražských a švédských laboratoří. Část 2: Desmopressin, terlipressin, carbetocin – farmakologie a klinické aplikace
- Czech Gynaecology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Porovnání perinatálních výsledků u porodů indukovaných pomocí perorálního misoprostolu, vaginálního misoprostolu a intracervikálního dinoprostonu
- Nodul sestry Marie Josefy – vzácná kožní metastáza v umbiliku
- Ergoterapie v onkogynekologii – pilotní studie
- Skleroterapie endometriomu a její vliv na ovariální rezervu – narativní přehled
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

