-
Medical journals
- Career
Význam uroflowmetrie v diagnostice poruch dolních močových cest
: M. Gärtner 1; J. Krhut 2,3; K. Zvarová 5; M. Juráková 1; M. Navratilova 1; P. Zvara 3,4
: Porodnicko-gynekologická klinika OU a FN, Ostrava, přednosta doc. MUDr. V. Unzeitig, CSc. 1; Urologické oddělení FN, Ostrava, primář doc. MUDr. J. Krhut, Ph. D. 2; Katedra chirurgických oborů LF OU, Ostrava, přednosta doc. MUDr. P. Zonča, Ph. D., FRCS. 3; Division of Urology, University of Vermont, Burlington, VT, USA, Division Chief M. K. Plante, MD, FRCS, FACS. 4; Fyziologický ústav, Slovenská zdravotnícka univerzita, Bratislava, prednosta doc. MUDr. I. Béder, CSc. 5
: Ceska Gynekol 2015; 80(3): 204-209
Cíl studie:
Poskytnout přehled poznatků o uroflowmetrii používané při diagnostice funkce dolních močových cest u žen.Typ studie:
Přehledový článek.Název a sídlo pracoviště:
Porodnicko-gynekologická klinika OU a FN Ostrava.Metodika:
Přehled výsledků publikovaných prací.Výsledky a závěr:
Symptomy dysfunkce dolních močových cest výrazně snižují kvalitu života a jsou významným zdravotním problémem populace. Při nedostatečné diagnostice a terapii mohou vyústit v závažná onemocnění. V posledním období bylo prokázáno, že pacientky s poruchou funkce dolních močových cest představují heterogenní skupinu. K zlepšení léčebných výsledků může vést individualizovaná léčba indikovaná podle příznaků. V procesu diagnostiky se využívá zejména cílená anamnéza, lokální vyšetření, vyšetření moči, mikční deníky, měření postmikčního rezidua a uroflowmetrie. Případná další doplňující vyšetření jsou indikována selektivně. Uroflowmetrie je základní skríningová urodynamická metoda představující standard v procesu diagnostiky patologie dolních močových cest. Sonouroflowmetrie představuje novou metodu, která získává informace o průběhu evakuace močového měchýře telemetrickou analýzou zvuku moči dopadající na vodní hladinu.Klíčová slova:
uroflowmetrie, sonouroflow, symptomy dolních močových cestÚVOD
Symptomy dysfunkce dolních močových cest (DMC) jsou významným zdravotním problémem, který postihuje jak dětskou, tak i dospělou populaci a obě pohlaví. Tento problém výrazně snižuje kvalitu života postižených osob. Symptomy dolních močových cest (lower urinary tract symptoms – LUTS) jsou podmíněny multifaktoriálně. Častěji vznikají ne jako onemocnění jednoho, ale spíše jako důsledek současného postižení několika orgánů [18, 24]. Příčinou vzniku LUTS může být zánětlivé onemocnění, fibrotický proces, cévní a neurologické poškození jednoho nebo více orgánů DMC. V etiologii vzniku LUTS hraje roli i komplexní interakce s jinými orgánovými systémy (trávicí ústrojí, pánevní dno). Všechny patologické stavy společně se systémovými onemocněními (diabetes mellitus, obezita, neurologické nemoci), chronickou medikací, psychologickými faktory a návyky životního stylu mohou přispět k rozvoji široké škály LUTS [10]. Frekvence výskytu evakuační dysfunkce u žen je nižší než u mužů. Zatím nejsou jednoznačně stanovena diagnostická kritéria a management terapie evakuační dysfunkce DMC u žen. V praxi se často setkáváme s pacientkami, které si stěžují na mikční symptomy. Ty nejsou doprovázeny evidentním zánětem DMC a jsou často přehlíženy vzhledem k nedostatečným diagnostickým kritériím a léčebným postupům [11]. Můžeme ale tvrdit, že v případě nedostupnosti dostatečně kvalitní diagnostiky a léčby se může stav vyvinout v komplikace, které zvyšují morbiditu, a tím i ekonomické náklady na další léčbu. Pro pacientku jsou nejvíce obtěžujícími jímací symptomy (urgence, urgentní inkontinence, polakisurie a nykturie) [1, 28]. Často a nepoznaně se vyskytují i mikční symptomy (slabý proud moči, přerušovaný proud moči, obtížné močení a nekompletní mikce s významným postmikčním reziduem) [11].
EPIDEMIOLOGIE LUTS
Podle studie EPIC z roku 2006 trpí symptomy LUTS 66,6 % žen [13]. Prevalence symptomů jímacích byla 59,2 %, symptomů evakuačních 19,5 % a postmikčních 14,2 %. Nejvýznamnějším jímacím symptomem byla nykturie v 54,5 %. Prevalence hyperaktivního močového měchýře (OAB) u žen byla 12,8 %. Při hodnocení mikčních symptomů se ve studii nejčastěji uváděl terminální driblink (9,9 %). Přerušovaný proud moči udávalo 7,2 % žen, slabý proud moči 6,4 % žen a rozstřikování moči bylo popsáno u 4 % žen. Podle další studie BACH je prevalence LUTS u žen 18,6 % [21, 22]. Výskyt LUTS plynule stoupá se zvyšujícím se věkem populace. Studie EpiLUTS z roku 2009 zjistila, že občasnými projevy LUTS trpí 76,3 % a častými 52,5 % žen [4, 5]. Poměrně recentně publikovaná prospektivní multicentrická studie korejských autorů prokazuje na 792 pacientkách s LUTS 12,8% výskyt mikčních symptomů. Nejčastějším symptomem byl slabý proud moči [11].
SOUČASNÉ METODY VYŠETŘENÍ DOLNÍCH MOČOVÝCH CEST
Mezi základní diagnostické metody funkce DMC patří podrobná a cílená anamnéza, lokální klinické vyšetření, vyšetření moči, mikční deník, měření postmikčního rezidua a uroflowmetrie. Vyšetření pomocí metod invazivní urodynamiky (plnicí cystometrie, profilometrie, průtokově-manometrické studie) indikujeme selektivně. Použití těchto metod je limitováno mírou obtíží pacientky [19]. V některých případech doplňujeme další speciální metody, jako je cystoskopie, zobrazovací metody (ultrazvuk, RTG, CT, MRI) a další.
UROFLOWMETRIE
Uroflowmetrie (UFM, řecky: uron – moč, anglicky: flow – průtok, řecky: metrio – měřit) je jednou ze základních neinvazivních urodynamických metod. První literární zmínka o použití uroflowmetrie v diagnostickém procesu u gynekologických pacientek pochází z roku 1958 [27]. Většina referenčních prací týkajících se použití a interpretace výsledků UFM u žen pochází z 80. a 90. let minulého století a mnohé z nich jsou zatíženy metodologickými chybami poplatnými době svého vzniku [6]. V českém odborném písemnictví se rolí UFM v diagnostice funkce DMC zabýval zejména Zmrhal [30]. Využití UFM v diagnostice dysfunkce DMC u žen je věnována malá pozornost, přičemž výskyt evakuačních dysfunkcí u žen je poměrně častý [26].
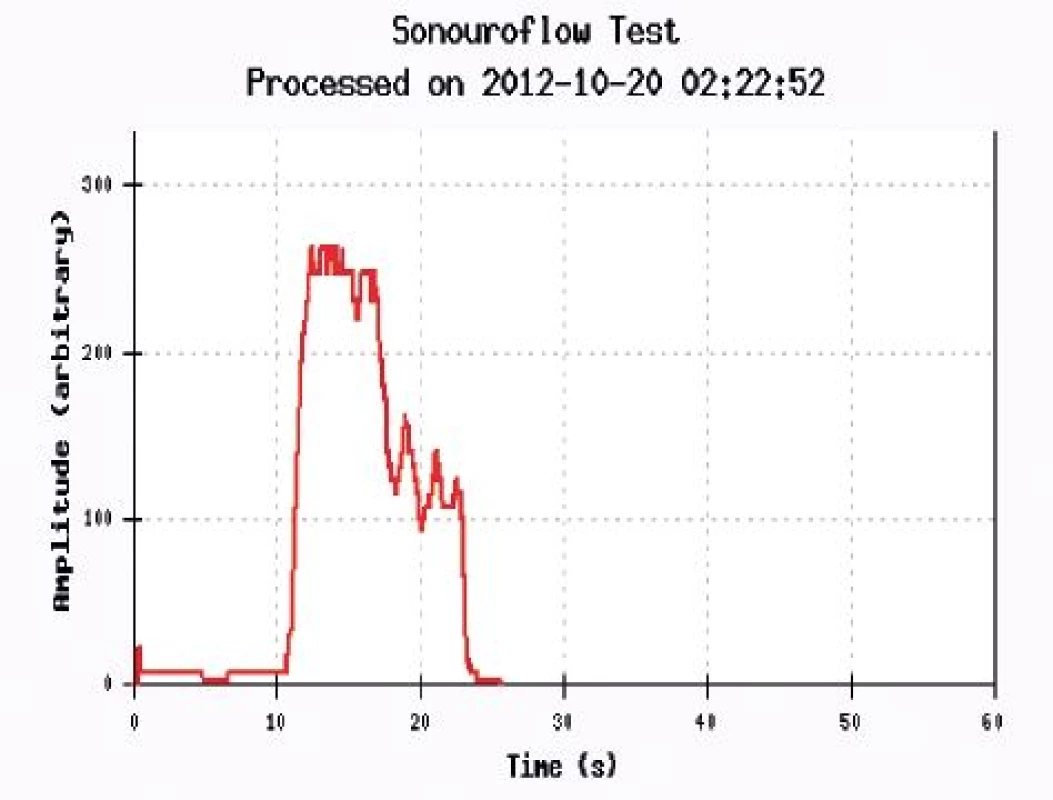
Uroflowmetrie je jednoduché funkční vyšetření dolních močových cest (DMC), které společně se stanovením postmikčního rezidua (PVR) představuje skríningové vyšetření evakuační funkce močového měchýře. Měla by být použita v iniciálním vyšetřovacím procesu u všech pacientek ještě před metodami invazivní urodynamiky [3]. Při uroflowmetrii hodnotíme mikční objem, maximální průtok moči (Qmax), průměrný průtok moči (Qave), čas do dosažení maximálního průtoku, dobu močení a dobu průtoku [20]. V běžné klinické praxi používáme k hodnocení uroflowmetrických parametrů různé nomogramy, které zohledňují závislost Qmax a Qave na mikčním objemu. Pro ženy je nejčastěji užívaným Liverpoolský nomogram [8]. Jeho nedostatkem je zejména fakt, že nebyl dostatečně validován. Další možnou interpretací výsledků je grafické zobrazení. Jako dolní mez fyziologického rozmezí hodnot Qmax jsou pro orientační hodnocení uváděny hodnoty 12–20 ml/s při mikčním objemu 150–200 ml [9]. Křivka uroflow (obr. 1) vyjadřuje objem protékající moči v čase (ml/s). Jørgensen prezentoval návrh standardizované klasifikace typů křivek [14]. Chou však ve své práci ukázal vysokou intra - a interpersonální variabilitu hodnocení tvarů křivek několika odbornými posuzovateli [12]. Proto se tento systém neujal a v současnosti se doporučuje omezit popis tvaru UFM křivek na „tvar fyziologický“ („normální“) nebo „tvar patologický“ („abnormální“). Hodnoty UFM parametrů nekorelují společně s tvarem UFM křivek s urodynamickou diagnózou. Lze tedy tvrdit, že na podkladě UFM nelze stanovit přesný typ dysfunkce DMC. V případě nálezu diskrepance mezi uroflowmetrickými numerickými parametry, tvarem uroflowmetrické křivky a přítomností symptomů dolních močových cest by mělo jako první krok následovat opakování uroflowmetrie. Pacientky, u nichž byly opakovaně zaznamenány patologické hodnoty číselných parametrů nebo „patologický“ tvar uroflowmetrické křivky, by měly být indikovány k podrobnému urodynamickému vyšetření. Parametry uroflowmetrie jsou ovlivňovány řadou faktorů a jsou závislé na funkčním stavu DMC. Některé z fyziologických faktorů jsou do jisté míry konstantní (výtokový odpor – tzv. bladder outflow resistence), jiné jsou proměnné a jenom velmi obtížně definovatelné (kontraktilita detruzoru, náplň močového měchýře, psychické napětí při vyšetření, nedostatek soukromí, strach z neznámého prostředí, zapojení břišního lisu při močení atd.). Výsledná hodnota proudu moči je závislá na interakci tlaku generovaného detruzorem močového měchýře a průměrem močové trubice. Z toho důvodu může být nízká hodnota a patologická uroflowmetrická křivka výsledkem obstrukce výtokové části DMC nebo poškozené kontraktility detruzoru. Dalším faktorem, který snižuje rychlost mikčního proudu, je nízký objem náplně v močovém měchýři. Nález většího postmikčního rezidua je významný, je-li potvrzen opakovaným vyšetřením [16]. Akceptabilní hodnoty postmikčního rezidua u dospělé ženy jsou 80–100 ml. U geriatrických pacientek často akceptujeme hodnoty až do 50 % funkční kapacity močového měchýře [20].
1. Uroflowmetrická normální křivka 
Výhody a nevýhody uroflowmetrie
Klasická uroflowmetrie se za standardních podmínek provádí ve zdravotnických zařízeních (ambulantních nebo lůžkových). Pacientka při vyšetření močí do trychtýře a sběrné nádoby (uroflowmetru). Sběrná nádoba je spojena s elektronickým vyhodnocovacím zařízením. Spojení lze provést dvěma způsoby – spojení kabelem nebo bezdrátově s použitím technologie bluetooth. Oba typy spojení vyžadují, aby bylo sběrné a měřicí zařízení v jedné místnosti společně s vyhodnocovacím zařízením nebo alespoň v krátkém dosahu. UFM je jednoduchá, neinvazivní a ekonomicky nenáročná vyšetřovací metoda. Vyšetření je ale většinou pacientek považováno za velice intimní. Správné umístění konvenčního uroflowmetru poskytuje pacientce možnost soukromí. Je však evidentní, že míra soukromí není ani zdaleka tak vysoká, jakou by byla, kdyby pacientka mohla vyšetření podstoupit v domácích podmínkách. V minulosti byly zveřejněny údaje o signifikantních výsledcích test-retest variability standardní UFM, které byly ovlivněny převážně nepřirozenými podmínkami, za kterých bylo prováděno testování [2, 23]. Tento fakt společně s tím, že pacientka musí přijít k vyšetření v určitou domluvenou dobu s pocitem „normálního“ nucení na močení (fyziologickou náplní močového měchýře), výrazně omezuje komfort pacientky při vyšetření konvenční UFM a snižuje možnost a ochotu pacientky spolupracovat v případě, kdy je potřeba provádět další uroflowmetrická měření.
ALTERNATIVNÍ METODY VYŠETŘENÍ PROUDU MOČI
Metoda „Do-It-Yourself“ byla popsána v roce 2014 italskými autory na souboru 100 mužských pacientů, kteří dokončili studii [25]. Cílem metody je vyšetření proudu moči bez nutnosti technického vybavení. Subjekty močí do odměrné nádoby a stanovuje se celkový mikční objem. Celková doba močení se měří stopkami. Výhodou metody je ekonomická nenáročnost a možnost provedení v jakýchkoliv podmínkách. Významnou nevýhodou metody je nedostupnost výsledku Qmax a grafického zobrazení mikční křivky. Z těchto důvodů nelze hodnotit, jestli jde o normální, nebo abnormální mikční křivku, a nelze vyjádřit suspekci na patologii dolních močových cest.
Další možnou alternativou je použití přenosného uroflowmetru. Zařízení, kterým lze měřit mikční epizody během celého dne, je napájené bateriemi. Lze je instalovat v jakýchkoli podmínkách. Nespornou výhodou uroflowmetru je, že poskytuje výsledky jednotlivých hodnot měření a rovněž výsledky v grafické podobě – uroflowmetrickou křivku. Nevýhodou zařízení jsou ekonomické náklady na jeho pořízení nebo zapůjčení. Jednoznačnou nevýhodou je potřeba přenosu celého uroflowmetru aktuálně podle místa měření. Nelze proto zaznamenat všechny mikce v průběhu dne, a sestavit tím mikční denník [16]. Přístroj je potřeba vždy umístit, zprovoznit a zapnout. Tyto úkony můžou být obtížné hlavně pro starší populaci pacientek. Proto by se dala přenosná uroflowmetrie hodnotit spíše jako „users nonfriendly“ metoda.
SONOUROFLOWMETRIE
Sonouroflowmetrie (SUF) je nová diagnostická metoda, která je založena na principu analýzy zvuku, který vydává proud moči při dopadu na vodní hladinu. Historicky zatím ojedinělou snahu o využití akustické analýzy proudu moči publikoval Koiso v roce 1991 [17]. Ve své práci snímal zvuk moči protékající bulbární částí mužské uretry akustickým snímačem připevněným na perineum. Tato metoda nenašla praktické využití a Koisovy pokusy byly na dlouhou dobu posledním pokusem o využití akustické analýzy v diagnostice DMC. Systém SUF telemetricky přenáší akustický signál vytvořený proudem moči dopadajícím na hladinu vody v toaletě. Tento signál se přenáší za pomoci mobilního telefonu nebo speciálního nahrávacího zařízení. Přenos dat akustického záznamu je možný na dálku. Stačí, aby byl mobilní telefon bezdrátově připojen k vyhodnocovacímu zařízení, kterým je počítač se speciálním softwarem (obr. 2). Ten potom provede spektrální analýzu intenzity zvuku. Akustický signál se transformuje do křivky, která je podobná standardní uroflowmetrické křivce (obr. 3). Nahrávku zvuku je možno spojit se záznamem dalších údajů o mikci, čímž může zařízení plnit i úlohu elektronického mikčního deníku. Například u každé křivky systém automaticky zaznamenává čas mikce a pacientka vloží údaj o stupni urgence, nebo údaj, jestli došlo nebo nedošlo k urgentní inkontinenci. Aby se tak stalo, je potřeba v průběhu vyšetření označit stupeň urgence na mobilním telefonu aktivací tlačítka 1–5 podle pětibodové škály (tab. 1). V současnosti jsou výstupní hodnoty udávány v arbitrárních jednotkách. Jejich hodnota je zobrazena na svislé ose y. Na vodorovné ose x je zobrazena doba mikce (s). Možnost využití SUF testovala a publikovala Zvarová a spol. v roce 2010 [31]. K tomu, aby bylo možno klinicky akceptovat výsledky získané použitím akustických měřicích metod, je v současnosti navrženo použití prostředku pro korelaci nahraného zvuku s průtokovou křivkou. Parametry je potřeba vyjádřit v jednotkách mililitru za sekundu (ml/s). V současné době se vyvíjí algoritmus, který dokáže z těchto dat extrahovat klinicky důležité parametry: maximální průtok Qmax, průměrný průtok Qave. Integrací těchto hodnot s celkovou dobou mikce by bylo možno změřit mikční objem.
2. Schematické znázornění přenosu a zpracování zvuku 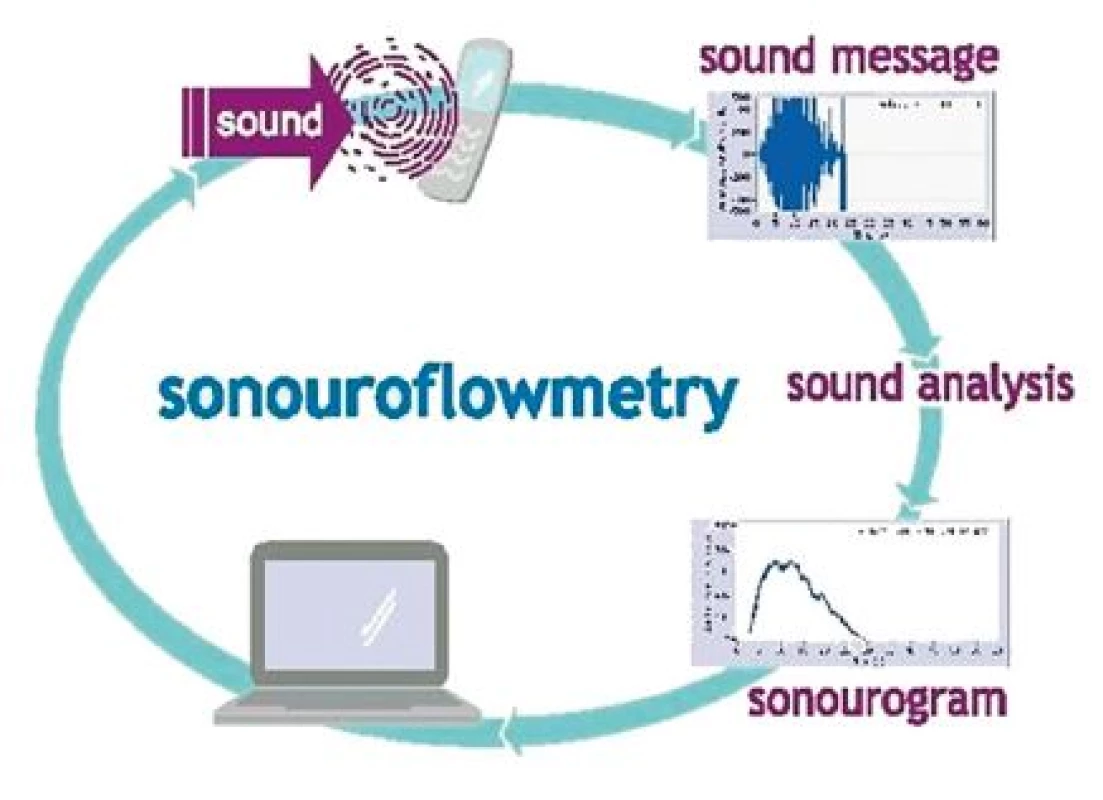
Výhody a nevýhody sonoflowmetrie
Odhaduje se, že jenom 15 % všech pacientek trpících LUTS absolvuje adekvátní terapii. Léčba LUTS závisí na správném stanovení etiologie vzniku potíží, stanovení závažnosti symptomů a na míře, jakou obtěžují pacientky [29]. Významnou podmínkou úspěšnosti léčby je spolupráce pacientky – do jaké míry dokáže pacientka plnit požadavky v diagnostickém a léčebném procesu. SUF poskytuje pacientce možnost soukromí. Jde o neinvazivní, jednoduché vyšetření s nízkými ekonomickými náklady a možností provádění v domácích podmínkách bez potřeby návštěvy zdravotnického zařízení. Výsledky měření jsou automaticky odesílány do vyhodnocovacího zařízení. Lékař má možnost hodnotit výsledky v kteroukoliv dobu. Využitím SUF lze navýšit počet vyšetřených pacientek a snížit ekonomické náklady na vyšetření.
ZÁVĚR
Prevalence mikčních symptomů je relativně vysoká [11]. Tyto symptomy jsou málo specifické. Z toho důvodu je potřeba zlepšit cílenou kontrolu, jestli pacientka netrpí evakuační dysfunkcí a jednotlivými symptomy, jako je obtížné močení s přerušovaným proudem moči, slabý proud moči nebo významné postmikční reziduum. Cílem léčby LUTS je redukce symptomů, zvýšení kvality života a prevence komplikací. Existuje řada různých léčebných modalit, jakými jsou např. trénink močového měchýře, behaviorální terapie, biofeedback, intermitentní katetrizace, farmakologická a chirurgická léčba. Žádna z léčebných metod ale není univerzální a část z nich má různé nežádoucí účinky. Navíc u signifikantní části pacientek, které trpí nykturií, není tento symptom způsoben dysfunkcí DMC, ale polyurií, kterou je potřeba léčit podle primární příčiny (kardiální insuficience, diabetes mellitus apod.). Z těchto důvodů je často třeba přehodnotit léčbu pacientky a pozměnit léčebný plán.
UFM je jednou ze základních urodynamických metod, která představuje excelentní skríningovou vyšetřovací metodu při stanovování patologie DMC. Je to neinvazivní vyšetření evakuační funkce dolních močových cest. Intraindividuální variabilita uroflowmetrie je nízká. Pro dostatečnou reprodukci uroflowmetrických parametrů postačuje jedno uroflowmetrické měření [7]. I přes tento závěr musí být výsledky uroflowmetrie vždy interpretovány v kontextu s anamnézou pacientky a eventuální přítomností symptomů DMC. Rozvoj bezdrátových technologií a internetu nám dává možnosti implementace nových diagnostických metod.
Sonouroflow v současné podobě je ekvivalentem ke konvenční uroflowmetrii ve své schopnosti identifikovat oslabený, přerušovaný a nepravidelný proud moči. Nejvýznamnější výhodou SUF je možnost sběru dat o LUTS a mikčním proudu v reálném čase a v domácím prostředí při eliminaci psychického stresu z vyšetření. Sonouroflowmetrie má potenciál k využití v rámci skríningu evakuačních symptomů. Včasná diagnostika a následná terapie zabrání potenciálnímu rozvoji komplikací, redukuje míru obtíží pacientky, zvyšuje kvalitu života a snižuje náklady na další léčbu.
MUDr. Marcel Gärtner
Porodnicko-gynekologická klinika FN a LF OU
17. listopadu 1790
708 52 Ostrava-Poruba
e-mail: marcel.gartner@fno.cz
Sources
1. Abrams, P. Urgency: the key to definic the overactive bladder. BJU Int, 2005, 96, suppl. 1, p. 13.
2. Barry, MJ., Girman, CJ., O'Leary, MP., et al. Using repeated measures of symptom score, uroflowmetry and prostate specific antigen in the clinical management of prostate disease. Benign prostatic hyperplasia treatment outcomes study group. J Urol, 1995, 153, p. 99–103.
3. Blaivas, J., Chancellor, MB., Weiss, J., Verhaaren, M. Atlas of urodynamics. Malden, USA: Blackwell Publishing, Inc., 2007, p. 4.
4. Coyne, KS., Kaplan, SA., Chapple, CR., et al. Risk factors and comorbid conditions associated with lower urinary tract symptoms: EpiLUTS. BJU Int, 2009, 103, suppl 3, p. 24–32.
5. Coyne, KS., Sexton, CC., Thompson, CL., et al. The prevalence of lower urinary tract symptoms (LUTS) in the USA, the UK and Sweden: results from the Epidemiology of LUTS (EpiLUTS) study. BJU Int, 2009, 104, p. 352–360.
6. Fantl, JA., Smith, PJ., Schneider, V., et al. Fluid weight uroflowmetry in women. Am J Obstet Gynecol, 1983, 145, 8, p. 1017–1024.
7. Gärtner, M., Krhut, J., Juráková, M., et al. Intraindividuální variabilita uroflowmetrického vyšetření u žen. Čes Gynek, 2014, 79, 4, s. 321–325.
8. Haylen, BT., Ashby, D., Sutherst, JR., et al. Maximum and average urine flow rates in normal male and female populations – the Liverpool nomograms. Br J Urol, 1989, 64, 1, p. 30–38.
9. Haylen, BT., Yang, V., Logan, V. Uroflowmetry: its current clinical utility for women. Int Urogynecol J Pelvic Floor Dysfunct, 2008,19, 7, p. 899–903.
10. Hill, SR., Fayyad, AM., Jones, GR. Diabetes mellitus and female lower urinary tract symptoms: a review. Neurourol Urodyn, 2008, 27, p. 362–367.
11. Choi, YS., Kim, JCH., Lee, KS., et al. Analysis of female voiding dysfunction: a prospective, multicenter study. Int Urol Nephrol, 2013, 45, p. 989–994.
12. Chou, TP., Gorton, E., Stanton, SL., et al. Can uroflowmetry patterns in women be reliably interpreted? Int Urogynecol J Pelvic Floor Dysfunct, 2000, 11, 3, p. 142–147.
13. Irwin, DE., Milsom, I., Hunskaar, S., et al. Population-based survey of urinary incontinence, overactive bladder and other lower urinary tract symptoms in five countries: results of the EPIC study. Eur Urol, 2006, 50, p. 1306–1315.
14. Jørgensen, JB., Colstrup, H., Frimodt-Møller, C. Uroflow in women: an overview and suggestions for the future. Int Urogynecol J Pelvic Floor Dysfunct, 1998, 9, 1, p. 33–36.
15. Jørgensen, JB., Jacobsen, HL., Bagi, P., et al. Home uroflowmetry by means of the Da Capo home uroflowmeter. Eur Urol, 1998, 33, 1, p. 64–68.
16. Kočí, K. Ultrasonografie urogenitálního ústrojí: z pohledu urologa. Praha: Avicenum, 1989, s. 163.
17. Koiso, K., Nemoto, R., Ohtani, M. Urophonographic studies of benign prostatic hypertrophy. J Urol, 1991, 145, p. 1071–1077.
18. Koraitim, MM. The male urethral sphincter complex revisited: an anatomical concept and its physiological correlate. J Urol, 2008, 179, 5, p. 1683–1689.
19. Krčmář, M. Vyšetřovací metody v urogynekologii. In Urogynekologie. Praha: Galén, 2004, s. 33.
20. Krhut, J. Neurourologie. Praha: Galén, 2005, s. 26.
21. Kupelian, V., Rosen, RC., Link, CL., et al. Association of urological symptoms and chronic illness in men and women: contributions of symptom severity and duration-results from the BACH Survey. J Urol, 2009, 181, p. 694–700.
22. Kupelian, V., Wei, JT., O´Leary, MP., et al. Prevalence of lower urinary tract symptoms and effect on quality of life in a racially and ethnically diverse random sample: the Boston Area Community health (BACH) survey. Arch Intern Med, 2006, 166, p. 2381–2387.
23. Lane, SJ., Heddle, NM., Arnold, E., Walker, I. A review of randomized controlled trials comparing the effectiveness of hand held computers with paper methods for data collection. BMC Med Inform Decis Mak, 2006, 6, p. 23.
24. Malykhina, AP., Wyndaele, JJ., Andersson, KE., et al. Do the urinary bladder and large bowel interact, in sickness or in health? Neurourol Urodyn, 2012, 31, 3, p. 352–358.
25. Mombelli, G., Picozzi, S., Messina, G., et al. Free uroflowmetry versus „Do-It-Yourself“ uroflowmetry in the assessment of patients with lower urinary tract symptoms. Int Urol Nephrol, 2014, 46, 10, p. 1915–1919.
26. Nitti, VW., Tu, LM., Gitlin, J. Diagnosing bladder outlet obstruction in women. J Urol, 1999, 161, 5, p. 1535–1540.
27. Peter, WP., Drake, WM. Jr. Uroflowmetric observation in gynaecologic patiens. JAMA 1958, 166, p. 721–724.
28. Wein, AJ., Rackley, RR. Overactive bladder: a better understanding of pathophysiology, diagnosis and management. J Urol, 2006, 175, suppl, p. 5–10.
29. Yoshimura, N., Chancellor, MB. Current and future pharmacological treatment for overactive bladder. J Urol, 2002, 168, 1897–1913.
30. Zmrhal, J., Dorňáková, P., Ščamborová, E. Uroflowmetrie. Metoda zapomenutá, či potřebná? Prakt Gyn, 14, 1, s. 54.
31. Zvara, P., Ursiny, M., Giebink, T., et al. Comparison of test-to-test variability in flow parameters recorded with a wireless-based acoustic systém with that of standard uroflowmetry. Int Urogynecol J, 2010, 22, suppl 2, p. 1105–1106.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicine
Article was published inCzech Gynaecology

2015 Issue 3-
All articles in this issue
- Tubulo-squamous polyp of the vagina
- Implementation of arrays in first trimester prenatal diagnosis
- Knowledge about cervical cancer among respondents in Slovakia and the Czech Republic – Aurora Project
- Specific placental complications of monochorionic diamniotic twins born after 24 weeks of pregnancies – restrospective analysis
- Comparison of quality of life of patients treated for SUI by surgical approaches AJUST and TVT-O – a 3-month results from randomized trial
- Importance of uroflowmetry in lower urinary tract symptoms diagnostics
- Torsion of the omentum – an unexpected cause of acute surgical abdomen in a pregnant woman –case report
- Ectopia cordis – case report
- Agressive small cell carcinoma of the ovary, hypercalcemic type, surgery and oncological treatment: case report
-
The issue of certain infectious diseases of pregnant women in everyday practice
Part I. Bacterial and parasitic infections - Prevention of preeclampsia – review
- The importance of irregular red cell antibodies screening and blood group antigens assessment in pregnant women
- Czech Gynaecology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Prevention of preeclampsia – review
- The importance of irregular red cell antibodies screening and blood group antigens assessment in pregnant women
- Specific placental complications of monochorionic diamniotic twins born after 24 weeks of pregnancies – restrospective analysis
- Ectopia cordis – case report
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career