-
Medical journals
- Career
Diabetes mellitus a orální zdraví
Authors: H. Poskerová 1; P. Bořilová Linhartová 2; J. Vokurka 1; A. Fassmann 1; L. Izakovičová Hollá 1,2
Authors‘ workplace: Stomatologická klinika LF MU a FN u sv. Anny, Brno 1; Ústav patologické fyziologie LF MU a FN, Brno 2
Published in: Česká stomatologie / Praktické zubní lékařství, ročník 114, 2014, 5, s. 75-86
Category: Review Article
Práce je věnována prof. MUDr. Janu Kilianovi, DrSc., k jeho významnému životnímu jubileu
Overview
Předmět sdělení:
Ve sdělení autoři shrnují současné poznatky o vztazích mezi diabetes mellitus (DM) a onemocněním tkání dutiny ústní. V úvodu je zmíněna definice diabetu, příčiny jeho vzniku, rozdělení na základní typy a popis komplikací, které DM provázejí. Uvedena jsou poslední epidemiologická data související s výskytem diabetu v České republice i ve světě. V článku jsou shrnuty projevy DM v dutině ústní a jeho vliv na tkáně parodontu (gingivitidy a parodontitidy), kazivost chrupu, stav ústních sliznic (orální kandidóza, orální lichen planus, atrofická glossitis, stomatodynie, glosodynie), stav slinných žláz (diabetická sialoadenóza), tvorbu slin, vnímání chuťových podnětů a na hojení ran v dutině ústní (extrakce a jiné chirurgické zákroky). Dále autoři vysvětlují, jakým způsobem a jakými mechanismy dochází k postižení tkání dutiny ústní u pacientů s DM. Za hlavní etiologický faktor se považuje dlouhodobě zvýšená hladina glukózy v krvi vedoucí ke vzniku pozdních produktů glykace proteinů (AGEs). Ty pak, spolu s dalšími patogenetickými mechanismy (např. oxidačním stresem, akumulací polyolů), vedou ke strukturálním a funkčním změnám na kapilárách, k poruchám metabolismu kolagenu, ke změnám funkce imunitních buněk a k poruchám kostního metabolismu. V práci se diskutuje o oboustranném vztahu DM a parodontitidy, včetně vlivu parodontologické léčby na základní metabolické onemocnění. Autoři se zamýšlejí také nad možnostmi účinné prevence a nedostatečnou motivací diabetiků k péči o orální zdraví. V závěru jsou zmíněna doporučení z evropského setkání parodontologů (9th European Workshop in Periodontology), které se konalo ve Španělsku na podzim roku 2012 a bylo zaměřené na vztah mezi parodontitidou a systémovými chorobami; společně s odkazem na sborník této konference, kde je možné bezplatně získat plné texty všech odborných sdělení.Klíčová slova:
diabetes mellitus – ústní dutina – kazivost chrupu – gingivitis – parodontitis – onemocnění ústních sliznicÚVOD
Vliv diabetes mellitus (DM) na stav ústní dutiny, zejména na tkáně parodontu, tvrdé zubní tkáně, slinné žlázy a ústní sliznice, je znám a sledován již několik desetiletí. V poslední době se výzkum zaměřuje zejména na objasnění souvislostí mezi DM a parodontitidou na molekulární a buněčné úrovni. Ukazuje se, že vztah mezi oběma chorobami je oboustranný. DM je rizikovým faktorem pro rozvoj zánětlivých onemocnění parodontu a léčba parodontitidy může ovlivňovat metabolickou kontrolu diabetu.
DIABETES MELLITUS – EPIDEMIOLOGIE, ETIOLOGIE, ROZDĚLENÍ
Diabetes mellitus je závažné metabolické onemocnění, které vzniká působením řady environmentálních a genetických faktorů na lidský organismus, jehož hlavním znakem je hyperglykémie. Jde o celosvětově rozšířenou chronickou chorobu, která postihuje obě pohlaví, všechny věkové skupiny a rasy a ve vyspělých zemích je považována za čtvrtou hlavní příčinu úmrtí. Na světě dnes trpí diabetem přes 370 milionů lidí (průměrná prevalence je 8,3 %), přičemž země s nejvyšším počtem nemocných jsou Indie, Čína a Spojené státy americké (v USA je to 11,3 % dospělé populace) [50]. Podle odhadů IDF (Mezinárodní diabetologická federace) bude na zemi žít v roce 2030 až 552 milionů osob s touto chorobou [50]. Česká republika je se svými 841 227 diagnostikovanými diabetiky [52] na horní hranici evropského průměru. Výrazný nárůst nemocných je dán především změnou životních podmínek včetně stravovacích návyků a pohybové aktivity, ale také lepšími diagnostickými možnostmi a aktivním vyhledáváním v rámci preventivních prohlídek v řadě zemí.
Diabetes mellitus zahrnuje skupinu metabolických onemocnění charakterizovaných hyperglykémií, která vzniká v důsledku defektů inzulinové sekrece, poruch účinku inzulinu v cílových tkáních nebo kombinací obojího. Nejčastěji se vyskytuje DM 2. typu (dříve označovaný jako non-inzulin-dependentní, NIDDM), jehož prevalence roste nejrychleji a objevuje se u 90 % diabetiků. Je způsoben sníženou citlivostí tkání vlastního těla k inzulinu (relativní nedostatek), která vede zpočátku k hyper-inzulinémii a později ke snižování jeho sekrece. Postihuje hlavně osoby střední a starší generace, výskyt s věkem stoupá. Na jeho vzniku má podíl i dědičnost, ale důležitým faktorem je nezdravý způsob života. Významnou roli v rozvoji inzulinové rezistence hraje zmnožení viscerální tukové tkáně; 60–85 % diabetiků 2. typu patří do populace s nadváhou nebo obézních. Současný výskyt inzulinové rezistence, obezity, dyslipidémie a hypertenze má souhrnný název metabolický (Reavenův) syndrom. DM 1. typu (dříve označovaný jako inzulin-dependentní, IDDM, u asi 5–10 % diabetiků) začíná obvykle v dětství nebo v mládí (může se ale manifestovat i ve vyšším věku) a jeho příčinou je absolutní nedostatek inzulinu. Dochází k němu v důsledku autoimunitní destrukce beta buněk Langerhansových ostrůvků slinivky břišní (platí pro typ 1A, u typu 1B autoimunitní protilátky nejsou přítomny). Významná je genetická predispozice (odlišná od diabetu 2. typu) a spouštěcím faktorem bývá nejčastěji virová infekce a nadměrná fyzická nebo duševní zátěž. Dalšími typy jsou gestační diabetes a ostatní specifické formy diabetu, mezi které se řadí například sekundární diabetes, jehož primární příčinou je onemocnění slinivky břišní (záněty, tumory), polékový diabetes (např. při terapii kortikoidy) a některé genetické defekty.
Epidemiologické údaje a výsledky experimentálních prací ukazují na úzké vztahy mezi inzulinovou rezistencí, diabetem 2. typu, poruchami kognitivních funkcí a výskytem sporadické formy Alzheimerovy choroby. Tyto patologické projevy pravděpodobně souvisejí s mechanismy, které jsou spojené s abnormálním metabolismem glukózy v mozku. Někteří autoři pro toto onemocnění po-užívají označení diabetes mellitus 3. typu [51].
DIABETES MELLITUS – KOMPLIKACE
Diabetes mellitus je provázen komplikacemi, které mohou být akutní (hyperglykémie, hypoglykémie) nebo chronické. V současné době jsou významným problémem především chronické pozdní komplikace, jejichž hlavní příčinou je dlouhodobě zvýšená hladina glukózy v krvi, která způsobuje nevratné změny na cévním endotelu. Důsledkem postižení malých tepen a kapilár – mikrovaskulární komplikace – je diabetická nefropatie a retinopatie. Tyto změny jsou zároveň považovány za specifické pro DM a nedoprovázejí jiná onemocnění. Postižením velkých cév – makrovaskulární komplikace – vzniká ateroskleróza. Diabetická neuropatie se rozvíjí v důsledku nezánětlivého poškození struktury a funkce periferních nervů. Komplexní příčiny má potom syndrom diabetické nohy. U diabetiků 1. typu je nejzávažnějším problémem selhání ledvin v důsledku mikrovaskulárních změn. U diabetiků 2. typu jsou častější aterosklerotické změny na velkých cévách, které způsobují ischemickou chorobu srdeční a cerebrovaskulární onemocnění. Diabetici jsou dále náchylnější k infekcím a také k některým typům nádorů.
PROJEVY DIABETU V DUTINĚ ÚSTNÍ
Orální projevy DM se týkají parodontu, sliznic dutiny ústní, slinných žláz a tvrdých zubních tkání. Změny v dutině ústní většinou korespondují s délkou trvání diabetu, dobou jeho vzniku, způsobem léčby, úrovní kompenzace a přítomností dalších systémových komplikací. Postihují především diabetiky s dlouhodobě probíhajícím a nedostatečně kompenzovaným onemocněním [6].
Diabetes přispívá zejména ke vzniku parodontitidy, kterou popsal profesor Harald Löe v roce 1993 jako „šestou komplikaci diabetu“ (k základním pěti komplikacím se řadí diabetická nefropatie, retinopatie, neuropatie, makrovaskulární komplikace a syndrom diabetické nohy) [25]. Zánět parodontu a častější výskyt zubního kazu, který popisují u diabetiků některé výzkumné práce [6, 27], může vést u těchto pacientů k předčasné ztrátě zubů [3, 19, 25]. Patel se spolupracovníky provedli v USA v letech 2003–2004 rozsáhlou studii zaměřenou na stav chrupu, které se účastnilo 2508 osob ve věku vyšším než padesát let [33]. Zjistili, ze 17 % z nich bylo zcela bezzubých. Při rozdělení na diabetiky a osoby bez diabetu to bylo 28 % bezzubých diabetiků a 14 % bezzubých osob bez diabetu. Kazivost chrupu u diabetiků ovlivňuje řada faktorů. Jsou to snížená salivace a pufrovací kapacita sliny (důsledek postižení slinných žláz) a zvýšená hladina glukózy ve slině a v sulkulární tekutině (způsobená hyperglykémií) [6, 27]. Další příčinou může být vyšší frekvence příjmu potravy u diabetiků a horší kvalita stomatologického ošetření [6].
Nedostatečná tvorba slin, hyposialie (potvrzená scintigraficky) [18] a z ní vyplývající xerostomie, byla zjištěna u 10–30 % diabetiků [30], někteří autoři uvádějí pocit suchosti úst až u 50–60 % případů [20, 37]. Se sníženým množstvím slin souvisí i atrofie ústní sliznice (zejména atrofická glossitis) a snazší tvorba dekubitů pod snímacími zubními náhradami. Příčina hyposalivace není zcela jasná, ale pravděpodobně se na ní podílejí polyurie, narušení bazálních membrán žlázového epitelu a poruchy mikrocirkulace [27]. Nedostatek slin může vést společně se sníženou imunitou a vyšší hladinou glukózy ve slinách k manifestaci orální kandidózy [11, 27]. Projevuje se především jako chronická atrofická kandidóza na patře u pacientů se snímacími zubními náhradami, angulární cheilitida nebo pseudomembranózní kandidóza (obr. 1). U dekompenzovaných diabetiků reaguje nedostatečně na lokální antimykotickou léčbu. Tito diabetici jsou také náchylnější k bakteriálním zánětům způsobeným odontogenní infekcí a k jejich rychlému šíření [27]. Další komplikací je porucha hojení měkkých tkání a opožděné hojení extrakčních ran [27, 30, 40]. Nepříjemné jsou stomatodynické a glosodynické obtíže, u kterých se předpokládá vliv periferní diabetické neuropatie [27]. Projevují se pálením sliznic dutiny ústní, případně poruchou chuti [27, 30]. Stobolová a její spolupracovníci zjistili elektrogustometrickým měřením, že 40 % diabetiků 2. typu a 33 % diabetiků 1. typu trpí hypogeusií [43]. To může vést k narušení stravovacích návyků, ke zvýšenému příjmu jídla a následně k obezitě [27, 43]. Diabetika může postihnout také asymptomatické oboustranné zduření příušních slinných žláz ve formě sialoadenózy (Charvátův příznak). Příčinami této nezánětlivé hypertrofie žlázového parenchymu je pravděpodobně porucha autonomní inervace, která vede k dysregulaci syntézy nebo sekrece proteinů [27, 30].
Image 1. Akutní pseudomembranózní kandidóza na patrové sliznici po léčbě antibiotiky u pacientky s diabetem 2. typu 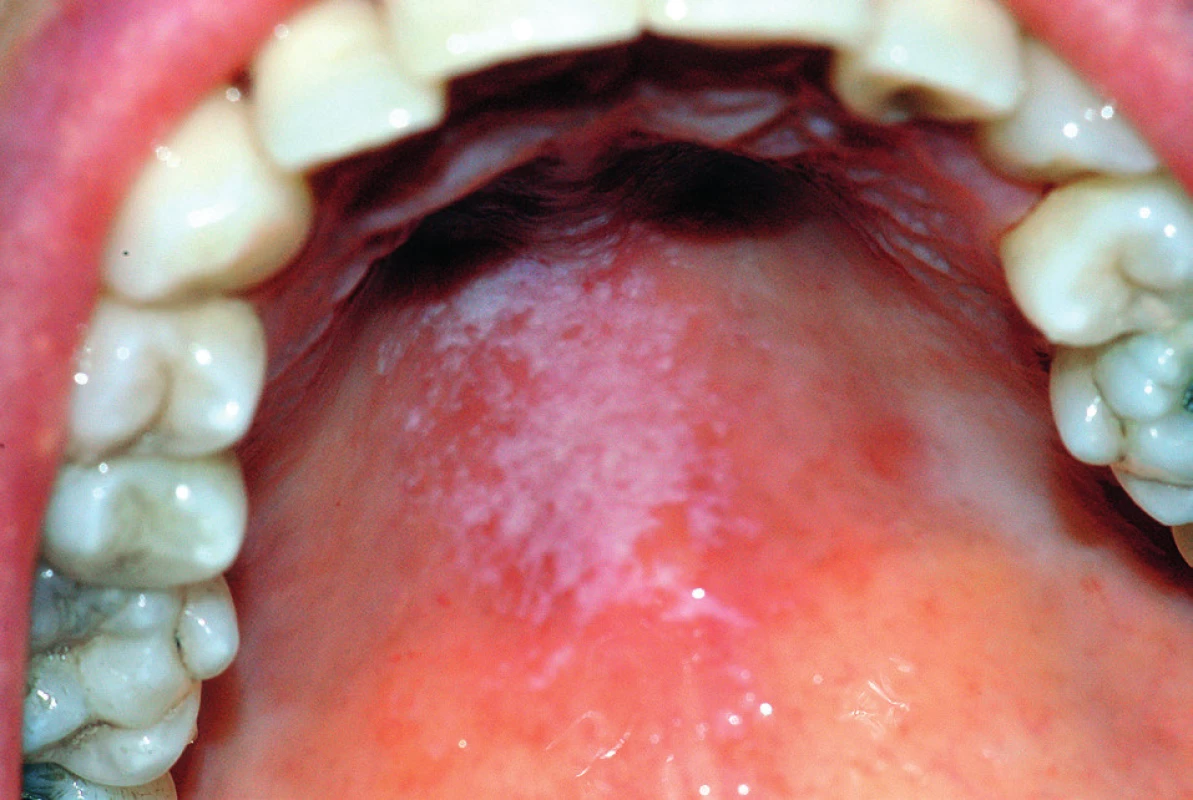
U diabetiků můžeme pozorovat i zvýšenou prevalenci některých onemocnění sliznic dutiny ústní [6, 27]. Kromě již zmíněné orální kandidózy a atrofické glositidy byl v literatuře popsán častější výskyt orálního lichen planus [27]. Jeho vyšší prevalence u diabetiků 1. typu ve srovnání s diabetem 2. typu je vysvětlována pravděpodobným autoimunitním mechanismem společným oběma chorobám [34]. Kombinace diabetu s hypertenzí a postižením sliznic dutiny ústní ve formě lichenu je označovaná jako Grinspanův syndrom (obr. 2 a, b, c). Někteří autoři považují diabetes také za rizikový faktor pro vznik premaligních změn a tumorů v dutině ústní [10]. Výše uvedená zjištění však neplatí pro všechny studie, navíc tato onemocnění nejsou v literatuře tak dobře dokumentována jako zánětlivé změny tkání parodontu. Je to dáno pravděpodobně vlivem dalších faktorů (například medikace), které se vzájemně kombinují a často je nelze ve studiích eliminovat.
Obr. 2a, b, c Výskyt orálního lichen planus současně s onemocněním diabetes mellitus a arteriální hypertenzí je označován jako Grinspanův syndrom. Retikulární léze na bukálních sliznicích u tří pacientek s diabetem 2. typu a léčenou hypertenzí. 
Možné projevy diabetes mellitus v dutině ústní
- Gingivitis a parodontitis
- Hyposalivace, xerostomie
- Atrofická glossitis
- Orální kandidóza
- Bakteriální infekce
- Stomatodynie, glosodynie
- Poruchy chuti
- Orální ulcerace
- Orální lichen planus
- Obtížné hojení extrakčních ran
- Diabetická sialoadenóza
- Periferní paréza n. facialis
- Zvýšené riziko vzniku zubního kazu
PROJEVY DIABETU V OBLASTI PARODONTU
Souvislosti mezi DM a onemocněním parodontu jsou známé již více než sto let a intenzivní výzkum probíhá zejména od sedmdesátých let minulého století. Většina autorů se shoduje v tom, že diabetes zvyšuje incidenci, prevalenci, progresi a závažnost parodontitidy [24, 31, 33, 48].
U mladých diabetiků 1. typu je popisována především vyšší prevalence a těžší forma gingivitid [6, 29]. Objevují se až dvakrát častěji než u zdravých dětí a adolescentů, a to především mezi 11. a 13. rokem [22, 29]. Ukazuje se, že juvenilní diabetik reaguje zánětem na takové množství mikrobiálního povlaku, které by pro celkově zdravého jedince bylo z hlediska vyvolání gingivitidy ještě podprahové [6]. Některé práce uvádějí, že již u dětí s diabetem 1. typu (věk vyšetřovaných 6–18 let) byly zjištěny známky parodontitidy, a to dvakrát až třikrát častěji ve srovnání se zdravými dětmi [21, 25]. Lalla se spolupracovníky zjistila, že rychlejší progrese parodontitidy u diabetických dětí má přímou souvislost s vyšší hladinou glykovaného hemoglobinu v krvi, a tedy s horší kompenzací onemocnění [21]. Autoři z těchto výsledků vyvozují, že parodontitida může být jednou z prvních komplikací diabetu u dětí. Také u dospělých diabetiků 1. typu koreluje postižení parodontu se závažností a kvalitou kompenzace základního onemocnění a s přítomností dalších diabetických komplikací (obr. 3 a, b).
Obr. 3a OPG snímek muže ve věku 36 let, který byl od dvou let věku léčen pro diabetes mellitus 1. typu, diabetickou retinopatii a nefropatii. Generalizovaná pokročilá parodontitis s nepravidelnou resorpcí alveolární kosti a ztráta dvou pravých dolních molárů pro viklavost. Muž zemřel ve věku 39 let na diabetickou nefropatii. 
Obr. 3b OPG snímek 42letého muže s nedostatečně kompenzovaným diabetem 1. typu s velmi dobrou hygienou dutiny ústní. Generalizovaná parodontitis s rozsáhlou resorpcí alveolární kosti, s vertikálními kostními defekty a postižením furkací. 
Výzkum vztahu mezi parodontitidou a DM se však soustřeďuje především na diabetes 2. typu, protože diabetici 1. typu bývají diagnostikováni a vyšetřováni zejména v dětství (hlavně ve věkové skupině 11–15 let), kdy se parodontitida nemusí ještě zcela projevit.
Z výsledků vyplývá, že DM 2. typu zvyšuje riziko vzniku parodontitidy dvakrát až třikrát. Taylor se spolupracovníky analyzoval řadu studií zveřejněných v odborných databázích v letech 1960–2000, které se zabývaly tímto tématem [46]. Vybral 48 stěžejních prací, přičemž 44 z nich potvrdilo významný vliv diabetu na stav parodontu. Také Löe ve své rozsáhlé studii (vyšetřil 2180 osob starších než 15 let) zjistil, že pokročilou parodontitidou ve věku 15–35 let trpělo 45 % mužů a 48 % žen s diabetem 2. typu ve srovnání s 8 % osob bez diabetu [25].
K poškození parodontálních tkání přispívá především dlouhodobá hyperglykémie a její důsledky. Postižení parodontu tedy souvisí s tím, jak je diabetik kompenzovaný a zda má již rozvinuté systémové komplikace. Ve velké míře závisí tedy na délce trvání diabetu a na schopnosti pacienta i ošetřujícího lékaře udržet hladinu glykémie na odpovídající úrovni [6, 19, 35, 45, 46]. S narůstající dobou trvání diabetu a s nástupem pozdních cévních komplikací zesiluje vliv metabolické choroby na průběh a závažnost zánětlivých onemocnění parodontu. Nejméně patrný je vztah mezi diabetem a parodontitidou u dobře kompenzovaných diabetiků 2. typu, u kterých rozsah zánětlivého postižení parodontu závisí především na úrovni ústní hygieny [6, 49] (obr. 4).
Image 2. Žena ve věku 56 let s dobře kompenzovaným diabetem 2. typu a pokročilou parodontitidou. Po parodontologické léčbě je stav stabilizovaný. Pacientka udržuje výbornou ústní hygienu včetně použití mezizubních kartáčků v oblasti furkace. 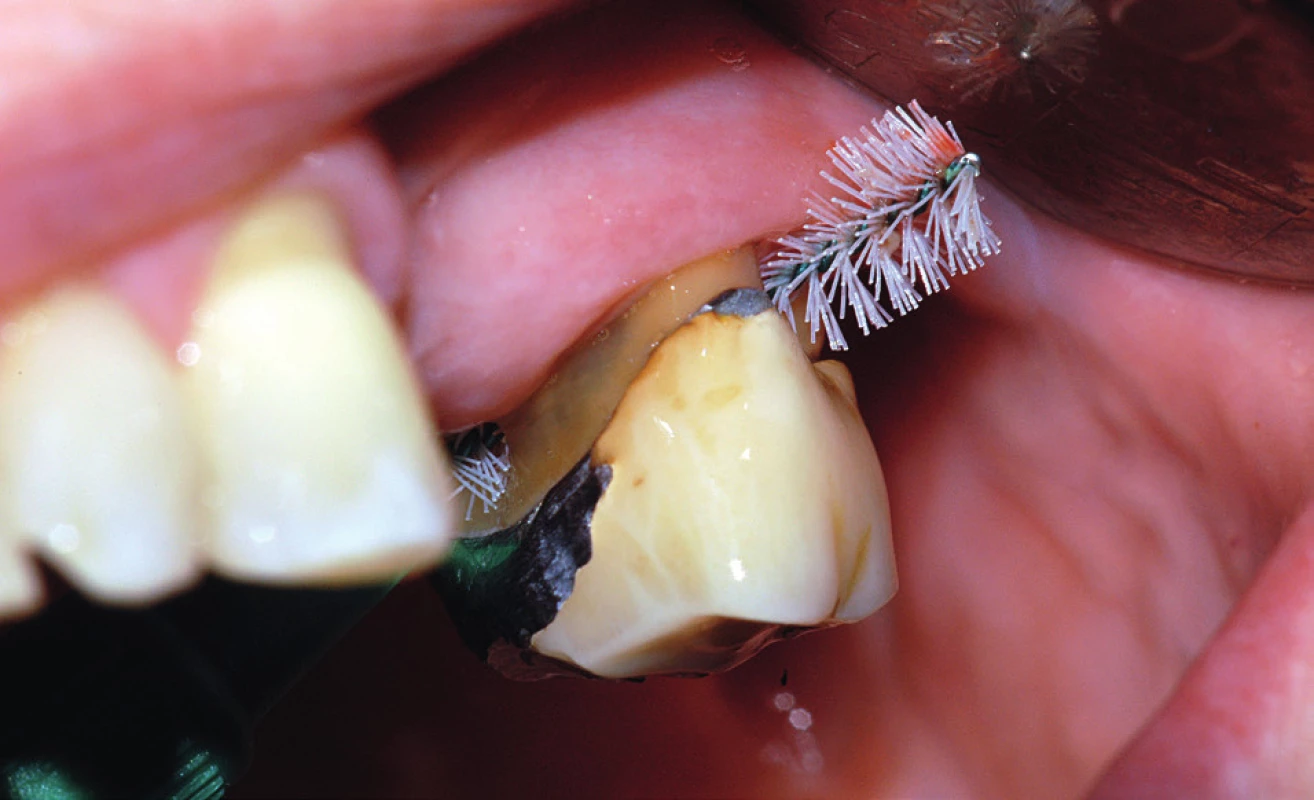
Velká část diabetiků 2. typu se léčí s vysokým krevním tlakem (součást metabolického syndromu). Pokud jsou v medikaci hypertenze použity blokátory kalciových kanálů (zejména nifedipin), vzniká často u pacientů s nedostatečnou ústní hygienou hyperplastická gingivitis (obr. 5 a, b, c, d).
Obr. 5a, b, c Generalizovaná parodontitis a poléková (léčba blokátory kalciových kanálů) hyperplastická gingivitis u pacientů s diabetem 2. typu. Nedostatečná ústní hygiena zesiluje vliv této medikace. Převažuje exsudativní složka zánětu a tvorba granulační tkáně. 
Obr. 5d OPG snímek 46leté ženy s diabetem 2. typu (klinický stav viz obr. 5c). Generalizovaná pokročilá parodontitis s resorpcí alveolární kosti až do dvou třetin délky kořene, viklavost II.–III. st. u většiny zubů. 
Diabetes mellitus je také považován za jeden z rizikových faktorů pro zavádění enoseálních zubních implantátů, a to zejména u pacientů s nedostatečně kompenzovaným onemocněním [17, 32, 36]. Většina prací z posledních let došla k nejednoznačným závěrům, což může být dáno působením řady různých faktorů ovlivňujících úspěšné přihojení implantátu [17, 32]. Javed se spolupracovníky ve svém sdělení podrobili studiu výzkumné práce z let 1982–2009 na téma použití dentálních implantátů u diabetiků nebo na zvířecím modelu s diabetem [17]. Závěrem uvádějí, že úspěšnost implantace je u dobře kompenzovaných diabetiků srovnatelná se zdravou populací. Nedostatečně kompenzovaný diabetes však oseointegraci ovlivňuje negativně, což dokládají studiemi na zvířatech.
Projevy diabetu v oblasti parodontu
Gingivitis
- častější výskyt a těžší průběh u pacientů s diabetem 1. typu
- výrazná hyperplastická poléková gingivitis u diabetiků s neléčeným parodontem a hypertenzí (přídatný vliv blokátorů kalciových kanálů)
Parodontitis
- častější výskyt u nedostatečně kompenzovaných diabetiků obou typů
- hlubší parodontální choboty
- tendence k tvorbě parodontálních abscesů (i mnohočetných)
- větší ztráta attachmentu
- více chybějících zubů
ETIOPATOGENEZE ONEMOCNĚNÍ PARODONTU U DIABETIKŮ
DM snižuje rezistenci parodontu na dráždění lokálními faktory [1, 6]. Hlavní příčinou této nedostatečné odolnosti je dlouhodobá hyperglykémie, která významně ovlivňuje biochemické reakce ve tkáních. Důsledkem je postupné poškození závěsného aparátu zubů a také změna imunitní reakce hostitele na parodontální patogeny.
V prostředí s dlouhodobě zvýšenou hladinou glukózy dochází k její neenzymatické reakci s molekulami bílkovin. Vznikají tak pozdní produkty glykace (advanced glycation end products – AGEs), které postihují bazální membránu buněk a hromadí se v plazmě a ve tkáních [40]. Tvorba AGEs má nepříznivý vliv především na cévní výstelku a strukturní proteiny, mezi které patří kolagen a elastin vazivových tkání [29]. Ovlivněny jsou i buňky imunitního systému. Současně se zásahem do chemické struktury proteinu může dojít i ke změně, nebo dokonce ztrátě jeho původní funkce [12].
Strukturální a funkční změny na kapilárách parodontálních tkání jsou podobné těm, které se popisují na oční sítnici a glomerulech ledvin diabetiků [29]. Vlivem AGEs jsou bazální membrány kapilár zesílené a obsahují depozita polysacharidů a drobné hemoragie [26]. Tyto změny redukují krevní průtok, zvyšují viskozitu krve a také snižují možnost migrace leukocytů a imunitních faktorů do gingivální tkáně [40]. Bazální membrána epiteliální výstelky je zesílená, což narušuje transport nutričních látek do buněk a tkání [12]. Zvýšení permeability kapilár vede k porušení bariérových funkcí a tkáňové integrity a to způsobuje zvýšenou náchylnost k infekci a opožděné hojení ran [40].
Následkem poruch metabolismu kolagenu dochází ke snížené proliferaci fibroblastů a k redukci syntézy kolagenu a glykosaminoglykanů [16]. Zvýšená hladina kolagenázy u diabetiků poškozuje gingivální pojivo a parodontální vazy. Zatímco rychlá degradace nově vytvořeného kolagenu snižuje odolnost parodontu, kolagen modifikovaný AGEs se ve tkáních kumuluje. Vyznačuje se sníženou pevností v tahu, omezenou rozpustností a poruchou remodelace, což vede ke zpomalenému hojení tkání po chirurgických zákrocích i po parodontologické léčbě [29, 40].
Změny imunitních buněk jsou dány vysokou afinitou monocytů, makrofágů a endotelií k AGEs. Vážou se na tyto substance pomocí receptorů, přičemž dochází k jejich aktivaci a následně ke zvýšené syntéze zánětlivých mediátorů (především interleukinů IL-1β, IL-6 a TNF-α) [23, 29, 40, 47].
Makrofágy jsou zodpovědné za vystupňovanou zánětlivou reakci a poruchu hojení ran. Funkce polymorfonukleárních leukocytů (PMN) je naopak produkty AGEs narušena. Neutrofily dostatečně nechrání parodontální tkáně před infekcí, což nepříznivě ovlivňuje vznik a průběh zánětlivých forem parodontopatií.
Poruchy kostního metabolismu jsou dalším předpokládaným faktorem, který přispívá ke vzniku a rozvoji parodontitidy u diabetiků. Hyperglykémie s následnou tvorbou AGEs zvyšuje aktivitu osteoklastů, a naopak inhibuje proliferaci osteoblastů, snižuje produkci extracelulární matrix, omezuje kostní tvorbu a zhoršuje mechanické vlastnosti nově vytvořené kosti [29]. Způsobuje opožděné hojení kostních defektů a narušuje reparační schopnosti a fyziologickou remodelaci kostní tkáně.
U diabetiků byly zjištěny také změny ve složení sulkulární tekutiny, která vzniká transsudací ze séra. Její obsah je tedy ovlivněn hyperglykémií i zvýšenou produkcí zánětlivých mediátorů [29, 40]. Bylo prokázáno, že sulkulární tekutina u osob s diabetem obsahuje vyšší hladinu glukózy, IL-1β, TNF-α a kolagenáz ve srovnání se zdravými osobami [9, 40].
Všechny uvedené změny usnadňují působení mikroorganismů a zvyšují jejich patogenní potenciál [35]. U diabetiků bylo zjištěno v dutině ústní větší množství mikroorganismů Staphylococcus epidermidis [2, 5, 6], Capnocytophaga a kvasinek [6]. Pokud jde o složení subgingiválního biofilmu, mnozí autoři konstatují, že pravděpodobně existují jen malé odlišnosti mezi diabetiky a zdravou populací [7, 22]. Tyto rozdíly mohou vzniknout tak, že se vlivem diabetu změní prostředí v gingiválním sulku a dojde k přednostnímu růstu některých bakteriálních druhů (zejména anaerobních patogenů). Oslabení imunitního systému posiluje virulenci mikroorganismů a jejich rychlejší množení [35]. Významnou úlohu má parodontální patogen Porphyromonas gingivalis, který je považován za rizikový faktor několika systémových onemocnění, především pro svou schopnost aktivovat hostitelský imunitní systém k uvolňování zánětlivých cytokinů [26, 39].
Faktory ovlivňující postižení parodontálních tkání u diabetiků
- Strukturální a funkční postižení cév parodontu
- Poruchy metabolismu kolagenu – snížení syntézy kolagenu, zvýšená hladina kolagenázy
- Poruchy kostního metabolismu – zvýšená aktivita osteoklastů, inhibice proliferace osteoblastů, snížená produkce extracelulární matrix, narušená remodelace kostní tkáně
- Porucha regenerace a hojení tkání
- Oslabení buněčné a humorální imunity
- Deregulace normální produkce zánětlivých me-diátorů a růstových faktorů
- Změny v sulkulární tekutině
- Změny v subgingivální mikroflóře
VLIV ONEMOCNĚNÍ PARODONTU NA DIABETES MELLITUS
Je známo, že DM je rizikovým faktorem pro vznik parodontitidy, neboť snižuje rezistenci parodontálních tkání a usnadňuje jejich poškození mikroorganismy. Méně jasný je však vliv onemocnění parodontu na diabetes, studie s tímto tématem se začaly častěji objevovat až od počátku devadesátých let minulého století. Jejich výsledky nejsou vždy zcela jednoznačné a mechanismy, jakými by parodontitida mohla ovlivňovat vznik a rozvoj diabetu jsou stále předmětem výzkumů [3, 15].
Parodontitida je chronické zánětlivé onemocnění závěsného aparátu zubů, u kterého zánět parodontálních tkání vzniká a je dále udržován dlouhodobou přítomností zubního mikrobiálního povlaku. Zejména gramnegativní anaerobní mikroorganismy plaku jsou zdrojem trvalého uvolňování bakteriálních lipopolysacharidů a dalších produktů, které indukují imunitní odpověď organismu. Během zánětlivé reakce se zvyšuje exprese prozánětlivých mediátorů (zejména IL-1β, IL-6, PGE2, TNF-α, regulační cytokiny T buněk IL-12 a IL-18 a chemokiny) [8], přičemž řada z nich se dostává do krevního oběhu a přispívá ke vzniku systémového zánětu [8, 23, 48]. Mediátory zánětu spouštějí kaskádu složitých dějů, které ovlivňují glukózový a lipidový metabolismus, indukují inzulinovou rezistenci [2, 8, 29, 31, 35, 48] a mohou způsobit i poškození beta buněk pankreatu.
Demmer a jeho spolupracovníci [3] analyzovali v rámci národní studie NHANES (National Health and Nutrition Examination Survey) rozsáhlý vzorek populace (9296 jedinců). Zjistili, že ve skupině se středně pokročilou parodontitidou mělo diabetes 2,26krát více osob než ve skupině parodontologicky zdravých jedinců. Demmer dále zkoumal v prospektivní pětileté studii vliv parodontitidy na změny hodnot glykovaného hemoglobinu u 2973 osob bez diabetu [4]. Prokázal, že u těch, kteří trpěli na počátku těžkou pokročilou parodontitidou, stoupla hladina tohoto ukazatele během sledovaného období pětkrát ve srovnání s osobami bez parodontitidy. Touto studií dokládá, že zánětlivé onemocnění parodontu může vést ke zvýšení glykémie i u osob bez diabetu.
Z řady studií za posledních 20 let vyplývá, že diabetici s těžkou formou parodontitidy jsou náchylnější ke vzniku a rozvoji mikro - a makrovaskulárních komplikací, které jsou primárně zodpovědné za zvýšenou morbiditu a mortalitu spojenou s diabetem [15, 29, 31]. Řada prací se shoduje na tom, že prevalence a závažnost těchto komplikací, zahrnujících diabetickou retinopatii, nefropatii, neuropatii a kardiovaskulární onemocnění, koreluje se závažností parodontitidy [6, 38]. Například u diabetiků s těžkou parodontitidou byla popsána úmrtnost na diabetickou nefropatii 8,5krát vyšší a na ischemickou chorobu srdeční 2,3krát vyšší než u diabetiků s mírně pokročilou parodontitidou nebo bez ní [38].
VLIV PARODONTOLOGICKÉ LÉČBY NA DIABETES MELLITUS
Diabetiky s parodontitidou je nutné léčit velmi intenzivně. Neléčená parodontitida totiž může vést k systémovému zánětu v organismu, indukovat inzulinovou rezistenci a podpořit vznik diabetických komplikací [19, 35, 38]. Řada studií potvrdila, že efektivní parodontologická léčba může redukovat hladinu glykovaného hemoglobinu, a to zejména u nedostatečně kompenzovaných diabetiků s pokročilou parodontitidou [13, 42, 48]. Mechanismy, kterými k tomuto efektu dochází, nejsou zcela jasné. S největší pravděpodobností se na zlepšení glykemického profilu pacienta účastní pokles systémového zánětu a snížení hladin zánětlivých mediátorů, zejména TNF-α a IL-6 v návaznosti na redukci zánětu parodontu po léčbě.
OBOUSTRANNÝ VZTAH MEZI DIABETEM A PARODONTITIDOU
Autoři Soskolne a Klinger uvádějí dvě hypotézy vztahu mezi diabetem a parodontitidou [41]. První teze předpokládá přímou souvislost příčin a následků. Hyperglykémie a hyperlipidémie u diabetiků způsobují metabolické poškození parodontálních tkání, z čehož vyplývá snadnější rozvoj mikroorganismy indukované parodontitidy. Druhá hypotéza vychází z domněnky, že nepříznivá kombinace genů společně s působením zevních faktorů ovlivňuje na základě podobných imunologických mechanismů vznik obou chorob současně. Autoři předpokládají, že obě hypotézy mohou platit současně, a proto je výzkum vzájemného vztahu obou onemocnění tak komplikovaný. Pokud má pacient diabetes a parodontitidu současně, rozvíjí se „začarovaný kruh“ (circulus vitiosus), kdy parodontitida zhoršuje hyperglykémii a ta přispívá k postižení mnoha tkání, včetně dutiny ústní.
V posledních letech se ukazuje, že také obezita je rizikovým faktorem pro vznik parodontitidy, přičemž zánětlivé onemocnění parodontu naopak může zhoršit metabolický syndrom, jehož je obezita součástí [14, 28, 44]. Pro vztah mezi parodontitidou, obezitou a metabolickým syndromem včetně diabetu 2. typu mají zásadní význam zánětlivé mediátory [28]. Chaffee se spolupracovníky provedli rozsáhlou metaanalýzu výzkumných prací na téma obezita a parodontitis získaných z odborných elektronických databází [14]. K závěrečnému posouzení vybrali 57 nezávislých populačních studií. Potvrdili, že pacienti s parodontitidou měli o jednu třetinu vyšší prevalenci obezity než osoby se zdravým parodontem. Vztah mezi obezitou a parodontitidou byl významnější u žen, nekuřáků a mladších osob než u běžné dospělé populace.
MOTIVACE DIABETIKŮ K PÉČI O ORÁLNÍ ZDRAVÍ
Mnoho autorů se věnovalo vztahu diabetiků k orálnímu zdraví. Výsledky těchto studií jsou regio-nálně odlišné, ale přesto naznačují, že lidé s diabetem mají o svůj chrup menší zájem než nediabetická populace. Méně často chodí na preventivní zubní prohlídky, stomatologa navštěvují zejména v akutních případech nebo tehdy, pokud sami cítí potřebu léčby. Mnozí z nich ruší domluvená ošetření častěji než osoby bez diabetu [6, 33].
KONFERENCE O VZTAZÍCH MEZI CELKOVÝMI CHOROBAMI A PARODONTITIDOU
Na podzim roku 2012 se ve španělském městě La Granja sešli přední evropští a američtí parodontologové z European Federation of Periodontology (EFP) a American Academy of Periodontology (AAP) na pravidelně konané parodontologické konferenci (9th European Workshop in Periodontology). Zasedání bylo zaměřené na studium souvislostí mezi parodontitidou a systémovými chorobami. Odborníci pracovali ve čtyřech skupinách zaměřených na konkrétní problematiku (DM, kardiovaskulární choroby, těhotenství a další onemocnění) a systematicky vyhodnotili stovky studií zveřejněných v medicínských databázích. Na základě těchto znalostí pak vytvořili doporučení pro odborníky, politiky, veřejnost a pacienty a určili směr dalších aktivit v oblasti výzkumu. Výsledkem jednání byl manifest „Perio and General Health“, ve kterém je jasně uvedeno, že parodontitida jako chronické zánětlivé onemocnění může mít negativní důsledky pro celkové zdraví. V dubnu roku 2013 vydaly obě odborné parodontologické společnosti ve svých časopisech sborník konference, ve kterém v šestnácti sděleních shrnuli závěry svého systematického zkoumání dané problematiky (J. Clin. Periodontol., roč. 40, 2013, Suppl. 4, a J. Periodontol., roč. 84, 2013, Suppl. 4, bezplatně dostupné na http://www.joponline.org/toc/jop/84/4-s). Z celkového počtu se čtyři práce týkají diabetu a poskytují komplexní souhrn znalostí o této problematice. Skupina, která se zabývala hodnocením vztahu mezi parodontitidou a diabetem, našla v odborných databázích celkem 2246 publikací na toto téma; 114 z nich byly původní výzkumné práce. Po uplatnění vybraných kritérií týkajících se především metodiky bylo pro závěrečnou analýzu vybráno 17 studií. Z jejich kritického zhodnocení vyplynuly tři základní teze:
- U osob s parodontitidou pronikají parodontální patogeny a jejich virulentní faktory do krevního oběhu, což vede k systémovému zánětu organismu. Tento mechanismus může mít vliv na rozvoj diabetu a jeho komplikací.
- Pokročilá parodontitida ovlivňuje hladinu glykémie u diabetiků i u osob bez diabetu. Existuje přímá souvislost mezi závažností parodontitidy a výskytem diabetických komplikací a také zvýšené riziko vzniku diabetu u pacientů s pokročilou parodontitidou.
- Z randomizovaných klinických studií vyplynulo, že konzervativní (nechirurgické) parodontologické ošetření může snížit hladinu glykovaného hemoglobinu až o 0,4 % za tři měsíce, což je klinicky významný výsledek.
Image 3. Diabetes mellitus jako rizikový faktor pro vznik parodontitidy a mechanismus, kterým může ovlivňovat vznik inzulinové rezistence 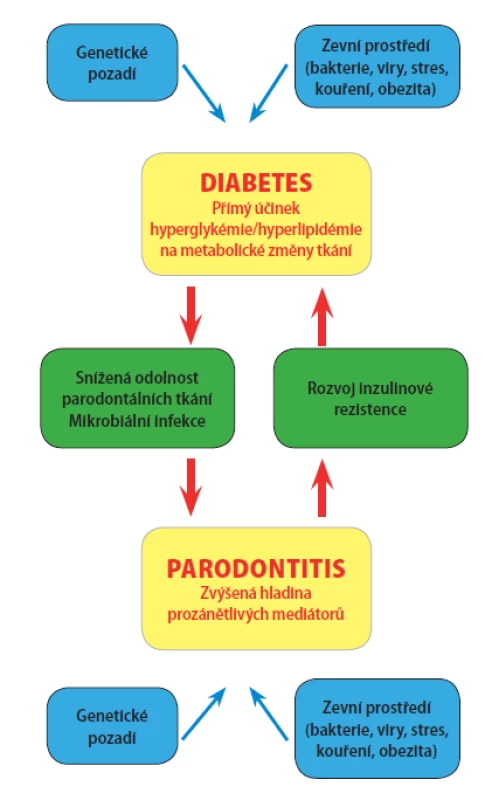
Chapple a Genco [15] ve sborníku konstatují, že vzhledem k současným poznatkům je nejvyšší čas poskytnout odborné i laické veřejnosti praktický návod pro kvalitní péči o parodont diabetických pacientů a zvýšit motivaci všech zainteresovaných skupin. Navrhují konkrétní opatření, která rozdělili do čtyř částí, z nichž každá se týká určité skupiny osob.
Guideline A je směrnice pro všeobecné lékaře a další profesionály v péči o diabetiky.
Guideline B je směrnice pro zubní lékaře, kteří pečují o diabetiky a o osoby s rizikovými faktory pro vznik diabetu.
Guideline C je doporučení pro diabetické pacienty v ambulancích všeobecných lékařů.
Guideline D je doporučení pro diabetické pacienty a osoby s rizikovými faktory pro diabetes v zubních ambulancích.
Guideline B doporučuje zubním lékařům, aby své pacienty informovali o tom, že:
- diabetes zvyšuje riziko vzniku a rozvoje parodontitidy a ovlivňuje zdraví dutiny ústní,
- zubní mikrobiální povlak má vliv na jejich orální i celkové zdraví,
- parodontitida zvyšuje nebezpečí nedostatečné kompenzace diabetu a diabetických komplikací.
- U každého diabetika by měl být vyšetřen stav parodontu (včetně dětí od šesti let).
- Diabetici s parodontitidou by měli být adekvátně parodontologicky léčeni.
- Diabetici, kteří již přišli o větší část chrupu, by měli být včas proteticky ošetřeni tak, aby nebyl negativně ovlivněn příjem potravy.
- Osoby s rizikovými faktory pro vznik diabetu 2. typu (obezita, vysoký krevní tlak, zvýšená hladina cholesterolu, rodinná zátěž) by měli být zubním lékařem informováni o tomto riziku a měli by být vyšetřeni (buď přímo u křesla „chair-side“ testem na glykovaný hemoglobin, nebo odesláni k vyšetření praktickým lékařem – tab. 1). Toto doporučení vychází z předpokladu, že větší procento dospělých navštíví během roku častěji svého zubního lékaře než lékaře praktického.
Table 1. Kritéria kompenzace, cíle léčby DM1 A DM2 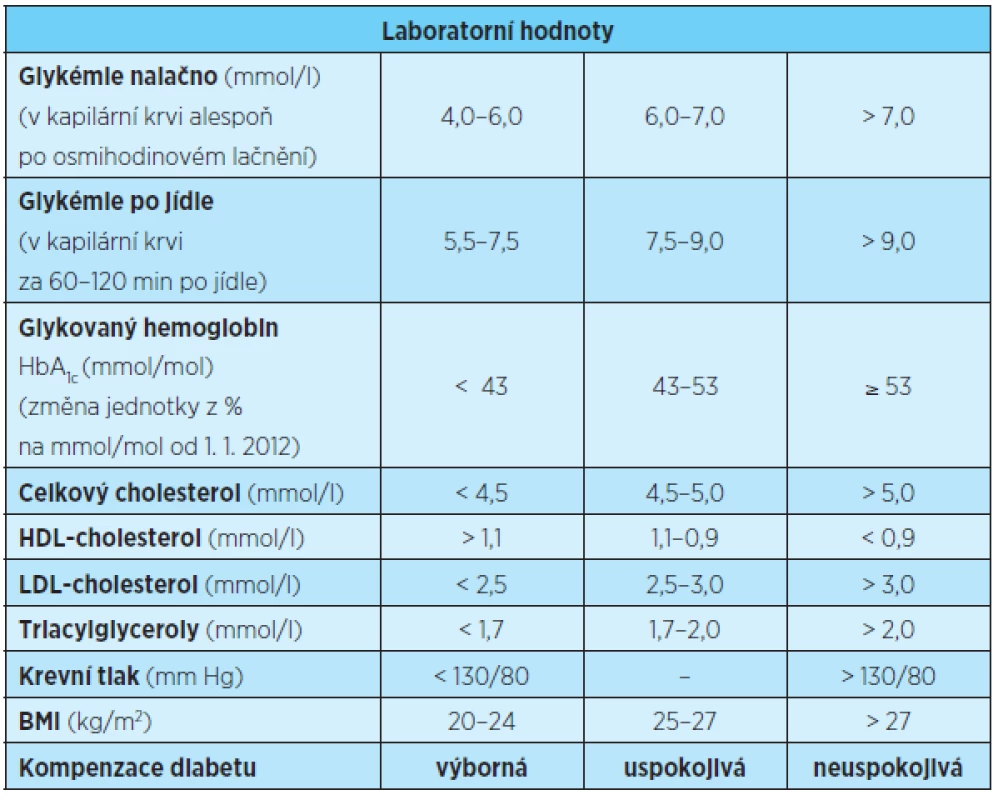
Podle: Souček, M.: Vnitřní lékařství, Praha, Grada Publishing, 2011, s. 976. Friedecký, B., Kratochvíla, J., Budina, M.: Prediabetes, prehypertenze, dyslipidémie a metabo- lický syndrom. Doporučení: Změna jednotky pro stanovaní glykovaného hemoglobinu A1c (HbA1c) a rozhodovacích mezí, Praha, Maxdorf, 2012, s. 269–270. ZÁVĚR
Komplikace diabetu souvisejí s mnoha medicínskými obory, a proto komplexní péče o diabetika vyžaduje interdisciplinární spolupráci. Význam zdraví ústní dutiny je však u diabetiků často zastíněn ostatními přidruženými chorobami/komplikacemi. Podle výše uvedených doporučení by měli být pacienti s diabetem rutinně odesíláni ke stomatologickému a parodontologickému vyšetření, které by se mělo stát součástí dlouhodobé péče o diabetiky.
Parodontitida i diabetes jsou chronická onemocnění s vysokou prevalencí a mají některé společné patogenetické znaky [31, 48]. Příkladem je oboustranné působení cytokinu TNF-α při vzniku parodontitidy a inzulinové rezistence [8]. Zánětlivé onemocnění parodontu může být rizikovým faktorem pro vznik hyperglykémie/DM, a naopak léčba parodontitidy má vliv na snížení hladiny glukózy v krvi [31, 48]. To znamená významný posun v prevenci diabetických komplikací. Předpokládá se tedy, že výsledkem důsledné parodontologické léčby pacientů s diabetem bude nejen zlepšení stavu parodontu, ale i stabilizace jejich celkového onemocnění.
Poděkování
Článek vznikl s podporou grantu IGA NT11405-6 a projektu Specifický výzkum MUNI/A/0951/2013.
MUDr. Hana Poskerová
Stomatologická klinika
LF MU a FN u sv. Anny v Brně
Pekařská 53
656 91 Brno
e-mail: hana.poskerova@fnusa.cz
Sources
1. Balasundram, A., Ponnaiyan, D., Parthasarathy, H.: Diabetes mellitus – a periodontal perspective. SRM J. Dent. Sci., roč. 1, 2010, č. 1, s. 79–85.
2. Correa, F. O. B., Goncalves, D., Figueredo, C. M. S., Bastos, A, S., Gustafsson, A., Orrico, S. R. P.: Effect of periodontal treat-ment on metabolic control, systemic inflammation and cytokines in patients with type 2 diabetes. J. Clin. Periodontol., roč. 37, 2010, č. 1, s. 53–58.
3. Demmer, R. T., Jacobs, D. R., Desvarieux, M.: Periodontal disease and incident type 2 diabetes: results from the First National Health and Nutrition Examination Survey and its epidemiologic follow-up study. Diabetes Care, roč. 31, 2008, č. 7, s. 1373–1379.
4. Demmer, R. T., Desvarieux, M., Holtfreter, B., Jacobs, D. R.: Periodontal status and A1C change: longitudinal results from the study of health in Pomerania (SHIP). Diabetes Care, roč. 33, 2010, č. 5, s. 1037–1043.
5. Dikshit, R. P., Ramadas, K., Hashibe, M., Thomas, G., Somanathan, T.: Association between diabetes mellitus and pre-malignant oral diseases: a cross sectional study in Kerala, India. Int. J. Cancer, roč. 118, 2006, č. 2, s. 453–457.
6. Dušková, J.: Stomatologická onemocnění u diabetu. Praha, Professional Publishing, 2000.
7. Ebersole, J. L., Holt, S. C., Hansard, R., Novak, M. J.: Microbiologic and immunologic characteristics of periodontal disease in Hispanic americans with type 2 diabetes. J. Periodontol., roč. 79, 2008, č. 4, s. 637–646.
8.Engebretson, S. P., Chertog, R., Nichols, A., Hey-Hadavi, J., Celenti, R.: Plasma levels of tumour necrosis factor-alpha in patients with chronic periodontitis and type 2 diabetes. J. Clin. Periodontol., roč. 34, 2007, č. 1, s. 18–24.
9. Engebretson, S. P., Vossughi, F., Hey-Hadavi, J., Emingil, G., Grbic, T.: The influence of diabetes on gingival crevicular fluid beta-glucuronidase and interleukin-8. J. Clin. Periodontol., roč. 33, 2006, č. 11, s. 784–790.
10. Goutzanis, L., Vairaktaris, E., Yapijakis, C., Kavantzas, N., Derka, S.: Diabetes may increase risk for oral cancer through the insulin receptor substrate-1 and focal adhesion kinase pathway. Oral Oncol., roč. 43, 2007, č. 2, s. 165–173.
11. Guggenheimer, J., Moore, P. A., Rossie, K., Myers, D., Mongelluzzo, M. B., Block, H. M.: Insulin-dependent diabetes mellitus and oral soft tissue pathologies: II. Prevalence and characteristics of Candida and candidal lesions. Oral Surg. Oral Med. Oral Pathol. Oral Radiol. Endod., roč. 89, 2000, č. 5, s. 570–576.
12. Gurav, A., Jadhav, V.: Periodontitis and risk of diabetes mellitus. J. Diabetes, roč. 3, 2011, č. 1, s. 21–28.
13. Hungund, S., Panseriya, B. J.: Reduction in HbA1c levels following non-surgical periodontal therapy in type-2 diabetic patients with chronic generalized periodontitis: A periodontist’srole. J. Indian. Soc. Periodontol., roč. 16, 2012, č. 1, s. 16–21.
14. Chaffee, B. W., Weston, S. J.: Association between chronic periodontal disease and obesity: a systematic review and meta-analysis. J. Periodontol., roč. 81, 2010, č. 12, s. 1708–1724.
15. Chapple, I. L. C., Genco, R.: Diabetes and periodontal diseases: consensus report of the Joint EFP/AAP Workshop on Periodontitis and Systemic Diseases. J. Clin. Periodontol., 2013, roč. 40, Suppl. 14, s. 106–112.
16. Choi, Y.-H. McKeown, R. E., Mayer-Davis, E. J., Liese, A. D., Song, K. B.: Association between periodontitis and impaired fasting glucose and diabetes. Diabetes Care, roč. 34, 2011, č. 2, s. 381–386.
17. Javed, F., Romanos, G. E.: Impact of diabetes mellitus and glycemic control on the osseointegration of dental implants: a systematic literature review. J. Periodontol., roč. 80, 2009, č. 11, s. 1719–1730.
18. Kao, C. H., Tsai, S. C., Sun, S. S.: Scintigraphic evidence of poor salivary function in type 2 diabetes. Diabetes Care, roč. 24, 2001, č. 5, s. 952–953.
19. Khader, Y. S., Albashaireh, Z. S. M., Hammad, M. M.: Periodontal status of type 2 diabetics compared with nondiabetics in north Jordan. East. Mediterr. Health J., roč. 14, 2008, č. 3, s. 654–661.
20. Khovidhunkit, S. P., Suwantuntula, T., Thaweboon, S., Mitrirattanakul, S., Chomkhakhai, U.: Xerostomia, hyposalivation, and oral microbiota in type 2 diabetic patients: a preliminary study. J. Med. Assoc. Thai., roč. 92, 2009, č. 9, s. 1220–1228.
21. Lalla, E., Cheng, B., Lal, S., Kaplan, S., Softness, B., Greenberg, E.: Diabetes mellitus promotes periodontal destruction in children. J. Clin. Periodontol., roč. 34, 2007, č. 4, s. 294–298.
22. Lalla, E., Kaplan, S., Chang, S. J., Roth, G. A., Hinckley, K., Greenberg, E.: Periodontal infection profiles in type 1 diabetes. J. Clin. Periodontol., roč. 33, 2006, č. 12, s. 855–862.
23. Lim, L. P., Tay, F. B. K., Sum, C. F., Thai, A. C.: Relationship between markers of metabolic control and inflammation on severity of periodontal disease in patients with diabetes mellitus. J. Clin. Periodontol., roč. 34, 2007, č. 2, s. 118–123.
24. Liu, R., Bal, H. S., Desta, T., Krothapalli, N., Alyassi, M., Luan, Q.: Diabetes enhances periodontal bone loss through enhanced resorption and diminished bone formation. J. Dent. Res., roč. 85, 2006, č. 6, s. 510–514.
25. Löe, H.: Periodontal disease. The sixth complication of diabetes mellitus. Diabetes Care, roč. 16, 1993, č. 1, s. 329–334.
26. Makiura, N., Ojima, M., Kou, Y., Furuta, N., Okahashi, N., Shizukuishi, S.: Relationship of Porphyromonas gingivalis with glycemic level in patients with type 2 diabetes following periodontal treatment. Oral Microbiol. Immunol., roč. 23, 2008, č. 4, s. 348–351.
27. Maskari, A. Y., Al-Maskari, M. Y., Al-Sudairy, S.: Oral manifestations and complications of diabetes mellitus: a review. Sultan Qaboos Univ. Med. J., roč. 11, 2011, č. 2, s. 179–186.
28. Mathur, L. K., Manohar, B., Shankarapillai, R., Pandya, D.: Obesity and periodontitis: A clinical study. J. Indian Soc. Periodontol., roč. 15, 2011, č. 3, s. 240–244.
29. Mealey, B. L., Oates, T. W.: Diabetes mellitus and periodontal diseases. J. Periodontol., roč. 77, 2006, č. 8, s. 1289–1303.
30. Negrato, C. A., Tarzia, O.: Buccal alterations in diabetes mellitus. Diabetol. Metab. Syndr., roč. 2, 2010, č. 3. http://www.dmsjournal.com/content/2/1/3
31. Nesse, W., Linde, A., Abbas, F., Spijkervet, F. K. L., Dijkstra, P. U., de Brabander, E. C., Gerstenbluth, I.: Dose-response relationship between periodontal inflamed surface area and HbA1c in type 2 diabetics. J. Clin. Periodontol., roč. 36, 2009, č. 4, s. 295–300.
32. Olson, J. W., Shernoff, A. F., Tarlow, J. L., Colwell, J. A., Scheetz, J. P., Bingham, S. F.: Dental endosseous implant assessments in a type 2 diabetic population: a prospective study. Int. J. Oral Maxillofac. Implants, roč. 15, 2000. č. 6, s. 811–818.
33. Patel, M. H., Kumar, J. V., Moss, M. E.: Diabetes and tooth loss: an analysis of data from the National Health and Nutrition Examination Survey, 2003–2004. J. Am. Dent. Assoc., roč. 144, 2013, č. 5, s. 478–485.
34. Petrou-Amerikanou, C., Markopoulos, A. K., Belazi, M., Karamitsos, D., Papanayotou, P.: Prevalence of oral lichen planus in diabetes mellitus according to the type of diabetes. Oral Dis., roč. 4, 1998, č. 1, s. 37–40.
35. Rajhans, N. S., Kohad, R. M., Chaudhari, V. G., Mhaske, N. H.: A clinical study of the relationship between diabetes mellitus and periodontal disease. J. Indian Soc. Periodontol., roč. 15, 2011, č. 4, s. 388–392.
36. Salvi, G. E., Carollo-Bittel, B., Lang, N. P.: Effects of diabetes mellitus on periodontal and peri-implant conditions: update on associations and risks. J. Clin. Periodontol., roč. 35, 2008. č. 8, Suppl., s. 398–409.
37. Sandberg, G. E., Wikblad, K. F.: Oral dryness and peripheral neuropathy in subjects with type 2 diabetes. J. Diabetes Complicat., roč. 17, 2003, č. 4, s. 192–198.
38. Saremi, A., Nelson, R. G., Tulloch-Reid, M., Hanson, R. L., Sievers, M .L., Taylor, G. W., Shlossman, M.: Periodontal disease and mortality in type 2 diabetes. Diabetes Care, roč. 28, 2005, č. 1, s. 27–32.
39. Seymour, G. J., Ford, P. J., Cullinan, M. P., Leishman, S., Yamazaki, K.: Relationship between periodontal infections and systemic disease. Clin. Microbiol. Infect., roč. 13, 2007, Suppl. 4, s. 3–10.
40. Soory, M.: Hormone mediation of immune responses in the progression of diabetes, rheumatoid arthritis and periodontal diseases. Curr. Drug Targets Immune Endocr. Metabol. Disord., roč. 2, 2002. č. 1, s. 13–25.
41. Soskolne, W. A., Klinger, A.: The relationship between periodontal diseases and diabetes: an overview. Ann. Periodontol., roč. 6, 2001, č. 1, s. 91–98.
42. Spangler, L., Reid, R. J., Inge, R., Newton, K. M., Hujoel, P., Chaudhari, M., Genco, R. J.: Cross-sectional study of periodontal care and glycosylated hemoglobin in an insured population. Diabetes Care, roč. 33, 2010, č. 8, s. 1753–1758.
43. Stolbová, K., Hahn, A., Benes, B., Andel, M., Treslová, L.: Gustometry of diabetes mellitus patients and obese patients. Int. Tinnitus J., roč. 5, 1999, č. 2, s. 135–140.
44. Sun, W. L., Chen, L., Zhang, S. Z., Wu, Y. M., Ren, Y. Z., Qin, G. M.: Inflammatory cytokines, adiponectin, insulin resistance and metabolic control after periodontal intervention in patients with type 2 diabetes and chronic periodontitis. Intern. Med., roč. 50, 2011, č. 15, s. 1569–1574.
45. Syrjälä, A. M. H., Ylöstalo, P., Niskanen, M. C., Knuuttila, M. L. E.: Role of smoking and HbA1c level in periodontitis among insulin-dependent diabetic patients. J. Clin. Periodontol., roč. 30, 2003, č. 10, s. 871–875.
46. Taylor, G. W.: Bidirectional interrelationships between diabetes and periodontal diseases: an epidemiologic perspective. Ann. Periodontol., roč. 6, 2001, č. 1, s. 99–112.
47. Taylor, J. J., Preshaw, P. M., Lalla, E.: A review of the evidence for pathogenic mechanisms that may link periodontitis and diabetes. J. Clin. Periodontol., roč. 40, 2013, Suppl. 14, s. 113–134.
48. Teeuw, W. J., Gerdes, V. E. A., Loos, B. G.: Effect of periodontal treatment on glycemic control of diabetic patients: a systematic review and meta-analysis. Diabetes Care, roč. 33, 2010, č. 2, s. 421–427.
49. Tsai, C., Hayes, C., Taylor, G. W.: Glycemic control of type 2 diabetes and severe periodontal disease in the US adult population. Community Dent. Oral Epidemiol., roč. 30, 2002, č. 3, s. 182–192.
50. Whiting, D. R., Ikekpeazu, E. L., Weil, C., Shaw, C.: IDF diabetes atlas: global estimates of the prevalence of diabetes for 2011 and 2030. Diabetes Res. Clin. Pract., roč. 94, 2011, č. 3, s. 311–321.
51. Zeman, M., Jirák, R.: Alzheimerova choroba a diabetes mellitus typu 2. Neurol. praxi, roč. 13, 2012, č. 2, s. 105–108.
52. Ústav zdravotnických informací a statistiky ČR. Dostupné na http://www.uzis.cz/katalog/zdravotnicka-statistika/pece-nemocne-cukrovkou
Labels
Maxillofacial surgery Orthodontics Dental medicine
Article was published inCzech Dental Journal

2014 Issue 5
Most read in this issue- Izolované zlomeniny spodiny očnice
- Diabetes mellitus a orální zdraví
- Kouření a ztráty zubů
- Retrospektivní vyhodnocení čtyřiceti devíti replantovaných zubů
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

