-
Medical journals
- Career
Přístupy k antimykotické terapii: od profylaxe k léčbě
Authors: J. Haber 1; Z. Ráčil 2
Authors‘ workplace: I. interní klinika – klinika hematologie, VFN a 1. LF UK Praha 1; Interní hematologická a onkologická klinika, LM MU a FN Brno 2
Published in: Transfuze Hematol. dnes,19, 2013, No. 1, p. 39-43.
Category: Comprehensive Reports, Original Papers, Case Reports
Overview
Z hlediska terapeutické intervence antimykotiky rozlišujeme čtyři přístupy:
profylaxi, empirickou léčbu, preemptivní léčbu a léčbu cílenou. Cílem profylaxe je předejít u rizikového pacienta závažnému infekčnímu onemocnění, v ostatních případech jde o přístup kurativní.
V přehledu uvádíme indikaci antimykotik v doporučených postupech pro profylaxi a pro léčbu nejčastějších mykotických infekcí – kandidózy a aspergilózy.Klíčová slova:
invazivní mykóza, kandidóza, aspergilóza, profylaxe, terapie, doporučené postupyInvazivní mykotická onemocnění jsou významnou příčinou morbidity i mortality nemocných s hematologickými malignitami. V posledních letech bylo dosaženo pokroku jak v diagnostice, tak v terapii invazivních mykóz. V krátkém přehledu uvádíme algoritmy terapeutického přístupu a sílu doporučení, která se opírá o kvalitu klinických studií vyjádřené standardním skórovacím systémem CDC (Center of Disease Control) (tab. 1).
Table 1. Síla doporučení k léčebným postupům na základě kvality klinických studií - podle CDC (Center for Disease Control). Upraveno podle (1). 
Z hlediska terapeutické intervence antimykotiky rozlišujeme čtyři přístupy: profylaxe, empirickou léčbu, preemptivní léčbu a léčbu cílenou (2–3) (obr. 1).
Image 1. Principy léčebného přístupu ve vztahu ke stupni jistoty diagnózy invazivního mykotického onemocnění. Podle (4). 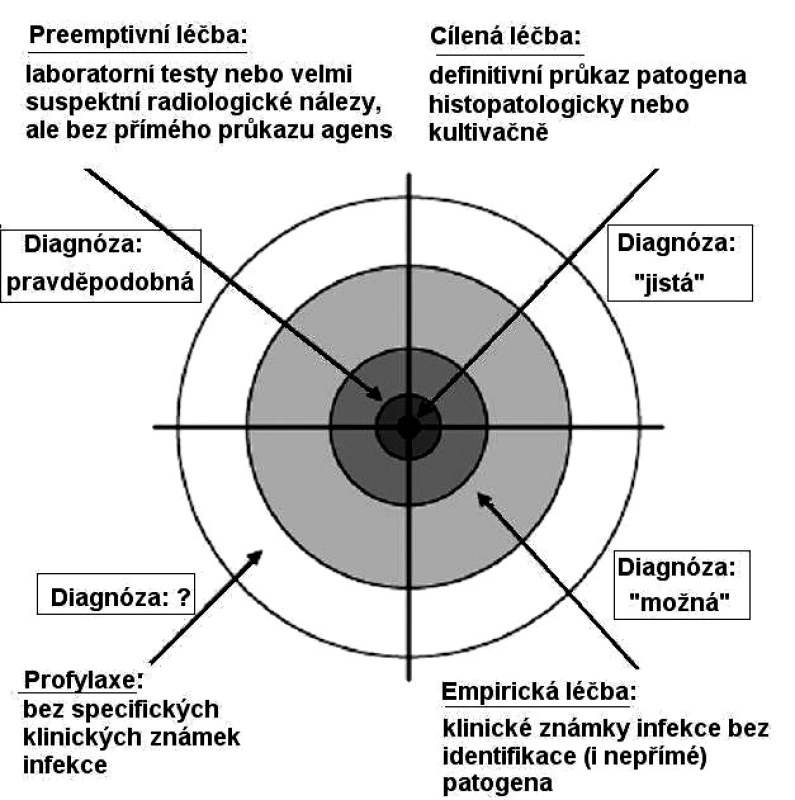
Při profylaktické intervenci je antimykotikum podáno ještě před známkami infekce s cílem předejít u rizikového pacienta závažnému infekčnímu onemocnění. Souhrnně tuto problematiku recentně zpracoval tým českých odborníků – viz tabulka 2 a 3 (5). Na základě klinických studií se význam profylaxe ukazuje u nemocných s nejvyšším rizikem vzniku invazivního mykotického onemocnění, tj. u nemocných v období indukční (reindukční) léčby akutní leukemie (AML), myelodysplastického syndromu (MDS), po protinádorové léčbě spojené s prolongovanou neutropenií (> 7 dní), u nemocných po alogenní transplantaci kmenových buněk krvetvorby (aloHSCT) a v období reakce štěpu proti hostiteli (GVHD). Antimykotická profylaxe je v těchto případech spojena se snížením mortality na mykotickou infekci a se snížením i celkové mortality. U jiných diagnóz a léčebných postupů (transplantace solidních orgánů, autologní transplantace krvetvorné tkáně (autoHSCT), léčba maligních lymfoproliferací…) nejsou o významu profylaxe přesvědčivé údaje (6, 7).
Table 2. Antimykotika indikovaná v profylaxi u nemocných po alogenní HSCT (5). 
* pro pacienty s GVHD; ** ne v GVHD období Table 3. Doporučení pro antimykotickou profylaxi u nemocných s neutropenií (< 0,5 x 109/l > 7 dní) (5). 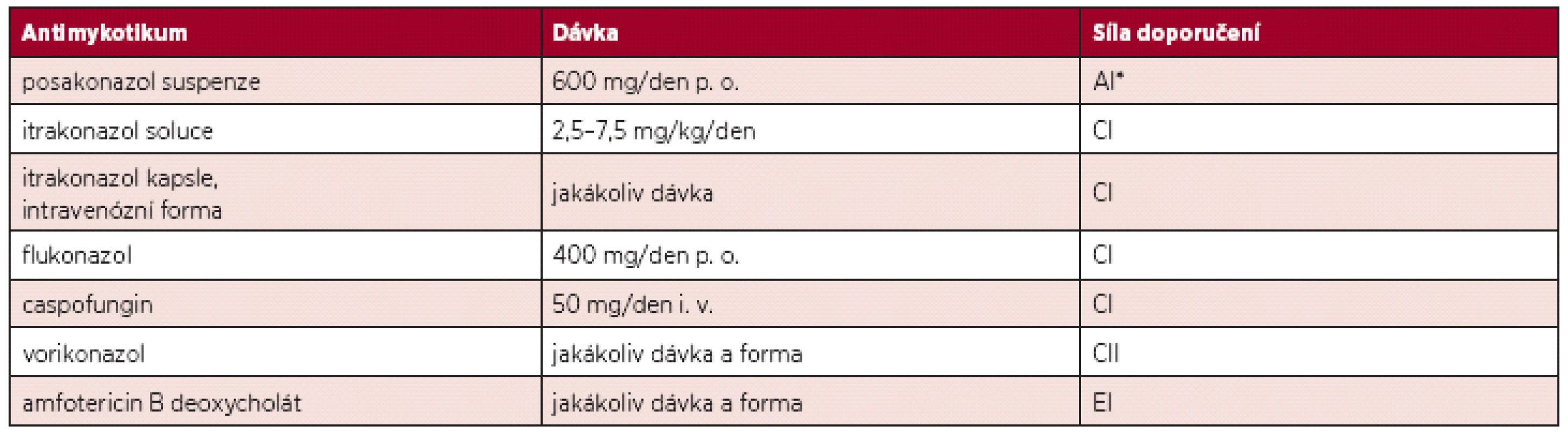
* Data pouze u nemocných s AML/MDS podstupující indukční/ reindukční terapii. Jednoznačné profylaktické indikace založené na výsledcích kontrolovaných klinických studií, platí pro posakonazol (600 mg/den), vorikonazol (400 mg/den), který se ukázal efektivní také v sekundární profylaxi (8) a nakonec flukonazol (400 mg/den), který je při dlouhodobé neutropenii kombinován s inhalací amfotericinu B vázaným na tukovém nosiči. Pro ostatní antimykotika nejsou přesvědčivá data (5).
Cílená léčba invazivního mykotického onemocnění je definována především pro kandidové a aspergilové infekce.
Při invazivním kandidovém onemocnění (invazivní kandidóza) (tab. 4) a při hematogenní kandidové infekci (kandidemii) je při infekci Candida albicans u nemocného v klinicky stabilizovaném stavu indikován flukonazol (400–800 mg/den). Při závažném základním onemocnění a při klinické instabilitě (sepse, hypotenze, šokový stav….) jsou indikovány echinokandiny, a to caspofungin (70 mg 1. den, dále 50 mg/den), anidulafungin (200 mg 1. den, dále 100 mg/den) a micafungin (100 mg/den). Echinokandiny jsou indikovány také při infekci kandidami non-albicans, nebo zpočátku léčby, kdy ještě není znám druh infikující kandidy, ale kdy musíme přepokládat infekci právě kandidami non-albicans (9–11). Po určení druhu kandidy pak v příznivém případě deeskalujeme na např. flukonazol. Mezi další možnosti farmakoterapie kandidové infekce patří vorikonazol, který je alternativou pro infekci C. krusei, jinak se doporučuje jej spíše ponechat pro léčbu invazivní aspergilózy, kde je lékem 1. volby. Dále amfotericin B, jednak konvenční (c-AmB – 0,7–1,0 mg/kg/den), jednak vázaný na tukovém nosiči (ABLC – 5 mg/kg/den).
Table 4. Síla doporučení a kvalita důkazů pro jednotlivá antimykotika pro iniciální léčbu invazivní kandidózy a kandidemie před znalostí (= před určením) druhu kandidy. Podle (9–11). 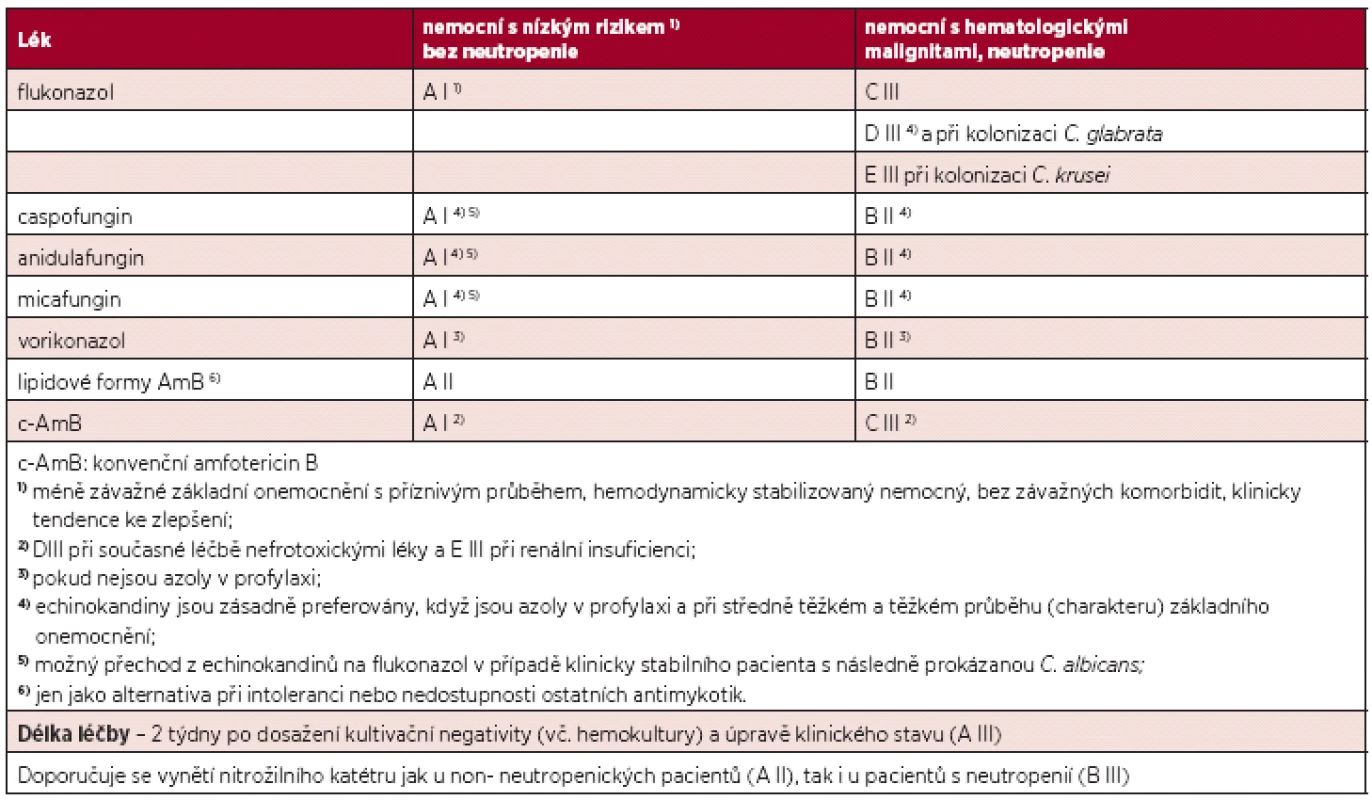
Pozn.: a/ stejný postup platí i u pediatrických pacientů; b/ stejný postup platí i u podezření na kandidovou infekci (empirická léčba). Z nefarmakologických léčebných postupů invazivní kandidózy a kandidemie je nutné zdůraznit nutnost vynětí centrálního žilního katétru (CŽK), i když na toto téma stále existují odborné polemiky.
Algoritmus léčby invazivní aspergilózy je „snazší“, výběr antimykotik je totiž významně chudší (tab. 5). Lékem volby pro léčbu invazivní aspergilózy je jediný lék, vorikonazol (12) (1. den 2 dávky à 12 hodin 6 mg/kg, dále 4 mg/kg/ à 12 hodin), a to jak u plicní formy, tak u mimoplicních forem (paranazální dutiny, CNS, ...). Pozice 1. volby byla opakovně ověřena v následných studiích (13, 14). Alternativou vorikonazolu může být liposomální amfotericin B, ten však není v ČR registrován, dále lipidový komplex amfotericinu B (ABLC). Konvenční amfotericin B (deoxycholátový, d-AmB) ani koloidní disperze amfotericinu B (ABCD) nejsou pro léčbu IA doporučovány, jednak vzhledem k objektivně nízké léčebné odpovědi a jednak k horší toleranci léků. V zásadě není v 1. linii doporučován ani caspofungin pro nedostatečný efekt, výjimkou může být situace, kdy se využije minimální orgánové toxicity po dobu nezbytně nutnou k úpravě orgánového poškození (těžká jaterní léze). Léky 2. volby jsou caspofungin, posakonazol (nebyl-li použit v profylaxi), ABLC, eventuálně ABCD.
Table 5. Doporučení pro léčbu 1. linie invazivní aspergilózy (11). 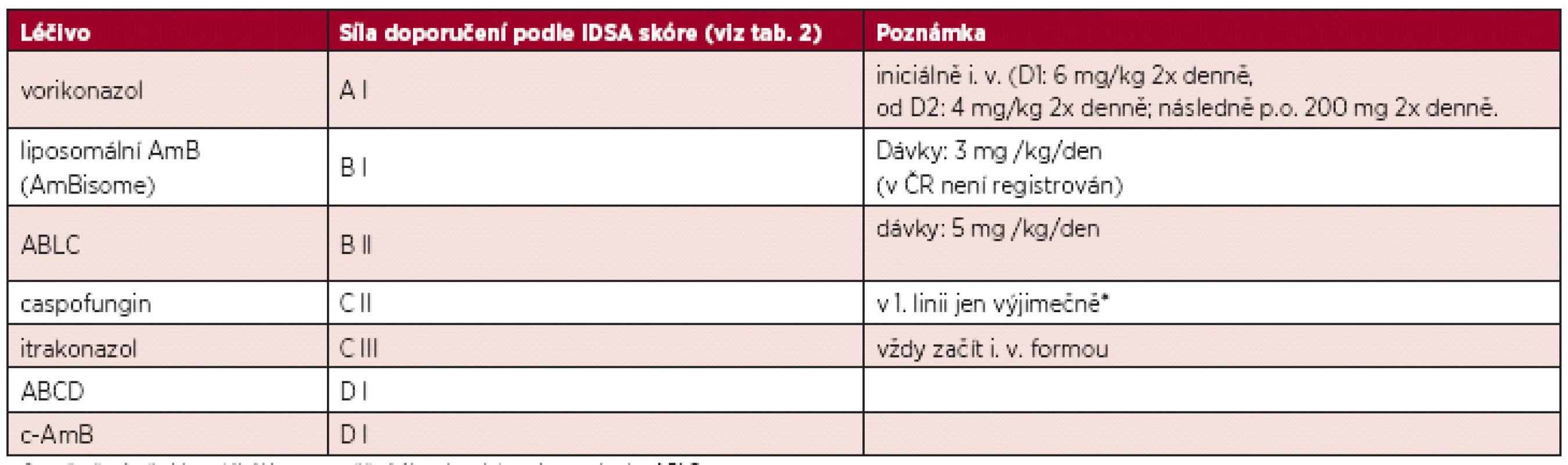
* např. při závažné hepatální lézi, neumožňující hned podat vorikonazol nebo ABLC. ABLC: lipidový komplex amfotericinu B, ABCD: koloidní disperze amfotericinu B, c-AmB: konvenční amfotericin B. Z hlediska přístupu zahajujeme léčbu buď cíleně, empiricky, nebo preemptivně (15). V prvním případě cílené léčby jde o přímé potvrzení diagnózy kultivačním nebo morfologickým nálezem patogenu v tkáni. Empiricky zahajujeme léčbu u rizikového pacienta, u něhož nedochází k ústupu projevů infekce (horečka, klinický stav...) i přes kvalitní léčbu antibiotiky, a proto u něho mykotickou infekci (jen) předpokládáme. Empirické zahájení antimykotické léčby při febrilní neutropenii je i přes všechny diskuse stále nejčastější. Argumentace pro empirický přístup spočívá v riziku vyšší mortality při pozdním zahájení léčby při čekání na potvrzení mykózy (16–19). Zastánci preemptivního přístupu (20, 21) doporučují podat antimykotikum až tehdy, kdy mykotickou infekci podporují vedle klinického obrazu pozitivní nálezy časných diagnostických markerů – laboratorních (sérologické stanovení aspergilových antigenů) a zobrazovacích vyšetření (počítačové tomografie, CT) (22). Podpora preemptivního přístupu spočívá také v kritickém pohledu na empirický přístup, při kterém je antimykotiky léčeno 50–70 % nemocných s horečkou, z nichž pouze 5–15 % má pravděpodobně invazivní mykózu, a tak je značné procento léčeno zbytečně. Preemptivní přístup však není možný bez kvalitního a rychle dostupného diagnostického zázemí, takže pokud pracoviště tyto podmínky nemá, pak je nutné zahájit léčbu suspektního mykotického onemocnění empiricky (17, 23).
Podíl autorů na přípravě rukopisu
J. H. – příprava a finální revize rukopisu;
Z. R. – kontrola a finální revize rukopisu.
Práce byla přednesena v rámci edukačních bloků XVI. česko--slovenského hematologického a transfuziologického sjezdu v Brně 5.–8. září 2012
Doručeno do redakce: 30. 11. 2012
Přijato po recenzi: 3. 1. 2013
MUDr. Jan Haber, CSc.
I. interní klinika - klinika hematologie, VFN a 1. LF UK Praha
U nemocnice 2
128 00 Praha 2
Sources
1. Kish MA. Guide to development of practice guidelines. Clin Infect Dis 2001; 32 : 851-854.
2. O‘Brien SN, Blijlevens NM, Mahfouz TH, Anaissie EJ. Infections in patients with hematological cancer: recent developments. Hematology Am Soc Hematol Educ Program 2003; 438-472.
3. de Pauw BE, Rubin RH. Empiric versus preemptive therapy in the management of febrile neutropenia in the patient being treated for hematologic malignancy. Transpl Infect Dis 2006; 8 : 1-2.
4. Ruping MJ, Vehreschild JJ, Cornely OA. Patients at high risk of invasive fungal infections: when and how to treat. Drugs 2008; 68 : 1941-1962.
5. Ráčil Z, Haber J, Drgoňa Ľ, et al. Primární profylaxe invazivních mykotických infekcí u hematoonkologických nemocných – doporučení odborníků. Postgraduální medicína 2009; 11(Mimořádná příloha): 39-42.
6. Haber J, Forsterová K. Primární antimykotická profylaxe u nemocných po autologní transplantaci kostní dřeně: ano či ne? Postgraduální medicína 2009; 11(Mimořádná příloha): 10-15.
7. Žák P, Zavřelová A. Primární antimykotická profylaxe invazívní mykotické infekce u nemocných s hematologickou malignitou: NHL, HL, B-CLL, HCL, AA. Postgraduální medicína 2009; 11(Mimořádná příloha): 22-24.
8. Cordonnier C, Rovira M, Maertens J, et al. Voriconazole for secondary prophylaxis of invasive fungal infections in allogeneic stem cell transplant recipients: results of the VOSIFI study. Haematologica 2010; 95 : 1762-1768.
9. Pappas PG, Kauffman CA, Andes D, et al. Clinical practice guidelines for the management of candidiasis: 2009 update by the Infectious Diseases Society of America. Clin Infect Dis 2009; 48 : 503-535.
10. Herbrecht R, Fluckiger U, Gachot B, et al. Treatment of invasive Candida and invasive Aspergillus infections in adult haematological patients. Eur J Cancer Suppls 2007; 5 : 49-59.
11. Herbrecht R, Flückiger U, Gachot B, et al. 2011 update ECIL-4 antifungal therapy in leukemia patients. At the 4th European Conference on Infections in Leukemia. 6 Sept 2011.
12. Herbrecht R, Denning DW, Patterson TF, et al. Voriconazole versus amphotericin B for primary therapy of invasive aspergillosis. N Engl J Med 2002; 347 : 408-415.
13. Baddley JW, Andes DR, Marr KA, et al. Factors associated with mortality in transplant patients with invasive aspergillosis. Clin Infect Dis 2010; 50 : 1559-1567.
14. Salmeron G, Porcher R, Bergeron A, et al. Persistent poor long-term prognosis of allogeneic hematopoietic stem cell transplant recipients surviving invasive aspergillosis. Haematologica 2012; 97 : 1357-1363.
15. Ráčil Z, Haber J, Drgoňa Ľ, et al. Empirická antimykotická léčba febrilní neutropenie u nemocných s hematologickou malignitou – doporučení odborníků – s podporou CELL, ČHS JEP, ČOS JEP, SCHS SLS. Postgraduální medicína 2010; 12(Mimořádná příloha): 66-68.
16. Cordonnier C, Pautas C, Maury S, et al. Empirical versus preemptive antifungal therapy for high-risk, febrile, neutropenic patients: a randomized, controlled trial. Clin Infect Dis 2009; 48 : 1042-1051.
17. Pagano L, Caira M, Nosari A, et al. The use and efficacy of empirical versus pre-emptive therapy in the management of fungal infections: the HEMA e-Chart Project. Haematologica 2011; 96 : 1366-1370.
18. Freifeld AG, Bow EJ, Sepkowitz KA, et al. Clinical practice guideline for the use of antimicrobial agents in neutropenic patients with cancer: 2010 Update by the Infectious Diseases Society of America. Clin Infect Dis 2011; 52 : 427-431.
19. Aguilar-Guisado M, Martin-Pena A, Espigado I, et al. Universal antifungal therapy is not needed in persistent febrile neutropenia: a tailored diagnostic and therapeutic approach. Haematologica 2012; 97 : 464-471.
20. Maertens J, Huysmans G, Theunissen K. Early diagnosis and preemptive therapy of pulmonary mold infections in high-risk patients. Curr Infect Dis Rep 2008; 10 : 459-465.
21. Maertens J, Theunissen K, Verhoef G, et al. Galactomannan and computed tomography-based preemptive antifungal therapy in neutropenic patients at high risk for invasive fungal infection: a prospective feasibility study. Clin Infect Dis 2005; 41 : 1242-1250.
22. Haber J, Ráčil Z, Drgoňa Ľ. Preemptivní antimykotická léčba febrilní neutropenie u nemocných s hematologickou malignitou – změna dosavadní strategie léčby invazivních mykotických onemocnění? Postgraduální medicína 2010; 12(Suppl 5): 9-15.
23. Haber J, Mallátová N. Léčba invazivních mykotických onemocnění – novinky roku 2011. Farmakoterapie 2012; 8 : 353-359.
Labels
Haematology Internal medicine Clinical oncology
Article was published inTransfusion and Haematology Today

2013 Issue 1-
All articles in this issue
- Identifikace nových molekulárních markerů pro sledování minimální reziduální nemoci u akutních leukemií
- Rizikové monoklonální gamapatie nejasného významu – léčit nebo neléčit?
- Klinické aspekty „pravé“ nesekretorické formy mnohočetného myelomu
- Výskyt venózního tromboembolismu u žen v časové souvislosti s užíváním hormonální antikoncepce
- Přístupy k antimykotické terapii: od profylaxe k léčbě
- Kryokonzervace krve – historie, metody a současnost
- Transfusion and Haematology Today
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Rizikové monoklonální gamapatie nejasného významu – léčit nebo neléčit?
- Kryokonzervace krve – historie, metody a současnost
- Přístupy k antimykotické terapii: od profylaxe k léčbě
- Klinické aspekty „pravé“ nesekretorické formy mnohočetného myelomu
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

