-
Medical journals
- Career
Chirurgická léčba Crohnovy choroby
: Zdeněk Kala 1; Filip Marek 1; Vlastimil A. Válek 2; Daniel Bartušek 2
: Chirurgická klinika LF MU a FN Brno, pracoviště Bohunice, přednosta prof. MUDr. Zdeněk Kala, CSc. 1; Radiologická klinika LF MU a FN Brno, pracoviště Bohunice, přednosta prof. MUDr. Vlastimil A. Válek, CSc., MBA 2
: Vnitř Lék 2014; 60(7-8): 617-623
: 100th Birthday - prof. Z. Mařatka
Chirurgická léčba Crohnovy choroby je významnou součástí celkového léčebného algoritmu. Postavení chirurgie se mění s rozvojem konzervativních postupů. V posledních letech je návrat k časné léčbě pacientů s Crohnovou chorobou. Vzhledem k charakteru onemocnění a střevního postižení je vyžadován specifický přístup k těmto pacientům zejména ve správné volbě operačního přístupu. Článek je zaměřen na luminální postižení tenkého a tlustého střeva včetně komplikací choroby. Popisujeme jednotlivé indikace operačního řešení včetně volby anastomózy či vícedobého operačního řešení.
Klíčová slova:
anastomóza – Crohnova choroba – chirurgie – komplikace – resekceÚvod
V době popsání Crohnovy choroby jako regionální ileitidy Crohnem, Ginzburgem a Oppenheimerem v roce 1932 byla považována chirurgická kompletní resekce za jedinou kurativní metodu tohoto onemocnění [1]. Vzhledem k vysoké morbiditě a letalitě se chirurgická léčba v dalších letech přesunula k bypassovým operacím. I přes nižší procento pooperačních komplikací se tento trend ukázal být slepou cestou vzhledem k rozvoji infikovaných mukokél a neoplastických změn v ponechaných úsecích. Vzhledem k tomuto faktu se chirurgická léčba vrátila zpět k resekčním zákrokům na tenkém i tlustém střevě. V posledních 3 dekádách se i díky rozvoji konzervativních metod léčby posouvá chirurgie k ještě záchovnějším postupům, jako jsou segmentální resekce, strikturoplastiky, perkutánní drenáže abscesů, endoluminální dilatace striktur [2]. Zejména v posledních letech je posun k miniinvazivním výkonům s rozvíjející se technikou laparoskopických operací.
Chirurgie je důležitou součástí managementu léčby Crohnovy choroby. Studie ukazují, že 70–90 % pacientů si v některé fázi léčby vyžádá chirurgickou intervenci. U pacientů s ileocékálním postižením je pravděpodobnost chirurgického výkonu 75% po 5 letech od vzniku potíží a až 90% po 10 letech. U postižení tenké kličky je procento operovaných pacientů nižší: 50 % po 5 letech a 70 % po 10 letech [3].
Chirurgická léčba je indikována v případě nemožnosti či selhání konzervativní léčby a v léčbě komplikací. S rozvojem medikamentózních postupů, v poslední době zejména biologické terapie, přichází operační řešení v pozdějších stadiích onemocnění. Tento fakt je důsledkem vyššího rizika chirurgických komplikací zejména u pacientů po dlouhodobé kortikoterapii, imunosupresivní či biologické léčbě. V poslední době je stále více diskutována problematika časné chirurgické léčby zejména v ileocékální oblasti s následnou biologickou terapií.
Mezi nejčastější příznaky vyžadující operační řešení patří:
- nedostatečná odpověď na medikamentózní a nutriční terapii – zejména pokud při progresi zánětlivého onemocnění dochází ke zhoršení průjmů s významným váhovým úbytkem.
- stenózy – dle závažnosti stenózy se liší i klinické příznaky od občasných pocitů plnosti a křečí až po setrvalý subileózní stav, který může za nepříznivých okolností dospět do ileózního stavu s úplnou střevní obstrukcí.
- abscesy nebo píštěle – jedním z častých příznaků agresivní perforující formy Crohnovy choroby je tvorba nitrobřišních (mezikličkové, malá pánev, stěna břišní) či perianálních abscesů. V případě přitažení postiženého úseku u perforující formy dochází k tvorbě fistulací (enterokutánní, enteroenterické, enterokolické či enterovezikální). Léčba komplikací Crohnovy choroby je většinou obtížná a vyžaduje multidisciplinární přístup a dostatečnou konzervativní přípravu a léčbu před provedením operačního zákroku, jak bude zmíněno níže.
- kancerogeneze – fulminantě probíhající forma Crohnovy choroby po 8–10 letech významně zvyšuje riziko vzniku adenokarcinomu v postiženém úseku, zejména v oblasti tlustého střeva. Na základě klinických zkušeností jsou dlouhodobě postižené úseky s četnými pseudopolypy, zejména u pacientů na víceleté imunosupresivní terapii, indikovány k resekčnímu zákroku preventivně.
- akutní stavy – velmi často se u pacientů při fulminantím průběhu léčba komplikuje krvácením, obstrukcí, toxickým megakolon či perforací vyžadující akutní operační řešení.
Luminální postižení tenkého střeva
Symptomatická stenóza ilea a ileocékální oblasti
Ileocékální resekce a resekce ilea je nejčastěji prováděnou operací pro diagnózu luminální Crohnovy choroby. Primární operační řešení by mělo být zvažováno u pacientů s přetrávajícími obstrukčními symptomy po iniciální kortikoidní terapii. V ileocékální oblasti je ke zvážení i primární operační řešení bez předchozí medikamentózní terapie u pacientů s významnými symptomy obstrukce, ale bez známek aktivity onemocnění [4,5]. Dlouhodobé studie ukazují, že pacienti po operačním zákroku v této lokalitě mají 50% šanci, že již nebude v budoucnosti nutná další chirurgická léčba [6,7], obr. 1.
1. MR enterografie – postižení delšího úseku terminálního ilea, stenotizace, s výraznou predilatací 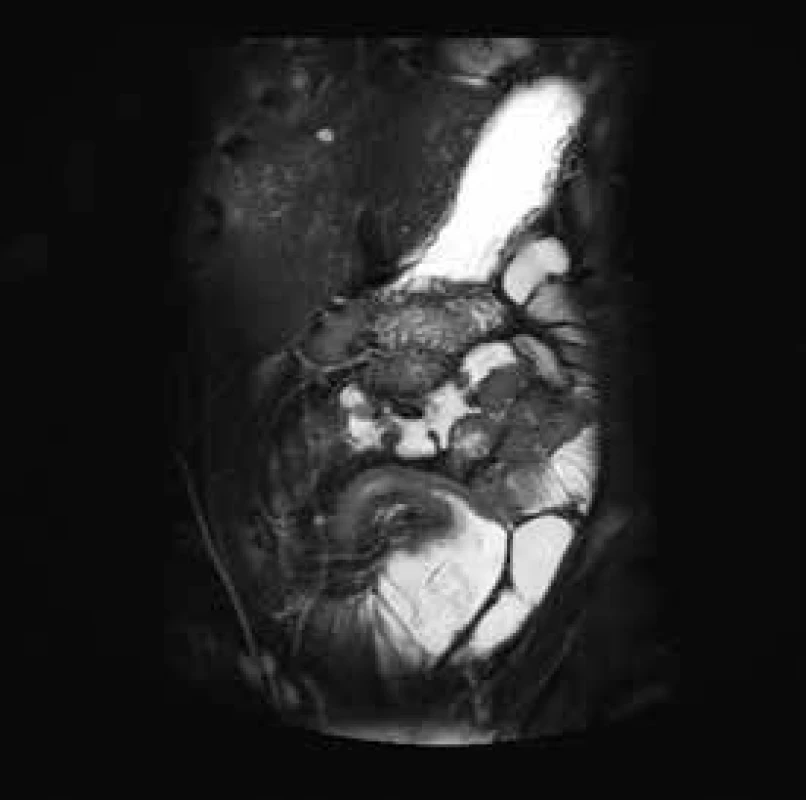
Laparoskopie vs otevřená chirurgie
V literatuře převažují retrospektivní a nerandomizované studie zabývající se touto problematikou u Crohnovy choroby. Nicméně 2 rozsáhlé metaanalýzy 14 a 15 studií ukazují na výhody v pooperačním období u pacientů operovaných laparoskopicky. Výhody zahrnují zejména dřívější obnovení peristaltiky, kratší hospitalizaci a nižší pooperační morbiditu [8,9]. Eshuis v roce 2008 publikoval 10leté sledování pacientů po laparoskopicky asistovaných a otevřených výkonech a dospěl k závěru, že u obou sledovaných skupin není z dlouhodobého hlediska rozdíl v rekurenci Crohnovy choroby vyžadující následnou intervenci [10]. Nesporný je kosmetický efekt, a to zejména u mladších pacientek. Vzhledem k vysokému procentu následných operací pro Crohnovu chorobu v dalších letech léčby je laparoskopický přístup vhodný i z pohledu nižšího rizika rozsáhlých srůstů a nižšího rizika incizionálních hernií. Podle našich zkušeností z laparoskopického přístupu profitují zejména pacienti s ileocékálním postižením bez nálezu fistulací a abscesů, výkon musí provádět chirurgické pracoviště se zkušenostmi s laparoskopickou kolorektální chirurgií.
Technika anastomózy
Vzhledem k časté rekurenci Crohnovy choroby v oblasti anastomózy byla právě tato důležitá fáze operace podrobena četným analýzám. V minulosti bylo zlatým standardem provedení ručně šité anastomózy konec ke konci z obavy vzniku recidivy ve slepě uzavřených pahýlech střeva. Důležitost šířky anastomózy právě pro již zmíněnou rekurenci v místě anastomózy nebo těsně před ní byla zmíněna v několika studiích již v 90. letech minulého století [11–13]. Similis v roce 2007 prezentoval výsledky metaanalýzy 8 komparativních studií publikovaných mezi lety 1992 a 2005 porovnávající výsledky výše zmíněných anastomóz, tedy koncem ke konci a staplerovou anastomózu stranou ke straně. Do metaanalýzy bylo zahrnuto 712 anastomóz u 661 pacienta. Výsledky ukázaly, že end-to-end anastomóza se pojí s vyšším rizikem insuficience anastomózy ve smyslu anastomického leaku a celkových pooperačních komplikací. Nebyl prokázán statisticky významný vyšší výskyt rekurence Crohnovy choroby v terénu této anastomózy [14]. Na našem pracovišti je preferována široká side-to-side ručně šitá či staplerová anastomóza na základě zkušeností s nižším výskytem insuficience anastomózy a zejména nižším výskytem pooperačních subileózních stavů (obr. 2).
2. MR enterografie – st. p. IC resekci s stenózou anastomózy a neoTI s lehkou predilatací a klinickou manifestací pasážovacích obtíží 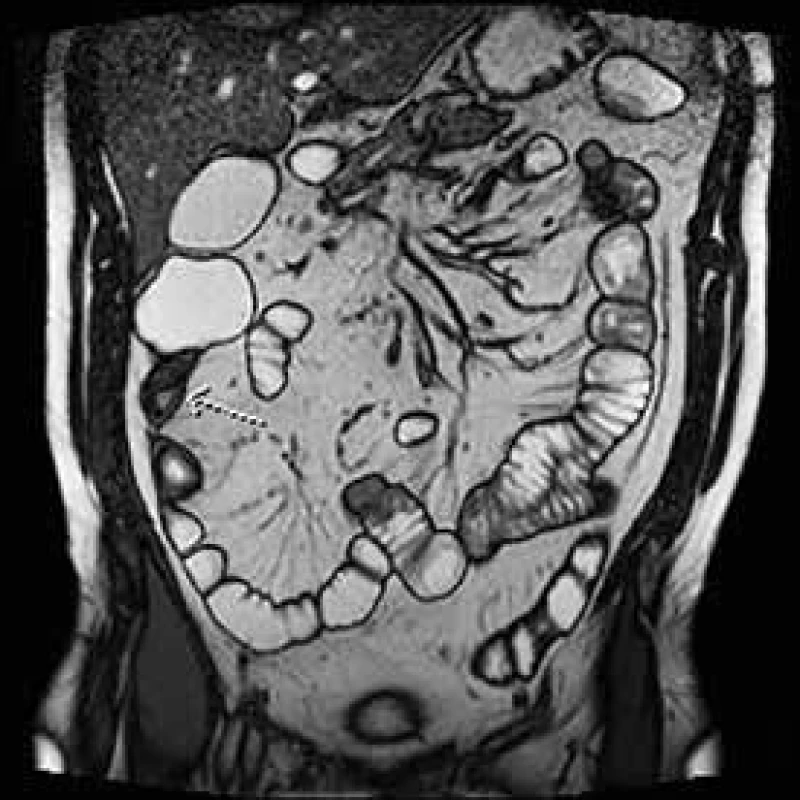
Perforující formy luminální Crohnovy choroby
Do perforujících forem zahrnujeme zejména píštěle a abscesy. Jedná se o agresivní formu Crohnovy choroby, která vyžaduje aktivní přístup jak konzervativní léčby, tak léčby chirurgické. Pokud je management léčby ideální, pak je riziko rekurence shodné jako u nekomplikovaných crohnovských stenóz. V terapii komplikovaných forem hraje významnou roli i intenzivní medicína a odborně vedená nutriční léčba. Perianální postižení je samostatnou kapitolou vyžadující odlišný přístup než luminální choroba.
Konkomitantní abscesy
Aktivní forma choroby může být spojena s tvorbou abscesů, které mohou být lokalizované jak v malé pánvi, retroperitoneu, tak i mezikličkově, kde jsou většinou součástí zánětlivých pseudotumorů. V těchto případech je velmi častá přítomnost píštělí a abscesů současně. V literatuře nejsou k dispozici recentní randomizované studie, na základě kterých by šlo doporučit ideální léčebný plán. Nicméně dle dřívějších prací a klinických zkušeností je dosahováno nejlepších výsledků operační léčby, pokud je abscesová formace léčena v první době antibiotickou léčbou a perkutánní drenáží. Ne každá abscesová kolekce, zejména pokud je součástí zánětlivého pseudotumoru, vyžaduje drenáž. Ve velkém procentu vystačíme s antibiotickou léčbou. Kultivace z těchto abscesů bývají při následné operační revizi ve většině případů sterilní. Pokud si klinický stav vynutí drenáž, pak preferujeme perkutánní přístup – CT navigovaně či pod ultrazvukovou kontrolou s následným skiaskopickým nástřikem drénované kolekce. Invazivnější alternativou je při technických komplikacích či nedostupnosti intervenčního radiologa chirurgická drenáž. Další léčebná strategie se odvíjí od klinických projevů onemocnění. Pokud jsou známky obstrukce s predilatací střeva či subjektivní potíže zejména ve smyslu křečí či pocitu nafouknutí a škroukání v dutině břišní, pak zvažujeme chirurgický výkon. V opačném případě je prostor pro nechirurgickou medikamentózní léčbu Crohnovy choroby. V mezidobí mezi drenáží a ATB terapií abscesové kolekce je vhodné ponechat „bowel rest“ s plnou parenterální výživou za pravidelných kontrol zánětlivé aktivity onemocnění a monitorace vnitřního prostředí. V tomto období je nutné stabilizovat nutriční stav pacienta.
V literatuře se často uvádí termín odložená chirurgické resekce. Jednoznačný konsensus na délce odložení nebyl vysloven. Na našem pracovišti preferujeme odklad resekčního zákroku minimálně 6 týdnů po zavedení konzervativní léčby abscedující formy. Před operačním výkonem opakujeme USG střev a CT břicha k objektivizaci rozsahu a aktivity onemocnění. CT břicha je nutné k posouzení vztahu k okolním strukturám, a to zejména k ureterům, které mohou být u některých pacientů iatrogenně poraněny s nutností složité rekonstrukce s možnými doživotními následky pro operovaného pacienta. V případě přitažení či úzkého vztahu crohnovského infiltrátu k uvedeným strukturám zavádíme peroperačně cévku do ureteru, kterou v případě nekomplikovaného průběhu po skončení operace extrahujeme. Výše zmíněný odstup operačního řešení od léčby akutního stavu Crohnovy choroby zvyšuje významně šanci na resekci s primární anastomózou. Tento postup není rigidním doporučením, je třeba se řídit klinickým průběhem onemocnění a přístup individualizovat a aktuálně přehodnocovat. Pokud pacient při septických komplikacích dospěje do akutní operační revize s nutností akutní resekce zejména při průkazu střevní perforace, pak je většinou zvolen dvoudobý operační postup s obnovením kontinuity ve druhé době. V případě tohoto postupu vzhledem k riziku pooperačních srůstů a vysokému riziku břišní katastrofy při obtížné adheziolýze zvažujeme obnovení kontinuity spíše v intervalu měsíců [15–17], obr. 3.
3. CT břicha – ileocékální postižení s píštělí a abscesem 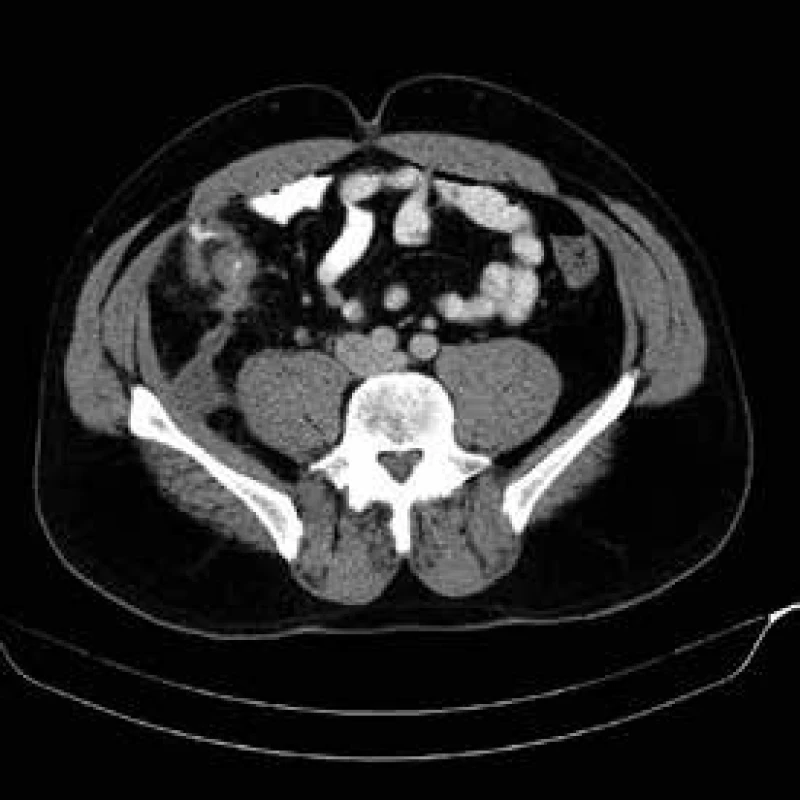
Fistulující formy
Většina píštělí asociovaných s Crohnovou chorobou je klasifikována jako píštěle vnitřní. Bouhnick uvádí, že pouze 17 % píštělí je ve formě enterokutánních či kolokutánních, vaginálních nebo perineálních. Zbytek je tvořen píštělemi vnitřními – enteroenterálními, enterokolickými a enterovezikálními [18]. Jednotlivé typy fistulací vyžadují odlišný přístup chirurga. Zevní píštěle řešíme drenáží s následnou excizí celého průběhu píštěle „en bloc“ s postiženou částí tenkého či tlustého střeva po zklidnění aktivity zánětlivého postižení. Enterovaginální postižení je raritní a je řešeno ve spolupráci s gynekologem. Problematika enteroenterálních fistulací je často svázána s mezikličkovými abscesy a potom je jejich řešení shodné, jak již bylo popsáno výše v části o konkomitantních abscesech. Po zklidnění již při operační revizi často dříve na zobrazovacích metodách popisované mezikličkové fistulace ve skutečnosti nenacházíme. Jedná se již jen o konvoluty kliček s fibrózní reakcí v okolí. Enterokolické píštěle jsou nejčastěji zastoupené píštělí ileosigmoideální. Ve většině případů se jedná o dolichosigma přitažené k zánětlivě postiženému úseku tenké kličky. Tento stav řešíme resekcí postiženého úseku ilea či ileocekální resekcí s přešitím ústí píštěle do sigmatu či drobnou klínovitou resekcí sigmatu. Zcela výjimečně se jedná o primární segmentální postižení sigmatu fistulující do okolí. Zde je potom indikace k segmentální resekci v místě postiženého sigmatu. Zcela nepodkročitelným vyšetřením před operačním řešením je recentní koloskopie, která pomáhá diagnostikovat slizniční změny na sigmatu. Samotnou píštěl se většinou koloskopicky daří vizualizovat málokdy, je ale důležitá k posouzení mukózního postižení v daném úseku [19]. Zcela odlišná je situace u enterovezikálních píštělí. V těchto případech cystoskopické vyšetření v předoperačním období nepožadujeme a řídíme se peroperačním nálezem. Fistulaci do močového měchýře excidujeme a stěnu močového měchýře přešíváme ve dvou vrstvách dle zvyklostí v urologické operativě. Po tomto zákroku ponecháváme permanentní močový katétr po dobu minimálně 7 dnů [20].
Chronické stenózy tenké kličky
Segmentální stenózy tenkého střeva jsou jedním z typických projevů Crohnovy choroby. Zobrazení postižení tenkého střeva se liší dle zvyklostí pracoviště od klasické enteroklýzy, přes CT střev k MR enterografii. Na specializovaných pracovištích je metodou volby USG střev v rukou zkušeného radiodiagnostika. Počet stenóz a jejich délka se mohou lišit, stejně tak se může jednat o skip léze při postižení v ileocékální oblasti či na tlustém střevě. Většina autorů doporučuje provádět strikturoplastiky u stenóz kratších 10 cm [21–23], obr. 4–6. V případě vícečetných striktur v krátkém úseku tenkého střeva je indikována segmentální resekce, spíše než četné strikturoplastiky, a to za podmínky, že nehrozí syndrom krátkého střeva. Aktivní crohnovský zánět, flegmóna stěny, mukózní krvácení či podezření na neoplazii je kontraindikací k provedení strikturoplastiky. Otázka rizika rekurence při porovnání strikturoplastiky a resekce není zcela jednoznačně dořešena [24,25]. Strikturoplastiky v oblasti tlustého střeva jsou kontraindikovány (obr. 7).
4. Peroperační fotografie – chronická stenóza tenké kličky indikovaná k strikturoplastice 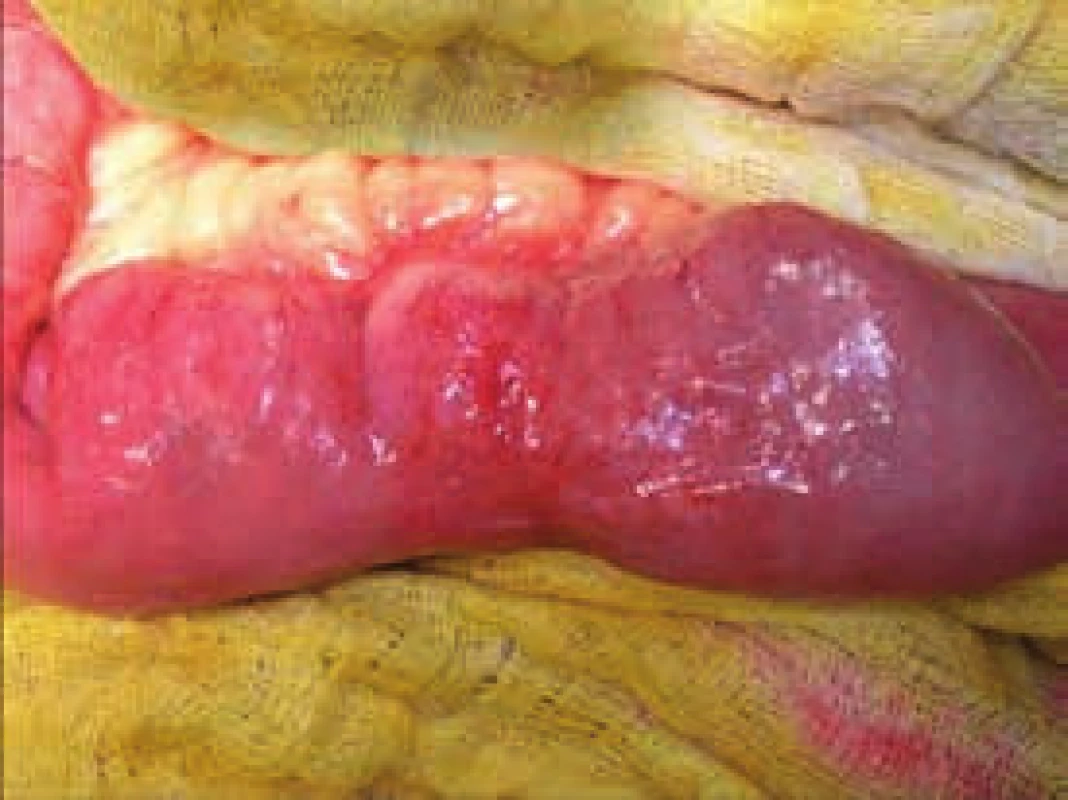
5. Podélná incize stenotického úseku tenkého střeva 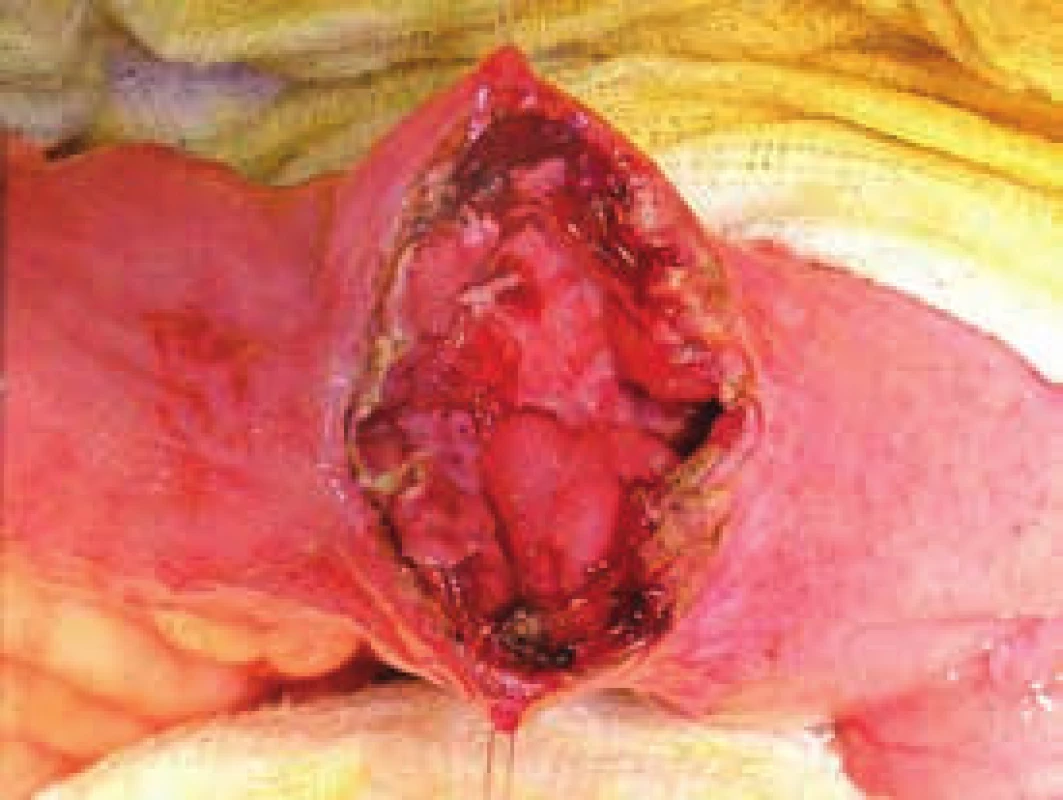
6. Vytvoření strikturoplastiky příčnou suturou dle Heineke-Mikulicze 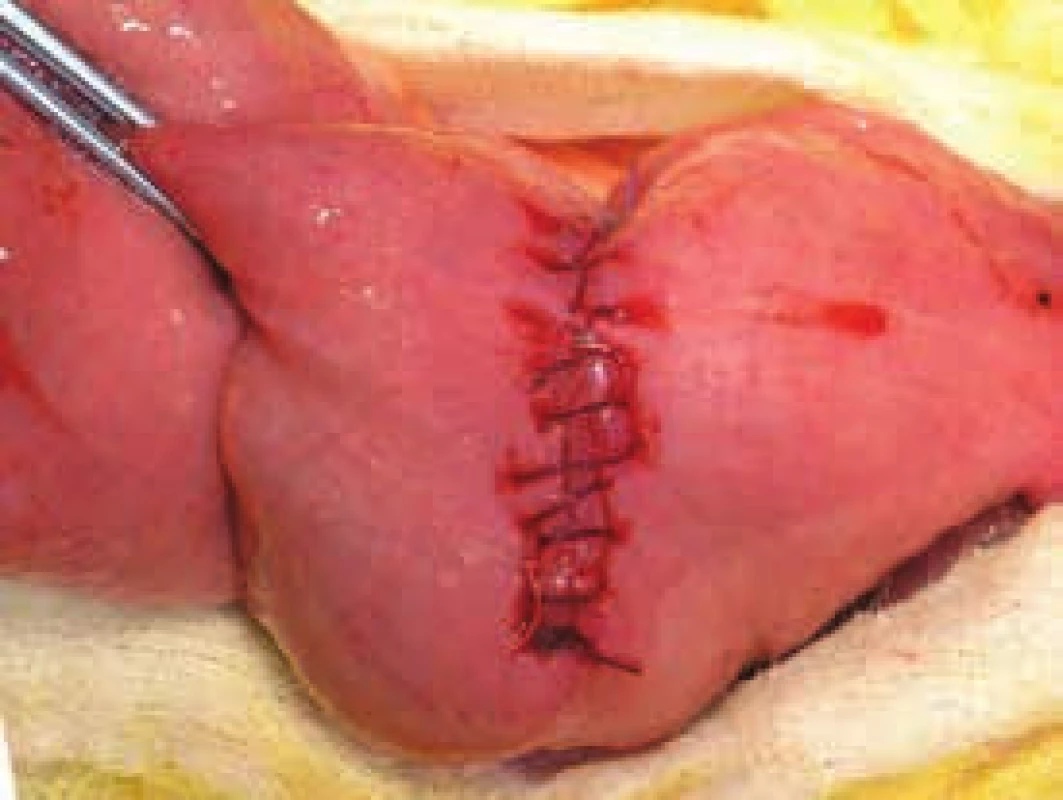
7. CT enterografie – vícečetné skip léze v rámci m. Crohn s prestenotickými dilatacemi 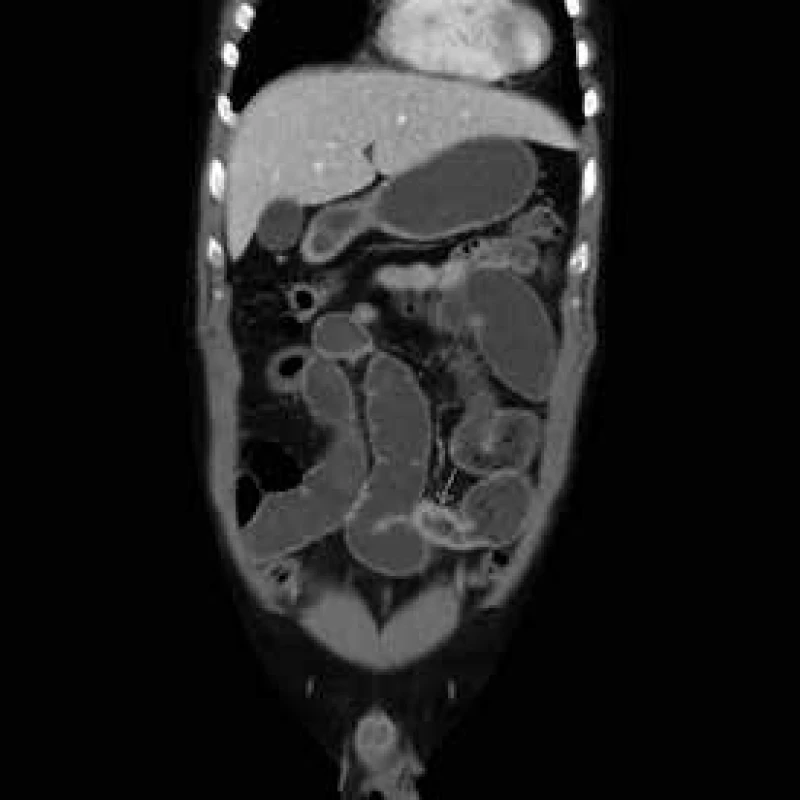
Birminghamská kritéria pooperačních komplikací
Yamamota et al z Univerzitní nemocnice v Birminghamu zpracovali výsledky 1 008 anastomóz u 566 operací pro Crohnovu chorobu. Ze statistického zpracování výsledků se podařilo definovat rizikové faktory pro rozvoj pooperačních komplikací [32].
Birminghamská kritéria:
- albumin nižší než 30 g/l
- předoperační léčba kortikoidy
- peroperačně objevený absces
- peroperačně objevená píštěl
Riziko komplikací vychází z počtu peroperačně zjištěných kritérií:
- přítomnost 0 kritéria 5 %
- přítomnost 1 kritéria 14 %
- přítomnost 2 kritérií 16 %
- přítomnost 3 kritérií 29 %
- přítomnost 4 kritérií 50 %
V případě výskytu 2 a více kritérií u jednoho pacienta je ke zvážení vícedobé operační řešení, tzn. resekční zákrok se stomií v první době vzhledem k vysokému riziku při hojení anastomózy s obnovením kontinuity s časovým odstupem.
Luminální postižení tlustého střeva
Chirurgický přístup k operativě nespecifických zánětů střevních se liší pro postižení tenkého a tlustého střeva. Je to dáno zejména odlišným cévním zásobením, které má vliv na vyšší procento komplikací v oblasti tlustého střeva. Při postižení tenké kličky máme obavy z četných či rozsáhlých resekcí zejména pro riziko rozvoje syndromu krátkého střeva. Problematice tlustého střeva dominuje snaha o provedení operace šetřící sfinktery s maximálním oddálením trvalého střevního vývodu. Symptomatika pacientů s postižením tlustého střeva je také odlišná, spíše se připodobňuje pacientům s ulcerózní kolitidou. Ileokolické fistulace jsme popsali již v problematice tenkého střeva, abscesové kolekce jsou u tlustého střeva méně časté, jedná se spíše o zánětlivé prosáknutí střevních závěsů a presakrálního prostoru u postižení rekta a anoperineální oblasti.
Operační řešení je indikováno vždy až po vyčerpání intenzivní konzervativní léčby. Ve srovnání s minulými lety operujeme pacienty v pozdějších stadiích onemocnění s rozvojem anti-TNFα terapie. Dlouhotrvající imunosupresivní terapie a biologická léčba udržují pacienty v uspokojivém klinickém stavu po dobu mnoha roků, ale narůstá riziko neoplazie. Další indikací k operačnímu řešení jsou akutní stavy. Jedná se zejména o krvácení a rozvoj toxického megakolon. Méně často operujeme pacienty pro perforaci. V akutních stadiích je nejčastěji indikována subtotální kolektomie s ponecháním pahýlu rekta a vyvedením terminální ileostomie. Vzhledem k obtížnějšímu odlišení ulcerózní kolitidy a crohnovské kolitidy velmi často operujeme pod diagnózou indeterminované kolitidy. Poté dle výsledku definitivní histologie volíme typ obnovení kontinuity, který se zásadně liší u jednotlivých typů nespecifických střevních zánětů.
Segmentální postižení kolon
Limitované postižení kolon je možné řešit segmentální resekcí kolon. U segmentální resekce je v literatuře popisované vyšší riziko lokální rekurence v porovnání se subtotální kolektomií [26–28]. I přes toto vyšší riziko volíme segmentální resekci jako metodu první volby v porovnání se založením trvalé stomie v první době v případě proktokolektomie.
Multisegmentální postižení kolon
Pokud se jedná o 2 krátká segmentální postižení na obou koncích kolon, tak je ke zvážení provedení 2 segmentálních resekcí. I přes vyšší riziko insuficience anastomózy při vícečetné kolické resekci je tento typ operace metodou volby při nekomplikovaném peroperačním průběhu. V případě vyššího počtu stenóz či delších úseků postižení jsou indikovány rozsáhlejší resekční zákroky. Výjimečně se jedná o pravostrannou hemikolektomii, která je spíše indikovaná u rozsáhlejšího ileocékálního postižení s přechodem na colon ascendens. Shodná je situace na levé části tračníku. Nejčastějším výkonem pro multisegmentální či extenzivní postižení je subtotální kolektomie. Pokud se jedná o selhání konzervativní terapie s plánovanou elektivní operací, pak je často možno provést primární ileorektální anastomózu při histologicky ověřené chorobě. V případě akutních operací je nejčastějším výkonem subtotální kolektomie se slepým uzávěrem pahýlu rekta a vyvedením terminální ileostomie. Dle stavu rekta v pooperačním období volíme odloženě ve druhé době buď obnovení kontinuity ileorektoanastomózou nebo nutnost abdominoperineální amputace rekta s ponecháním terminální ileostomie jako trvalé řešení.
Kontroverzní je obnovení kontinuity proktektomií s vytvořením ileoanálního J pouche – IPAA (ileal pouch-anal anastomosis). Většina studií s IPAA zahrnuje i podskupinu s Crohnovou chorobou. Jedná se o retrospektivní analýzy, které ukazují selhání pouche až v 50 % [29–31]. Při následném odstranění pouche je resekována velká část ilea, což může vyústit v syndrom krátkého střeva v případě nutnosti dalších resekčních zákroků na tenkém střevě. Jsou pracoviště, která IPAA u pacientů s Crohnovou chorobou s absencí perianálního postižení provádějí se souhlasem pacienta, který je informován o vysokém riziku selhání pouche. Na našem pracovišti IPAA pro Crohnovu chorobu neprovádíme.
Závěr
Problematika operací pro nespecifické střevní záněty je značně odlišná od operačních postupů pro nádorová onemocnění tenkého a tlustého střeva. Operační taktika a indikační rozvaha má velký vliv na krátkodobé pooperační výsledky a zejména na dlouhodobý výskyt rekurence choroby. Důležitá je vzájemná spolupráce s gastroenterologem řídícím medikamentózní léčbu a radiodiagnostikem zajišťujícím zobrazovací metody k objektivizaci probíhajícího onemocnění. S rozvojem konzervativních medikamentózních metod v posledních letech dochází k operačnímu řešení u komplikovanějších pacientů s rozsáhlým onemocněním. Z tohoto důvodu je vhodné koncentrovat takto komplikované pacienty do center specializovaných na chirurgickou léčbu nespecifických střevních zánětů.
prof. MUDr. Zdeněk Kala, CSc.
zkala@fnbrno.cz
Chirurgická klinika LF MU a FN Brno, pracoviště Bohunice, Brno
www.chirurgiebrno.cz
Doručeno do redakce 28. 5. 2014
Sources
1. Crohn BB, Ginsburg L, Oppenheimer GD. Regional ileitis: A pathological and clinical entity. JAMA 1932; 99(16): 1323–1329.
2. Heuman R, Boeryd B, Bolin T et al. The influence of disease at the margin of resection on the outcome of Crohn´s desease. Br J Surg1983; 70(9): 519–521.
3. Fazio VW, Wu JS. Surgical therapy for Crohn´s disease of the colon and rectum. Surg Clin North Am 1997; 77(1): 197–210.
4. Vermeire S, Van Assche G, Rutgeerts P. The role of C-reactive protein as an inflammatory marker in gastrointestinal diseases. Nat Clin Pract Gastroenterol hepatol 2005; 2(12): 580–586.
5. Solem CA, Loftus jr. EV, Tremaine WJ et al. Correlation of C-reactive protein with clinical, endoscopic, histologic, and radiographic activity in inflammatory bowel disease. Inflamm Bowel Dis 2005; 11(8): 707–712.
6. Cullen G, O’toole A, Keegan D et al. Long-term clinical results of ileocecal resection for Crohn’s disease. Inflamm Bowel Dis 2007; 13(11): 1369–1373.
7. Aratari A, Papi C, Leandro G et al. Early versus late surgery for ileo-caecal Crohn´s disease. Aliment Pharmacol Ther 2007; 26(10): 1303–1312.
8. Tilney HS, Constantinides VA, Heriot AG et al. Comparison of laparoscopic and open ileocecal resection for Crohn´s disease: a metaanalysis. Surg Endosc 2006; 20(7): 1036–1044.
9. Lesperance K, Marin MJ, Lehmann R et al. National trends and outcomes for the surgical therapy of ileocolonic Crohn´s disease: a population-based analysis of laparoscopis vs. open approaches. J Gastrointest Surg 2009; 13(7): 1251–1259.
10. Eshuis EJ, Polle SW, Slors JF et al. Long-termi surgical recurrence, morbidity, quality of life, and body image of laparoscopic assisted vs. open ileocolic resection for Crohn´s disease: a comparative study. Dis Colon Rectum 2008; 51(6): 858–867.
11. Hashemi M, Novell JR, Lewis AA. Side-to-side stapeled anastomosis may delay recurrence in Crohn´s disease. Dis Colon Rectum 1998; 41(10): 1293–1296.
12. Yamamoto T, Bain IM, Mylonakis E et al. Stapeled functional end-to-end anastomosis versus sutured end-to-end anastomosis after ileocolonic resection in Crohn disease. Scand J Gastroenterol 1999; 34(7): 708–713.
13. Ikeuchi H, Kusunoki M, Yamamura T. Long-term results of stapeled and hand-sewn anastomoses in patients with Crohn´s disease. Dig Surg 2000; 17(5): 493–496.
14. Similis C, Purkayastha S, Yamamoto T et al. A meta-analysis comparing conventional end-to-end anastomosis vs. other anastomotic configurations after resection in Crohn´s disease. Dis Colon Rectum 2007; 50(10): 1674–1687.
15. Gervais DA, Hahn PF, O´Neill MJ et al. Percutaneous abscess drainage in Crohn disease: technical success and short - and long-term outcomes during 14 years. Radiology 2002; 222(3): 645–651.
16. Garcia JC, Persky SE, Bonis PA et al. Abscesses in Crohn´s disease: outcome of medical versus surgical treatment. J Clin Gastroenterol 2001; 32(5): 409–412.
17. Yamaguchi A, Matsui T, Sakurai T. The clinical characteristics and outcome of intraabdominal abscess in Crohn´s disease. J Gastroenterol 2004; 39(5): 441–448.
18. Bouhnik Y, Panis Y. Therapeutic strategies of fistulous Crohn’s disease: medical or surgical treatment? Gastroenterol Clin Biol 2003; 27(Suppl 3): S98-S103.
19. Young-Fadok TM, Wolff BG, Meagher A et al. Surgical Management of ileosigmoid fistulas in Crohn´s disease. Dis Colon Rectum 1997; 40(5): 558–561.
20. Solem CA, Loftus jr. EV, Tremaine W et al. Fistulas to the urinary system in Crohn´s disease: clinical features and outcomes. Am J Gastroenterol 2002; 97(9): 2300–2305.
21. Sampietro GM, Sartani A, Danelli P. Stricturoplasty in the surgical treatment of complicated Crohn´s disease. Ann Ital Chir 2000; 74(6): 659–663.
22. Shatari T, Clark MA, Yamamoto T. Long stricturoplasty is as safe and effective as short stricturoplasty in small-bowel Crohn´s disease. Colorectal Dis 2004; 6(6): 438–441.
23. Tichansky D, Cagir B, Yoo E et al. Stricturoplasty for Crohn´s disease: metaanalysis. Dis Colon Rectum 2000; 43(7): 911–919.
24. Yamamoto T, Fazio VW, Tekkis PP. Safety and efficacy of stricturoplasty for Crohn´s disease: a systematic review and metaanalysis. Dis Colon Rectum 2007; 50(11): 1968–1986.
25. Fichera A, Lovadina S, Rubin M et al. Patterns and operative treatment of recurrent Crohn´s disease. a prospective longitudinal study. Surgery 2006; 140(4): 649–654.
26. Allan A, Andrews H, Hilton CJ. Segmental colonic resection is an appropriate operation for short skip lesions due to Crohn´s disease in the colon. World J Surg 1989; 13(5): 611–664.
27. Maartense S, Dunker MS, Slors JF et al. Laparoscopic-assisted versus open ileocolic resection for Crohn´s disease: a randomised trial. Ann Surg 2006; 243(2): 143–149.
28. Yamamoto T, Bain IM, Mylonakis E et al. Stapled functional end-to-end anastomosis versus sutured end-to-end anastomosis after ileocolonic resection in Crohn´s diesease. Scand J Gastroenterol 1999; 34(7): 708–713.
29. Panis Y, Poupard B, Nemeth J. Ileal pouch/anal anastomosis for Crohn´s disease. Lancet 1996; 347(9005): 854–857.
30. de Oca J, Sanchez-Santos R, Rague JM. Long-term results of ileal pouch-anal anastomosis in Crohn´s disease. Inflamm Bowel Dis 2003; 9(3): 171–175.
31. Mylonakis E, Allan RN, Keighley MR. How does pouch construction for a final diagnosis of Crohn´s disease compare with ileoproctostomy for established Crohn´s proctocolitis? Dis Colon Rectum 2001; 44(8): 1137–1142.
32. Yamamoto T, Allan RN, Keighley MR. Risk factors for intra-abdominal sepsis after surgery in Crohn´s disease. Dis Colon Rectum 2000; 43(8): 1141–1145.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2014 Issue 7-8-
All articles in this issue
- Effect of the liquid milk nutritional supplement with enhanced content of whey protein on the nutritional status of the elderly
- Celiac disease in adult patients with type 1 diabetes mellitus
- Acute pancreatitis – Validation of Revised Atlanta Classification on 159 patients and prognostic factors
- Genetics and pharmacogenetics of osteoporosis
- Importance of lymphangiogenesis and ultrastructure of lymphatic capillaries in metastasis of malignant melanoma
- What is new in heart failure with preserved ejection fraction within last five years?
- Specifics of diabetes mellitus in women
- Osteoporosis and bone alterations in celiac disease in adults
- Education model at the Clinic of Internal Medicine of the Faculty Hospital Motol Prague – Our experience with local education project for young physicians on postgraduate education
-
Zdeněk Mařatka and his share in the founding of the Czech Gastroenterological Society and its journal.
Gastroenterological Society in Czech and Slovac republics - Crohn's Disease Surgery
- Advances in diagnosis and therapy of inflammatory bowel diseases
- Biological therapy in women with inflammatory bowel disease during pregnancy
- Crohn’s disease – etiopathogenetic factors
- Etiology and pathogenesis of inflammatory bowel diseases
- History of surgical treatment of non-specific inflammatory bowel diseases
- Epidemiology of dyspepsia
- Management of patients with dyspepsia
- Endoscopic classification of colon and rectal neoplasias
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Endoscopic classification of colon and rectal neoplasias
- Acute pancreatitis – Validation of Revised Atlanta Classification on 159 patients and prognostic factors
- Crohn's Disease Surgery
- Management of patients with dyspepsia
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

