-
Medical journals
- Career
Vliv restrikční chirurgické léčby morbidně obézních pacientek na složení těla: pilotní studie
Authors: M. Bužga 1; P. Holéczy 2; V. Zavadilová 1; Z. Jirák 1; V. Šmajstrla 3; R. Végh 1; Z. Švagera 4
Authors‘ workplace: Ústav fyziologie, Lékařská fakulta, Ostravská univerzita v Ostravě, Přednosta: doc. RNDr. Pavol Švorc, CSc. 1; Katedra chirurgických oborů, Lékařská fakulta, Ostravská univerzita v Ostravě, Přednosta: doc. MUDr. Jan Dostalík, CSc. 2; Osteodenzitometrická laboratoř, NZZ Bormed, Ostrava, Vedoucí lékař: MUDr. Vít Šmajstrla 3; Katedra biomedicínských oborů, Lékařská fakulta, Ostravská univerzita v Ostravě, Přednosta: doc. RNDr. Kristián Šafarčík, Ph. D. 4
Published in: Prakt. Lék. 2012; 92(5): 260-263
Category: Of different specialties
Overview
Úvod:
Obezita zvyšuje riziko vzniku řady onemocnění. Léčba obézních pacientů je velmi náročná, dlouhodobá a dosažené snížení hmotnosti nemusí být trvalé. Jedním z nejúčinnějších způsobů léčby obezity i provázejících metabolických onemocnění je chirurgický výkon.Metodika:
V rámci prospektivní pilotní studie sledující vliv tubulizace žaludku na tělesné složení jsme pomocí bioelektrické impedance (BIA) vyšetřili 42 morbidně obézních žen. Výběr pacientů byl dle guidelines IFSO (osoby s BMI ≥ 40 kg/m2 nebo s BMI ≥ 35 kg/m2 s přidruženými komorbiditami). Výběr pacientů, operační výkony (laparoskopická tubulizace žaludku) a následné 12 měsíční sledování byly provedeny v období duben 2010 až leden 2012Výsledky:
Průměrná váha v celém souboru byla 116,4 ± 17,6 kg s průměrným BMI 42,4 ± 4,8 kg/m2 a průměrným obvodem pasu 112,0 ± 10,3 cm. Průměrný váhový úbytek činil po 12 měsících od operace 30,8 kg. Průměrný BMI souboru se snížil ze 42,4 kg/m2 (obezita III. stupně) na 31,0 kg/m2 (obezita I. stupně). Obvod pasu se zmenšil v průměru o 18,2 cm. V průběhu 12 měsíců po operaci došlo u sledovaných žen ke statisticky významnému úbytku tělesné hmotnosti, tělesného tuku a množství aktivní tělesné hmoty (ATH). Zároveň se změnilo i množství celkové tělesné vody (TBW), intracelulární vody (ICW) a extracelulární vody (ECW), ale pouze úbytek ECW byl statisticky významný. Významně se zmenšil obvod pasu i obvod boků.Závěr:
Po restrikčním výkonu došlo po 12 měsících od operace k výrazné redukci hmotnosti a to jak v absolutní, tak v hmotnosti tukové tkáně a tělesné vody. Můžeme konstatovat, že z hlediska váhového úbytku a složení těla, naše výsledky ukazují velmi dobrý efekt chirurgické léčby monstrózní obezity metodou laparoskopické tubulizace žaludku.Klíčová slova:
léčba obezity, bariatrická chirurgie, laparoskopická tubulizace žaludku, bioelektrická impedance, tělesné složenÚvod
Obezita provází lidstvo od prehistorických dob. Lékařské autority již ve starověku poukazovaly na zdravotní rizika spojená s obezitou. Hippokrates napsal: „Otylost je nejen nemoc sama o sobě, ale předzvěstí dalších.“ Uznával, že obezita je zdravotní porucha, která také vede k mnoha doprovodným onemocněním.
Dnes je již známo, že obezita je multifaktoriální metabolické onemocnění s geneticky podmíněnou náchylností k hromadění tukových zásob. V posledních desetiletích je prevalence obezity tak vysoká, že lze právem hovořit o pandemickém charakteru výskytu tohoto onemocnění (20).
Obezita zvyšuje riziko vzniku řady onemocnění např. kardiovaskulárních onemocnění, diabetu, některých nádorů, degenerativních onemocnění kloubů a páteře, endokrinních poruch a poruch plodnosti, kožních komplikací a psychických potíží. S tím souvisí také zvýšení mortality. Počet úmrtí za rok v souvislosti s obezitou je v Spojeném království zhruba 30 000, počet úmrtí v USA je pak desetkrát vyšší (1). Jen v České republice je asi 23 % dospělých obézních mužů a 22 % dospělých obézních žen a každým rokem jich přibývá. Obezita a jí vyvolaná onemocnění, především metabolická, se tudíž týkají více než 1,5 miliónu obyvatel Česka (15).
Nezanedbatelnými důsledky obezity jsou rovněž zhoršení kvality života nemocných a omezení jejich účasti v pracovním procesu a zvyšování finančních prostředků vynakládaných na léčbu obezity a přidružených onemocnění. Z tohoto pohledu vyvolává nárůst obezity ve společnosti nejen problémy zdravotní, ale i sociální a ekonomické.
Literární údaje jednoznačně ukazují, že léčba obézních pacientů je velmi náročná, dlouhodobá a dosažené snížení hmotnosti nebývá trvalé, a to bez ohledu na to, zda v léčbě dominovala dietoterapie, pohybová aktivita či farmakoterapie (9). V současné době se do popředí zájmu dostává chirurgická léčba těžších typů obezity jako jednoho z nejúčinnějších způsobů léčby obezity i provázejících metabolických onemocnění (bariatrická, resp. metabolická chirurgie). U obézních pacientů, a to i bez přidružených onemocnění, je pak chirurgický zákrok nejen efektivním léčebným postupem, ale představuje i vysoce účinný způsob prevence pozdějšího vzniku metabolických i dalších k obezitě přidružených onemocnění (10).
Existují různé metody této léčby. U většiny metod jejich efekt spočívá v restrikci žaludečního objemu a tím navození dřívějšího pocitu sytosti (např. bandáž žaludku, laparoskopická tubulizace či plikace žaludku) nebo navození malabsorpce (biliopankreatická diverze) nebo v kombinaci obou způsobů (gastrický bypass). Pokud je k léčbě obezity použita bariatrická metoda (chirurgický zásah na žaludku), která je indikována u jedinců s BMI ≥ 35 kg/m2, je pokles hmotnosti ve většině případů dlouhodobější (11). Buchwald ve své metaanalýze, zahrnující 22 094 pacientů, uvádí, že výsledný váhový úbytek se pohybuje na úrovni 47,5 % u bandáže žaludku, 61,6 % u žaludečního bypassu, 68,2 % a 70,1 % u biliopankreatické diverze nebo duodenálního switche (4). Bariatrické zákroky mají nejen pozitivní efekt na snížení hmotnosti pacienta. Kromě nesporného vlivu na redukci hmotnosti dochází i k významnému zlepšení či vyléčení řady k obezitě přidružených a s ní souvisejících onemocnění (17). Cílem této práce bylo posouzení vlivu restrikční chirurgické léčby obezity na tělesné složení.
Metodika
Zkoumaný soubor tvořily pacientky obezitologické ambulance chirurgického oddělení Centra pro zažívací trakt Vítkovické nemocnice v Ostravě. Tyto ženy byly zařazeny do studie na základě předem stanovených kritérií (diagnóza morbidní obezita dle guidelines IFSO, tedy osoby s BMI ≥ 40 kg/m2 nebo s BMI ≥ 35 kg/m2 s přidruženými komorbiditami, věk nad 20 let a souhlas se spoluprací). Vylučovacími kritérii pro účast ve studii byly: thyreopatie, užívání perorálních kortikosteroidů, závažné poruchy ledvinných funkcí (dialyzační program, transplantace ledvin), choroby GIT ovlivňující střevní resorpci (glutenová enteropatie, Crohnova choroba a revmatoidní artritis).
V zájmu ochrany osobních údajů byl každému z účastníků studie přidělen numerický identifikátor, pod nímž figuroval v databázi. Výzkum byl schválen etickou komisí Lékařské fakulty Ostravské univerzity a etickou komisí Fakultní nemocnice Ostrava. Všichni pacienti podepsali informovaný souhlas. Výběr pacientů, operační výkony (laparoskopická tubulizace žaludku) a následné 12ti měsíční sledování byly prováděny od dubna 2010 do ledna 2012.
Dle metodiky ČSN EN ISO 7250 bylo u žen před operací provedeno základní antropometrické vyšetření. To zahrnovalo měření tělesné hmotnosti, tělesné výšky, obvodu pasu (v polovině vzdálenosti dolního okraje posledního žebra a crista iliaca), obvodu boků (v místě největšího vyklenutí hýždí) a výpočet body mass indexu (BMI).
Tělesné složení bylo zjišťováno pomocí multifrekvenční tetrapolární bioelektrické impedance (BIA, přístroj Nutriguard M). Všechna vyšetření proběhla během jedné návštěvy osteodenzitometrické laboratoře nestátního zdravotnického zařízení Bormed v Ostravě. Zkoumané osoby byly poučeny, aby jeden den před měřením dodržovaly pitný režim, nevěnovaly se náročné fyzické aktivitě a aby nekonzumovaly alkohol. Před samotným vyšetřením neměly pacientky pít kávu a jiné kofeinové nápoje. Časový odstup od posledního jídla a pití byl jedna až dvě hodiny. Další podmínkou bylo vyprázdnění močového měchýře před měřením. Kontrolní vyšetření byla prováděna 3, 6 a 12 měsíců po operaci ve stejném rozsahu jako vstupní vyšetření.
Statistické hodnocení výsledků bylo provedeno v statistické aplikaci R: R Foundation for Statistical Computing, Vienna, Austria. Pro srovnání parametrů sledovaného souboru byl použit t-test pro dva výběry. Vyhodnocení rozdílů mezi vyšetřeními bylo provedeno párovým t-testem. Všechny statistické testy byly vyhodnoceny na hladině významnosti 5 %.
Výsledky
Vyšetřovaný soubor zahrnoval 42 žen ve věku 41,3 ± 10,6 let. Průměrná váha v souboru byla 116,4 ± 17,6 kg. Průměrný body mass index (BMI) byl 42,4 ± 4,8 kg/m2. Přehled základních vstupních parametrů je uvedeno v tabulce č. 1.
Table 1. Charakteristika zkoumaného souboru 42 obézních žen před laparoskopickou tubulizací žaludku 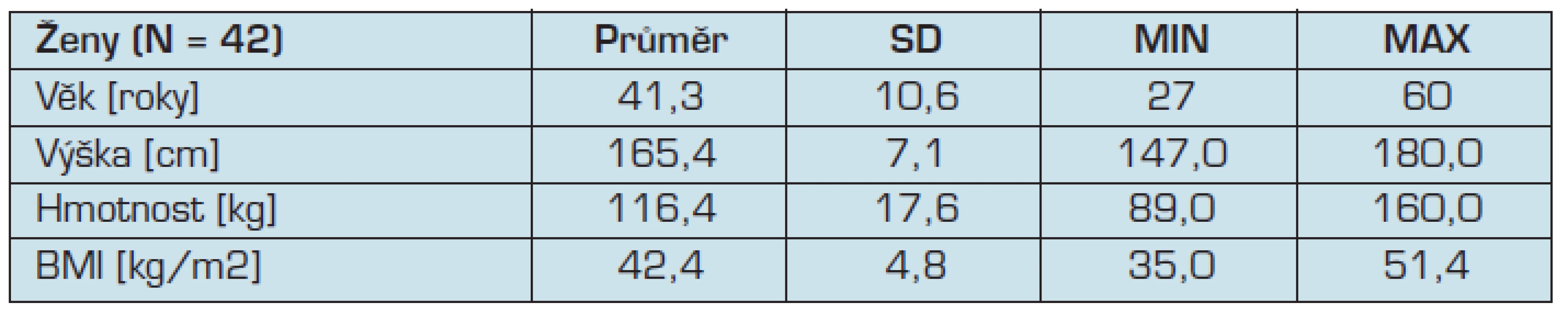
V průběhu 12ti měsíců po operaci došlo u sledovaných žen ke statisticky významnému úbytku tělesné hmotnosti a tělesného tuku a aktivní tělesné hmoty (ATH). Zároveň se změnilo i množství celkové tělesné vody (TBW), intracelulární vody (ICW) a extracelulární vody (ECW), ale pouze úbytek ECW byl statisticky významný. Významně se zmenšil obvod pasu i boků.
Průměrný váhový úbytek činil po 12ti měsících od operace 40,4 kg. Průměrný BMI souboru se snížil z 42,4 kg/m2 (obezita III. stupně) na 31,0 kg/m2 (obezita I. stupně). Obvod pasu se zmenšil v průměru o 18,2 cm a obvod boků byl nižší v průměru o 21 cm. Průměrná váha tukové tkáně byla na začátku studie 53,3 kg (45,4 % z celkové tělesné hmotnosti). Váhový úbytek tukové tkáně byl 23,9 kg. Objem extracelulární vody se snížil v průměru o 4,7 l. Objemy celkové tělesné vody a intracelulární vody poklesly v průměru o 5,1 l a 0,4 l. ATH činila na začátku studie v průměru 63,17 kg, přičemž po 12ti měsících došlo k poklesu o 6,96 kg. Z větší části se jednalo o redukci objemu extracelulární tekutiny. Výsledky změn jednotlivých antropometrických parametrů a parametrů tělesného složení uvádíme v přehledové tabulce č 2.
Table 2. Přehled antropometrických parametrů a parametrů tělesného složení skupiny 42 žen při kontrole po 3, 6 a 12 měsících od operace. Hodnocení statistické významnosti bylo provedeno v porovnání mezi hodnotami před operací a mezi hodnotami po 6 měsících, respektive 12 měsících od operace. ATH – tukuprostá/aktivní hmota, TBW – celková tělesná voda, ICW – intracelulární voda, ECW – extracelulární voda. 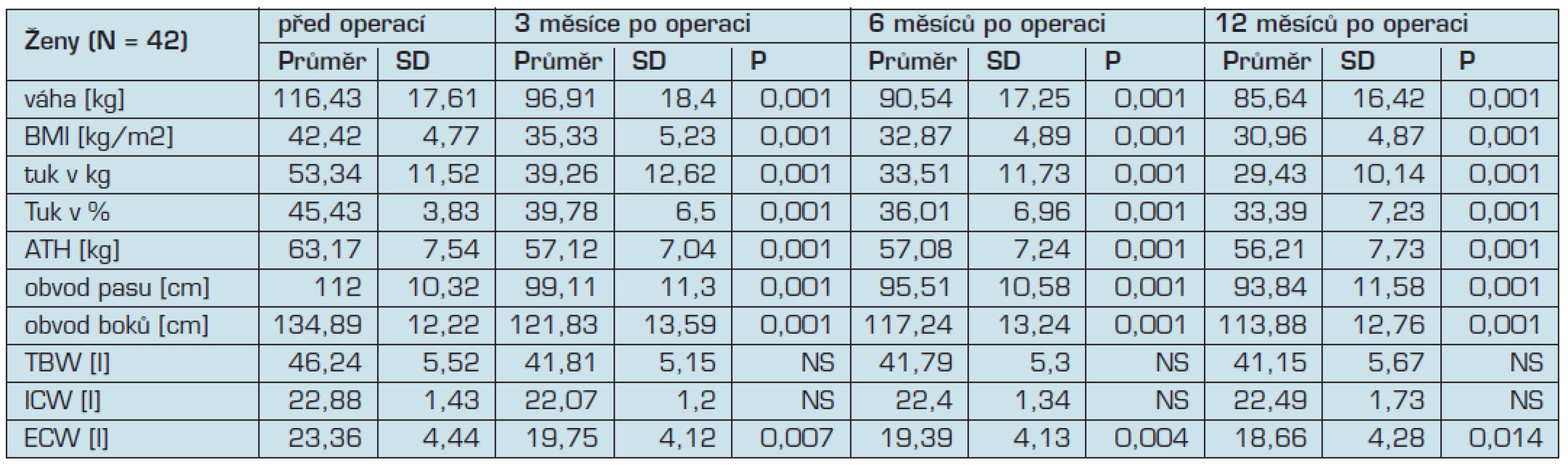
Diskuze
Průměrný věk našeho souboru žen byl 42,3 let. Podle Ogdenové je nejvyšší prevalence obezity III. stupně ve věku 20-39 let (16). Pro českou populaci nemáme v současné době stratifikaci stupňů obezity dle věku a pohlaví. Nicméně naše zkušenosti spíše ukazují na věk okolo 40–45 let. Podobný věk jako v našem souboru uvádí například Andreu (2) ve své prospektivní studii, podobně Bohdjalian (3) a Tucker (18).
Z hlediska úspěšnosti DeAquino definuje bariatrické výkony jako málo úspěšné, pokud pacienti vykazují menší ztráty než 25 % své předoperační váhy, uspokojivé, pokud ztratí mezi 25–30 % své předoperační váhy a velmi dobré, pokud je ztráta vyšší jak 30 % oproti předoperační váze (7). Po dvanácti měsících od operace došlo v námi zkoumaném souboru k významné redukci průměrné hmotnosti, a to o 26,45 %. Výsledky redukce hmotnosti můžeme hodnotit jako úspěšné a srovnatelné s výsledky podobných studií pacientů po laparoskopické tubulizaci žaludku (2). Naše výsledky redukce hmotnosti jsou i v souladu s daty, které uvádí Buchwald ve své metaanalýze (5).
Nezanedbatelné je snížení obvodu v pase o 18,2 cm a obvodu boků o 21 cm. Zdravotní rizika spojená s obezitou se zvyšují s přibývajícím množstvím intraabdominální tukové tkáně. Pro posouzení těchto rizik obezity se v dnešní době v klinické praxi nejčastěji používá měření obvodu pasu, které nejlépe koreluje s intraabdominálním tukem měřeným pomocí počítačové tomografie a nukleární magnetické rezonance, ale také se subkutánní abdominální tukovou tkání a vznikem komplikací obezity (11). Jedná se o levnou a rychlou metodu, které pacienty nezatěžuje RTG zářením jako je tomu při využití počítačové tomografie (CT).
Stejně jako u hmotnosti, došlo k redukci množství tukové tkáně, spolu se snížením BMI. Spolu s redukcí tukové tkáně došlo i k redukci aktivní tělesné hmoty (ATH) o 6,96 kg a tělesné vody. Redukce ATH, při započtení poklesu tělesné vody, ukazuje na částečnou redukci objemu svalové hmoty. Pokles aktivní hmoty není neobvyklý a je podobný jako v jiných studiích, kde pokles úbytku ATH se pohybuje mezi 5–25 % vůči hmotnosti ATH před operací (6).
U zkoumaných osob došlo během 12 měsíců po operaci v průměru ke snížení objemu celkové, extracelulární i intracelulární vody. Avšak pouze úbytek extracelulární vody byl statisticky významný. Deurenberg (8) uvádí odlišné složení těla obézních s ohledem na množství tělesné vody. Konstatuje, že podíl vody na tukuprosté hmotě obézních je zřejmě vyšší než u neobézní populace, což vede k podhodnocení procenta tělesného tuku a nadhodnocení tukuprosté hmoty. Dle guidelines ESPEN (European Society for clinical Nutrition and Metabolism) je sledování změn hydratace organismu a tukuprosté hmoty u obézních osob důležité pro posouzení průběhu léčby a může vést ke zlepšení postupů v klinické praxi (13). Sledování změn tělesného tuku, tukuprosté hmoty (ATH) a celkové tělesné vody, které jsou nižší než 1,5–2 kg je omezené, z důvodu omezené přesnosti BIA. U osob se stabilní hmotností byla výborná opakovatelnost měření za období 7 týdnů. Výzkumy prováděné po delší dobu musí být interpretovány s ohledem na přítomnost změněné hydratace organismu (14).
Bylo prokázáno, že výsledky BIA jsou vysoce validní u osob s BMI v rozmezí od 16 do 34 kg/m2. U osob s BMI > 34 kg/m2 musí být interpretovány s opatrností a vyžadují další ověření. Přestože jsou naměřená absolutní množství tukuprosté hmoty a tukové hmoty zatížena větší chybou u extrémně obézních osob, je možné sledovat změny tělesné vody v průběhu hubnutí nebo přibírání na váze u obézních pacientů (12). Je však třeba zdůraznit, že přesnost měření závisí mimo jiné také na predikčních rovnicích, které slouží k výpočtu tělesného složení pomocí BIA a to rovnice specifické v závislosti na pohlaví, věku, etnicitě a s ohledem na výživový stav člověka (19, 21).
Závěr
Po provedeném restrikčním výkonu došlo po 12ti měsících od operace k výrazné redukci hmotnosti, a to jak v absolutní hmotnosti, tak v redukci tukové tkáně a tělesné vody. Z hlediska svalové hmoty nedošlo k významné redukci. Je tedy možné konstatovat, že z hlediska váhového úbytku a složení těla, naše výsledky ukazují na velmi dobrý efekt chirurgické léčby monstrózní obezity metodou tubulizace žaludku. Výsledky dosažené v našem souboru jsou porovnatelné s jinými publikovanými studiemi.
Tato práce vznikla za podpory grantu Ostravské univerzity v Ostravě pod registračním číslem SGS2/LF/2011 a SGS10/LF/2012.
Mgr. Marek Bužga, Ph.D.
Ostravská univerzita v Ostravě
Lékařská Fakulta
Ústav fyziologie
Syllabova 19
703 00 Ostrava
E-mail: marek.buzga@osu.cz
Sources
1. Allison DB, Fontaine KR, Manson JE, et al. Annual deaths attributable to obesity in the United States. JAMA, 1999, 282(16), p. 1530–1538.
2. Andreu A, Moizé V, Rodríguez L, et al. Protein intake, body composition, and protein status following bariatric surgery. Obes Surg, 2010, 20(11), p. 1509–1515.
3. Bohdjalian A, Langer FB, Shakeri-Leidenmühler S, et al. Sleeve gastrectomy as sole and definitive bariatric procedure: 5-year results for weight loss and ghrelin. Obes Surg, 2010, 20(5), p. 535–540.
4. Buchwald H, Avidor Y, Braunwald E, et al. Bariatric surgery: a systematic review and meta-analysis. JAMA, 2004, 292(14), p. 1724–1737.
5. Buchwald, H. Metabolic surgery: a brief history and perspective. Sur Obes Rel Dis 2010, 6(2), p. 221–222.
6. Carey, DG, Pliego, JG, Raymond, R. Body composition and metabolic changes following bariatric surgery: effects on fat mass, lean mass and basal metabolic rate: six months to one - year follow-up. Obes Surg, 2006, 16(12), p. 1602–1608.
7. de Aquino LA, Pereira SE, de Souza Silva J, et al. Bariatric surgery: impact on body composition after Roux-en-Y gastric bypass. Obes Surg, 2012, 22(2), p. 195–200.
8. Deurenberg, P. Limitations of the bioelectrical impedance method for the assessment of body fat in severe obesity. Am J Clin Nutr, 1996, 64(3), p. 449S–452S.
9. Fried M, Ribaric G, Buchwald JN, et al. Metabolic surgery for the treatment of type 2 diabetes in patients with BMI
10. Fried, M. Laparoskopické bariatrické operace. Endoskopie, 2009, 18(1), s. 19-21.
11. Hainer, V. a kol. Základy klinické obezitologie. 2 vyd. Praha: Grada, 2011. 422 s. ISBN 978-80-247-3252-7.
12. Jebb, SA, Siervo M, Murgatroyd PR, et al. Validity of the leg-to-leg bioimpedance to estimate changes in body fat during weight loss and regain in overweight women: a comparison with multi-compartment models. Int J Obes (Lond), 2007, 31(5), p. 756–762.
13. Kyle UG, Bosaeus I, De Lorenzo AD, et al. Bioelectrical impedance analysis-part I: review of principles and methods. Clin Nutr, 2004, 23(5), p. 1226–1243.
14. Kyle UG, Bosaeus I, De Lorenzo AD, et al. Bioelectrical impedance analysis—part II: utilization in clinical practice. Clin Nutr, 2004, 23(6), p. 1430–1453.
15. Matoulek, M, Svačina, Š, Lajka, J. Výskyt obezity a jejích komplikací v České republice. Vnitř. Lék, 2010, 56(10), s. 1019–1027.
16. Ogden J., Clementi C., Aylwin S., Patel A. Exploring the impact of obesity surgery on patients health status: a quantitative and qualitative study. Obes Surg, 2005, 15(2), p. 266–272.
17. Sjostrom CD, Lissner L, Wedel H, Sjostrom L. Reduction in incidence of diabetes, hypertension and lipid disturbances after intentional weight loss induced by bariatric surgery: the SOS Intervention Study. Obes Res, 1999, 7(5), p. 477–484.
18. Tucker, ON, Szomstein, S, Rosenthal, RJ. Indications for sleeve gastrectomy as a primary procedure for weight loss in the morbidly obese. J Gastrointest Surg, 2008, 12(4), p. 662–667.
19. Větrovská, R, Lančňák, Z, Haluzíková, D. a kol. Srovnání různých metod pro stanovení množství tuku v těle u žen s nadváhou a obezitou. Vnitř. Lék. 2009, 55(5), s. 455–461.
20. WHO. Obesity: Preventing and managing the global epidemic. No. l.: Report on a WHO Consultation, 2000. ISBN-139789241208949.
21. Zavadilová, V, Bužga, M, Jirák, Z. Srovnání metod DXA a BIA u obézních žen indikovaných ke sleeve gastrektomii - pilotní studie. Prakt. Lék. 2011, 91(12), s. 723–726.
Labels
General practitioner for children and adolescents General practitioner for adults
Article was published inGeneral Practitioner

2012 Issue 5-
All articles in this issue
- Základy kognitivní, afektivní a sociální neurovědy: XVIII. Interocepce a emoční pozadí
- Health Technology Assessment (HTA) v principech a zásadách posuzování stupně závislosti
- Prevence problémů působených alkoholem v pracovním prostředí je naléhavý problém
- Porucha chování v REM spánku – opomíjená diagnóza
- Lékaři a pacienti na kraji města a v růžové zahradě
- Významná aortální stenóza v běžné klinické praxi
- Možnosti využití canisterapie v prevenci i terapii
- Dříve vyslovená přání pacienta komentář k zákonné úpravě
- Eozinofilná pneumónia a systémová vaskulitída
- Atypický priebeh bronchopneumónie s extrapulmonálnymi komplikáciami spôsobenej infekciou Mycoplasma pneumoniae
- Snižuje konzumace čokolády kardiovaskulární riziko?
- Vliv restrikční chirurgické léčby morbidně obézních pacientek na složení těla: pilotní studie
- Obezita – protektívny faktor u dialyzovaných pacientov?
- General Practitioner
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Porucha chování v REM spánku – opomíjená diagnóza
- Eozinofilná pneumónia a systémová vaskulitída
- Atypický priebeh bronchopneumónie s extrapulmonálnymi komplikáciami spôsobenej infekciou Mycoplasma pneumoniae
- Významná aortální stenóza v běžné klinické praxi
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

