-
Medical journals
- Career
6. Obecné informace o léčbě mnohočetného myelomu
Published in: Transfuze Hematol. dnes,29, 2023, No. Supplementum 2, p. 45-47.
Category:
6.1. Úvod
Mnohočetný myelom (MM) je krevní nádorové onemocnění, u kterého se v posledních letech výrazně zlepšuje dlouhodobé přežití. Je k dispozici řada nových léčebných kombinací uplatňujících se již v časném relapsu onemocnění, kdy je nově možno dosáhnout i MRD negativity. V první dekádě tohoto století byly zavedeny tři účinné léky do běžné klinické praxe: bortezomib, thalidomid a lenalidomid (Kumar, 2008). V druhé dekádě tvořil bortezomib a především lenalidomid v kombinaci s dexametazonem (Bd a Rd) základ velmi účinných režimů v relapsu onemocnění s přidáním nového léku do trojkombinace: karfilzomibu, ixazomibu, daratumumabu, elotuzumabu a následně i isatuximabu. Platí přitom, že trojkombinace postavené na základu Rd dosahují lepších výsledků než ty se základem Bd. Trojkombinace bez imunomodulačních léků (daratumumab nebo isatuximab s karfilzomibem a dexametazonem) jsou nezbytné zvláště pro léčbu nemocných refrakterních na lenalidomid. Máme i první průkazy o významném přínosu čtyřkombinace (Gay, 2017; Mateos, 2017). Ve třetí dekádě se přesunují nejmodernější trojkombinace do primoléčby. Současně se neuvěřitelně rychle klinicky testují a regulačně schvalují ve zrychleném režimu nejmodernější imunoterapeutické léky (CAR-T, bispecifické protilátky), což ale odráží jejich mimořádnou účinnost u pokročilých nádorů. Jejich klinické testování v časném relapsu a primoléčbě v různých trojkombinacích intenzivně probíhá. Díky rozšíření nových režimů v relapsu onemocnění dojde nepochybně na konci této dekády k dalšímu skokovému prodloužení celkového přežití pacientů s mnohočetným myelomem, a především lze očekávat zásadní zvýšení nemocných, kteří budou vyléčeni.
V roce 2012 jsme v doporučeních napsali, že možnost vyléčení MM je téma, o kterém se začíná hovořit, a že jde o zásadní průlom v nazírání na toto nádorové onemocnění (Hájek, 2012). V roce 2018 při reedici doporučení jsme poskytli náš kvalifikovaný odhad potencionálního vyléčení – 20 %, respektive 30–40 % z nemocných podstupujících intenzivní sekvenční léčbu (Barlogie 2014). Zkušenosti s trojkombinacemi po zavedení anti-CD38 protilátky do reálné praxe jsou mimořádně dobré. Dnes o vyléčitelnosti MM většina hematologů nepochybuje. Jakmile se moderní režimy přesunou do primoléčby, dojde k významnému zvýšení počtu vyléčených nemocných s MM. O tom svědčí vysoký počet hlubokých kompletních remisí ve studiích vč. vysokého počtu MRD negativity (až 70–80 % při senzitivitě 10–6 při použití intenzivní léčby). Role MRD negativity nabývá na významu a myelomová komunita vyvíjí velké úsilí, aby se tento parametr stal primárním cílem klinických studií (Munshi, 2017). Bohužel se to však ještě nestalo přes 5leté úsilí. Je téměř jisté, že moderní imunoterapie posune tyto výsledky skokově dál, jen musíme být trpěliví.
Image 1. Schéma léčby mnohočetného myelomu. 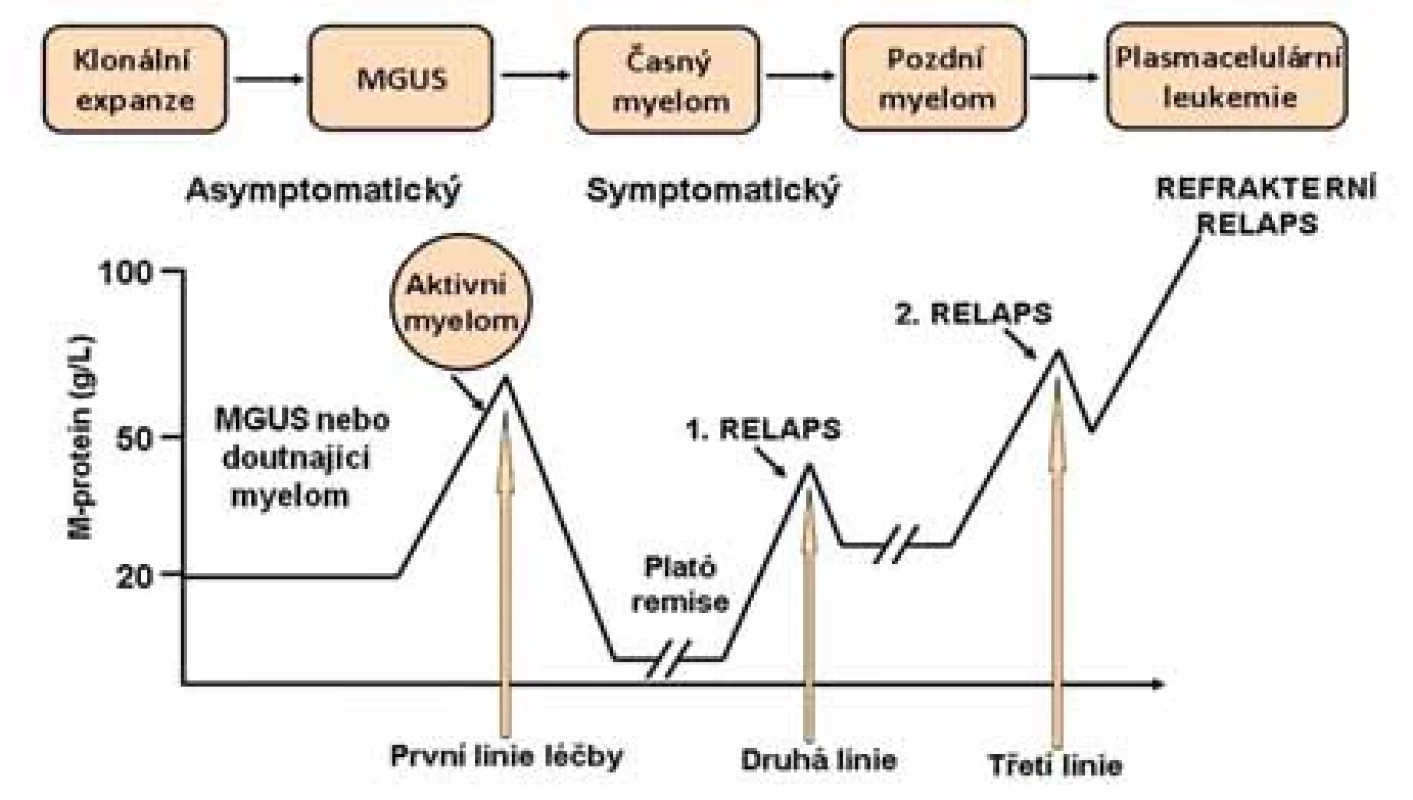
Délka remisí závisí dominantně na míře agresivity nemoci, ale také na zvolené
léčbě. Relaps onemocnění během kratšího intervalu než 12 měsíců je považován
za vysoce nepříznivý prognostický faktor.
MGUS – monoklonální gamapatie nejasného významu.Image 2. Základní algoritmus léčby mnohočetného myelomu od roku 2018. 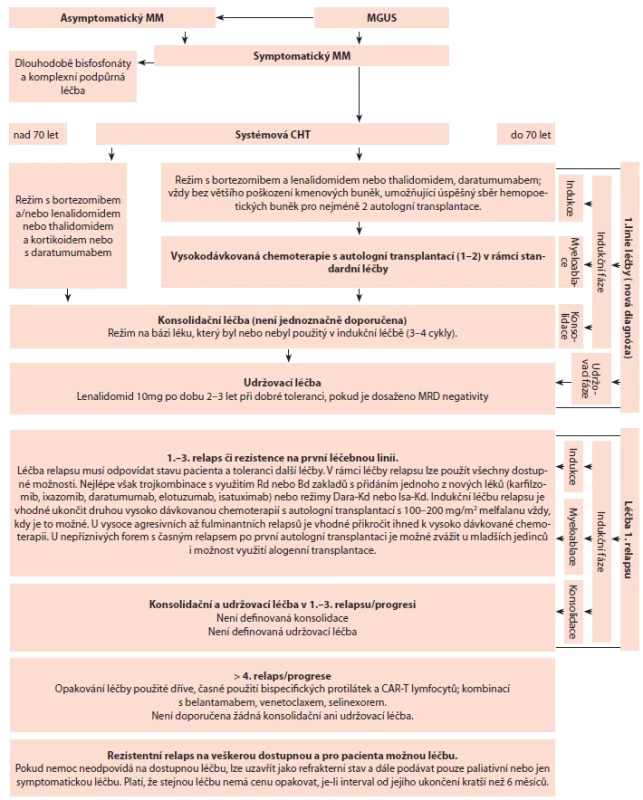
Bd – bortezomib, dexamethason; Dara – daratumumab; CHT – chemoterapie; Kd – karfi lzomib, dexametazon; MGUS –
monoklonální gamapatie nejasného významu; MM – mnohočetný myelom; MPT – melfalan, prednison, thalidomid; MRD –
minimální reziduální nemoc; Rd – lenalidomid, dexamethason; VMP – bortezomib, melfalan, prednison6.2. Součásti léčebné strategie
Během posledních 4 let došlo k optimalizaci postavení myeloablativní léčby u MM. Správnou strategií současnosti je využívat kombinované intenzivní léčebné strategie, ve kterých má autologní transplantace stále své důležité místo, a to u nemocných do 70 let nebo vhodného biologického věku. V současnosti jsou další nové léky testovány v klinických studiích fáze I–III. Některé léky či kombinace mají překvapivé a v hematoonkologii zcela nové a vážné nežádoucí účinky. Z logiky věci vyplývá, že je optimalizace použití léků nekončící proces, který v různém rozsahu čeká každý nový účinný lék. Dlouhodobé vedlejší účinky mohou zásadně ovlivnit kvalitu života nemocných po úspěšné léčbě a toto téma přirozeně nabývá na významu s tím, jak se prodlužuje celkové přežití u MM. Zásadní problémy s neuropatií z první dekády jsou dnes významně menší, neboť nové léky tuto toxicitu zpravidla nemají. Schematicky je průběh onemocnění znázorněn na obr. 6.1.
Při rozhodování o léčbě je nutno plánovat léčbu komplexně, tedy jak léčbu protinádorovou, tak i podpůrnou a při zahajování iniciální léčby již přemýšlet nad tím, jak budeme postupovat při relapsu nemoci, jaké léky zvolíme a zda si volbou iniciální léčby nezablokujeme další kroky v budoucnosti. Platí, že autologní transplantace je základní součástí léčby vždy, kdy je to možné. Léčebná strategie dnes zahrnuje správnou a optimální volbu léčebných postupů u jedince, kterými by se mělo zvládnout celkem 5–7 aktivit onemocnění v období deseti let od zahájení léčby, bude-li to nutné.
U nově diagnostikovaných nemocných dnešní nejmodernější léčebné strategie používají vždy, pokud to jen jde, maximální možnou intenzivní léčbu s cílem dosažení lepší než konvenční (biochemické) kompletní remise (CR) s vymizením paraproteinu potvrzeným negativní imunofixací. Zbytkovou nádorovou nemoc (minimal residual disease; MRD) dnes stanovujeme pomocí průtokové cytometrie, případně pomocí sekvenování nové generace. U obou byl jednoznačně prokázán prognostický význam (Munshi, 2017).
Moderní protokoly používají intenzivní indukční sekvenční kombinované léčebné strategie, které zahrnují: komplexní indukční léčbu a udržovací léčbu.
Komplexní indukční léčba zahrnuje:
- vstupní indukční léčbu (2–6 cyklů kombinované léčby),
- myeloablativní léčbu (1–2 autologní transplantace),
- konsolidační léčbu (3–4 cykly kombinované léčby jiné než ve vstupní části indukce).
- Udržovací léčbu lenalidomidem a případně kombinacemi léků, která by měla udržet navozenou remisi díky pravděpodobnému imunomodulačnímu efektu (Ludwig, 2012).
Cíle léčby u 1.–3. relapsu mohou být díky novým možnostem významně ambicióznější než před 6 lety. Dosažení jen parciální remise by dnes mělo spíše vést ke změně režimu v 1.–3. relapsu než k pokračování léčby. U nemocných s pokročilým onemocněním jsou často cíle mnohem skromnější, postup je velmi individuální, a i dosažení stabilního onemocnění na delší dobu než 4–6 měsíců může být považováno za významný léčebný úspěch. Dlouhodobé přežití nad 10 let se dnes týká téměř poloviny nemocných s mnohočetným myelomem a je následkem možného využití nových účinných léků, které můžeme nemocným nabídnout v relapsu onemocnění (obr. 6.2) (Moreau, 2017).
6.3. Závěr
V roce 2023 je mnohočetný myelom vyléčitelný za příznivých prognostických podmínek při stanovení diagnózy a při použití komplexní intenzivní vstupní léčby vč. udržovací léčby. Mnohočetný myelom v relapsu či progresi onemocnění zpravidla není stávajícími léčebnými možnostmi vyléčitelný. Naše dostupné léčebné možnosti jsou však takové, že dokážeme zklidnit dalších 5–7 aktivit onemocnění. To je hlavním důvodem skutečnosti, že dnes asi 40 % nemocných podstupujících intenzivní léčbu žije déle než 10 let od stanovení diagnózy.
Sources
1. Barlogie B, Mitchell A, van Rhee F, et al. Curing myeloma at last: defining criteria and providing the evidence. Blood. 2014; 124 : 3043–3051.
2. Gay F, Scalabrini DR, Belotti A, et al. A randomized study of carfilzomib-lenalidomide-dexamethasone vs carfilzomib-cyclophosphamide-dexamethasone induction in newly diagnosed myeloma patients eligible for transplant. High efficacy in high - and standard-risk patients. Blood. 2017; 130 : 4541.
3. Hájek R, Adam Z, Ščudla V, et al. Diagnostika a léčba mnohočetného myelomu. Transfuze Hematol Dnes. 2012; (Suppl 1): 1–60.
4. Kumar SK, Rajkumar SV, Dispenzieri A, et al. Improved survival in multiple myeloma and the impact of novel therapies. Blood. 2008; 111 : 2516–2020.
5. Ludwig H, Durie BG, McCarthy P, et al. IMWG consensus on maintenance therapy in multiple myeloma. Blood. 2012; 119 : 3003–3015.
6. Mateos MV, Dimopoulos MA, Cavo M, et al. Daratumumab plus bortezomib, melphalan, and prednisone for untreated myeloma. N Engl J Med. 2018; 378 (6): 518–528.
7. Moreau P, San Miguel J, Sonneveld P, et al. Multiple myeloma: ESMO clinical practice guidelines for diagnosis, treatment and follow-up. Ann Oncol. 2017; 28 : 52–61.
8. Munshi NC, Avet-Loiseau H, Rawstron AC, et al. Association of minimal residual disease with superior survival outcomes in patients with multiple myeloma: a meta-analysis. JAMA Oncol. 2017; 3 : 28–35.
Labels
Haematology Internal medicine Clinical oncology
Article was published inTransfusion and Haematology Today

2023 Issue Supplementum 2
Most read in this issue
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

