-
Medical journals
- Career
Plicní lobektomie pro bronchogenní karcinom u osmdesátiletých pacientů
Authors: A. Stolz; J. Šimonek; J. Pozniak; J. Kolařík; J. Schützner; R. Lischke
Authors‘ workplace: 3. chirurgická klinika 1. LF Univerzity Karlovy a FN Motol, Praha
Published in: Rozhl. Chir., 2018, roč. 97, č. 1, s. 17-20.
Category: Original articles
Overview
Úvod:
Celosvětově dochází k prodlužování střední délky života a stárnutí populace. Cílem naší retrospektivní studie bylo analyzovat výsledky anatomických plicních resekcí pro bronchogenní karcinom u pacientů starších osmdesáti let.Metody:
Naše retrospektivní studie zahrnovala 27 pacientů, které jsme operovali v období leden 2001 až prosinec 2016.Výsledky:
V souboru bylo 17 mužů a 10 žen s průměrným věkem 81,5 let (rozmezí 80−84 let). Provedli jsme 23 lobektomií (85,1 %) a 4 bilobektomie (14,9 %). Histologicky se jednalo o adenokarcinom u 16 pacientů (59,2 %), o epidermoidní karcinom v 5 případech (18,5 %) a bronchioalveolární u 4 pacientů (14,8 %). Mezi nejčastější komorbidity patřily hypertenze (59,2 %), chronická ischemická srdeční nemoc (25,9 %). Průměrná doba hospitalizace byla 10 dní (rozmezí 6–21 dní). Celková morbidita v našem souboru byla 44,4 % a 30denní mortalita byla 3,7 % (1/27).Závěr:
Plicní lobektomii je možné provádět u osmdesátníků s přiměřenou morbiditou a mortalitou. Je nutná pečlivá předoperační evaluace pacientů pro plicní výkon. Věk sám o sobě by neměl být kontraindikací plicní resekce.Klíčová slova:
rakovina plic – lobektomie − osmdesátníciÚVOD
V průběhu posledních desetiletí dochází k prodlužování střední délky života a zvýšení podílu lidí starších osmdesáti let. Dle UZIS byla v roce 1994 střední délka života u mužů 69,5 let a 76,6 let u žen [1]. V rozmezí 20 let došlo k prodloužení střední délky života u mužů na 75,8 let a u žen na 81,7 let. Podíl lidí starších osmdesáti let byl v roce 1994 2,7 % a v roce 2014 se zvýšil na 3,9 %, což představuje nárůst o 44 % v dané věkové kategorii [2].
Bronchogenní karcinom patří mezi nejčastější maligní onemocnění v ČR a ve světě. V průběhu posledních let došlo v ČR ke změně incidence bronchogenního karcinomu. V roce 1994 byla incidence rakoviny plic u mužů 91,4 na 100 000 obyvatel a 19,7 na 100 000 obyvatel u žen [1]. V roce 2014 již tato incidence byla u mužů 80,7 na 100 000 obyvatel a u žen 39,0 na 100 000 obyvatel [2]. Z těchto čísel je patrný trend poklesu incidence bronchogenního karcinomu u mužů, ale naopak nárůst incidence tohoto onkologického onemocnění u žen. Zvýšení podílu lidí starších osmdesáti let v naší populaci se projevilo ve vzestupu incidence karcinomu plic v této věkové kategorii. V roce 1994 byla hlášena rakovina plic u mužů starších osmdesáti let ve 327 případech, u žen starších osmdesáti let ve 174 případech [1]. V roce 2014 to již bylo u mužů 484 případů a u žen 322 případů [2].
Se stárnoucí populací souvisí také velmi častý rozpor mezi věkem pacienta a jeho kondicí a celkovým zdravotním stavem [3]. Data ukazují, že celkový výsledek chirurgické terapie bronchogenního karcinomu je mnohem více ovlivněn stadiem onemocnění, předoperačním stavem pacienta a komorbiditami než věkem jako takovým [4]. To spolu s prodlužující se střední délkou života ukazuje, že pro pacienty starší osmdesáti let může být plicní resekce zvažována jako jedna z možných terapeutických možností. Chirurgická terapie je zlatým standardem a jednou z nejlepších léčebných možností bronchogenního karcinomu v časných stadiích onemocnění.
Cílem naší studie je analyzovat morbiditu a mortalitu po plicní resekci pro bronchogenní karcinom u pacientů starších osmdesáti let.
METODY
Na naší klinice jsme provedli retrospektivní analýzu plicních resekcí pro rakovinu plic. V období mezi 1. 1. 2001 a 31. 12. 2016 bylo provedeno 1310 plicních lobektomií pro nemalobuněčný plicní karcinom. Z toho bylo celkem 27 pacientů starších osmdesáti let. Mezi sledované předoperační faktory patřily: věk, pohlaví, body mass index (BMI), FEV 1 (usilovný vteřinový výdech, % náležitých hodnot), FVC (usilovná vitální kapacita, % náležitých hodnot), FEV1/ FVC. Chronická obstrukční plicní nemoc (CHOPN) byla definovaná hodnotami FEV1 <70 % náležitých hodnot a FEV1/ FVC <70 % náležitých hodnot. Kouření bylo zhodnoceno na základě dotazníku, který pacienti vyplnili před operací. Pacienty jsme rozdělili do tří skupin. Nekuřáci – pacienti, kteří nikdy nekouřili (n=15; 56 %). Bývalí kuřáci – pacienti, kteří přestali kouřit alespoň 4 týdny před operací (n=6; 22 %). Skupina kuřáků obsahovala pacienty, kteří kouřili i před operací nebo přestali do 4 týdnů před operací (n=6; 22 %). Peroperačně sledované parametry obsahovaly operační čas, typ a stranu plicní lobektomie. Pacienti byli indikováni k plicní resekci dle standardů pro rozsah plicních resekcí dle předoperačních vyšetření [5]. Všechny plicní resekce byly provedeny v selektivní plicní ventilaci s anterolaterální torakotomií. Pahýl bronchu po lobektomii byl zašitý jednotlivými stehy ve dvou vrstvách (PDS II 4-0, Ethicon), plicní žíly byly podvázané a přešité pokračujícím cévním stehem (Prolen, Ethicon). Větve plicní tepny byly dvojitě centrálně podvázané. V případě zaniklé mezilalokové štěrbiny byla štěrbina uvolněna lineárním staplerem (TCT 75, Ethicon). Před uzavřením torakotomie byla provedena toileta bronchiálního stromu odsátím bronchiální cévkou a kontrola rozvinutí plíce. Všichni pacienti kromě jednoho byli extubováni na operačním sále a přeloženi na naši jednotku intenzivní péče (JIP). Pooperační analgezie byla udržovaná pomocí zavedeného epidurálního katétru, do kterého byl aplikován do odstranění hrudního drénu kontinuálně bupivakain a fentanyl dle intenzity bolesti pacienta. Péče o hrudní drén byla standardizovaná. Hrudní drén byl odstraněn v případě, že nebyl únik vzduchu a denní odpad do drénu byl menší než 250 ml. Dechová rehabilitace začala den před operací, pokračovala pooperačně do propuštění pacienta. Rentgenový snímek plic byl proveden po operaci a dále 1. pooperační den a před odstraněním hrudního drénu. Mezi sledované pooperační komplikace patřily: plicní komplikace (pneumonie, pooperační respirační selhání, plicní embolizace, atelektáza plicní, prolongovaný únik vzduchu déle než 7 dní), kardiovaskulární komplikace (fibrilace síní, akutní infarkt myokardu), reoperace a redrenáže pro fluidotorax.
VÝSLEDKY
V období mezi roky 2001 až 2016 jsme provedli celkem 1310 plicních lobektomií pro bronchogenní karcinom. Celkem bylo v daném období operováno 27 pacientů starších osmdesáti let (Tab. 1). Do souboru bylo zařazeno 17 mužů a 10 žen. Průměrný věk pacientů v souboru byl 81,5±1,7 (rozmezí 80−84 let). Všichni pacienti měli před operací v rámci plicního vyšetření bronchoskopii, spirometrii a CT hrudníku. Celkem 8 pacientů mělo vyšetření PET/CT. Na základě předoperačních vyšetření byl klinický staging onemocnění (cTNM) následující: cIA 12 pacientů (44,4 %), cIB 8 pacientů (30 %), cIIA 4 pacienti (15 %), cIIB 3 pacienti (11,6 %). Z celkového počtu pacientů bylo možné předoperačně na základě bronchoskopie nebo punkce pod CT provést verifikaci patologického plicního procesu u 16 z nich (63 %). Mezi nejčastější komorbidity pacientů patřily hypertenze u 16 pacientů (59,2 %) a chronická srdeční ischemická nemoc u 7 pacientů (25,9 %). Průměrná doba hospitalizace byla 10,5±4,5 dne.
Table 1. Charakteristika pacientů Tab. 1: Patient characteristics 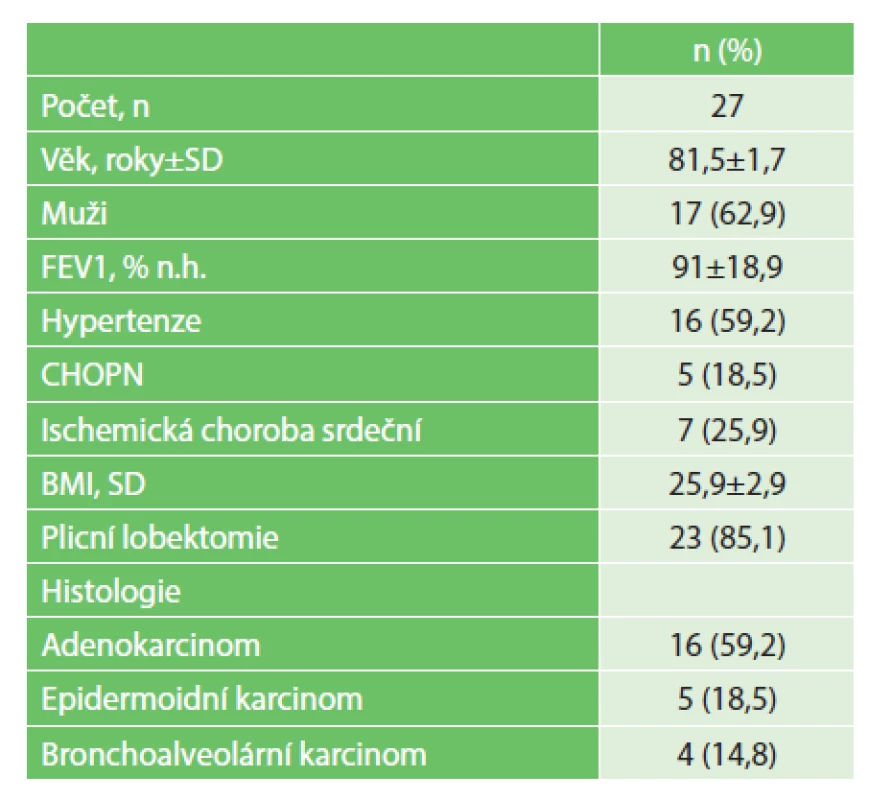
Vysvětlivky: FEV1 – usilovný výdech za 1s, n. h. – náležitých hodnot, SD – směrodatná odchylka, CHOPN – chronická obstrukční pulmonální nemoc, BMI – body mass index Table 2. Pooperační komplikace Tab. 2: Postoperative complications 
Adenokarcinom byl nejčastější histologický nález u našich pacientů (16/27; 59,2 %). Epidermoidní karcinom byl u 5 pacientů (18,5 %). Nejčastější stadium onemocnění na základě histopatologického vyšetření plicního preparátu bylo pIB u 11 pacientů (40, 7 %). Stadium pIA mělo 10 pacientů (37 %), pIIA 4 pacienti (14,9 %), pIIB 1 pacient (3,7 %). Postižení mediastinálních uzlin v stadiu pIIIA bylo u jednoho pacienta (3,7 %).
DISKUZE
Naše studie ukázala, že plicní resekce u osmdesátníků mohou být provedené s akceptovatelnou mortalitou a morbiditou (3,7 % a 44,4 %). Většina pacientů v naší studii neměla pooperační komplikaci navzdory svému pokročilému věku a komorbiditám. Navíc většina komplikací nebyla život ohrožující a většina pacientů byla propuštěna do domácího ošetření. Naše výsledky jsou v souladu s výsledky jiných studií, které se týkaly sledování pooperačních komplikací po plicních resekcích u osmdesátníků. Věk by tak neměl být jediným ukazatelem, když se zvažuje plicní resekce jako jedna z léčebných modalit pro plicní karcinom u této skupiny pacientů.
Naše výsledky jsou podobné závěrům jiných autorů. Brock v roce 2004 publikoval studii 68 plicních resekcí u osmdesátníků s 8,8% mortalitou [6]. Při multivariační analýze identifikovali T stadium onemocnění, ASA status pacienta a FEV1 méně než 1,5 litru jako faktory asociované s horším dlouhodobým přežíváním pacientů. Dominguez-Ventura v roce 2006 publikoval studii celkem 379 pacientů starších osmdesáti let s plicní resekcí pro bronchogenní karcinom [7]. Celkem 65,1 % pacientů podstoupilo lobektomii/bilobektomii a 6,6 % pacientů pneumonektomii. Morbidita byla 48 % a mortalita byla 6,3 %. Jako nezávislé rizikové faktory pooperační mortality identifikoval srdeční selhání (OR; 6,0) a akutní infarkt myokardu v anamnéze (OR; 4,3). Berry v roce 2011 publikoval analýzu 193 pacientů starších 80 let [8]. Plicní lobektomii/bilobektomii provedl u 51 % pacientů, klínovitou resekci u 40 % pacientů a pneumonektomii u 2 % pacientů. Torakotomie byla provedena u 23 % pacientů. Celková 30denní morbidita byla 47 % a 30denní mortalita 3,7 %. Jako signifikantní rizikové faktory morbidity byly při univariační analýze identifikované: větší resekce než klínovitá resekce, torakotomie a nízké FEV1. V letošním roce Feczko publikoval práci 45 pacientů starších osmdesáti let [9]. U 16 % se vyskytly těžké pooperační komplikace jako pneumonie, reoperace pro krvácení nebo infarkt myokardu. Pooperační mortalitu udával v 2,2 %. Celkové 5leté přežívání pacientů v jeho souboru bylo 52 %.
McVay v roce 2005 publikoval výsledky resekce plicního karcinomu v I. stadiu VATS (video-assisted thoracic surgery) technikou [10]. Provedl celkem 159 VATS anatomických resekcí. Pooperační komplikace byla 18 % a pooperační mortalita 1,8 %. U 2 pacientů (1 %) byla provedena konverze na klasickou torakotomii, a to z důvodu krvácení a nepřehlednosti terénu. Mun v roce 2008 publikoval studii VATS resekcí u osmdesátníků [11]. V jeho souboru 55 pacientů s I. stadiem onemocnění bronchogenního karcinomu provedl 38 VATS lobektomií a 17 sublobárních resekcí. Pooperační mortalita byla 3,6 %. Medián doby hospitalizace po těchto miniinvazivních výkonech byl 8 dní. V roce 2011 Port publikoval práci, která porovnávala VATS a lobektomii pomocí torakotomie u osmdesátníků [12]. Skupina pacientů s VATS lobektomií měla méně komplikací (35 % vs. 63 %; p=0,004) a kratší dobu hospitalizace (5 vs. 6 dní; p=0,001) než pacienti s torakotomií. U pacientů v I. stadiu onemocnění neprokázal lepší 5leté přežívání ve VATS skupině pacientů (76 % vs. 65,3 %; p=0,11).
V poslední době bylo publikováno několik prací, které porovnávaly přístup VATS a torakotomie při terapii bronchogenního karcinomu při porovnávání pooperační bolesti, morbidity a kvality života. Bendixen v roce 2016 porovnával pooperační bolestivost u obou chirurgických přístupů (VATS vs. anterolaterální torakotomie) [13]. Pacienti s VATS měli signifikantně nižší bolesti jak bezprostředně po operaci (VATS 38 % vs. TT 63 %; p=0,001), tak ve střednědobém horizontu po operaci (p=0,0001). Neprokázal snížení pooperační morbidity u skupiny pacientů s VATS. Larsen porovnával v roce 2016 pacienty s plicní lobektomií, která byla provedena přístupem VATS nebo torakotomií [14]. Skupina pacientů s VATS měla signifikantní lepší výsledky při porovnání pooperačních komplikací: méně závažné komplikace (36 % vs. 48 %; p<0,001), závažné komplikace (20 % vs. 35 %; p<0,001). Celková 30denní mortalita nebyla signifikantně rozdílná (1 % vs. 1,5 %; p=0,47).
ZÁVĚR
Závěrem lze říci, že plicní lobektomii je možné u pacientů starších osmdesáti let provést s přiměřeným rizikem. Věk sám o sobě by neměl být kontraindikací plicní resekce. Správná předoperační evaluace pacientů a zhodnocení fyzikální zdatnosti je zásadní pro snížení pooperačních komplikací [5]. V poslední době se zdá, že i tato skupina pacientů starších osmdesáti let by mohla profitovat z miniinvazivního přístupu VATS.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise.
doc. MUDr. Alan Stolz, PhD
3. chirurgická klinika 1. LF UK a FNM
V Úvalu 84
150 00 Praha 5
e-mail: alan.stolz@fnmotol.cz
Sources
1. Zdravotnická ročenka České republiky 1995. Dostupná na: http://www.uzis.cz/publikace/zdravotnicka-rocenka-ceske-republiky-1995. ISBN: 80-86100-01-4.
2. Zdravotnická ročenka České republiky 2014. Dostupná na: http://www.uzis.cz/node/7692. ISSN 1210-9991.
3. Ventuta F, Diso D, Onarati I, et al. Lung cancer in elderly patients. J Thorac Dis 2016;8:S908−14.
4. Sigel K, Bonomi M, Packer S, et al. Effect of age on survival of clinical stage I non-small-cell lung cancer. Ann Surg Oncol 2009;16 : 1912−7.
5. Brunelli A, Kim A, Berger KI, el al. Physiologic evaluation of the patient with lung cancer being considered for resectional surgery: Diagnosis and management of lung cancer, 3rd ed: American College of Chest Physicians evidence-based clinical practice guidelines. Chest 2013;143 : 166−90.
6. Brock MV, Kim MP, Hooker CM, et al. Pulmonary resection in octogenarians with stage I nonsmall cell lung cancer: a 22-year experience. Ann Thorac Surg 2004;77 : 271−7.
7. Dominguez –Ventura A, Allen MS, Cassivi SD, et al. Lung cancer in octogenarians: factors affecting morbidity and mortality after pulmonary resection. Ann Thor Surg 2006;82 : 1175−9.
8. Berry MF, Onaitis MW, Tong BC, et al. A model for morbidity after lung resection in octogenarians. Eur J Cardiothorac Surg 2011;39 : 989−94.
9. Feczko A, McKeown E, Wilson JL, et al. Assessing survival and grading the severity of complications in octogenarians undergoing pulmonary lobectomy. Can Respir J 2017. Available from: https://doi.org/10.1155/2017/6294895.
10. McVay CI, Pickens A, Fuller C, et al. VATS anatomic pulmonary resections in octogenarians. Am Surg 2005;71 : 791−3.
11. Mun M, Kohno T. Video-assisted thoracic surgery for clinical stage I lung cancer in octogenarians. Ann Thorac Surg 2008;85 : 406−11.
12. Port JL, Mirza FM, Lee PC, et al. Lobectomy in octogenarians with non-small cell lung cancer: ramifications of increasing life expectancy and the benefits of minimally invasive surgery. Ann Thorac Surg 2011;92 : 1951−57.
13. Bendixen M, Jorgensen O, Kronborg C, et al. Postoperative pain and quality of life after lobectomy via video-assisted thoracoscopic surgery or anterolateral thoracotomy for early stage lung cancer. Lancet Oncol 2016;17 : 836−44.
14. Laursen L, Petersen RH, Hansen HJ, et al. Video-assisted thoracoscopic lobectomy for lung cancer is associated with a lower 30-day morbidity compared with lobectomy by thoracotomy. Eur J Cardiothorac Surg 2016;49 : 870−5.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2018 Issue 1-
All articles in this issue
- Plastická chirurgie pokročilého věku
- Breast cancer in elderly patients over 70 years of age
- Plicní lobektomie pro bronchogenní karcinom u osmdesátiletých pacientů
- Je laparoskopická kolorektální chirurgie bezpečná i u starších pacientů?
- Tyreoidektomie u seniorů - má specifika, limity, kontraindikace?
- ERAS v kolorektální chirurgii u geriatrických pacientů
- Pankreatoduodenektomie pro karcinom pankreatu u seniorů – zkušenosti jednoho centra
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Breast cancer in elderly patients over 70 years of age
- ERAS v kolorektální chirurgii u geriatrických pacientů
- Pankreatoduodenektomie pro karcinom pankreatu u seniorů – zkušenosti jednoho centra
- Plicní lobektomie pro bronchogenní karcinom u osmdesátiletých pacientů
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

