-
Medical journals
- Career
Trend pertuse u dětí do jednoho roku života v České republice v letech 1997–2013
Authors: K. Fabiánová 1,3; H. Šebestová 2; Č. Beneš 2; J. Zavadilová 1; P. Křížová 1; B. Kříž 1,3
Authors‘ workplace: Centrum epidemiologie a mikrobiologie, Státní zdravotní ústav, Praha 1; Oddělení biostatistiky a informatiky, Státní zdravotní ústav, Praha 2; Ústav epidemiologie, 3. LF UK, Praha 3
Published in: Epidemiol. Mikrobiol. Imunol. 63, 2014, č. 4, s. 270-277
Category: Review articles, original papers, case report
Overview
Cíl práce:
Popis epidemiologické situace u dětí ve věku do jednoho roku života, které onemocněly pertusí v letech 1997–2013 v České republice.Materiál a metodiky:
Do souboru byly zařazeny děti ve věku do jednoho roku života s laboratorně potvrzeným onemocněním pertusí, které byly v období 1997–2013 registrovány prostřednictvím systému přenosných onemocnění. Celkem bylo ve vybraném období nahlášeno 265 dětí ve věku do jednoho roku života. U dětí v sledovaném souboru byla hodnocena vybraná demografická data, počet hospitalizovaných dětí a očkovací anamnéza.Výsledky:
U dětí do jednoho roku života byl od devadesátých let minulého století zaznamenán trvale stoupající trend hlášené incidence onemocnění. Nejnižší hlášená incidence pertuse u dětí do jednoho roku života byla zaznamenána v roce 1998 (1,1/100 000 obyvatel), nejvyšší v roce 2013 (31,3/100 000). V období 1997–2013 bylo v ČR prostřednictvím systému přenosných onemocnění hlášeno celkem 265 dětí ve věku do jednoho roku života s onemocněním pertusí, 128 dívek a 137 chlapců. Většina dětí ve sledovaném období onemocněla během prvních čtyř měsíců života, téměř 77 %. Z 265 dětí nebylo před začátkem onemocněním očkováno 79 %, minimálně jednou dávkou vakcíny proti pertusi bylo v době onemocnění očkováno 21 %. Hospitalizováno v souvislosti s pertusí bylo 75 % dětí. Většina dětí, téměř 81 %, byla hospitalizována s onemocněním v prvních čtyřech měsících života, respektive v šesti měsících života – 90 %.Závěry:
Během období 1997–2013 byl v České republice zaznamenán stoupající počet případů onemocnění pertusí u dětí do jednoho roku života. Většina z dětí onemocněla v prvních čtyřech měsících života a nebyla v době onemocnění očkována proti pertusi. Tato skutečnost jednoznačně podporuje důraznější doporučování „cocoon“ strategie; tedy očkování proti pertusi u nejbližších kontaktů kojence, dále posilovací „booster“ dávku pro osoby ve věku 25 let a zároveň otevírá otázku zavedení očkování těhotných.Klíčová slova:
pertuse u dětí do jednoho roku života – incidence – mortalita – hospitalizace – očkováníÚVOD
Před třiceti lety byl ve světě zaznamenán návrat pertuse ve většině vyspělých států. Dramatický nárůst případů je registrován zejména v posledních deseti letech. Hlášená onemocnění pertuse vykazují v současnosti pravidelný cyklický charakter podobně jako v předvakcinační éře, což znamená, že Bordetella pertussis stále koluje v populaci [1, 2]. Onemocnění pertusí se vyskytuje ve všech věkových skupinách; u dětí, adolescentů a dospělých. Zejména u adolescentů a dospělých má onemocnění často atypický průběh a zůstává proto nepoznáno. Právě dospělí a dospívající, zejména nejbližší příbuzní, jsou nejčastějším zdrojem onemocnění pro vnímavé kojence [3, 4]. Zvýšený výskyt osob s pertusí v populaci může vést ke zvýšení nemocnosti a úmrtnosti u dětí [5]. Děti, které mají nízký věk pro očkování nebo nejsou plně očkované třemi dávkami vakcíny proti pertusi, jsou ve vysokém riziku onemocnění a případných komplikací [6, 7]. K většině úmrtí spojených s pertusí dochází u kojenců, kteří mají nízký věk pro očkování, tedy mladších tří měsíců věku. Zvýšení nemocnosti a úmrtnosti u dětí do jednoho roku života hlášené z většiny vyspělých zemí, např. z USA, Kanady, Austrálie, Velké Británie, je alarmující [8, 9, 10, 11, 12, 13, 14, 15].
Také v České republice je od 90. let minulého století u dětí do jednoho roku života, podobně jako u celé populace, zaznamenán trvale stoupající trend hlášené incidence onemocnění pertusí. Po dlouhé době byla evidována i 4 úmrtí kojenců (v letech 2005–2009).
V předkládané práci jsou popsány vybrané epidemiologické charakteristiky 256 dětí do jednoho roku života, které onemocněly pertusí v letech 1997–2013.
MATERIÁL A METODIKA
V České republice patří pertuse k povinně hlášeným infekčním onemocněním prostřednictvím osob poskytujících péči a krajských hygienických stanic. Data o jednotlivých nemocných jsou hlášena od osob poskytujících péči územním pracovištím krajských hygienických stanic (KHS). Z KHS jsou přes informační systém přenosných nemocí EPIDAT shromažďována v Národním referenčním centru pro analýzu epidemiologických dat ve Státním zdravotním ústavu (SZÚ). Případy pertuse byly hlášeny podle surveillance onemocnění na základě klinických, laboratorních a epidemiologických kritérií. Do souboru byly zařazeny děti ve věku do jednoho roku života s laboratorně potvrzeným onemocněním pertusí, které byly v období 1997–2013 registrovány prostřednictvím systému přenosných onemocnění. Celkem bylo ve věku do jednoho roku života ve vybraném období nahlášeno 265 dětí. Věk dětí v měsících pro potřeby této práce byl stanoven podle ukončeného měsíce věku v době onemocnění.
Data o počtech zemřelých na pertusi byla převzata ze stránek Českého statistického úřadu (ČSÚ).
VÝSLEDKY
Pertuse, incidence a počet případů, pohlaví
U dětí do jednoho roku života, podobně jako v celé české populaci, byl od devadesátých let minulého století zaznamenán trvale stoupající trend hlášené incidence onemocnění pertusí.
V dlouhodobém trendu hlášené incidence pertuse u dětí do jednoho roku jsou znatelné pravidelné 3–4leté cyklické výkyvy v závislosti na epidemickém a neepidemickém roku.
Nejnižší hlášená incidence pertuse u dětí do jednoho roku života byla zaznamenána v roce 1998: incidence 1,1/100 000 představovala pouze jeden případ; jednalo se o onemocnění měsíční holčičky. Nejvyšší hlášená incidence byla evidována v roce 2013, kdy bylo hlášeno 34 případů pertuse u dětí do jednoho roku života, incidence 31,3/100 000 obyvatel.
Graph 1. Pertuse, celková incidence a incidence u dětí do 1 roku života na 100 000 obyvatel, ČR, 1997–2013 Fig. 1. Pertussis, overall incidence and incidence in children under one year of age per 100,000 population, Czech Republic, 1997–2013 
Ve sledovaném období 1997–2013 bylo nahlášeno prostřednictvím systému přenosných onemocnění 265 případů pertuse u dětí do jednoho roku života – tabulka 1.
Table 1. Pertuse, počet případů a incidence na 100 000 obyvatel, děti do 1 roku života, ČR, 1997–2013 Table 1. Pertussis, cases and incidence per 100,000 population, children under one year of age, Czech Republic, 1997–2013 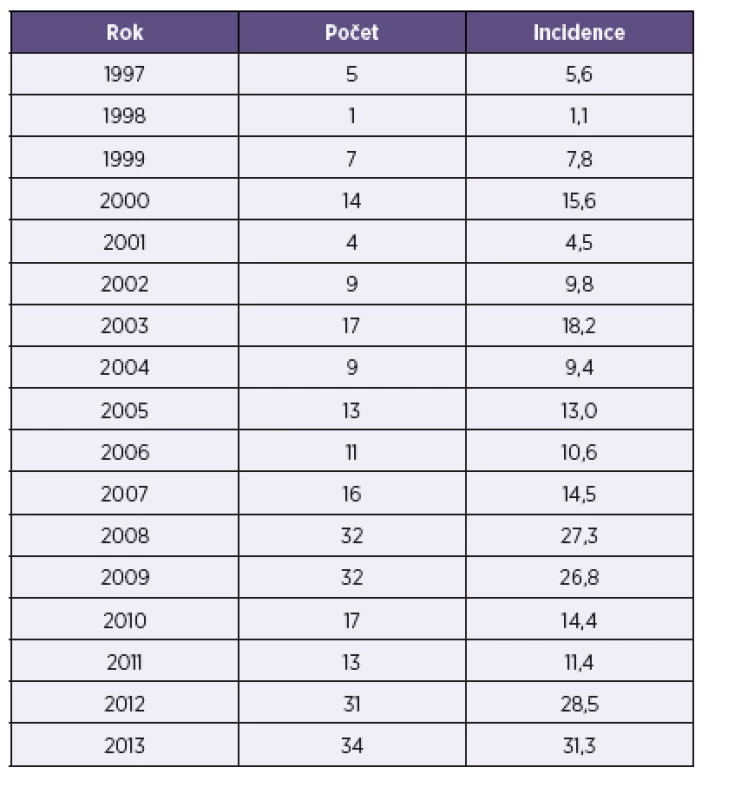
Většina dětí ve sledovaném období onemocněla během prvních čtyř měsíců života, téměř 77 % (204/265), respektive během šesti měsíců života – 87 % (231/265) – tabulka 2.
Table 2. Pertuse, počet případů do jednoho roku života, ČR, 1997–2013 Table 2. Pertussis, cases in children under one year of age, Czech Republic, 1997–2013 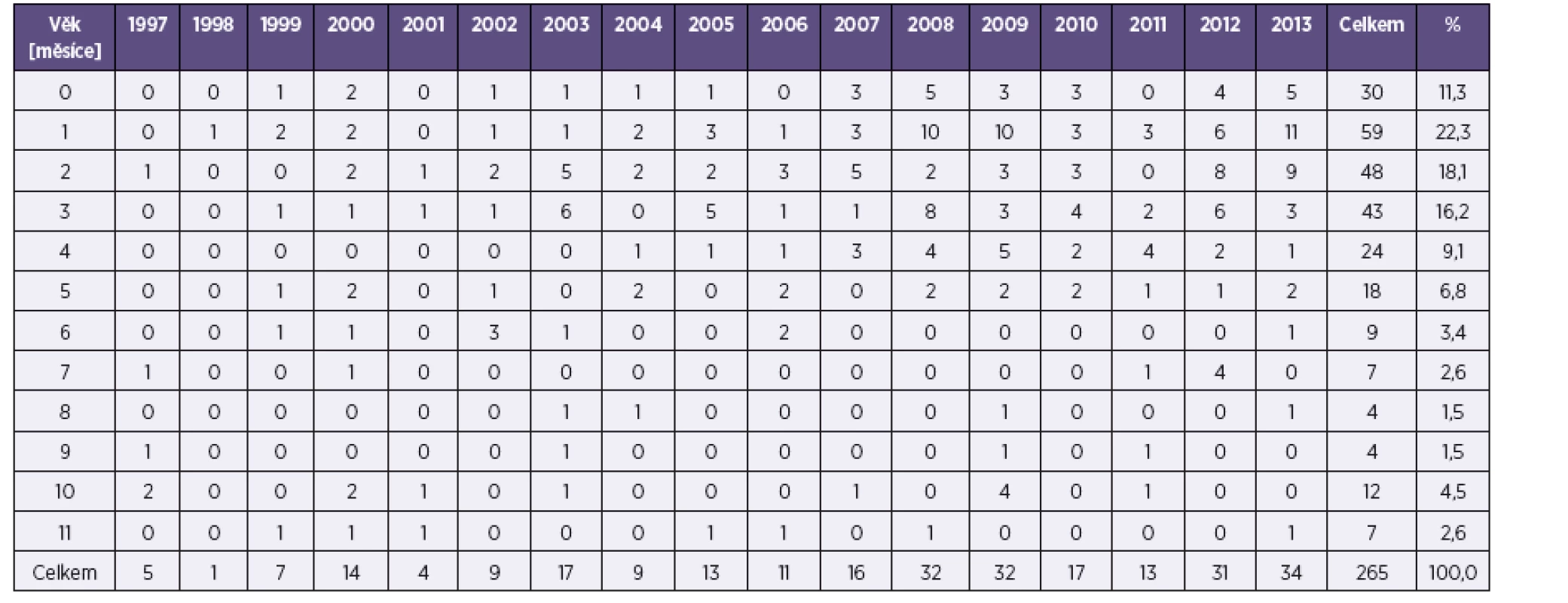
Ve skupině mírně převažoval počet chlapců nad dívkami; onemocnělo 137 (51,7 %) chlapců a 128 dívek (48,3 %) – tabulka 3.
Table 3. Pertuse, počet dívek a chlapců do jednoho roku života, ČR, 1997–2013 Table 3. Pertussis, cases in females and males under one year of age, Czech Republic, 1997–2013 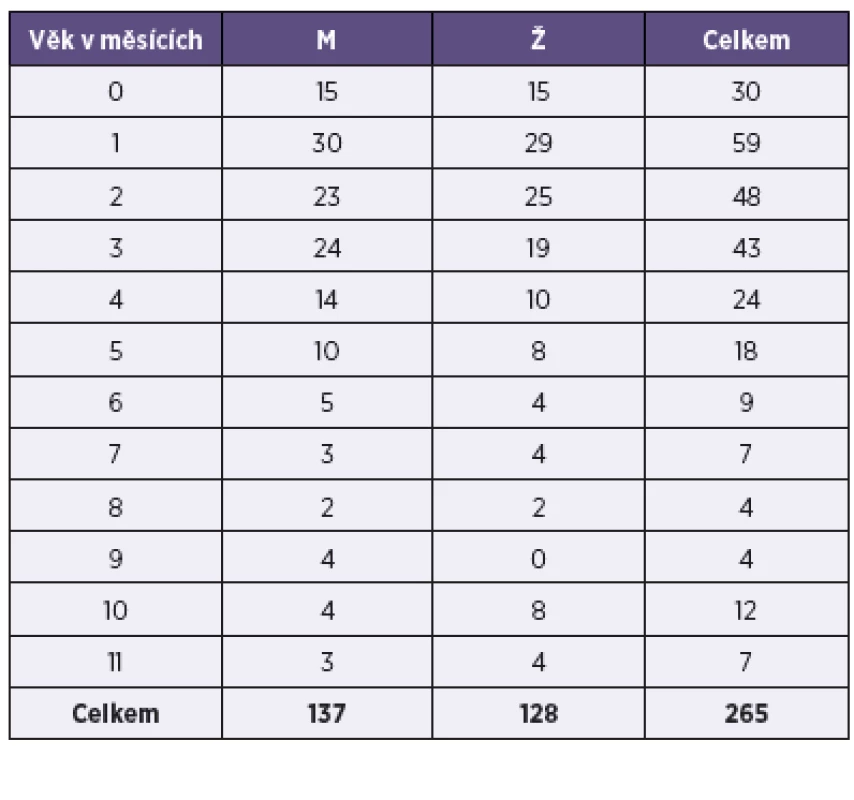
Pertuse, očkování
Ze sledovaného souboru 265 dětí nebylo před začátkem – prvními příznaky – onemocnění očkováno proti pertusi 79 % dětí (209/265) – tabulka 4. Kontraindikace očkování mělo 19 % dětí (50/265). Nejčastější kontraindikace k očkování byly neurologické, dále nízký věk nebo nedonošenost, nachlazení nebo nezhojená chránička po BCG vakcinaci.
Table 4. Pertuse, počet očkovaných a neočkovaných dětí do jednoho roku života v letech, ČR, 1997–2013 Table 4. Pertussis, cases in vaccinated and unvaccinated children under one year of age, Czech Republic, 1997–2013 
Nejvíce neočkovaných dětí ze sledované skupiny, 69 % (182/265), respektive 75 % (199/265), onemocnělo během prvních čtyř, respektive šesti měsíců.
Jednou až třemi dávkami vakcíny proti pertusi bylo před onemocněním očkováno 21 % dětí (56/265): jednou dávkou bylo očkováno 29 dětí, dvěma dávkami 9 dětí a třemi dávkami 18 dětí.
Podrobnější rozbor počtu dávek očkování, které byly dětem aplikovány před onemocněním, ukazuje, že ukončené třídávkové očkování u dětí do jednoho roku života bylo dosaženo jen u 18 z 265 sledovaných dětí – tabulka 5.
Table 5. Pertuse, počet dávek očkování u dětí do jednoho roku života před onemocněním, ČR, 1997–2013 Table 5. Pertussis, number of vaccine doses in children under one year of age administered before disease, Czech Republic, 1997–2013 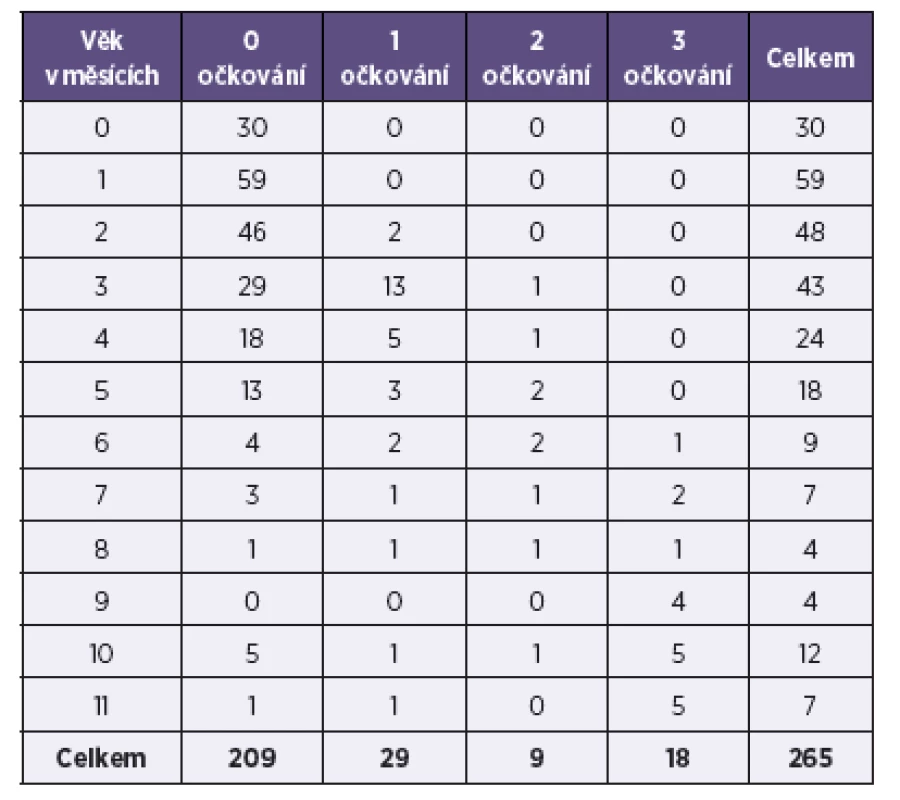
V průběhu 1.–26. týdne po očkování první dávkou postupně onemocnělo 29 dětí, z toho 6 dětí v prvním týdnu po očkování, 4 děti ve druhém týdnu, 7 dětí ve třetím týdnu, 3 děti ve čtvrtém týdnu, 5 dětí v pátém týdnu, 2 děti v šestém týdnu a po jednom dítěti ve dvacátém pátém a dvacátém šestém týdnu po očkování. Po očkování druhou dávkou vakcíny proti pertusi onemocnělo celkem 9 dětí; vždy dvě děti v prvním a třetím týdnu a pak po jednom dítěti ve čtvrtém, šestém, dvanáctém, čtrnáctém a třicátém sedmém týdnu. Po očkování třetí dávkou vakcíny proti pertusi onemocnělo v rozmezí od šestého do třicátého čtvrtého týdne 18 dětí – tabulka 6. V tabulce byly vynechány týdny s nulovým hlášením.
Table 6. Pertuse, počet týdnů, které uplynuly od posledního očkování do onemocnění, ČR, 1997–2013 Table 6. Pertussis, number of weeks from the last vaccine dose to disease, Czech Republic, 1997–2013 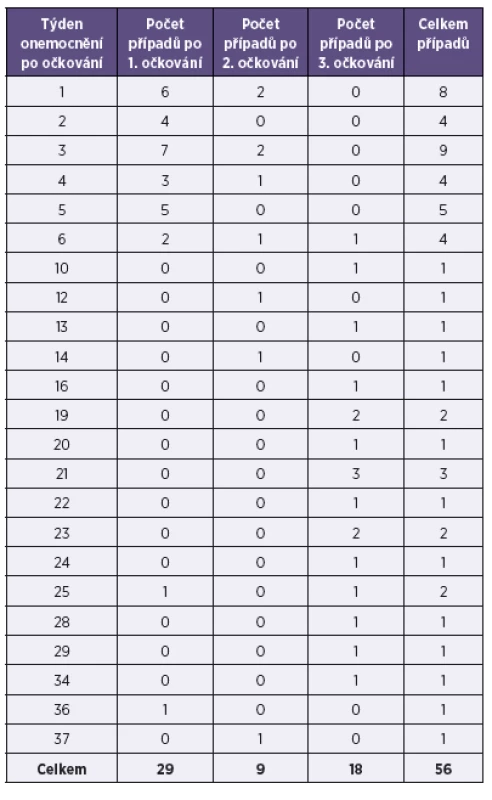
Pertuse, hospitalizace
Ve sledované skupině bylo v souvislosti s pertusí v letech 1997–2013 celkem hospitalizováno téměř 75 % dětí (198/265). V jednotlivých letech kolísal počet hospitalizovaných dětí od 55 do 100 %.
Většina dětí byla hospitalizována s onemocněním v prvních čtyřech měsících života – téměř 81 % (161 ze 198 hospita-lizovaných), respektive v šesti měsících života 90 % (180/198).
Nejvíce hospitalizovaných dětí podle jednotlivých měsíců věku bylo po ukončeném prvním měsíci života, téměř 27 % dětí (53/198) – tabulka 7.
Table 7. Pertuse, hospitalizované děti do 1 roku života podle měsíců, ČR, 1997–2013 Table 7. Pertussis, number of hospitalized children under one year of age by month, Czech Republic, 1997–2013 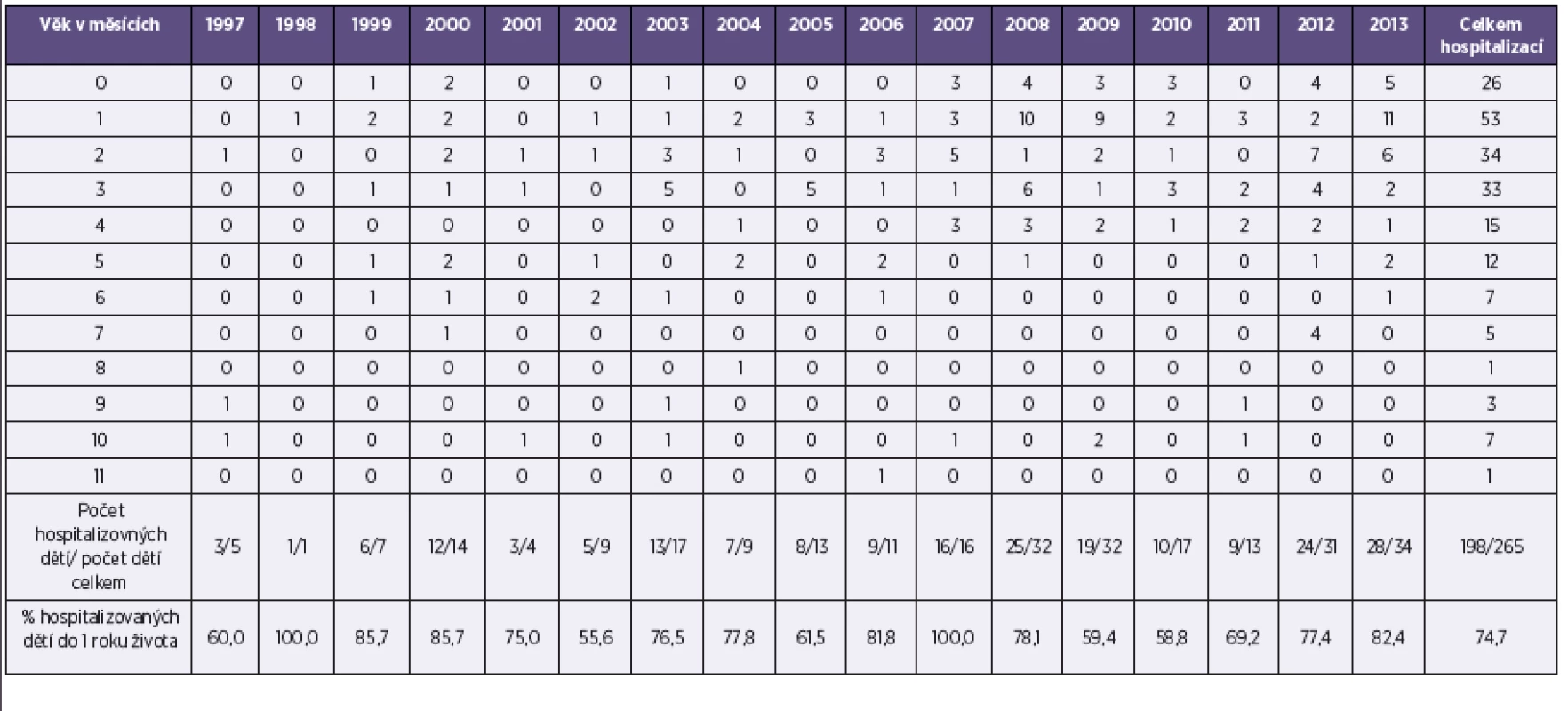
Pertuse, úmrtí
Ve sledovaném období 1997–2013 došlo v České republice ke čtyřem úmrtím dětí do jednoho roku života: v roce 2005 úmrtí měsíčního chlapce, v roce 2007 úmrtí čtyřměsíční dívky, v roce 2008 úmrtí čtyřtýdenní holčičky a v roce 2009 úmrtí dvouměsíční dívky. Tři děti nebyly očkovány proti pertusi z důvodů nízkého věku. U čtvrtého dítěte bylo zahájení očkování odloženo pro nachlazení, které však již patřilo k prvním příznakům fatálního onemocnění pertusí. Ve všech čtyřech případech byl zdrojem onemocnění člen blízké rodiny.
DISKUSE
Rozbor epidemiologických charakteristik u dětí do jednoho roku života v ČR v letech 1997–2013 prokázal stoupající trend onemocnění, který ve svém vývoji téměř kopíruje trend nemocnosti celé populace. Obdobná situace je rovněž popisována v mnoha dalších zemích, kde došlo k přechodu z celobuněčné vakcíny proti pertusi na vakcínu s acelulární pertusovou složkou. S nárůstem počtu nemocných u adolescentů a dospělých stoupá nemocnost a úmrtnost nejmenších dětí [5].
Hlášená onemocnění pertuse v různých zemích vykazují cyklický charakter, stejně jako v předvakcinační éře, což znamená, že původce onemocnění, bakterie Bordetella pertus-sis, stále koluje v populaci [1, 2]. U věkové skupiny dětí do jednoho roku života v ČR v letech 1997–2013 se v dlouhodobém trendu hlášené incidence vyskytují tří až čtyřleté epidemické cykly. Tyto cykly korespondují s dlouhodobým cyklickým trendem pertuse v celé české populaci.
Hlavním přínosem očkování proti pertusi je snížení rizika závažných průběhů onemocnění u dětí. Prioritou WHO (World Health Organization) je dosáhnout u všech dětí 90% a vyšší proočkovanosti alespoň třemi dávkami pertusové vakcíny. První dávku WHO doporučuje v 6. týdnu života, následující dvě dávky by měly být v rozestupu 4–8 týdnů, přičemž poslední dávka základního očkování by měla být aplikována do 6. měsíce věku [16]. Obecně platí, že pro ochranu před onemocněním případně před závažným průběhem onemocnění je třeba aplikovat minimálně dvě dávky vakcíny s acelulární pertusovou složkou (aP). Podle švédské studie s počtem dávek klesá incidence onemocnění v populaci dětí do jednoho roku života [17].
Od zahájení celoplošného očkování v ČR v roce 1958 bylo pětidávkové schéma očkování proti pertusi součástí očkovacího kalendáře dětí. Podle údajů poskytovaných WHO se u nás proočkovanost třemi dávkami proti pertusi minimálně v posledních deseti letech udržuje nad hranicí 97 % [18]. Začátek očkování se postupně upravoval z původních tří až pěti měsíců dítěte v roce 1958, přes 9. a 13. týden až na 9. týden života v říjnu 2010. Poslední posun v očkování byl mimo jiné vyvolán narůstajícím počtem případů pertuse v populaci a zvýšeným rizikem onemocnění pro nejmenší děti. V průběhu období 1997–2007 došlo postupně k nahrazování celobuněčné vakcíny očkovací látkou s acelulární pertusovou složkou. V roce 2007 aP vakcína zcela nahradila dosud používanou celobuněčnou očkovací látku proti pertusi.
V českém očkovacím kalendáři je stanoveno, aby první tři dávky vakcíny proti pertusi byly dětem aplikovány do jednoho roku života. Ze sledovaného souboru 265 dětí nebylo před začátkem onemocnění očkováno proti pertusi ani jednou dávkou vakcíny 209 dětí (79 %). Většina neočkovaných dětí však nedosáhla v době onemocnění věku nutného pro zahájení očkování. Kontraindikace očkování mělo 50 dětí. Nejvíce neočkovaných dětí ze sledované skupiny, celkem 75 % dětí (199), onemocnělo během rizikových prvních šesti měsíců života; podle doporučení WHO by již tyto děti měly být očkovány třemi dávkami. Podle platného znění očkovací vyhlášky by děti v našem souboru měly být poprvé očkovány mezi 9.–13. týdnem života. Od ukončeného třetího měsíce do roku života však nebylo ani jednou dávkou očkováno 74 dětí. Z 265 hlášených případů pertuse bylo 56 dětí (21 %) očkováno jednou až třemi dávkami vakcíny proti pertusi: jednou dávkou bylo očkováno 29 dětí, dvěma dávkami 9 dětí a třemi dávkami pertusové vakcíny 18 dětí. V průběhu šesti týdnů onemocnělo po prvním očkování 27 dětí, po druhém očkování 6 dětí. Lze předpokládat, že většina z těchto dětí byla očkována již v inkubační době onemocnění nebo se s onemocněním setkala v krátké době po očkování.
Onemocnění pertusí je pro nejmenší děti závažné svým průběhem a zejména možnými komplikacemi. Proto by děti měly být vždy hospitalizovány a léčeny na specializovaných pracovištích. V USA bylo hospitalizováno více než 50 % dětí do jednoho roku života, které onemocněly pertusí. Většina z hospitalizovaných dětí byla ve věku do šesti měsíců [19].
Podle vyhlášky Ministerstva zdravotnictví ČR č. 306/2012 Sb. by měl být každý případ akutní pertuse hospitalizován. Je to důležitý požadavek také z epidemiologického hlediska; včasná izolace nemocného a cílená antibiotická terapie zabrání šíření onemocnění na další osoby. Dlouhodobě je však v ČR průměrně ročně hospitalizováno s pertusí pouze 10 % osob. Malý počet hospitalizovaných osob s pertusí svědčí zejména o problematické a pozdní diagnóze onemocnění [20]. Adolescenti a dospělí se tak stávají zdrojem onemocnění pro své okolí. Onemocnění nejmenších dětí může probíhat velmi závažně, zejména do 6 měsíců věku, a jejich léčba by vzhledem k možným život ohrožujícím komplikacím měla probíhat vždy ve zdravotnickém zařízení. Závažnost onemocnění pro malé děti potvrdila v roce 2010 největší kalifornská epidemie pertuse za posledních 63 let. Hlášená nemocnost dětí do 6 měsíců byla 441,7/100 000 obyvatel, což představovalo 1257 případů, a zemřelo 10 dětí ve věku ≤ 2 měsíce [21].
V sledovaném souboru dětí v ČR ve věku do jednoho roku života bylo celkem hospitalizováno téměř 75 % dětí, nicméně v průběhu jednotlivých let docházelo k značným výkyvům v počtu hospitalizovaných dětí. U novorozenců a kojenců bývá diagnostika pertuse náročnější, protože u nich často průběh onemocnění neodpovídá typickému klinickému obrazu [22], a hrozí tak nebezpečí oddálení správné diagnózy. Časná diagnostika a terapie je v případě pertuse u malých dětí velmi důležitá. Je proto nezbytné použít k laboratornímu potvrzení pertuse u malých dětí všechny dostupné metody, zejména PCR, kultivaci, případně průkazem protilátek. V případě kultivace B. pertussis je žádoucí posílat izoláty do Národní referenční laboratoře pro difterii a pertusi Státního zdravotního ústavu Praha k další charakterizaci. Při anamnéze a diagnostice u malých dětí je nutné pátrat i po zdravotním stavu, případně onemocnění blízkých kontaktů dítěte.
Od roku 1919 byly na území bývalého Československa hlášeny ročně desítky až stovky případů úmrtí v souvislosti s pertusí. Zavedením chloramfenikolu do léčby pertuse a celoplošného očkování v padesátých letech minulého století došlo rychle k výraznému poklesu incidence a dětské úmrtnosti. Od roku 1960 do roku 1983 bylo zaznamenáno celkem 21 úmrtí v souvislosti s pertusí. Od roku 1984 do roku 2004 nebylo hlášeno žádné úmrtí. U studovaného souboru byla v průběhu 17 let registrována 4 úmrtí; v letech 2005, 2007, 2008 a 2009, kdy v souvislosti s pertusí zemřely čtyři dosud neočkované děti. Podle epidemiologického šetření byl ve všech případech zdroj onemocnění v rodině.
Sledování hladiny a dynamiky transplacentárně přenesených protilátek proti pertusi prokázalo, že ve 4. týdnu života má protilátky již pouze 21 % dětí a ve 2. měsíci života je většina dětí naprosto bez obranných látek proti onemocnění způsobeném B. pertussis. Biologický poločas pasivně získaných mateřských protilátek je totiž relativně krátký. Tato skutečnost byla jedním z důvodů posunu zahájení očkování v České republice v říjnu 2010 do 9. týdne života [23, 24, 25]. Koncentrace protilátek v pupečníkové krvi je vyšší než v krvi mateřské, což svědčí o aktivním transplacentárním přenosu. Výše hladiny protilátek a tím míra protektivity pro miminko je závislá na řadě faktorů, mimo jiné na době, která uplynula od očkování matky [26].
Významně vyšší hladiny protilátek mají novorozenci, jejichž matka byla proti pertusi očkována v graviditě [27]. V řadě zemí, například v USA, Kanadě, Velké Británii, Izraeli, Islandu, bylo od roku 2010 postupně doporučeno a zahájeno očkování těhotných žen vakcínou s acelulární pertusovou složkou se snížením množstvím antigenů (Tdap). Podle recentních studií neredukuje očkování matek po porodu a „cocoon“ strategie onemocnění pertusí u dětí do 6 měsíců věku. Očkování těhotných Tdap vakcínou v kombinaci s „cocoon“ strategií se proto doporučuje v mnoha státech jako nejúčinnější metoda, která snižuje morbiditu a mortalitu nejmenších dětí.
Vzhledem k nárůstu pertuse v České republice je nutné a nezbytné pro ochranu nejmenších dětí udržet i nadále co nejvyšší proočkovanost a zavést taková opatření, která by minimalizovala přenos pertuse na neočkované děti. Znamená to co nejlépe využít současné dostupné vakcíny proti pertusi, a tedy zahájit další preventivní opatření, ať již formou posilovací „booster“ dávky vakcíny proti pertusi pro osoby ve věku 25 let, nebo účinnou medializací „cocoon“ strategie pro blízké kontakty v okolí budoucího miminka a zároveň doporučení pro očkování těhotných jako nadějného řešení, než budou k dispozici vakcíny nové generace.
ZÁVĚR
Hlášená incidence pertuse v České republice narůstá od devadesátých let minulého století. Případy jsou evidovány ve všech věkových kategoriích. V letech 1997–2013 byl pozorován jednoznačný nárůst hlášené incidence u dětí do jednoho roku života. Většina z těchto dětí onemocněla během prvních čtyř měsíců života, proto ještě nemohlo být zahájeno očkování podle platného očkovacího kalendáře. Většina dětí byla v souvislosti s pertusí hospitalizována. V souvislosti s pertusí došlo ke čtyřem úmrtím nejmenších dětí.
Je proto nezbytné zvýšit povědomí laické a odborné veřejnosti o onemocnění a jeho závažnosti a minimalizovat všemi dostupnými prostředky přenos onemocnění na nejmenší děti.
Poděkování: Práce byla podpořena výzkumným grantem NT/14058-3Interní grantové agentury (IGA) MZ ČR. Poděkování všem, kteří se podílejí na surveillance pertuse v České republice.
Do redakce došlo dne 14. 8. 2014.
Adresa pro korespondenci:
MUDr. Kateřina Fabiánová
Centrum epidemiologie a mikrobiologie
Státní zdravotní ústav
Šrobárova 48
100 42 Praha 10
e-mail: kfabianova@szu.cz
Sources
1. Cherry JD. Epidemic pertussis in 2012 – the resurgence of a vaccine-preventable disease. N Engl J Med, 2012;367(9):785–787.
2. Mattoo S, Chery JD. Molecular pathogenesis, epidemiology, and clinical manifestations of respirátory infections due to Bordetella pertussis and other Bordetella subspecies. Clin Mikrobiol Rev, 2005;18(2):326–382.
3. Bisgard KM, Pascual FB, Ehresmann KR, Miller CA, et al. Infant pertussis: who was the source? Pediatr Infect Dis J, 2004;23(11):985–89.
4. Wendelboe AM, Njamkepo E, Bourillon A, Floret DD, et al. Transmission of Bordetella pertussis to young infants. Pediatr Infect Dis J, 2007;26(4):293–299.
5. WHO. Revised guidance on the choice of pertussis vaccines: July 2014. Wkly Epidemiol Rec, 2014; 89(30):337–344 [online]. [cit. 2014-07-30] Dostupný na www:
http://www.who.int/wer/2014/wer8930/en/. ISSN 0049-8114.
6. Baptista PN, Magalhaes VS, Rodrigues LC. The role of adults in household outbreaks of pertussis. Int J Infect Dis, 2010;14(2):e111–114.
7. Frumkin K. Pertussis and persistent cough: practical, clinical and epidemiologic issues. The Journal of emergency medicine, 2013;44(4):889–895.
8. CDC. 2012 Final Pertussis Surveillance Report. [online] [cit. 2014-08-08] Dostupný na www:
http://www.cdc.gov/pertussis/surv-reporting.html
9. CDC. 2013 Provisional Pertussis Surveillance Report. [online] [cit. 2014-08-08] Dostupný na www:
www.cdc.gov/pertussis/-surveillance-report.pdf.
10. Haberling DL, Holman RC, Paddock CD, Murphy TV. Infant and maternal risk factors for pertussis-related infant mortality in the United States, 1999 to 2004. Pediatr Infect Dis J, 2009;28 : 194–198.
11. Vitek CR, Pascual FB, Baughman AL, Murphy TV. Increase in deaths from pertussis among young infants in the United States in the 1990s. Pediatr Infect Dis J, 2003;22 : 628–634.
12. Winter K, Harriman K, Zipprich J, Schechter R, et al. California pertussis epidemic, 2010. J Pediatr, 2012;161 : 1091–1096.
13. Paddock CD, Sanden GN, Cherry JD, Gal AA, et al. Pathology and pathogenesis of fatal Bordetella pertussis infection in infants. Clin Infect Dis, 2008;47(3):328–338.
14. Van Hoek AJ, Campbell H, Amirthalingam G, Andrews N, et al. The number of deaths among infants under one year of age in England with pertussis: results of a capture/recapture analysis for the period 2001 to 2011. Eurosurveillance, 2013;18(9).
15. Swamy GK, Wheeler SM. Neonatal pertussis, cocooning and maternal immunization. Expert Rev Vaccines, 2014;1–8.
16. WHO. Pertussis vaccines: WHO position paper. Wkly Epidemiol Rec, 2010;85(40):385–400.
17. Gustafsson L, Hessel L, Storsaeter J, Olin P. Long-term follow-up of Swedish children vaccinated with acellular pertussis vaccines at 3, 5, and 12 months of age indicates the need for a booster dose at 5 to 7 years of age. Pediatrics, 2006;118;978–984.
18. WHO [online] [cit. 2014-08-08] Dostupný na www: http://apps.who.int/immunization_monitoring/globalsummary/coverages?c=CZE
19. Centers for Disease Control and Prevention. Atlanta. Pertussis (Whooping cough). [online]. [cit. 2014-08-10] Dostupný na www: http://www.cdc.gov/pertussis/clinical/complications.html
20. Fabiánová K. Pertuse a současné možnosti očkování. Vakcinologie, 2011;5(3):116-126.
21. Pertussis report 2011-04-13. California Department of Public Health, 2011 [cit. 2012-07-30] Dostupný na www: http://www.cdph.ca.gov/programs/immunize/Documents/PertussisReport2011-04-13.pdf
22. Swamy GK, Wheeler SM. Neonatal pertussis, cocooning and maternal immunization. Expert Rev Vaccines, 2014;1–8.
23. Esposito S, Bosis S, Morlacchi L, Baggi E, et al. Can infants be protected by means of maternal vaccination? Clin Microbiol Infect, 2012;18(Suppl 5):85–92.
24. Castagnini LA, Healy CM, Rench MA, Wootton SH, et al. Impact of maternal postpartum tetanus and diphtheria toxoids and acellular pertussis immunization on infant pertussis infection. CID, 2012;54(1):78–84.
25. Vysoká–Buriánová B. Pertuse – Parapertuse. Disertační práce. 1961, Praha.
26. Bechini A, Tiscione E, Boccalini S, Levi M, et al. Acellular pertussis vaccine use in risk groups (adolescents, pregnant women, newborns and health care workers): A review of evidences and recommendations. Vaccine, 2012;30(35):5179–190.
27. Gall SA, Myers J, Pichichero M. Maternal immunization with tetanus-diphtheria-pertussis vaccine: effect on maternal and neonatal serum antibody levels. American Journal of Obstetrics and Gynecology, 2011;204 : 334.e1–5.
Labels
Hygiene and epidemiology Medical virology Clinical microbiology
Article was published inEpidemiology, Microbiology, Immunology

2014 Issue 4-
All articles in this issue
- Prevalenční studie nozokomiálních nákaz ve fakultních nemocnicích v České republice
- Epidémia vírusových hepatitíd B a C u hospitalizovaných onkologických pacientov
- Trend pertuse u dětí do jednoho roku života v České republice v letech 1997–2013
- Současnost klinických studií očkovacích látek v České republice
- Epidemiologie a rizikové faktory u legionelózy
-
Infekce způsobené netyfovými sérovary salmonel na Klinice infekčních chorob
Fakultní nemocnice Brno v letech 2011–2013 – retrospektivní studie - Séroprevalence Anaplasma phagocytophilum u pacientů se suspektní lymeskou borreliózou
- Ojedinělý případ izolovaného výskytu Mycobacterium tuberculosis v perikardiálním výpotku
- Surveillance západonilské horečky u koní v České republice v letech 2011–2013
- Vstup do léčby a adherence k léčbě VHC u injekčních uživatelů drog v ČR
- Epidemiology, Microbiology, Immunology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Prevalenční studie nozokomiálních nákaz ve fakultních nemocnicích v České republice
- Séroprevalence Anaplasma phagocytophilum u pacientů se suspektní lymeskou borreliózou
- Současnost klinických studií očkovacích látek v České republice
-
Infekce způsobené netyfovými sérovary salmonel na Klinice infekčních chorob
Fakultní nemocnice Brno v letech 2011–2013 – retrospektivní studie
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

