-
Medical journals
- Career
Corneal cross-linking v liečbe keratokónusu – výsledky a komplikácie v dvojročnom sledovaní
Authors: E. Strmeňová 1,2; E. Vlková 1; L. Michalcová 1; V. Trnková 1; D. Dvořáková 1; M. Goutaib 1; J. Němec 1; A. Gerinec 2
Authors‘ workplace: Oční klinika LFMU a FN Brno, prednostka prof. MUDr. Eva Vlková, CSc. 1; Klinika Detskej oftalmológie, DFNsP Bratislava, prednosta prof. MUDr. Anton Gerinec, CSc. 2
Published in: Čes. a slov. Oftal., 71, 2015, No. 3, p. 158-168
Category: Original Article
Overview
Cieľ:
Cieľom práce bolo posúdenie zmien v hodnotách sledovaných parametrov po CXL a výskytu komplikácií v celom súbore očí pacientov a v podskupinách rozdelených podľa zvolených kritérií. Vyhodnotené boli i vzťahy parametrov medzi sebou a v čase.Metódy:
Do súboru bolo zaradených 86 očí pacientov s progresívnym keratokónusom, ktorí podstúpili CXL podľa Drážďanského protokolu v rokoch 2007–2009 na Oční klinice FN Brno.Výsledky:
V súbore sme zaznamenali po CXL signifikantné zvýšenie BCVA (počet písmen -pred výkonom 42,30 ± 10,35, 1R 44,68 ± 10,04, p < 0,01, 2R 44,44 ± 10,57, p < 0,01), SE (pred výkonom -5,95 ± 3,98D, 1R -5,27 ± 3,84D, p < 0,01, 2R -4,94 ± 3,68D, p < 0,01) a zníženie maximálneho zakrivenia rohovky (MAX - pred výkonom 50,39 ± 4,17D, 1R 49,46 ± 4,13D, p < 0,01, 2R 49,42 ± 4,14D, p < 0,01). Zmena pachymetrie meranej ultrazvukovou metódou, polymegatizmu, pleomorfizmu a hustoty endotelových buniek rohovky nebola významná.
Hodnota maximálneho zakrivenia rohovky je najdôležitejším parametrom pri odhade efektu CXL.
Najvyšší výskyt zákalu rohovky bol zaznamenaný u očí pacientov s III. štádiom keratokónusu starších ako 40 rokov, nosiacich tvrdú kontaktnú šošovku a s biomikroskopickými známkami keratokónusu na rohovke.
Zistili sme, že meranie hrúbky rohovky prístrojom Orbscan II a IOT bezkontaktnou metódou je nepresné u pacientov po CXL.Záver:
Corneal cross-linking rohovky je bezpečný a účinný výkon zastavujúci progresiu keratokónusu u 97% očí v čase 2 roky po výkone.Kľúčové slová:
keratokónus, corneal cross-linking, riboflavin, UVA žiarenie, komplikácieÚvod
Cross-linking prebieha prirodzene v tkanivách in vivo enzymatickou aj neenzymatickou cestou a v prípade rohovky je spoluzodpovedný za zvyšovanie tuhosti s pribúdajúcim vekom. U pacientov s keratokónusom je pozorované postupné spomaľovanie progresie ektázie. Fyziologický proces prirodzeného cross-linkingu v rohovke prebieha pomocou enzýmu lyzyloxidázy, ktorá transformuje aminoskupiny aminokyselín na aldehydové skupiny a tieto potom môžu reagovať medzi sebou za vzniku kovalentnej väzby (30, 25, 19).
Práve poznatok, že u pacientov s diabetes mellitus dochádza k zastaveniu progresie keratokónusu (28), viedli koncom minulého storočia Spoerla a Seilera (31) k experimentom na drážďanskej očnej klinike. Tieto pokusy boli zamerané na hľadanie vhodnej metódy na indukciu cross-linkingu v rohovke. Dospeli k zisteniu, že najvhodnejší spôsob je použitie riboflavínu a UV-A žiarenia, ktorý aktivuje prirodzenú lyzyloxidázovú cestu cross-linkingu. Takto realizovaný corneal cross-linking (CXL) má lokalizovaný efekt, relatívne krátku dobu výkonu a rohovka po liečbe zostáva priehľadná (31). Pri pokusoch na enukleovaných očiach bolo potvrdené zvýšenie tuhosti o 328 % (36). Presný mechanizmus CXL nie je doposiaľ úplne objasnený, napriek tomu dnes už mnoho štúdií z celého sveta preukázalo úspešnosť metódy v zastavení progresie ochorenia, ale najmä jej bezpečnosť (1, 3, 4, 6, 11, 14, 26, 33, 35, 37). Niektorí autori ju už zaraďujú na prvé miesto v liečebnom postupe u pacientov s progresívnym ochorením do 26 rokov (5).
Medzi najčastejšie príčiny komplikácií CXL patrí nesprávny výber pacienta (neodhalenie kontraindikácie, sprievodného ochorenia), nesprávna technika zákroku, nespolupráca pacienta, najmä z pohľadu pooperačnej starostlivosti a hygieny. Komplikácie súvisiace s CXL sú zriedkavé a publikovaná frekvencia je 1–10 %, avšak ojedinele môžu viesť až k nevyhnutnosti transplantácie rohovky (29, 18).
Komplikácie v súvislosti s corneal cross-linkingom boli popísané sterilné infiltráty a zákaly rohovky, endoteliálne zlyhanie, infekcie rohovky a medzi komplikácie liečby je možné zaradiť aj jej zlyhanie (14, 18, 19, 22).
Metodika a súbor pacientov
Do sledovaného súboru bolo zaradených 86 očí 68 pacientov, s priemerným vekom 27,70 ± 9,34 roka (rozsah 13–55 rokov), ktorí podstúpili corneal cross-linking s izotonickým roztokom riboflavínu a abráziou epitelu rohovky podľa Drážďanského protokolu (Riboflavin 0,1% + 20% Dextran T500, IROC UV-X 1000) na očnej klinike FN Brno Bohunice v období od roku 2007 do novembra 2009.
Základné indikačné kritériá boli: diagnóza keratokónusu s dokázanou progresiou maximálne za obdobie posledného roku, minimálna hrúbka rohovky viac ako 400µm meraná prístrojom Orbscan II, pacient s postačujúcim najlepšie korigovaným vízom kontaktnou šošovkou (KŠ) alebo okuliarovou korekciou (24).
Minimálna sledovacia doba bola 6 mesiacov (rozsah 6–24 mesiacov). Pacienti podstúpili pred výkonom predoperačné vyšetrenie. Všetci pacienti (u neplnoletých pacientov ich zákonný zástupca) boli riadne poučení o rizikách zákroku, jeho priebehu a pooperačnej starostlivosti a podpísali informovaný súhlas.
Predoperačné vyšetrenie, a všetky kontrolné vyšetrenia v prvom mesiaci (1M), treťom mesiaci (3M), šiestom mesiaci (6M), v jednom roku (1R) a v dvoch rokoch (2R) po CXL pozostávali z vyšetrenia nekorigovaného (UCVA) a najlepšie korigovaného vízu (BCVA) na ETDRS optotypoch na oboch očiach, stanovenia výšky vnútroočného tlaku bezkontaktnou metódou, biomikroskopického vyšetrenia predného segmentu a zadného segmentu oka aj v mydriáze, automatickej refraktometrie, stanovenia hrúbky rohovky ultrazvukom (prístroj Nidek UP-1000), vyšetrenia na prístroji ORBCSAN II s určením keratometrických hodnôt zakrivenia a pachymetrickej mapy rohovky a konfokálnej mikroskopie (Confoscan 4 semikontaktná sonda 40x).
Štatistická analýza bola vykonaná programom STATISTICA verzia 12.2 v licencii MU a programu Microsoft Office Excel 2007. Vzhľadom na nepotvrdené normálne rozloženie hodnôt boli použité na analýzu údajov neparametrické metódy (Wilcoxonov párový test, Spermanov korelačný koeficient). Štatistická významnosť testov bola hodnotená na hladine α = 0,05.
Výsledky
Vyhodnotenie zmeny najlepšie korigovanej zrakovej ostrosti (BCVA)
Na kontrole po prvom mesiaci po CXL bolo zaznamenané štatisticky signifikantné zhoršenie BCVA v priemere o viac ako 4 písmená, teda takmer o 1 riadok ETDRS optotypov. Následne v 1 roku a v 2 rokoch po CXL je signifikantné zvýšenie BCVA oproti predoperačnému stavu v priemere na oboch kontrolách o viac ako 2 písmená. Zlepšenie BCVA bolo zaznamenané u viac ako 50 % očí (54 % v 1. roku, resp. 62 % v 2. roku) a má stúpajúci trend v čase. Počet očí so znížením BCVA v čase klesá (38 % očí v 1. roku a 26 % očí v 2. roku).
Kompletné údaje sú uvedené v tab. 1 a v grafe 1.
Table 1. Vyhodnotenie zmeny najlepšie korigovanej zrakovej ostrosti (BCVA) na jednotlivých kontrolách (počet písmen). 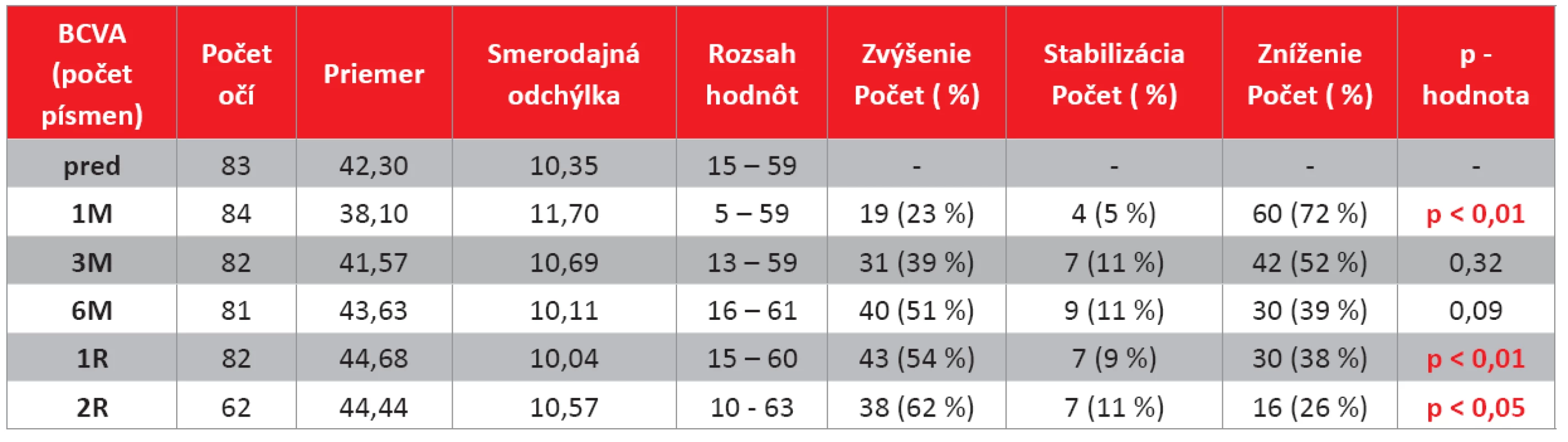
(pred – hodnota pred výkonom, 1M – 1 mesiac po výkone, 3M – 3 mesiace po výkone, 6M – 6 mesiacov po výkone, 1R – 1 rok po výkone, 2R – 2 roky po výkone). Pozn.: u niektorých pacientov nebolo možné stanoviť BCVA s okuliarovými šošovkami spoľahlivo pre vysoký astigmatizmus pri pokročilom ochorení, zmena hodnoty a významnosť bola stanovená z párových hodnôt. Graph 1. Zmena najlepšie korigovaného vízu 
Vyhodnotenie zmeny výšky vnútroočného tlaku (IOT)
Na kontrolách do 6. mesiaca po CXL nedošlo k signifikantnej zmene vnútroočného tlaku. Na kontrole v prvom roku bol zaznamenaný štatisticky signifikantný pokles vnútroočného tlaku a v druhom roku po CXL vysoko významný pokles hodnôt vnútroočného tlaku meraného bezkontaktnou metódou.
Kompletné údaje sú uvedené v tab. 2.
Table 2. Vyhodnotenie zmeny výšky vnútroočného tlaku (IOT) bezkontaktnou metódou na jednotlivých kontrolách (torr). 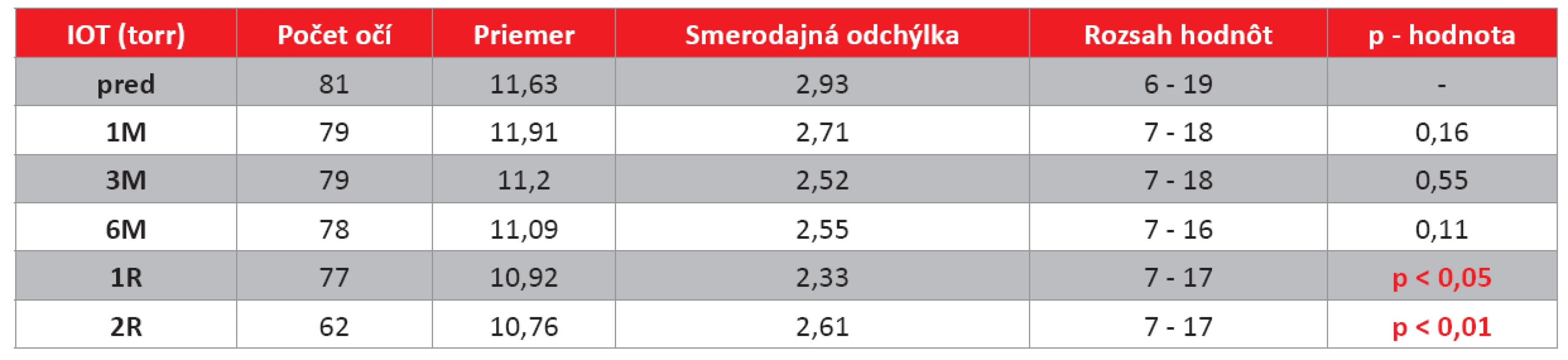
(pred – hodnota pred výkonom, 1M – 1 mesiac po výkone, 3M – 3 mesiace po výkone, 6M – 6 mesiacov po výkone, 1R – 1 rok po výkone, 2R – 2 roky po výkone). Pozn.: u niektorých pacientov nebolo možné stanoviť IOT bezkontaktnou tonometriou pre pokročilý keratokónus, zmena hodnoty a významnosť bola stanovená z párových hodnôt. Vyhodnotenie zmeny hrúbky rohovky (CCT) meranej ultrazvukovou metódou a prístrojom Orbscan II
Pachymetriu sme merali dvoma nezávislými metódami z dôvodu presnejšieho stanovenia hodnoty, vzhľadom na striktné indikačné obmedzenie Drážďanského protokolu. Túto podmienku spĺňali oči všetkých pacientov, len 1 pacient mal na prístroji Orbscan II nameranú hrúbku rohovky 395µm a UZV metódou 432 µm. Hranične štatisticky signifikantné zníženie hodnôt pachymetrie meranej UZV metódou bolo zaznamenané na 3M a 6M kontrole. Pri hodnotách hrúbky rohovky meranej prístrojom Orbscan II. bolo štatisticky vysoko významné zníženie na všetkých kontrolách po CXL.
Kompletné údaje sú uvedené v tab. 3 a v grafe 2 a 3.
Table 3. Vyhodnotenie zmeny hrúbky rohovky (CCT) meranej ultrazvukovou metódou pacientov na jednotlivých kontrolách (μm). 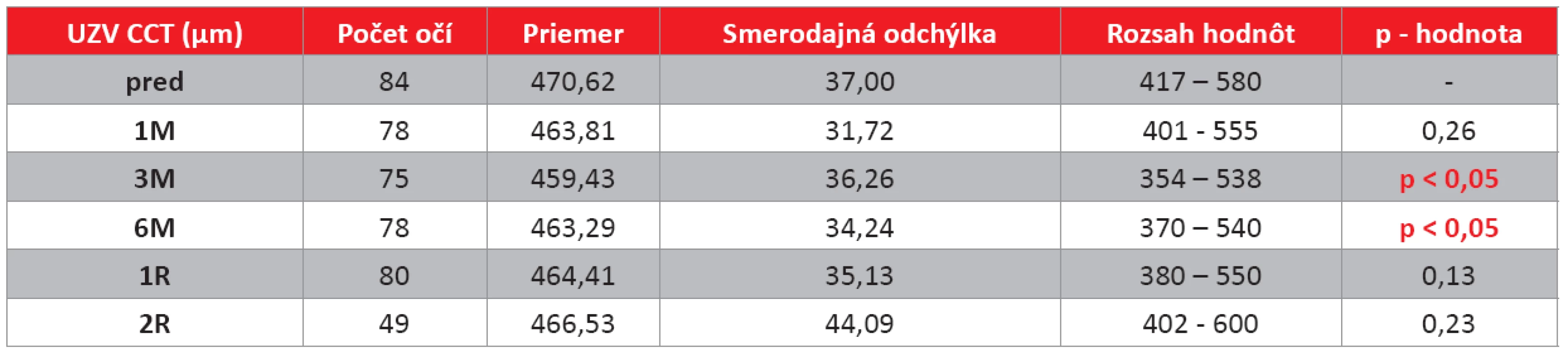
(pred – hodnota pred výkonom, 1M – 1 mesiac po výkone, 3M – 3 mesiace po výkone, 6M – 6 mesiacov po výkone, 1R – 1 rok po výkone, 2R – 2 roky po výkone). Pozn.: u niektorých pacientov nebolo možné z technických príčin stanoviť hodnotu, významnosť bola stanovená z párových hodnôt. Graph 2. Hrúbka rohovky meraná UZV metódou (μm) 
Graph 3. Hrúbka rohovky meraná prístrojom Orbscan II (μm) 
Vyhodnotenie zmeny maximálneho zakrivenia rohovky
Maximálne zakrivenie rohovky sa na 1M kontrole signifikantne zvýšilo v priemere o 0,33D a na všetkých nasledujúcich kontrolách bol zaznamenaný signifikantný pokles. Na 6M kontrole bol priemerný pokles o 0,75D, na 1R kontrole pokles o 0,93D a na 2R kontrole pokles v priemere o 0,96D. Na 1R a 2R kontrole malo pokles maximálneho zakrivenia rohovky až 83 % očí. Maximálna nameraná hodnota v súbore poklesla na 2R kontrole o viac ako 3D. Minimálna nameraná hodnota poklesla na 2R kontrole o 0,7D.
Kompletné údaje sú uvedené v tab. 5 a grafe 4.
Table 4. Vyhodnotenie maximálneho zakrivenia rohovky (MAX) na jednotlivých kontrolách (D). 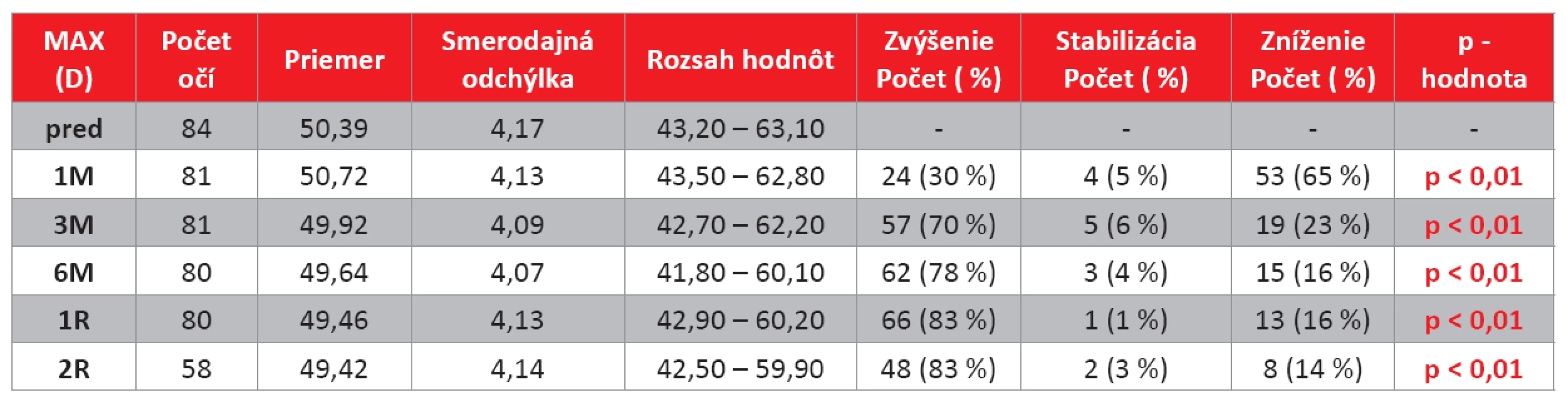
(pred – hodnota pred výkonom, 1M – 1 mesiac po výkone, 3M – 3 mesiace po výkone, 6M – 6 mesiacov po výkone, 1R – 1 rok po výkone, 2R – 2 roky po výkone). Pozn.: u niektorých pacientov nebolo možné pre pokročilý keratokónus vyšetrenie prístrojom Orbscan II realizovať, významnosť bola stanovená z párových hodnôt. Graph 4. Zmena maximálneho zakrivenia rohovky 
Vyhodnotenie zmeny hustoty, polymegatizmu, pleomorfizmu endotelových buniek
Pri všetkých troch sledovaných parametroch nebol zaznamenaný signifikantný rozdiel medzi hodnotami pred zákrokom a na jednotlivých kontrolách.
Vyhodnotenie vzájomných vzťahov sledovaných parametrov v čase pred výkonom 1 rok a 2 roky po CXL
Zistili sme, že hodnota maximálneho zakrivenia rohovky je najdôležitejším parametrom pri odhade efektu CXL, pretože najlepšie koreluje s ostatnými sledovanými parametrami v rámci jednotlivých kontrol a aj medzi kontrolami.
Vyhodnotenie výskytu zákalu rohovky v celom súbore a skupinách očí pacientov
Zákal rohovky po CXL je charakteristický vznikom po 2–3 týždňoch po CXL, lokalizovaný je v predných 2/3 strómy rohovky v centrálnej a paracentrálnej časti, čo zodpovedá oblasti strómy, kde prebehol cross-linking kolagénu. Býva jemný až stredne hustý, niekedy sú v stróme viditeľné aj vertikálne rovnobežné čiary pripomínajúce Vogtove strie, ktoré sa ale s miznutím zákalu vytrácajú (19, 22, 23, 24).
V súbore očí je viditeľný trend znižovania výskytu zákalu v čase. Maximálny výskyt bol v 3. mesiaci po CXL. Pretrvávanie zákalu po 2 rokoch bolo zaznamenané u 27 % očí.
Pre podrobnejšiu analýzu sme súbor očí rozdelili do skupín podľa zvolených charakteristík pacientov. Kritériá delenia a použité skratky skupín sú uvedené v tabuľke 6 a 7. Pri porovnaní skupín očí rozdelených podľa pohlavia (F, M)a podľa prítomnosti atopie v anamnéze (AN, AA) je výskyt zákalu rohovky na jednotlivých kontrolách porovnateľný. V skupinách rozdelených podľa veku je výskyt zákalu rohovky v 1. až 6. mesiaci porovnateľný, v 1R je najnižší v skupine očí pacientov medzi 30–39 rokom (V3), avšak na 2R kontrole je viditeľný trend zvyšovania sa výskytu zákalu s vyšším vekom. V skupinách rozdelených podľa štádia keratokónusu podľa Amsler-Krumeichovej klasifikácie (AK1-AK3) v skupinách AK1 a AK2 sa znižuje výskyt zákalu s časom a v skupine AK3 nebolo zaznamenané zníženie. V skupinách očí rozdelených podľa nosenia tvrdej kontaktnej šošovky (KCN, KCA) je na kontrolách do 6 mesiacov nižší výskyt zákalu rohovky v skupine očí pacientov nosiacich KŠ. V 6. mesiaci sa výskyt vyrovnáva a na 1R a 2R kontrole mali nižší výskyt zákalu rohovky oči pacientov nenosiacich tvrdú kontaktnú šošovku. V porovnaní skupín očí s biomikroskopickým znakom keratokónusu na rohovke (KN, KA) bol na všetkých kontrolách v skupine bez prejavu keratokónusu nižší výskyt zákalu rohovky.
Kompletné údaje sú uvedené v tab. 6 a grafe 5.
Table 5. Výskyt zákalu rohovky v celom súbore (CS) a v skupinách očí pacientov na jednotlivých kontrolách po CXL (%). 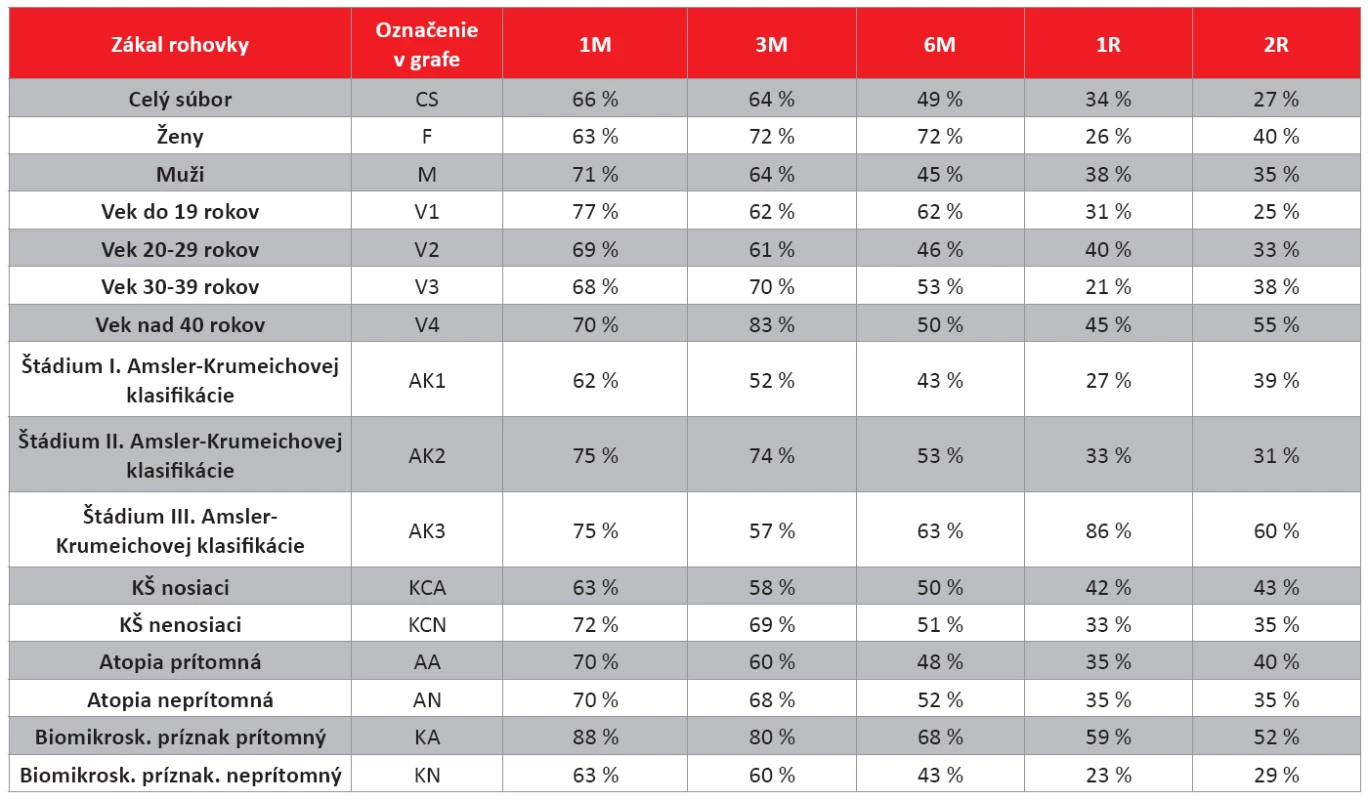
(1M – 1 mesiac po výkone, 3M – 3 mesiace po výkone, 6M – 6 mesiacov po výkone, 1R – 1 rok po výkone, 2R – 2 roky po výkone). Graph 5. Výskyt zákalu rohovky v celom súbore a v skupinách očí pacientov na jednotlivých kontrolách po CXL (%) 
Graf 5 Výskyt zákalu rohovky v celom súbore a v skupinách očí pacientov na jednotlivých kontrolách po CXL (%) (1M – 1 mesiac po výkone, 3M – 3 mesiace po výkone, 6M – 6 mesiacov po výkone, 1R – 1 rok po výkone, 2R – 2 roky po výkone) (Pozn.: grafické znázornenie tab. 6) Vyhodnotenie výskytu zákalu rohovky podľa úspešnosti CXL
Pri rozdelení očí podľa úspešnosti CXL (P, S, R1, R2) bol prítomný zákal rohovky v 1. mesiaci u 100 % očí v skupinách P a R2. Po 1 roku aj 2 rokoch bol najvyšší výskyt v skupine R2, kde sa zaznamenala najvyššia regresia maximálneho zakrivenia rohovky.
Dvaja pacienti, u ktorých bola zaznamenaná progresia ochorenia (P) podľa Kollera (14), mali obaja zákal rohovky v prvom mesiaci po CXL, v 3. mesiaci bol prítomný len u jedného pacienta. Následne v tejto skupine, až do 2-ročnej kontroly, už zákal nebol zaznamenaný, čo môže nasvedčovať, že u nich nebolo zosieťovanie kolagénu dostatočné na zastavenie progresie ochorenia.
S prihliadnutím na výsledky, by sa zákal rohovky po CXL nemusel striktne definovať len ako komplikácia liečby, ale sa jedná pravdepodobne o morfologický korelát prebehnutého zosieťovania kolagénu strómy rohovky, ktorý je výraznejší u pokročilejších štádií keratokónusu. Pretrváva aj po 2 rokoch u 36 % pacientov s úspešne prebehnutým CXL, teda u pacientov so stabilizovaným alebo zníženým maximálnym zakrivením rohovky.
Kompletné údaje sú uvedené v tab. 7 a grafe 6.
Table 6. Výskyt zákalu rohovky v skupinách očí pacientov rozdelených podľa úspešnosti CXL na jednotlivých kontrolách (%). 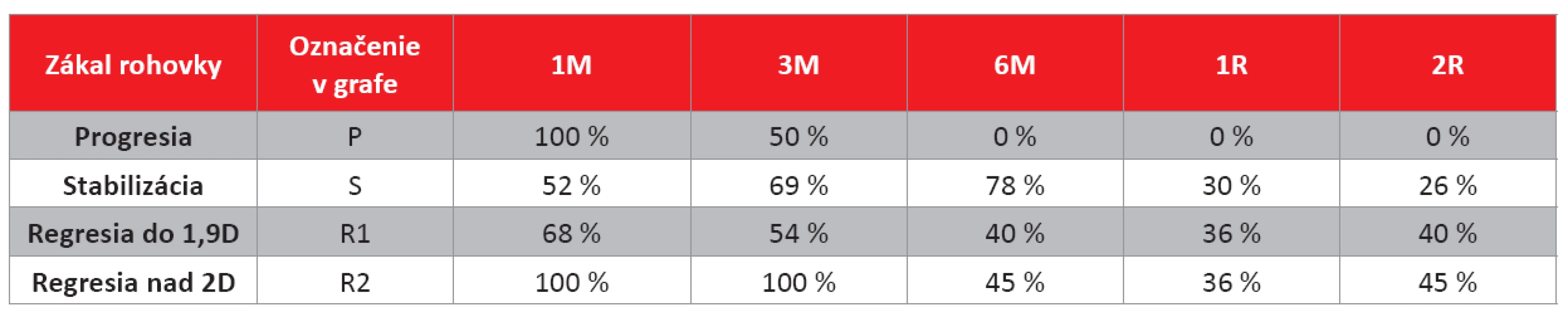
(1M – 1 mesiac po výkone, 3M – 3 mesiace po výkone, 6M – 6 mesiacov po výkone, 1R – 1 rok po výkone, 2R – 2 roky po výkone). Graph 6. Výskyt zákalu rohovky v skupinách očí pacientov rozdelených podľa úspešnosti CXL na jednotlivých kontrolách (%) 
(1M – 1 mesiac po výkone, 3M – 3 mesiace po výkone, 6M – 6 mesiacov po výkone, 1R – 1 rok po výkone, 2R – 2 roky po výkone) (Pozn.: grafické znázornenie tab. 7) Vyhodnotenie skupín očí pacientov rozdelených podľa prítomnosti zákalu rohovky 2 roky po CXL
Pri rozdelení očí pacientov do 2 skupín na základe prítomnosti zákalu rohovky 2 roky po CXL neboli zaznamenané štatisticky signifikantné rozdiely v BCVA, SE, MAX medzi skupinami. Pri porovnaní v zastúpení vekových skupín (V1–V4), bolo v skupine s prítomnosťou zákalu rohovky najmenej očí pacientov do 19 rokov (13%) a v skupine bez prítomnosti zákalu rohovky po 2R najmenej očí pacientov nad 40 rokov (13 %). V skupine, kde nebol prítomný zákal rohovky po 2R, dominovali pacienti, ktorí nemali biomikroskopické známky keratokónusu pred CXL (75 %), na rozdiel od skupiny so zákalom rohovky, kde bol pomer očí s príznakom keratokónusu a bez neho 48 % vs. 52 %, teda takmer vyrovnaný (tab. 8).
Table 7. Charakteristiky a porovnanie niektorých sledovaných parametrov očí pacientov rozdelených podľa prítomnosti zákalu rohovky 2 roky po CXL. 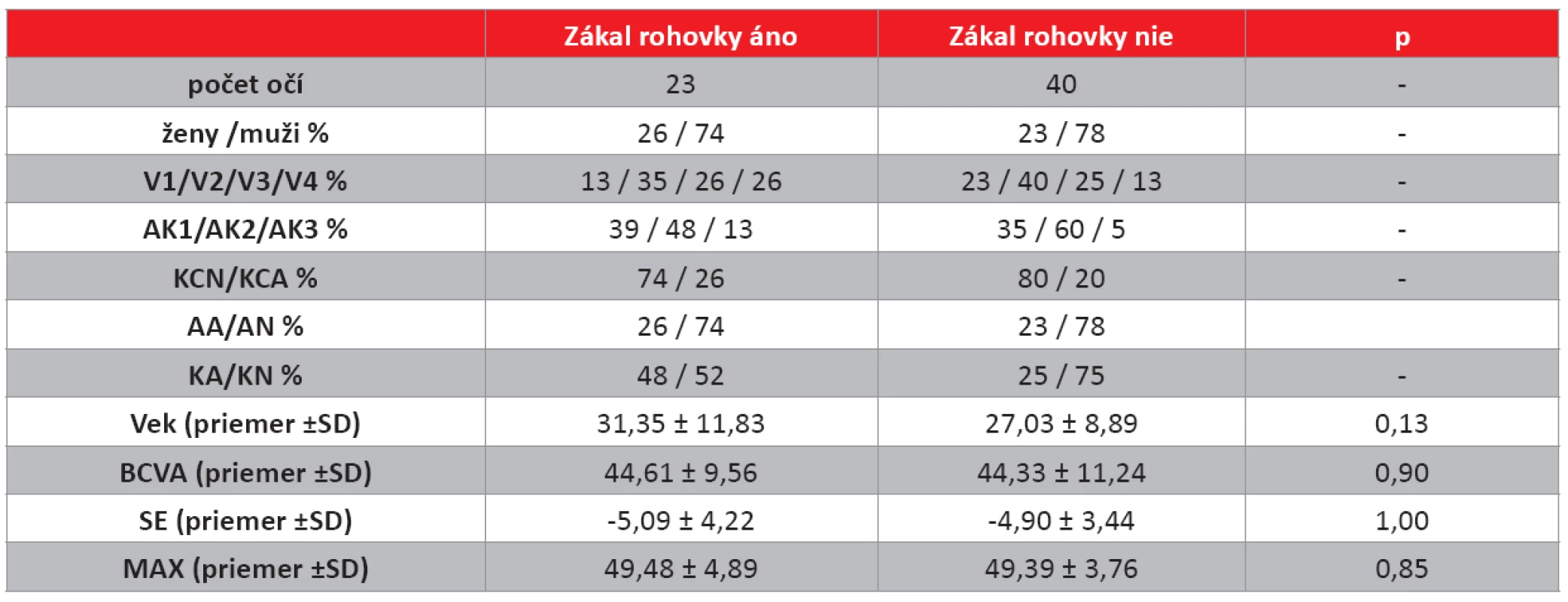
(skupiny: V1 – vek do 19 rokov, V2 – vek 20–29 rokov, V3 – vek 30–39 rokov, V4 – vek nad 40 rokov, AK1, AK2, AK3 – 1., 2., 3. štádium keratokónusu podľa Amsler-Krumeichovej klasifikácie, KCN – nenosiaci tvrdú kontaktnú šošovku, KCA – nosiaci tvrdú kontaktnú šošovku, AA – s atopiou, AN – bez atopie, KA - s príznakom keratokónusu na rohovke, KN – bez príznaku keratokónusu na rohovke; BCVA – najlepšie korigovaná zraková ostrosť, SE – sférický ekvivalent, MAX – maximálne zakrivenie rohovky). Z výsledkov vyplýva, že najväčšie riziko pretrvávania zákalu rohovky 2 roky po CXL majú pacienti po 40. roku s biomikroskopickým príznakom keratokónusu.
Vyhodnotenie výskytu iných komplikácií CXL v súbore pacientov
V sledovanom súbore očí pacientov nebol nezaznamenaný výskyt sterilných infiltrátov rohovky a ani endoteliálneho zlyhania rohovky.
Progresia ochorenia, definovaná podľa Kollera (13) ako nárast maximálneho zakrivenia rohovky o viac ako 1D, bola zaznamenaná u dvoch pacientov (3 %).
K rozvoju keratitídy s infiltrátom rohovky došlo u jedného pacienta (1 %) 13 mesiacov po CXL. Mikrobiologicky z výteru zo spojovkového vaku bol zachytený Heamophilus influenzeae a potvrdená prítomnosť HSV1 vírusu (PCR metóda). Stav rohovky sa v priebehu 5 dní rýchlo upravil po zavedení lokálnej antibiotickej liečby (levofloxacine 5 mg/ml roztoku 5x denne, ofloxacín ung 3,0 mg v 1 g masti na noc), avšak pre pozitivitu HSV1 bol pacient preliečený aj antivirotikami (anciklovir 0,15% 4x denne) po dobu 3 týždňov. Po infekcii nedošlo u pacienta k zmene BCVA, SE alebo nárastu keratometrických hodnôt a rohovka ostala bez zákalu.
Spontánne odlúčenie epitelu rohovky v rozsahu abrázie epitelu po CXL nebolo doposiaľ publikované. Zaznamenali sme ho u jedného pacienta (1 %) v 1 mesiaci po CXL. Po bandáži KŠ, lokálnej liečbe umelými slzami a preventívnej lokálnej antibiotickej liečbe (ofloxacín ung 3,0/ml roztoku 5x denne) sa rohovka reepitelizovala a stav sa už neopakoval. Pacient jeden rok po zákroku podstúpil CXL aj na druhom oku, na ktorom sa táto komplikácia neopakovala a hojenie prebehlo bez komplikácií.
Diskusia
Wollensak a kol.(37) zaznamenali signifikantné zvýšenie BCVA v 1R po CXL u 65 % očí v priemere o 1,26 riadku. Raiskup a kol.(26) v 1R popísali signifikantné zvýšenie u 73,1 % očí v priemere o 0,08 LogMAR a v 2R signifikantné zvýšenie u 81 % očí v priemere o 0,09 LogMAR. Agrawal a kol. (1) zaznamenali po 1 roku po CXL u 54 % očí nárast o viac ako 1 riadok Snellenových optotypov a u 28 % očí stabilizáciu BCVA. Vinciguerra a kol. (33) zaznamenali zlepšenie BCVA o 0,14 ± 0,08 LogMAR v 1R po CXL. Caporossi a kol. (4) popisujú zvýšenie BCVA v 1R o 1,34 ± 1,13 a v 2R po CXL o 1,93 ± 1,04 riadku na Snellenových optotypov. Asri a kol. (3) v súbore 142 očí v 1R popisujú zlepšenie BCVA u 40,0 %, stabilizáciu u 47,6 % a zhoršenie u 12 % očí. Hersh a kol. (11) zaznamenali v celom súbore po 1R od CXL signifikantný nárast BCVA z 0,35 ± 0,24 LogMAR (20/45) na 0,23 ± 0,21 LogMAR (20/34), u 21,1 % očí popísali zlepšenie BCVA o viac ako 2 riadky Snellenových optotypov a u 1,4 % očí stratu viac ako 2 riadky.
V našom súbore očí pacientov sme potvrdili predchádzajúce výsledky publikovaných štúdií a zaznamenali sme po 1M signifikantný pokles BCVA a následne významné zlepšenie po 1R a 2R po CXL, so stúpajúcim počtom očí so zlepšením v čase po zákroku. Porovnanie výsledkov je uvedené v tab. 9.
Table 8. Porovnanie zmeny najlepšie korigovanej zrakovej ostrosti (BCVA) v celom súbore pacientov po CXL s výsledkami uvádzanými v literatúre. 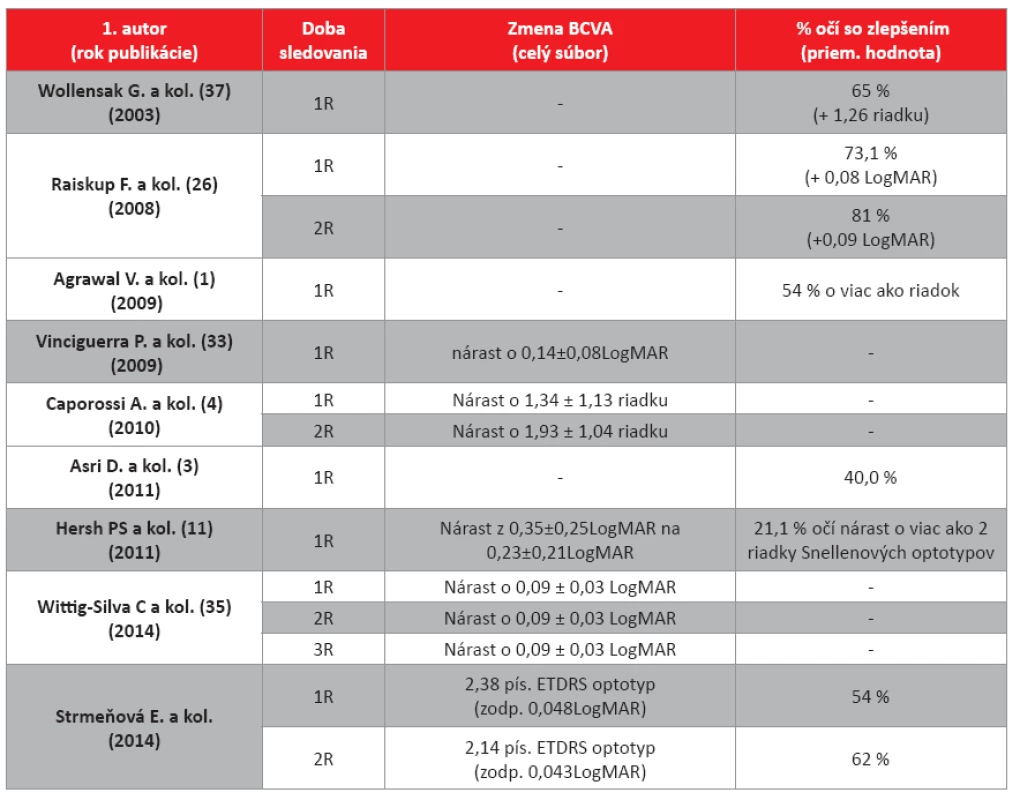
Wollensak a kol. (37) a Raiskup a kol. (26) taktiež nezaznamenali štatisticky signifikantný rozdiel medzi hodnotami IOT pred a 1R po CXL. Coskuseven a kol. (6) zaznamenali v 9. mesiaci po CXL štatisticky významné zvýšenie IOT z 9 ± 2 torr na 11 ± 2 torr. WittigSilva a kol. (35) popísali signifikantný pokles IOT meraného Goldmanovou aplanačnou tonometriou o 1,50 ± 0,44 torr 3 roky po CXL. Pokles hodnoty takto meraného IOT bol aj na 1R a 2R kontrole, ale nebol štatisticky významný. Pri meraní IOT prístrojom Tono-Pen nezaznamenali signifikantnú zmenu do 3 rokov po CXL.
V sledovanom súbore očí nedošlo do 6M po CXL k zmene IOT, ale po 1R bol zaznamenaný signifikantný pokles hodnôt a v 2R už vysoko významný signifikantný pokles hodnôt IOT meraného bezkontaktnou metódou.
Z výsledkov publikovaných štúdií vyplýva, že meranie vnútroočného tlaku rôznymi metódami a jeho hodnotenie u pacientov po CXL môže byť problematické nielen pre zníženú hrúbku rohovky pri keratokónuse, ale aj pre zmeny v rigidite rohovky. V budúcnosti bude potrebná realizácia komplexnej štúdie hodnotiacej rôzne metódy merania vnútroočného tlaku v tejto skupine pacientov, aby sa predišlo poškodeniu zrakového nervu glaukómovým ochorením. V súčasnosti je preto nevyhnutné dôsledné a pravidelné sledovanie zrakového nervu u pacientov po CXL, pretože skríningové meranie vnútroočného tlaku je podľa doterajších výsledkov štúdií nepresné.
Caporossi a kol. (4) popisujú meranie nižších hodnôt pachymetrie po CXL prístrojom Orbscan II v porovnaní s meraním hrúbky rohovky ultrazvukom, konfokálnou mikroskopiou alebo s OCT. Pri meraní hrúbky rohovky UZV metódou a konfokálnou mikroskopiou nezaznamenali signifikantné rozdiely medzi hodnotami pred CXL a hodnotami na jednotlivých kontrolách. Agrawal a kol. (1) taktiež nezaznamenali signifikantnú zmenu hrúbky rohovky meranú UZV metódou v 1R po CXL. Wittig-Silva a kol. (36) pri hodnotení zmeny hrúbky rohovky meranej ultrazvukom nezaznamenali významnú zmenu na 1R, 2R a 3R kontrole a pri meraní hrúbky rohovky prístrojom Orbscan zaznamenali signifikantný pokles na všetkých kontrolách do 3 rokov od CXL.
V našom súbore očí sme taktiež merali hrúbku rohovky dvoma nezávislými metódami. Hraničné štatisticky významné zníženie hodnoty pachymetrie meranej UZV metódou bolo zaznamenané na 3M a 6M kontrole. V ďalších kontrolách nebol rozdiel medzi predoperačnou hodnotou a kontrolou. Pri meraní hrúbky rohovky prístrojom Orbscan II. sme vo všetkých kontrolách zaznamenali signifikantný pokles. Na 1M kontrole bola minimálna hodnota 4 µm a na 3M 29 µm, čo nemôže byť reálna hodnota pachymetrie.
Z našich súčasných aj už publikovaných výsledkov (34) a aj pozorovaní ostatných autorov (1, 4, 34) vyplýva, že po CXL nie je vhodné určovať hrúbku rohovky prístrojom Orbscan II pre nepresnosť merania.
Wollensak a kol. (37) popisujú regresiu hodnoty maximálneho zakrivenia rohovky v 1R po CXL u 70 % očí v priemere o 2,01D, stabilizáciu zaznamenali u 22 % a progresiu u 5 % očí. Raiskup a kol. (26) zaznamenali u 54 % očí na 2R kontrole zníženie maximálneho zakrivenia v priemere o 1,91D a stabilizáciu (± 0,5D) u 35 % očí. Agrawal a kol. (1) zaznamenali pokles maximálneho zakrivenia rohovky u 54 % očí v priemere o 2,47D a stabilizáciou u 38 % očí. Koller a kol. (14) sledoval v štúdii 155 očí po CXL sploštenie rohovky, ktoré si definoval ako zníženie maximálneho zakrivenia rohovky o 1D. U 13 % očí zaznamenal sploštenie rohovky viac ako 2D, u 60,3 % očí sa nezmenilo MAX a u 2 % očí zaznamenal progresiu. Asri a kol. (3) popísali pokles MAX o viac ako 2D u 21,3 % očí. Hersh a kol. (11) zaznamenali pokles MAX o viac ako 2D u 31 % očí a nárast o viac ako 2D u 4,2 % očí. WittigSilva a kol. (35) dokázali signifikantný pokles maximálneho zakrivenia rohovky v 1R o 0,72 ± 0,15D, 2R o -0,96 ± 0,16 a 3R -1,03 ± 0,19D.
V našom súbore očí pacientov sme zaznamenali v 1M po CXL signifikantné zvýšenie a následne od 6M bolo významné zníženie maximálneho zakrivenia rohovky.
Naše výsledky potvrdzujú zistenia autorov už publikovaných prác, že po CXL dochádza k stabilizácii, resp. až k poklesu keratometrických hodnôt u väčšiny očí. Porovnanie výsledkov je uvedené v tab. 10.
Table 9. Porovnanie zmeny maximálneho zakrivenia rohovky (MAX) pacientov po CXL s výsledkami uvádzanými v literatúre. 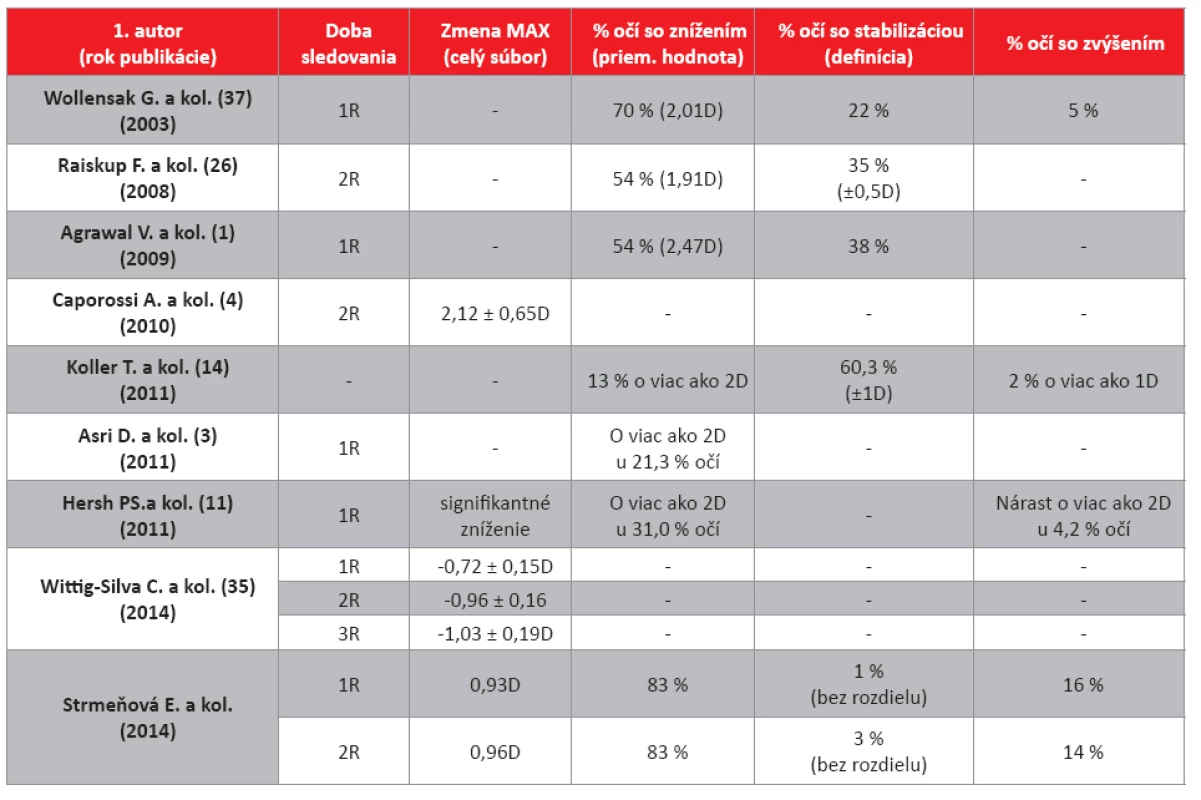
Wollensak a kol. (37) po 1R a Caporossi a kol. (4) do 2 rokov, Coskunseven a kol. (6) po 9 mesiacoch a Wittig-Silva a kol. (35) do 3 rokov po CXL nezaznamenali signifikantnú zmenu hustoty endotelových buniek, tak ako to bolo v našom súbore očí pacientov.
V našom súbore taktiež nedošlo k signifikantnej zmene hustoty ani k zmene polymegatizmu a pleomorfizmu endotelových buniek do 2 rokov po CXL.
Raiskup a kol. (26) nezaznamenali v 6-ročnom sledovaní 241 očí 130 pacientov po CXL pre progresívny keratokónus komplikácie ako endoteliálne zlyhanie alebo kataraktu. Zlyhanie liečby popisujú u 2 pacientov s neurodermatitídou a progresia ochorenia bola v čase zhoršenia klinického obrazu neurodermatitídy. U oboch bol CXL následne zopakovaný bez komplikácií. Caporossi a kol. (4) v sledovaní pacientov 2 roky po CXL popisuje stromálny edém u 70 % pacientov do 30 dní po CXL, dočasný zákal rohovky u 9,8 % prípadov. Iné komplikácie do dvoch rokov po výkone nezaznamenali. Vinciguerra a kol. (33) nezaznamenali vážne lokálne ani celkové komplikácie v súvislosti s CXL. Zákal rohovky v 1. mesiaci malo 12,7 % očí. Wittig-Silva a kol. (35) v súbore 46 očí zaznamenali u jedného oka 1 mesiac po CXL edém strómy rohovky s malým infiltrátom a u jedného oka 2 dni po CXL subepiteliálny infiltrát zo známkami zápalu v prednej očnej komore. Koller a kol. (13) zistili na súbore 105 očí, že pri úprave indikačných kritérií na pacientov mladších ako 35 rokov s maximálnym zakrivením rohovky do 58D klesá počet komplikácií definovaných ako strata najlepšie korigovanej zrakovej ostrosti a zvýšenie maximálneho zakrivenia rohovky pod 1 %. Zaznamenali sterilné infiltráty u 7,6 % očí a stromálne jazvenie u 2,9 % očí, avšak nepodarilo sa im identifikovať predikčný parameter týchto komplikácií. Vinciguerra a kol. (32), Arora a kol. (2) a Kankariya a kol. (12) nezaznamenali u pediatrických pacientov, ktorí podstúpili CXL podľa Drážďanského protokolu žiadne závažné komplikácie. Väčšina publikovaných závažných komplikácií u pacientov po CXL sú vo forme kazuistík (7, 9, 15, 16, 20, 21, 27, 30, 38, 39).
V našom súbore 86 očí sme nezaznamenali do 2R po CXL závažné komplikácie. Po 2 rokoch malo zákal rohovky 27 % očí, u dvoch očí (3 %) sme zaznamenali po 2R progresiu ochorenia, teda zvýšenie hodnoty maximálneho zakrivenia rohovky o viac ako 1D. Naše výsledky sú porovnateľné s publikovanými prácami.
Záver
V sledovanom súbore očí sme zaznamenali 1R a 2R po CXL signifikantné zvýšenie BCVA a zníženie všetkých keratometrických hodnôt, čím sme potvrdili úspešnosť CXL ako liečby progresívneho keratokónusu. Zmena pachymetrie meranej ultrazvukovou metódou, polymegatizmu, pleomorfizmu a hustoty endotelových buniek rohovky nebola v 1R a v 2R signifikantná. Zistili sme, že meranie hrúbky rohovky prístrojom Orbscan II a IOT bezkontaktnou metódou je nepresné u pacientov po CXL.
Najvyšší výskyt zákalu rohovky po 2 rokoch po CXL bol zaznamenaný u očí pacientov s III. štádiom keratokónusu podľa Amsler – Krumeichovej klasifikácie, starších ako 40 rokov, ktorí nosili tvrdú kontaktnú šošovku pred výkonom a mali biomikroskopické príznaky keratokónusu na rohovke.
Na základe našich výsledkov sme potvrdili, že CXL je účinný a bezpečný zákrok bez významných nežiadúcich účinkov lokálnych, alebo celkových.
Autori článku prehlasujú, že vznik odborného článku, jeho publikovanie a zverejnenie nie je predmetom stretu záujmov a nie je podporené žiadnou farmaceutickou firmou.
MUDr. Eva Strmeňová
DFNsP Bratislava
Klinika detskej oftalmológie
Limbová 1
833 40 Bratislava
e-mail: kuchynarova@gmail.com
Do redakce doručeno dne 28. 8. 2014
Do tisku přijato dne 10. 4. 2015
Sources
1. Agrawal, V., B.: Corneal collagen cross-linking with riboflavin and ultraviolet – a light for keratoconus: results in Indian eyes. Indian J Ophthalmol, 2009 Mar-Apr;57(2): 111–4.
2. Arora, R., Gupta, D., Goyal, J., L. et al.: Results of corneal collagen cross-linking in pediatric patients. J Refract Surg, 2012 Nov; 28(11): 759–62.
3. Asri, D., Touboul, D., Fournié, P. et al.: Corneal collagen crosslinking in progressive keratoconus: multicenter results from the French National Reference Center for Keratoconus. J Cataract Refract Surg, 2011; 37: 2137–2143.
4. Caporossi, A., Mazzotta, C., Baiocchi, S. et al.: Long-term results of riboflavin ultraviolet a corneal collagen cross-linking for keratoconus in Italy: the Siena eye cross study. Am J Ophthalmol, 2010; 149: 585–5935. Caporossi, A., Mazzotta, C., Baiocchi, S. et al.: Age-Related Long-Term Functional Results after Riboflavin UV A Corneal Cross-Linking. J Ophthalmol, 2011; 2011 : 608041.
6. Coskunseven, E., Jankov, M., R 2nd, Hafezi, F.: Contralateral eye study of corneal collagen cross-linking with riboflavin and UVA irradiation in patients with keratoconus. J Refract Surg, 2009; 25: 371–376.
7. Eberwein, P., Auw-Hädrich, C., Birnbaum, F. et al.: Corneal melting after cross-linking and deep lamellar keratoplasty in a keratoconus patient. Klin Monbl Augenheilkd, 2008 Jan; 225(1): 96–8.
8. Elksheikh, A., Wang, D., Brown, M. et al.: Assessment of corneal biomechanicla properties and their variation with age. Curr Eye Res, 2007 Jan; 32(1):11.
9. Gokhale, N., S.: Corneal endothelial damage after collagen cross-linking treatment. Cornea 2011 Dec; 30(12): 1495–8.
10. Greenstein, S., A., Fry, K., L., Bhatt, J. et al.: Natural history of corneal haze after collagen crosslinking for keratoconus and corneal ectasia: Scheimpflug and biomicroscopic analysis. J Cataract Refract Surg, 2010 Dec; 36(12): 2105–14.
11. Hersh, P., S., Greenstein, S., A., Fry, K., L.: Corneal collagen crosslinking for keratoconus and corneal ectasia: One-year results. J Cataract Refract Surg, 2011 Jan; 37(1): 149–60.
12. Kankariya, V., P., Kymionis, G., D., Diakonis, V., F. et al.:.
Management of pediatric keratoconus – Evolving role of corneal collagen cross-linking: An update. Indian J Ophthalmol. Aug 2013; 61(8): 435–440.
13. Koller, T., Mrochen, M., Seiler, T.: Complication and failure rates after corneal crosslinking. J Cataract Refract Surg, 2009 Aug; 35(8): 1358–62.
14. Koller, T., Pajic, B., Vinciguerra, P.: Flattening of the cornea after collagen crosslinking for keratoconus. J Cataract Refract Surg, 2011 Aug; 37(8): 1488–92.
15. Koppen, C., Vryghem, J., C., Gobin, L. et al.: Keratitis and corneal scarring after UVA/riboflavin cross-linking for keratoconus. J Refract Surg, 2009 Sep; 25(9): S819–23.
16. Kymionis, G., D., Portaliou, D., M., Bouzoukis, D., I. et al.: Herpetic keratitis with iritis after corneal crosslinking with riboflavin and ultraviolet A for keratoconus. J Cataract Refract Surg, 2007 Nov; 33(11): 1982–4.
17. Mazzotta, C., Balestrazzi, A., Baiocchi, S. et al.: Stromal haze after combined riboflavin-UVA corneal collagen cross-linking in keratoconus: in vivo confocal microscopic evaluation. Clin Experiment Ophthalmol, 2007 Aug; 35(6): 580–2.
18. Meek, K., M., Hayes, S: Corneal cross-lining – a rewiew. Ophthalmic Physiol, Opt 2013, 33, 78–93.
19. O’Brart, D., P., S.: Corneal collagen cross-linking: A review. J Optom,(2014), in press.
20. Pérez-Santonja, J., J., Artola, A., Javaloy, J. et al.: Microbial keratitis after corneal collagen crosslinking. J Cataract Refract Surg, 2009 Jun; 35(6): 1138–40.
21. Pollhammer, M., Cursiefen, C.: Bacterial keratitis early after corneal crosslinking with riboflavin and ultraviolet-A. J Cataract Refract Surg, 2009 Mar; 35(3): 588–9.
22. Raiskup, F., Spoerl, E.: Corneal Crosslinking with Riboflavin and Ultraviolet A. Part II. Clinical Indications and Results. Ocul Surf, 2013 Apr; 11(2): 93–108.
23. Raiskup, F., Hoyer, A., Spoerl, E.: Permanent Corneal Haze After Ribofl avin - UVA-induced Cross-linking in Keratoconus. J Refract Surg, 2009 Sep; 25(9): S824–8.
24. Raiskup, F.: Crosslinking pomocou riboflavínu a UVA žiarenia pri ektatických degeneráciách rohovky. In Rozsíval et al. Trendy soudobé oftalmologie 5, 1. vydanie, Praha, Česká republika: Galen; 2008, pp 62–81.
25. Raiskup, F., Spoerl, E.: Corneal crosslinking with riboflavin and ultraviolet A. I. Principles. Ocul Surf, 2013 Apr;11(2): 65–74.
26. Raiskup-Wolf, F., Hoyer, A., Spoerl, E. et al.: Collagen crosslinking with riboflavin and ultraviolet-A light in keratoconus: long-term results. J Cataract Refract Surg, 2008; 34: 796–801.
27. Rama, P., Di Matteo, F., Matuska, S. et al.: Acanthamoeba keratitis with perforation after corneal crosslinking and bandage contact lens use. J Cataract Refract Surg, 2009 Apr; 35(4): 788–91.
28. Sady, C., Khosrof, S., Nagaraj, R.: Advanced Maillard reaction and crosslinking of corneal collagen in diabetes. Biochem Biophys Res Commun, 1995; 214 : 793–7.
29. Seiler, T.,G., Schmidinger, G., Fischinger, I. et al.: Komplikationen der Vernetzung der Hornhaut. Ophthalmologe, 2013, 110(7): 639–644.
30. Sharma, A., Nottage, .J., M., Mirchia, K. et al.: Persistent corneal edema after collagen cross-linking for keratoconus. Am J Ophthalmol, 2012 Dec; 154(6): 922–926.e1.
31. Spoerl, E., Huhle, M., Seiler, T.: Induction of cross.links in cornela tissue. In: Exp Eye Res, 1998, 66, p. 97–103.
32. Vinciguerra, P., Albé, E., Frueh, B., E. et al.: Two-year corneal cross-linking results in patients younger than 18 years with documented progressive keratoconus. Am J Ophthalmol, 2012 Sep; 154(3): 520–6.
33. Vinciguerra, P., Albè, E., Trazza, S. et al.: Refractive, topographic, tomographic, and aberrometric analysis of keratoconic eyes undergoing corneal cross-linking. Ophthalmology, 2009 Mar; 116(3): 369–78.
34. Vlková, E., Loukotová, V., Hlinomazová Z. et al.: The dynamics of corneal topography and pachymetry after riboflavin-UVA corneal collagen crosslinking. In Book of abstract XXVI. Congress of the ESCRS. 2008.
35. Wittig-Silva, C., Chan, E., Islam, F. et al.: A randomized, controlled trial of corneal collagen cross-linking in progressive keratoconus: three-year results. Ophthalmology, 2014 Apr; 121(4): 812–21.
36. Wollensak, G., Spoerl, E., Seiler, T.: Stress–strain measurements of human and porcine corneas after riboflavin ⁄ ultraviolet - A-induced cross-linking. J Cataract Refract Surg, 2003 Sep; 29(9): 1780–5.
37. Wollensak, G., Spoerl, E., Seiler, T.: Riboflavin/Ultraviolet-A-induced collagen crosslinking for the treatment of keratococnus. Am J Ophthalmol, 2003; 135: 620–627.
38. Yuksel, N., Bilgihan, K., Hondur, A., M.: Herpetic keratitis after corneal collagen cross-linking with riboflavin and ultraviolet-A for progressive keratoconus. Int Ophthalmol, 2011 Dec; 31(6): 513–5.
39. Zamora, K., V., Males, J., J.: Polymicrobial Keratitis After a Collagen Cross-Linking Procedure With Postoperative Use of a Contact Lens: A Case Report. Cornea, 2009 May; 28(4): 474-6.
Labels
Ophthalmology
Article was published inCzech and Slovak Ophthalmology

2015 Issue 3-
All articles in this issue
- Funkční magnetická rezonance u vybraných očních onemocnění
- Stereotaktická rádiochirurgia (LINAC) uveálnych melanómov; postradiačné komplikácie
- Vnitřně fotosenzitivní gangliové buňky sítnice
- Exenterácia očnice pre malígny melanóm choroidey v štádiu T4; možnosti epitetického riešenia
- Corneal cross-linking v liečbe keratokónusu – výsledky a komplikácie v dvojročnom sledovaní
- Chirurgické řešení idiopatické makulární díry 25-gauge pars plana vitrektomií s peelingem vnitřní limitující membrány asistované briliantovou modří a plynovou tamponádou
- Multifokálna viteliformná retinálna lézia
- Czech and Slovak Ophthalmology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Vnitřně fotosenzitivní gangliové buňky sítnice
- Funkční magnetická rezonance u vybraných očních onemocnění
- Chirurgické řešení idiopatické makulární díry 25-gauge pars plana vitrektomií s peelingem vnitřní limitující membrány asistované briliantovou modří a plynovou tamponádou
- Exenterácia očnice pre malígny melanóm choroidey v štádiu T4; možnosti epitetického riešenia
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

