-
Medical journals
- Career
Vývoj prognostického skóre u pacientů s chronickým kardiorenálním syndromem
Authors: F. Málek 1; M. Havrda 2; L. Dobrovodská 1; Z. Frühaufová 2; M. Lapšová 2
Authors‘ workplace: 3. LF UK Praha 1; Nefrologické oddělení, I. interní klinika FN KV a 3. LF UK Praha 2
Published in: Kardiol Rev Int Med 2009, 11(3): 108-110
Category: Nontraditional risk factors cardiovascular disease
Overview
Prognostické skóre bylo vypracováno kombinací sedmi parametrů, které jsou nezávislými ukazateli nepříznivé prognózy pacientů se srdečním selháním a renální insuficiencí. Ke každému parametru: glomerulární filtrace (Glomerulal Filtration Rate – GFR), ejekční frakce levé komory (EF LK), index velikosti levé síně (Left Atrial index – LAi), systolický tlak v plicnici (Pulmonary Artery Pressure – PAP), koncentrace hemoglobinu (Hb), albuminu (alb) a denní dávka furosemidu (FSM), byly přiřazeny body podle naměřené hodnoty, výsledné skóre vypočteno součtem bodů. Cílem práce bylo zhodnotit vývoj rizikového skóre u pacientů s kardiorenálním syndromem. Soubor tvořilo 20 pacientů, 6 žen a 14 mužů, EF LK 2. Byla provedena retrospektivní analýza prognostických ukazatelů mezi první (V1), následnou (V2) a poslední návštěvou (V3) v odborné ambulanci a vypočteno rizikové skóre. Průměrná doba sledování mezi V1 a V2 byla 60 dní, mezi V1 a V3 474 ± 169 dní. K poklesu skóre došlo mezi V1 a V2 z 18,25 na 16,55 (p = 0,007), z ukazatelů byla významná změna pouze PAP z 49 na 37,5 mmHg (p
Klíčová slova:
kardiorenální syndrom – srdeční selhání – renální insuficience – prognostické parametryÚvod
Renální insuficience je významným rizikovým faktorem mortality u pacientů se srdečním selháním [1]. Renální insuficience se vyskytuje u pacientů s chronickým srdečním selháním častěji než u nemocných s normální srdeční funkcí [2]. Vyšší výskyt srdečního selhání byl pozorován u jedinců s nižší glomerulární filtrací [3]. Vztah mezi stupněm renální insuficience a rizikem úmrtí u pacientů s chronickým srdečním selháním prokázala řada studií. Práce Hillegeho ukázala, že stupeň renální insuficience je silnějším predikátorem mortality než poškození srdeční funkce hodnocené ejekční frakcí levé komory a funkční třídou NYHA [4]. Stupeň poškození renálních funkcí byl na EF LK nezávislý. Negativní dopad renální insuficience na prognózu pacientů s chronickým srdečním selháním (CHSS) potvrdily další práce [5].
V současné době je zřejmé, že koexistence srdečního selhání a renální insuficience má velmi špatnou prognózu. Někteří autoři označují toto spojení jako kardiorenální syndrom (CardioRenal Syndrom – CRS) [6–7]. Péče o nemocné se současnou srdeční a renální insuficiencí vyžaduje multidisciplinární přístup založený na spolupráci nefrologa a kardiologa. Předběžné výsledky ukázaly, že multidisciplinární přístup v péči o nemocné s kardiorenálním syndromem byl spojen s klinickým a hemodynamickým zlepšením [8].
Na základě zkušeností autorů s problematikou kardiorenálního syndromu bylo vypracováno prognostické skóre kombinací sedmi parametrů, které jsou nezávislými ukazateli nepříznivé prognózy pacientů s chronickým srdečním selháním (CHSS) a renální insuficiencí. Tyto parametry jsou: glomerulární filtrace (Glomerulal Filtration Rate – GFR), ejekční frakce levé komory (EF LK), index velikosti levé síně (Left Atrial index – LAi), systolický tlak v plicnici (estimated Pulmonary Artery Pressure – ePAP), koncentrace hemoglobinu (Hb), albuminu (alb) a denní dávka furosemidu (FSM). Komponenty prognostického rizikového skóre ukazuje tab. 1. Každému parametru jsou přiřazeny čtyři body, skóre je dáno součtem bodů, maximální skóre je tedy 28 bodů.
Table 1. Prognostické skóre u pacientů s kardiorenálním syndromem. 
Cíle práce
Cílem této práce bylo zhodnotit vývoj prognostického skóre u pacientů s kardiorenálním syndromem sledovaných ve specializované ambulanci.
Soubor nemocných a metodika
Prognostické skóre bylo hodnoceno ve třech postupných měřeních u souboru 20 pacientů s kardiorenálním syndromem. Soubor pacientů tvořilo 6 žen a 14 mužů. Kardiorenální syndrom byl u pacientů definován přítomností systolického chronického srdečního selhání funkční třídy NYHA II–IV s EF LK < 45% a snížením GFR < 1ml/sec/1,73 m2. Odhad glomerulární filtrace (estimated Glomerulal Filtration Rate – eGFR) byl proveden pomocí vzorce MDRD (Modified Diet Renal Disease Formula – MDRD), který se jeví přesnější pro stanovení GFR než použití vzorce podle Cockrofa-Gaulta, neboť je nezávislý na hmotnosti jedinců [9–10]. Index velikosti levé síně byl vypočten jako podíl echokardiograficky změřené velikosti levé síně a tělesného povrchu (Body Surface Area – BSA). Ejekční frakce levé komory byla vypočtena echokardiograficky metodou area-lenght. Odhad ePAP byl proveden měřením transtrikuspidálního regurgitačního gradientu kontinuální dopplerovskou echokardiografií s připočtením tlaku v pravé síni 10 mmHg. Koncentrace hemoglobinu a albuminu byly stanoveny standardními biochemickými metodami. Pacienti byli sledováni ve specializované ambulanci kardiologem a nefrologem a léčeni podle doporučení pro diagnostiku a léčbu srdečního selhání a podle doporučení pro terapii chronického onemocnění ledvin [10–11] s důrazem na použití Evidence Based Medicine farmakoterapie srdečního selhání. Byla provedena analýza prognostických ukazatelů mezi první (V1), následnou (V2) a poslední návštěvou (V3) v odborné ambulanci. Na základě hodnot prognostických parametrů byl proveden výpočet rizikového skóre. Pro statistickou analýzu rozdílů mezi průměrnými hodnotami v jednotlivých měřeních byl použit nepárový Studentův t test.
Výsledky
Průměrný věk nemocných byl 71 let, průměrná EF LK byla 36,8%, průměrná GFR 0,48ml/sec/1,73 m2, průměrný Hb byl 11,8g/dl a průměrná FSM byla 79mg. Průměrná doba sledování mezi kontrolami V1 a V2 byla 60 dní. Doba sledování mezi návštěvami V1 a V3 byla 474 dny. K poklesu průměrných hodnot prognostického skóre došlo již mezi V1 a V2 z 18,25 na 16,55 (p = 0,007). Mezi V1 a V2 byla z prognostických ukazatelů významná změna pouze ePAP z 49 na 37,5 mmHg (p < 0,01). Změna skóre mezi V2 a V3 byla rovněž významná (p < 0,05). Mezi V1 a V3 došlo k významnému poklesu skóre z 18,25 na 15,25 (p < 0,001). Z prognostických ukazatelů byla významná změna pouze pro ePAP (z 49 na 31,25 mmHg, p < 0,001), změny EF z 36,7% na 45,25% a eGFR z 0,48 na 0,51ml/sec/1,73 m2 (p = 0,076, resp. p = 0,61) nebyly významné (obr. 1 a 2).
Image 1. Vývoj tlaku v plicnici mezi kontrolami. 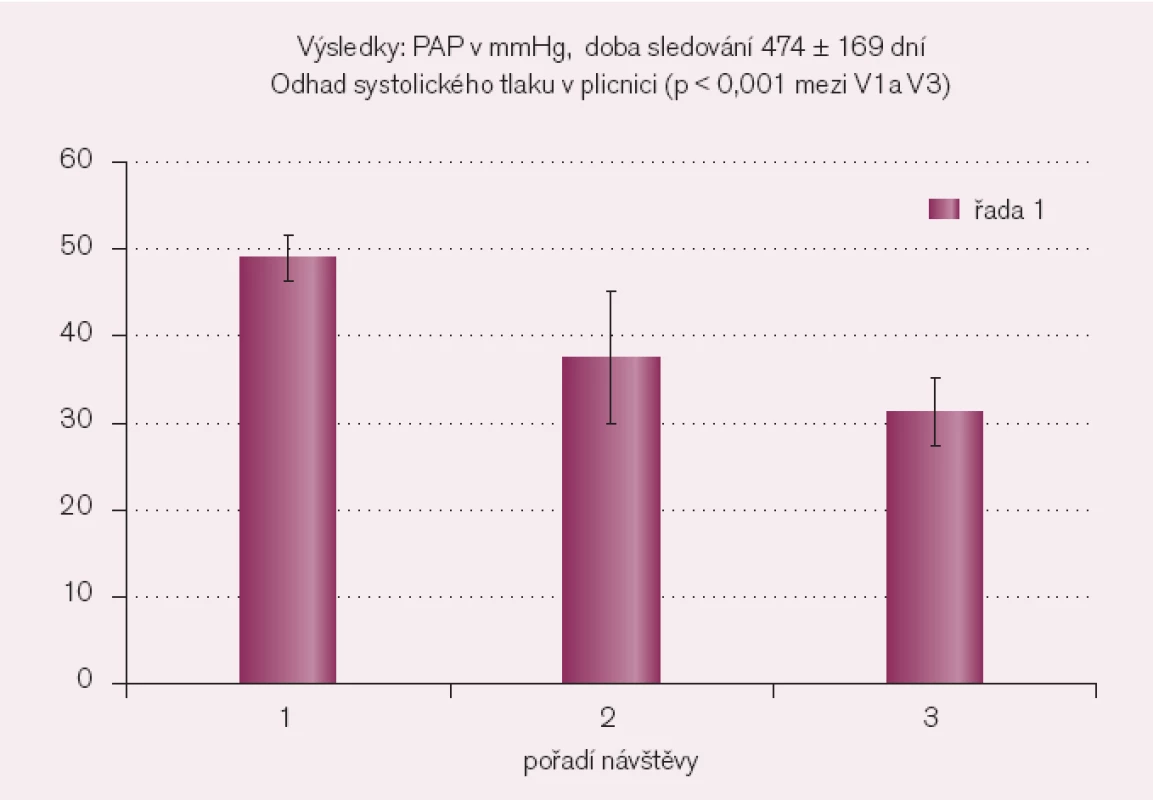
Image 2. Vývoj rizikového skóre mezi kontrolami. 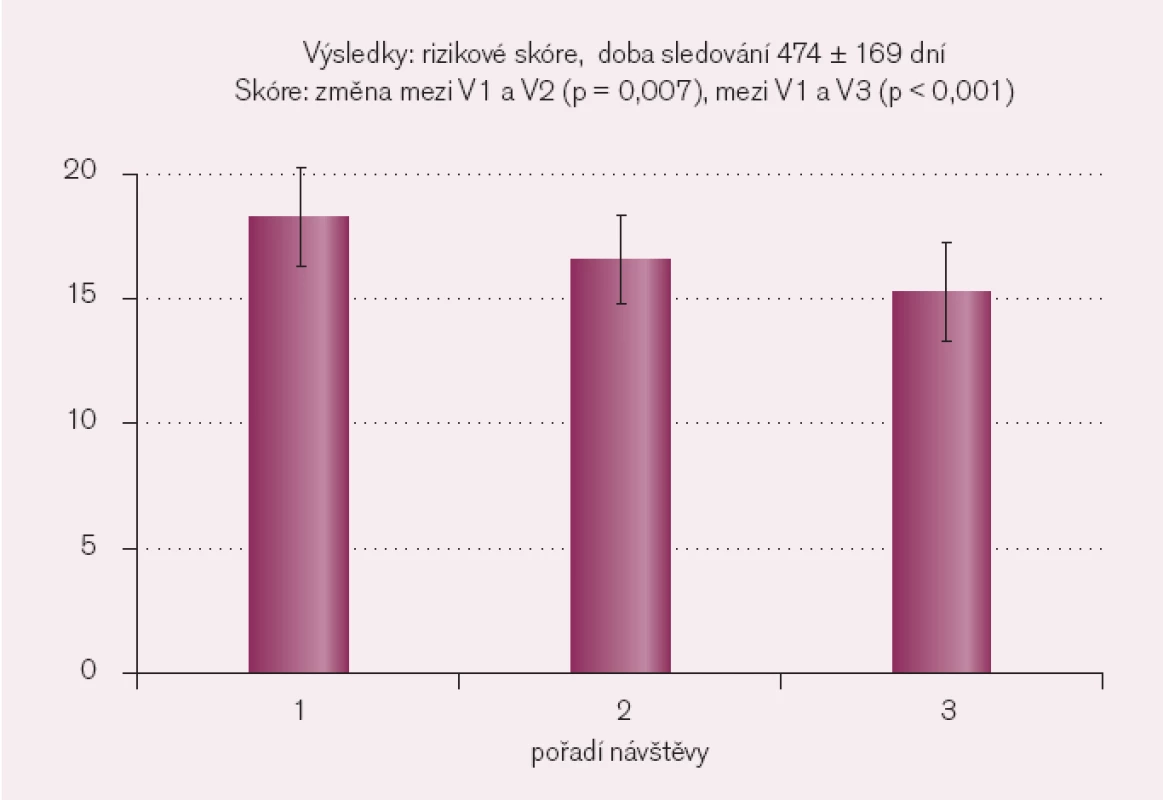
Diskuze
Výsledky práce ukazují, že léčba pacientů s chronickým kardiorenálním syndromem řízená ve specializované ambulanci je spojena s významnou změnou některých prognostických ukazatelů a poklesem rizikového skóre. Multidisciplinární přístup v péči o nemocné s kardiorenálním selháním spočívá ve spolupráci kardiologa a nefrologa a předběžné výsledky tohoto přístupu byly již prezentovány [8]. Tento přístup je založen na zavedení Evidence Based Medicine farmakoterapie srdečního selhání se zachováním postupů specifických pro pacienty s renální insuficiencí.
Do sledování byli zařazeni pacienti splňující kritéria chronického kardiorenálního syndromu, který je definován jako stav, kdy je léčba srdečního selhání limitována progresivním poklesem renální funkce. Z praktických důvodů autoři v této práci definovali kardiorenální syndrom přítomností systolického srdečního selhání (symptomy NYHA II–IV a EF LK < 45%) a eGFR < 1ml/sec/1,73 m2. Právě úroveň eGFR < 1ml/sec/1,73 m2, resp. < 60ml/min/1,73 m2, je považována za hranici významného poklesu ledvinné funkce.
Rizikové skóre bylo vytvořeno na základě literárních zkušeností autorů, uvedené parametry jsou významnými a nezávislými ukazateli prognózy jak u nemocných s CHSS, tak u pacientů s chronickým onemocněním ledvin (Chronic Kidney Disease – CKD) [1,10–14]. Z individuálních parametrů bylo nejvýznamnější zlepšení patrné u ePAP, změna EF LK nedosáhla statistické významnosti. Tuto změnu můžeme interpretovat jako zlepšení hemodynamického stavu pacientů s kardiorenálním syndromem. Nedošlo k významné změně ostatních parametrů: průměrné hodnoty LAi, koncentrace hemoglobinu a albuminu se významně mezi V1, V2 a V3 nelišily. Nedošlo rovněž ke změně eGFR, což je nutné hodnotit jako výsledek pozitivní, neboť panovaly obavy, že zavedení Evidence Based Medicine terapie srdečního selhání, zejména léků blokujících systém renin angiotenzin aldosteron, může vést ke zhoršení funkce ledvin.
Do rizikového skóre nemocných s kardiorenálním syndromem nebyly zařazeny některé další moderní prognostické ukazatele pacientů s CHSS a CKD, jako jsou například natriuretické peptidy BNP, resp. NT-proBNP, cystatin C a další [15–17]. Jejich význam pro prognózu pacientů s kardiorenálním syndromem by bylo nutné ověřit v prospektivní, nejlépe multicentrické studii na velkém souboru pacientů a s delší dobou sledování.
Závěry
Prognostické skóre pacientů s kardiorenálním syndromem bylo vytvořeno kombinací sedmi individuálních prognostických ukazatelů pacientů se srdečním selháním a chronickým onemocněním ledvin. Rizikové skóre bylo u pacientů s chronickým kardiorenálním syndromem sledovaných ve specializované ambulanci v krátkém časovém období významně sníženo. Z jednotlivých ukazatelů byla nejvýznamnější změna hemodynamických parametrů.
Výsledky práce je nutno ověřit na větším souboru pacientů s kardiorenálním syndromem s delší dobou sledování.
Práce vznikla s podporou Výzkumného záměru 3. LF UK Praha MSM 0021620814.
Schváleno Etickou komisí FNKV EK 62/2006.
Doručeno do redakce 16. 2. 2009
Přijato po recenzi 17. 2. 2009
MUDr. Filip Málek, Ph.D., MBA1
MUDr. Martin Havrda2
MUDr. Lucie Dobrovodská1
Bc. Zuzana Frühaufová2
Marie Lapšová2
13. LF UK Praha
2Nefrologické oddělení, I. interní klinika FN KV a 3. LF UK Praha
filip.malek@centrum.cz
Sources
1. McAlister FA, Ezekowitz J, Tonelli M et al. Renal insufficiency and heart failure: prognostic and therapeutic implications from a prospective cohort study. Circulation 2004; 109 : 1004–1009.
2. Dzau VJ. Renal and circulatory mechanisms in congestive heart failure. Kidney Int 1987; 31 : 1402–1415.
3. Hillege HL, van Gilst WH, van Veldhuisen DJ et al. Accelerated decline and prognostic impact of renal function after myocardial infarction and the benefits of ACE inhibition: the CATS randomized trial. Eur Heart J 2003; 24 : 412–420.
4. Hillege HL, Girbes AR, de Kam PJ et al. Renal function, neurohormonal activation, and survival in patients with chronic heart failure. Circulation 2000; 102 : 203–210.
5. Cohen N, Gorelik O, Almoznino–Sarafian D et al. Renal dysfunction in congestive heart failure, pathophysiological and prognostic significance. Clin Nephrol 2004; 61 : 177–184.
6. Shlipak MG, Massie BM. The clinical challenge of cardiorenal syndrom. Circulation 2004; 110 : 1514–1517.
7. Bongartz LG, Cramer MJ, Doevendans PA et al. The severe cardiorenal syndrome: “Guyton revisited”. Eur Heart J 2005; 26 : 11–17.
8. Málek F, Havrda M, Frühaufová Z et al. Multidisciplinární přístup v péči o nemocné s kardiorenálním syndromem – první zkušenosti. Cor Vasa 2006; 48: Kardio K 185.
9. Cockcroft DW, Gault MH. Prediction of creatitine clearance from serum creatinine. Nephron 1976; 16 : 31–41.
10. National Kidney Foundation. K/DOQI clinical practice guidelines for chronic kidney disease: Evaluation, classification, and stratification. Am J Kidney Dis 2002; 39: S1–S266.
11. Špinar J, Hradec J, Meluzín J et al. Doporučení pro diagnostiku a léčbu chronického srdečního selhání ČKS 2006. Cor Vasa 2007; 49 : 75–104.
12. Cohn JN, Johnson GR, Shabetai R et al. Ejection Fraction, Peak Excercise Oxygen Consumption, Cardiothoracic Ratio, Ventricular Arrhythmias, and Plasma Norepinephrine as Determinants of Prognosis in Heart Failure. Circulation 1993; 87: VI5–VI16.
13. Cowie MR, Wood DA, Coats AJS et al. Survival of patients with a new diagnosis of heart failure: a population based study. Heart 2000; 83 : 505–510.
14. Kizer JR, Bella JN, Palmieri V et al. Left atrial diameter as an independent predictor of first clinical cardiovascular events in middle–aged and elderly adults: the Strong Heart Study (SHS). Am Heart J 2006; 151 : 412–418.
15. Carr SJ, Bavanandan S, Fentum B et al. Prognostic potential of brain natriuretic peptide (BNP) in predialysis chronic kidney disease. Clin Sci 2005; 109 : 75–82.
16. Groenning BA, Raymond I, Hildebrandt PR et al. Diagnostic and prognostic evaluation of left ventricular systolic heart failure by plasma N‑terminal pro‑brain natriuretic peptide concentration in a large sample of the general population. Heart 2004; 90 : 297–303.
17. Herget-Rosenthal S, Marggraf G, Husing J et al. Early detection of acute renal failure by serum cystatin C. Kidney Int 2004; 66 : 1115–1122.
Labels
Paediatric cardiology Internal medicine Cardiac surgery Cardiology
Article was published inCardiology Review

2009 Issue 3-
All articles in this issue
- Kyselina močová a kardiorenální riziko
- Současné názory na roli mírné hyperhomocysteinemie jako rizikového faktoru kardiovaskulárních chorob
- HRT a kardiovaskulární riziko
- Koronární příhody a zánět
- Katetrizační implantace aortální chlopně
- Holterova monitorace EKG
- Vývoj prognostického skóre u pacientů s chronickým kardiorenálním syndromem
- Kardiovaskulární rizikové faktory u chronického selhání ledvin
- Jak ovlivňují diabetes mellitus 2. typu a zvýšená glykemie kardiovaskulární riziko?
- Cardiology Review
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Holterova monitorace EKG
- Současné názory na roli mírné hyperhomocysteinemie jako rizikového faktoru kardiovaskulárních chorob
- Kyselina močová a kardiorenální riziko
- HRT a kardiovaskulární riziko
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

