-
Medical journals
- Career
Přesnost předoperačního stanovení velikosti invazivního mamárního karcinomu ultrasonografií a mamografií
Authors: P. Vrtělová; O. Coufal; V. Fait; V. Chrenko
Authors‘ workplace: Oddělení chirurgické onkologie, Masarykův onkologický ústav Brno
Published in: Rozhl. Chir., 2010, roč. 89, č. 10, s. 599-603.
Category: Monothematic special - Original
Overview
Úvod:
Přesné předoperační stanovení velikosti maligního nádoru prsu je důležité pro výběr vhodné chirurgické léčby. Nejpoužívanějšími zobrazovacími metodami jsou mamografie a ultrasonografie. Cílem této studie bylo porovnat velikost nádoru měřenou pomocí těchto dvou modalit s patologickou velikostí nativního preparátu.Metodika a soubor pacientů:
V období let 2001–2007 jsme retrospektivně analyzovali výsledky 299 pacientek operovaných v Masarykově onkologickém ústavu pro diagnózu invazivního mamárního karcinomu detekovaného ultrasonografií nebo mamografií jako ložisko s jádrovým stínem, u něhož byla uváděna předoperační velikost.
U celého souboru a také podskupin definovaných patologickou velikostí (pT), histologickým typem a gradingem byl stanoven Pearsonův korelační koeficient a průměrná odchylka.Výsledky:
Ultrasonografie stanovila velikost nádoru přesně (tj. s odchylkou do 5 mm) u 195 pacientek (74 %); podhodnotila ve 45 případech (17 %) a nadhodnotila ve 24 případech (9 %). Pearsonův korelační koeficient (r) byl 0,610 a průměrná odchylka minus 0,115 cm. Mamografie stanovila přesný výsledek u 162 pacientek (81 %), velikost podhodnotila ve 14 případech (7 %) a nadhodnotila ve 25 (12 %) případech. Pearsonův korelační koeficient (r) byl 0,645 a průměrná odchylka 0,08 cm. Celkově nižší přesnost předoperačního stanovení velikosti byla zaznamenána u lobulárních karcinomů.Závěr:
I přes některé limitace studie můžeme shrnout, že ve většině případů (cca tři čtvrtiny) je stanovení velikosti invazivní složky nádoru pomocí ultrazvuku i mamografie poměrně spolehlivé, s odchylkou do 5 mm od velikosti zjištěné patologem. Vždy však zůstává určitý podíl pacientek, u nichž odhad velikosti nádoru přesný nebude. Tehdy se nelze spolehlivě vyvarovat odstranění zbytečně velkého množství tkáně, nebo naopak nutnosti opakovaných operací z důvodu pozitivních resekčních okrajů.Klíčová slova:
karcinom prsu – velikost – ultrasonografie – mamografie – parciální mastektomie – totální mastektomie – chirurgická léčbaÚVOD
Při léčbě mamárního karcinomu je cílem chirurgického zákroku odstranit nádor s volnými resekčními okraji. Preferovány jsou záchovné výkony – parciální mastektomie [1]. Pokud je nádor vzhledem k velikosti prsu příliš velký, je nutno sáhnout k mastektomii totální. Spíše konzervativní náhled na roli chirurgie a rozvoj onkoplastických technik umožňuje používat parciální výkony u stále většího podílu pacientek [2]. Dalším trendem, který v mamární chirurgii zaznamenáváme, je rozvoj mamárního screeningu. Nádory jsou diagnostikovány v časnějších stadiích a mnohdy operovány ještě jako nehmatné léze [3].
Proto dnes vystupuje do popředí význam základních předoperačních zobrazovacích metod – ultrasonografie (USG) a mamografie (MG). Na základě jejich výsledku uvažujeme o objemu tkáně, kterou bude nutné při operaci odstranit. Palpační odhad velikosti ložiska může být značně nepřesný a magnetickou rezonanci používáme před operací jen zřídka, ve speciálních případech. V kontextu s umístěním nádoru a velikostí prsu volíme operační strategii s cílem resekovat nádor dostatečně radikálně a způsobit při tom co nejmenší deformitu. Výsledek USG a MG tak zpravidla rozhoduje v základní otázce, zda zvolit parciální, nebo totální výkon. Ačkoli o konkrétním rozsahu parciální mastektomie se většinou definitivně rozhodujeme až podle peroperačního nálezu, poskytují nám i zde USG a MG vodítko, zda si vystačíme s klasickou technikou, nebo bude lépe sáhnout k některé z technik onkoplastických.
I přes pečlivě provedené předoperační vyšetření a zodpovědný přístup k chirurgické rozvaze se však někdy setkáváme s nepříjemným faktem pozitivních resekčních okrajů zjištěných histopatologickým vyšetřením nebo, naopak, s odstraněním příliš velkého množství tkáně a vyplývající deformitou u pacientek s malými nádory. Při pátrání po možných příčinách těchto relativních chirurgických neúspěchů je nutné zodpovědět otázku, jakou přesnost zmíněné dvě zobrazovací techniky poskytují, resp. jak spolehlivé jsou v určení skutečné velikosti nádoru. Na dané téma existuje v literatuře několik prací na menších souborech, které nedosáhly zcela konzistentních výsledků [4–7].
Cílem naší práce bylo:
- porovnat „klinickou“ velikost nádoru zjištěnou předoperačně ultrasonograficky a mamograficky s „histopatologickou“ velikostí nádoru změřenou patologem při vyšetření operačního resekátu;
- zjistit případné faktory, které mohou přesnost zmíněných vyšetření ovlivňovat.
METODIKA
U pacientek operovaných v letech 2001–2007 pro invazivní karcinom v Masarykově onkologickém ústavu (MOÚ) byly retrospektivně vyhledány výsledky předoperačních zobrazovacích vyšetření (USG a MG) a výsledky histopatologického vyšetření operačních resekátů. Mamografie (přístroj Senographe 2000D) byla prováděna v kraniokaudální a mediolaterální projekci, zaznamenána byla velikost jádrového stínu nádoru v největším zachyceném rozměru. Sonografie (přístroj Voluson V730 P RO, 7,5 MHz sonda) hodnotila největší rozměr nádoru zjištěný při rotaci sondy o 360°. Histopatologická velikost invazivního nádoru byla změřena jako největší rozměr v zachyceném řezu nativního resekátu, menší nádory a nádory se značným podílem preinvazivní složky byly měřeny pomocí přehledného zvětšení na mikroskopu.
Do studie bylo zahrnuto 299 nádorů vykazujících na MG známky jádrového stínu nebo patrných na USG, u nichž byla ve zdravotnické dokumentaci uvedena změřená velikost nádoru. V práci byla použita data získaná výhradně vyšetřením na našem pracovišti, výsledky vyšetření z jiných zdravotnických zařízení nebyly hodnoceny.
Výsledky dosažené pomocí USG a MG byly s velikostí zjištěnou při histopatologickém vyšetření statisticky porovnány pomocí Pearsonova korelačního koeficientu (r) a průměrné odchylky. Relativní hodnoty naměřených velikostí byly srovnávány vyjádřením průměru, mediánu a směrodatné odchylky. Hodnocena byla skupina všech nádorů souhrnně a dále pak podskupiny odděleně podle velikosti nádoru (pT1 versus pT2), základního histologického typu (duktální versus lobulární) a jaderné variability u podskupiny duktálních nádorů (G1, G2, G3).
Výsledek zobrazovací metody byl považován za „přesný“, pokud se od velikosti invazivního nádoru zjištěné při histopatologickém vyšetření nelišil o více než 5 mm (± 0,5 cm).
VÝSLEDKY
Při hodnocení jaderné variability bylo zjištěno 32 duktálních karcinomů G1 (11 %), 174 duktálních G2 (58 %), 56 duktálních G3 (19 %) a 37 lobulárních karcinomů (12 %). USG prsu se zaznamenanou velikostí nádoru byla provedena ve 264 případech, MG ve 201 případě. Z toho u 166 pacientek (56 %) byly k dispozici výsledky obou vyšetření, u 98 pacientek (33 %) pouze výsledek USG a u 34 pacientek (11 %) pouze výsledek MG (Graf 1).
Graph 1. Zastoupení dostupných zobrazovacích metod, počet vyšetřených pacientek (n) = 299, USG = ultrasonografie, MG = mamografie Graph 1. The rates of use of available depicting methods, numbers of patients (n) = 299, USG = ultrasound, MG = mammography 
Ultrasonografie stanovila velikost nádoru přesně (tj. s odchylkou do 0,5 cm) u 195 pacientek (74 %); podhodnotila ve 45 případech (17 %) a nadhodnotila ve 24 případech (9 %) (Graf 2). Pearsonův korelační koeficient (r) byl 0,610 a průměrná odchylka minus 0,115 cm.
Graph 2. Korelace velikosti tumoru stanovené USG a histopatologické velikosti Graph 2. Correlation between the tumor size established on USG and the histopathological size 
Mamografie stanovila přesný výsledek u 162 pacientek (81 %), velikost podhodnotila ve 14 případech (7 %) a nadhodnotila ve 25 (12 %) případech (Graf 3). Pearsonův korelační koeficient byl (r) 0,645 a průměrná odchylka 0,08 cm.
Graph 3. Korelace velikosti tumoru stanovené MG a histopatologické velikosti Graph 3. Correlation between the tumor size established on MG and the histopathological size 
Zvlášť byla vyčleněna skupina 166 nádorů hodnocených oběma metodami současně. Histogramy u obou typů vyšetření ukázaly normální rozložení (Graf 4, 5). Přesný výsledek pomocí USG byl stanoven u 126 nádorů (76 %), u 25 případů (15 %) se jednalo o podhodnocení a u 15 případů (9 %) nadhodnocení. Průměrná odchylka USG byla minus 0,107 cm, medián minus 0,1 cm, směrodatná odchylka 0,569 cm, Pearsonův korelační koeficient 0,636. Přesný výsledek pomocí mamografie byl stanoven u 129 nádorů (78 %) u 13 případů (8 %) se jednalo o podhodnocení, a u 24 případů (14 %) o nadhodnocení. Průměrná odchylka u MG byla 0,078 cm, medián 0,1 cm, směrodatná odchylka 0,591 cm a Pearsonův korelační koeficient 0,650 (Tab. 1).
Graph 4. Histogram rozdílu velikosti tumoru stanovené USG a histopatologické velikosti Graph 4. Histogram of the difference between the tumor size established on USG and the histopathological size 
Graph 5. Histogram rozdílu velikosti tumoru stanovené MG a histopatologické velikosti Graph 5. Histogram of the difference between the tumor size established on MG and the histopathological size 
Table 1. Srovnání výsledků USG a MG podle velikosti Tab. 1. Comparison between USG and MG results, according to the size 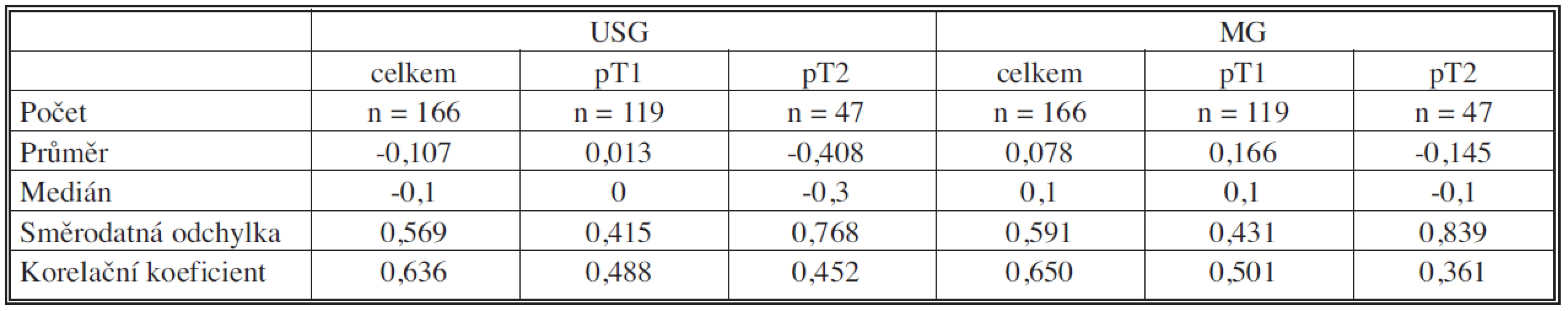
Dále byly srovnány výsledky ve skupinách menších a větších nádorů. U 119 karcinomů pT1 (nádor do 2 cm) byl stanoven průměrný rozdíl velikosti dle USG a histopatologicky stanovené velikosti 0,013 cm, medián 0 cm, směrodatná odchylka 0,415 cm, Pearsonův korelační koeficient 0,488. U MG byl průměrný rozdíl velikostí 0,166 cm, medián 0,1 cm, směrodatná odchylka 0,431cm a Pearsonův korelační koeficient 0,501. U 47 pacientek se vyskytly nádory pT2 (nad 2 cm). Průměrný rozdíl velikosti dle USG a histopatologicky stanovené velikosti u této skupiny nádorů byl minus 0,408 cm, medián minus 0,3 cm, směrodatná odchylka 0,768 cm a Pearsonův korelační koeficient 0,452. U MG byl průměrný rozdíl velikostí minus 0,145cm, medián minus 0,1cm, směrodatná odchylka 0,839cm a Pearsonův korelační koeficient 0,361 (Tab. 1).
Při hodnocení podskupin podle histologického typu a jaderné variability duktálních karcinomů byla velikost nejpřesněji stanovována u duktálních karcinomů G3, nejméně přesně pak u lobulárních karcinomů, a to jak pomocí USG, tak MG (Tab. 2).
Table 2. Srovnání výsledků USG a MG dle grade Memorial Sloan-Kettering Cancer Center (MSKCC) při hodnocení jaderné variability, 1 = G1, 2 = G2, 3 = G3, 4 = lobulární Ca Tab. 2. Comparison between USG and MG results, according to the Memorial Sloan-Kettering Cancer Center (MSKCC) grading system in the assessment of nuclear variability, 1 = G1, 2 = G2, 3 = G3, 4 = lobular Ca 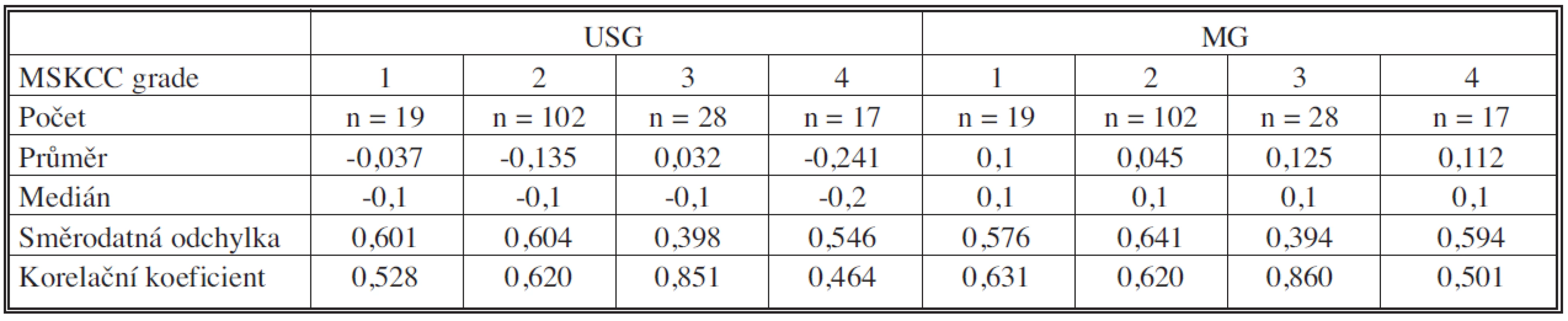
DISKUSE
Z dosažených výsledků vyplývá, že předoperační odhad velikosti invazivního nádoru na základě ultrasonografie a mamografie je ve většině případů poměrně spolehlivý, tzn. s odchylkou menší než 5 mm od velikosti zjištěné při histopatologickém vyšetření. V naší analýze byla mamografie celkově mírně přesnější než ultrasonografie, rozdíly jsou však nepatrné. Mamografie ukázala lehkou tendenci velikost mírně nadhodnocovat, naopak ultrasonografie inklinuje spíše k podhodnocení velikosti.
Odchylky hodnocené absolutními čísly jsou menší u drobných nádorů (pT1), což se zdá logické. Při hodnocení v relativních hodnotách vztažených k velikosti nádoru se rozdíly stírají. Stejně tak příliš nepřekvapuje nižší spolehlivost vyšetření u lobulárních karcinomů, které mají mnohdy tendenci netvořit vazivové stroma a být tak pomocí zobrazovacích metod hůře detekovatelné. Lobulární karcinomy v nejasných případech představují všeobecně uznávanou indikaci k předoperačnímu vyšetření magnetickou rezonancí [8].
Co se týče srovnávání výsledků u duktálních karcinomů v závislosti na jaderné variabilitě, mírně překvapuje přesnější odhad velikosti u nádorů G3, pro který nemáme jednoznačné vysvětlení. Výsledky však mohou být ovlivněny poměrně malým množstvím případů v jednotlivých podskupinách.
Zatím žádná z dostupných diagnostických metod není v odhadu velikosti nádoru naprosto přesná. Možnými příčinami zkreslení velikosti při mamografii může být komprese tkání během vyšetření, obtížné stanovení hranice nádorové a zdravé tkáně (hrotnaté, infiltrující tumory), či přítomnost mikrokalcifikací [9]. Mezi nevýhody MG dále patří zobrazování pouze ve dvou projekcích, jež nemusí nutně zachytit největší rozměr, roli může hrát i zvětšení obrazu [10]. Ultrazvukové vyšetření je jednodušší, snáze dostupné, ale více zatíženo možnou subjektivní chybou v hodnocení jedním vyšetřujícím lékařem. Není rovněž jednota, zda do velikosti zahrnovat i viditelné „halo“ [11]. Při stanovení velikosti histopatologem může hrát roli směr, ve kterém je nádor rozpolcen a také případné změny rozměrů způsobené fixací. V našem souboru se v naprosté většině případů jednalo o hodnocení rozměru v nativním preparátu.
Musíme upozornit na některé limitace předložené analýzy. Studie byla koncipována jako retrospektivní. Z důvodu dostupnosti dat jsme do souboru zahrnuli pouze pacientky s pozitivní sentinelovou uzlinou a následnou disekcí axily. Jedná se tedy o výběr, ve kterém není zastoupení karcinomů prsu zcela reprezentativní. Chybí především případy duktálních karcinomů in situ a velmi časných karcinomů, také lokálně pokročilých nádorů s klinicky evidentními metastázami v axilárních uzlinách. Zobrazovací i histopatologická vyšetření byla prováděna řadou různých lékařů, kteří nebyli dopředu upozorněni na pozdější záměr. Je proto možné, že v řadě případů nepřikládali stanovení velikosti nádoru maximální význam a mohli používat různé postupy. To na jedné straně snižuje konzistenci dosažených výsledků, na druhé straně však věrněji odráží stav reálné klinické praxe.
Velikost nádoru stanovená oběma metodami (MG i USG) byla k dispozici pouze v 56 % případů. Nelze posoudit, do jaké míry to bylo způsobeno prostým chyběním vyšetření nebo chyběním uvedení velikosti a do jaké míry nemožností velikost tou kterou metodou stanovit. V souboru především chybí nádory, které se prezentovaly pouze jako areály mikrokalcifikací na mamografii a nebyly ultrasonograficky viditelné. Rovněž jsme neuvažovali multifokální a multicentrické karcinomy, které v praxi rovněž nejsou výjimkou.
ZÁVĚR
Celkově lze shrnout, že při hodnocení velikosti jednoduchých monocentrických invazivních karcinomů, které se prezentují jako ložisko na mamografii a jsou viditelné ultrasonografií, je ve většině (cca 75 %) případů předoperační odhad poměrně přesný. Je tedy dostatečný pro základní rozvahu, zda zvolit parciální nebo totální mastektomii, případně jaká konkrétní metoda parciální mastektomie bude nejvýhodnější. Zvýšené obezřetnosti je třeba u lobulárních karcinomů v porovnání s duktálními.
I přes zodpovědný přístup k předoperačnímu vyšetření a chirurgické rozvaze však bude vždy zůstávat určitý podíl pacientek, kdy předoperační odhad přesný nebude. Do této skupiny řadíme především pacientky s preinvazivními karcinomy (in situ) prezentujícími se jako areály mikrokalcifikací na MG, nebo pacientky s multifokálními nádory či nádory podmiňujícími ne zcela zřejmý nález na zobrazovacích metodách. Tehdy se zřejmě nevyvarujeme odstranění zbytečně velkého množství tkáně, nebo naopak nutnosti opakovaných operací z důvodu pozitivních resekčních okrajů.
MUDr. Pavlína Vrtělová
Oddělení chirurgické onkologie
Masarykův onkologický ústav Brno
Žlutý kopec 7
656 53 Brno
e-mail : vrtelova@mou.cz
Sources
1. Coufal, O., Fait, V., Foltinová, V. Chirurgická léčba karcinomu prsu v MOÚ. Rozhl. Chir., 2007 Oct; 86(10): 540–547.
2. Fait, V., Coufal, O., Gatěk, J. Chirurgie karcinomu prsu v České republice. Klin Onkol., 2009; 22(6): 294–295.
3. Svobodník, A., Daneš, J., Skovajsová, M., et al. Akutní stav národního programu skríninku rakoviny prsu v České republice. Cas. Lek. Cesk., 2007; 146(12): 945–949.
4. Heusinger, K., Lohberg, C., Lux, M. P., et al. Assessment of breast cancer tumor size depends on method, histopathology and tumor size itself. Breast Cancer Res. Treat., 2005 Nov; 94(1): 17–23.
5. Shoma, A., Moutamed, A., Ameen, M., et al. Ultrasound for accurate measurement of invasive breast cancer tumor size. Breast J., 2006 May-Jun; 12(3): 252–256.
6. Yang, W. T., Lam, W. W., Cheung, H. S., et al. Sonographic, magnetic resonance imaging, and mammographic assessments of preoperative size of breast cancer. J. Ultrasound Med., 1997 Dec; 16(12): 791–797.
7. Davis, P. L., Staiger, M. J., Hartus, K. B., et al. Breast cancer measurements with magnetic resonance imaging, ultrasonography, and mammography. Breast Cancer Res. Treat., 1996, 37 : 1–9.
8. Mann, R. M. The effectiveness of MR imaging in the assessment of invasive lobular carcinoma of the breast. Magn. Reson. Imaging Clin. N. Am., 2010 May; 18(2): 259–276.
9. Flanagan, F. L., McDermott, M. B., Barton, P. T., et al. Invasive breast cancer: mammographic measurement. Radiology, 1996 Jun; 199(3): 819–823.
10. Hieken, T. J., Harrison, J., Herreros, J., et al. Correlating sonography, mammography and pathology in the assessment of breast cancer size. Am. J. Surg., 2001 Oct; 182(4): 351–354.
11. Bosch, A. M., Kessels, A. G., Beets, G. L., et al. Preoperative estimation of the pathological breast tumour size by physical examination, mammography and ultrasound: a prospective study on 105 invasive tumours. Eur. J. Radiol., 2003 Dec; 48(3): 285–292.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2010 Issue 10-
All articles in this issue
- NoT ReStInG SurGEONs aneb stručný parametrický standard pro onkochirurgii
- Chirurgická léčba solidních nádorů v České republice
- Gastrointestinální metastázy maligního melanomu
- Přesnost předoperačního stanovení velikosti invazivního mamárního karcinomu ultrasonografií a mamografií
- Lokoregionální recidivy po konzervativních výkonech u časného karcinomu prsu
- Karcinom prsu u mužů – naše zkušenosti
- Specializace v chirurgické onkologii v České republice
- Spontánní biliokutánní píštěl při cholecystolitiáze
- Pokročilý věk – indikace nebo kontraindikace laparoskopické kolorektální chirurgie?
- Chirurgické řešení aneuryzmatu abdominální aorty u pacientky s levostrannou dolní dutou žilou a funkčně solitární levou ledvinou
- Pravostranné úrazové ruptury bránice
- Nitrolební hypertenze u akutního jaterního selhání a možnosti mikrodialýzy
- Zmeny membránových enzýmov pri teplej ischémii pečene
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Gastrointestinální metastázy maligního melanomu
- Lokoregionální recidivy po konzervativních výkonech u časného karcinomu prsu
- Chirurgická léčba solidních nádorů v České republice
- Karcinom prsu u mužů – naše zkušenosti
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

