-
Medical journals
- Career
Rizikové faktory kardiovaskulárních onemocnění u potomků nemocných po časném infarktu myokardu
Authors: Markéta Mateřánková; Petra Karnosová; Jitka Mlíková Seidlerová; Jan Filipovský; Otto Mayer Jr
Authors‘ workplace: II. interní klinika LF UK a FN Plzeň
Published in: Vnitř Lék 2017; 63(6): 398-402
Category: Original Contributions
Overview
Cíl:
Kardiovaskulární onemocnění (KVO), která vznikají v důsledku aterosklerózy, patří nejen na území České republiky mezi nejčastější příčiny morbidity a mortality. Genetická dispozice pro vznik KVO se umocňuje v přítomnosti klasických rizikových faktorů, které jsou ovlivnitelné. Naším cílem bylo zjistit, zda se míra rizikových faktorů ischemické choroby srdeční (ICHS) liší již v populaci zdravých potomků pacientů po předčasném infarktu myokardu oproti kontrolní skupině vyšetřovaných.Metodika:
Oslovili jsme dospělé děti (n = 127; věk 28,7 ± 6,5 let) nemocných s předčasnou manifestací ICHS, kteří byli vyšetřeni v rámci studie EUROASPIRE IV. Vyšetření potomků i kontrolní skupiny (n = 199; věk 28,9 ± 5,3 let) bylo zaměřeno na stanovení rizikových faktorů ICHS.Výsledky:
Potomci měli častěji arteriální hypertenzi (18,9 vs 8,0 %, p = 0,003) a větší zastoupení měli kuřáci (37 vs 24,1 %, p = 0,01). Hladina triglyceridů (1,13 vs 0,99 mmol/l, p = 0,05) a LDL-cholesterolu (2,7 vs 2,45 mmol/l, p = 0,01) byla vyšší ve skupině potomků, HDL-cholesterol byl v obou skupinách srovnatelný (1,60 vs 1,67 mmol/l, p = 0,17). Zvýšená glykemie nalačno byla častěji ve skupině potomků (5,5 vs 1,5 %, p = 0,05). Nikdo z vyšetřených nesplňoval kritéria pro diagnózu diabetes mellitus. Tepenná tuhost aorty byla vyšší ve skupině potomků oproti kontrolní skupině (6,2 vs 5,8 m/s, p = 0,001). Vypočtené celkové kardiovaskulární riziko dle systému SCORE bylo rovněž vyšší ve skupině potomků oproti kontrolní skupině – aktuální riziko vztažené na věk 40 let: 0,35 (0,19–0,64) vs 0,20 (0,13–0,47), p < 0,0001 a riziko vztažené na věk 60 let: 3,35 (2,23–5,36) vs 2,40 (1,58–4,11), p < 0,0001.Závěr:
Populace potomků má dle našich výsledků větší zastoupení kuřáků a hypertoniků. Dále mají vyšší hladinu LDL-cholesterolu, triglyceridů a častěji porušenou glykemii nalačno. Nepříznivá genetická dispozice společně s nevhodným životním stylem přispívá k vyšší pravděpodobnosti kumulace rizikových faktorů, a tedy i vyššímu riziku manifestace kardiovaskulárního onemocnění. V praxi bychom se měli u těchto predisponovaných jedinců snažit o snížení kardiovaskulárního rizika a implementaci zdravého životního stylu.Klíčová slova:
ateroskleróza – infarkt myokardu – kardiovaskulární onemocnění – primární prevence – rizikové faktory KVO – životní stylÚvod
Kardiovaskulární onemocnění (KVO), která vznikají v důsledku aterosklerózy, patří nejen na území České republiky mezi nejčastější příčiny morbidity a mortality [1]. Aterogeneze je celoživotní proces, který je podmíněn přítomností řady rizikových činitelů. Obvyklé rizikové faktory aterosklerózy jsou z větší části ovlivnitelné a jejich aktivní vyhledávání s následnou intervencí předchází časné manifestaci kardiovaskulárních onemocnění. Genetická dispozice je individuální a dosud ještě neovlivnitelnou součástí podílející se na společné interakci s klasickými rizikovými faktory a na období vzniku kardiovaskulárních onemocnění [2].
Zvláštní pozornost by měla být kladena na strategické vyhledávání pacientů s rodinnou anamnézou časné ischemické choroby srdeční (ICHS), u kterých je nutné zaměřit se na tradiční rizikové faktory – arteriální hypertenzi, dyslipidemii, diabetes mellitus, kouření, stupeň abdominální obezity, stravovací návyky, nedostatek fyzické aktivity a některé psychosociální faktory [3]. Většině případů předčasné ICHS lze předcházet stanovením rizikových faktorů a jejich následným ovlivněním už u asymptomatických mladých jedinců [4]. V této populační skupině je vhodné stanovit celkové kardiovaskulární riziko pomocí známých rizikových faktorů. K tomuto účelu slouží systém tabulek SCORE, respektive kalkulace pro 40. rok věku, jelikož systém SCORE nestanovuje pro mladší věkovou skupinu individuální rizikový profil [5].
Čím vyšší je riziko vzniku kardiovaskulárního onemocnění, tím větší mají význam preventivní opatření vedoucí k optimalizaci rizikového profilu. Rozsah a kvantita rizikových faktorů KVO v populaci dospělých potomků, jejichž rodiče prodělali předčasný infarkt myokardu, se stal předmětem naší studie zaměřené na rizikové faktory potomků dospělých s předčasnou manifestací ICHS.
Materiál a metodika
Do studie byli zařazeni dospělí potomci nemocných s manifestací infarktu myokardu před 50. rokem věku, kteří byli vyšetřeni v rámci studie EUROASPIRE IV ve FN Plzeň. K tomuto vyšetření bylo pozváno celkem 657 pacientů, kteří byli vybráni z klinického informačního systému FN Plzeň. Kritériem tohoto výběru byla hospitalizace pro časnou manifestaci ICHS v období od června roku 2003 do května roku 2013. Dle dostupných údajů z nemocničního informačního systému vznikl předpoklad, že 648 pacientů může mít dospělé potomky. Ty jsme prostřednictvím jejich rodičů pozvali k vyšetření. Kritériem pro zařazení do studie bylo dosažení věkové hranice 18 let.
Kontrolní skupinu tvořilo 199 dobrovolníků, kteří byli rovněž ve věku 18 let a více a měli negativní rodinnou anamnézu kardiovaskulárních onemocnění. Průměrný věk byl v obou skupinách stejný.
Dle vyšetřovacího protokolu vyplnil každý respondent standardizovaný dotazník zaměřený na anamnézu rizikových faktorů a délku jejich trvání. Jeho součástí byly dotazy týkající se arteriální hypertenze, dyslipidemie, diabetes mellitus, fyzické aktivity, závislosti na kouření a užívané medikace.
U každého zúčastněného byl proveden krevní odběr po předchozím nočním lačnění trvajícím minimálně 10 hodin. Z krevního vzorku byl stanoven lipidový profil, glykemie nalačno a glykovaný hemoglobin, renální testy a další běžné screeningové parametry.
V rámci vyšetření jsme měřili tělesnou výšku, váhu a obvod pasu. Body mass index byl stanoven jako podíl hmotnosti (kg) ku druhé mocnině tělesné výšky (m2). Hodnota patologického pasu, korelující se zdravotními riziky při obezitě, byla stanovena u mužů ≥ 94 cm a u žen ≥ 80 cm.
Arteriální hypertenze byla vymezena hodnotami systolického tlaku ≥ 140 mm Hg nebo diastolického tlaku ≥ 90 mm Hg, nebo užíváním antihypertenzní medikace. Krevní tlak (TK) byl měřen 3krát pomocí auskultačního tonometru na pravé paži. První měření TK bylo provedeno po 5 minutách klidu vsedě. Výsledné hodnoty krevního tlaku jsou průměrem 2. a 3. měření.
Diabetes mellitus byl kromě užívání antidiabetické terapie určen stanovením glukózy nalačno ≥ 7,0 mmol/l. Zvýšená glykemie nalačno byla hodnocena pro rozmezí glykemie 5,6–6,9 mmol/l.
Fyzická aktivita byla definována jako pravidelná dynamická činnost trvající minimálně 20 min, a to alespoň 2krát v průběhu jednoho týdne.
Anamnestická data o závislosti na kouření rozdělila vyšetřované na kuřáky, nekuřáky a bývalé kuřáky. Definitivní a objektivní odlišení kuřáků od nekuřáků bylo provedeno za pomoci měření oxidu uhelnatého ve vydechovaném vzduchu přístrojem smokerlyser.
Celkové kardiovaskulární riziko bylo kalkulováno jako individuální pravděpodobnost úmrtí z jakékoliv příčiny v příštích 10 letech pomocí metodiky SCORE [5]. Pro výpočet bylo použito logistické funkce zahrnující bazální riziko úmrtí vycházející z věku a pohlaví jedince, upravené podle aktuální výše systolického krevního tlaku, kuřáckého habitu a hladiny celkového cholesterolu či poměru celkového cholesterolu (total cholesterol – TC) a HDL-cholesterolu (HDL-C). Rizikové koeficienty jsou vztaženy na českou populaci. Bylo kalkulováno s bazální rizikem pro 40. rok věku. V této analýze jsme použili riziko vypočtené na základě TC/HDL-C, a to jednak aktuální, jednak pro transpozici na 60. rok věku.
Stanovením rychlosti pulzové vlny na velkých tepnách bylo hodnoceno, zda je u vyšetřovaných zvýšená tepenná rigidita.
Ke statistické analýze dat byl použit program SAS, verze 9.3. Data jsou prezentována jako průměr ± směrodatná odchylka nebo počet (procentuální zastoupení). K porovnání rozdílů obou vyšetřených skupin byl použit Studentův t-test a lineární regrese. SCORE jsou vyjádřeny jako mediány (interkvartilové rozmezí), p hodnota pro rozdíl mezi kontrolami a potomky je stanovena pomocí neparametrického Wilcoxonova testu.
Výsledky
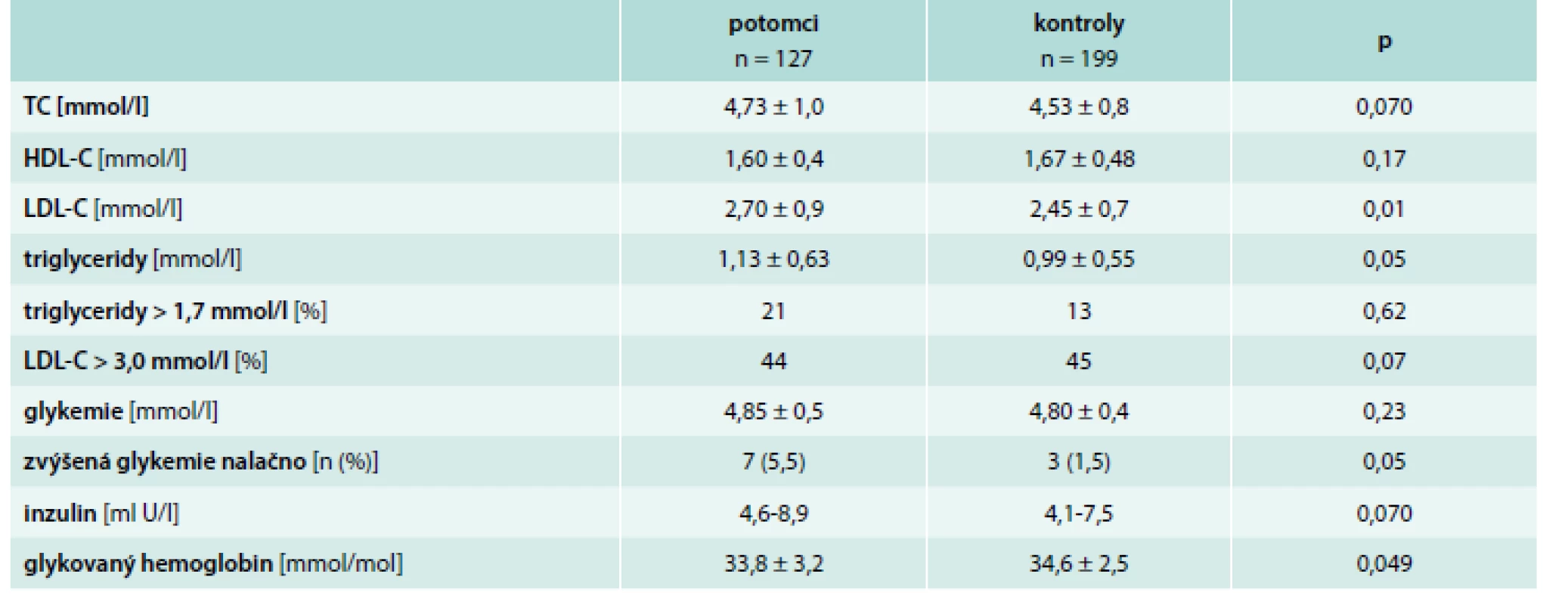
Základní charakteristika celého souboru je uvedena v tab. 1. Ve skupině potomků bylo větší zastoupení mužů oproti kontrolní skupině (49,6 % vs 35,2 %, p = 0,011). Obě skupiny vyšetřených byly ve stejné věkové kategorii (28,7 ± 6,5 vs 28,9 ± 5,3 roků) a měly podobné hodnoty BMI (24,9 ± 4,4 vs 24,0 ± 4,3 kg/m2). Výskyt patologické hodnoty obvodu pasu byl obdobný u potomků i kontrol (39,5 % vs 33,2 %, p = 0,33).
Table 1. Základní charakteristika souboru 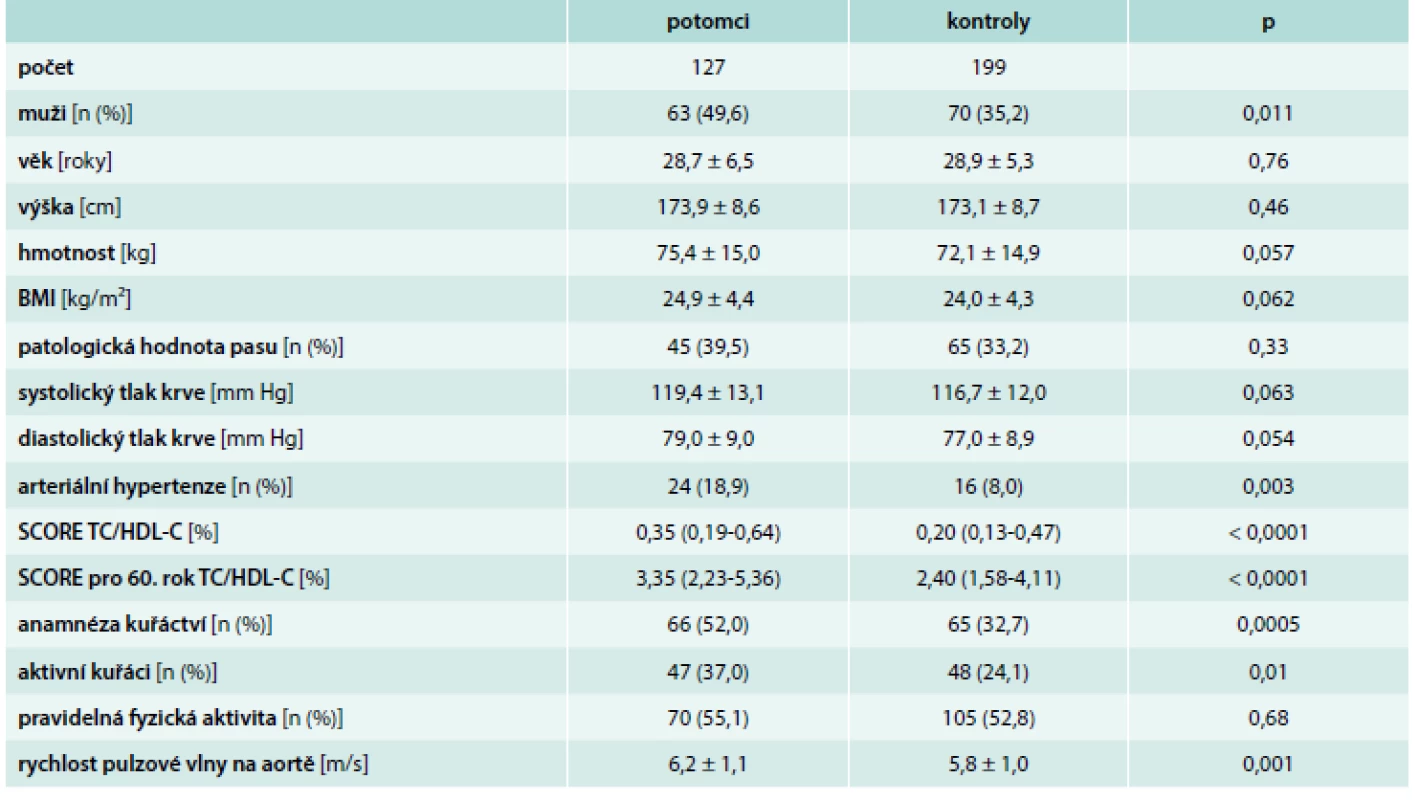
Hodnoty systolického i diastolického krevního tlaku byly na hranici statistické významnosti vyšší ve skupině potomků, u kterých byl i vyšší výskyt arteriální hypertenze (18,9 % vs 8,0 %, p = 0,0036). Počet aktivních kuřáků v populaci potomků byl významně vyšší oproti kontrolní skupině (37,0 % vs 24,1 %, p = 0,01). Pravidelná fyzická aktivita byla srovnatelná v obou skupinách (55,1 % vs 52,8 %, p = 0,68). Rychlost pulzové vlny byl významně vyšší u potomků (6,2 m/s vs 5,8 m/s, p = 0,001).
Celkové kardiovaskulární riziko bylo stanoveno pomocí systému SCORE. U potomků bylo zjištěno vyšší riziko oproti kontrolní skupině, a to jak aktuální riziko vztažené na věk 40 let: 0,35 (0,19–0,64) vs 0,20 (0,13–0,47), p < 0,0001; tak riziko vztažené na věk 60 let: 3,35 (2,23–5,36) vs 2,40 (1,58–4,11), p < 0,0001. SCORE bylo rovněž stanoveno zvlášť pro muže i ženy v obou skupinách (graf 1 a tab. 2), jelikož soubor potomků a kontrol se staticky významně lišil v procentuálním zastoupení mužů, jejichž pohlaví je neovlivnitelným faktorem KVO. Poměr SCORE stanovený pro muže v obou vyšetřovaných skupinách nebyl statisticky významný – 0,64 (0,46–0,92) vs 0,56 (0,45–0,86), p = 0,28, větší zastoupení mužů ve skupině potomků tudíž neovlivňuje celkové kardiovaskulární riziko stanovené u vyšetřovaných skupin.
Graph 1. Procentuální zastoupení vybraných rizikových faktorů KVO 
Table 2. Výpočet SCORE pro muže a ženy v obou skupinách 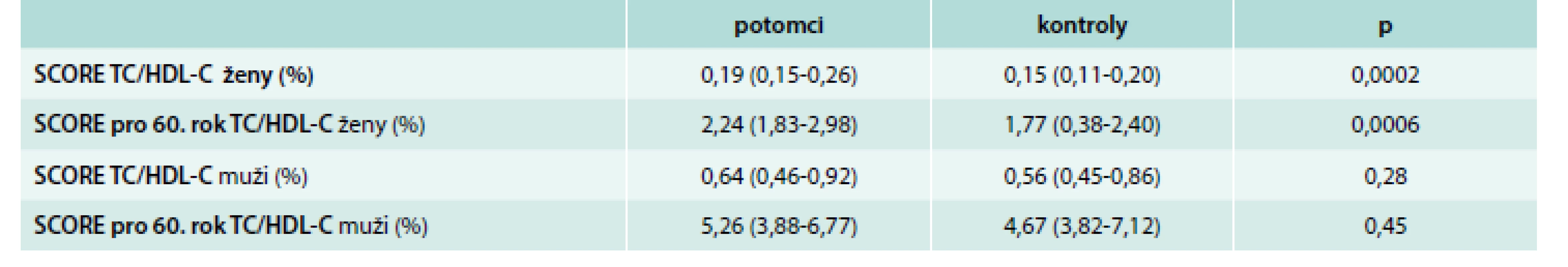
U každého vyšetřeného byl stanoven lipidový profil (tab. 3). V celkovém porovnání obou skupin měli potomci vyšší hladinu LDL-cholesterolu (2,7 vs 2,45 mmol/l, p = 0,01) a podobnou hladinu HDL-C. Rovněž hladina triglyceridů byla vyšší u potomků (1,13 vs 0,99 mmol/l, p = 0,05), graf 2.
Graph 2. Lipidové parametry u potomků a kontrol 
Dále jsme hodnotili glycidový metabolizmus. Nikdo z vyšetřených nesplnil kritéria pro diagnózu diabetes mellitus. Nicméně zvýšená glykemie nalačno byla častěji ve skupině potomků (5,5 % vs 1,5 %, p = 0,05) (tab. 3).
Diskuse
Hodnotili jsme zastoupení rizikových faktorů KVO v populaci mladých dospělých, kteří se lišili rodinnou anamnézou časné manifestace ICHS. Ovlivnitelné rizikové faktory byly častější v populaci potomků nemocných s časným vznikem ICHS. Markantní rozdíly hovořící v neprospěch potomků byly především ve výskytu arteriální hypertenze, vyšších hodnotách LDL-cholesterolu (LDL-C), triglyceridů a zvýšené glykemie nalačno, dále pak v zastoupení aktivních kuřáků a ve vypočteném celkovém kardiovaskulárním riziku. Potomci měli také vyšší aortální tepennou tuhost.
Rozvoji aterosklerózy a jejím klinickým projevům předcházejí změny v cévním systému, které lze v běžné praxi těžko diagnostikovat. Jednou z těchto změn je zvyšování tepenné tuhosti [6]. Zvýšené hodnoty tepenné tuhosti jsou ukazatelem subklinického orgánového poškození, které predikuje úmrtí z kardiovaskulárních příčin nezávisle na riziku dle tabulek SCORE [2].
Významnou roli v rozvoji kardiovaskulárních onemocnění, kromě dědičnosti, má samozřejmě vliv vnějšího prostředí. Lze předpokládat, že předávání rodinných návyků týkajících se životních stereotypů může negativním způsobem ovlivnit i životní styl potomků. S největší pravděpodobností je právě přijímání stereotypů od nemocných rodičů jedním z významných aspektů podílejících na budoucí morbiditě i mortalitě jejich potomků [2,7].
Nevhodný životní styl jako determinanta kardiovaskulárního rizika zahrnuje řadu návyků – nepřiměřená konzumace potravin s vysokým obsahem cukru a nasycených tuků, nadměrný denní příjem soli, nedostatek pohybu a sedavý způsob života, neúměrný příjem alkoholu a kouření v aktivní i pasivní formě, psychosociální strádání a stres. Pravidelná fyzická aktivita by měla být dynamickou činností trvající minimálně 20 min, alespoň 2krát v průběhu jednoho týdne.
Komplexní ovlivnění všech známých rizikových faktorů a samotná změna životosprávy je dlouhodobou záležitostí, na jejímž začátku je motivace nemocného cílená na úpravu životních návyků, na jejímž konci by v ideálním případě došlo k optimalizaci rizikového profilu.
V případě, že se nedaří dosáhnout dostatečné úpravy rizikových faktorů změnou životosprávy, přichází na řadu podpůrná farmakoterapie. Ta zahrnuje léky ze skupiny antihypertenziv, hypolipidemik, antidiabetik a někdy rovněž antidepresivní terapii. Dávka a množství předepsaných léků je v každém případě individuální a v průběhu dlouhodobého léčení je nutná pravidelná úprava léčby dle nejnovějších doporučených postupů pro prevenci kardiovaskulárních onemocnění [9].
Multidisciplinární a zároveň individuální přístup k pacientovi může vést ke zlepšení jeho zdravotního stavu, které jde ruku v ruce s délkou a kvalitou života. Změna v rizikových faktorech cestou preventivních opatření snižuje kardiovaskulární riziko [10]. Veškeré zjištěné rizikové faktory, které nelze zcela odstranit, se snažíme co nejvíce ovlivnit, tak aby bylo dosaženo co nejlepší zdravotní kondice. Odpovídající změna životosprávy a pravidelné vylepšování terapeutických postupů je nutné uplatňovat celoživotně [2] a zároveň je nezbytné sledovat neustále nové trendy a poznatky v prevenci kardiovaskulárních onemocnění [9].
Existuje řada velkých populačních studií zaměřených na rizikové faktory kardiovaskulárních onemocnění. V tomto ohledu nelze nezmínit průlomovou prospektivní Framinghamskou studii, která se zaměřila na identifikaci rizikových faktorů KVO u 5 209 osob. Následně byli v rámci této studie rovněž sledováni potomci osob z prvního období vyšetřování [11]. V dostupných publikacích jsme však nenalezli žádné výsledky zabývající se rizikovými faktory KVO u subpopulace potomků pacientů po předčasném infarktu myokardu, naše data tedy nelze srovnávat s jinými stejně zaměřenými studiemi.
Závěr
Potomci nemocných s časnou manifestací ICHS mají dle našich výsledků rovněž zvýšené riziko kardiovaskulárních onemocnění již v časné dospělosti. Toto riziko není podmíněno pouze dědičností, ale do velké míry je dáno i ovlivnitelnými rizikovými faktory, které úzce souvisejí se špatnými životními návyky. Preventivní screening je nutné aplikovat ve všech věkových kategoriích. Zvýšenou pozornost pak zasluhují nemocní s vysokým rizikem KVO a s významnou rodinnou zátěží.
MUDr. Markéta Mateřánková
hronovam@fnplzen.cz
II. interní klinika LF UK a FN Plzeň
www.2ik.fnplzen.cz
Doručeno do redakce 17. 4. 2017
Přijato po recenzi 26. 6. 2017
Sources
1. Cífková R. Epidemiologie kardiovaskulárních onemocnění. Postgraduální medicína – mimořádná příloha 2012; 4 : 6–13.
2. Cífková R, Vaverková H, Filipovský J et al. Summary of the European Guidelines on cardiovascular disease prevention in clinical practice (version 2012): Prepared by the Czech Society of Cardiology. Cor et Vasa 2014; 56: e168-e188. Dostupné z WWW: <http://www.e-coretvasa.cz/casopis/view?id=5580>.
3. European Society of Cardiology. Clinical Practice Guidelines (online) [2014–10–28]. Dostupné z WWW: <http://www.escardio.org/guidelines-surveys/esc-guidelines-surveys/esc-guidelines/Pages/GuidelinesList.aspx>.
4. Eckel R, Jakicic J, Ard J et al. 2013 AHA/ACC guideline on Lifestyle Management to Reduce Cardiovascular Risk. Circulation 2014; 129(25 Suppl 2): S76-S99. Dostupné z DOI: <http://dx.doi.org/10.1161/01.cir.0000437740.48606.d1>. Erratum in Circulation 2014; 129(25 Suppl 2): S100-S101. Circulation 2015; 131(4): e326.
5. Conroy R, Pyörälä K, Fitzgerald A et al. [SCORE project group]. Estimation of ten-year risk of fatal cardiovascular disease in Europe: the SCORE project. Eur Heart J 2003; 24(11): 987–1003.
6. Filipovský J Predictive value of central blood pressure and arterial stiffness for cardiovascular events. In: Laurent S, Cockroft J. Central aortic blood pressure. Masson: Paris 2015 : 61–68. ISBN 978–2842999438.
7. Kestilä P, Magnussen CG, Viikari JS et al. Socioeconomic status, cardiovascular risk factors, and subclinical atherosclerosis in young adults: the cardiovascular risk in Young Finns Study. Arterioscler Thromb Vasc Biol 2012; 32(3): 815–821. Dostupné z DOI: <http://dx.doi.org/10.1161/ATVBAHA.111.241182>.
8. Šimon J. Úloha konvenčních a nekonvenčních rizikových faktorů v prevenci a léčebné intervenci kardiovaskulárních chorob. Postgraduální medicína 2007; 9(4): 361–365.
9. Nussbaumerová B. Co je nového v prevenci kardiovaskulárních onemocnění? Medicína po promoci 2016; 17(3): 210–217.
10. Vráblík M, Freiberger T, Lánská V et al. Projekt Atractiv: Zlepšení kardiovaskulární prevence v podmínkách primární péče v České republice. Vnitř Lék 2008; 54(12): 1131–1139.
11. Tsao C, Vasan R. Cohort Profile: The Framingham Heart Study (FHS): overview of milestones in cardiovascular epidemiology. Int J Epidemiol 2015; 44(6): 1800–1813. Dostupné z DOI: <http://dx.doi.org/10.1093/ije/dyv337>.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2017 Issue 6-
All articles in this issue
- Rizikové faktory kardiovaskulárních onemocnění u potomků nemocných po časném infarktu myokardu
- Úskalia stanovenia vitamínu D
- Klinická štúdia FOURIER
- Primární testikulární lymfomy
- Rivaroxaban u rizikových pacientů
- Dva pohľady na venózny tromboembolizmus u onkologických pacientov
- Inzulinová pumpa u diabetu 2. typu: léčba zaměřená na B-buňku
- Prediktory kvality života u českých pacientek po léčbě karcinomu prsu se zaměřením na dovednosti zvládání zátěže
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Primární testikulární lymfomy
- Inzulinová pumpa u diabetu 2. typu: léčba zaměřená na B-buňku
- Úskalia stanovenia vitamínu D
- Dva pohľady na venózny tromboembolizmus u onkologických pacientov
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career