-
Medical journals
- Career
Cévní uzávěry u COVID-19: série kazuistik
Authors: Vojtěch Mezera 1; Anicet Mahumon Ulrich Kanhounnon 2
Authors‘ workplace: Geriatrické centrum, Pardubická nemocnice 1; Kardiologické oddělení, Pardubická nemocnice 2
Published in: Geriatrie a Gerontologie 2021, 10, č. 4: 233-236
Category:
Overview
Onemocnění COVID-19 je spojené s vysokým rizikem žilního tromboembolismu. Dále byly popsány případy arteriálních trombóz. V této práci popisujeme tři případy pacientek s arteriálními a žilními trombózami během onemocnění COVID-19. Zajímavostí je, že nejvíce skrytá trombóza byla jediná s dobrým výsledkem.
Klíčová slova:
COVID-19 – hluboká žilní trombóza – tepenný uzávěr – akutní končetinová ischemie
Úvod
Infekce virem SARS-CoV-2, známá jako COVID-19, je spojena s vysokým rizikem hluboké žilní trombózy a plicní embolie.(1,2) Z tohoto důvodu je profylaktická antikoagulace důležitou součástí terapie zejména hospitalizovaných pacientů s COVID-19.(1,3) Dále byly popsány případy arteriálních trombóz či tromboembolií. (3–6) Na mechanismu se podílí zvýšená aktivace destiček během zánětu s trombotickou mikroangiopatií.(7) Další možnou příčinou je přechodná tvorba antifosfolipidových protilátek a snížená hladina antikoagulačních faktorů, jako je antithrombin, protein C a protein S.(8)
Kazuistiky
Případ 1: Uzávěr tepen levé horní končetiny
76letá žena, premorbidně hypertonička s revmatoidní artritidou a sick-sinus syndromem, byla přijata pro koronavirovou pneumonii s respirační insuficiencí k intravenózní ATB terapii, oxygenoterapii a kortikoterapii. Jako součást léčby byla pacientka od začátku hospitalizace zajištěna profylaktickou dávkou nízkomolekulárního heparinu. Na vstupním EKG byl prokázán sinusový rytmus.
Za hospitalizace dochází ke zhoršení obtíží, pacientka byla napojena na vysokoprůtokový kyslík (HFNO; high-flow nasal oxygen), který však netolerovala, proto byla vrácena zpět na konvenční O2 s průtokem 30 l/min. Čtvrtý den hospitalizace ve večerních hodinách se objevily bolesti levé horní končetiny, při fyzikálním vyšetření je ještě hmatná pulzace na kubitální arterii vlevo, na a. radialis již nehmatná. Radiolog na ultrazvuku tepen popisuje cca 3 cm pod kubitou náhlé vymizení toku na a. ulnaris, prokazuje současný uzávěr a. radialis a a. ulnaris vlevo. Cévní chirurg provádí v lokální anestezii řez v levé kubitě, preparuje pulzující kmen gracilní kubitální arterie, poté preparuje až do větvení na radiální a ulnární arterii. Podán heparin 5000 IU i. v. Poté provádí chirurg embolektomii z radiální arterie, získán jasný embolus asi 3 cm dlouhý, dále embolektomii z ulnární arterie, kde získán již velmi malý embolus. Po sutuře arteriotomie a uvolnění klampu je pulzace obnovena silně na radiální arterii. Bezprostředně po operaci zůstává pacientka kardiopulmonálně subkompenzovaná.
Pátý den hospitalizace dochází k progresi respirační insuficience, pacientka znovu napojena na HFNO s maximálními parametry doplněný o O2 polomaskou 30 l/min, podána infuze s bronchodilatancii, poté přechodně zlepšení stavu. Pulzace na arteria radialis vlevo jsou hmatné, normální kolorit kůže s jen mírně hemoragicky prosáknutým krytím rány, pacientka bez bolestí v končetině. Při dalším vyšetření pátý den hospitalizace však byla pacientka nalezena v bezdeší, lékař potvrzuje exitus letalis s pracovní diagnózou srdečního selhání při COVID-19 pneumonii.
Případ 2: Uzávěr levé renální tepny
80letá žena s hypertenzí a dyslipidemií byla vyšetřena na chirurgické ambulanci pro 3 dny trvající stěhovavé bolesti břicha budící ji v noci, febrilii a únavu.
Při fyzikálním vyšetření shledává chirurg břicho měkké, volně prohmatné, bez rezistence, palpačně bolestivé v levém podbřišku, aperitoneální. Laboratorně je prokázána elevace zánětlivých parametrů (CRP 206 mg/l, prokalcitonin 1,0 μg/l), dále retence dusíkatých látek s vypočítanou glomerulární filtrací 0,44 ml/s a nakonec mírná elevace D-dimerů. Provedený nazofaryngeální výtěr na PCR test na SARS-CoV-2 vychází s pozitivním výsledkem.
Doplněný UZ břicha neprokazuje akutní patologii v dutině břišní. Vzhledem k elevaci D-dimerů je doplněna CT-angiografie plicnice (v arteriální fázi) spolu s CT břicha (ve venózní fázi). CT vylučuje plicní embolii, zachycuje plicní infiltráty při COVID-19 v rozsahu cca 10 %. V břiše se levá ledvina nebarví postkontrastně (viz obr. 1), radiolog popisuje obraz akutního uzávěru arteria renalis l. sin. v jejím odstupu z aorty; na kontrastním CT jsou zde patrné pouze menší kalcifikace.
Image 1. Nápadně nízké postkontrastní sycení levé ledviny (vyznačena šipkou) 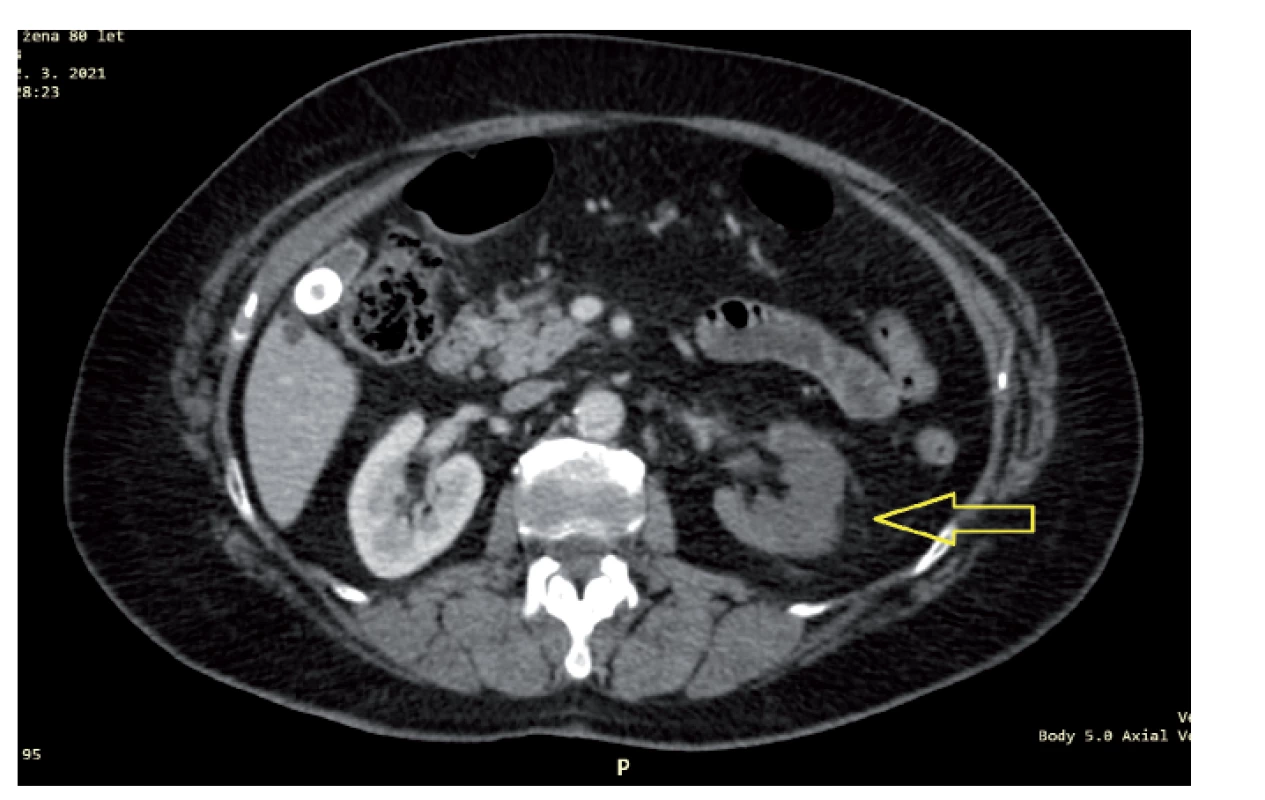
Zkonzultován cévní chirurg, který vzhledem k časovému oknu, již zřejmě se rozvíjející tubulární nekróze, věku, stabilnímu stavu a probíhající infekci COVID-19 volí konzervativní postup. Nasazen nízkomolekulární heparin v terapeutické dávce, antibiotická léčba ceftriaxonem, infuzní terapie spolu s analgetiky. Při léčbě je stav stabilizován, pacientka normotenzní. Kontrolní laboratoř prokazuje pokles zánětlivých parametrů a částečnou restituci renálních parametrů (eGFR 0,59 ml/s).
Dle kontrolního vyšetření cévním chirurgem je doporučen převod na kyselinu acetylsalicylovou. Další průběh hospitalizace je bez komplikací. Pacientka je propuštěna v kardiopulmonálně kompenzovaném stavu do domácí péče 9. den hospitalizace s doporučením brzké kontroly dusíkatých látek cestou praktického lékaře a event. konzultace nefrologa.
Případ 3: Uzávěr tepen i žil pravé dolní končetiny
84letá pacientka byla nejprve přijata dne 4. 3. 2021 na covid-standard jednotku pro dušnost smíšené etiologie při covid pneumonii, chronickém srdečním selhání se sníženou ejekční frakcí levé komory a chronické bronchitidě s astmatem a emfyzémem. Podíl srdečního selhání prokazují nehojné chrůpky, známky městnání na rentgenu srdce a plic a extrémně vysoká hodnota NT-proBNP (30 000 pg/ml). Vstupně dále overtreatment warfarinem s INR > 10. Od počátku hospitalizace potřeba oxygenoterapie konvenčním kyslíkem s uspokojivými hodnotami SpO2. Vzhledem k rizikovosti pacientky zajištěna rovněž ceftriaxonem, dále podávány kortikoidy, titrována inzulinoterapie, vnitřní prostředí korigujeme infuzně. Na nastavené terapii dochází ke zlepšení, daří se postupně ukončit oxygenoterapii, nastavit terapeutické INR a kompenzovat diabetes mellitus na bazálním inzulinu, 10. 3. dimitována do domácího léčení s instrukcemi o nutnosti dokončení domácí izolace.
14. 3. je pacientka znovu dovezena do nemocnice posádkou RZP pro recidivu dušnosti, bolesti a chladnutí pravé dolní končetiny. Z fyzikálního vyšetření dominuje dezorientace, hypotenze, klidová dušnost s SpO2 77 %, dobře reagující na konvenční oxygenoterapii, a chlad s palpační citlivostí pravé dolní končetiny. Laboratorně je znovu overtreatment warfarinem (INR 4,34), vysoké D-dimery (9500 μg/l), akutní poškození ledvin s kreatininem 308 μmol/l a vypočítanou glomerulární filtrací 0,19 ml/s. Radiolog na ultrazvuku žil a tepen nalézá hlubokou žilní trombózu oboustranně v oblasti lýtka a uzávěr v. poplitea vpravo, dále suspektní uzávěr a. poplitea vpravo, bez zachytitelného toku do periferie. Dle konzultace cévního chirurga je pacientčina akutní končetinová ischemie indikována k paliativnímu postupu, hypotetickou možnost intraarteriální trombolýzy zamítá vzhledem k neklidu pacientky, overtreatmentu warfarinem a progredujícímu selhání ledvin (další kreatinin již 366 μmol/l). Pokus o obnovení funkce ledvin náloží tekutin se nedaří, progreduje porucha funkce ledvin až do anurie, dále se rozvíjí porucha vědomí, selhání oběhu. Dne 18. 3. 2021 dochází k úmrtí pacientky.
Diskuse
Naše znalosti o viru COVID-19 a jeho komplikacích se neustále vyvíjejí. K dnešnímu dni byly hlášeny různé trombotické komplikace pozorované u pacientů infikovaných COVID-19, včetně atypických lokalizací.(9) Zvýšené D-dimery byly identifikovány jako možný prediktor mortality a jako jedna z nejčastějších laboratorních odchylek u pacientů vyžadujících hospitalizaci.(10) Mezi možné mechanismy zvýšené náchylnosti k tvorbě trombů patří zejména zánět,(11) dále tkáňová hypoxie(12) a nakonec komorbidity hospitalizovaných pacientů s vynuceným klidem na lůžku.(13)
V naší minisérii kazuistik měla první pacientka akutní tepenný uzávěr levé horní končetiny zřejmě emboligenní etiologie navzdory podávané profylaktické antikoagulaci. Zdrojem mohla být kardioembolizace či arterio-arteriální embolizace. Byť se tuto komplikaci podařilo chirurgicky vyřešit, pacientka zemřela na základní onemocnění.
Druhá pacientka utrpěla akutní tepenný uzávěr levé renální tepny, který ji svými symptomy donutil vyhledat lékařskou péči; koronavirová pneumonie u ní byla zjištěna spíše náhodou. Vzhledem k časovému oknu již nebylo možné pa-cientčinu ledvinu zachránit a lze přepokládat postupnou atrofii s funkční solitární ledvinou. Jedině v případě rozvoje abscesu ledviny by pacientka vyžadovala chirurgické řešení.
Nakonec třetí pacientka, již před covidem významně polymorbidní, utrpěla kombinovaný akutní tepenný uzávěr zároveň s hlubokou žilní trombózou, a to i navzdory nadměrné antikoagulaci warfarinem. Záhy však zemřela na multiorgánové selhání.
V uvedených případech nešlo trombózám zabránit. Podávaná antikoagulace byla v souladu s doporučeními České společnosti pro trombózu a hemostázu.(14) V rozsáhlé studii amerických autorů popsali nižší nutnost umělé plicní ventilace a přijetí na jednotku intenzivní péče u pacientů užívajících kyselinu acetylsalicylovou.(15) Zda se takto dá snížit riziko tepenných uzávěrů během COVID-19, však zatím není známo.
V kontrastu s častými trombotickými komplikacemi onemocnění COVID-19 je extrémně vzácný výskyt po vakcinaci proti tomuto onemocnění. Výhody vakcíny pro očkované nadále převažují nad možnými riziky a pacienti s anamnézou tromboembolických komplikací nebo s trombofilními stavy by měli být i nadále očkováni.(16) Lze předpokládat, že na úrovni populace lze očkováním snížit riziko trombotických komplikací COVID-19, a tak snížit i jejich výskyt v absolutních číslech.
MUDr. Vojtěch Mezera, Ph.D.
Absolvoval LF UK v Hradci Králové. Od roku 2011 působí v Geriatrickém centru Pardubické nemocnice pod vedením prim. Ivo Bureše. Kromě své klinické práce absolvoval postgraduální studium v oboru Fyziologie a patologická fyziologie. Svou klinickou praxi přerušil, aby se mohl podívat na stárnutí z jiné perspektivy – v základním výzkumu stárnutí v Buck Institute for Research on Aging ve městě Novato, CA, USA. Nyní se naplno věnuje klinické geriatrii v domovském Geriatrickém centru. Je členem zájmové skupiny Geriatric Emergency Medicine, působící pod záštitou Evropské geriatrické společnosti (EuGMS).
Korespondenční adresa:
MUDr. Vojtěch Mezera, Ph.D.
Geriatrické centrum, Pardubická nemocnice
Kyjevská 44
532 03 Pardubice
e-mail: vojtech.mezera@nempk.cz
Sources
1. Klok FA, et al. Incidence of thrombotic complications in critically ill ICU patients with COVID-19. Thromb Res 2020; 191 : 145–147.
2. Chen T, et al. Clinical characteristics of 113 deceased patients with coronavirus disease 2019: retrospective study. BMJ 2020; 368 : 1091.
3. Violi F, Pastori D, Cangemi R, et al. Hypercoagulation and Antithrombotic Treatment in Coronavirus 2019: A New Challenge. Thromb Haemost 2020; 120(6): 949–956.
4. Diaz JV. Clinical management of COVID-19: interim guidance. World Health Organization 2020. May, 1–62.
5. Paranjpe I, et al. Association of Treatment Dose Anticoagulation with In-Hospital Survival Among Hospitalized Patients with COVID-19. J Am Coll Cardiol 2020; 76(1): 122–124.
6. Escalard S, et al. Treatment of Acute Ischemic Stroke due to Large Vessel Occlusion With COVID-19: Experience From Paris. Stroke 2020; 51(8): 2540–2543.
7. Song WC, FitzGerald GA. COVID-19, microangiopathy, hemostatic activation, and complement. J Clin Invest 2020; 130(8): 3950–3953.
8. Zuo Y, et al. Prothrombotic autoantibodies in serum from patients hospitalized with COVID-19. Sci Transl Med 2020; 12(570): 3876.
9. El Shamy O, et al. Bilateral Renal Artery Thrombosis in a Patient With COVID-19. Kidney Med 2021; 3 : 116–119.
10. Zhang L, et al. D-dimer levels on admission to predict in-hospital mortality in patients with COVID-19. J Thromb Haemost 2020; 18(6): 1324–1329.
11. Maldonado E, et al. Antithrombotic Therapies in COVID-19 Disease: a systematic review. J Ger Intern Med 2020; 35(9): 2698–2706.
12. Gupta N, et al. The stimulation of thrombosis by hypoxia. Thromb Res Sep 2019; 181 : 77–83.
13. Barbar S, et al. A risk assessment model for the identification of hospitalized medical patients at risk for venous thromboembolism: the Padua Prediction Score. J Thromb Haemost 2010; 8(11): 2450–2457.
14. Česká společnost pro trombózu a hemostázu. Antitrombotická profylaxe u nemocných s COVID-19. Doporučený postup České společnosti pro trombózu a hemostázu ČLS JEP.
15. Chow JH, et al. Aspirin Use is Associated with Decreased Mechanical Ventilation, ICU Admission, and In-Hospital Mortality in Hospitalized Patients with COVID-19. Anesth Analg; 2021 Apr 1;132(4):930–941.
16. Česká společnost pro trombózu a hemostázu. Stanovisko výboru ČSTH k problematice očkování proti infekci COVID-19 očkovací látkou firmy AstraZeneca. Antitrombotická profylaxe u nemocných s COVID-19. (2021).
Labels
Geriatrics General practitioner for adults Orthopaedic prosthetics
Article was published inGeriatrics and Gerontology

2021 Issue 4-
All articles in this issue
- Editorial
- Zdravotní gramotnost seniorů: Informovanost a dezinformovanost ve vztahu k diagnóze diabetes mellitus 2. typu
- Měření perioperační neurokognitivní dysfunkce u seniorů nad 65 let – pilotní studie
- Proměna životní dráhy „plujících seniorů“
- Subjektivní hodnocení v souvislosti s vybranými aspekty u populace starší 60 let
- Etická dilemata u infaustních prognóz: empirická studie
- Poruchy chování a osobnosti ve vyšším věku
- Duchovní péče o seniory v nemocničním prostředí: cesta k odpuštění a smíření
- Příčina vzniku akutní dysfagie u geriatrické pacientky
- Cévní uzávěry u COVID-19: série kazuistik
- Stanovisko Americké geriatrické společnosti k dosažení genderové rovnosti v geriatrii
- K 30. výročí vzniku III. interní gerontologické a metabolické kliniky v Hradci Králové
- Geriatrics and Gerontology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Poruchy chování a osobnosti ve vyšším věku
- Příčina vzniku akutní dysfagie u geriatrické pacientky
- Etická dilemata u infaustních prognóz: empirická studie
- Zdravotní gramotnost seniorů: Informovanost a dezinformovanost ve vztahu k diagnóze diabetes mellitus 2. typu
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career


