-
Medical journals
- Career
Náhodný nález karcinomu prostaty při výkonu pro benigní hyperplazii prostaty – jak postupovat?
Authors: Peter Polaček; Otakar Čapoun; Martin Malý; Filip Vlček; Alžběta Kantorová; Viktor Soukup
Authors‘ workplace: Urologická klinika 1. LF UK a VFN v Praze
Published in: Ces Urol 2025; 29(3): 146-151
Category: Review article
doi: https://doi.org/10.48095/cccu2025021Overview
Incidentální karcinom prostaty zjištěný při operacích pro benigní hyperplazii prostaty (zejména transuretrální resekci prostaty) představuje specifickou klinickou situaci bez jednoznačně stanoveného standardu dalšího postupu. Tento přehledový článek shrnuje aktuální poznatky o incidenci, predikčních faktorech a možnostech diagnostiky a léčby incidentálního karcinomu prostaty. Zvláštní pozornost je věnována významu hladiny prostatického specifického antigenu po výkonu, úloze multiparametrické magnetické rezonance, významu následné biopsie a predikci přítomnosti, či absence reziduálního karcinomu. Diskutována je také role radikální prostatektomie a radioterapie, vč. rizika močové inkontinence u pacientů po předchozím chirurgickém výkonu. Cílem práce je poskytnout praktický přehled možností dalšího postupu u pacientů s incidentálním karcinomem prostaty pro urology a onkology.
Klíčová slova:
incidentální karcinom prostaty – TURP – PSA – radikální prostatektomie – radioterapie
Úvod
Karcinom prostaty (KP) je nejčastějším zhoubným nádorem u mužů v Evropě i USA. Podle údajů Cancer Statistics 2024 je v USA každoročně diagnostikováno přes 290 000 nových případů, přičemž na toto onemocnění umírá přibližně 35 000 mužů [1]. Také v České republice zaujímá KP první místo v incidenci nádorů u mužů s téměř 10 000 novými případy v roce 2022 [2]. Chirurgická léčba benigní hyperplazie prostaty (BHP), zejména transuretrální resekce prostaty (TURP) a holmiová laserová enukleace (HoLEP), může vést k náhodnému záchytu karcinomu, tzv. incidentálnímu KP (IKP). Postup po náhodném záchytu zůstává nejednotný. Otázky, zda je nádor klinicky významný, jaký má být další diagnostický algoritmus a jaké jsou možnosti léčby, jsou stále předmětem diskuze. Cílem této práce je shrnout aktuální poznatky a nabídnout přehled doporučených postupů pro klinickou praxi.
Epidemiologie IKP
V nedávno publikovaném systematickém přehledu a meta-analýze byla zhodnocena incidence a rizikové faktory pro záchyt IKP při určitých výkonech pro BHP [3]. Autoři zahrnuli celkem 23 observačních studií s téměř 100 000 pacienty, kteří podstoupili chirurgickou léčbu BHP (TURP, HoLEP a otevřená prostatektomie – PE). IKP byl diagnostikován u 26,1 % pacientů, což naznačuje vyšší záchyt, než je obvykle udáváno v dřívější literatuře. Mezi jednotlivými typy výkonů nebyly patrné významné rozdíly ve zjištění IKP: 10 % po TURP, 9 % po HoLEP a 11 % po PE. S nástupem testování prostatického specifického antigenu (PSA) a širší dostupností multiparametrické magnetické rezonance (mpMRI – multiparametric magnetic resonance imaging) došlo k významnému poklesu detekce IKP při výkonech pro BHP, protože mnoho nádorů je nyní diagnostikováno ještě před chirurgickým výkonem. V éře PSA se míra náhodně zjištěného KP snížila o více než 50 % [4]. Většina IKP bývá nízkého rizika (International Society of Urological Pathology Grade Group – ISUP GG = 1) a lokalizována na prostatu (stadium T1a nebo T1b). Pro úplnost je vhodné zmínit, že IKP je poměrně častým nálezem i v preparátech po radikální cystoprostatektomii pro karcinom močového měchýře, kde byla v českých souborech incidence udávána mezi 14,6 a 24,4 % [5,6]. Tento nález má odlišný klinický význam, avšak dokládá vysokou prevalenci latentního KP v mužské populaci.
Prediktivní parametry záchytu IKP
Z hlediska rizikových faktorů analýza Guo et al. identifikovala zvýšenou hladinu PSA jako jediný signifikantní prediktor přítomnosti IKP (odds ratio – OR 1,13; 95% CI 1,04–1,23; p = 0,004). Naopak věk pacienta (OR 1,02; 95% CI 0,97–1,06; p = 0,48) ani objem prostaty (OR 0,99; 95% CI 0,96–1,03; p = 0,686) neprokázaly statisticky významný vztah s výskytem IKP. Výsledky tak zpochybňují některé běžně uváděné teorie o vztahu mezi objemem prostaty a rizikem náhodného karcinomu. Významnou roli může hrát i kvalita histopatologického vyšetření odebrané tkáně a rozdíly v chirurgické technice [3]. Také na našem pracovišti jsme hodnotili prediktivní parametry záchytu IKP. V období od ledna 2019 do prosince 2021 podstoupilo celkem 444 pacientů desobstrukční výkon pro BHP, tj. TURP nebo PE. KP byl zjištěn u 45 (10 %) mužů, z toho u 15 (3,4 %) byl nádor hodnocen jako klinicky signifikantní (GG ≥ 2). Stadium T1a jsme zaznamenali u 29 (64 %) pacientů. U 19 pacientů jsme doplnili standardní biopsii prostaty, z nichž u sedmi byl opět verifikován KP vč. jednoho s klinicky významným nádorem. Celkem u 24 (53,3 %) pacientů jsme doporučili konzervativní postup, 16 pacientů podstoupilo radikální léčbu, u dvou byla zahájena systémová léčba. Statisticky významné pro predikci IKP v resekátu byly poměr volného a vázaného PSA (p = 0,037), velikost prostaty (p = 0,003) a hmotnost resekované tkáně (p = 0,006), pro klinicky významný KP pak pouze velikost prostaty (p = 0,019), na rozdíl od výše uvedené práce tedy naše data vztah mezi velikostí prostaty a výskytem IKP potvrzují [7].
Table 1. Indikace pro biopsii prostaty při náhodném záchytu karcinomu prostaty dle Ko et al. [10] a Lee et al. [11]. Tab. 1. Indications for prostate biopsy following incidental prostate cancer detection according to Ko et al. [10] and Lee et al. [11] ![Indikace pro biopsii prostaty při náhodném záchytu karcinomu prostaty dle Ko et al. [10] a Lee et al. [11]. Tab. 1. Indications for prostate biopsy following incidental prostate cancer detection according to Ko et al. [10] and Lee et al. [11]](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image/0e14381e5eb3404d681cc4eab251239f.png)
GG – International Society of Urological Pathology (ISUP) Grade Group, mpMRI – multiparametrická magnetická rezonance,
PSA – prostatický specifický antigenVýznam PSA po záchytu IKP
Sledování PSA po IKP je klíčové pro odhad rizika přítomnosti klinicky významného onemocnění. Vzhledem k tomu, že resekce při výkonech pro BHP odstraní část prostaty, a tím i zdroj PSA, je třeba změnu hladiny interpretovat opatrně. Po TURP nebo HoLEP lze očekávat pokles hladiny PSA úměrně množství odstraněné prostatické tkáně. Běžně se uvádí pokles o 30–70 %, přičemž větší pokles bývá po HoLEP. K objektivnímu hodnocení zbytkového PSA se doporučuje první kontrolní odběr provést nejdříve za 6 týdnů po výkonu, kdy ustupuje pooperační zánět a regenerace epitelu [8]. Ve studii autorů z Bordeaux zahrnující 1 247 pacientů po HoLEP byla incidence IKP 10,7 %. Z celkového počtu 134 pacientů s IKP mělo 25 (18,6 %) klinickou progresi během průměrného sledování 32 měsíců. Jediným nezávislým prediktorem progrese v multivariační analýze byla hodnota PSA ≥ 2 ng/ml 3 měsíce po výkonu (OR 2,35; 95% CI 1,56–3,51; p < 0,001). Pacienti s kombinací stadia T1b a PSA ≥ 2 ng/ml měli výrazně vyšší riziko progrese (OR 49,4; 95% CI 11,8–341,5; p < 0,001), zatímco pacienti se stadiem T1a a PSA < 2 ng/ml měli riziko minimální (OR 0,05; 95% CI 0,01–0,20; p < 0,001). Autoři navrhují, že tyto parametry by mohly sloužit k identifikaci pacientů, kteří budou profitovat z časné léčby či intenzivnějšího sledování [9]. Trvale zvýšené nebo nově stoupající hladiny PSA po výkonu tedy mohou být indikátorem reziduálního karcinomu nebo de novo vznikajícího onemocnění a vyžadují další vyšetření – typicky mpMRI, případně biopsii prostaty.
Význam mpMRI
Multiparametrická MRI prostaty se stala nepostradatelným nástrojem v moderní diagnostice KP. V případě IKP hraje klíčovou roli v rozhodování o dalším postupu – zejména při stanovení, zda se jedná o klinicky významný nádor vyžadující léčbu, nebo o indolentní formu vhodnou pro aktivní sledování (AS). Interpretace mpMRI po výkonech je spojena s určitými úskalími. Retrospektivní analýza 98 pacientů s IKP zjištěným po HoLEP ukázala, že mpMRI měla významnou roli v rozhodování o dalším postupu. Z 30 pacientů, kteří podstoupili mpMRI, bylo podezření na klinicky významný karcinom (Prostate Imaging-Reporting and Data System (PI-RADS) ≥ 4) zaznamenáno u třetiny z nich. V této skupině byla s vyšší pravděpodobností indikována cílená biopsie nebo radikální léčba. Dále autoři uvádějí, že prostatitida a pooperační změny, např. deformace nebo reziduální adenom, mohou komplikovat hodnocení. Pooperační hyperemie tkání tkání navíc může snižovat T2 signál. Doporučují tedy provádět vyšetření až s odstupem min. 6–12 týdnů po výkonu. Výsledky podporují použití mpMRI jako užitečného nástroje při stratifikaci pacientů s IKP po výkonech pro BHP k AS nebo dalšímu vyšetření [10].
Biopsie prostaty po náhodném nálezu IKP
Při náhodném záchytu IKP po výkonech pro BHP zůstává zásadní otázkou, zda je v prostatě přítomen klinicky významný reziduální nádor. Jelikož resekce zasahuje primárně přechodovou zónu, existuje riziko ponechání karcinomu v periferní zóně. Biopsie zůstává klíčovým krokem v rozhodovacím algoritmu, obzvláště pokud je přítomno zvýšené PSA, vyšší GG nebo suspektní ložisko na mpMRI. Retrospektivní multicentrická studie analyzovala skupinu 63 pacientů s IKP po TURP. Z nich 22 podstoupilo následnou biopsii prostaty (provedenou v průměru za 8,3 měsíce, rozmezí 1–18 měsíců, po TURP), 41 bylo přímo indikováno k radikální prostatektomii (RP) a 7 mužů podstoupilo oba výkony. Pouze 32 % pacientů mělo shodu GG mezi TURP a biopsií. U 54 % došlo ke snížení GG při biopsii (downgrading), u 14 % ke zvýšení GG (upgrading). U 86 % mužů tak biopsie po TURP nepřinesla žádnou novou diagnostickou informaci. Z těchto dat vyplývá, že rutinní provedení biopsie po TURP není ve většině případů klinicky přínosné a mělo by být zváženo individuálně, zejména u pacientů plánovaných k AS, nikoliv k radikální léčbě. Indikace k provedení biopsie v případě IKP jsou uvedeny v tab. 1. Biopsii je vhodné plánovat min. 6–8 týdnů po TURP, aby se předešlo falešným nálezům v důsledku zánětlivých nebo arteficiálních změn. Ko et al. dále poukazují na rostoucí úlohu mpMRI, která může v některých případech nahradit biopsii, obzvláště pokud se plánuje radikální řešení (např. nervy šetřící RP) [10]. Na našem pracovišti je při incidentálním záchytu KP po výkonu pro BHP standardní postup následující: s odstupem 3 měsíců od výkonu indikujeme MRI prostaty. V případě nálezu suspektních ložisek (PI-RADS ≥ 3) je následně provedena cílená fúzní biopsie doplněná o systematické odběry z periferní zóny. Cílem je upřesnit staging a zhodnotit přítomnost klinicky významného tumoru za účelem rozhodnutí o dalším terapeutickém postupu. Doporučený diagnostický algoritmus po náhodném záchytu KP je uveden v tab. 2.
Table 2. Doporučený diagnostický algoritmus po náhodném záchytu karcinomu prostaty. Tab. 2. Recommended diagnostic algorithm following incidental prostate cancer detection. 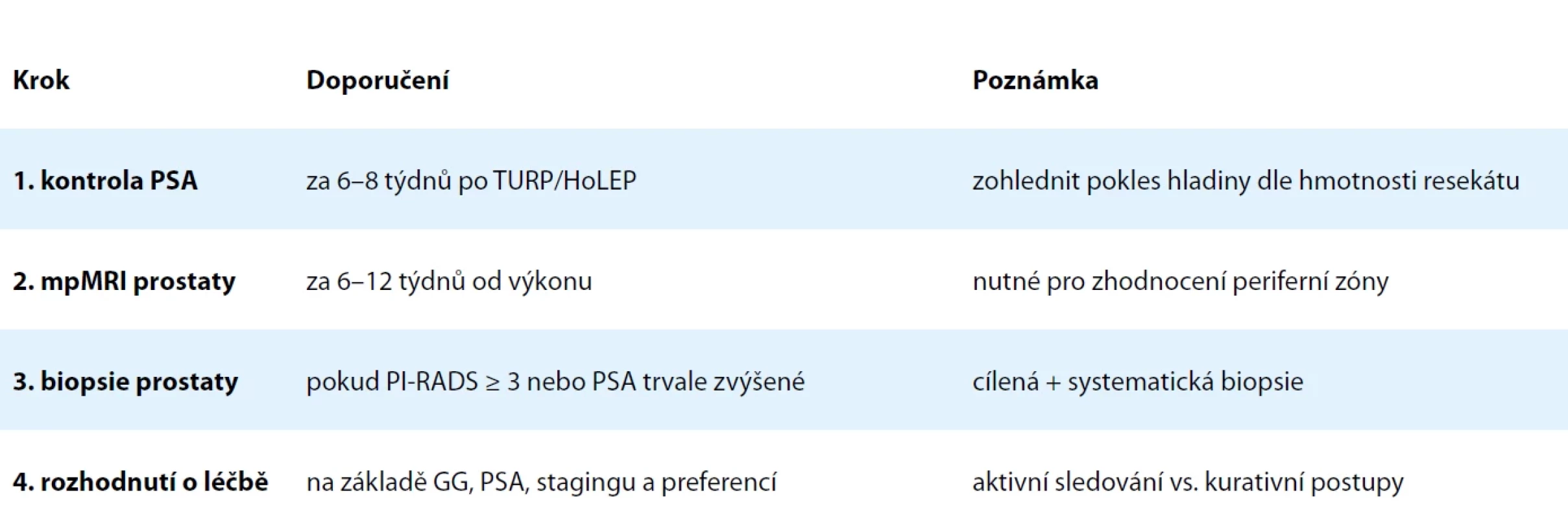
PSA – prostatický specifický antigen, TURP – transuretrální resekce prostaty, HoLEP – holmiová laserová enukleace prostaty, mpMRI – multiparametrická magnetická rezonance, PI-RADS – prostate imaging reporting and data system, GG – International Society of Urological Pathology (ISUP) Grade Group Predikce kompletního odstranění IKP při výkonech pro BHP
Pacienti s IKP po RP a patologickým nálezem pT0 mají dobrou prognózu, radikální léčba proto může představovat nadbytečnou léčbu (overtreatment). Retrospektivní analýza 126 pacientů s KP stadia T1a–T1b diagnostikovaným při operaci pro BHP ukázala, že 16,7 % mužů nemělo při následné RP žádný reziduální nádor (pT0) a pouze 5,6 % mělo extrakapsulární šíření. Hladina PSA po operaci pro BHP a GG v resekátu byly nezávislými prediktory jak přítomnosti reziduálního karcinomu, tak biochemické recidivy. Stadium T1a vs. T1b nebylo statisticky významným prediktorem. Pětileté, resp. 10leté přežití bez biochemické recidivy dosáhlo 92, resp. 87 %. Autoři navrhují, že pacienti s nízkým PSA (< 1 ng/ml) a nízkým GG po operaci pro BHP mohou mít minimální riziko reziduálního karcinomu [12]. V jiné kohortě 95 pacientů s IKP, kteří následně podstoupili RP, nebyl v 29,5 % případů nalezen žádný reziduální karcinom. Multivariační analýza prokázala, že negativní nález na mpMRI a nízká PSA denzita (< 0,08 ng/ml/ml) po operaci pro BHP byly nezávislými prediktory pro pT0 stadium. Kombinace těchto faktorů dosáhla predikční přesnosti plochy pod křivkou 0,805 s vysokou pozitivní prediktivní hodnotou (94,1 %). Během sledování nedošlo u žádného pacienta s pT0 stadiem k biochemické recidivě [13].
Indikace a výběr léčebné strategie
Náhodný nález KP při transuretrálních výkonech představuje specifickou klinickou situaci, která vyžaduje individuální přístup k volbě léčebné strategie. Vzhledem k tomu, že tyto nádory jsou často detekovány v časném stadiu a u pacientů podstupujících operaci z jiných důvodů (nejčastěji mikční obtíže při BHP), je nutné pečlivě zvážit biologickou povahu nádoru, věk, komorbidity a také preference pacienta, hladinu PSA po výkonu a nálezy na zobrazovacích metodách. Možnosti léčby sahají od AS až po radikální přístupy, jako jsou prostatektomie nebo radioterapie. Správná indikace léčby je klíčová pro dosažení optimálních onkologických výsledků při současném zachování kvality života.
Konzervativní postupy
Aktivní sledování by mělo být zváženo u dobře diferencovaných nádorů u pacientů s nízkými hladinami PSA po výkonu. V případě IKP s pooperační denzitou PSA (< 0,08 ng/ml/ml) a negativním nálezem na MRI prostaty je malá pravděpodobnost reziduálního tumoru. Tito pacienti představují nejvhodnější skupinu pro AS [13]. U pacientů s PSA před operací < 2 ng/ml a PSA po operaci < 1 ng/ml je pravděpodobnost kompletní remise (T0) vysoká, a proto může být AS také těmto pacientům nabídnuto [12]. Je nutné upozornit na fakt, že většina protokolů AS zařazuje pacienty v klinickém stadiu nejméně T1c (KP diagnostikovaný v biopsii prostaty na základě elevace PSA), tedy pro sledování pacientů ve stadiu T1a–T1b pevné postupy stanoveny nejsou. Není tedy jasné, zda mají všichni pacienti s IKP podstoupit tzv. konfirmační biopsii a jak by se mělo postupovat v případě negativní biopsie prostaty. Mají mít také pravidelné MRI a biopsie prostaty, jak to vyžaduje např. protokol PRIAS (Prostate Cancer Research International: Active Surveillance) [14], nebo může být sledování volnější a lze spoléhat pouze na vývoj PSA, případně vyšetření per rektum? Režim pozorného vyčkávání (watchful waiting) je naopak velmi volný, neboť tento konzervativní postup volíme u pacientů s relativně krátkou očekávanou dobou dožití (< 10 let).
Radikální prostatektomie
Radikální prostatektomie není považována za standardní léčbu u pacientů s IKP (T1a–T1b). Podle doporučení Evropské urologické asociace jsou kurativní přístupy indikovány u pacientů s dlouhou očekávanou délkou života (> 10 let) a minimálně středně rizikovým KP [15]. V předchozím odstavci jsme ale definovali vhodné pacienty k AS, tedy ostatní by naopak měli profitovat z radikální léčby. Jedná se tak o pacienty s vyšším onkologickým rizikem (např. GG ≥ 2, perineurální šíření tumoru, PSA > 1 ng/ml po operaci). RP lze po TURP bezpečně provést, byť s mírně vyšší morbiditou, jako druhá operace je totiž obecně technicky náročnější. Jedna metaanalýza zahrnula 15 retrospektivních studií a celkem 6 840 pacientů. Výsledky ukázaly, že RP po předchozí TURP je spojena s horšími perioperačními, funkčními i onkologickými výsledky. Pacienti po TURP měli delší čas operace, vyšší krevní ztráty, častější komplikace, delší hospitalizaci, delší dobu s ponechaným močovým katetrem a vyšší míru pozitivních chirurgických okrajů. Funkčně se u nich častěji vyskytovala inkontinence (výrazně nižší kontinence po 3, 6 i 12 měsících) a poruchy potence (nižší míra erektilní funkce po 12 měsících) [16]. Ideální načasování operace po TURP je předmětem diskuze. Pooperační zánětlivá reakce a periprostatická fibróza mohou ztěžovat radikální výkon, nicméně interval 3 měsíců od operace pro benigní onemocnění se jeví jako dostatečný [17].
Radikální radioterapie
Externí radioterapie je vhodnou alternativou léčby u pacientů s předchozím chirurgickým výkonem na prostatě, přičemž je spojena s přijatelnou kvalitou života. Brachyterapii v těchto případech nelze provést. U teleterapie je výskyt závažných dlouhodobých močových toxicit srovnatelný s pacienty, u nichž operační léčba pro BHP nebyla provedena. Jedna retrospektivní studie hodnotila funkci dolních močových cest a kvalitu života u 59 pacientů léčených radioterapií pro lokalizovaný KP, kteří měli v anamnéze chirurgickou léčbu BHP. Pacienti obdrželi střední dávku 78 Gy, téměř polovina z nich také dostala hormonální léčbu. Mírné potíže hlásilo 77,6 % mužů, středně závažné 20,7 % a závažné potíže mělo 1,7 % pacientů. Kvalitu močení hodnotilo jako uspokojivou 74,2 % pacientů. Závažná pozdní genitourinární (GU) toxicita se vyskytla jen u čtyř pacientů (6,8 %) [18]. Relativně vážnou komplikací po radioterapii u pacientů s předchozí TURP je inkontinence moči. Liu et al. hodnotili výskyt inkontinence po zevní radioterapii prostaty u 1 192 pacientů, z nichž 246 mělo v anamnéze TURP. Nově vzniklá inkontinence se vyskytla u 6,1 % pacientů (stupeň ≥ 2 u 1,7 %), s vyšším výskytem u pacientů po TURP (10 vs. 6 %; p = 0,026) a u těch, kteří měli akutní GU toxicitu stupně ≥ 2 během radioterapie (11 vs. 5 %; p = 0,002). Věk, dávka v Gy ani interval od TURP nebyly signifikantními faktory [19].
Závěr
Náhodný záchyt KP při operačních výkonech pro BHP představuje specifickou klinickou situaci vyžadující individuální posouzení ohledně dalšího postupu. Rozhodování mezi AS, RP a radioterapií by mělo vycházet z kombinace histopatologických nálezů, hladiny PSA před operací i po operaci pro BHP, výsledků zobrazovacích vyšetření a odhadu délky života pacienta. AS je vhodné u pacientů s nízkým rizikem a příznivými prediktory, zatímco radikální léčba je indikována u pacientů s vyšším rizikem progrese. Budoucí výzkum by se měl zaměřit na rozvoj prediktivních modelů a integraci umělé inteligence do diagnostických algoritmů, což by mohlo významně přispět k personalizaci léčby a zlepšení klinických výsledků.
Střet zájmů: Autoři prohlašují, že v souvislosti s příspěvkem nemají žádný konflikt zájmů.
Prohlášení o podpoře: Podpořeno MZ ČR – RVO-VFN64165; ORJ 90223.
Sources
1. Siegel RL, Giaquinto AN, Jemal A. Cancer statistics, 2024. CA Cancer J Clin 2024; 74(1): 12–49. doi: 10.3322/caac.21820.
2. Krejčí D, Mužík J, Šnábl I et al. Portál epidemiologie novotvarů v ČR. [online]. Dostupné z: https: //www.svod.cz.
3. Guo Z, He J, Huang L et al. Prevalence and risk factors of incidental prostate cancer in certain surgeries for benign prostatic hyperplasia: a system-
atic review and meta-analysis. Int Braz J Urol 2022; 48(6): 915–929. doi: 10.1590/S1677-5538.IBJU.2021.0653.4. Zigeuner RE, Lipsky K, Riedler I et al. Did the rate of incidental prostate cancer change in the era of PSA testing? A retrospective study of 1127 pa-
tients. Urology 2003; 62(3): 451–455. doi: 10.1016/s0090-4295(03)00459-x.5. Prošvic P, Morávek P, Šimáková E. Incidentální adenokarcinom prostaty u pacientů po radikální cystektomii pro uroteliální karcinom. Ces Urol 2002; 6(1): 37–40. doi: 10.48095/cccu2002009.
6. Šámal V, Richter I, Paldus V et al. Incidence karcinomu prostaty v preparátech po radikální cystoprostatektomii. Histopatologická charakteristika nádorů a posouzení vlivu histologického zpracování preparátu na incidenci nádoru. Ces Urol 2020; 24(1): 42–50. doi: 10.48095/cccu2020001.
7. Polaček P, Kantorová A, Malý M et al. Náhodný nález karcinomu prostaty po výkonu pro benigní hyperplazii prostaty – jak postupovat? Ces Urol 2024; 28(Suppl. A).
8. Tinmouth WW, Habib E, Kim SC et al. Change in serum prostate specific antigen concentration after holmium laser enucleation of the prostate: a marker for completeness of adenoma resection? J Endourol 2005; 19(5): 550–554. doi: 10.1089/end.2005.19.550.
9. Klein C, Marquette T, Capon G et al. Incidental prostate cancer after holmium laser enucleation of the prostate: incidence and predictive factors for clinical progression. Int J Clin Oncol 2022; 27(6): 1077–1083. doi: 10.1007/s10147-022-02156-2.
10. Ko KJ, Choi S, Song W. The impact of multiparametric magnetic resonance imaging on treatment strategies for incidental prostate cancer after holmium laser enucleation of the prostate. J Clin Med 2023; 12(14): 4826. doi: 10.3390/jcm12144826.
11. Lee LS, Thiruneelakandasivam S, Hong MK et al. Are transrectal prostate biopsies routinely indicated in patients with incidentally diagnosed pros
tate cancer following transurethral resection of the prostate for benign disease? Urol Int 2013; 91(4): 397–403. doi: 10.1159/000350898.12. Capitanio U, Scattoni V, Freschi M et al. Radical prostatectomy for incidental (stage T1a–T1b) prostate cancer: analysis of predictors for residual dis-
ease and biochemical recurrence. Eur Urol 2008; 54(1): 118–125. doi: 10.1016/j.eururo.2008.02.018.13. Chung DY, Goh HJ, Koh DH et al. Clinical significance of multiparametric MRI and PSA density as predictors of residual tumor (pT0) following radical prostatectomy for T1a–T1b (incidental) prostate cancer. PLoS One 2018; 13(12): e0210037. doi: 10.1371/journal.pone.0210037.
14. Bokhorst LP, Valdagni R, Rannikko A et al. A decade of active surveillance in the PRIAS study: an update and evaluation of the criteria used to rec-
ommend a switch to active treatment. Eur Urol 2016; 70(6): 954–960. doi: 10.1016/j.eururo.2016.06.007.15. EAU Guidelines. Edn. presented at the EAU Annual Congress Madrid 2025.
16. Li H, Zhao C, Liu P et al. Radical prostatectomy after previous transurethral resection of the prostate: a systematic review and meta-analysis. Transl Androl Urol 2019; 8(6): 712–727. doi: 10.21037/tau.2019.11.13.
17. Zugor V, Labanaris AP, Porres D et al. Surgical, oncologic, and short-term functional outcomes in patients undergoing robot-assisted prostatectomy after previous transurethral resection of the prostate. J Endourol 2012; 26(5): 515–519. doi: 10.1089/end.2011.0205.
18. Guilhen M, Hennequin C, Ouzaid I et al. Urinary function and quality of life after radiotherapy for prostate cancer in patients with prior history of surgical treatment for benign prostatic hyperplasia. Radiat Oncol 2018; 13(1): 209. doi: 10.1186/s13014-018-1149-0.
19. Liu M, Pickles T, Berthelet E et al. Urinary incontinence in prostate cancer patients treated with external beam radiotherapy. Radiother Oncol 2005; 74(2): 197–201. doi: 10.1016/j.radonc.2004.09.016.
Labels
Paediatric urologist Nephrology Urology
Article was published inCzech Urology

2025 Issue 3-
All articles in this issue
- Editorial
- Modeling human kidney in vitro – the potential of renal organoids and tubuloids for urology
- Penile rehabilitation after radical prostatectomy
- Incidental finding of prostate cancer during surgery for benign prostatic hyperplasia – how to proceed?
- Positive surgical margins in renal malignancies after nephron-sparing surgery – results of a single-centre retrospective analysis
- Evaluation of oncological outcomes using prognostic models in patients operated on for renal cancer – experience from a single center
- Histological findings in a completely duplicated kidney and ureter after heminephrectomy
- Comprehensive news in oncourology – KNOU 2025
- Czech Urology Boot Camp 2025
- Czech Urology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Penile rehabilitation after radical prostatectomy
- Incidental finding of prostate cancer during surgery for benign prostatic hyperplasia – how to proceed?
- Modeling human kidney in vitro – the potential of renal organoids and tubuloids for urology
- Comprehensive news in oncourology – KNOU 2025
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

