-
Medical journals
- Career
Je vhodné podávat ATB profylaxi kojencům se závažnou hydronefrózou před provedení pyeloplastiky?
Authors: Oldřich Šmakal 1; Jan Šarapatka 1; Hana Flögelová 2; Lenka Bakaj-Zbrožková 3
Authors‘ workplace: Urologická klinika LF UP a FN, Olomouc 1; Dětská klinika LF UP a FN, Olomouc 2; Radiologická klinika LF UP a FN, Olomouc 3
Published in: Ces Urol 2013; 17(3): 193-198
Category: Original article
Overview
Cíl:
Cílem práce je vyhodnotit výskyt akutní pyelonefritidy (APN) u kojenců s hydronefrózou zachycenou při screeningovém ultrazvukovém (UZ) vyšetření, u kterých byla prokázaná závažná obstrukce pelviureterální junkce (PUJO) s nutností provedení pyeloplastiky. Na základě získaných výsledků posoudit nutnost podávání ATB profylaxe do doby operace.Metoda:
V prospektivní studii byl vyhodnocen výskyt APN před provedením pyeloplastiky u kojenců dispenzarizovaných pro závažnou dilatací kalichopánvičkového systému (KPS) ledviny. Děti byly standardně vyšetřeny UZ a MAG3 scintigrafií, a pokud prodělaly APN, byla provedena mikční cystouretrografie (MCUG). Žádné dítě během dispenzarizace nedostávalo primárně ATB profylaxi, žádný z chlapců nebyl obřezán. Byly vyhodnoceny ultrazvukové a radionuklidové parametry, věk, pohlaví a nálezy byly statisticky posouzeny.Výsledky:
Bylo operováno 97 dětí, APN se vyskytla u pěti chlapců (5,2 %) v Ø věku 1,4 měsíce. Děti, které prodělaly symptomatickou IMC, měly průměr pánvičky 11–22 mm, sílu parenchymu 2–7 mm, relativní funkci ledviny 40–54 %. Nebyla zjištěna statisticky významná závislost výskytu APN na věku, pohlaví, ultrazvukových nebo radionuklidových parametrech. Byla prokázána věcná významnost výskytu APN u chlapců ve věkové skupině do 3 měsíců oproti výskytu APN u dívek a u kojenců starších 3 měsíců.Závěr:
Po vyhodnocení výsledků studie můžeme konstatovat, že není nutné rutinní podávání ATB profylaxe u kojenců dispenzarizovaných pro závažný stupeň dilatace KPS. Podávání profylaxe by mělo být individuálně zváženo u chlapců do 3 měsíců po narození, u kterých se APN nejčastěji vyskytla.Klíčová slova:
akutní pyelonefritida, ATB profylaxe, hydronefróza, pyeloplastika.ÚVOD
V dnešní době je většina závažných vrozených vývojových vad uropoetického traktu zachycena při screeningovém antenatálním nebo postnatálním UZ vyšetření jako dilatace horních močových cest (HMC) (1, 2). Včasná diagnostika asymptomatické dilatace KPS umožní rychlé vyšetření a cílenou léčbu, jejímž úkolem je ochránit funkci ledviny a zabránit infekčním komplikacím. Porucha odtoku moči z HMC je považována za riziko vyššího výskytu močové infekce (IMC) s možností vzniku jizvení ledvinného parenchymu (3). Četnost výskytu IMC je u dětí s PUJO udávaná v rozmezí 0–30,7 % (1–5), a podobně velké rozdíly jsou i v doporučení jednotlivých autorů k podávání ATB profylaxe.
Rozhodli jsme se vyhodnotit výskyt symptomatických febrilních IMC u dětí, které byly na našem pracovišti dispenzarizovány pro izolovanou hydronefrózu zachycenou při UZ screeningu a které byly během 1. roku věku operovány pro PUJO. Chtěli bychom přispět do diskuse o nutnosti profylaktického podávání ATB u nejčastější obstrukční uropatie kojeneckého věku.
SOUBOR PACIENTŮ A METODIKA
V prospektivní studii byly vyhodnoceny nálezy u pacientů, u kterých byla antenatálně nebo postnatálně do 6 týdnů věku prokázaná izolovaná dilatace KPS bez náplně močovodu a u kterých byla během sledování prokázaná natolik závažná PUJO, že bylo nutno provést nejpozději v roce věku resekční pyeloplastiku. Jednalo se o 97 dětí, které byly vyšetřeny a operovány ve FN Olomouc v letech 2004–2011.
U všech pacientů byla provedena minimálně tři standardizovaná UZ vyšetření ledvin a močového měchýře dvěma specializovanými radiology. Stupeň hydronefrózy byl hodnocen podle klasifikace Společnosti pro fetální urologii (SFU), dále byl měřen průměr pánvičky v předozadní (AP) projekci a síla parenchymu nad středním kalichem v podélném zobrazení. Mikční cystouretrografie byla provedena u všech dětí, které prodělaly symptomatickou IMC, dále u pacientů s oboustrannou dilatací III. nebo IV. stupně, nebo pokud se během UZ vyšetření měnil stupeň dilatace KPS v závislosti na náplni močového měchýře. U všech pacientů byly provedeny 1–2 standardizované dynamické diuretické MAG3 scintigrafie s perorální hydratací, bez katetrizace močového měchýře, s aplikací furosemidu ve 20. minutě.
Provedení pyeloplastiky bylo indikováno při snížení relativní funkce ledviny pod 40 % nebo při poklesu relativní funkce ledviny o 10 % během radionuklidových vyšetření a při progresi dilatace KPS se zhoršující se redukcí parenchymu v průběhu UZ sledování. U solitární ledviny nebo při oboustranném postižení byl zohledněn i průkaz jednoznačné obstrukce při diuretické MAG3 scintigrafii po vymočení a vertikalizaci dítěte.
Akutní pyelonefritida (APN) byla definována jako symptomatická IMC s teplotami ≥ 38 ºC, s pyurií (k vyšetření leukocytů byl uznán i sběrný močový sáček) nebo bakteriurií. Byl nutný kultivační průkaz ≥ 105 mikrobů/1 ml při odběru moči středním proudem nebo ≥ 104 mikrobů/1 ml v cévkované moči. V séru bylo CRP > 20 mg/l. U novorozenců byly vyjádřeny nespecifické klinické příznaky, nemusela být přítomna horečka, podmínkou byla signifikantní bakteriurie a zvýšení laboratorních ukazatelů bakteriálního zánětu.
Žádné dítě nedostávalo před operací ATB profylaxi. Rodiče byli pečlivě informováni o příznacích závažné močové infekce. Byli poučeni o nutnosti vyšetření močového sedimentu a případně i kultivačního vyšetření moči při teplotě > 38 ºC, při páchnoucí moči, zvláště při současném nechutenství, zvracení. Všichni rodiče dispenzarizovaných dětí dobře spolupracovali a dodržovali doporučená režimová opatření (maximální hydrataci, častější měnění plen, správnou péči o zevní genitál, vyloučení zácpy). Žádný chlapec zařazený do studie neměl provedenou circumcizi. Pokud dítě během sledování vývoje dilatace KPS prodělalo APN, bylo po ukončení ATB léčby zajištěno do doby provedení operace ATB profylaxí (do 2 měsíců věku amoxycilin 15 mg/kg/den rozdělený do dvou dávek, ve starším věku trimetoprim 1–2 mg/kg/den ve večerní dávce).
Statistická analýza byla vypracována pomocí systému SPSS 12.0 pro Windows a StatSoft CR s r.o. (2007). STATISTICA Cz (softwarový system pro analýzu dat), verze 8.0. www.statsoft.cz.STATISTICA. Hladina statistické významnosti byla stanovena p = 0,05, hodnocení porovnávaných parametrů bylo provedeno pomocí rozdílu dvou poměrů, χ2-testu a Mann-Whitneyova U testu.
VÝSLEDKY
Dilatace KPS, která si vyžádala nutnost operačního řešení, byla diagnostikována u 46 dětí (47 %) prenatálně, u 51 dětí byla dilatace zachycena při postnatálním screeningu. Pyeloplastika byla provedena u 97 kojenců (65 chlapců a 32 dívek), s průměrným věkem v době operace 4,4 měsíce. U 49 dětí (50,5 %) byla pyeloplastika provedena do 3 měsíců věku, u 25 (26 %) mezi 3. až 6. měsícem, u 16 (16,5 %) pacientů mezi 6. až 9. měsícem a u sedmi (7 %) mezi 9. až 12. měsícem. U 42 kojenců byla operována pravá ledvina a u 55 levá ledvina. Obstrukce pelviureterální junkce byla u devíti způsobena akcesorní cévou, ve zbývajících 88 případech byla příčinou obstrukce stenóza pelviureterálního přechodu.
Akutní pyelonefritida se vyskytla u pěti dětí (5,2 %) s průměrným věkem v době projevu 1,4 měsíce. Infekce postihla čtyři chlapce do 1 měsíce věku s negativním nálezem při MCUG a jednoho chlapce ve 2 měsících s průkazem kontralaterálního vezikoureterálního refluxu III. stupně. Charakteristika souboru pacientů s prodělanou APN, jejich ultrazvukové a radionuklidové nálezy jsou uvedeny v tabulce 1.
Table 1. Charakteristiky pacientů s prodělanou APN Table 1. Characteristics of patients with a history of APN 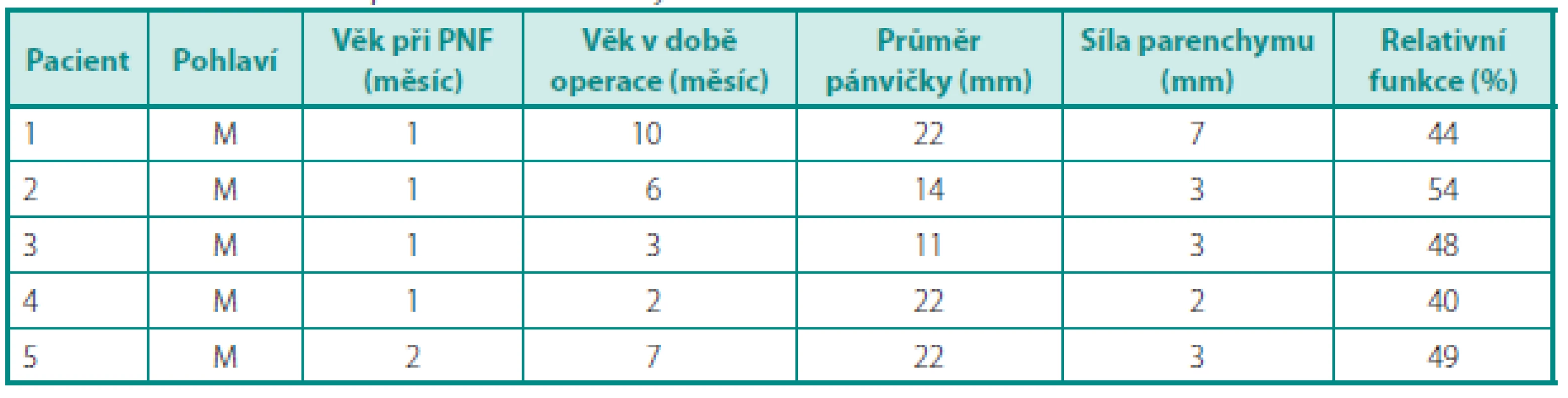
Jako možné rizikové faktory pro výskyt APN byly hodnoceny pohlaví pacienta, věk v době operace, průměr pánvičky, redukce parenchymu a relativní funkce ledviny s PUJO (tab. 2). K posouzení byl použit Mannův-Whitneyův test, žádný ze sledovaných parametrů nebyl statisticky významný. Můžeme pouze konstatovat věcnou významnost výskytu APN u chlapců ve věkové skupině do 3 měsíců oproti ne výskytu APN u dívek a ve vyšším věku. Při porovnání procentuálního výskytu APN mezi chlapci s PUJO (pět ze 65) a dívkami s PUJO (0 z 32) nebyl rozdíl statisticky významný (p = 0,110).
Table 2. Vliv možných rizikových faktorů na výskyt APN Porovnání (neparametricky Mannův-Whitneyovým testem) zánět vs. bez zánětu Table 2. Effect of potential risk factors on the development of APN Comparison (non-parametric Mann-Whitney U-test) inflammation vs. no inflammation 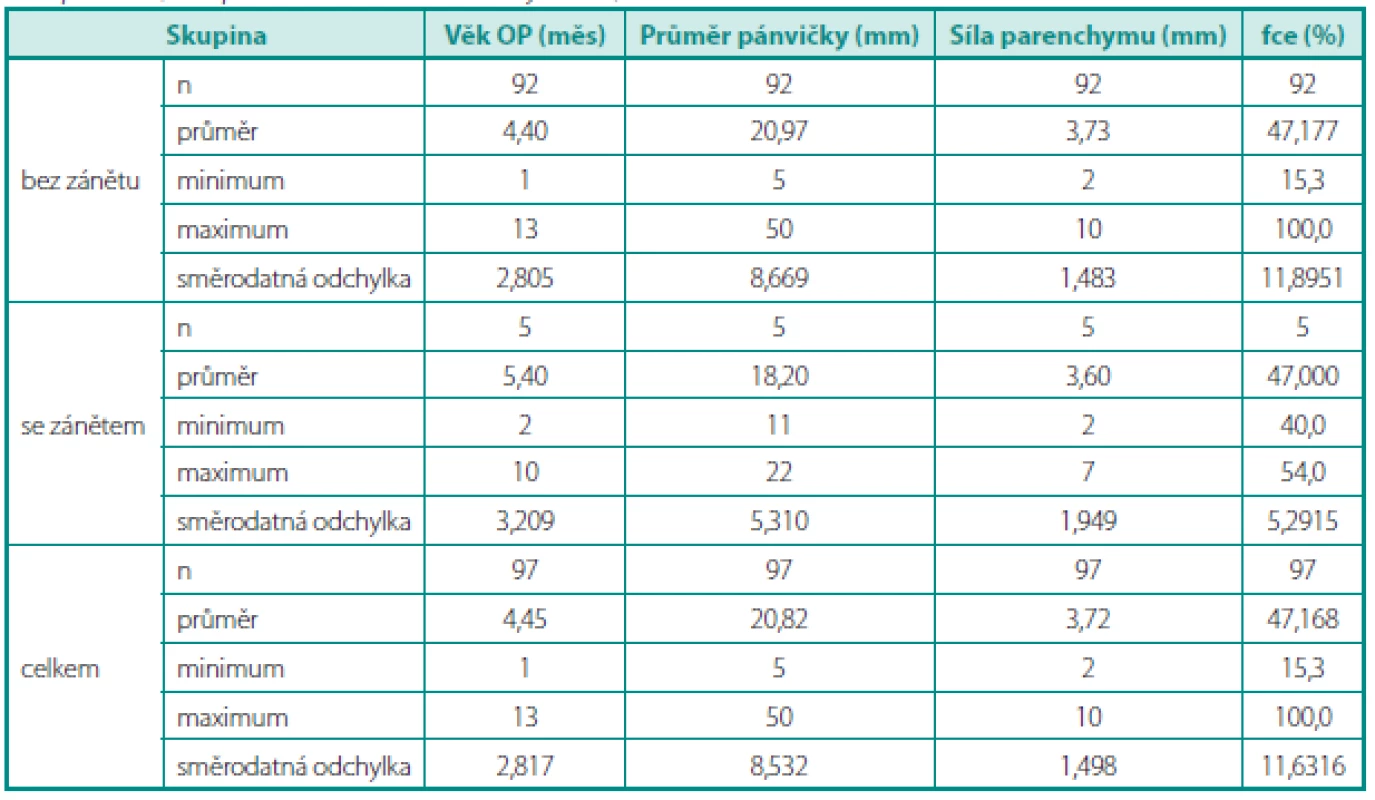
Při posouzení vlivu věku na výskyt APN u souboru novorozenců a mladých kojenců s PUJO (věk 0–3 měsíce) s výskytem APN v souboru kojenců s PUJO ve věku 3–12 měsíců nebyl také zjištěn statisticky významný rozdíl (χ2-test).
Byla posouzena statistická významnost rozdílu 5,2% výskytu APN v našem souboru 97 dětí s literárními údaji 2,5% výskytu APN v souboru 230 dětí bez vad uropoetického traktu (4, 8). Rozdíl nebyl statisticky významný, rozdíl dvou poměrů (p = 0,213), χ2-test (p = 0,094).
DISKUSE
V zemích s vyspělým zdravotnictvím zachytí UZ screening převážnou většinu asymptomatických dilatací HMC. Tato dilatace je velmi často přechodná a během sledování spontánně vymizí, může být ale spojena s vývojovou vadou uropoetického traktu, nejčastěji s obstrukční uropatií nebo vezikoureterálním refluxem (VUR) (1). Snaha zabránit vzniku APN, která se může při obstrukční nebo refluxní vadě podílet na poškození ledviny, vede k velmi častému podávání ATB profylaxe. Nadměrné podávání ATB je jedním z faktorů, které způsobují nárůst rezistence mikrobů vůči ATB. Dlouhodobé přijímání i malých dávek ATB může mít i celkové nežádoucí účinky na organismus, proto je snaha rutinní podávání profylaxe omezit a rezervovat jej pouze pro pacienty s vyšším rizikem vzniku IMC (2).
Za děti s vysokým rizikem vzniku APN jsou považováni pacienti s VUR IV. a V. stupně a s poruchou močení, u kterých je ATB profylaxe nejčastěji doporučována (2). U obstrukčních uropatií četnost závažných IMC závisí na stupni obstrukce, častější je výskyt APN při obstrukci v ureterovezikální junkci než u hydronefrózy bez náplně močovodu (3).
Hodnocení stupně obstrukce u izolované hydronefrózy však není v jednotlivých publikacích jednotná. Odlišné zařazování pacientů do souborů a také rozdíly dalších metodologických ukazatelů znesnadňují vzájemné porovnání studií a vytvoření jednotného závěru vhodnosti podávání ATB profylaxe u dětí s dilatací KPS (3, 4, 6, 8).
V našem souboru posuzujeme výskyt APN u kojenců s nejzávažnějším stupněm PUJO, která si vyžádala operační řešení. V publikovaných článcích věnovaných problematice výskytu IMC u izolované hydronefrózy nejsou tak závažné obstrukce hodnoceny nebo je jejich zastoupení v souboru malé a není možné provést statistické posouzení výsledků (4, 5). Největší počet dětí, které podstoupily pyeloplastiku, hodnotí ve své studii Song et al. U 53 operovaných kojenců se APN vyskytla ve 24,5 %, průměrný věk výskytu byl 2,1 měsíce, častěji onemocněli chlapci (6). Song pro vysoký výskyt febrilních infekcí ATB profylaxi doporučuje.
V našem souboru 97 operovaných kojenců jsme prokázali pouze u chlapců 5,2% výskyt APN. Na rozdíl od Songovy studie byli naši pacienti od narození sledování podle jednotného protokolu, všichni rodiče dobře spolupracovali a prováděli režimová opatření prevence vzniku IMC. Právě velmi dobrá motivace rodičů s dodržováním stanovených pravidel a pravidelné nefrologické nebo urologické kontroly s včasným podchycením klinicky nezávažné, asymptomatické IMC mohou vysvětlit nízký výskyt APN v našem souboru.
Podobně spolupracující a poučené rodiče měl Islek et al. (5). Ve své prospektivní studii neprokázal u 84 pacientů sledovaných pro prenatálně zachycenou izolovanou dilataci KPS žádnou febrilní ataku IMC. DMSA scintigrafie, která byla provedena ke konci 1. roku sledování, vyloučila i subklinicky probíhající IMC. Infekce se nevyskytla ani ve skupině 16 dětí se IV. stupněm hydronefrózy, kde bylo nutné provést šest pyeloplastik. Malý výskyt IMC se dá vysvětlit nízkým počtem závažných dilatací KPS a dobře poučenými a motivovanými rodiči. Vzhledem k velmi dobrým výsledkům studie autoři podávání ATB profylaxe nedoporučují.
Pouhý 1,8% výskyt APN zachytil v retrospektivní studii 56 pacientů sledovaných pro izolovanou hydronefrózu z prenatálního screeningu také Roth et al. (7). U ⅓ pacientů však byla před provedením MCUG, minimálně do 6 týdnů věku, podávána ATB profylaxe, a tak bylo pokryto rizikové období pro vznik IMC. Pro nízký výskyt APN nebyla profylaxe autory doporučena.
U dětí našeho souboru jsme neprokázali, že by průměr pánvičky hodnocený jako ultrazvukový ukazatel závažnosti dilatace KPS, byl predisponujícím faktorem vyššího výskytu APN. Naproti tomu Mami et al. měl v souboru dětí s dilatací pánvičky na 15–20 mm statisticky významnou incidenci APN 13,9 %. Při včasné léčbě však DMSA scintigrafie neprokázala poškození parenchymu ledvin, proto nedoporučuje rutinní podávání ATB profylaxe (8).
Protože jsme neměli vlastní kontrolní soubor dětí, u kterých bychom mohli sledovat výskyt APN, porovnali jsme incidenci akutní pyelonefritidy s literárními údaji. Všeobecný výskyt APN u kojenců se uvádí v 2,7 % u chlapců a v 0,7 % u dívek (9). Srovnatelnou 2,5% incidenci akutní pyelonefritidy bez rozdílu pohlaví v souboru 230 kojenců s normálním UZ nálezem HMC udává Mami (4, 8). Výskyt APN v 5, 2 % u dětí našeho souboru byl vyšší, než je uváděno v běžné populaci, ale statistické porovnání s výsledky kontrolního souboru Mamiho není významné.
Nízký výskyt APN u kojenců v naší studii mohl být ovlivněn i včasnou indikací k operaci. Do 6 měsíců věku byla pyeloplastika provedena u 76,5 % pacientů, krátký interval sledování a včasné odstranění rizikové poruchy odtoku moči mohlo přispět k malému počtu febrilních IMC. Avšak ve srovnatelné studii Isleka et al. (5) byly děti se závažnou hydronefrózou sledovány rok při nulovém výskytu APN. Domníváme se proto, že ani závažná forma obstrukce PUJ ne-opravňuje k paušálnímu podávání ATB profylaxe u kojenců do doby operace.
Zajímavé bylo zjištění, že akutní pyelonefritida proběhla v našem souboru pouze u chlapců do 3 měsíců věku. Obecně se popisuje vyšší výskyt APN u chlapců do 6 měsíců věku (2, 3), který se dává do souvislosti s vyšším výskytem VUR u kojenců mužského pohlaví. U našich pacientů, kteří prodělali APN, byl však prokázán VUR pouze u jednoho. Pro izolovaný výskyt APN omezený na mužské pohlaví nemáme jednoznačné vysvětlení, může souviset snad i s tím, že všichni chlapci měli fyziologickou fimózu.
Při srovnání výsledků jednotlivých studií je zřetelné, že riziko vzniku APN u dětí s izolovanou dilatací KPS není v současné době známé. Na základě svých výsledků někteří autoři obhajují podávání ATB profylaxe, jiní s profylaxí nesouhlasí. Ke správnému rozhodnutí by jistě prospěly prospektivní, randomizované studie zaměřené na problematiku podání ATB profylaxe u jednotlivých stupňů dilatace i u jednotlivých nozologických jednotek spojených s dilatací HMC.
ZÁVĚR
Po zhodnocení výsledků naší studie se domníváme, že u kojenců sledovaných pro závažnou izolovanou dilataci KPS není nutno do provedení pyeloplastiky rutinně podávat ATB profylaxi. Nefrolog by měl individuálně posoudit ATB profylaxi u chlapců s hydronefrózou IV. stupně do 3. měsíců po porodu, kdy byl v naší studii výskyt APN největší. K omezení vzniku symptomatické IMC přispěje dobrá spolupráce s rodiči dodržujícími režimová opatření.
Došlo: 30. 4. 2013.
Přijato: 13. 6. 2013.
Kontaktní adresa
MUDr. Oldřich Šmakal, Ph.D
Urologická klinika FN
I. P. Pavlova 6, 775 20 Olomouc
e-mail: smakalo@fnol.cz
Střet zájmů: žádný.
Sources
1. Woodward M, Frank D. Postnatal management of antenatal hydronephrosis. BJU Int 2002; 89(2): 149–156. Review.
2. Ammenti A, Cataldi L, Chimenz R, Fanos V, La Manna A, Marra G, Materassi M, Pecile P, Pennesi M, Pisanello L, Sica F, Toffolo A, Montini G. Italian Society of Pediatric Nephrology. Febrile urinary tract infections in young children: recommendations for the diagnosis, treatment and follow-up. Acta Paediatr 2012; 101(5): 451–457.
3. Lee JH, Choi HS, Kim JK, Won HS, Kim KS, Moon DH, Cho KS, Park YS. Nonrefluxing neonatal hydronephrosis and the risk of urinary tract infection. J Urol 2008; 179(4): 1524–1528.
4. Mamì C, Paolata A, Palmara A, Marrone T, Berte LF, Marseglia L, Arena F, Manganaro R. Outcome and management of isolated moderate renal pelvis dilatation detected at postnatal screening. Pediatr Nephrol 2009; 24(10): 2005–2008.
5. Islek A, Güven AG, Koyun M, Akman S, Alimoglu E. Probability of urinary tract infection in infants with ureteropelvic junction obstruction: is antibacterial prophylaxis really needed? Pediatr Nephrol 2011; 26(10): 1837–1841.
6. Song SH, Lee SB, Park YS, Kim KS. Is antibiotic prophylaxis necessary in infants with obstructive hydronephrosis? J Urol 2007; 177(3): 1098–1101.
7. Roth CC, Hubanks JM, Bright BC, Heinlen JE, Donovan BO, Kropp BP, Frimberger D. Occurrence of urinary tract infection in children with significant upper urinary tract obstruction. Urology 2009; 73(1): 74–78.
8. Mamì C, Palmara A, Paolata A, Marrone T, Marseglia L, Bertè LF, Arena F. Outcome and management of isolated severe renal pelvis dilatation detected at postnatal screening. Pediatr Nephrol 2010; 25(10): 2093–2097.
9. Shortliffe LM, McCue JD. Urinary tract infection at the age extremes: pediatrics and geriatrics. Am J Med 2002; 113(Suppl 1A): 55S–66S.
10. Mattoo TK. Are prophylactic antibiotics indicated after a urinary tract infection? Curr Opin Pediatr 2009; 21(2): 203–206. Review.
Labels
Paediatric urologist Nephrology Urology
Article was published inCzech Urology

2013 Issue 3-
All articles in this issue
- Možnosti léčby kastračně refrakterního karcinomu prostaty, co nového k roku 2013
- Moderní radioterapie lokalizovaného karcinomu prostaty
- Management poranění ledvin na Urologické klinice FN Plzeň
- Eskalace dávky na intraprostatickou lézi – výsledky akutní a časné chronické toxicity
- Využití dvoufázové 3 T MRI angiografie v plánování operační léčby u nádorů ledvin
- Je vhodné podávat ATB profylaxi kojencům se závažnou hydronefrózou před provedení pyeloplastiky?
- Výsledky biopsie renálních tumorů na urologickém oddělení FN Ostrava
- Exprese genů BCL-2 a BAX-1 ve tkáni Ta, T1uroteliálních karcinomů močového měchýře a jejich prognostický význam
- Czech Urology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Je vhodné podávat ATB profylaxi kojencům se závažnou hydronefrózou před provedení pyeloplastiky?
- Moderní radioterapie lokalizovaného karcinomu prostaty
- Management poranění ledvin na Urologické klinice FN Plzeň
- Výsledky biopsie renálních tumorů na urologickém oddělení FN Ostrava
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

