-
Medical journals
- Career
Kutánna larva migrans – importovaná parazitárna infekcia
Authors: J. Nemšovská; D. Švecová
Authors‘ workplace: Dermatovenerologická klinika LF UK a UNB, Bratislava prednostka prof. MUDr. Mária Šimaljaková, Ph. D., MPH, MHA
Published in: Čes-slov Derm, 93, 2018, No. 5, p. 174-178
Category: Pharmacologyand Therapy, Clinical Trials
Overview
Kožná larva migrans (Larva migrans cutanea) patrí k najfrekventovanejším cestovateľským parazitárnym kožným infekciám importovaným z tropických a subtropických oblastí. Charakteristický klinický obraz ochorenia je spôsobený migráciou lariev háčikovitých červov v epiderme. V článku opisujeme prípad piatich pacientov (tri ženy, dvaja muži), ktorí sa vrátili z Thajska s tri týždne trvajúcimi svrbivými kožnými léziami. Diagnóza bola stanovená na základe charakteristického klinického obrazu v kontexte s pobytom na pláži v tropických oblastiach. Všetci pacienti boli úspešne preliečení orálnym albendazolom (v dávke 400 mg denne po dobu 3 dní). U jedného pacienta bol 3 dňový cyklus s albendazolom opakovaný.
Kľúčové slová:
kožná larva migrans – cestovateľská parazitárna kožná infekcia – háčikovité červy – svrbenie – serpiginózna lézia
ÚVOD
Kožná larva migrans je parazitárne kožné ochorenie spôsobené larvami nematód, ktoré prenikli kožou. Larvy nie sú schopné penetrovať bazálnu membránu ľudskej kože, a tak dokončiť svoj životný cyklus, preto sú prejavy ochorenia obmedzené na oblasť epidermy. Ochorenie prvýkrát opísal v roku 1874 anglický lekár Lee a názov, kožná larva migrans, bol prvýkrát použitý Crockerom v roku 1893 [4, 12]. Medzi najčastejších vyvolávateľov ochorenia patrí Ancylostoma braziliense a Ancylostoma caninum, ale príčinou môžu byť aj iné háčikovité červy ako Uncinaria stenocephala, Bunostomum phlebotomum či Ancylostoma ceylonicum [8, 16]. Diagnostika ochorenia je založená na cestovateľskej anamnéze a typickom klinickom obraze svrbivých lineárnych alebo serpiginóznych, erytematóznych, mierne elevovaných lézií hrúbky 2–3 mm a dĺžky až do niekoľko centimetrov. Histologické vyšetrenie v niektorých prípadoch dokáže prítomnosť larvy. V prvej línii liečby ochorenia je odporúčaný orálny ivermektín alebo albendazol.
KAZUISTIKY
V článku opisujeme prípad 5 pacientov s prejavmi kožnej larvy migrans, z celkovo sedemčlennej skupiny, ktorí sa vrátili z dvojtýždňového pobytu v Thajsku, kde spoločne navštívili viacero pláží. Po pláži chodili bosí, sedeli, alebo ležali na mokrom piesku. Na niektorých plážach, ktoré navštívili, si všimli voľne sa pohybujúce mačky, menej často psy a u niektorých ľudí na pláži rovnaké kožné prejavy, aké pozorovali po návrate domov.
Prípad 1
Pacientka (54 rokov) mala viac ako dva týždne trvajúce postupne sa šíriace svrbive serpiginózne ložisko nad ľavým vonkajším členkom. Rajónnym dermatológom bol stav záverovaný ako larva migrans cutanea a pacientka bola preliečená mebendazolom v dávke 200 mg denne po dobu 3 dní. Nález sa nezlepšoval, naopak progredoval. Objektívne pri vyšetrení na našom pracovisku na dorze ľavej dolnej končatiny pred vonkajším členkom prítomné serpiginózne červené mierne infiltrované ložisko hrúbky 2 mm a dĺžky cca 12 cm (obr. 1). V krvnom obraze bola prítomná eozinofília (absolútny počet: 0,82 x 10
Image 1. Kožná larva migrans na dorze ľavej dolnej končatiny 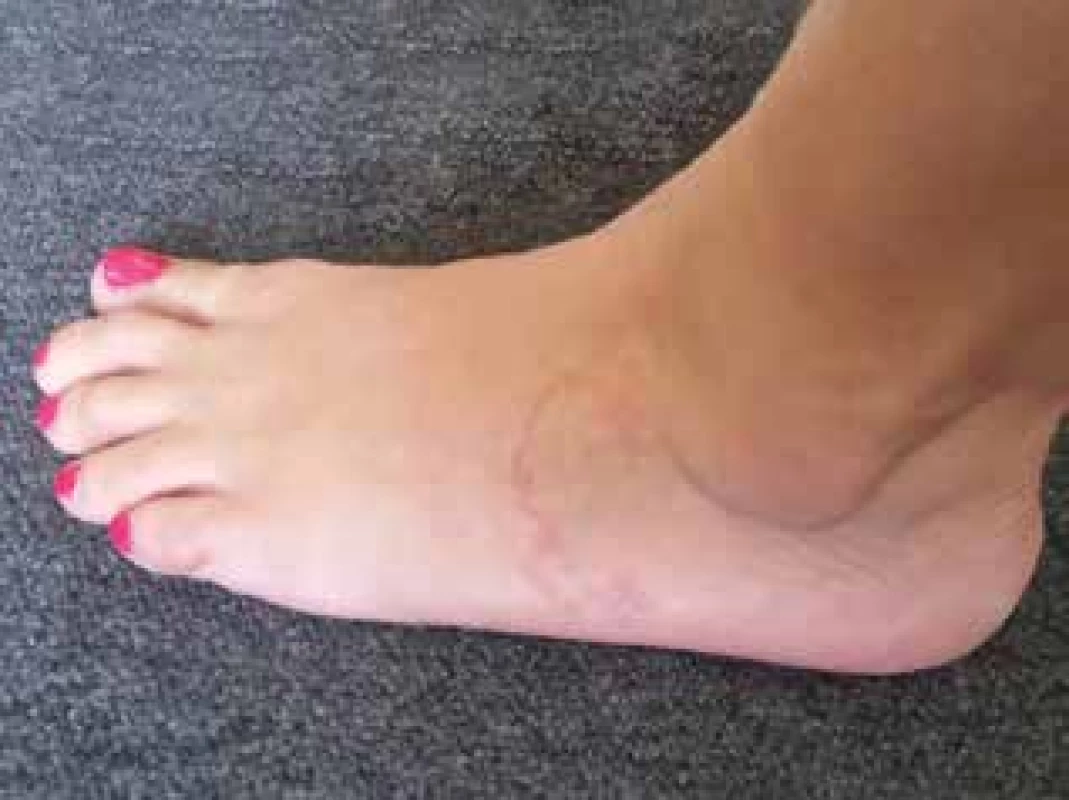
9/l, relatívny počet 10,1 %). Pacientka bola preliečená albendazolom 400 mg 1 tbl denne počas 3 dní. Pre výrazné svrbenie bol pacientke ordinovaný desloratadin 5 mg 1 tbl denne, ktorý pacientka užívala 10 dní. Kontrolné vyšetrenie po 14 dňoch ukázalo hojenie prejavov od dorza nohy, ložisko sa ale šírilo smerom k ploske nohy, svrbenie pretrvávalo najmä v mieste nového šírenia sa. U pacientky bol opakovaný 3 dňový cyklus s albendazolom 400 mg 1 tbl denne, po ktorom prejavy kompletne ustúpili do 10 dní.
Prípad 2
Pacientka (27 rokov) mala tri týždne trvajúce 2 svrbivé, postupne sa šíriace serpiginózne léze, jednu na dorze ľavej dolnej končatiny pred vonkajším členkom (0,2 x 3–4 cm) a druhú na zadnej strane pravého stehna (0,3 x 18 cm) (obr. 2). Okrem svrbenia v mieste prejavov udávala suchý dráždivý kašeľ trvajúci dva týždne. Iné ťažkosti pacientka neudávala. Pacientka je fajčiarka, fajčí okolo 15 cigariet denne. V krvnom obraze bola prítomná eozinofília (absolútny počet: 0,76 x 109/l, relatívny počet 9,3 %). U pacientky bola z ložiska na stehne realizovaná biopsia s histologickým záverom: histologický obraz nevylučuje reakciu na parazitický organizmus, ďalšie podporné znaky nie sú v zaslanej vzorke zachytené (Ústav patologickej anatómie LF UK a UN Bratislava, Nemocnica Staré Mesto, prof. Babál). Pacientke bol ordinovaný albendazol 400 mg 1 tbl denne po dobu 3 dní a desloratadin 5 mg 1 tbl denne po dobu 10 dní, odporučené bolo pľúcne vyšetrenie. Kontrolné vyšetrenie s odstupom dvoch týždňov ukázalo regresiu oboch ložísk. Pacientka odporučené pľúcne vyšetrenie neabsolvovala, nakoľko kašeľ kompletne ustúpil.
Prípad 3
Pacientka (23 rokov) mala červené infiltrovane serpiginózne ložisko veľkosti 0,3 x 6 cm lokalizované na zadnej strane ľavého predkolenia. Subjektívne udávala svrbenie. Krvný obraz bol bez patológie. Pacientka bola preliečená albendazolom 400 mg 1 tbl denne po dobu 3 dní s kompletnou regresiou nálezu v priebehu 10 dní.
Prípad 4
Pacient (49 rokov) mal vyše 2 týždne trvajúce serpiginózne červene infiltrovane ložisko pod vonkajším členkom ľavej dolnej končatiny veľkosti 0,2 x 7 cm a okrúhle červene ložisko tvorené spleťou lineárnych a serpiginóznych lézií priemeru do 1,5 cm gluteálne vľavo (obr. 3). V krvnom obraze bola prítomná eozinofília (absolútny počet: 0,81 x 109/l, relatívny počet 9,9 %). V liečbe na 3 dni ordinovaný albendazol 400 mg 1 tbl denne. Pri kontrolnom vyšetrení po dvoch týždňoch bol pacient bez prejavov.
Image 2. Kožná larva migrans na zadnej strane pravého stehna 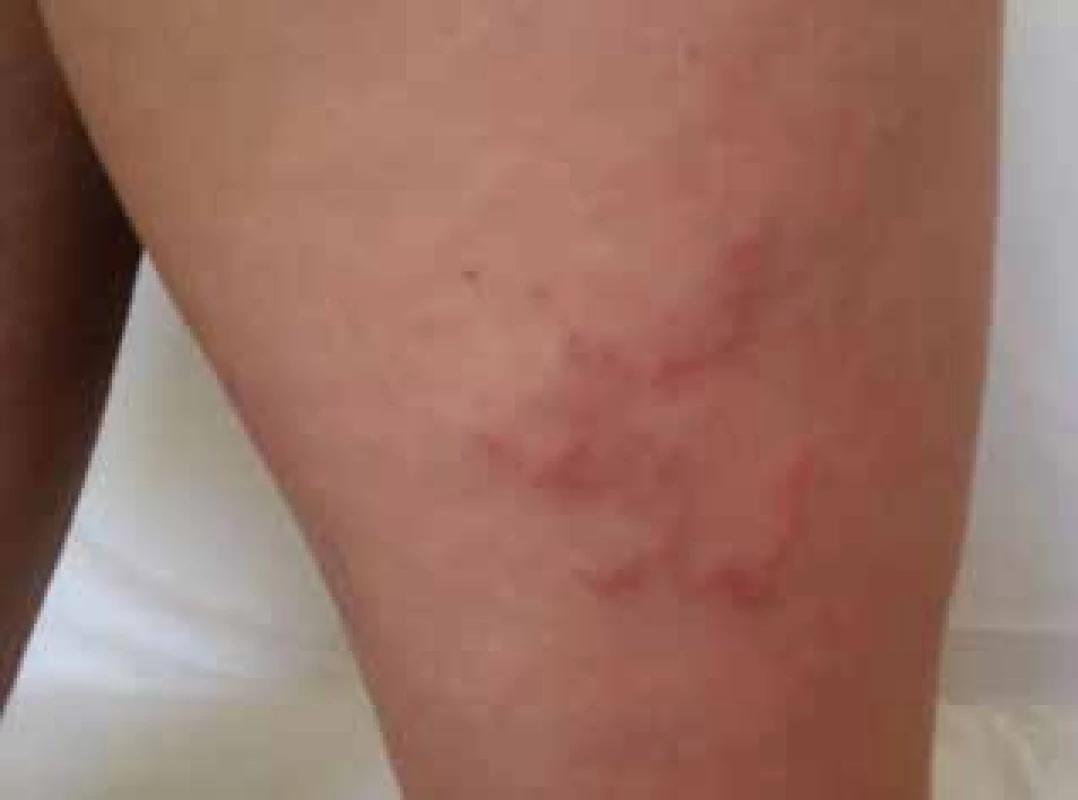
Image 3. Kožná larva migrans v gluteálnej oblasti 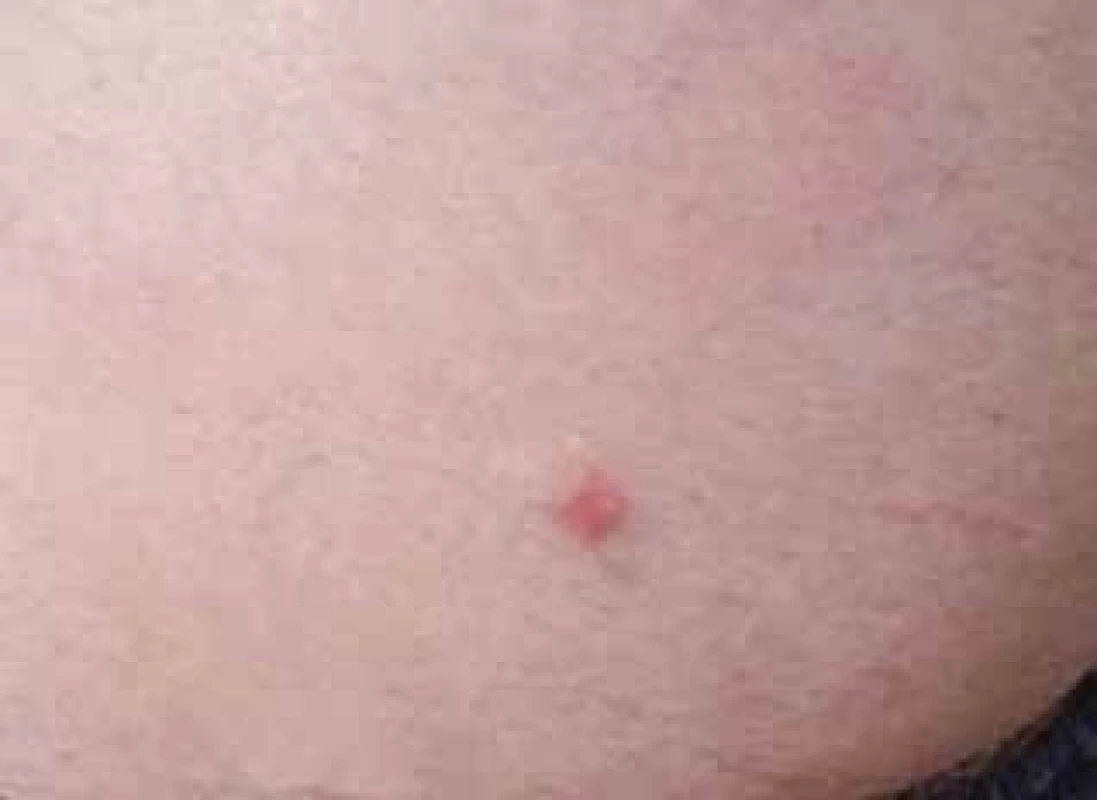
Prípad 5
Pacient (31 rokov) mal ložisko lineárneho tvaru lokalizované pod ľavým prsníkom, veľkosti 0,2 x 5 cm, ktoré od laterálneho okraja regredovalo a mediálnym smerom sa šírilo (obr. 4). Subjektívne bolo prítomné výrazné svrbenie. Krvný obraz bez patológie. Pacient bol preliečený albendazolom 400 mg 1 tbl po dobu 3 dní s kompletným ústupom nálezu v priebehu 7 dní.
Image 4. Kožná larva migrans na hrudníku pod ľavým prsníkom 
DISKUSIA
Háčikovité červy zodpovedné za prejavy kožnej larvy migrans sú rozšírené po celom svete, ale ochorenie sa vyskytuje najčastejšie v tropických a subtropických krajinách juhovýchodnej Ázie, Afriky, Južnej Ameriky, Karibskej oblasti a juhovýchodnej časti Spojených štátov amerických [8]. Incidencia ochorenia je závislá na environmentálnych a behaviorálnych faktoroch. Kým k environmentálnym faktorom patrí teplé daždivé počasie a vlhká piesčitá pôda, behaviorálne faktory zahŕňajú nižší hygienický štandard, v prípade turistov pobyt na infikovaných plážach s chôdzou naboso či ležaním na piesku [9]. V daždivých sezónach môže byť riziko infikovania až 15 krát vyššie [5].
K najčastejším vyvolávateľom patrí Ancylostoma braziliense a Ancylostoma canium. Dospelé parazity žijú v tráviacom trakte infikovaných zvierat, najčastejšie psov, mačiek alebo divých zvierat. Spolu s výkalmi zvierat sa vajíčka červov dostávajú do pôdy, kde sa z nich v teplom a vlhkom prostredí vyliahnu larvy, ktoré sa živia baktériami z pôdy a exkrementov. Počas svojho vývoja sa larvy niekoľkokrát zvliekajú. Po druhom zvliekaní sú infekčné a za pomoci hyaluronidázy a proteolytických enzýmov, ktoré produkujú, nadobúdajú schopnosť penetrovať kožu hostiteľa. Človek nie je ich definitívnym hostiteľom. Larvy neprodukujú kolagenázu, nevedia preto preniknúť bazálnou membránou epidermy a ukončiť svoj vývojový cyklus tak, ako je to v prípade infikovania ich prirodzených hostiteľov, kde sa z kože dostávajú krvným riečiskom do pľúc a následne po prehltnutí do tenkého čreva [11]. Larvy v mieste kontaktu človeka s kontaminovanou hlinou alebo pieskom prenikajú cez trhlinky v koži, vlasové folikuly, potné žľazy, ale aj cez intaktnú kožu a v priebehu niekoľkých dní vznikajú typické kožné prejavy. Samotný parazit býva zvyčajne situovaný 1–2 cm pred kožnou léziou, čo sťažuje dôkaz jeho prítomnosti pri histologickom vyšetrení. Larva najčastejšieho vyvolávateľa, Ancylostoma braziliense, je približne 6,5 mm dlhá s priemerom okolo 0,5 mm [15]. Ochorenie má aj bez zodpovedajúcej liečby tendenciu k spontánnemu vyhojeniu, lebo larvy parazitov nie sú schopné v epiderme ľudí dosiahnuť dospelé štádium a v priebehu niekoľkých týždňov až mesiacov hynú [5].
Inkubačná doba ochorenia trvá zvyčajne 5–15 dní, zriedkavo do jedného mesiaca. Prvním symptómom býva drobná červená papula. Postupne sa tvoria charakteristické lineárne alebo serpiginózne mierne vyvýšené lézie hrúbky 2–3 mm s dĺžkou až do 20 cm. Dĺžka môže narastať o 2–20 mm denne [16]. Prejavy bývajú najčastejšie lokalizované na dolnej polovici tela, najmä na chodidlách, zadku a stehnách, ale môžu byť prítomné na ktorejkoľvek časti tela, ktorá prišla do kontaktu s kontaminovanou pôdou alebo pieskom. K zriedkavejším symptómom ochorenia patrí edém, pľuzgiere a folikulárna reakcia. Pľuzgier vyplnený seróznym obsahom býva situovaný v priebehu chodbičky a dosahuje priemer niekoľko centimetrov [6]. Folikulárna reakcia sa vyskytuje v menej ako 5 % prípadov a je charakterizovaná prítomnosťou 20–100 folikulárne viazaných intenzívne svrbiacich červených papúl, niekedy pustúl, väčšinou v gluteálnej oblasti. Folikulitída vzniká ako alergická reakcia na prítomnosť parazita. Histologické vyšetrenie môže dokázať prítomnosť larvy v kanáliku mazovej žľazy. Tento klinický typ kožnej larva migrans odpovedá na celkovú antiparazitárnu liečbu pomalšie [3, 20].
Klinické prejavy sú sprevádzané svrbením, ktorého intenzita sa zvyšuje s dĺžkou trvania ochorenia [17]. Svrbenie znižuje kvalitu života a môže viesť k poruchám spánku. Medzi komplikácie ochorenia patrí v dôsledku exkoriácií vzniknutá bakteriálna superinfekcia či ekzematizácia a u senzibilizovaných jedincov lokalizovaná alebo generalizovaná alergická reakcia [13]. K zriedkavým komplikáciám patrí Löfflerov syndróm. Jeho patogenéza nie je úplne objasnená, predpokladá sa, že prítomnosť parazita, prípadne jeho solubilného antigénu, vedie k vzniku I. typu hypersenzitívnej reakcie. Ochorenie je charakterizované migrujúcimi pľúcnymi eozinofilovými infiltrátmi, periférnou eozinofíliou, malátnosťou, teplotou a kašľom [14, 18]. Aj u našej pacientky (prípad 2) bolo potrebné vzhľadom na dva týždne trvajúci kašeľ vylúčiť pľúcne komplikácie. Pľúcne vyšetrenie pacientka neabsolvovala pre ťažšiu dostupnosť odbornej ambulancie a ústup klinických symptómov v priebehu liečby kožných lézií.
Diagnostika ochorenia je založená na typickom klinickom obraze v kontexte s cestovateľskou anamnézou a pobytom na pláži v tropickej alebo subtropickej oblasti. Sérologické vyšetrenie ani dôkaz parazita v tkanive sa na potvrdenie diagnózy nevyžaduje [7]. V 20 % prípadov môže byť v krvnom obraze prítomná eozinofília [8]. V našom prípade bola potvrdená eozinofília u troch z piatich opisovaných pacientov. Dôkaz prítomnosti larvy v bioptickej vzorke sťažuje skutočnosť, že parazit je často lokalizovaný 1–2 cm pred viditeľnými klinickými prejavmi. Biopsia býva najúspešnejšia v prípadoch folikulárneho typu kožnej larvy migrans, kedy býva parazit prítomný vo folikulárnom kanáli, ale celkovo má vyšetrenie nízku senzitivitu [1]. Rovnako v opisovanom prípade (prípad 2) sa nám bioptickým vyšetrením nepodarilo potvrdiť prítomnosť larvy. Z ďalších metód pri vizualizácii larvy parazita môže byť nápomocná dermatoskopia a epiluminiscenčná alebo konfokálna mikroskopia [13].
V diferenciálnej diagnostike treba odlíšiť symptómy vyvolané dospelými nematódami (Dracunculiasis), larvami iných parazitických nematód (nie háčikovitých červov) či larvami trematód (Fascioliasis), artropód (Scabies), alebo lietajúcich červov. Odlíšenie iných dermatóz ako je fytofotodermatitída, herpes zoster, lichenoidné erupcie, bakteriálne folikulitídy, či symptómov spôsobených popŕhlením medúzou zvyčajne nebýva problematické [8].
Ochorenie má výbornú prognózu, lebo larvy, ktoré v epiderme človeka nie sú schopné dokončiť svoj životný cyklus, spontánne hynú. Napriek tomu ochorenie bez adekvátnej liečby môže pretrvávať niekoľko týždňov až mesiacov. Orálny ivermektín a albendazol sú liekmi prvej voľby. Ivermektín podávaný v jednej dávke 150–200 µg na kg váhy (maximálna dávka 12 mg) je veľmi dobre tolerovaný, kožné prejavy ustupujú zvyčajne v priebehu 7 dní (1–30 dní) a svrbenie v priebehu 3 dní (1–20 dní). V prípade neúspechu je potrebné podanie ivermektínu opakovať 2–3 x v intervale 10–14 dní [10, 19]. Vzhľadom na nižšiu účinnosť liečby pri folikulárnom type kožnej larvy migrans je odporúčaná dávka 150–200 µg na kg váhy 2 krát denne počas niekoľkých dní. Ivermektín je kontraindikovaný v tehotenstve, u kojacich matiek, u detí mladších ako 5 rokov alebo u detí s váhou nižšou ako 15 kg a v prípade ochorení obličiek a pečene [13]. V Čechách je k dispozícii pod firemným názvom Stomectol 3 mg tbl, na Slovensku ivermektín v súčasnosti k dispozícii nie je. Albendazol je efektívne heterocyklické antihelmintikum tretej generácie so zriedkavými nežiaducimi účinkami. V závislosti od váhy sa podáva 400–800 mg denne počas 3–7 dní, podľa potreby možno liečbu niekoľkokrát opakovať. Je kontraindikovaný v tehotenstve, u kojacich matiek a u pacientov s hematologickým ochorením alebo ochorením obličiek [8, 13]. Albendazolom v dávke 400 mg denne počas 3 dní boli úspešne preliečení aj naši pacienti s ústupom klinických prejavov priemerne do 10 dní (od 7 do 14 dní). V jednom prípade (prípad 1) bolo potrebné pre progresiu nálezu 3 dňovú liečbu po 14 dňoch opakovať. Po druhom cykle liečby albendazolom sa prejavy zresorbovali v priebehu 10 dní. Na Slovensku aj v Čechách je albendazol dostupný pod firemným názvom Zentel 400 mg vo forme tabliet, v Čechách aj vo forme suspenzie určenej na perorálne podanie. Mebendazol vzhľadom na nižšiu účinnosť liečby nie je v terapii kožnej larvy migrans odporúčaný. Ani v opisovanom prípade (prípad 1) nebola rajónnym dermatológom ordinovaná liečba orálnym mebendazolom úspešná. Liečba orálnym tiabendazolom (25–50 mg/kg/deň, 2–4 dni) sa spája s častými nežiaducimi účinkami ako sú závraty, nauzea, zvracanie, kŕčovité bolesti brucha, a v súčasnosti preto nie je odporúčaná v terapii ochorenia. Lokálna liečba 10–20 % tiabendazolom alebo 10 % albendazolom v kréme 2 krát denne desať dní, je v porovnaní s orálnymi antihelmintikmi menej účinná, ale predstavuje liečebnú modalitu pre veľmi malé deti, gravidné a kojace ženy [8, 13]. V niektorých krajinách Európskej únie je 20 % tiabendazol v kombinácii s 2 % neomycín sulfátom k dispozícii pod firemným názvom Derms 30 g masť. V prípade nedostupnosti prípravkov určených na lokálnu liečbu literárne zdroje odporúčajú zarábané preparáty, napríklad 3 tbl albendazolu á 400 mg rozdrvené a vmiešané do 12 g bielej vazelíny [2]. Medzi novšie liečebné postupy patrí terapia frakčným CO2 laserom [13]. Kryoterapia tekutým dusíkom sa pre veľmi nízku účinnosť neodporúča. Larvy nemusia byť lokalizované v mieste kožných lézií a navyše sú schopné prežiť pôsobenie teploty nižšej ako -21˚C dlhšie ako 5 minút [8, 10, 19].
Prevenciu ochorenia môžeme podľa zamerania rozdeliť na individuálnu, cielenú na jednotlivca, alebo všeobecnú. Medzi všeobecné preventívne postupy patrí pravidelné odčervovanie psov a mačiek antiparazitárnymi prípravkami, lebo zamedziť ich prístupu na pláže je v praxi veľmi ťažko dosiahnuteľné. Základom prevencie ostáva naďalej individuálna ochrana jednotlivcov, ktorej podstatou je vyhýbanie sa priamemu kontaktu s mokrým pieskom v endemických oblastiach, nosenie ochrannej obuvi pri chôdzi po pláži, preferovať používanie napr. karimatiek pred plážovými osuškami.
ZÁVER
Kožná larva migrans je parazitárna infekcia s typickým endemickým výskytom a pomerne zriedkavým prenosom do neendemických oblastí. Importovaná infekcia sa stanovuje oneskorene až v 22–58 % prípadov [8, 13]. Ochorenie sa môže vyliečiť spontánne, ale bez cielenej liečby môže pretrvávať aj niekoľko mesiacov a znižovať kvalitu života postihnutých pacientov.
Do redakce došlo dne 19. 7. 2018.
Adresa pro korespondenci:
MUDr. Jana Nemšovská, MPH, MHA
Dermatovenerologická klinika LF UK a UNB
Mickiewiczova 13
813 69 Bratislava
Slovenská republika
e-mail: jana.nemsovska@sm.unb.sk
Sources
1. BELIZARIO, V., Jr., DELOS TRINOS, J. P., GARCIA, N. B. Cutaneous manifestations of selected parasitic infections in Western Pacific and Southeast Asian Regions. Curr. Infect. Dis. Rep., 2016, 18, p. 30.
2. CAUMES, E. Efficacy of Albendazole Ointment in Cutaneous Larva Migrans in 2 Young Children. Clin. Infect. Dis., 2004, 38, 11, p. 1647–1648.
3. CAUMES, E., LY, F., BRICAIRE, F. Cutaneous larva migrans with folliculitis: report of seven cases and review of the literature. Br. J. Dermatol., 2002, 146, p. 314–316.
4. CROCKER, H. R. Diseases of The Skin. 2nd ed. Philadelphia: The Blakiston Company. 1893, p. 926–927.
5. FELDMEIER, H., SCHUSTER, A. Mini review: Hookworm-related cutaneous larva migrans. Eur. J. Clin. Microbiol. Infect. Dis., 2012, 31, p. 915–918.
6. GUPTA, M. Bullous cutaneous larva migrans – a case report. J. Dermatol. Surg., 2016, 20, p. 65–66.
7. HEUKELBACH, J., FELDMEIER, H. Epidemiological and clinical characteristic of hookworm-related cutaneous larva migrans. Lancet Infect. Dis., 2008, 8, p. 302–309.
8. HOCHEDEZ, P., CAUMES, E. Hookworm-Related Cutaneous Larva Migrans. J. Travel. Med., 2007, 14, p. 326–333.
9. KAUR, S., JINDAL, N., SAHU, P. et al. Creeping Erruption on the Move: A Case Series from Northern India. Indian J. Dermatol., 2015, 60, p. 422–426.
10. KINCAID, L., KLOWAK, M., KLOWAK, S., BOGGILD A. K. Management of imported cutaneous larva migrans: A case series and mini-review. Travel Med. Infect. Dis., 2015, 13, 382–387.
11. LEE, D. L. The biology of Nematodes. CRC Press, Taylor & Francis Group: Boca Raton 2002. ISBN 9780415272117.
12. LEE, R. Case of creeping eruption. Trans. Clin. Soc. Lond., 1974, 8, p. 44–45.
13. LEUNG, A. K., BARANKIN, B., HON, K. L. Cutaneous larva migrans. Recent. Pat. Inflamm. Allergy Drug Discov., 2017, 11, p. 2–11.
14. PODDER, I., CHANDRA, S., GHARAMI, R. C. Loeffler´s syndrome following cutaneous larva migrans: An uncommon sequel. Indian J. Dermatol., 2016, 61, p. 190–192.
15. PRICKETT, K. A., FERRINGER, T. C. What´s eating you? Cutaneous larva migrans. Cutis, 2015, 95, p. 126–128.
16. SUGATHAN, P., BHAGYANATHAN, M. Cutaneous larva migrans: Presentation at an unusual site. Indian J. Dermatol., 2016, 61, p. 574–575.
17. ŠTORK, J., VORONOVOVÁ, D., VOSMÍK, J. Lineární erupce na trupu. Čes.-slov. Derm., 1998, 73, 6, p. 213–214.
18. TE BOOIJ, M., DE JONG, E., BOVENSCHEN, H. J. Löffler syndrome by extensive cutaneous larva migrans: a case resport and review of the literature. Dermatol. Online., 2010, 16, p. 2.
19. VANO-GALVAN, S., GIL-MOSQUERA, M., TRUCHUELO, M., JAÉN, P. Cutaneous larva migrans: a case report. Cases J., 2009, 2, p. 112–115.
20. VERALDI, S., PERSICO, M. C., FRANCIA, C. et. al. Follicular cutaneous larva migrans: a report of three cases and review of the literature. Int. J. Dermatol., 2013, 52, p. 327–330
Labels
Dermatology & STDs Paediatric dermatology & STDs
Article was published inCzech-Slovak Dermatology
2018 Issue 5
Most read in this issue- Rozacea – současný pohled
- Kutánna larva migrans – importovaná parazitárna infekcia
- Klinický případ: Stroužkovité útvary periungválně. Stručný přehled
- Lupus miliaris disseminatus faciei
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

