-
Medical journals
- Career
Papillomatosis confluens et reticularis Gougerot Carteaud
Authors: L. Drlík 1; L. Pock 2; V. Pavlasová 3; J. Bartoňová 4
Authors‘ workplace: Dermatovenerologické oddělení, Šumperská nemocnice, a. s. přednosta prim. MUDr. Lubomír Drlík 1; Dermatohistopatologická laboratoř, Praha vedoucí doc. MUDr. Lumír Pock, CSc. 2; Dermatovenerologické oddělení Nemocnice Třebíč přednosta prim. MUDr. Věra Pavlasová 3; Klinika nemocí kožních a pohlavních FN UK Hradec Králové přednosta doc. MUDr. Karel Ettler, CSc. 4
Published in: Čes-slov Derm, 85, 2010, No. 6, p. 331-336
Category: Case Reports
Overview
Autoři popisují tři klinické případy pacientů se vzácnou nozologickou jednotkou papillomatosis reticularis et confluens, uvádějí její histopatologický a klinický obraz a přehled léčebných přístupů. V jednom případě byl pozorován současný výskyt granulární parakeratózy. V popsaných případech byla nejúčinnější celková léčba doxycyklinem.
Klíčová slova:
papillomatosis reticularis et confluens – histologické vyšetření – antibiotická léčbaÚVOD
Papillomatosis reticularis et confluens Gougerot Carteaud (PRC) je vzácné papuloskvamózní dermatologické onemocnění, které bylo popsáno v roce 1927 pod názvem papillomatose pigmentée innominée (6). Etiologie je dosud nejasná, uvažuje se o genetických faktorech (porucha rohovění) a abnormální epidermální proliferaci v důsledku osídlení bakteriemi nebo kvasinkami (2, 4, 22). Klinická podobnost existuje zejména s acanthosis nigricans a pityriasis versicolor. Léčba celkovými antibiotiky nebo retinoidy společně s keratolytiky a emoliencii bývá úspěšná, ale onemocnění má tendenci k recidivám. Tato nozologická jednotka nebyla dosud v časopise Česko-slovenská dermatologie publikována.
POPISY PŘÍPADŮ
Případ 1
Jednadvacetiletý pacient navštívil v říjnu 2009 dermatologickou konziliární ambulanci pro rok trvající kožní obtíže. Při vyšetření byly patrné asymptomatické ploché papuly s drsným povrchem a tendencí ke splývání v hnědavé, síťovité, jemně se olupující plochy na bocích trupu pod axilami a podobné, ale zcela diskrétní, postižení celé lumbální oblasti (obr. 1). Předcházející lokální (4% urea v lipolotiu, krém s 0,1% mometason-furoátem, sprej s 1% flutrimazolem, mast s 0,1% triamcinolonacetonidem a 1% cloroxinem naředěná ve vazelíně v poměru 3 : 10, krém s 0,05% tretinoinem 1 : 3 v ambidermanu) a celková (ketokonazol 200 mg denně 10 dnů, vitamin A 30 kIU denně 60 dnů ) léčba byla neúčinná. Jednalo se o eutrofického mladého muže v dobré kondici, bez jakýchkoliv dalších zdravotních potíží. Rodinná a farmakologická anamnéza byla negativní, neprodělal žádné vážnější onemocnění, dříve trpěl sennou rýmou s prokázanou alergií na roztoče – po desenzibilizaci byly tyto problémy upraveny. Několikrát prodělal lehkou erupci zřejmě atopického ekzému několika prstů rukou, suchou kůží netrpí. Studuje vysokou školu technického zaměření, chodí do posilovny, anabolika nikdy neužíval, nekuřák.
Image 1. Případ 1: papillomatosis reticularis et confluens. 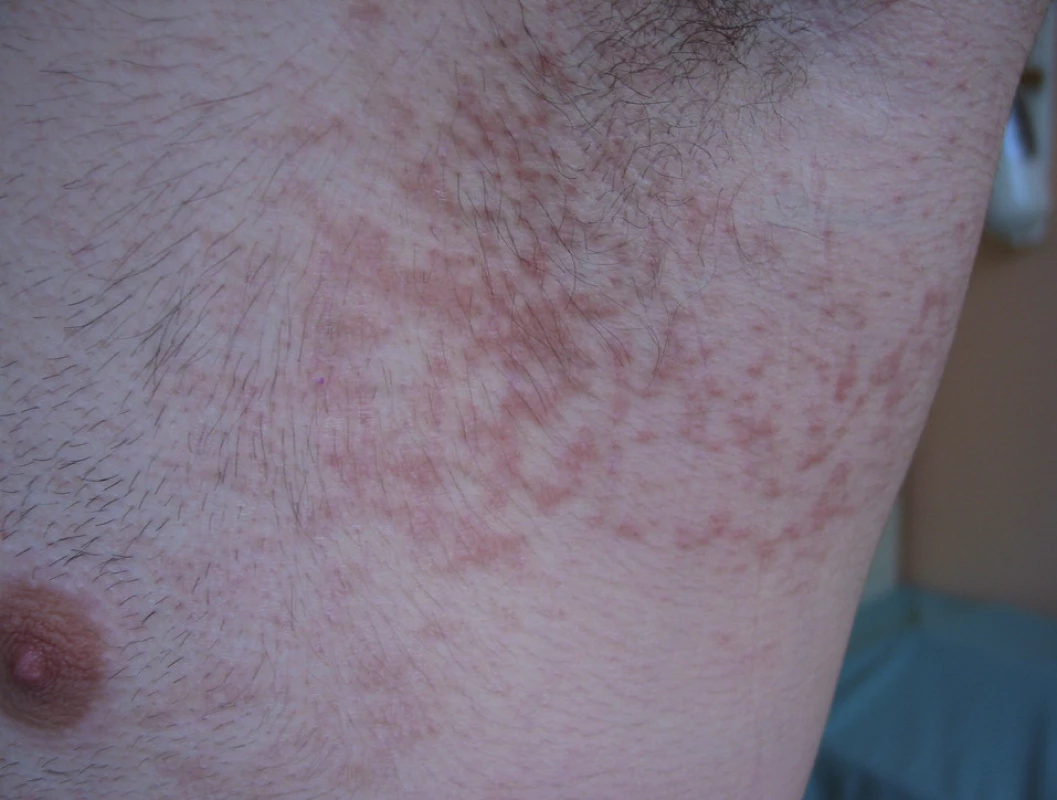
Kožní biopsie z léze na boku trupu byla provedena v srpnu 2009. Byla nalezena mírná kompaktní hyperkeratóza, nepatrná akantóza, v horním koriu perivaskulárně velmi malé infiltráty lymfocytů, barvení PAS na dermatofyta bylo negativní. Histopatologicky bylo vysloveno podezření na papillomatosis confluens et reticularis a doporučeno provedení klinicko-patologické korelace (obr. 2). Druhá kožní biopsie z floridní léze z boku trupu v říjnu 2009 ukázala prakticky totožný nález mírnější intenzity – mírná hyperkeratóza, diskrétní ložisková parakeratóza, mírná akantóza a papilomatóza, v horním koriu perivaskulárně velmi malé infiltráty lymfocytů s nečetnými melanofágy, Pityrosporon ovale nebylo přítomno. Provedená laboratorní vyšetření prokázala minimální elevaci C-reaktivního proteinu 11,7 mg/l (norma 0–10), hraničně zvýšený kreatinin 115 ∝mol/l (norma 70–110) a hraničně snížené hodnoty hormonů štítné žlázy – volný thyroxin 10,3 nmol/l (norma 11,5–22,7), thyroxin 51,2 nmol/1 (norma 58,0–161) při fyziologické hodnotě thyreostimulačního hormonu, bakteriologické a mykologické stěry byly negativní, sonografie štítné žlázy, břišních a retroperitoneálních orgánů bez patologického nálezu. Protilátky proti štítné žláze byly negativní s výjimkou mírného zvýšení protilátky proti thyreostimulačnímu hormonu. Endokrinolog doporučil opakování odběrů za půl roku.
Image 2. Histologie – případ 1: hyperplazie epidermis s mírnou hyperkeratózou a papilomatózou s ojedinělými lymfocyty a melanofágy v horním koriu (HE, zvětšení 200krát). 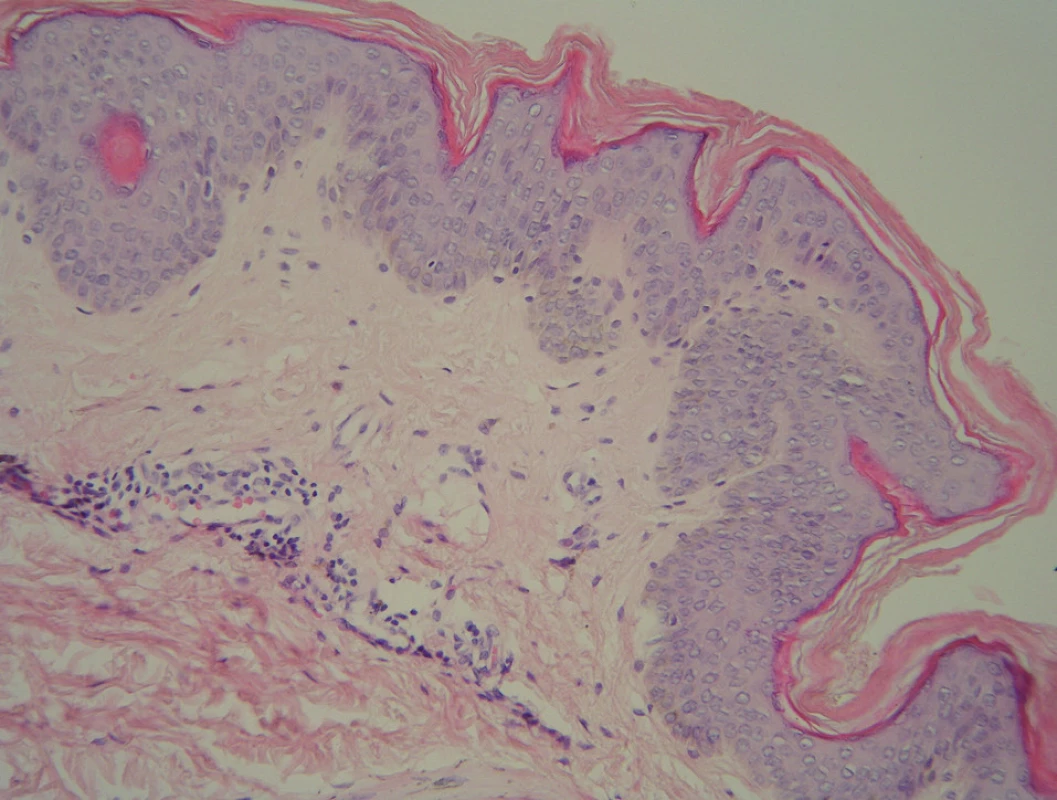
Celková léčba doxycyklinem v dávce 200 mg/den p. o. podávaném 30 dnů s lokální aplikací 10% urey v ambidermanu 2krát denně, olejových koupelí s paraffinum perliquidum, 2 % triklosanu a 12% roztokem banzalkonium chloridu 2–3krát týdně vedla, podle sdělení nemocného, k podstatnému zlepšení již po prvních dnech terapie. Při kontrole za 6 týdnů byl pacient zcela zhojen. Dále jsme doporučili pokračovat jen s výše uvedenými koupelemi 1–2krát týdně po dobu 2 měsíců. Při kontrole v únoru 2010 byl kožní nález v remisi.
Případ 2
Osmnáctiletá žena byla vyšetřena v listopadu 2009 na kožní ambulanci pro tři roky trvající a velmi pomalu se rozšiřující výsev papulózních projevů v oblasti mezi prsy, nad sternem a v zátylku. Objektivně byla přítomna splývající ložiska tvořená plochými papulami nahnědlé barvy, na povrchu s diskrétním pityriasiformním olupováním. Uspořádání projevů na hrudníku i v zátylku bylo síťovité, povrch papul na pohmat drsnější (obr. 3).
Image 3. Klinický obraz pacientky – případ 2. 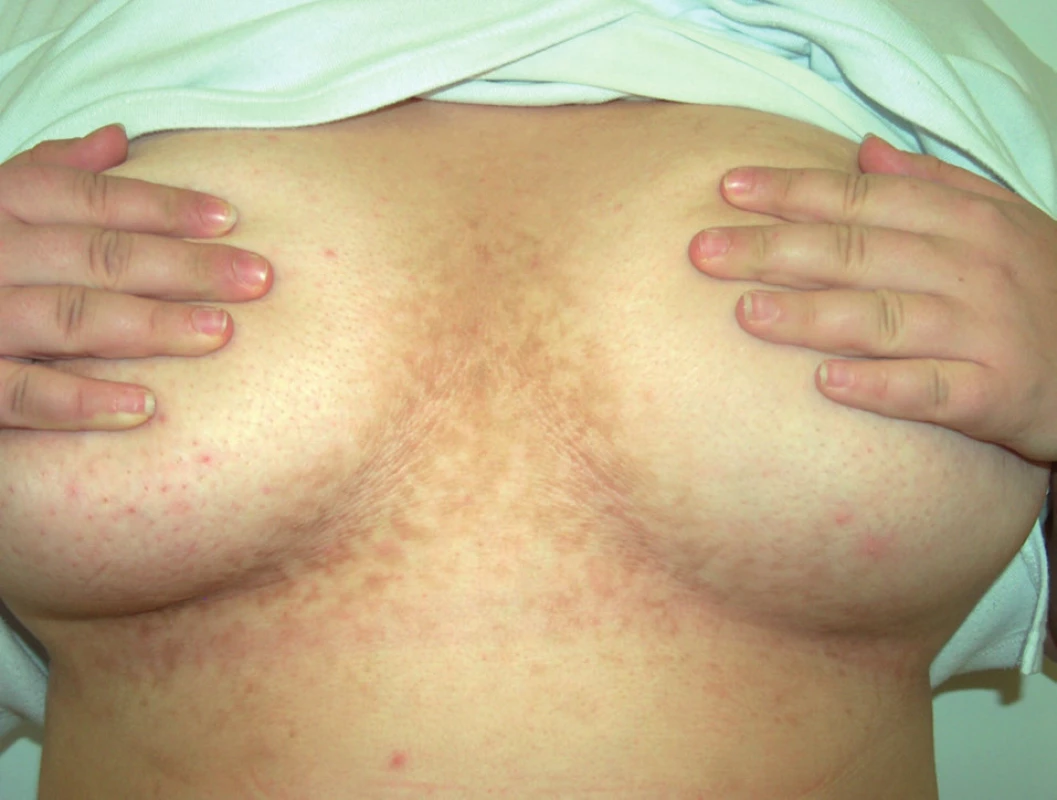
Kromě kosmetického diskomfortu nepřinášelo onemocnění žádné další obtíže. Rodinná anamnéza byla bezvýznamná. Pacientka docházela od dětství do alergologické ambulance pro asthma bronchiale, současně trpěla nevelkými projevy atopického ekzému. Trvale užívala desloratadin a salbutamol spray. Měla prokázanou alergii na pyly břízy a travin.
Histologické vyšetření vykázalo hyperkeratózu, akantózu a výraznou papilomatózu, nepatrnou hyperpigmentaci stratum basale epidermálních výběžků, v horním koriu byly perivaskulárně velmi malé infiltráty lymfocytů a nečetné melanofágy. Intrakorneálně se nalézaly dosti četné spóry Pityrosporum ovale (PAS barvení). Histologický závěr – papillomatosis reticularis et confluens (obr. 4).
Image 4. Histologie – případ 2: výrazná hyperkeratóza, akantóza a výrazná papilomatóza, nepatrná hyperpigmentace stratum basale epidermálních výběžků (HE, zvětšení 100krát). 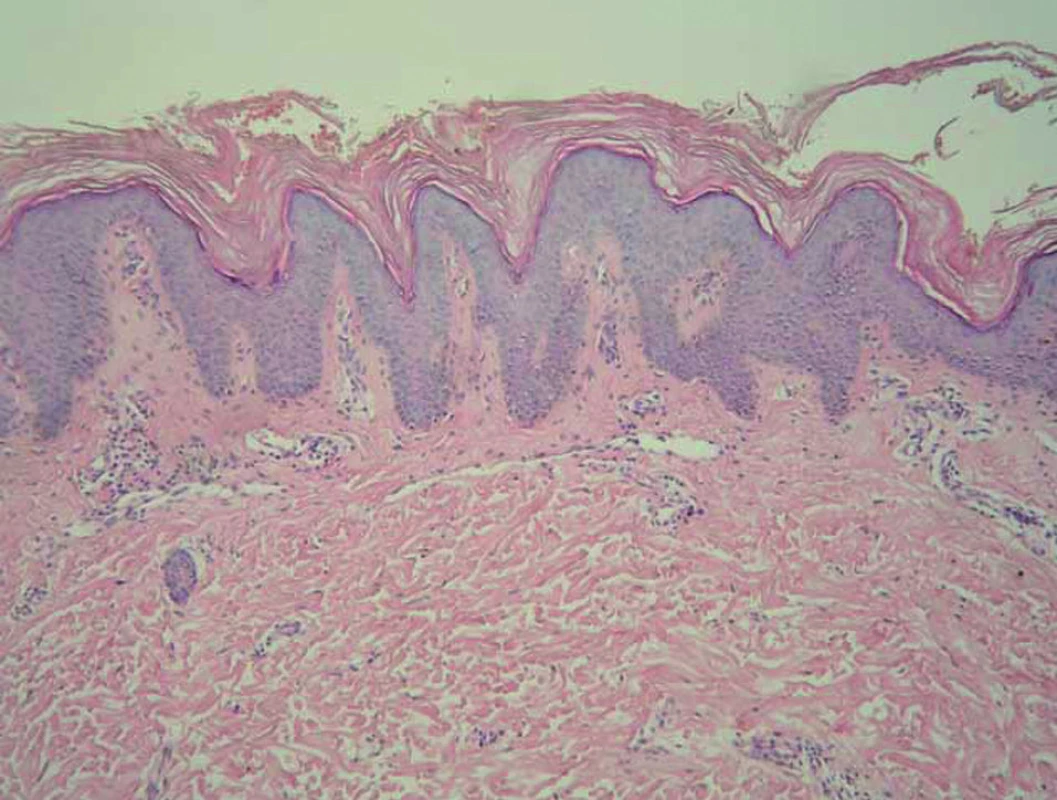
Léčba 1% flutrimazolem ve formě gelu a posléze krému 2krát denně po dobu dvou měsíců byla bez efektu, podávání doxycyklinu 200 mg denně p. o. po 4 týdnech vedlo ke zhojení.
Případ 3
Pacientka (14 let) byla vyšetřena poprvé v červenci 2007 pro asi jeden rok trvající mapovitá ložiska hnědé barvy s jemným olupováním na šíji a zádech, nově i pod prsy (obr. 5).
Image 5. Klinický obraz pacientky – případ 3. 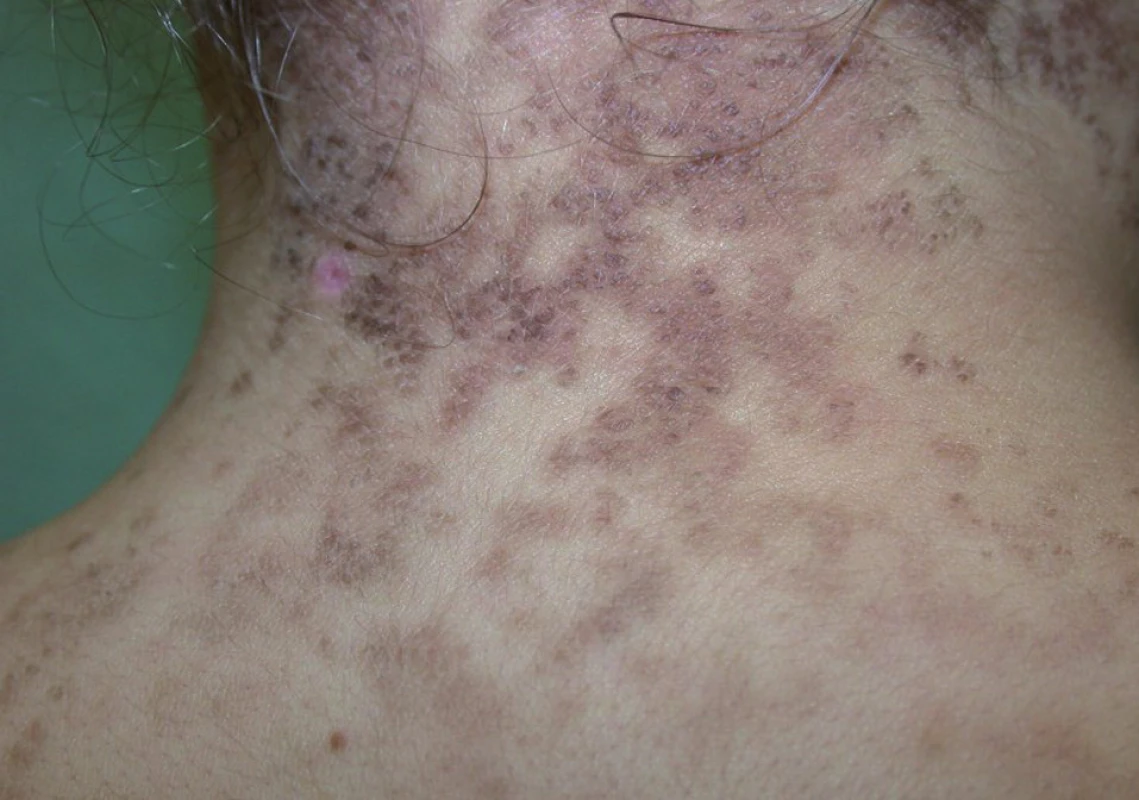
V rodinné anamnéze matka i otec trpí alergií na pyly, mladší bratr je astmatik. Pacientka se od 3 let léčí s asthma bronchiale, má zjištěnou alergii na pyly trav, roztoče a prach, užívá inhalační sprej s budesonidem a formoterolfumarátem jeden vdech ráno, v sezoně navíc antihistaminika.
Léčena byla dlouhodobě s částečným efektem lokálními antimykotiky a externy s ureou. V dubnu 2007 došlo k rozšíření ložisek na centrum zad, pod prsa, do dekoltu a ojedinělá ložiska se nacházela také v podpažích. Vyšetření Woodovou lampou a mykologická mikroskopie a kultivace byly negativní. Projevy byly mírně svědivé a kosmeticky velmi nepříznivě vnímané. V červenci 2007 byla provedena biopsie z ložiska na šíji s nálezem granulární parakeratózy s mírnou akantózou a velmi malými infiltráty lymfocytů s melanofágy v horním koriu. PAS vyšetření na dermatofyta bylo negativní.
Závěr: Granulární parakeratóza jako nozologická jednotka (obr. 6 a 7).
Image 6. Histologie – případ 3: granulární parakeratóza (HE, zvětšení 100krát). 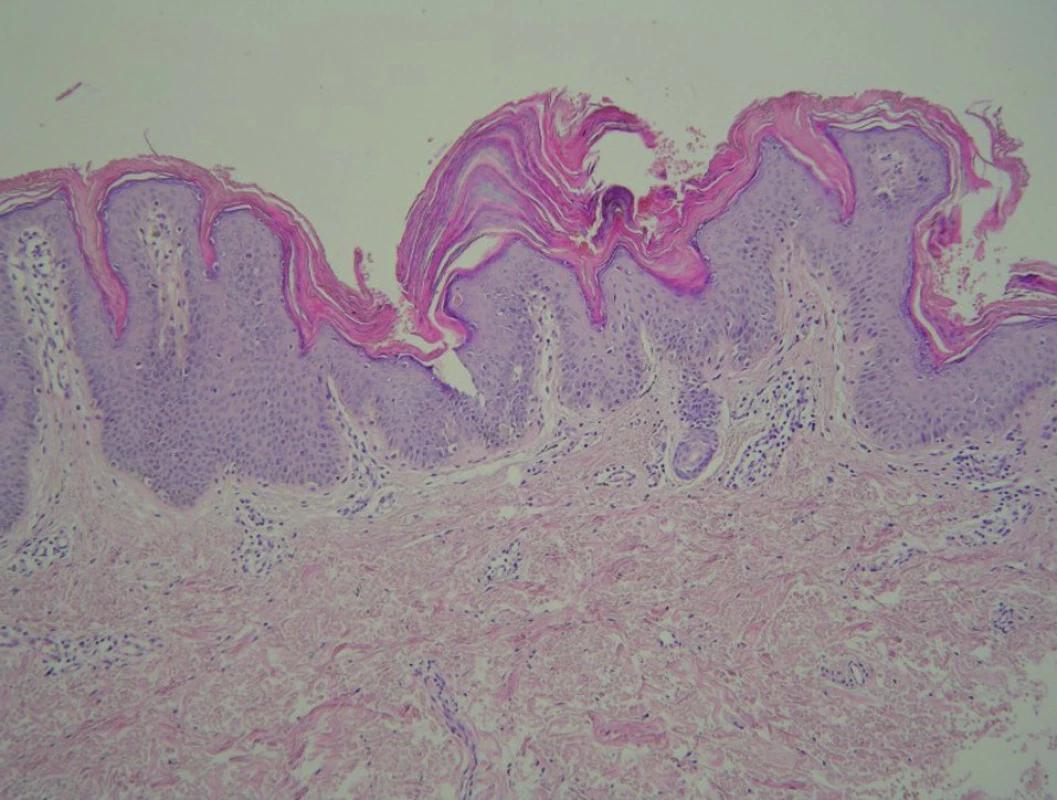
Image 7. Histologie – případ 3: granulární parakeratóza (HE, zvětšení 400krát). 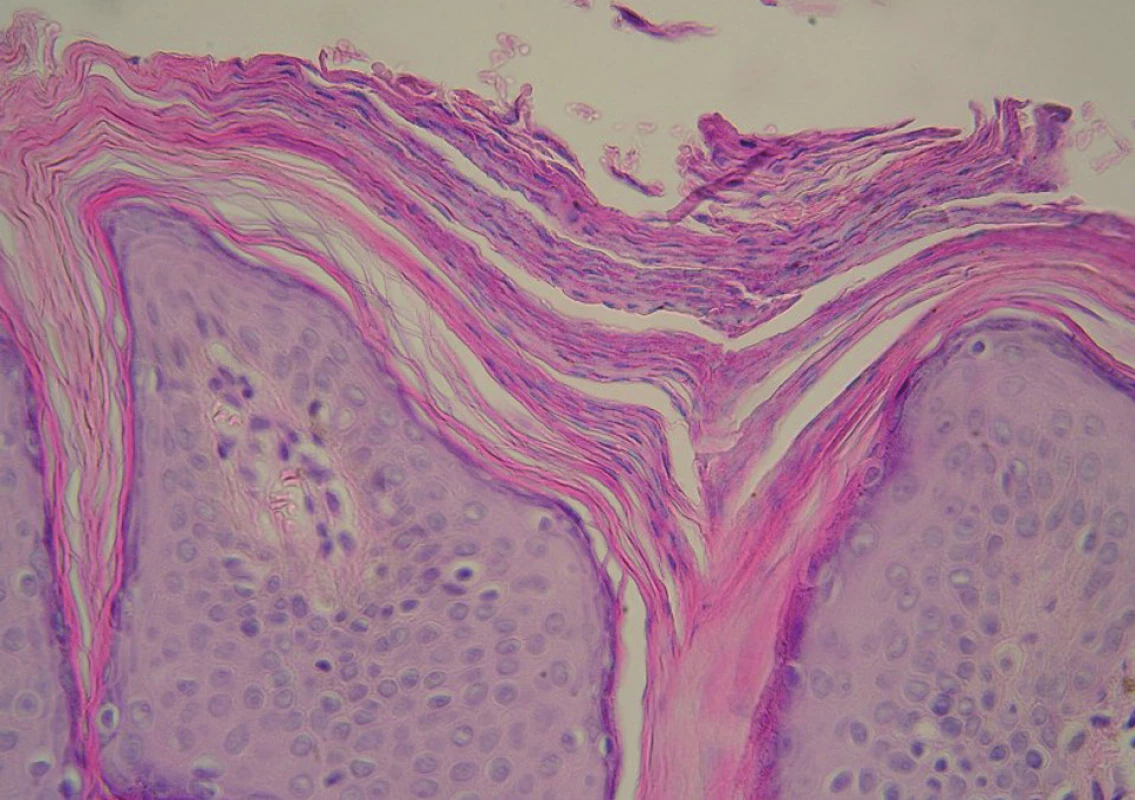
Lokální terapie tretinoinem byla neúčinná, proto byl v prosinci 2007 nasazen acitretin p. o. v počáteční dávce 20 mg/den (tj. 0,3 mg/kg/den) snížené pro výrazné nežádoucí účinky acitretinu (cheilitidu, xerózu kůže) na střídavě 10 a 20 mg/d. Po dvou měsících léčby a dobrém léčebném efektu bylo provedeno snížení na 10 mg/d. Při této dávce začala postupně opět přibývat nová ložiska na šíji, zádech a pod prsy. V dubnu 2008 byla léčba celkově podávanými retinoidy ukončena, provedena nová biopsie z ložiska pod prsy s následujícím nálezem: Výrazně zesílená ortokeratotická rohová vrstva, epidermis nepravidelně akantotická, místy lehká hyperpigmentace bazální vrstvy, náznak papilomatózy. V horním koriu mírný mononukleární zánětlivý infiltrát kolem cév. Závěr: S přihlédnutím ke klinickému popisu může jít o acanthosis nigricans. Stejný histologický obraz má i papillomatosis confluens et reticularis (obr. 8). Gynekologické a endokrinologické vyšetření bylo v normě.
Image 8. Histologie – případ 3: zesílená ortokeratotická rohová vrstva, akantotická epidermis, náznak papilomatózy (HE, zvětšení 200krát). 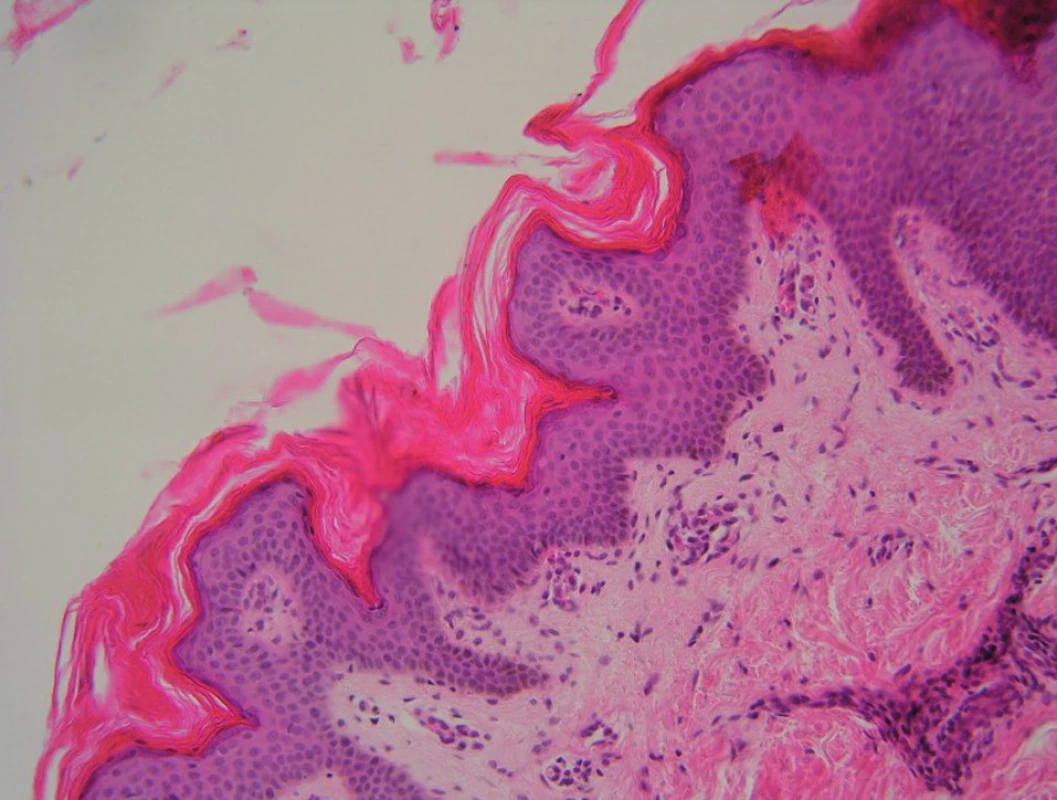
V srpnu 2008 přes negativní nález mykologického vyšetření byla pacientka bez efektu přeléčena 1 pulzem itrakonazolu kapsle. Lokální léčba adapalenem, externy s ureou a kyselinou mléčnou byla bez výraznějšího efektu. Od října 2008 jsme zahájili léčbu doxycyklinem nejprve v dávce 100 mg/den jeden měsíc, poté postupně dávka snižována na 50 mg 2krát týdně. Při pokusu o vysazení léčby opakovaně došlo k recidivě kožních ložisek. Při poslední kontrole v únoru 2010 a podávání doxycyklinu 50 mg p. o. 2krát týdně a adapalenu v krému jsme nalezli pouze reziduální hnědavá ložiska mezi prsy.
DISKUSE
Onemocnění bylo popsáno v roce 1927, literární odkazy jsou velmi řídké, frekvence výskytu není známa. Jedná se o jednotku blízkou acanthosis nigricans.
Etiologie této dermatózy je dosud nejasná, diskutuje se o genetických faktorech u popsaných familárních výskytů choroby (porucha rohovění – abnormální diferenciace a zrání keratinocytů prokázané elektronmikroskopicky a imunohistochemicky) s asociací na acanthosis nigricans (2, 4, 7, 16, 19, 22). Dále se zvažuje abnormální epidermální proliferace v důsledku osídlení bakteriemi (Dietziaceae spp. z rodu Aktinomycet) nebo kvasinkami (Malassezia furfur – Pityrosporon orbiculare). Existuje zde klinická podobnost, a v některých případech léčebná odpovědˇ na lokální či celková antimykotika, nicméně asociace s pityriasis versicolor je kontroverzní (2, 4, 22, 24). Literární údaje o možných etiopatogenetických souvislostech papillomatosis reticularis et confluens s kultivačními nálezy novým druhem aktinomycet – Dietziae – jsou zatím jen ojedinělé a čekají na další potvrzení (10, 13).
V literatuře jsou uváděny také souvislosti s obezitou, diabetem, inzulinorezistencí (hyperinzulinémií) či jinými hormonálními poruchami – štítná žláza, nadledviny, hypofýza, polycystická ovaria (v těchto případech spolu s hirsutismem nebo hypertrichózou). U většiny pacientů se ale žádné asociace s vnitřními nemocemi nenacházejí (8, 16, 22).
Onemocnění se manifestuje mezi 10.–36. rokem (5.–63.), nejčastěji krátce po pubertě, ženy bývají postiženy 2krát častěji. Choroba probíhá chronicky s exacerbacemi a remisemi (2). Nejčastější lokalizací je presternální oblast a epigastrium s následným rozšířením na břicho, krk, oblast lopatek nebo celých zad, pubické oblasti, méně končetin nebo obličeje. Sliznice postiženy nebývají. Klinický nález odpovídá vyobrazení u našich pacientů, někdy bývá výraznější hyperkeratóza a tmavší zbarvení. Jde o mnohočetné ploché šedavé až hnědé papuly do velikosti 5 mm, neostře ohraničené, mírně šupící, které splývají do větších ploch a mohou mít síťovitý nebo proužkovitý charakter. Časné léze jsou papuly velikosti 1–2 mm většinou ve sternální nebo interskapulární lokalizaci, které se rychle zvětšují do velikosti 4–5 mm a mohou nabývat hyperkeratotický až verrukózní charakter. Seškrábnutím povrchu se získají jemné pudrovité šupinky. Onemocnění bývá asymptomatické, zcela výjimečně lehce svědí (2). Histologicky je popisována akantóza, papilomatóza, ortohyperkeratóza, perivaskulární infiltrát v horním koriu, PAS barvení bývá negativní (2, 3).
Diferenciální diagnóza zahrnuje acanthosis nigricans, pseudoacanthosis nigricans, morbus Darier, pityriasis versicolor, granulární parakeratózu, pseudoatrophoderma colli, lichen planus – retikulární typ, retikulární parapsoriasis en plaques, prurigo pigmentosa, terra firma-forme dermatosis. Odlišení od pseudoacanthosis nigricans je zejména predilekční lokalizací této jednotky na šíji a v axilách u obézních pacientů, a regrese postižení po redukci hmotnosti. Granulární parakeratóza je charakterizována ložisky hnědavé hyperkeratózy v axilách nebo pod prsy s pocitem tvrdosti kůže, reaguje dobře na keratolytickou léčbu. Jedná se o poruchu epidermální diferenciace, histopatologicky je charakteristické ztluštění stratum corneum s kompaktní parakeratózou, retencí keratohyalinových granul a mírnou epidermální hyperplazií. Onemocnění je zřejmě provokováno třením, okluzí a pocením (17, 25). Terra firma-forme dermatosis se vyskytuje více na krku a šíji, diagnostickým výkonem je setření projevů tamponem navlhčeným v 70% alkoholu (21). K histologické diferenciální diagnóze patří epidermální névus, akrochordon, acanthosis nigricans a další papilární epidermální proliferace. Pro histopatologické hodnocení jsou velmi důležité relevantní klinické údaje (2).
Léčba bývá většinou úspěšná, nicméně lze očekávat po jejím vysazení zhoršení stavu s návratem klinických symptomů. Doporučují se externa s 5–10% ureou, kyselinou salicylovou nebo s acidum lacticum, antimykotická, respektive protikvasinková externí nebo interní terapie při nálezu pityrosporon (14, 23), analoga vitaminu D, tazaroten, azitromycin 250–500 mg 3krát týdně, doxycyklin 100–200 mg pro die, cefalosporiny nebo amoxicilin po dobu 3–4 týdnů. Mechanismus působení antibiotik není jasný, může jít o antimikrobiální nebo protizánětlivé působení. Za léčbu první volby se považuje minocyklin 50–100 mg 2krát denně po dobu jednoho měsíce (1, 5, 9, 12, 18, 20, 23). Dále jsou uváděny případy úspěšné léčby lokálními či orálními retinoidy (acitretin, etretinát, isotretinoin), které ale podle literatury nebývají účinnější než antibiotika (2, 3, 4, 11).
ZÁVĚR
Naše případy pacientů s papillomatosis reticularis et confluens jsou klinicky i histologicky plně kompatibilní s literárně popsanými případy. Léčba kombinací zevních i vnitřních léků s rozdílným mechanismem účinku vedla k různě rychlé úpravě stavu, přičemž léčba doxycyklinem se ukázala jako nejlepší. První pacient dokonce udával velmi rychlý nástup efektu terapie již po několika prvních dnech. Léčba zevními i celkovými antimykotiky nebyla úspěšná, s částečným efektem se setkala léčba aromatickými retinoidy. Společným rysem všech popisovaných pacientů byla atopická diatéza a absence endokrinologických onemocnění. Zajímavostí třetího případu byl histologický nález výrazné granulární parakeratózy v první biopsii. Je velmi pravděpodobné, že se jednalo o koincidenci dvou vzácných nozologických jednotek.
Došlo do redakce 3. 8. 2010.
MUDr. Lubomír Drlík
Dermatovenerologické oddělení
Šumperská nemocnice, a. s.
Nerudova 640/41
78752 Šumperk
E-mail: drlik@nemspk.cz
Sources
1. ANGELI-BESSON, C., KOEPPEL, MC., JACQUET, P., ANDRAC, L., SAYANG, J. Confluent and reticulated papillomatosis (Gougerot-Carteaud) treated with tetracyclines. Int J Dermatol, 1995, 34 (8), p. 567–569
2. COCKERELL, CJ., LARSEN, F. Confluent and reticulated papillomatosis. In Bolognia, JL., Jorizo, JL., Rapini, RP. Dermatology. Second Edition, Amsterodam: Mosby Elsevier, 2008, p. 1677–1678
3. ERKEK, E., AYVA, S., ATASOY, P., EMEKSIZ, MC. Confluent and reticulated papillomatosis: favourable response to low-dose isotretinoin. JEADV, 2009, Vol. 23, 11, p. 1342–13423.
4. FLECKMAN, P., DiGIOVANNA, JJ. Confluent and reticulated papillomatosis of Gougerot and Carteuad. In Wolf, K., Goldschmith, LA., Katz, SI., Gilchrest, BA., Paller, AS., Leffel, DJ. Fitzpatrick’s Dermatology in General Medicine. Seventh Edition, Columbus: McGraw Hill Medical, 2008, p. 422.
5. FULLER, LC, HAY, RJ. Confluent and reticulated papillomatosis of Gougerot-Carteaud clearing with minocycline. Clin Exp Dermatol, 1994, 19, p. 343–345.
6. GOUGEROT, H., CARTEUAD, A. Papillomatose pigmenteé innomineé. Bull Soc Fr Dermatol Syph, 1927, 34, p. 719–721
7. HENNING, JP., DE WIT, RFE. Familiar occurence of confluent and reticulated papillomatosis. Arch Dermatol, 1981, 117, p. 809–810.
8. HIROKAWA, M., MATSUMOTO, M., IZUKA, H. Confluent and reticulated papillomatosis: a case with concurrent acanthosis nigricans associated with obesity and insulin resistance. Dermatology, 1994, 188 (2), p. 148–151.
9. CHANG, SN., KIM, SC., LEE, SH., LEE, WS. Minocycline treatment for confluent and reticulated papillomatosis. Cutis, 1996, 57, p. 454–457.
10. JONES, AL., KOERNER, RJ., NATARAJAN, S., PERRY, JD., GOODFELLOW, M. Dietzia papillomatosis sp. nov., a novel actinomycete isolated from the skin of an immunocompetent pacient with confluent and reticulated papillomatosis. Int J Syst Evol Microbiol, 2008, 58, p. 68–72.
11. LEE, MP., STILLER, MJ., McCLAIN, SA. et al. Confluent et reticulated papillomatosis: response to hight-dose oral isotretinoin therapy and reassessment of epidemiologic data. J Am Acad Dermatol, 1994, 31, p. 327–331.
12. LOEWENSTEIN, M. Erfolgreiche Minocyklintherapie der Papillomatosis confluens et reticularis Gougerot Carteaud. JDDG, 2006, 7, p. 556–557.
13. NATARAJAN, S., MILNE, D., JONES, AL., GOODFELLOW, M., PERRY, J., KOERNER, RJ. Dietzia strain X: a newly described Aktinomycete isolated from confluent and reticulated papillomatisis. Brit J Derm, 2005, 153, 4, p. 825–827.
14. NORDBY, AC., MITSCHELL, AJ. Confluent and reticulated papillomatosis responsive to selenium sulfide. Int J Dermatol, 1986, 25 (3), p. 194–199.
15. ÖZDEMIR, S., ÖZDEMIR, M., TOY, H. Confluent and reticulated papillomatosis associated with polycystic ovary syndrome treated with a combined contraceptive containing drospirenone. JEADV, 2009, Vol. 23, 3, p. 358–359.
16. PALLER, AS., MANCINI, A. Hurwitz Clinical Pediatric Dermatology.Third Edition, Amsterodam: Elservier Saunders, 2006, p. 625–626.
17. POCK, L., FIŠAROVÁ, B., KODETOVÁ, D., ČERMÁKOVÁ, A. Granulární parakeratóza. Čes-slov Derm, 2003, No. 4, p. 165–167.
18. POSKITT, L.,WILKINSON, JD. Clearence of confluent and reticulate papillomatosis of Gougerot and Carteaud with minocykline. Br J Dermatol, 1993, 129 (3), p. 351–353.
19. SCHWARTZ, RA. Confluent and Reticulated Papillomatosis. eMedicine, Updated Sep 3, 2009.
20. SHIMIZU, S., HAN-YAKU, H. Confluent and reticulate papillomatosis responsive to minocyklin. Dermatology, 1997, 194 (1), p. 59–61
21. ŠTORK, J., VOSMÍK, F., KLOZAR, J. Špinavý krk „Terra firma-forme“ dermatosis. Čes.-slov. Derm., 78, 2003, s. 126–127.
22. TILGEN, W. Confluent and Reticulated Papillomatosis. In Braun-Falco, O. (Editor Emeritus), Burgdorf, WHC., Plewig,G., Wolf, HH., Landthaler, M. Braun-Falco´s Dermatology. Third Edition. Wiesbaden: Springer Verlag, 2009, p. 1346.
23. YESUDAN, P., KAMATAM, S., RAZACK, A. Confluent and reticulated papillomatosis (Gougerot-Carteaud). An abnormal host reaction to Malassezzia furfur. Acta Derm Venereol, 1973, 53 (5), p. 381–384.
24. WAGNER, G. et al. Pityriasis versicolor unter dem klinischen Bild einer Papillomatosis confluens et reticularis. Akt Dermatol, 2004, 30, p. 114–119.
25. WALLACE, CA., PICHARDO, RO., YOSIPOVITSCH, G., HANCOX, J., SANGUEZA, OP. Granular parakeratosis: a case report and literature review. J Cut Pathol, 2003, 30 (5), p. 332–335.
Labels
Dermatology & STDs Paediatric dermatology & STDs
Article was published inCzech-Slovak Dermatology

2010 Issue 6
Most read in this issue- Morbus Darier a příbuzné dermatózy
- Cutis marmorata teleangiectatica congenita
- Liečba akné svetlom
- Papillomatosis confluens et reticularis Gougerot Carteaud
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

