-
Medical journals
- Career
Změna anti-VEGF při léčbě mimořádně aktivní choroidální neovaskulární membrány při věkem podmíněné makulární degeneraci
Authors: M. Hovorka
Authors‘ workplace: Oční oddělení Masarykovy nemocnice, Ústí nad Labem, primářka MUDr. Ivana Liehneová
Published in: Čes. a slov. Oftal., 66, 2010, No. 3, p. 142-145
Category: Case Report
Overview
Cílem tohoto kazuistického sdělení je prezentovat případ pacienta s mimořádně aktivní choroidální neovaskulární membránou s krvácením při věkem podmíněné makulární degeneraci (VPMD), u něhož musela být provedena změna anti-VEGF preparátu, aby došlo ke stabilizaci nálezu na sítnici postiženého oka.
Autor prezentuje případ 83letého muže s aktivní CNV membránou při VPMD na OS. Aktivita membrány byla prokázána na optické koherenční tomografii i fluorescenční angiografii. NKZO postiženého oka byla 4/10, centrální tloušťka sítnice byla u tohoto pacienta 320 μm. Po průkazu přítomnosti aktivní CNV byla zahájena léčba intravitreálně podávaným pegaptanibem (Macugen). Po dvou podaných injekcích pegaptanibu bylo zjištěno, že nález na sítnici postiženého oka se zhoršuje. V souladu s doporučením uvedeným v Souhrnu informací o přípravku Macugen byla léčba tímto přípravkem ukončena. Následně byla zahájena léčba postiženého oka jiným lékem ze skupiny anti-VEGF, a to ranibizumabem (Lucentis). Po intravitreální aplikaci čtyř injekcí tohoto preparátu došlo po jednom roce od zahájení léčby ke stabilizaci nálezu na sítnici postiženého oka. Výsledná NKZO na OS byla 4/20 a tloušťka sítnice ve fovee byla 130 μm.Závěr:
Dávkování anti-VEGF vyplývající z klinických studií vyhovuje při léčbě převážné většiny pacientů s choroidální neovaskulární membránou. U některých jednotlivých pacientů je však nutné v průběhu léčby změnit původně vybraný anti-VEGF přípravek, aby došlo ke stabilizaci nálezu na sítnici.Klíčová slova:
věkem podmíněná makulární degenerace, anti-VEGF, Macugen, LucentisÚvod
Věkem podmíněná makulární degenerace (VPMD) je nejčastější příčinou závažné poruchy centrální zrakové ostrosti (CZO) jednoho nebo obou očí u lidí nad 50 let. Riziko vzniku VPMD stoupá s věkem. VPMD se vyskytuje ve dvou formách suché, atrofické, která tvoří asi 90 %, a exsudativní, vlhké, vyskytující se u 10 % pacientů s VPMD. Hlavním znakem vlhké formy VPMD je přítomnost choroidální neovaskulární membrány (CNV). Vznikající fibrovaskulární komplex může porušit a ničit normální stavbu choriokapilaris, Bruchovu membránu, RPE a fotoreceptory, až vznikne disciformní jizva. Rozhodujícím faktorem v patogeneze exsudativní formy je novotvorba choroidálních cév – angiogeneze. Mezi aktivátory angiogeneze patří vaskulární endoteliální růstový faktor (VEGF). Novotvořené cévy se formují do CNV membrány, která roste pod retinálním pigmentovým epitelem (RPE) – okultní CNV, nebo prorůstá skrz RPE pod neuroretinu – klasická CNV. Cévní pleteně CNV nemají pevné spoje mezi endotelovými buňkami. Z těchto fenestrovaných kapilár CNV intenzivně uniká tekutina a vytváří serózní odchlípení RPE[2]. V současnosti nejúčinnější léčbou exsudativní formy VPMD je intravitreální aplikce protilátek proti VEGF. Anti-VEGF terapie má prokazatelně antiangiogenní a antipermeabilní vlivy [3]. Jedná se o preparáty pegaptanib (Macugen), ranibizumab (Lucentis) a bevacizumab (Avastin). Použití jednotlivých preparátů u konkrétních pacientů je na rozhodnutí lékaře.
Materiál a metodika
Cílem tohoto kazuistického sdělení je prezentovat případ pacienta s exsudativní VPMD. Jednalo se o 83letého muže, který na pravé oko (OD) neviděl dobře od roku 2003 pro jizevnaté ložisko v centru v důsledku proběhlé exsudativní formy VPMD (obr. 1). Nejlépe korigovaná zraková ostrost (NKZO) na OD byla 2/50. V březnu 2009 pacient přichází na naší ambulanci s metamorfopsiemi a výrazně zhoršeným vizem na levém oku. NKZO na levém oku (OS) byla 4/10 (35 písmen ETDRS optotypů bez bonifikace). Na biomikroskopickém obrazu OS byla zaznamenáno prosáknutí sítnice v centru a podkovovitá intraretinální hemoragie temporálně a dole od centra (obr. 2). Přítomnost okultní choroidální neovaskulární (CNV) membrány byla prokázána na Optické koherenční tomografii (OCT) kde tloušťka neuroretiny ve fovee byla 320 μm (obr. 5). Subfoveolárně byla velká serózní ablace neuroretiny. Temporálně od centra byla patrná hemoragická ablace retinálního pigmentového epitelu. Aktivita CNV membrány byla prokázána na Fluorescenční angiografii (FA), kde v pozdních fázích vyšetření došlo k prosakování fluoresceinu v rozsahu neovaskularizací (obr. 3, 4).
Image 1. Nález na fundu pravého oka 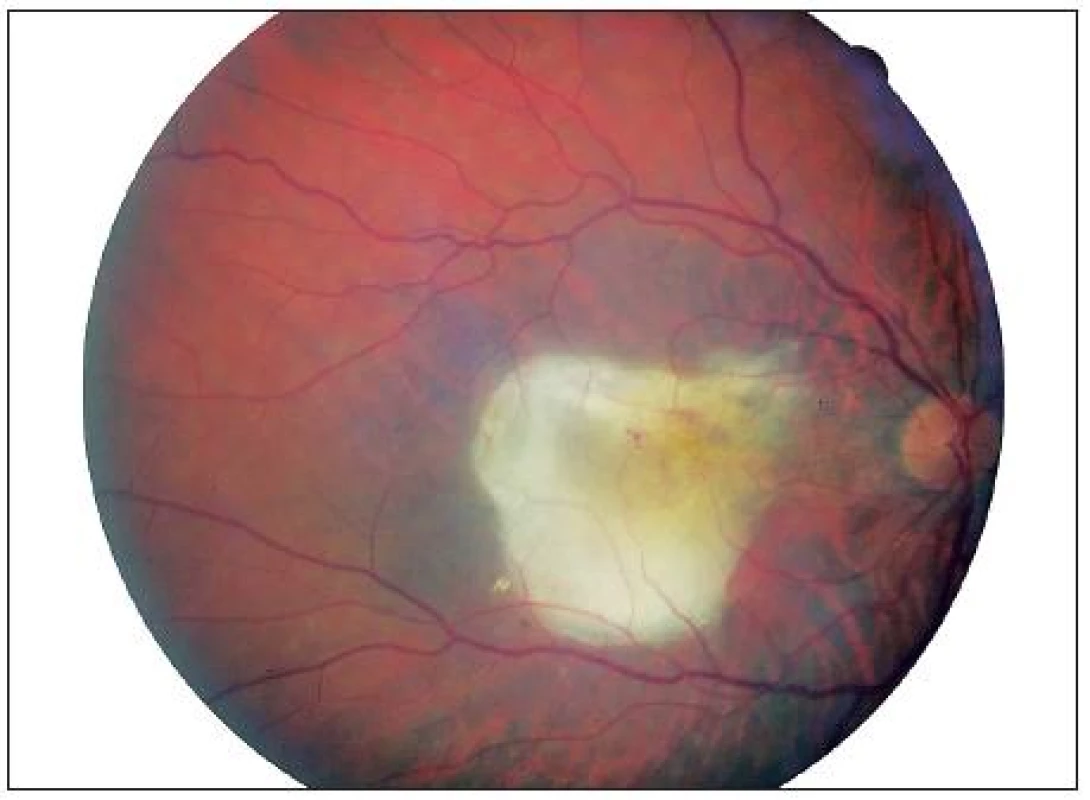
Image 2. Nález na fundu levého oka před léčbou 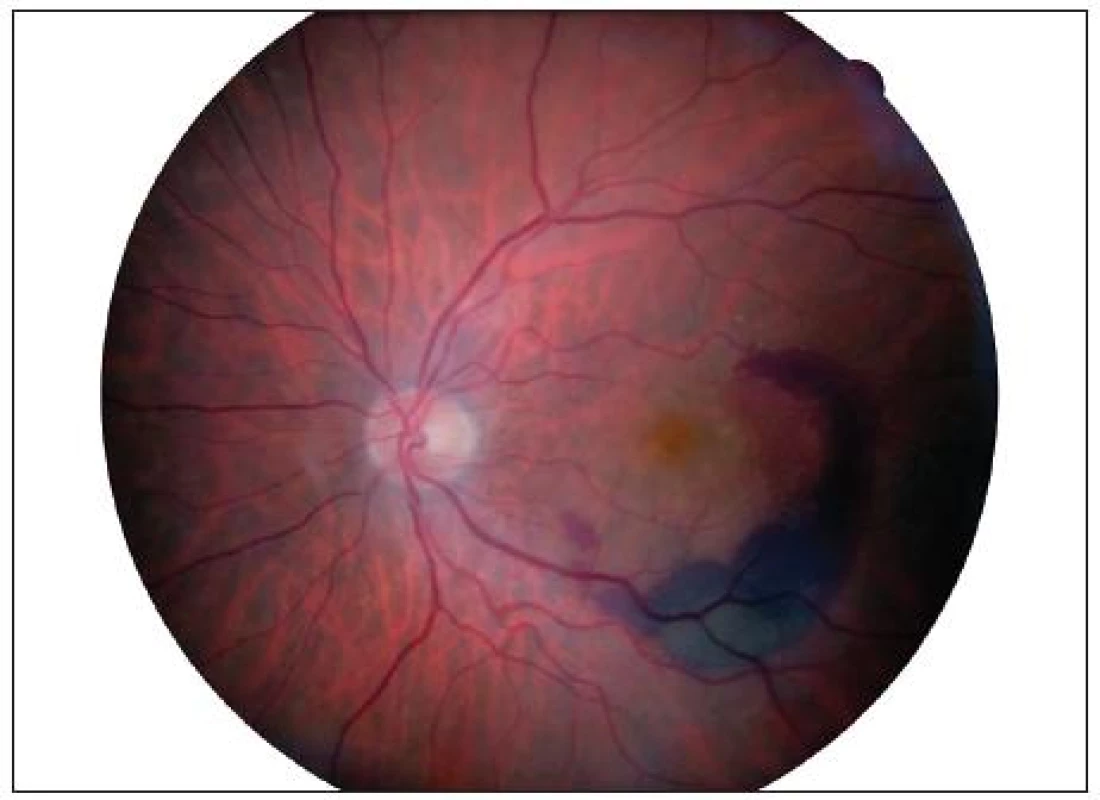
Image 3. FA pravého oka – pozdní fáze 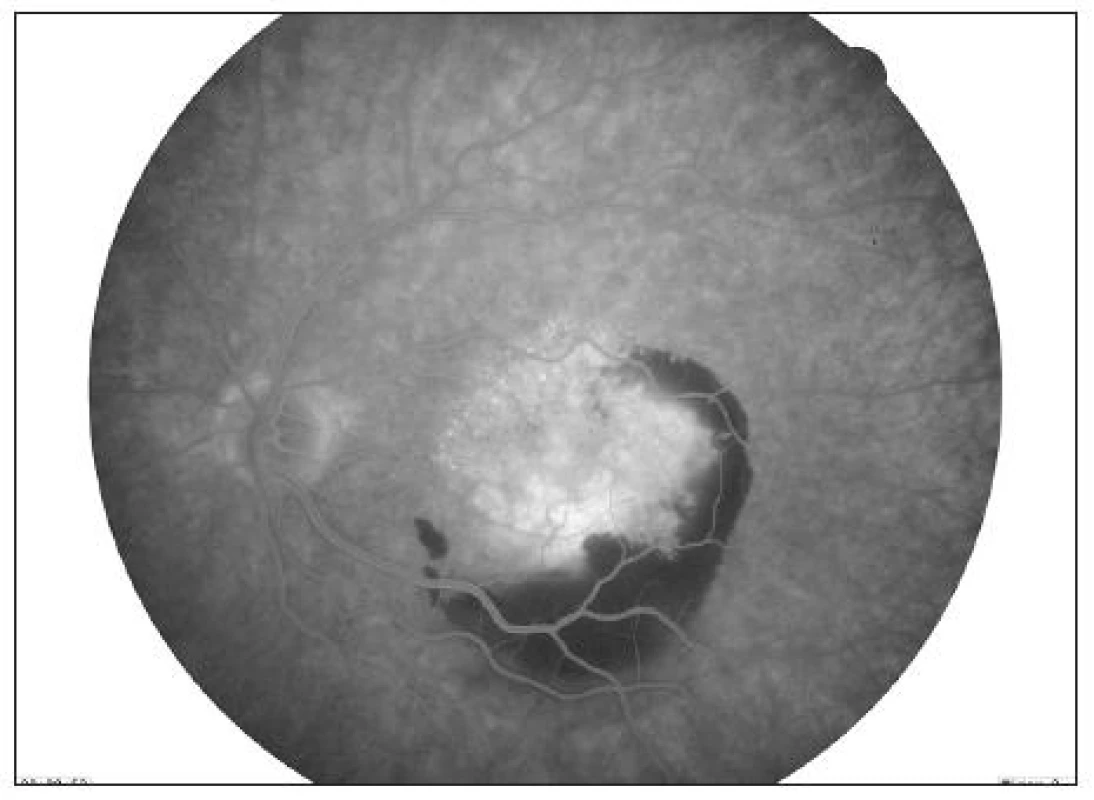
Image 4. OCT levého oka před léčbou 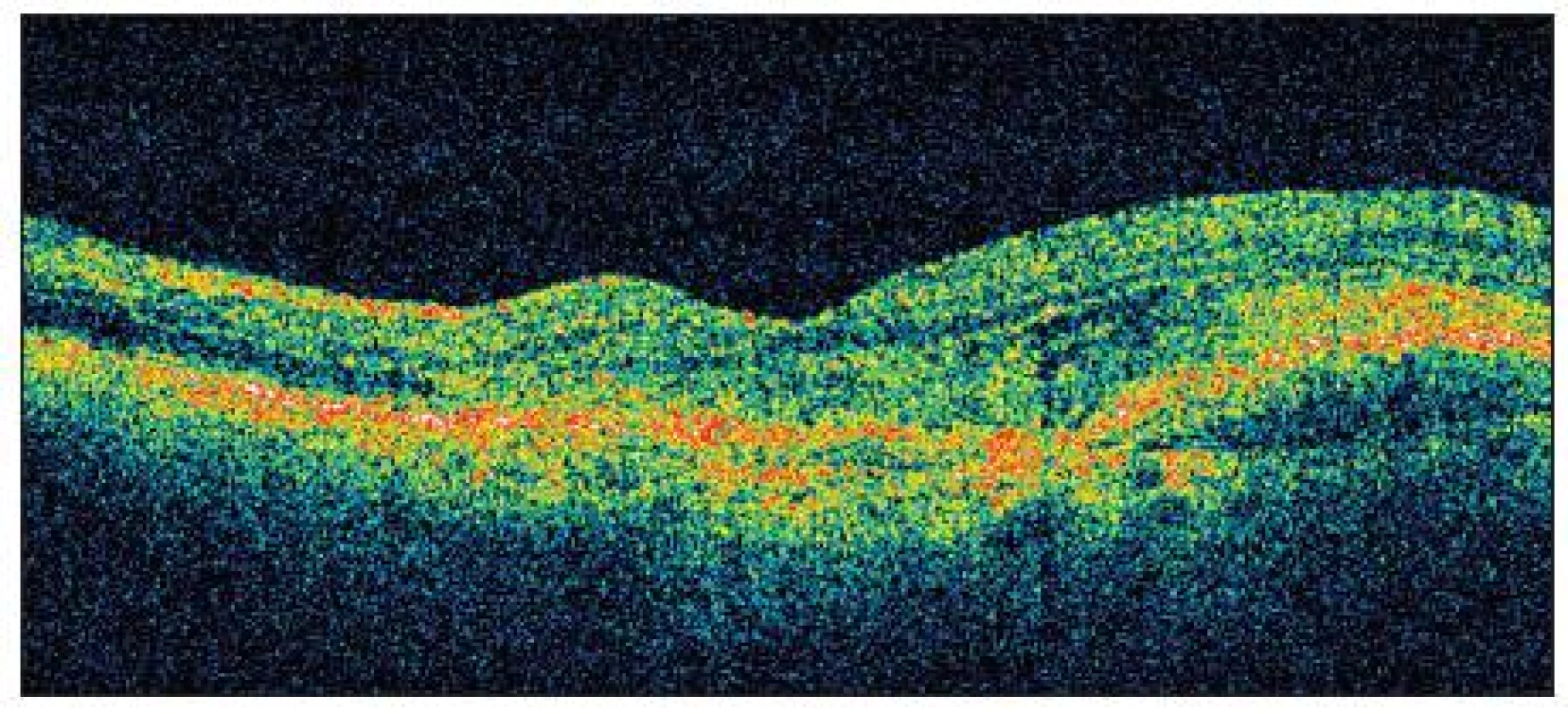
V dubnu 2009 byla aplikována 1. intravitreální injekce 0,3 mg Macugenu. V červnu 2009 byla aplikována 2. injekce Macugenu. Při kontrole po 2. injekci Macugenu bylo zjištěno, že vizus na OS výrazně zhoršil na 4/32 (8 písmen). Tloušťka ve fovee se výrazně zvětšila na 1030 μm v důsledku velké serózní ablace neuroretiny (obr. 6).
Image 5. OCT OS po druhé injekci Macugenu 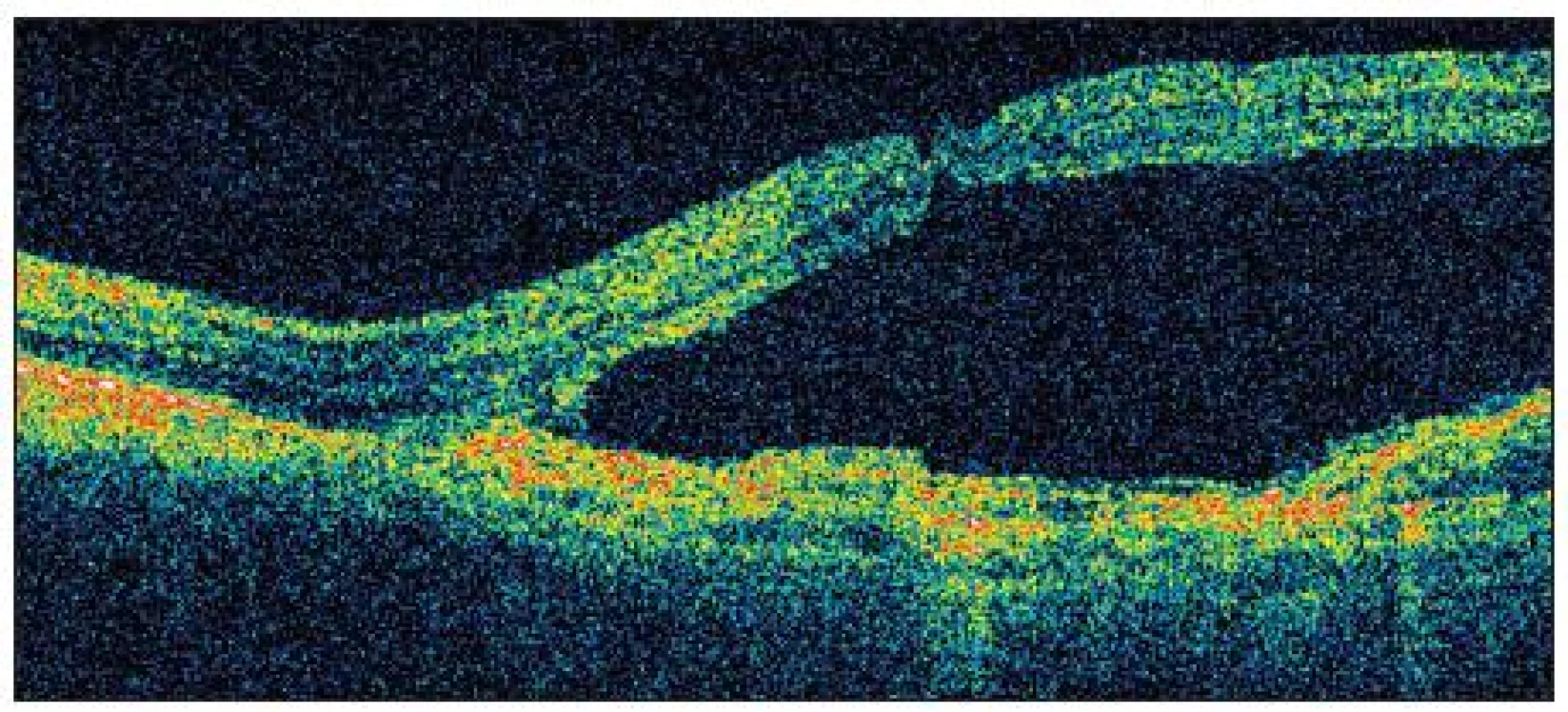
Pro výrazný pokles NKZO na OS byla v souladu se Souhrnem informací o přípravku Macugen [1] léčba tímto přípravkem ukončena. Následně byla zahájena léčba postiženého oka jiným lékem ze skupiny anti-VEGF a to ranibizumabem (Lucentis).
V září 2009 byla intravitreálně do OS aplikována 1.injekce Lucentisu v množství 0,5 mg. Následně došlo ke snížení tloušťky neuroretiny ve fovee z 1030 μm na 220 μm.
NKZO na OS byla po první intravitreální injekci Lucentisu 4/20 (20 písmen ETDRS).
Po druhé injekci Lucentisu byla na OCT tloušťka neuroretiny ve fovee 150 μm (obr.7) a NKZO byla 4/20 (19 písmen ETDRS). Tři měsíce po druhé injekci Lucentisu v prosinci 2009 došlo ke zhoršení NKZO na OS na 4/32 (10 písmen ETDRS) a na OCT OS se objevilo prosáknutí a cysty. Tloušťka neuroretiny ve fovee vzrostla na 420 μm (obr. 8).
Image 6. OCT OS září 2009 tlouštka neuroretiny ve fovee: 150 μm 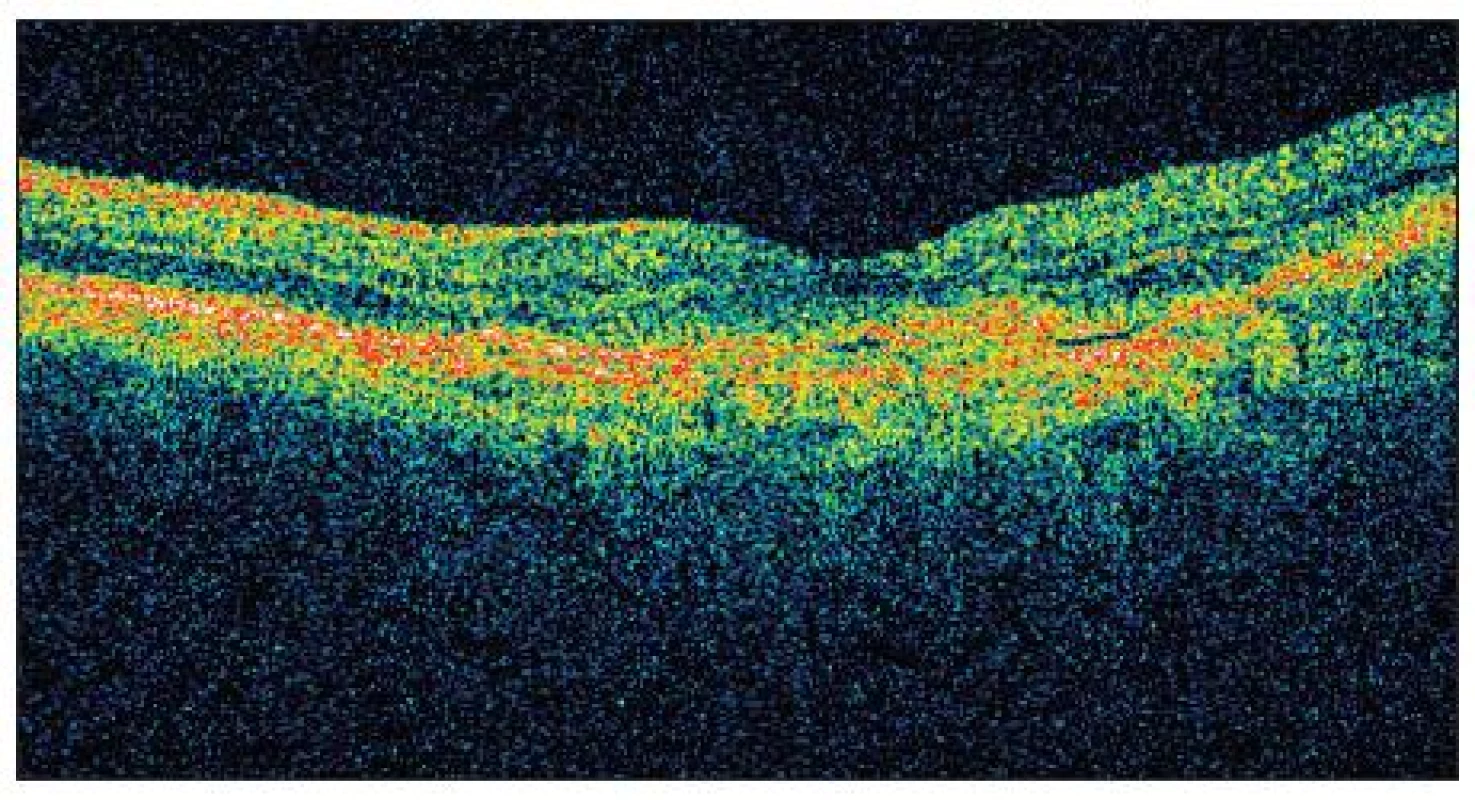
Image 7. OCT OS prosinec 2009 tlouštka neuroretiny ve fovee: 380 μm 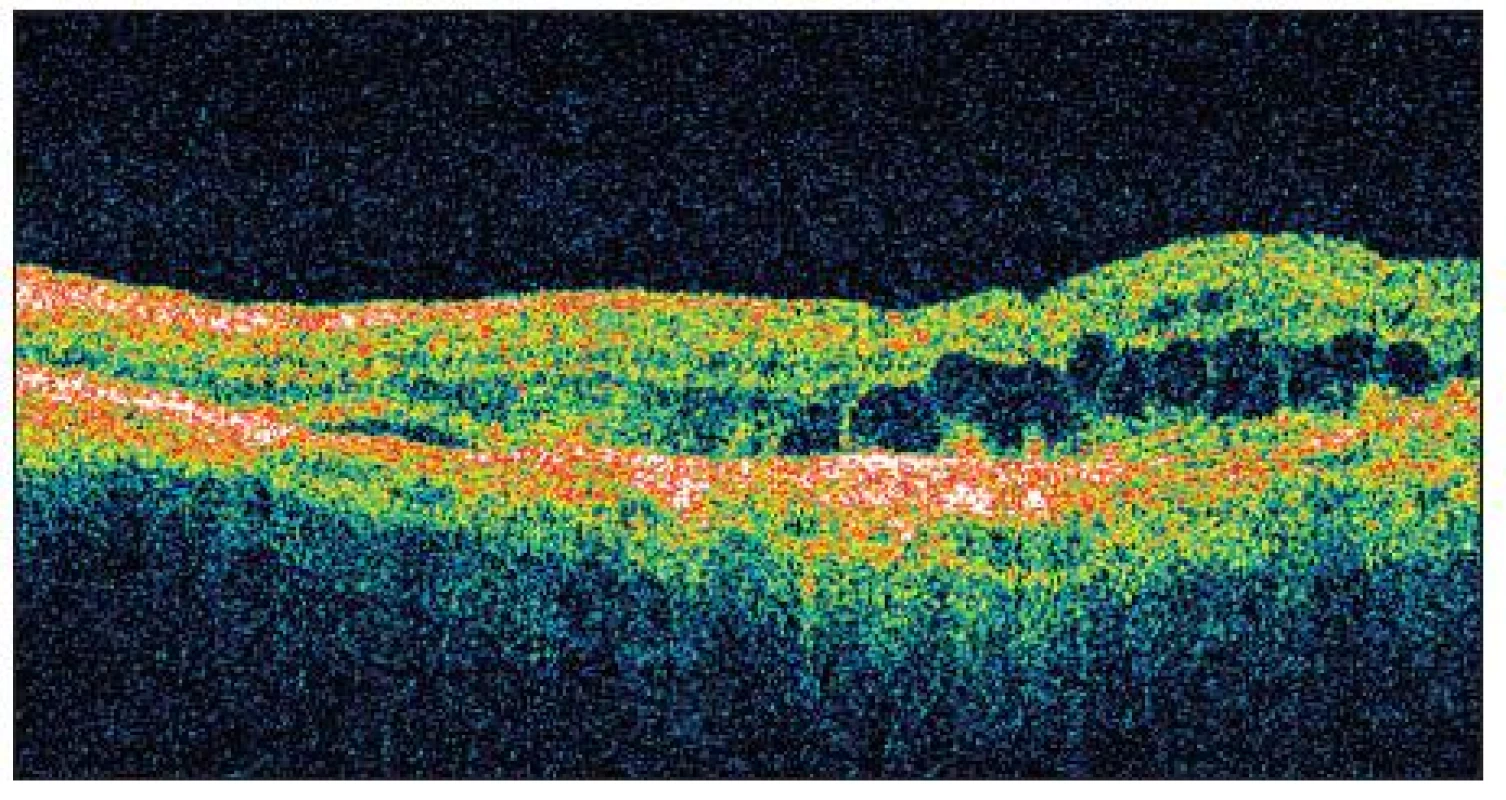
V průběhu ledna a února byly aplikovány 3. a 4. injekce Lucentisu.
Při kontrole v březnu 2010 byl nález na sítnici OS stabilizovaný.
Na OCT byla centrální tloušťka neuroretiny ve fovee OS 130 μm a NKZO se vrátila ke 4/20 (19 písmen ETDRS) (obr. 9). Na biomikroskopickém obrazu bylo patrné téměř úplné vstřebání podkovovité hemoragie (obr. 10 a 11).
Image 7. OCT OS prosinec 2009 tlouštka neuroretiny ve fovee: 380 μm 
Image 9. OCT OS po 4. injekci Lucentisu (březen 2010) tlouštka: 130 μm NKZO: 4/20 (19 p.) 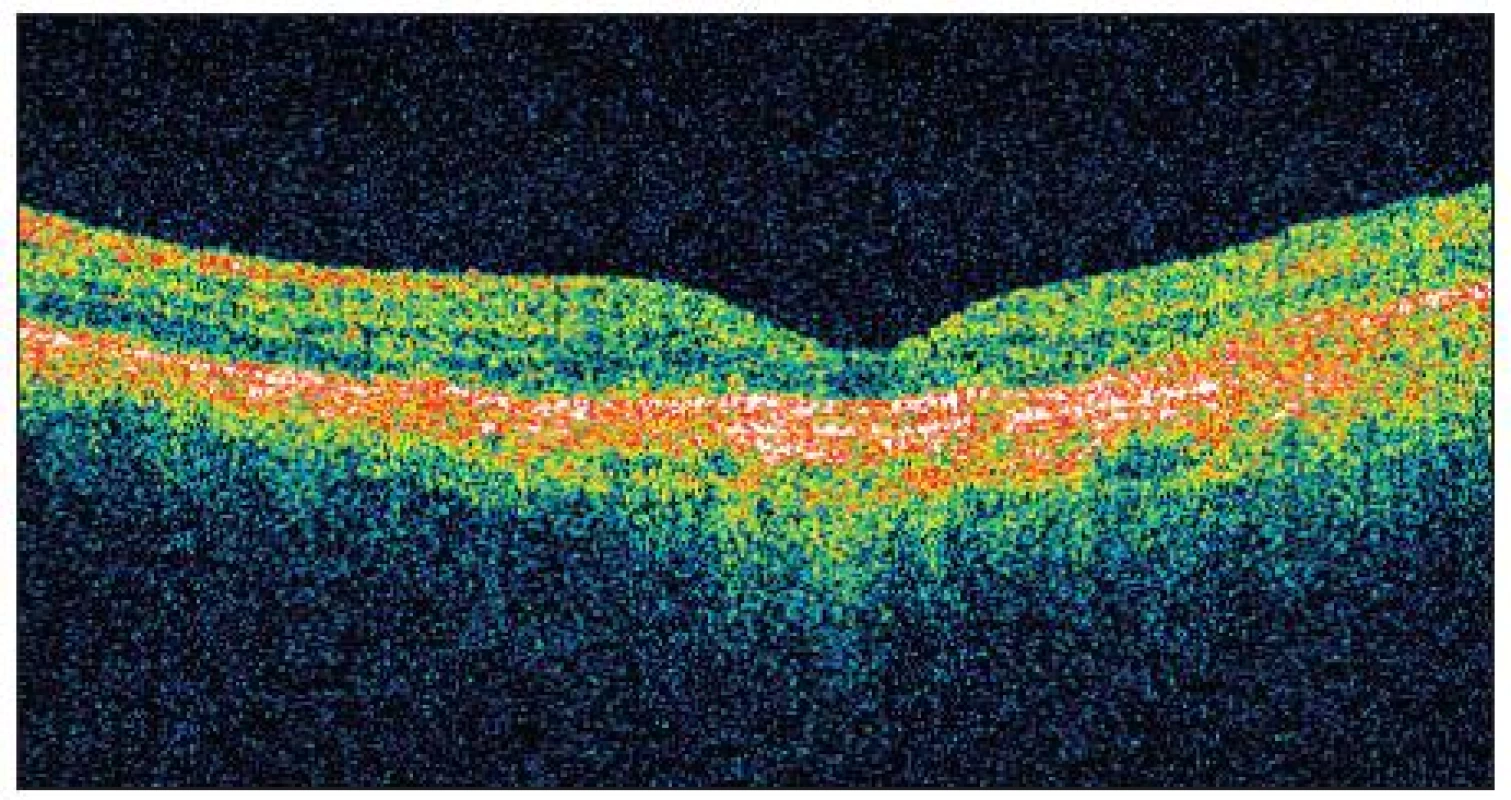
Image 10. Fundus OS březen 2009 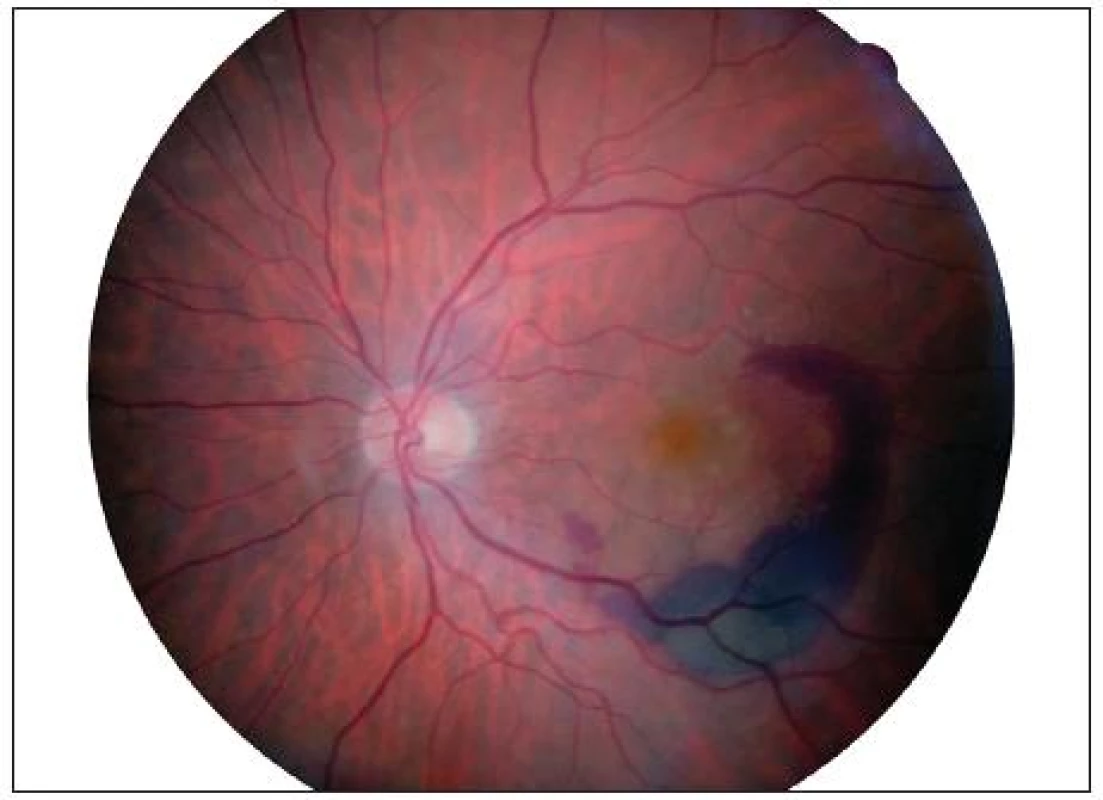
Image 11. Fundus OS březen 2010 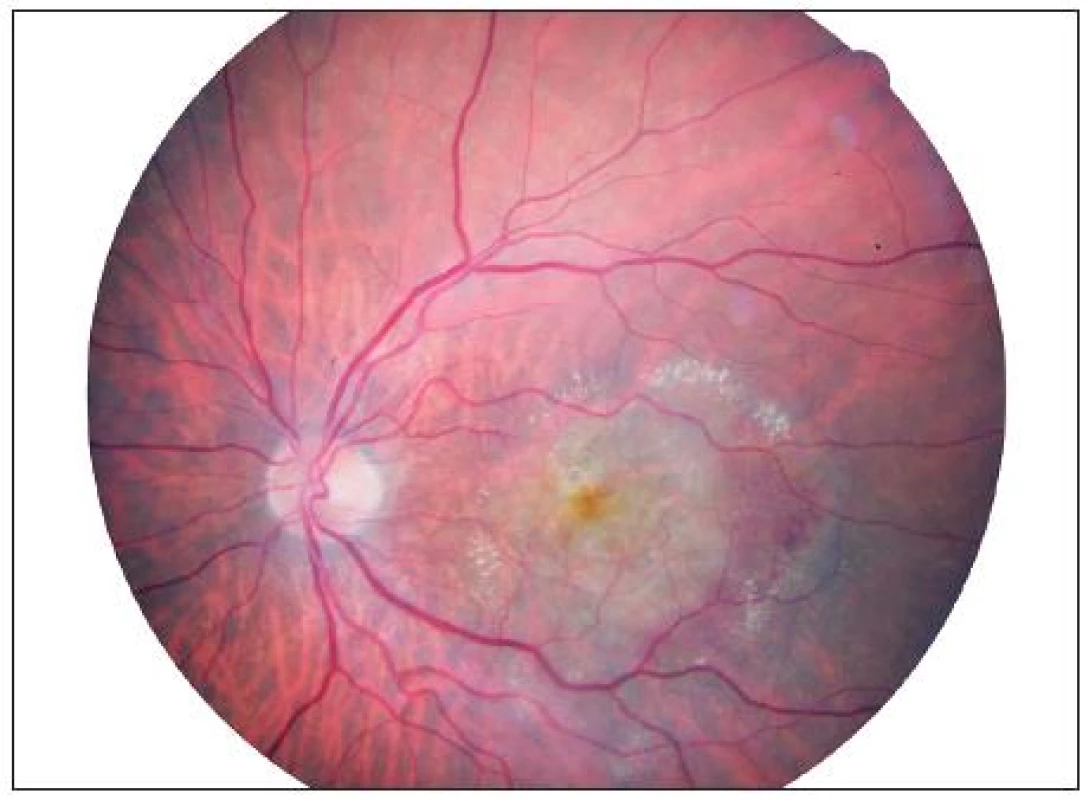
Pacient i nadále zůstává ve sledování našeho makulárního centra. Kontroly jsou jednou za dva měsíce. Při změnách na Amslerově mřížce na OS byla pacientovi doporučena kontrola ihned, aby bylo možno včas zachytit recidivu aktivity CNV.
Diskuse
Dávkování anti-VEGF se řídí obecnými doporučeními vyplývajícími z výsledků klinických studií. Četnost aplikací přípravku Macugen vychází ze studie VISION. Doporučené dávkování je 1 injekce 0,3 mg Macugenu každých 6 týdnů po 2 roky [4].
U přípravku Lucentis doporučené schéma aplikací vychází ze studie MARINA [6] a toto dávkování bylo použito ve studii SUSTAIN. Léčba je zahájena úvodními 3 intravitreálními injekcemi 0,5 mg Lucentisu po měsíci, další injekce je podána, pokud při měsíčních kontrolách je zjištěn pokles NKZO o 5 a více písmen ETDRS optotypů nebo se zvýší centrální tloušťka sítnice o více než 100 μm [2].
Závěr
Dávkování anti-VEGF vyplývající z klinických studií vyhovuje při léčbě převážné většiny pacientů s choroidální neovaskulární membránou. V klinické praxi se však můžeme setkat s pacienty, u kterých původně vybraná anti-VEGF látka nevede ke stabilizaci nálezu a aplikace anti-VEGF je nutné upravit dle aktuálního nálezu na sítnici. Postup léčby každého jednotlivého pacienta musí brát v úvahu aktuální nález na sítnici.
MUDr. Martin Hovorka
Oční oddělení, Masarykova nemocnice, o.z.
Sociální péče 3316/12A
401 13 Ústí nad Labem
e-mail: martin.hovorka@mnul.cz
Sources
1. Automatický informační systém léčivých prostředků (AISLP) Souhrn informací o přípravku Macugen
2. Dubská Z.: Problematika věkem podmíněné makulární degenerace a současné možnosti její léčby se zaměřením na biologickou terapii.Klin. Farmakol. Farm., 2009; 23(3): 125–137.
3. Ferrara N., Gerber H.P., Le Courter J.: The biology of endotelial growth factor and its receptors. Nat. Med., 2003; 9 : 669–676.
4. Gradoudas, E.S., Adami,A.P., Cunninghann, E.T. et al.: Pegaptanib for neovascular age-related macular degeneration. N. Engl. J. Med., 2004; 351 : 2805–2816.
5. Kolář P. a kol.: Věkem podmíněná makulární degenerace. Grada Publishing, 2008 : 145.
6. Rosenfeld, J., Brown D.M., Heier J.S. et al.: Ranibizumab for neovascular age-related macular degeneration. N. Engl. J. Med., 2006; 355 : 1419–1431.
Labels
Ophthalmology
Article was published inCzech and Slovak Ophthalmology

2010 Issue 3-
All articles in this issue
- Informační zázemí České oftalmologické společnosti ČLS JEP pro monitoring a hodnocení léčby vlhké formy věkem podmíněné makulární degenerace – národní projekt AMADEUS
- Výsledky léčby vlhké formy věkem podmíněné makulární degenerace u pacientů evidovaných v celonárodním registru AMADEUS
- Kombinovaná léčba u vlhké formy VPMD (fotodynamická terapie a intravitreálně podávaný ranibizumab)
- Epidemiologie věkem podmíněné makulární degenerace
- Léčba choroidální neovaskulární membrány preparátem ranibizumab (Lucentis): kazuistika
- Pegaptanib sodný a ranibizumab v léčbě ablace pigmentového listu sítnice u pacienta s věkem podmíněnou makulární degenerací – kazuistika
- Změna anti-VEGF při léčbě mimořádně aktivní choroidální neovaskulární membrány při věkem podmíněné makulární degeneraci
- Fotodynamická terapie s verteporfinem: od neovaskularizace k hemangiomu aneb Když sítnice makulou nekončí
- Czech and Slovak Ophthalmology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Epidemiologie věkem podmíněné makulární degenerace
- Léčba choroidální neovaskulární membrány preparátem ranibizumab (Lucentis): kazuistika
- Změna anti-VEGF při léčbě mimořádně aktivní choroidální neovaskulární membrány při věkem podmíněné makulární degeneraci
- Fotodynamická terapie s verteporfinem: od neovaskularizace k hemangiomu aneb Když sítnice makulou nekončí
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

