-
Medical journals
- Career
Prožívání sekundárních ztrát u onkologických pacientů s ohledem na trajektorii onemocnění
Authors: O. Klepáčková; M. Tomka
Authors‘ workplace: Katedra sociální práce, Vysoká škola polytechnická Jihlava
Published in: Klin Onkol 2025; 38(Supplementum 1): 108-113
Category: Article
doi: https://doi.org/10.48095/ccko2024S108Overview
Východiska: Onkologické onemocnění je charakteristické nejen primární ztrátou zdraví vyplývající z vlastní diagnózy, ale i množstvím sekundárních ztrát, které se dotýkají oblastí fyzického, emocionálního, duchovního a sociálního života. Vztahují se k životním podmínkám pacienta a jeho rodiny, ale mohou mít i velmi osobní až intimní charakter na úrovni existenciálního prožívání. K tématu sekundárních ztrát a jejich prožívání v kontextu trajektorie onkologického onemocnění bylo dosud i v mezinárodním kontextu publikováno jen malé množství poznatků. Materiál a metody: Soubor výzkumu realizovaného v období červenec 2024 – květen 2025 tvořilo 10 onkologických pacientů. S ohledem na etickou stránku a výpovědní hodnotu nebyl žádný z pacientů nově diagnostikovaný, na začátku léčby, aktuálně hospitalizovaný nebo v akutní psychické krizi. Výzkum byl realizován polostrukturovanými rozhovory a zpracován metodou interpretativní fenomenologické analýzy. Velikost a homogenita souboru byly definovány v souladu s principy výzkumné metody. Výsledky: Byly identifikovány způsoby prožívání sekundárních ztrát s ohledem na trajektorii onemocnění a hlavní oblasti, ve kterých se manifestovaly. Identifikované sekundární ztráty – krátkodobé (dočasné), dlouhodobé, trvalé a hrozící – byly velmi často provázané, kumulované a byly prožívány intenzivněji než primární ztráta zdraví. I přesto byly sekundární ztráty nezřídka přehlíženy, podceňovány z hlediska jejich významu a dopadu. Nebyla jim věnována dostatečná pozornost zejména s ohledem na prožívání osamocení, izolace, v kombinaci se studem nebo pocitem viny. Specifickým subtématem bylo prožívání ztráty spolupacienta. Závěr: Ztráta zdraví je pro onkologického pacienta zpravidla teprve první z mnoha závažných ztrát, které prožívá a na něž se snaží adaptovat. Způsob, jakým pacient sekundární ztráty prožívá, včetně dopadu opakovaných, kumulovaných a hrozících ztrát, může zásadně ovlivnit průběh léčby i celkovou kvalitu života pacienta a jeho blízkých ve fázi aktivní léčby i v dlouhodobém horizontu. Výsledná zátěž v důsledku sekundárních ztrát se jeví jako kritický faktor pro identifikaci pacientů zvláště zranitelných či rizikových z hlediska rozvoje psychosociálně závažných stavů i možného posouzení celkové psychosociální zátěže.
Klíčová slova:
kvalita života – nádorové onemocnění – interpretativní fenomenologická analýza – psychosociální intervence – životní změny – sekundární ztráty – trajektorie onemocnění
Úvod
S rozvojem psychoonkologie a psychosociální péče v onkologii se pozornost odborníků stále více soustředí na dopad onemocnění na jednotlivé životní domény, copingové strategie pacientů a jejich prožívání ve vztahu ke změnám a ztrátám v důsledku onemocnění či téma existenciálního distresu a krize. Příkladem mohou být studie zaměřené na ztrátu důstojnosti [1], kontroly [2], prožívání, psychosociální fungování a zátěž pacientů s konkrétním typem onemocnění [3–6], sociální a psychické vlivy v průběhu nemoci [7], psychoonkologii obecně [8,9] nebo psychosociální aspekty péče [10,11].
Pojem sekundární ztráty u onkologických pacientů označuje emocionální, sociální a funkční ztráty, které se objevují v důsledku onemocnění vedle primární ztráty zdraví. Týkají se negativních důsledků a problémů, ke kterým dochází v souvislosti s diagnózou a léčbou, a mohou významně ovlivnit emocionální pohodu, sociální fungování i celkovou kvalitu života pacienta a jeho rodiny. Může se jednat o ztráty kompletní (pacient o něco přichází v plném rozsahu) i částečné (dochází ke snížení, omezení, limitaci). Jejich identifikace a adresování v rámci holistické péče může přispět k lepší adaptaci pacienta a jeho blízkých na novou životní situaci, k prevenci rozvoje závažných psychosociálních stavů, posílení adaptivních strategií zvládání zátěže a resilience, k pozitivnímu ovlivnění průběhu léčby a schopnosti pacienta ji zvládat i jeho rekonvalescenci. Pozitivně ovlivněn může být také přirozený proces truchlení související se závažným onemocněním nebo nástup, délka a intenzita prožívání existenciální úzkosti, distresu až krize. Ve vztahu k onkologii jsou sekundární ztráty považovány za kategorii v konceptu ztrát netýkajících se smrti [12].
Od etablovaných modelů a nástrojů, které pracují s tématy ztráty nebo existenciálního stresu, např. transakčního modelu stresu a zvládání [13], existenciální škály [14], krizové teorie [15] či novějšího PTG-PTD modelu [16], se koncept sekundárních ztrát liší zaměřením na specifické charakteristiky ztrát typických pro jedince s vážným onemocněním, uchopením různých ztrát jako celku či aplikovatelností mimo poradenské nebo terapeutické účely. Implementaci pojmu „sekundární ztráty u onkologických pacientů“ jako dalšího sledovaného pojmu vnímáme jako přínosné zejména v kontextu koordinované komplexní péče o pacienty kurativně léčené, v paliativní péči a onkologické přeživší. Cílená identifikace těchto ztrát u konkrétního pacienta může být důležitým prvkem v posouzení míry celkové psychosociální zátěže, v časném rozpoznání a řešení psychosociálních následků onemocnění, volbě vhodných individualizovaných intervencí v období léčby a rekonvalescence i v časné identifikaci pacientů ohrožených rozvojem psychosociálně závažných stavů s důrazem na prevenci. V kontextu péče o pacienty po ukončení kurativní onkologické léčby se této problematiky úzce dotýká doporučení individualizovaného plánu péče, který by pokrýval všechny oblasti péče se zaměřením na fyzické, duševní a socioekonomické potíže jako očekávané chronické a pozdní následky léčby. Pozornost je zde věnována identifikaci oblastí, ve kterých má pacient potřebu zajištění pomoci (např. strach, úzkost, smutek, ztráta zájmu (deprese), problémy s návratem do práce, s uplatněním, bydlením, s péčí o dítě nebo osobu blízkou), což se s tématem sekundárních ztrát přímo prolíná [10].
I když existující nástroje Světové zdravotnické organizace (WHO) sledují domény kvality života, pojem sekundární ztráty nám umožňuje a) sledovat kauzální řetězec, b) uchopit subjektivní ztráty významu, identity a rolí jako specifický kauzální ukazatel s psychosociálním dopadem. Od dosud uvedených klíčových pojmů se pojem sekundární ztráty liší především svým multidisciplinárním přesahem a zaštiťujícím konceptem oblasti péče o fyzické zdraví, duševní zdraví a psychosociální oblasti (zdravotně-sociální). Je adaptovatelný pro využití s pacienty v různých fázích trajektorie onemocnění včetně období rekonvalescence, s blízkými pacientů i specifickými cílovými skupinami onkologické populace (např. pacienti z kulturně odlišného prostředí, ze sociálně znevýhodněného prostředí, polymorbidní pacienti aj.).
Materiál a metody
Byla použita interpretativní fenomenologická analýza, tj. hloubkové prozkoumání zkušenosti participantů, možnost vstoupit do jejich světa a porozumět jejich individuálnímu pohledu a interpretaci.
Participanti byli vybráni v rámci širšího výzkumu zkoumajícího zkušenosti osob žijících s onkologickým onemocněním. Cíleně byl vybrán menší, soustředěný soubor jedinců ochotných podělit se o svoji autentickou zkušenost. Kritéria inkluze zahrnovala věk nad 18 let, diagnostikované onkologické onemocnění, schopnost domluvit se česky nebo slovensky a poskytnutí informovaného souhlasu. S ohledem na zaměření výzkumu, etickou stránku a výpovědní hodnotu nebyl žádný z participantů nově diagnostikovaný nebo na začátku léčby, aktuálně hospitalizovaný či v akutní psychické krizi. Soubor tvořilo 10 osob (devět žen, jeden muž, věk 28–71 let; v sedmi případech šlo o metastatické či progredující onemocnění).
Sběr dat probíhal prostřednictvím polostrukturovaných rozhovorů (realizace červenec 2024 – květen 2025, průměrná délka 65 minut) přizpůsobených individuálnímu průběhu a potřebám participanta. Byla využita možnost nahrávaného osobního setkání či online rozhovoru. Při analýze dat byly záznamy doslovně přepsány a analýza proběhla kódováním.
Zvýšenou pozornost jsme věnovali riziku sekundární traumatizace participantů a její prevenci.
Schéma 1. Kumulace sekundárních ztrát u onkologických pacientů. 
Výsledky
Analýza vedla k identifikaci dvou propojených hlavních témat: 1) charakter sekundárních ztrát a 2) prožívání sekundárních ztrát.
Téma 1: charakter sekundárních ztrát
Pro všechny participanty znamenala diagnóza onkologického onemocnění řadu dalších významných ztrát, často náhlých a nepředvídatelných ve svém obsahu a dopadu. Ve vztahu k času a délce trvání bylo možné klasifikovat je jako krátkodobé (dočasné), dlouhodobé, trvalé a hrozící. Charakterizovala je vzájemná provázanost, kumulace, přičemž prakticky žádná z nich nepředstavovala izolovanou událost bez dopadu na další životní domény (schéma 1). Oblasti manifestace ztrát (tab. 1) z velké části korespondovaly se šesti doménami kvality života podle WHO (fyzické zdraví, psychické zdraví, úroveň nezávislosti, sociální vztahy, prostředí, spiritualita), které jsou klíčové pro komplexní posouzení kvality života a jsou dále rozpracovány např. v dotazníku WHOQOL 100 (či jeho verzích), který je v praxi zavedeným nástrojem [17]. Do značné míry korespondovaly také se 13 doménami v diagnostickém systému NANDA [18]. Specifickou kategorii sociálních ztrát představuje ztráta (úmrtí) spolupacientů. Participanti se shodovali, že tyto ztráty ovlivnily nejen jejich dosavadní způsob každodenního fungování, role a vztahy, rodinné a sociální struktury, uplatnění a zabezpečení, ale také jejich vztah k sobě, životní perspektivu nebo tělesnou a duševní integritu. Zároveň mají potenciál k aktivaci adaptivních strategií zvládání, osobnostnímu růstu a rozvoji, objevení nových možností a vztahů. Analýza potvrdila, že onkologické onemocnění představuje komplexní životní událost, která zasahuje všechny domény kvality života v celém průběhu trajektorie onemocnění, včetně období po ukončení léčby.
Téma 2: prožívání sekundárních ztrát
Sekundární ztráty participanti vnímali jako daň za přežití a přijímali je s ochotou vzdát se čehokoli pro zvýšení šance na život nebo jeho prodloužení. Kromě předpokládaného prožívání úzkosti, obav, strachu, lítosti a smutku dominovaly také pocity studu, viny, vlastního selhání a snahy chránit druhé. Racionálně byly tyto ztráty přijímány jako nevyhnutelný důsledek onemocnění, léčby a vedlejších účinků, toto vědomí však nemělo vliv na zmírnění negativního dopadu v oblasti přijetí sebe sama, sebevědomí a pocitu sebehodnoty. Nejintenzivnější prožívání se pojilo se ztrátou důstojnosti, soběstačnosti, identity, tělesného vzhledu, kontroly, jistoty a s existenciálními otázkami, zvláště při kumulaci různých ztrát. Při kumulaci i zdánlivě nevýznamný moment vedl u několika participantů k zásadnímu propadu v psychickém prožívání vedoucímu až k existenciální krizi, sebevražedným myšlenkám, sociální izolaci nebo přání eutanazie.
U všech participantů bylo možné identifikovat jejich jedinečné „body zvýšené zranitelnosti“ (zpravidla mnohonásobné, což odpovídá složení souboru s převahou pacientů s metastatickým/progredujícím onemocněním; typicky se jednalo o souběh nebo kumulaci více ztrát, vyčerpání kapacity zvládat je, ztrátu dosavadních zdrojů podpory, nepříznivý obrat ve vývoji onemocnění, první konfrontaci s trvalými následky léčby aj.) a „body pozitivního obratu“ (nejčastěji moment dodání naděje, objevení nové možnosti seberealizace, překonání určitého milníku aj.). Nerozpoznaný a/nebo neošetřený bod zvýšené zranitelnosti předcházel nástupu vypjatého psychického stavu včetně prožívání existenciálního distresu až krize – dvě třetiny participantů spontánně popisovali v této souvislosti okamžiky, kdy se psychicky zhroutili či „sesypali“. „Když mi řekl pan doktor, že do roka umřu, byla jsem zrovna čerstvě po rozvodu a měla velké vyšetření po roce léčby. A on mi řekl, že do roka umřu. Zhroutila jsem se z toho na 14 dní,“ (P2). „Nejlíp mi bylo na onkologii, mezi svými. Po poslední chemoterapii jsem se zhroutila, že už mezi nimi nebudu, protože to pro mě bylo důležité,“ (P5). Naopak bod pozitivního obratu měl okamžitý příznivý dopad na psychický stav jedince s pozitivním ovlivněním intenzity prožívané existenciální úzkosti, distresu či krize a ve většině případů s překvapivě dlouhodobým efektem (participanti si i po letech daný okamžik detailně pamatovali a dále z něho čerpali pozitivní ujištění, naději, motivaci. „Stačilo málo, aby mi dodal energii a přestala jsem přemýšlet o konci – objal mě a řekl, ty to zvládneš, my ti věříme,“ (P6). „Přišla jsem poprvé na setkání pacientské skupiny a viděla tam ukecaný, usměvavý ženský a říkala si, když tyhle to zvládly, to by bylo, abych to já nezvládla. Byl to pro mě obrovský impulz, že to zvládnu taky,“ (P8). Většina participantů disponovala dostatečnými vlastními zdroji a kapacitou, jak tento bod nebo body přiměřeně překonat (včetně samostatného vyhledání odborné psychologické/psychoonkologické péče nebo přijetí její nabídky či využití podpory v pacientské skupině). U třetiny participantů následoval rozvoj psychosociálně závažných stavů vyžadujících odbornou intervenci, protože však zůstaly neošetřené nebo byly ošetřeny nedostatečně, došlo naopak kromě existenciálního distresu až krize k rozvoji dlouhodobých potíží v oblasti duševního zdraví s dopadem na ostatní životní domény a celkovou kvalitu života.
Čtyři z deseti participantů měli zkušenost, že nikdo ani v okruhu nejbližších netušil, o co všechno v důsledku onkologického onemocnění přišli a jak tyto ztráty prožívají. Toto se manifestovalo v přímé úměře s délkou onemocnění. Čím déle byl jedinec nemocný, tím vzrůstala pravděpodobnost poklesu zájmu a podpory okolí. Participantky s metastatickým onemocněním dlouhodobě přežívající na systémové léčbě naopak popisovaly zkušenosti, kdy na ně okolí již nepohlíží jako na nemocné a očekává plnohodnotné zapojení se do běžného fungování. Toto zjištění je v souladu s poznatky zaměřenými na danou specifickou cílovou skupinu pacientů [19,20]. Důvody se lišily: někteří se snažili druhé chránit a nezatěžovat, „statečně bojovat“, být silní, jiní se uzavřeli po zkušenosti se zraňujícími komentáři, bagatelizací, nevhodnými radami, zpochybňováním léčby nebo porovnáváním s jinými nemocnými ze strany okolí.
Dále jsme se zaměřili na identifikaci možného společného faktoru, který by se k bodům zvýšené zranitelnosti a pozitivního obratu vztahoval. Většina participantů shodně uváděla jako rozhodující faktor způsob komunikace, kterou bylo možno rozlišit na psychopodporující a psychotraumatizující. Jejich výpovědi potvrdily teorii, že projev autentického zájmu a empatie má potenciál významně snížit riziko nástupu existenciálního distresu a krize či zmírnit jejich průběh a intenzitu, i pokud se jedná o velmi nepříznivé zprávy nebo bolestné, nenahraditelné ztráty [8,21]. Někteří participanti přímo popisovali zkušenost, kdy se pro ně i jediná taková věta stala záchytným bodem naděje (např. vyjádření, že v ně někdo věří), ze kterého čerpali i dlouho poté. Zjištění naznačují, že potenciál dlouhodobého negativního dopadu má zvláště souběh bodu zvýšené zranitelnosti a traumatizující komunikace (ze strany některého z odborníků či okolí pacienta, např. nešetrné sdělení nepříznivé prognózy v okamžiku, kdy participantka současně řešila rozpad vztahu a rozvod, což u ní vedlo k existenciální krizi a příklonu k maladaptivním strategiím zvládání zátěže). V jiném případě se bod zvýšené zranitelnosti, při jehož prožívání se participant setkal s podporující komunikací, stal bodem pozitivního obratu a začátkem posttraumatického růstu.
Bezprostředně po diagnóze a první týdny/měsíce léčby dominovaly náhlé, dosud nepoznané ztráty vázané k prostředí, rolím, uplatnění a způsobu každodenního fungování, ve kterých měli participanti silnější podporu okolí i vlastní kapacitu k jejich zvládání. Po prvotním šoku převažovalo odhodlání, motivace situaci čelit i snaha chránit své blízké, následně se častěji objevovaly ztráty očekávané/opakované, jejichž prožívání provázely nejen intenzivnější obavy, ale také změna životní perspektivy a v některých případech rozvoj sebestigmatizace. U participantů s pokročilým/progredujícím onemocněním bylo v pozdějších fázích trajektorie možné pozorovat intenzivnější, niternější prožívání intrapersonálních ztrát, pokles kapacity vnitřních zdrojů (či zjištění, že dosavadní strategie zvládání již nedostačují nebo je není možné dále uplatnit) i útlum zájmu a podpory okolí vedoucí k nutnosti hledat nové zdroje podpory (např. v pacientské skupině). Všichni participanti v určité intenzitě, délce a období trajektorie prožívali (báli se jich, počítali s nimi, připravovali se na ně, někdy s anticipačním zármutkem) kromě již přítomných ztrát i ty hrozící, a to ve vztahu k přítomnosti a blízké budoucnosti, vzdálené budoucnosti či věčnosti. Intenzita pocitu ohrožení těmito ztrátami a jejich subjektivní prožívání často nekoreluje s objektivní realitou a nízkou mírou pravděpodobnosti, že by k nim opravdu došlo. Nejčastěji se týkaly role rodiče a zajištění péče o děti v případě úmrtí, existenciálního ohrožení v důsledku ztrát v oblasti pracovního uplatnění a finančního zajištění, důstojnosti a soběstačnosti, nemožnosti plánovat budoucnost a plnit si své cíle a sny.
Table 1. Oblasti manifestace sekundárních ztrát u onkologických pacientů. 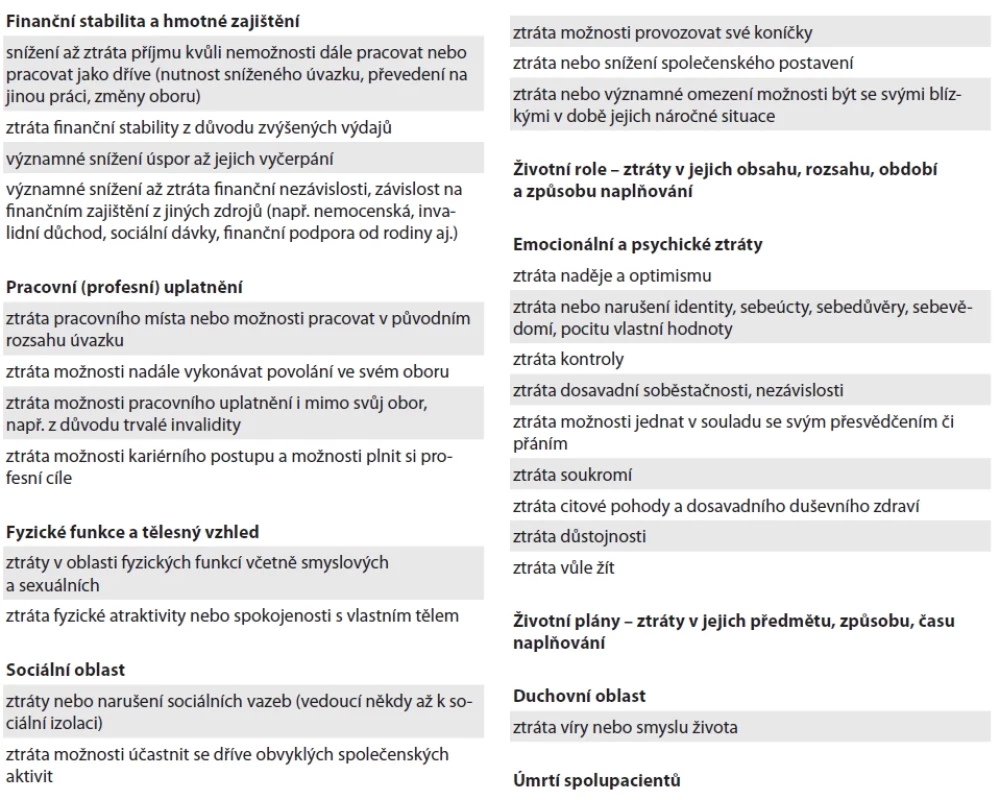
Závěr
Předložená studie i přes limity výzkumu (jednorázový sběr dat, limity v homogenitě výzkumného souboru – vhodné ověřit na souborech pacientů s totožnými charakteristikami: diagnóza; věková skupina; pohlaví; fáze trajektorie onemocnění aj.) potvrzuje, že mnohočetné, kumulované sekundární ztráty jsou typickou zkušeností onkologických pacientů a představují závažné téma v kontextu holistického přístupu. Prožívání a konsekvence těchto ztrát, zejména nedostatečně adresovaných, mohou významně ovlivnit fyzické a psychické zdraví i celkovou kvalitu života pacienta a pojí se s rizikem rozvoje psychosociálně závažných stavů. Identifikaci „bodů zvýšené zranitelnosti“ a „bodů pozitivního obratu“ považujeme za důležitou zvláště v kontextu plánování a poskytování cílené individualizované psychosociální péče se zaměřením na prevenci a snížení souvisejících rizik. Námětem dalšího výzkumu mohou být souvislosti mezi charakterem bodů zvýšené zranitelnosti a pozitivního obratu a uplatňovanými strategiemi zvládání, včetně příklonu k jejich adaptivní nebo maladaptivní formě. K praktickému využití pro screening, triáž pacientů a plánování personalizované péče lze uvažovat o vytvoření „indexu kumulované sekundární zátěže onkologických pacientů“ jako kompozitního ukazatele, který kvantifikuje součet a intenzitu konkrétních sekundárních ztrát (rolí, funkcí, možností) vznikajících po onkologické diagnóze napříč více doménami života. Praktickým screeningovým nástrojem integrovatelným do multidisciplinární onkologické péče, který by byl jednoduše a rychle administrovatelný, vyhodnotitelný s minimálními náklady, by mohly být checkpointy v průběhu léčby a rekonvalescence s monitorováním standardizovaných kategorií a vytvořením metodiky dalšího postupu (volba vhodných intervencí s ohledem na individuální situaci pacienta).
Dedikace: Podpořeno ze Studentské grantové soutěže 2024 s reg. č. INT/2024/0002.
Sources
1. Obispo B, Cruz-Castellanos P, Hernandez R et al. Perceived dignity of advanced cancer patients and its relationship to sociodemographic, clinical, and psychological factors. Front Psychol 2022; 13 : 855704. doi: 10.3389/fpsyg 2022.855704/j.radonc.2016.03.011.
2. Rodríguez-Prat A, Pergolizzi D, Crespo I et al. Control in patients with advanced cancer: an interpretative phenomenological study. BMC Palliat Care 2022; 21 (1): 97. doi: 10.1186/s12904-022-00984-7.
3. Lond B, Apps L, Quincey K et al. The psychological impact of living with peritoneal mesothelioma: An interpretative phenomenological analysis. J Health Psychol 2024. [In press]. doi: 10.1177/13591053241 298932
4. Werner-Lin A, Young JL, Wilsnack C et al. Waiting and “weighted down”: the challenge of anticipatory loss for individuals and families with Li-Fraumeni Syndrome. Fam Cancer 2020; 19 (3): 259–268. doi: 10.1007/s10689-020-00173-6.
5. Bencová V, Bella V, Švec J. Dynamika vývoja psychosociálnej záťaže prežívajúcich pacientok s karcinómom prsníka: klinický úspech s psychosociálnymi dôsledkami. Klin Onkol 2011; 24 (3): 203–208. doi: 10.14735/amko2011203.
6. Kolsteren EE, Deuning-Smith E, Chu AK et al. Psychosocial aspects of living long term with advanced cancer and ongoing systemic treatment: a scoping review. Cancers 2022; 14 (16): 3889. doi.org/10.3390/cancers14163889
7. Adam Z, Klimeš J, Boleloucký Z. Sociální a psychické vlivy na průběh nemoci. Onkologie 2022; 16 (Suppl. 8): 103–110. doi: 10.36290/xon.2022.059.
8. Pospíchal M. Psychoonkologie. Praha: Grada Publishing 2024.
9. Angenendt G, Schütze-Kreilkamp U, Tschuschke V. Psychoonkologie v praxi: psychoedukace, poradenství a terapie. Praha: Portál 2010.
10. Svoboda M, Halámková J et al. Péče o pacienty po ukončení kurativní onkologické léčby. Praha: Grada Publishing 2023.
11. Kupka M. Psychosociální aspekty paliativní péče. Psyché. Praha: Grada Publishing 2014.
12. Harris D. Non-death loss and grief: context and clinical implications. New York: Routledge 2019.
13. Lazarus RS, Folkman S. Stress, appraisal, and coping. New York: Springer Publishing Company 1986.
14. Allan B, Shearer B. The Scale for Existential Thinking. International Journal of Transpersonal Studies 2012; 31 (1): 21–37. doi: 10.24972/ijts.2012.31.1.21.
15. Caplan C. Principles of preventive psychiatry. New York: Basic Books 1964.
16. Taku K, Tedeschi RG, Shakespeare-Finch J et al. Posttraumatic growth (PTG) and posttraumatic depreciation (PTD) across ten countries: global validation of the PTG-PTD theoretical model. Personality and Individual Differences 2021; 169 : 110222. doi: 10.1016/j.paid.2020.110222.
17. Power M, Bullinger M, Harper A. The World Health Organization WHOQOL-100: Tests of the universality of quality of life in 15 different cultural groups worldwide. Health Psychol 1999; 18 (5): 495–505. doi: 10.1037/0278-6133.18.5.495.
18. NANDA International. Ošetřovatelské diagnózy Definice a klasifikace 2018–2020 Praha: Grada 2020.
19. Christ GH, Messner C, Behar LC. (eds.). Handbook of oncology social work: psychosocial care of the patient with cancer. New York: Oxford University Press 2015.
20. Winstead E. From scan to scan: the challenges of living with metastatic cancer. [online]. Available from: https: / / www.cancer.gov/ news-events/ cancer-currents-blog/ 2021/ living-with-metastatic-cancer.
21. Pospíchal M, Šporcrová I. Sdělování špatných zpráv pacientům a náročná komunikace v onkologické praxi. Onkologie 2020; 14 (Suppl. C) : 39 – 42. doi: 10.36290/ xon.2020.055.
Labels
Paediatric clinical oncology Surgery Clinical oncology
Article was published inClinical Oncology

2025 Issue Supplementum 1-
All articles in this issue
- Editorial
- Sborník abstrakt: XLIX. Brněnské onkologické dny, XXXIX. Konference pro nelékařské zdravotnické pracovníky Psychoonkologická konference 2025, Laboratorní diagnostika v onkologii 2025 3.–5. 9. 2025, Brno
- Antitumor potential of whole plant functional foods in breast cancer
- Experiencing secondary losses in cancer patients concerning disease trajectory
- Jmenný rejstřík
- Clinical Oncology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Sborník abstrakt: XLIX. Brněnské onkologické dny, XXXIX. Konference pro nelékařské zdravotnické pracovníky Psychoonkologická konference 2025, Laboratorní diagnostika v onkologii 2025 3.–5. 9. 2025, Brno
- Antitumor potential of whole plant functional foods in breast cancer
- Experiencing secondary losses in cancer patients concerning disease trajectory
- Editorial
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

