-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Co brání vstupu většího počtu pacientů do programu substituční léčby − zpráva z odborného sympozia
23. 6. 2017
V rámci Celostátní konference Společnosti pro návykové nemoci ČLS JEP proběhlo 7. června 2017 sympozium, které se zabývalo důvody stagnace nárůstu počtu pacientů na opioidní substituční terapii (OST).
V rámci Celostátní konference Společnosti pro návykové nemoci ČLS JEP proběhlo 7. června 2017 sympozium, které se zabývalo důvody stagnace nárůstu počtu pacientů na opioidní substituční terapii (OST).
Úvod
Analýza aktuální celonárodní situace poskytování a využívání OST, porovnání potřebných a reálných dávek buprenorfinu, zmapování stávající ambulantní adiktologické péče a panelová diskuse lékařů z center pro léčbu závislosti ukázaly špatnou místní, časovou i finanční dostupnost OST a poddávkování pacientů léčených buprenorfinem. Důvody jsou především finanční (úhrada), personální (otevírací doba, počet center) a prostorové (společenské stigma). Částečné řešení by mohlo přinést zvýšení počtu adiktologických center a spíše menší rozsah programů, využití adiktologů nelékařů, přesun center do zdravotnických zařízení (destigmatizace) či spolupráce s praktickými lékaři či lékárníky.
InzerceSouhrn přednášek MUDr. Viktora Mravčíka, Ph.D., (Národní monitorovací středisko pro drogy a závislost), MUDr. Vladimíra Kmocha (Klinika adiktologie 1. LF UK a VFN v Praze) a Mgr. Ondřeje Sklenáře (Česká asociace adiktologů Magdaléna) vám přinášíme v následujícím článku.
Opioidní substituční léčba v ČR – aktuální situace
Problémoví uživatelé drog
Podle prevalenčních odhadů vycházejících z dat nízkoprahových zařízení bylo v ČR v roce 2015 asi 46 900 problémových uživatelů drog (6,68/1 000 obyvatel ve věku 15–64 let), přičemž asi 12 700 z nich tvořili uživatelé opioidů (POU). Za posledních 10 let ukazují data trvalý nárůst. Mezi zneužívanými drogami dominují pervitin, buprenorfin a heroin, narůstá zneužívání opioidních analgetik (fentanylové náplasti, Vendal Retard [morfin], Palladone [hydromorfon], oxykodon), i když jen v omezené míře. Sezónně je také zneužíváno opium z makových polí. Fenoménem posledních let je výskyt nových syntetických drog ze skupiny katinonů nebo fenethylaminů (droga funky). Největší podíl problémových uživatelů pervitinu a opioidů je v Praze a Ústeckém kraji.
Poskytovatelé opioidní substituční terapie (OST)
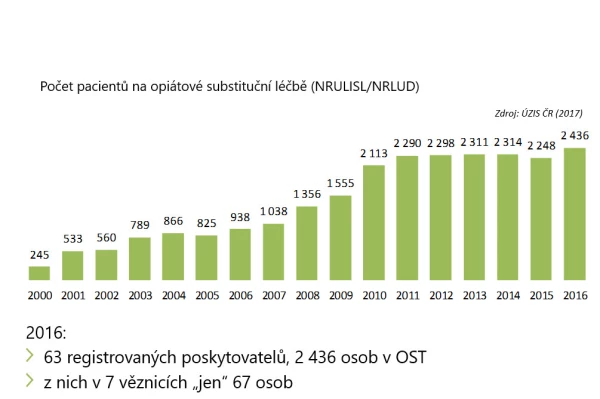
V roce 2016 bylo v ČR 63 registrovaných poskytovatelů OST, u nichž využívalo substituční léčbu 2 436 osob, z toho 67 v 7 věznicích. Vývoj počtu pacientů s OST od roku 2000 ukazuje obr. 1. Po postupném nárůstu od roku 2000 pozorujeme od roku 2011 stagnaci. Mezi lékaři je ovšem i řada neregistrovaných poskytovatelů OST. V roce 2013 vykázalo substituční léčbu celkem 59 psychiatrických ambulancí a 215 praktických lékařů. Podle průzkumu NMS/Inres Sones z roku 2016 předepsalo OST 360 praktických lékařů pro dospělé 3 300 pacientům a 70 praktických lékařů pro děti a dorost 200 pacientům. Podle odhadů užívá OST v ČR 4–6 tisíc osob, většina z nich přípravky na bázi buprenorfinu.
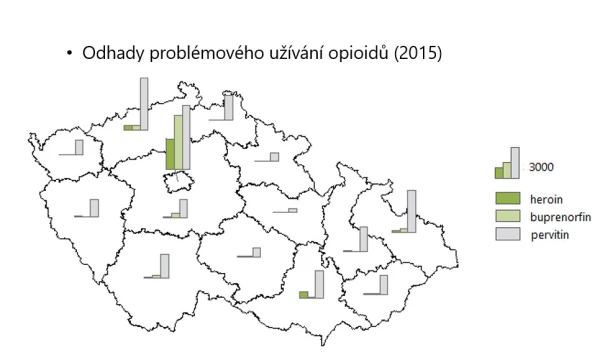
V rámci ČR existují výrazné regionální rozdíly (viz obr. 2). Podíl POU, kteří užívají substituční léčbu, činí v celé České republice 19,2 %, v jednotlivých krajích se však velmi liší, což dokládá různou dostupnost OST. Nejvíce poskytovatelů OST je v Praze (20), na většině těchto pracovišť je prostřednictvím OST léčeno méně než 50 pacientů.
Obr. 1 Vývoj počtu pacientů s registrovanou OST v ČR
Obr. 2 Regionální zavislosti počtu problémových uživatelů opioidů
Přípravky pro opioidní substituční léčbu dostupné v ČR
Od roku 1997 je jako přípravek pro OST k dispozici metadon, který je připravován z generické substance (hromadně vyráběný léčivý přípravek s metadonem není na trhu). V roce 2000 vstoupil na trh buprenorfin: Subutex (od 2000), Buprenorphine Alkaloid (od 2011), Ravata (od 2011), Addnok (od 2016) a od roku 2008 lze podávat i kompozitní přípravek buprenorfinu s naloxonem: Suboxone. Od roku 2008 postupně přibývá uživatelů kombinace buprenorfinu s naloxonem a ubývá uživatelů samotného buprenorfinu. Počet uživatelů metadonu je poměrně stabilní.
Úhrada opioidní substituční léčby
Výkony v rámci OST nejsou specificky hrazeny ze zdravotního pojištění. Metadon je nakupován centrálně a financován Ministerstvem zdravotnictví ČR. Jednosložkové přípravky s buprenorfinem nejsou hrazeny, kombinace buprenorfin + naloxon je formálně hrazena, ale úhrada je vázána na psychiatra nebo specialistu na adiktologickou terapii. Jedná se o zvlášť účtovaný zdravotnický prostředek určený pro léčbu v centrech, nikoliv předepisovaný na recept pacientovi. Pro získání úhrady je nutná speciální smlouva se zdravotní pojišťovnou a pro centrum to znamená vstupní náklady, protože úhrada od zdravotní pojišťovny je zpětná, často s prodlevou. OST navíc není hrazena v případě nonadherence.
Obtížnost splnění těchto podmínek dokládá fakt, že v letech 2014 a 2015 byl Suboxone hrazen 157 klientům VZP a 75 klientům Národního monitorovacího střediska ve 4 centrech. Několik málo center hradí náklady na Suboxone z dotací. Přes 3 tisíce pacientů platí za buprenorfin plnou cenu, což při průměrné dávce 16 mg denně (flexibilní dávkování 12–24 [32] mg denně) činí 3 700 Kč měsíčně za Suboxone a 12 000 Kč za Subutex. Vzhledem k prodeji části léku na černém trhu, kterým pacienti hradí svou vlastní dávku, jsou sami často poddávkovaní (průměrná dávka 3–4 mg denně).
Závěr
Nízká finanční dostupnost je spolu s nízkou místní dostupností překážkou dalšího rozvoje substituční léčby v ČR.
Kvalita péče – teorie versus realita
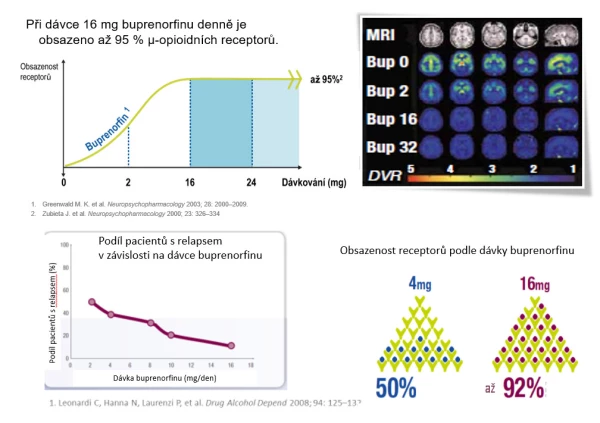
Průzkum Insight provedený v roce 2013 ukázal, že střední udržovací dávka buprenorfinu se v ČR pohybuje okolo 8–9 mg. Optimální udržovací dávka je přitom 12–16 mg. Při dávce 16 mg dosahuje obsazenost opioidních receptorů až 92 %, což vede k významnému zmírnění abstinenčních příznaků a brání účinku všech dalších opioidů (viz obr. 3). Pacienti v Česku jsou tedy spíše poddávkovaní, což vyplývá zřejmě především ze špatně dostupné úhrady OST a odráží odlišnou situaci např. v porovnání s Německem, kde je OST plně hrazená. Jak potvrdili účastníci sympozia, dávku buprenorfinu > 16 mg užívá v ČR minimum pacientů.
Doba do dosažení udržovací dávky činí přibližně 11 dnů u buprenorfinu a 14 dnů u metadonu, jak potvrzují i zkušenosti z praxe. Metaanalýza 21 randomizovaných nebo dvojitě zaslepených klinických studií hodnotících buprenorfin u 2 703 pacientů se závislostí na opioidech po dobu minimálně 3 týdnů (Fareed A. et al. J Addict Dis 2012) ukázala, že setrvání na OST je větší při dávce ≥ 16 mg než při dávce < 16 mg (69 vs. 51 %). V multicentrické observační studii provedené ve 32 italských centrech (Leonardi C. et al. Drug Alcohol Depend 2008) pokračovalo v udržovací léčbě > 89 % pacientů s indukční dávkou buprenorfinu 16 mg. Navíc s rostoucí dávkou klesal výskyt relapsů (viz obr. 3).
Obr. 3 Obsazení opioidních receptorů buprenorfinem
Závěr
Pacienti se substituční léčbou buprenorfinem jsou v České republice obecně poddávkováni.
Substituční léčba v adiktologické ambulanci
Nedostatečný počet adiktologických ambulancí v ČR
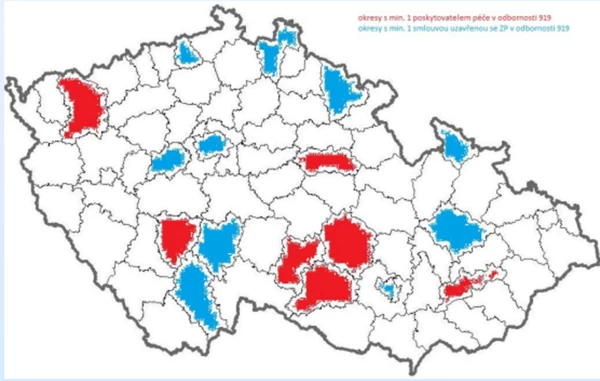
Adiktologické ambulance byly od roku 2013 zřízeny v 17 ze 76 okresů ČR (viz obr. 4). Výběrovým řízením s doporučením uzavřít smlouvu se zdravotní pojišťovnou pro odbornost 919 prošlo dosud 24 zařízení. Pouze polovina z nich uzavřela smlouvu s alespoň jednou zdravotní pojišťovnou. Substituční léčbu ovšem nabízí jen 1/3 těchto ambulancí.
Z uvedených údajů vyplývá nedostatečné pokrytí ČR ambulantní adiktologickou péčí. Téměř 80 % okresů nemá adiktologickou ambulanci, a substituční léčbu proto není kde nabízet. Adiktologická péče přitom není drahá. Podle výdajů zdravotních pojišťoven za zdravotní výkony adiktologa stojí 1 pacient v adiktologické ambulanci zdravotní pojišťovnu průměrně 2 471 Kč ročně.
Obr. 4 Ze 76 okresů v ČR je 17 pokryto adiktologickými ambulancemi
Propojení psychiatrické a adiktologické péče
V pilotním projektu VZP probíhajícím v letech 2016–17 je zapojeno 7 adiktologických ambulancí. V roce 2016 bylo v těchto zařízeních léčeno 1 248 pacientů (podle rodných čísel vykázaných zdravotním pojišťovnám). Výkony zahrnovaly vstupní vyšetření, kontrolní vyšetření, minimální kontakt a individuální, rodinnou a skupinovou adiktologickou terapii.
Budoucím záměrem je vytvořit síť adiktologických ambulancí pokrývající celé území ČR. Většina léčených v průběhu OST totiž nezbytně potřebuje právě ambulantní péči. Ambulantní sektor propojuje ostatní oblasti poskytující péči osobám trpícím psychickou poruchou a zajišťuje koordinaci této péče. Nedostatečný počet lékařů v oboru adiktologie by mohlo řešit zvýšení podílu služeb prováděných nelékařskými profesemi ve sféře rozšířené ambulantní péče a vyšší podíl týmové práce. Je možné rozdělit služby ambulantního zařízení na psychiatrické a adiktologické.
Postavení adiktologa nelékaře při poskytování substituční léčby
Úvazek jednoho adiktologa v každém okrese by představoval náklady 35–40 milionů Kč/rok. Existuje přitom více variant jeho spolupráce s psychiatrem. Ambulantní OST může poskytovat psychiatr v adiktologické ambulanci, adiktolog v psychiatrické ambulanci (tzv. rozšířená ambulantní péče o osoby s duševním onemocněním) i adiktolog a psychiatr v samostatných ordinacích, které vzájemně spolupracují.
Adiktolog během OST poskytuje:
- adiktologickou terapii individuální, skupinovou a rodinnou,
- motivační rozhovory,
- prevenci relapsu,
- psychosociální podporu během substituční léčby,
- zapojení klientů do produktivního života v rodině, práci, společnosti, oblasti bydlení,
- krizové intervence,
- vytvoření léčebného plánu – hledání hodnot, zájmů, cílů, nových postojů.
Závěr
Hlavní překážkou ambulantní adiktologické péče je místní a časová nedostupnost.
Panelová diskuse
Panelové diskuse, kterou vedl MUDr. Petr Popov (Klinika adiktologie 1. LF UK a VFN v Praze), se kromě přednášejících zúčastnili MUDr. Zdeněk Veselý (Centrum metadonové substituce Drop In, Praha), MUDr. Jakub Minařík (Klinika adiktologie 1. LF UK a VFN v Praze), MUDr. Zuzana Kozáková (RIAPS Trutnov), MUDr. Jana Poradovská (REMEDIS Praha), Mgr. Karolína Hönigová (Masarykova nemocnice, Ústí nad Labem) a Mgr. Lenka Moravcová (Prevent, České Budějovice).
Proč OST neléčíme více pacientů?
- Stávající centra již nejsou schopna zvyšovat počet pacientů v péči.
- Problém s umístěním centra: centrum pečující o > 80 pacientů vyvolává odpor okolí, centra jsou nucena se často stěhovat.
- Časová nedostupnost center: otevírací doba se obvykle kryje s pracovní dobou klientů (špatné pracovní možnosti klientů), doprava do centra je časově náročná, nelze předat více dávek najednou.
- Finanční nedostupnost: náklady na léčbu a na dopravu do centra jsou pro pacienty příliš vysoké.
- Centra nemají možnost kontroly pacientů.
- Přísná pravidla poskytování OST: úplný zákaz ilegálních návykových látek, ponižující kontrolovaný odběr moči.
- Klienti nevidí v OST přínos: vysoké náklady na léčbu a přísná pravidla.
- Pacienti jsou často poddávkováni: absence příznivého účinku terapie.
- Jeden lékař není schopen zvládnout velký počet problémových pacientů.
- Administrativní zátěž center: až 1/3 úvazku.
- Opožděné platby ze strany pojišťovny: pro malé centrum mohou být likvidační.
Co udělat, aby se počet pacientů s OST zvýšil?
- Zajistit prostory, personál i finance.
- Provoz center na směny (i mimo obvyklou pracovní dobu: večery, víkendy, prázdniny).
- Smlouvy s pojišťovnou: úhrady za výkon.
- Snížit práh vstupu do 2. a 3. stupně přes nízkoprahová zařízení.
- Centra s méně rozsáhlým programem zahrnujícím více prahových úrovní.
- Zjednodušený vstup: možnost rychlého zahájení OST.
- Vstup do programu přes hepatologické ordinace, věznice.
- Zákon o návykových látkách již dnes umožňuje vybavit pacienta návykovou látkou.
- Minimální kontakt klienta s lékařem při podání OST.
Jak zvýšit kapacitu celého systému?
- Navýšit počet center: budovy, pozemky.
- Centra jako součást poliklinik: destigmatizační vliv.
- Systémová podpora center.
- Více adiktologů nelékařů.
- Spolupráce adiktolog – praktický lékař – psychiatr.
- Regulace počtu pacientů na centrum.
- Zapojení lékáren: kurzy pro zájemce, lékárník pak může odeslat pacienta do adiktologického centra.
Připravila MUDr. Zuzana Zafarová
Líbil se Vám článek? Rádi byste se k němu vyjádřili? Napište nám − Vaše názory a postřehy nás zajímají. Zveřejňovat je nebudeme, ale rádi Vám na ně odpovíme.
Štítky
Adiktologie Praktické lékařství pro dospělé Psychiatrie Algeziologie
Přihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



