-
Medical journals
- Career
Retrográdní hřebování periprotetických zlomenin distálního femuru pomocí DFN
Authors: Tomáš Nedvěd; Karel Edelmann; Petr Obruba; Renata Dohnalová; Jan Houser
Authors‘ workplace: Department of traumatology, Masaryk hospital, Ústí nad Labem ; II. chirurgické oddělení- úrazové centrum, Masarykova nemocnice, Ústí nad Labem
Published in: Úraz chir. 15., 2007, č.3
Overview
Úvod:
Periprotetické zlomeniny distálního femuru mohou být řešeny konzervativně i operačně. Způsob léčby vychází z klasifikace těchto zlomenin dle Lewise a kol..Materiál a metodika:
V uvedené práci autoři sdělují své zkušenosti s retrográdním hřebováním periprotetických zlomenin distálního femuru pomocí DFN firmy Synthes za období let 1999–2006 retrospektivně. Celkem bylo hřebem DFN ošetřeno 16 pacientů.Výsledky:
U 15 pacientů bylo kostní hojení bez komplikací, 1x byl zaznamenán infekt. K hodnocení funkčního výsledku operačního řešení autoři použili kriteria podle Rorabecka. Rozsah flexe v koleni byl u 14 pacientů >=90 st., 2x menší, ale odpovídal situaci před úrazem. 1x byl deficit extenze cca. 15 st. u 4 roky nechodící pacientky. Valgózní či varózní odchylka do 5 st. byla zaznamenána u 2 pacientů.Závěr:
Řešení těchto zlomenin vyžaduje specializovanou péči na traumatologicko - ortopedických pracovištích.Klíčová slova:
DFN - distální femorální hřeb, periprotetická zlomenina distálního femuru, TEP kolene - totální endoprotéza kolene, LISS - minimálně invazivní systém stabilizace.ÚVOD
V roce 1998 firma Synthes uvedla na trh svůj retrográdní hřeb DFN - distal femoral nail, který jsme začali na našem pracovišti používat od roku 1999. Jeho výhody u zlomenin distálního femuru – miniinvazivita, dobré ukotvení v porotickém terénu a dobrá biomechanika - umožňují i použití u periprotetických zlomenin v této oblasti. Periprotetických zlomenin distálního femuru je podle různých prací 0,3–2,5 % všech náhrad kolenního kloubu.
Požadavky na osteosyntézu těchto velmi obtížných komplikací - obnovení funkce jako před úrazem, miniinvazivita, doléčení bez fixace, primární léčba bez nutnosti spongioplastiky, omezení rizika infekce a vhodnost u různých typů náhrad splňuje hřeb DFN velmi dobře [6]. Zlomeniny distálního femuru při TEP (totální endoprotéze) kolene jsou poměrně vzácné, ale mnohem častější než periprotetické zlomeniny proximální tibie. Vznikají často působením minimálního násilí, pacient si někdy ani není vědom úrazového děje, většinou však při přímém pádu na koleno. Počet těchto zlomenin roste společně s prodlužujícím se průměrným věkem populace, progresí osteoporózy, s počtem pacientů po TEP v mladších věkových skupinách a též s vyšší životností moderních implantátů [5]. Okrajově bychom zmínili další operační možnosti řešení těchto zlomenin:
- Pomocí dlah, v dnešní době zejména úhlově stabilních, např. LISS, s nebo bez užití spongioplastiky.
- Pomocí revizní náhrady kolene s dlouhým femorálním dříkem.
Klasifikace periprotetických zlomenin při TEP kolene byla vytvořena Lewisem a kol. [2], který zlomeniny rozdělil do 3 skupin:
I. typ - nedislokovaná fraktura při stabilní endoprotéze,
II. typ - dislokovaná fraktura při stabilní endoprotéze,
III. typ - dislokovaná fraktura při nestabilní endoprotéze.
I. typ se léčí konzervativně fixací,
II. typ spadá do oblasti našeho zájmu, zde spolupracujeme při léčbě s ortopedy, a zlomeniny řešíme osteosyntézou,
III. typ zlomenin řeší ortopedická pracoviště zpravidla revizní endoprotézou.
Vlastní soubor, metodika a výsledky
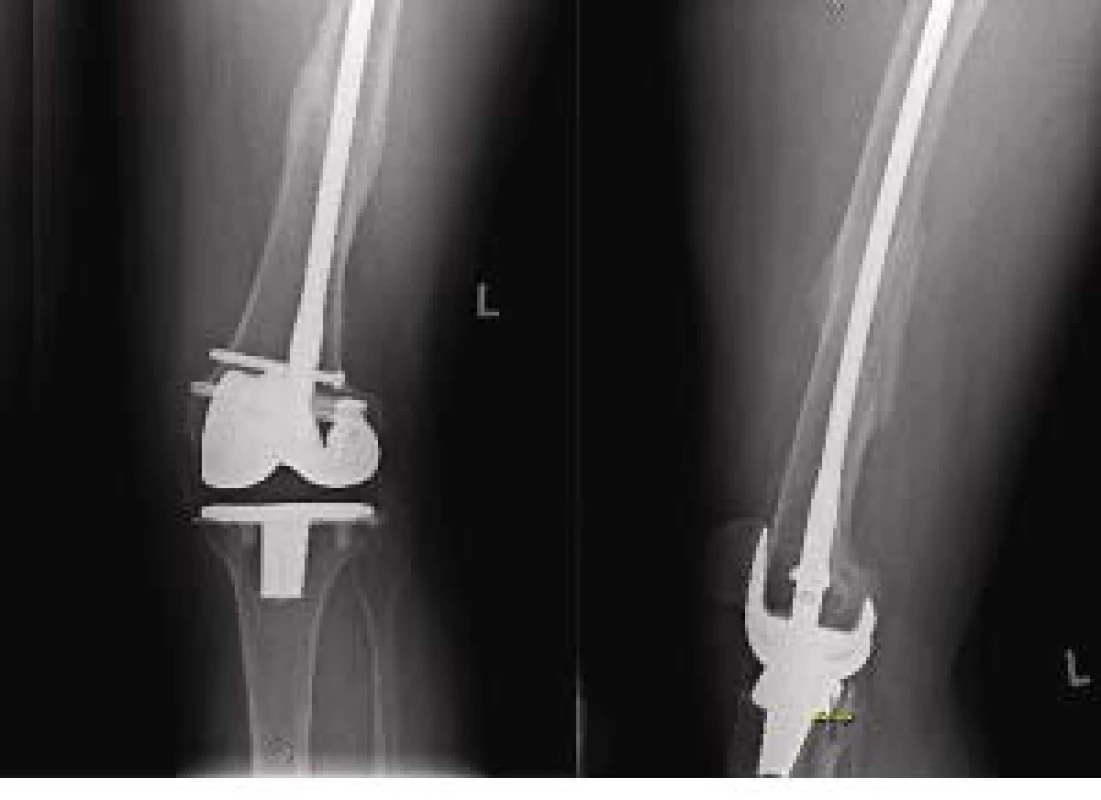
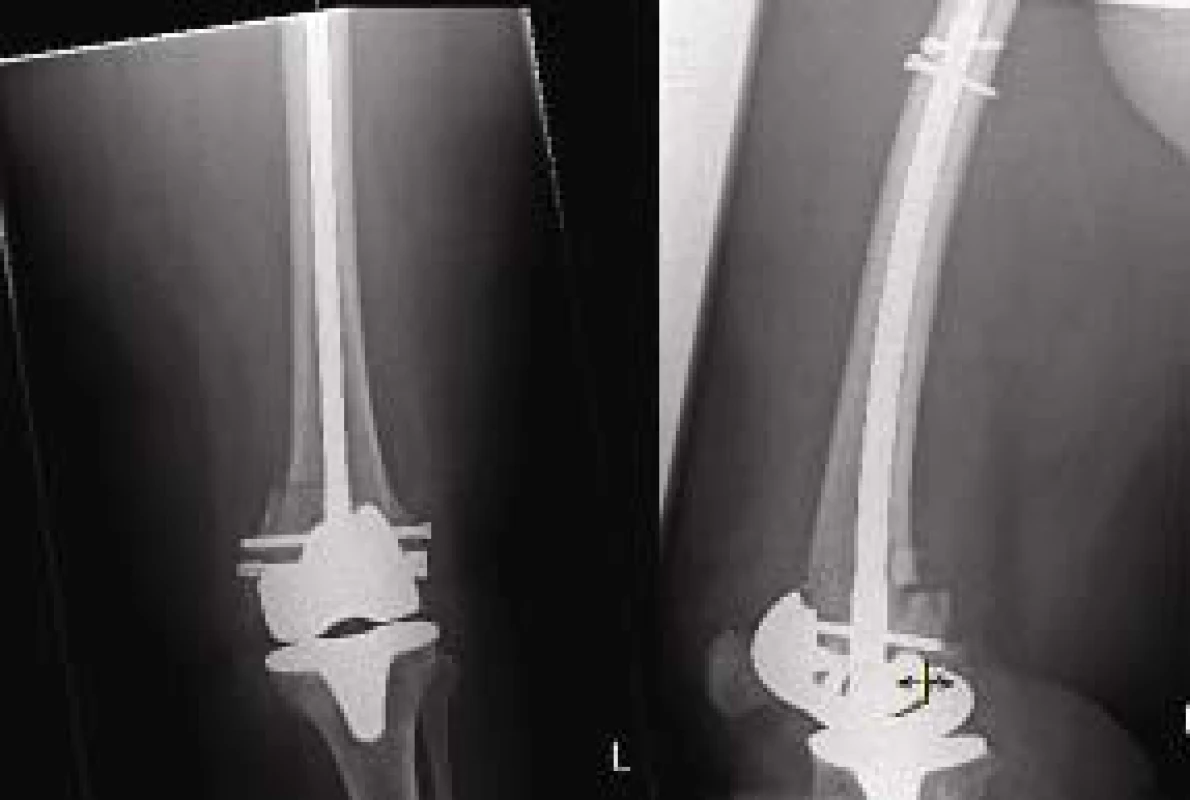
V letech 1999–2006 jsme na našem pracovišti tímto způsobem ošetřili 16 pacientů. V souboru bylo 13 žen a 3 muži. Průměrný věk pacienta byl 72 let, nejmladší pacient 52letý, nejstarší 83letý. Průměrná doba primární hospitalizace je 14,5 dne. Nejkratší doba hospitalizace byla 7 dní, nejdelší 35 dní. Co se týká typu zlomeniny zaznamenali jsme v našem souboru:
- 1x operaci pro zlomeninu distální diafýzy femuru,
- 1x operaci pro zlomeninu distální metafýzy femuru,
- 14x operaci pro tříštivou zlomeninu distální metaepifýzy.
RTG dokumentace k typům zlomenin:
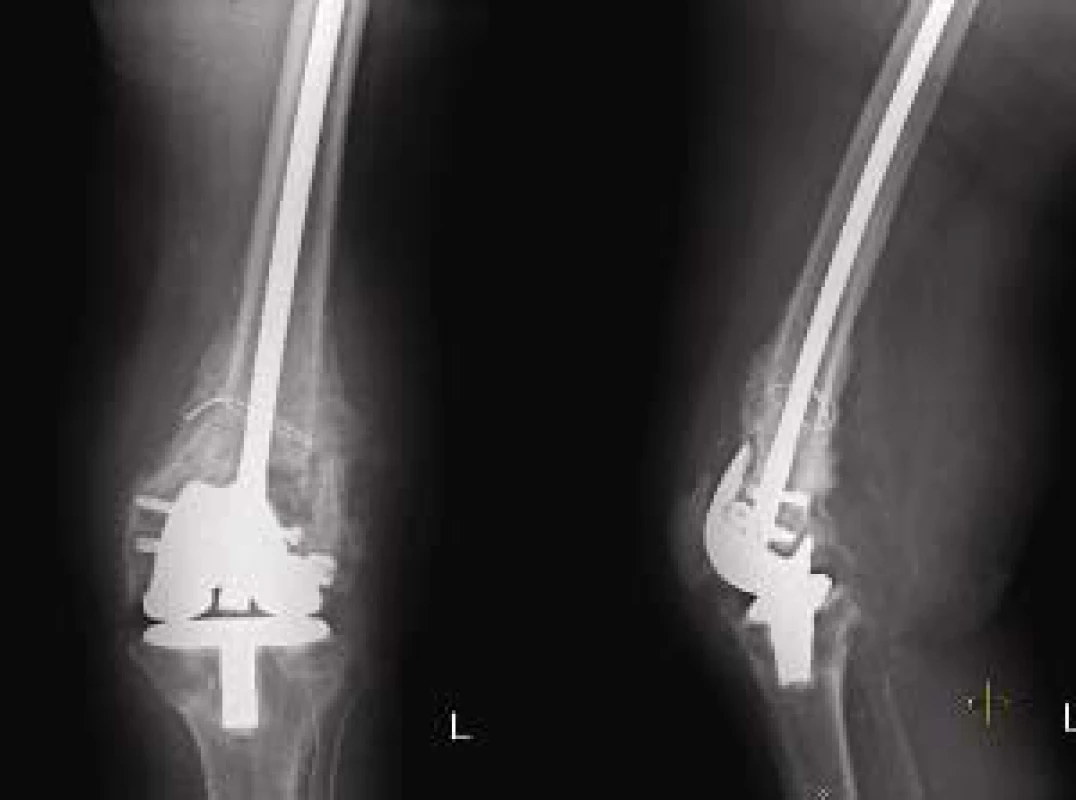
V 15 případech se jednalo o monotrauma končetiny, pouze v jednom případě se kombinovala periprotetická zlomenina s trimaleolární zlomeninou hlezna na stejné straně. Ve všech případech byla k distálnímu jištění použitá spirála, 1x byl hřeb kombinován s užitím tahové cerkláže (obr. 4).
Obvykle osteosyntetický materiál neextrahujeme. Standardně od 1. dne začínáme isometrická cvičení na lůžku. 2. den extrahujeme drény, poté provádíme rtg kontrolu a zahajujeme pasivní rehabilitaci na motorové dlaze při pooperační analgezii. Od 3. dne pacienta vertikalizujeme v ortéze a rehabilitujeme chůzi bez nášlapu na operovanou končetinu. Zhruba s odstupem 3 měsíců při pravidelných rtg kontrolách začínáme s postupnou osovou zátěží dle rtg obrazu hojení.
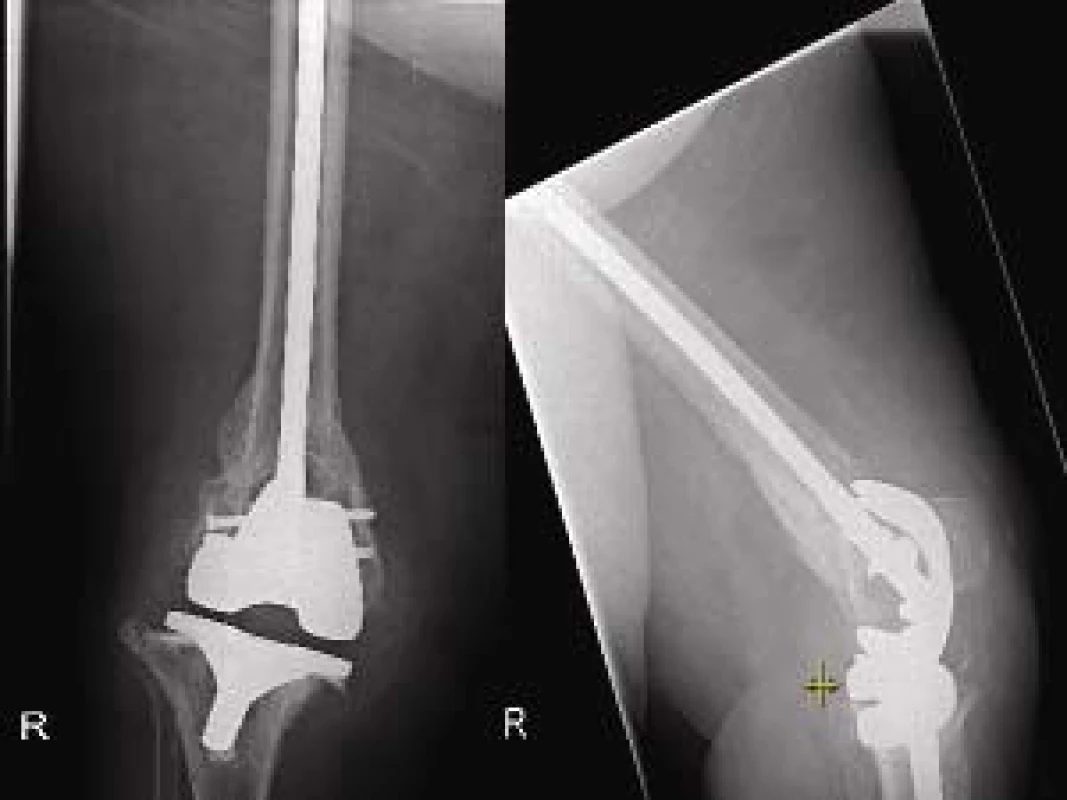
Infekční komplikace jsme zaznamenali v jednom případě. Po 5 letech od osteosyntézy se u pacientky provedla extrakce hřebu i TEP na ortopedickém pracovišti, následoval neúspěšný pokus o artrodézu, v současnosti pacientka odmítá amputaci ve stehně jako jediné možné řešení a život zachraňující výkon pro přetrvávající infekt.
Image 5. RTG dokumentace k uvedené pacientce před artrodézou a 5 let po osteosyntéze 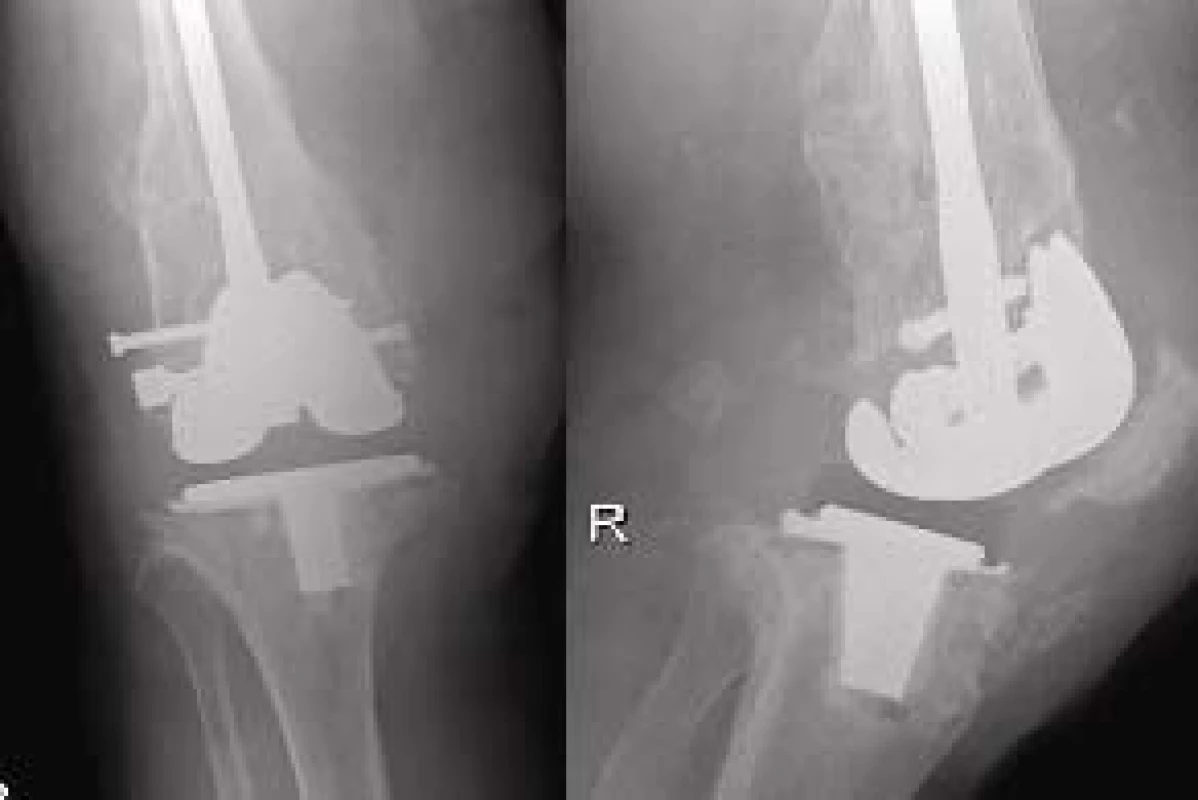
V jednom případě jsme zaznamenali po 3 letech sledování od osteosyntézy uvolnění TEP kolene, pacientka se chystá na ortopedii k replantaci.
K hodnocení funkčního výsledku operačního řešení jsme použili kritéria dle Rorabecka, kde úspěchem je bezbolestné koleno, zhojená zlomenina, rozsah pohybu v koleni 90 st., event. dosažení rozsahu hybnosti jako před úrazem. Akceptovatelný je zkrat končetiny do 2 cm, valgózní či varózní odchylka do 5 st. a odchylka v sagitální rovině do 10 st. [3] .Ve 14 případech rozsah pohybu je s flexí min. 90 st., 2x je flexe menší, v obou případech však rozsah pohybu odpovídá situaci před úrazem. 1x jsme zaznamenali deficit extenze cca 15 st. u 4 roky nechodící pacientky. Ve dvou případech jsme zaznamenali valgózní odchylku v uvedené toleranci.
Table 1. Hodnocení funkčního výsledku souboru dle Rorabecka 
DISKUZE
Využití DFN hřebu je podmíněno dostatečným prostorem ve femorální komponentě TEP kolene tak, aby mohl být hřeb zaveden z inzertního bodu interkondylickou oblastí do dřeňové dutiny proximálního femuru. Proto je nutné v předoperačním plánování znát přesný typ endoprotézy. Velká péče musí být při hřebování věnována tomu, aby nedošlo k poškození všech komponent TEP kolene (zejména patelární a femorální) při zavádění vodících drátů, předvrtávání a zavádění hřebu [5]. V současné době je alternativním a někdy výhodnějším řešením při léčbě periprotetických zlomenin použití dlah, a to úhlově stabilních, zejména LISS.
Výhodou je univerzální využití bez nutnosti znalosti bližší specifikace femorální komponenty TEP, dobré ukotvení implantátu pomocí úhlově stabilních šroubů v osteoporotickém terénu, exaktní repozice, dále možná kombinace se spongioplastikou. Nevýhodou této metodiky je vyšší invazivita, snížení lze dosáhnout využitím MIPO techniky (minimal invasive plate osteosynthesis, v praxi tzn. dlahu zavést „podvlékaně“), dále pak vyšší peroperační krevní ztráty, menší axiální stabilita oproti hřebu, zpravidla delší operační čas, vyšší náročnost na operatérovu erudici, též mnohonásobně vyšší cena dlahy oproti hřebu, což také není nezanedbatelné [1,4,5]. V současné době se objevují některé práce srovnávající obě tyto metodiky, soubory jsou zatím malé, dlouhodobé výsledky ukáže hodnocení v delším časovém horizontu [5].
ZÁVĚR
Periprotetické zlomeniny jsou jistě závažným problémem jak pro pacienta, tak pro operatéra.
Řešení těchto zlomenin určitě patří na specializovaná traumatologicko-ortopedická pracoviště, která disponují vhodným zázemím a možnostmi volby různých typů implantátů.
MUDr. Tomáš Nedvěd
II. chir. odd., úrazové centrum MN ÚL
Soc. péče 3316/12A, Ústí nad Labem
t.nedved@quick.cz
Sources
1. Ito, K., Grass, R., Zwipp, H. Internal fixation of supracondylar femoral fractures: comparative biomechanical performance of the 95 degree plate and two retrograde nails. J Orthop Trauma. 1998, 12, 259–266.
2. Lewis, P.L., Rorabeck, C.H., Angliss, R.D. Fractures of the femur, tibia and patella after total knee arthroplasty: decision making and principles of management. Instr Course Lect. 1998, 47, 449–460.
3. Rorabeck, C.H., Tailor, J.W. Periprosthetic fractures of the femur complicating total knee arthroplasty. Orthop Clin North Am. 1999, 30, 265–277.
4. Seifert, J., Stengel, D., Matthes et al. Retrograde fixation of distal femoral fractures: results using a new nail systém. J Orthop Trauma. 2003, 17, 488–495.
5. Tile, M., Kellam, J., Sims, S. Periprosthetic frac-tures about total knee arthroplasty - how to manage? AO Dialogue. 2006, 3, 36–39.
6. Wick, M., Miller, E.J., Kutscha-Lissberg, F. et al. Periprosthetic supracondylar Fractures: LISS or retrograde intramedullary nailing? Probleme with use of minimally invasive techniques. Unfallchirurg. 2004, 107, 181–188.
Labels
Surgery Traumatology Trauma surgery
Article was published inTrauma Surgery

2007 Issue 3
Most read in this issue- NEKRÓZA OS LUNATUM – RIEŠENIE OPERÁCIOU PODĽA SAFFARA
- Nestabilní hrudník - závažné komplikace konzervativní léčby (vnitřní pneumatická dlaha)
- Retrográdní hřebování periprotetických zlomenin distálního femuru pomocí DFN
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career