-
Medical journals
- Career
Lipom, nebo sarkom
Authors: A. Ozaniak; R. Lischke
Authors‘ workplace: III. chirurgická klinika 1. LF UK a FN Motol, Praha
Published in: Rozhl. Chir., 2025, roč. 104, č. 5, s. 185-190.
Category: Review
doi: https://doi.org/10.48095/ccrvch2025185Overview
Sarkomy, maligní mezenchymální nádory, jsou raritní nádory vyskytující se jak v dětské, tak v dospělé populaci. Diferenciální diagnostika měkkotkáňových útvarů zahrnuje širokou škálu nádorů s různou klinickou manifestací a biologickým chováním. Klinické vyšetření povrchových ložisek je nedostatečné a často vede k podhodnocení rozsahu nemoci. Správná diagnostika a operační technika jsou klíčovými parametry k zamezení zbytečně excesivních resekčních výkonů u benigních nádorů, nebo naopak nedostatečně radikálních výkonů u maligních nádorů. Řada pacientů přichází k vyšetření pozdě. Neplánované chirurgické excize představují zásadní problém pro lokální kontrolu onemocnění. Cílem této práce je zvýšení povědomí odborné společnosti o problematice měkkotkáňových nádorů.
Klíčová slova:
sarkom – lipom – mezenchymální nádor – centralizace
Epidemiologie
Excize povrchových tumorů je běžný chirurgický výkon prováděný denně v praxích ambulantních specialistů nebo v režimu jednodenní chirurgie. Incidence benigních nádorů je v populaci vysoká, kupříkladu u lipomů dosahuje až téměř 1 % populace [1]. Na druhou stranu sarkomy měkkých tkání jsou heterogenní skupinou vzácných zhoubných nádorů, která v současnosti zahrnuje již víc než 100 histologických podtypů [2]. Představují ovšem méně než 1 % všech maligních nádorů dospělé populace. Jejich incidence jako celé skupiny činí jenom 4–5 případů na 100 000 obyvatel ročně [3]. To je přibližně 400–500 případů ročně v České republice. Většina histologických podtypů má incidenci nižší než 2/1 000 000 případů ročně. Predominantně sarkomy postihují končetiny a trup, proto jsou často ambulantní specialisté těmi prvními, kteří s danými pacienty přijdou do kontaktu (graf 1).
Mylné rozhodnutí a záměna sarkomu za lipom nebo jiný benigní nádor může mít pro pacienta výrazně nepříznivé dopady. Koncentrace pacientů se sarkomem nebo s podezřením na něj do vysokokapacitních referenčních center a indikace léčby na základě multidisciplinárního týmu jasně a opakovaně prokazuje zlepšení jak krátkodobých, tak dlouhodobých výsledků [4–8]. Naším dlouhodobým cílem je přesun léčby těchto pacientů do vysoce specializovaných sarkomových center (graf 2).
Klinický nález
Na rozdíl od varovných příznaků melanomu (A – asymmetry, B – border irregularity, C – color variegation, D – diameter, E – evolution) [9], které jsou pravděpodobně všem klinikům dobře známé, specifické příznaky pro sarkomy schází. Nejčastější klinickou manifestací povrchově uložených nádorů je povrchová léze, ve většině případů nebolestivá, s různým potenciálem růstu. Pro malignitu svědčí spíše rychlá progrese velikosti, změna kůže nad rezistencí až exulcerace kůže. Hluboce uložené nádory bývají často dlouhodobě asymptomatické. Typická velikost v době klinické manifestace je zpravidla > 15 cm. Touto manifestací jsou zejména příznaky spojené s útlakem okolních struktur. Sarkomy na rozdíl od karcinomů rostou převážně expanzivně. Klinický nález je zcela nedostatečný, může být zavádějící jako kupříkladu u pseudosarkomatoidních lézí typu nodulární fascitida, proliferativní fascitida a myositida, ischemická fascitida, masivní lokalizovaný edém, myositis ossificans nebo reaktivní léze periostu [10]. Každá povrchová měkkotkáňová léze > 3 cm nebo léze uložená v hloubce měkkých tkání by měla být dostatečně zobrazena pomocí zobrazovacích metod a následně případně biopticky verifikována. Podrobnější zobrazení a bioptickou verifikaci je vždy nutné provádět u domnělých nitrosvalových hematomů, u pacientů bez jasného traumatu a bez předchozí anamnézy povrchové kožní sufuze. Hluboké uložení měkkotkáňových nádorů spadá do kritérií malignity. V případě předešlých excizí ložisek, které byly označeny za lipomy nebo nebyly odeslány na histologii, je v případě recidiv nutno zvažovat možnost přítomnosti malignity.
Graph 1. Procentuální rozložení výskytu měkkotkáňových sarkomů. 
Graph 1. Percentage distribution of soft tissue
sarcomas.Zobrazovací metody
Zobrazovací metody hrají spolu s biopsií klíčovou roli v diagnostice měkkotkáňových nádorů. U povrchových nádorů je často první metodou diagnostiky ultrazvuk (UZ) s dopplerem. Jeho výpovědní hodnota je ovšem limitovaná a v případě podezřelých lézí by měl být vždy doplněn dalším vyšetřením. U lézí lokalizovaných na trupu nebo končetinách je metodou volby magnetická rezonance (MR). Výpočetní tomografie (CT) je preferována jak v rámci stagingu onemocnění, tak při měkkotkáňových tumorech lokalizovaných v dutinách (hrudní, břišní, malá pánev, retroperitoneum) [11,12]. Žádná zobrazovací metoda ale nemůže na 100 % potvrdit nebo vyvrátit malignitu (obr. 1–4). Mezi nejsložitější problematiku patří diferenciální diagnostika tumorů s obsahem tuku, do které spadá více než 10 histologických podtypů – benigní nádory, low - i high-grade malignity. Kupříkladu rozlišení lipomu od dobře diferencovaného liposarkomu podle MR je i očima zkušeného radiologa přesné jen v přibližně 70 % případů [13,14]. U lipomatozních tumorů rozeznáváme maligní a benigní kritéria [15].
Mezi kritéria malignity patří:
- velikost > 10 cm u povrchových nádorů nebo > 5 cm u hluboce uložených nádorů;
- lokalizace tumoru v mediastinu, retroperitoneu, intraabdominálně nebo v malé pánvi, podél spermatického provazce;
- přítomnost nelipomatozních porcí v rámci tukového nádoru;
- přítomnost širokých a mnohočetných septací v rámci ložiska;
- postižení okolních tkání a orgánů;
- významná progrese velikosti v čase nebo rekurence v minulosti odstraněného nádoru.
Graph 2. Vývoj počtu operací od roku 2014 na III. chirurgické klinice 1. LF UK a FN Motol, Praha. 
Graph 2. Development of the number of surgeries since 2014 at Third Department of Surgery,
First Faculty of Medicine, Charles University, University Hospital Motol, Prague.Image 1. MR domnělého intramuskulárního lipomu, ve skutečnosti dobře diferencovaný liposarkom lýtka. 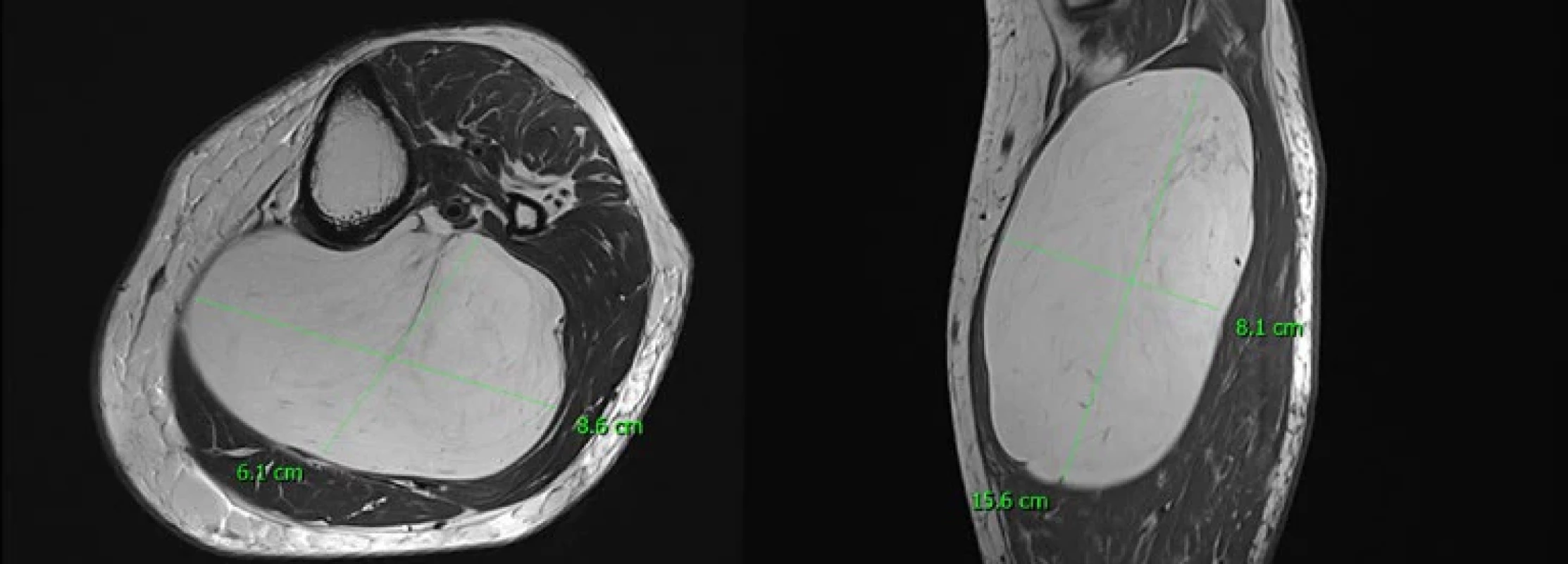
MRI of a suspected intramuscular lipoma; it is actually a well-differentiated liposarcoma
of the calf.Image 2. MR typického dobře diferencovaného liposarkomu hamstringové svalové skupiny. 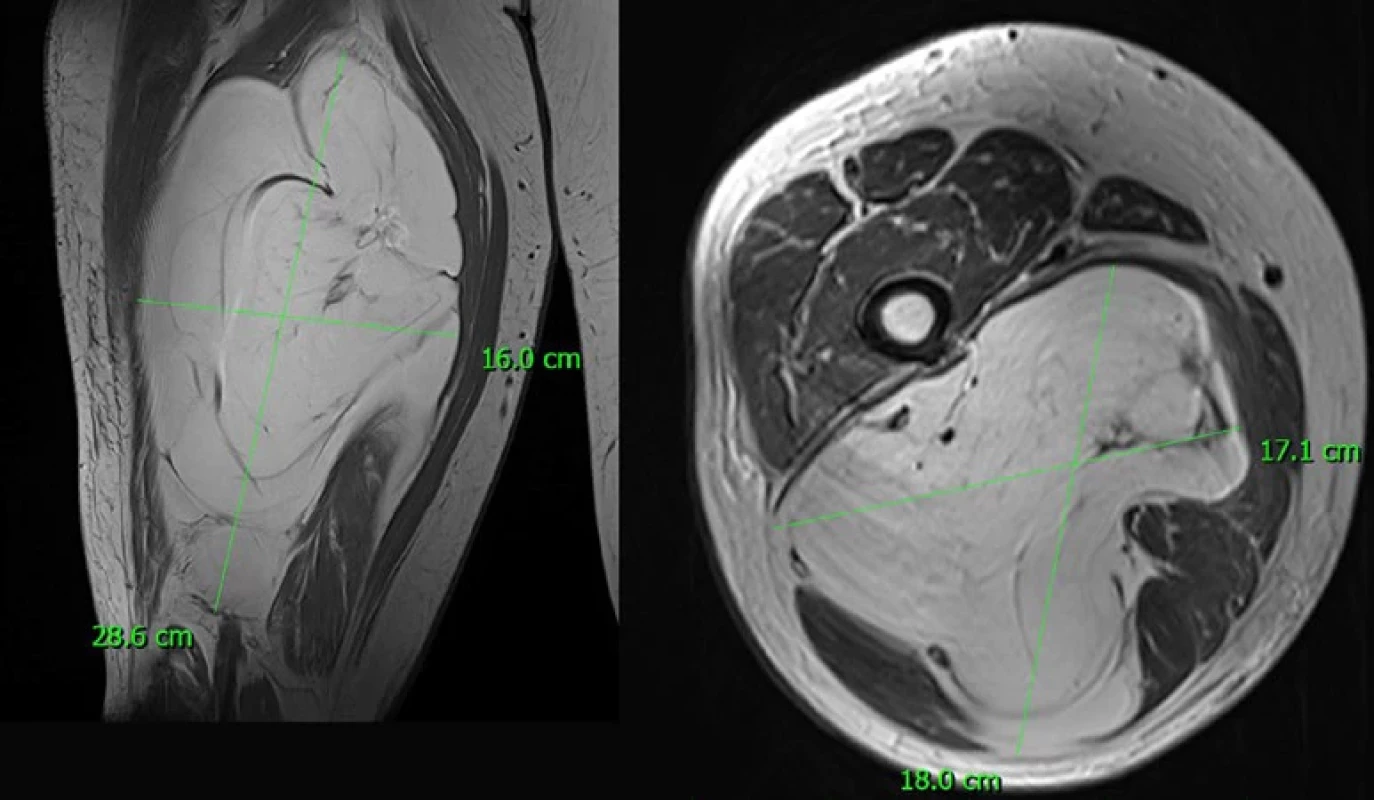
MRI of a typical well-differentiated liposarcoma of the hamstring muscle group. Naopak benigní charakteristiky lipomatozních tumorů zahrnují:
- velikost < 10 cm u povrchových nádorů nebo < 5 cm u hluboce uložených nádorů;
- povrchové uložení;
- homogenita v rámci ložiska.
Chirurg by nikdy neměl spoléhat výlučně na popis zobrazovacího vyšetření.
Biopsie
Biopsie suspektního tumoru je součástí diagnostického algoritmu. U povrchových tumorů do 3cm velikosti je možné provést primární excizi ložiska [12]. Dle dostupných dat nebyl prokázán signifikantní rozdíl mezi otevřenou nebo tru-cut biopsií. Benefitem první zmiňované metody je odběr většího množství materiálu k histologickému zpracování. Jeho nevýhodou ale je, že u nádorů se odebírá jenom povrchová část, která může výrazně zkreslit histologii u tumorů s heterogenní strukturou nebo širokým pouzdrem. Pro autorský kolektiv je jednoznačně preferovaná metoda tru-cut, kterou je možné odebrat libovolné množství vzorečků z různých porcí nádoru. Lze ji provádět „naslepo“ nebo pod UZ/CT navigací. Navíc má tato metoda také nižší riziko raných komplikací [16]. Riziko založení implantačních metastáz se blíží nule, navíc při resekci dochází k široké excizi bioptického kanálu [17,18]. Otevřené biopsie jsou u hluboce uložených nádorů jednoznačně kontraindikovány, nakolik narušení pouzdra nádoru vede k vylití nádorových buněk a operační technika ke změně anatomických poměrů. Toto je extrémně důležité zejména u nitrodutinových sarkomů [19]. V případě nedostatečného nebo nereprezentativního odběru, pokud přetrvává suspekce na zhoubný nádor, by měla následovat ještě min. jedna biopsie, ideálně s cíleným odběrem pod UZ/CT kontrolou.
Image 3. CT domnělého intraabdominálního lipomu, ve skutečnosti dobře diferencovaný liposarkom pravého retroperitonea. 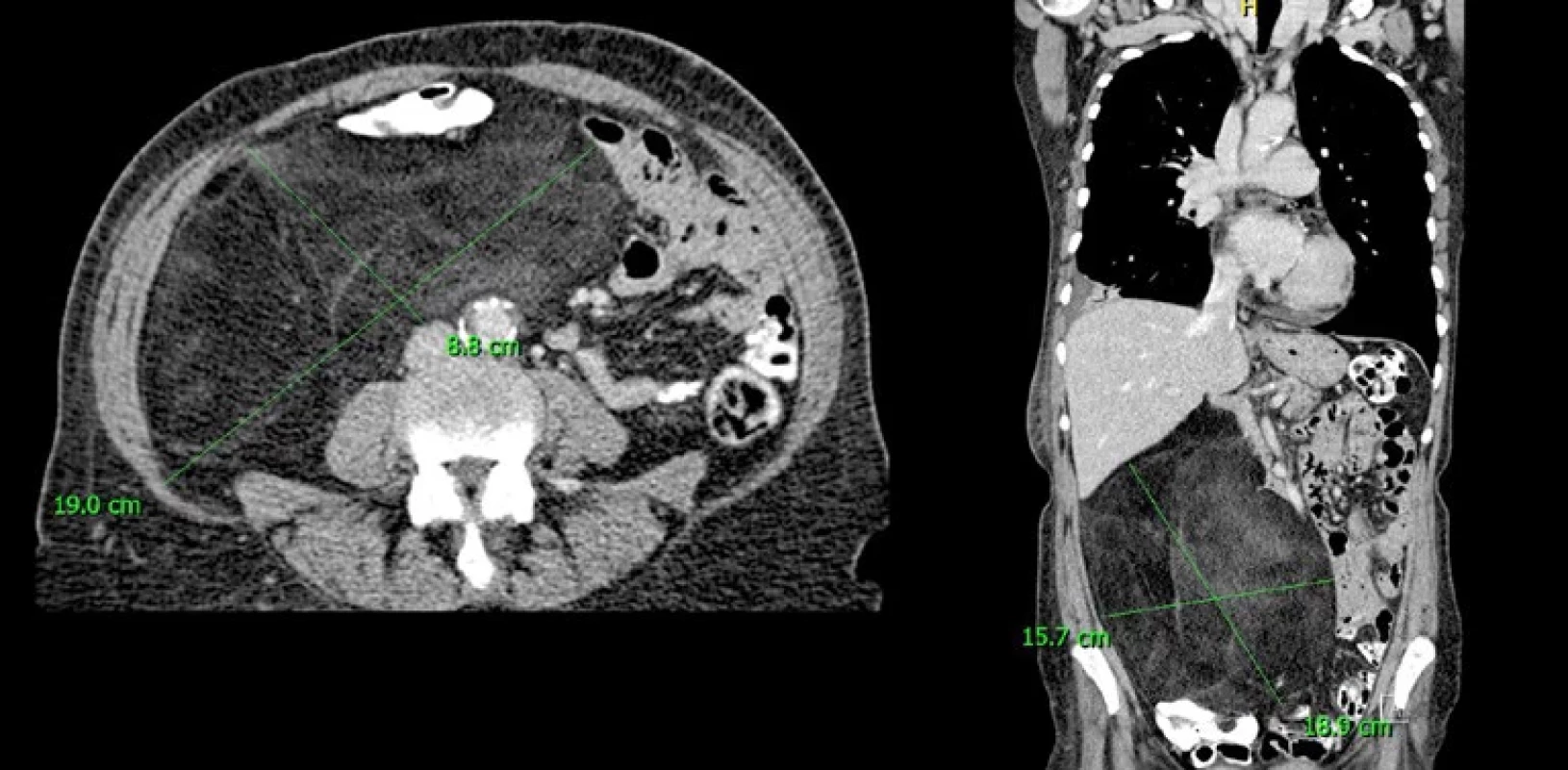
CT of a suspected intra-abdominal lipoma; it is actually a well-differentiated liposarcoma
of the right retroperitoneum.Image 4. CT typického dobře diferencovaného liposarkomu levého retroperitonea. 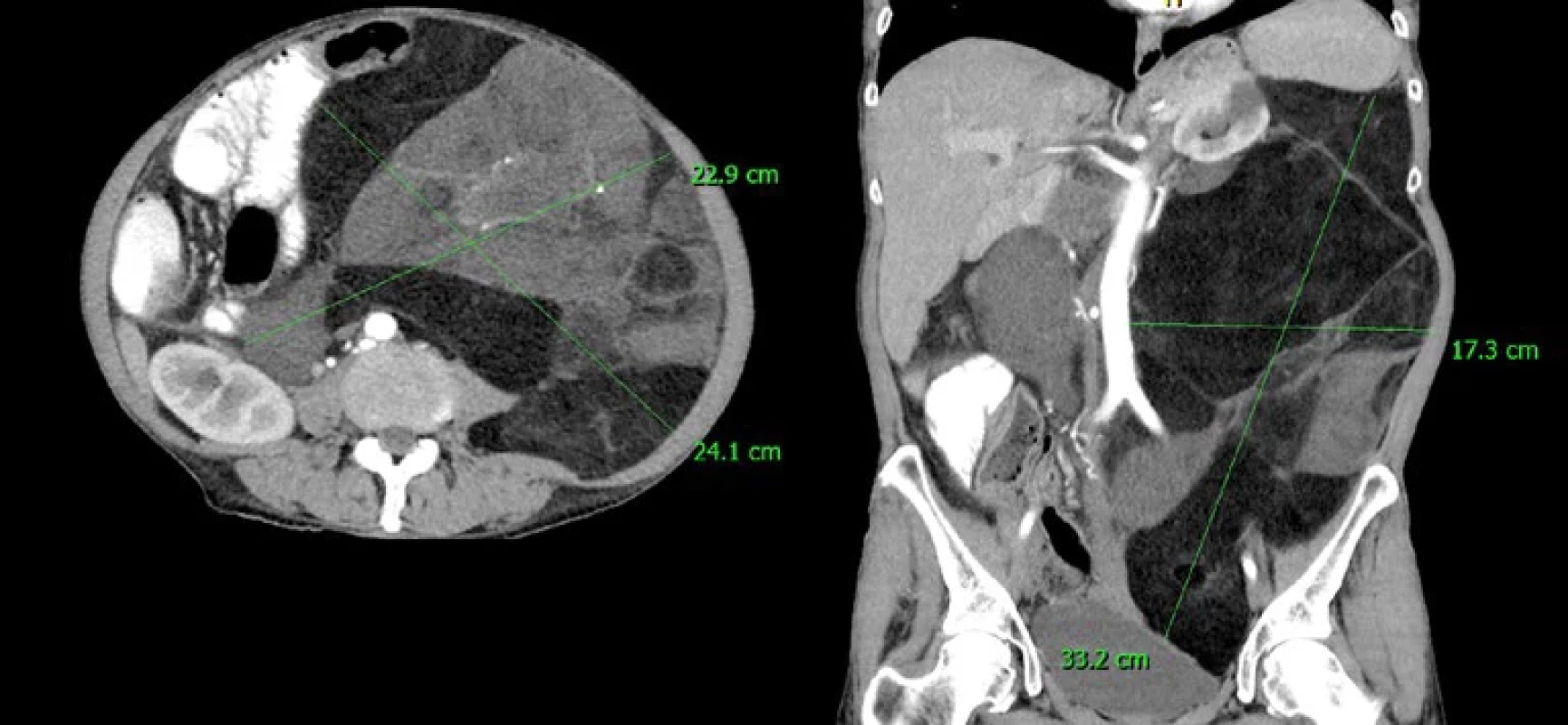
CT of a typical well-differentiated liposarcoma of the left retroperitoneum. Histopatologický rozbor
Histopatologický rozbor by mělo provádět pracoviště zabývající se problematikou měkkotkáňových nádorů na denní bázi. Diskrepance histologických nálezu činí 8–11 % stran velkých změn a až 35 % stran menších rozdílností [20]. Mohou zásadně změnit algoritmus léčby pacienta. Diagnostika sarkomů se opírá o morfologické vyšetření v kombinaci s imunohistochemií. V současnosti čím dál tím více podskupin sarkomů vyžaduje také molekulárně genetické vyšetření, které se stává rutinní součástí diagnostiky a někdy je jediným diferencujícím vyšetřením (přítomnost MDM2 a/nebo CDK4 amplifikace u dobře diferencovaného liposarkomu a dediferencovaného liposarkomu oproti lipomu). Zařazení daného nádoru pod konkrétní nozologickou jednotku je žádoucí vzhledem k variabilnímu biologickému chování a má také prognostický význam.
Terapie
Histologický nález a staging onemocnění v případě maligního nádoru rozhoduje o způsobu terapie. Léčební algoritmus je stanoven na základě rozhodnutí multidisciplinárního týmu (schéma 1).
Schéma 1. Diagnosticko-terapeutické schéma. 
Scheme 1. A diagnostic-therapeutic scheme. Rozsah resekcí prováděných u měkkotkáňových nádorů rozlišujeme na čtyři druhy: intralezionální, marginální, široké excize a radikální/kompartmentová excize [21]. U většiny benigních nádorů si vystačíme s marginální resekcí, problémem není ani odstranění ložiska po částech. Cílem každé resekce u měkkotkáňového sarkomu by mělo být dosažení mikroskopicky radikální (R0) resekce. Za R0 resekci zjednodušeně považujeme en bloc excizi tumoru s lemem zdravé tkáně v jednom kuse. Rozsah resekce, a tedy i šířku resekčního okraje ovlivňuje histologie, absolvované předoperační terapie a přítomnost přirozených anatomických bariér (svalová fascie, periost, adventicie nebo epineurium) [12]. Peroperační histologické vyšetření nebo posouzení resekčních okrajů nemá u měkkotkáňových nádorů prakticky žádný význam, proto předoperační rozvaha, určení rozsahu resekce, označení kritických míst resekce a ohrožených vitálních struktur je zcela zásadní. Reexcize po předešlých výkonech si vždy vyžadují rozsáhlejší výkony vzhledem ke skutečnosti, že sarkomy se často šíří podél jizevnatých změn. U dobře diferencovaného liposarkomu/atypického lipomatozního tumoru v případě lokalizace na trupu nebo končetinách je adekvátním resekčním výkonem extrakapsulární exstirpace v jednom kuse. Některé histologické podtypy, jako například myxofibrosarkom a nediferencovaný pleomorfní sarkom, se vyznačují infiltrativním růstem, a proto patří mezi nejčastěji neradikálně resekované nádory. V jejich případě je provedení MR vždy na místě k posouzení rozsahu infiltrace, a tím pádem určení šířky excize [22]. Existuje několik klasifikací, které mají různé definice pro R0 resekci, co se týče nejmenší šířky tumoru od resekčního okraje [23]. Ukazuje se, že důležitější než šířka resekčního okraje je pravděpodobně kvalita resekčního okraje, zejména přítomnost přirozených rezistentních bariér. Přirozené bariéry společně s implementací neoadjuvantních léčebních postupů nám umožňují uchránění důležitých struktur (nervy, cévy, kosti) před nutností resekce, a tím pádem snižují dopady resekčního výkonu na funkci a taky morbiditu. Jenom v některých případech, jako je dobře diferencovaný liposarkom a dermatofibrosarcoma protuberans, je v případě mikroskopicky neradikální resekce (R1) možné pacienty dispenzarizovat, pokud by reresekce vyústila v značně mutilující výkon. V případě makroskopicky neradikální excize (R2), pokud to celkový stav a lokalizace tumoru umožňuje, by měli pacienti podstoupit reexcizi. Pacienti s primárně generalizovaným sarkomem jsou indikováni k systémové paliativní léčbě [12].
Diskuze
Rozlišení benigních povrchových nádorů od těch s maligním potenciálem je v mnoha případech obtížné. Pro maligní nádory neexistují specifické klinické projevy a také nález na zobrazovacích metodách může být zavádějící. Na zhoubný nádor je nutno vždy pomýšlet, pokud ložisko vykazuje některé klinické známky malignity nebo známky malignity na zobrazovacích metodách, a primárně by měl být nejdříve vyloučen. Biopsie suspektních ložisek je základním prvkem diagnostiky. Současným zlatým standardem léčby měkkotkáňových sarkomů je multimodální léčba zahrnující kombinaci chirurgického výkonu, radioterapie a chemoterapie. Díky tomu jsou na končetinách prováděny amputační výkony jenom raritně. Radikální chirurgický výkon zůstává jedinou potenciálně kurativní metodou léčby a měl by být prováděn s cílem mikroskopicky radikální resekce. Pokud je radikalita operace ohrožena, operabilitu může zlepšit zavedení neoadjuvantních terapií. Různé podtypy sarkomů vyžadují rozdílný přístup v léčbě. Neznalost specifik jednotlivých histologických podtypů vede k neadekvátní léčbě. Centralizace pacientů jasně prokázala snížení jak rizika lokální recidivy, tak zlepšení délky života a celkového přežívání. V České republice v současnosti neexistuje žádná centralizace, nejsou ustanovena žádná centra pro léčbu sarkomů měkkých tkání ani ukazatele kvality péče. Přitom toto je prvotní a klíčový aspekt pro zlepšení kvality péče o tyto pacienty. Reoperace přináší jednoznačně horší onkologické výsledky, zvyšují morbiditu a prodlužují délku hospitalizace pacientů. Pro ambulantní specialisty zůstávají dva nejdůležitější aspekty v léčbě měkkotkáňových sarkomů. Na možnost sarkomu jednak myslet a zároveň mít snadný a rychlý přístup k odborným konzultacím a odeslání pacienta do specializovaného centra, které se touto problematikou zabývá.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise, s výjimkou kongresových abstrakt a doporučených postupů.
Sources
1. Kolb L, Yarrarapu SN, Ameer MA et al. Lipoma. Treasure Island (FL): StatPearls Publishing 2023.
2. WHO. Soft tissue and bone tumours. 2020 [online]. Dostupné z: https://publications.iarc.fr/588.
3. Gatta G, Capocaccia R, Botta L et al. Burden and centralised treatment in Europe of rare tumours: results of RARECAREnet – a population-based study. Lancet Oncol 2017; 18(8): 1022–1039. doi: 10.1016/S1470-2045(17)30445-X.
4. Blay JY, Soibinet P, Penel N et al. Improved survival using specialized multidisciplinary board in sarcoma patients. Ann Oncol 2017; 28(11): 2852–2859. doi: 10.1093/annonc/mdx484.
5. Blay JY, Honoré C, Stoeckle E et al. Surgery in reference centers improves survival of sarcoma patients: a nationwide study. Ann Oncol 2019; 30(7): 1143–1153. doi: 10.1093/annonc/mdz124.
6. Keung EZ, Chiang YJ, Cormier JN et al. Treatment at low-volume hospitals is associated with reduced short-term and long-term outcomes for patients with retroperitoneal sarcoma. Cancer 2018; 124(23): 4495–4503. doi: 10.1002/cncr.31699.
7. Kamarajah SK, Baia M, Naumann DN et al. Association between centre volume and allocation to curative surgery and long-term survival for retroperitoneal sarcoma. BJS Open 2023; 7(4): zrad059. doi: 10.1093/bjsopen/zrad059.
8. Derbel O, Heudel PE, Cropet C et al. Survival impact of centralization and clinical guidelines for soft tissue sarcoma (a prospective and exhaustive population-based cohort). PLoS One 2017; 12(2): e0158406. doi: 10.1371/journal.pone.0158406.
9. Duarte AF, Sousa-Pinto B, Azevedo LF et al. Clinical ABCDE rule for early melanoma detection. Eur J Dermatol 2021; 31(6): 771–778. doi: 10.1684/ejd.2021.4171.
10. Ozaniak A, Vachtenheim J, Chmelova R et al. Rare pseudosarcomatous lesions posing diagnostic challenges: histopathologic examination as a dominant tool preventing misdiagnosis of proliferative fasciitis. Cureus 2022; 14(6): e25770. doi: 10.7759/cureus.25770.
11. Aga P, Singh R, Parihar A et al. Imaging spectrum in soft tissue sarcomas. Indian J Surg Oncol 2011; 2(4): 271–279. doi: 10.1007/s13193-011-0095-1.
12. Gronchi A, Miah AB, Dei Tos AP et al. Clinical practice guidelines for diagnosis, treatment and follow-up. Ann Oncol 2021; 32(11): 1348–1365. doi: 10.1016/j.annonc.2021.07.006.
13. Nardo L, Abdelhafez YG, Acquafredda F et al. Qualitative evaluation of MRI features of lipoma and atypical lipomatous tumor: results from a multicenter study. Skeletal Radiol 2020; 49(6): 1005–1014. doi: 10.1007/s00256-020-03372-5.
14. O’Donnell PW, Griffin AM, Eward WC et al. Can experienced observers differentiate between lipoma and well-differentiated liposarcoma using only MRI? Sarcoma 2013; 2013 : 982784. doi: 10.1155/2013/982784.
15. Moulin B, Messiou C, Crombe A et al. Diagnosis strategy of adipocytic soft-tissue tumors in adults: a consensus from European experts. Eur J Surg Oncol 2022; 48(3): 518–525. doi: 10.1016/j.ejso.2021.10.009.
16. Birgin E, Yang C, Hetjens S et al. Core needle biopsy versus incisional biopsy for differentiation of soft-tissue sarcomas: a systematic review and meta-analysis. Cancer 2020; 126(9): 1917–1928. doi: 10.1002/cncr.32735.
17. Berger-Richardson D, Swallow CJ. Needle tract seeding after percutaneous biopsy of sarcoma: risk/benefit considerations. Cancer 2017; 123(4): 560–567. doi: 10.1002/cncr.30370.
18. Wilkinson MJ, Martin JL, Khan AA et al. Percutaneous core needle biopsy in retroperitoneal sarcomas does not influence local recurrence or overall survival. Ann Surg Oncol 2015; 22(3): 853–858. doi: 10.1245/s10434-014-4059-x.
19. Trans-Atlantic RPS Working Group. Management of primary retroperitoneal sarcoma (RPS) in the adult: a consensus approach from the Trans-Atlantic RPS Working Group. Ann Surg Oncol 2015; 22(1): 256–263. doi: 10.1245/s10434-014-3965-2.
20. Ray-Coquard I, Montesco MC, Coindre JM et al. Sarcoma: concordance between initial diagnosis and centralized expert review in a population-based study within three European regions. Ann Oncol 2012; 23(9): 2442–2449. doi: 10.1093/annonc/mdr610.
21. Enneking WF, Spanier SS, Goodman MA. A system for the surgical staging of musculoskeletal sarcoma. Clin Orthop Relat Res 1980; 153 : 106–120.
22. Crago AM, Cardona K, Koseła-Paterczyk H et al. Management of myxofibrosarcoma and undifferentiated pleomorphic sarcoma. Surg Oncol Clin N Am 2022; 31(3): 419–430. doi: 10.1016/j.soc.2022.03.006.
23. Sambri A, Caldari E, Fiore M et al. Margin assessment in soft tissue sarcomas: review of the literature. Cancers (Basel) 2021; 13(7): 1687. doi: 10.3390/cancers13071687.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery
2025 Issue 5-
All articles in this issue
- Ohlédnutí za 2. národním chirurgickým kongresem 2025
- Zpráva z kongresu – 2. národní chirurgický kongres 2025
- Ocenění České chirurgické společnosti ČLS JEP
- Soutěž o nejlepší práce publikované v Rozhledech v chirurgii v roce 2024
- Lipom, nebo sarkom
- Enteroatmosferická píštěl – přehled literatury a současná doporučení
- „Obrovský“ kompozitný konvenčný/vretenobunkový lipóm podkožia
- Gangréna stěny břišní jako zdroj sepse: nezvyklá komplikace laparoskopické cholecystektomie – kazuistika aneb potřebujeme v 21. století oborové jednotky intenzivní péče?
- Damage control surgery – masivní plicní embolie komplikovaná silným krvácením z jater
- Česká chirurgická škola – některé milníky a letošní výročí
- Onemocnění hltanu a jícnu
- XXXI. jarní setkání Loket 2025
- Technika „Small bite“ = uzávěr, na kterém záleží
- 2. národní chirurgický kongres: HPB chirurgie v centru pozornosti
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Lipom, nebo sarkom
- Enteroatmosferická píštěl – přehled literatury a současná doporučení
- „Obrovský“ kompozitný konvenčný/vretenobunkový lipóm podkožia
- Gangréna stěny břišní jako zdroj sepse: nezvyklá komplikace laparoskopické cholecystektomie – kazuistika aneb potřebujeme v 21. století oborové jednotky intenzivní péče?
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

