-
Medical journals
- Career
Význam předoperačně zjištěné extramurální vaskulární invaze v léčbě karcinomu rekta
Authors: B. Hemmelová 1; Š. Bohatá 2; J. Kyclová 3; Z. Kala 1; I. Penka 1
Authors‘ workplace: Chirurgická klinika FN Brno Bohunice 1; Klinika Radiologie a nukleární medicíny FN Brno Bohunice 2; Ústav patologie FN Brno Bohunice 3
Published in: Rozhl. Chir., 2018, roč. 97, č. 4, s. 172-175.
Category: Original articles
Overview
Úvod:
Extramurální vaskulární invaze (EMVI) je spojována s negativní prognózou pacientů s karcinomem rekta. Pacienti s prokázanou vaskulární invazí mají kratší dobu přežití i kratší dobu do progrese onemocnění (PFS). Dosud byla angioinvaze zjištěna především patology z resekátu, dnes je možné ji rozpoznat i při stagingovém vyšetření na magnetické rezonanci (MRI) již předoperačně. Naše studie měla za cíl ověřit vliv předoperačně prokázané EMVI na dobu do progrese onemocnění (PFS) po provedené resekci a porovnat tento interval (PFS) se skupinou pacientů s angioinvazí potvrzenou patology ve vyšetřeném resekátu.Metody:
Do souboru byli zařazeni pacienti operovaní na našem pracovišti s adenokarcinomem rekta v letech 2012−2016, u kterých byl po operaci sledován výskyt lokální recidivy či systémové progrese onemocnění. Medián doby sledování byl 36 měsíců. V tomto souboru jsme následně retrospektivně zhodnotili MR EMVI a současně byla zjišťována přítomnost nádorové vaskulární invaze z hodnocení resekátu. Byla porovnána souvislost obou těchto prognostických markerů s dobou do progrese onemocnění (PFS).Výsledky:
Angioinvaze zjištěná patology, stejně jako pozitivní extramurální vaskulární invaze zjištěná předoperačně měly v našem souboru statisticky významně negativní vliv na dobu do progrese onemocnění v porovnání se skupinou bez prokázané angioinvaze.Závěr:
Pozitivní extramurální vaskulární invaze zjištěná na MRI při stagingu karcinomu rekta je jedním z prognosticky negativních faktorů, tito pacienti by měli být pečlivě dispenzarizováni, protože i po provedené radikální resekci s negativní resekční linií je u nich riziko časné progrese onemocnění.Klíčová slova:
karcinom rekta − extramurální vaskulární invaze – doba do progreseÚVOD
Karcinom rekta je jednou z nejčastějších příčin mortality při onemocnění zhoubnými nádory. V České republice se na ní podílejí 4,4 % dle údajů NOR, přestože jeho incidence každoročně mírně klesá [1,2,3]. Základem indikace správného léčebného postupu je přesný staging a podle něj pak navazující léčba vztažená ke klinickému stadiu v době stanovení diagnózy. Radikální chirurgická resekce je jednou z podmínek úplného vyléčení. K posouzení radikality plánované resekce je právě přesný staging, který vychází především z klinického vyšetření a vyšetření transrektálním ultrazvukem v časných stadiích, v pokročilých pak vyšetřením na magnetické rezonanci s vysokým rozlišením (MRI).
Obraz získaný vyšetřením MRI se velmi blíží mikroskopickému vyšetření na úrovni histopatologického vyšetření resekátu [4]. Vyšetření tak zhodnotí lokální pokročilost nádoru T staging, ale také postižení lymfatických uzlin v oblasti mezorekta a v malé pánvi, zhodnotí radiální resekční linii a vzdálenost nádorových buněk od této linie. S vysokou senzitivitou a specificitou lze zjistit i prognostické markery, jako jsou extramurální vaskulární invaze (EMVI) a vzdálenost vitálních nádorových buněk do cirkulární resekční linie (CRM) [5,6].
Na základě těchto informací je možno zhodnotit riziko lokální recidivy, ale také vzdálené diseminace a stanovit optimální léčebný postup.
Extramurální vaskulární invaze (EMVI) je definována jako infiltrace cév nádorovými buňkami zevně od lamina muscularis propria, v resekátu je popisována jako infiltrace endotelu cév nádorovými buňkami, což vede k zesílení jejich stěny [7]. Extramurální nádorová invaze na MRI (mrEMVI) je tak definována jako shodná intenzita nádorového signálu s intenzitou v oblasti cév zasažených nádorovou infiltrací (Obr. 1). EMVI je důležitý prognostický faktor nezávislý na stadiu onemocnění a nezávislý na CRM pozitivitě [8]. Zatímco TNM klasifikace vychází z hloubky invaze vlastního nádoru a postižení lymfatických uzlin, 25–30 % pacientů umírá na metastatické postižení, což podtrhuje význam extramurální vaskulární invaze, je to nezávislý prognostický faktor lokální recidivy i vzdálené diseminace onemocnění.
Image 1. Ložisko extramurální vaskulární invaze (označeno šipkou) Fig. 1: A vein with eMVI on MRI image (see arrow) 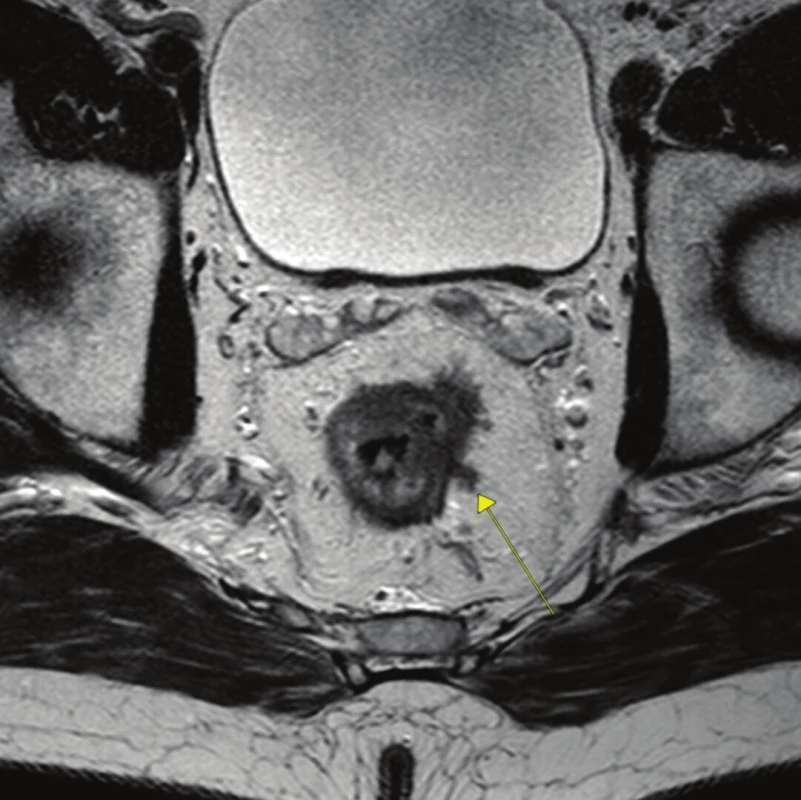
METODY
Soubor pacientů
Do souboru byli zařazeni pacienti léčení na Chirurgické klinice FN Brno pro karcinom rekta v letech 2012–2016, u kterých byl pooperačně sledován výskyt lokální recidivy či systémové progrese onemocnění. V tomto souboru pacientů byla vyhodnocena přítomnost angioinvaze v resekátu a retrospektivně vyhodnocena přítomnost EMVI dle vstupního MRI. V případě, že byla pacientům podána neoadjuvantní léčba, bylo hodnoceno vyšetření po proběhlé léčbě. V rámci dispenzarizace po operaci byl sledován výskyt lokální recidivy či systémové progrese onemocnění, medián doby sledování byl 36 měsíců. Porovnávána byla souvislost obou těchto prognostických markerů s dobou do progrese onemocnění PFS.
Do sledovaného souboru bylo zařazeno 120 pacientů, medián doby sledování v našem souboru byl 36 měsíců, minimum 6 měsíců, maximu 60 měsíců, šlo o pacienty ve II.–IV. klinickém stadiu onemocnění. Stručná charakteristika souboru je uvedena v Tab. 1.
Table 1. Charakteristika souboru Tab. 1: Characteristics of patient population 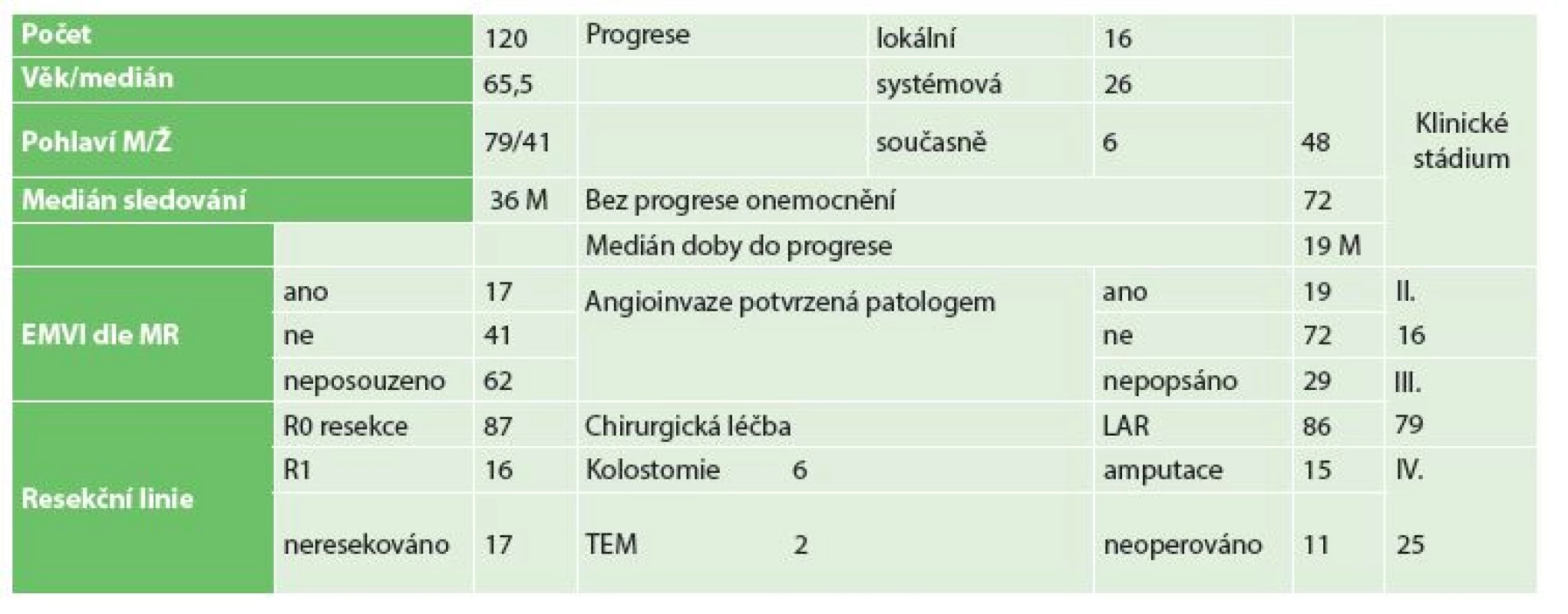
Nejčastější lokalizace tumoru byla do 5 cm od anu − 50 pacientů, v úrovni středního rekta – 42 pacientů a v orálním rektu − 28 pacientů. Bylo provedeno 101 radikálních chirurgických resekcí, 12x amputace rekta a 3x extralevátorová resekce. Celkem 48 % pacientů podstoupilo neoadjuvantní léčbu, 9 pacientů mělo primárně ošetřenu jaterní metastázu, 4x byla provedena radiofrekvenční ablace jaterní metastázy, 2x primárně resekce jaterní metastázy – liver first a 3x synchronní resekce rekta s resekcí metastázy.
Statistické hodnocení
K posouzení vlivu EMVI a angioinvaze stanovené patologem na progresi onemocnění jsme využili Kaplan-Mayerových křivek po dichotomizaci proměnných. Porovnávali jsme křivky doby přežití do progrese (Progression Free Survival, PFS). K výpočtu signifikancí rozdílů mezi křivkami jsme použili jak Mantel-Coxův test, tak Gehan-Breslow-Wilcoxonův test. Pro porovnání vzájemného vztahu proměnných jsme použili Fisherův exaktní test. Pro statistické výpočty jsme použili program GraphPad Prism, USA.
VÝSLEDKY
Angioinvaze byla v závěru patologů zhodnocena v 91 případech (76 %) našeho souboru. Pozitivní angioinvaze byla zaznamenána u 19 (21 %) pacientů. Předoperačně byla mrEMVI posouzena u 58 pacientů z našeho souboru, pozitivní EMVI byla u 17 (29 %) vyšetřených.
Průměrná doba do progrese onemocnění byla 24 měsíců. Lokální recidivu jsme zachytili v 16 případech, systémovou progresi onemocnění u 26 pacientů a současně lokální i systémovou progresi onemocnění v 6 případech. Zemřelo celkem 26 pacientů, 17 při progresi základního onemocnění, 6 z jiných příčin: kardiální, cévní mozková příhoda, renální selhání.
Pro posouzení prognostického vlivu angioinvaze a mrEMVI jsme využili statistického vyhodnocení s využitím Kaplan-Mayerových křivek po dichotomizaci proměnných. Statistické ověření vlivu EMVI na PFS: znázorněno v Grafu 1. Statistické ověření vlivu agioinvaze na PFS: znázorněno v Grafu 2.
Graph 1. Porovnání křivek PFS – vaskulární invaze mrEMVI Graph 1: Comparison of PFS curves – vascular invasion mrEMVI 
Graph 2. Porovnání křivek – patology zjištěné vaskulární invaze Graph 2: Comparison of PFS curves – vascular invasion 
Jak je vidět při porovnání jednotlivých křivek PFS, při pozitivní angioinvazi i pozitivní EMVI je doba do progrese onemocnění výrazně kratší, statisticky významný rozdíl byl prokázán na hladině významnosti p=0,008 v případě vaskulární invaze a p=0,016 při pozitivitě EMVI, přičemž medián doby do progrese onemocnění byl 19 měsíců, nejkratší doba do progrese onemocnění 2 měsíce, maximum 44 měsíců.
Provedli jsme také korelaci angioinvaze prokázané patology s EMVI ve vztahu k rekurenci onemocnění v jednotlivých stadiích onemocnění. Shoda prokázané angioinvaze v resekátu s následnou progresí onemocnění byla 67 %, průměrná shoda EMVI s progresí onemocnění byla 79 %. Viz Tab. 2.
Table 2. Hodnocení shody EMVI a vaskulární angioinvaze s progresí onemocnění Tab. 2: Evaluation of EMVI compliance and specimen vascular invasion with progression of the disease) 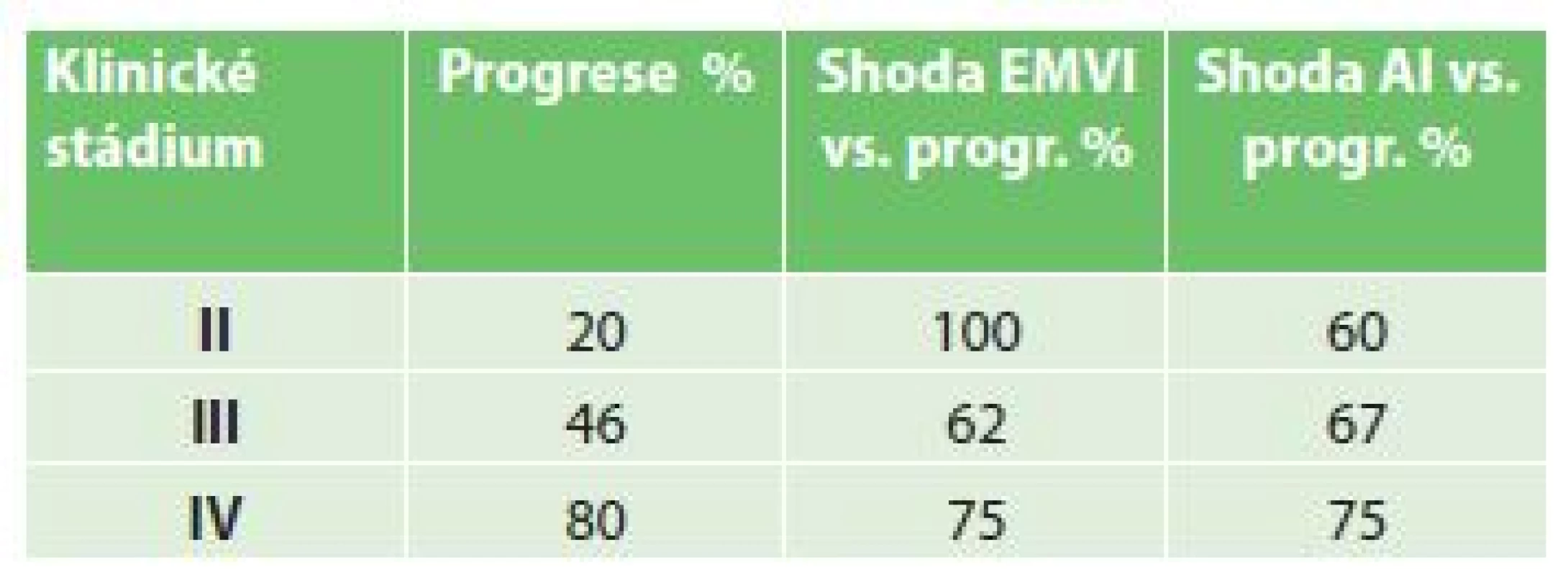
DISKUZE
Dle výsledků publikovaných studií je 5−15 % pacientů po resekci rekta s totální mezorektální excizí ohroženo vznikem lokální recidivy [9].
Hlavní příčinou lokální recidivy karcinomu rekta je pozitivní resekční linie (CRM), hranice ≤2 mm je spojena s rizikem lokální recidivy v 16 % oproti 5,8 % při CRM větší než 2 mm, (p<0,0001). Pacienti s resekční linií ≤1 mm mají navíc vyšší riziko vzniku metastáz (37,6 % vs. 12,7 % a také kratší interval přežití [10,11]. CRM je nezávislý prediktor rizika lokální recidivy bez ohledu na TNM stadium [6,12].
Lokální recidivu a systémovou progresi onemocnění můžeme zaznamenat ale i po provedení totální mezorekální excize při negativní CRM. Jednou z možných příčin jsou známky nádorové angioinvaze. V našem souboru pacientů se EMVI v 79 % shodovala s prokázanou progresí karcinomu rekta, ať už lokální či systémovou, je tedy zřejmé, že na průběh dalšího onemocnění má negativní vliv. Je udáváno, že pouze 30 % pacientů se vstupně popsanou extramurální vaskulární invazí dosáhne na PFS 36 měsíců [5], což odpovídá i průběhu naší křivky PFS s prokázanou EMVI. Podle tabulky shody EMVI a angioinvaze s progresí onemocnění v jednotlivých klinických stadiích je EMVI prognostickým faktorem nejen v pokročilých, ale i časných stadiích onemocnění, o to potřebnější je tedy záznam tohoto údaje při vstupním stagingovém vyšetření. Bohužel ne všichni pacienti měli vstupně provedeno MRI vyšetření, protože před 5 lety ještě nebylo vždy dostupné, stejně nebyla vždy hodnocena angioinvaze v popisu patologů, proto jsou nyní zavedena jednotná vyšetřovací schémata nejen pro patology, ale i pro radiology [6]. Angioinvaze však není jediný prognosticky negativní faktor, dalšími rizikovými faktory jsou nízký grading nádoru a pozitivní resekční linie. Je nutné v dalších studiích prozkoumat i tyto souvislosti ve vztahu k EMVI a průběhu onemocnění.
Přesto při prokázané EMVI při vstupním vyšetření je nutné na riziko lokální rekurence a časné progrese pomýšlet. Dnes je onkology při prokázané nádorové angioinvazi indikována adjuvantní léčba, na prokázanou EMVI bychom měli myslet ve všech stadiích onemocnění i při provedené RO resekci a negativní CRM.
ZÁVĚR
Pozitivní extramurální vaskulární invaze zjištěná na MRI při stagingu karcinomu rekta je jedním z prognosticky negativních faktorů, tito pacienti by měli být pečlivě dispenzarizováni, protože i po provedené radikální resekci s negativní resekční linií je u nich riziko časné progrese onemocnění bez ohledu na klinické stadium.
Podpořeno z programového projektu Ministerstva zdravotnictví ČR s reg. č. 16-31765A.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise.
MUDr. Beata Hemmelová
Chirurgická klinika, FN Brno Bohunice
Jihlavská 20
625 00 Brno
e-mail: hemmelova.beata@fnbrno.cz
Sources
1. SVOD. http://www.svod.cz/. Accessed September 23, 2017.
2. Kunovský L, Kala Z, Svatoň R, et al. Transanální minimálně invazivní resekce rekta s totální mezorektální excizí po endoskopické mukózní resekci. Gastroent Hepatol 2017;71 : 208−14.
3. Dušek T, Ferko A, Blaha M, et al. Současný stav strategie léčby karcinomu rekta v České republice s ohledem na výskyt kompletní patologické odpovědi při neadjuvantní léčbě – studie PATOD C0 2011–2012. Rozhl Chir 2015;94 : 276−82.
4. Brown G, Kirkham A, Williams GT, et al. High-resolution MRI of the anatomy important in total mesorectal excision of the Rectum. Am J Roentgenol 2004;182 : 431−9.
5. Chand M, Swift RI, Tekkis PP, et al. Extramural venous invasion is a potential imaging predictive biomarker of neoadjuvant treatment in rectal cancer. Br J Cancer 2014;110 : 19−25.
6. Hoch J, Ferko A, Blaha M, et al. Parametrické sledování kvality totální mezorektální excize a chirurgické léčby karcinomu rekta – výsledky multicentrické studie. Rozhl Chir 2016;95 : 262−71.
7. Talbot IC, Ritchie S, Leighton M, et al. Invasion of veins by carcinoma of rectum: method of detection, histological features and significance. Histopathology 1981;5 : 141−63.
8. McClelland D, Murray GI. A comprehensive study of extramural venous invasion in colorectal cancer. PLoS ONE 2015. Available from: doi:10.1371/journal.pone.0144987.
9. Dresen RC, Beets GL, Rutten HJT, et al. Locally advanced rectal cancer: MR imaging for restaging after neoadjuvant radiation therapy with concomitant chemotherapy part I. are we able to predict tumor confined to the rectal wall? Radiology 2009;252 : 71−80. Availeble from: doi:10.1148/radiol.2521081200.
10. Nagtegaal ID, Marijnen CAM, Kranenbarg EK, et al. Circumferential margin involvement is still an important predictor of local recurrence in rectal carcinoma: not one millimeter but two millimeters is the limit. Am J Surg Pathol 2002;26 : 350−7.
11. Ferko A, Orhalmi J, Dusek T, et al. Small carcinomas involving less than one-quarter of the rectal circumference: local excision is still associated with a high risk of nodal positivity. Colorectal Dis 2015; 17 : 876−881.
12. Bernstein TE, Endreseth BH, Romundstad P, et al. Norwegian Colorectal Cancer Group. Circumferential resection margin as a prognostic factor in rectal cancer. Br J Surg 2009;96 : 1348−57.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2018 Issue 4-
All articles in this issue
- Chirurgie jater pro metastázy kolorektálního karcinomu
- Umělý svěrač anu po deseti letech
- Radioterapie v léčbě karcinomu rekta – čas na změnu?
- Technické aspekty fluorescenční angiografie pro peroperační hodnocení perfuze anastomózy v kolorektální chirurgii
- Význam předoperačně zjištěné extramurální vaskulární invaze v léčbě karcinomu rekta
- Koincidencia akútnej cholecystitídy a akútnej apendicitídy
- Operační řešení zlomenin střední části klíční kosti pomocí nitrodřeňového hřebu
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Operační řešení zlomenin střední části klíční kosti pomocí nitrodřeňového hřebu
- Umělý svěrač anu po deseti letech
- Chirurgie jater pro metastázy kolorektálního karcinomu
- Radioterapie v léčbě karcinomu rekta – čas na změnu?
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

